Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Лабораторная диагностика заболеваний передающихся половым путем Профессор
Содержание
- 1. Лабораторная диагностика заболеваний передающихся половым путем Профессор
- 2. Инфекции передающиеся половым путем — ИППП Широко
- 3. Список ИППП 1. Сифилис 2. Хламидии 3.
- 4. 03.02.19Общие признаки ИППП Жжение, зуд, отечность,
- 5. 03.02.19Скрытые симптомы ИППП Небольшое
- 6. 03.02.19Осложнения ИППП
- 7. 03.02.19Последствия ИППП для новорожденного ребенка
- 8. Высокая распространённость хламидийной инфекции обусловлена в том числе такими факторами как:Биологические особенности возбудителяСоциальными факторами03.02.19ЗАО
- 9. 03.02.19Хламидии не являются нормальными представителями микрофлоры человека.
- 10. 03.02.19Медико-социальная значимость хламидийной инфекцииВысокий уровень заболеваемости как
- 11. Известно 3 вида хламидий, патогенных для человекаChlamydia
- 12. Chlamydia trachomatis – вызывает:Эндемическую трахомуПаховую лимфогрануломуНегонорейные уретриты,
- 13. Chlamydia pneumоniae – вызывает заболевания дыхательных путейВысокая
- 14. Chlamydia psittaci – инфицирует птиц и млекопитающихЗаражение
- 15. У пациентов дерматовенерологических диспансеров Российской Федерации данная
- 16. Хламидии являются облигатными грамотрицательными внутриклеточными паразитамиНе могут
- 17. ЭТ – высоко инфекционные, способны проникать в
- 18. ЭТ, внедряясь в эпителиальную клетку, образуют колонию
- 19. Через 48-72 часа клетка разрушается и элементарные
- 20. Разделяют следующие антигенные серотипы Ch. trachomatis :Серотипы
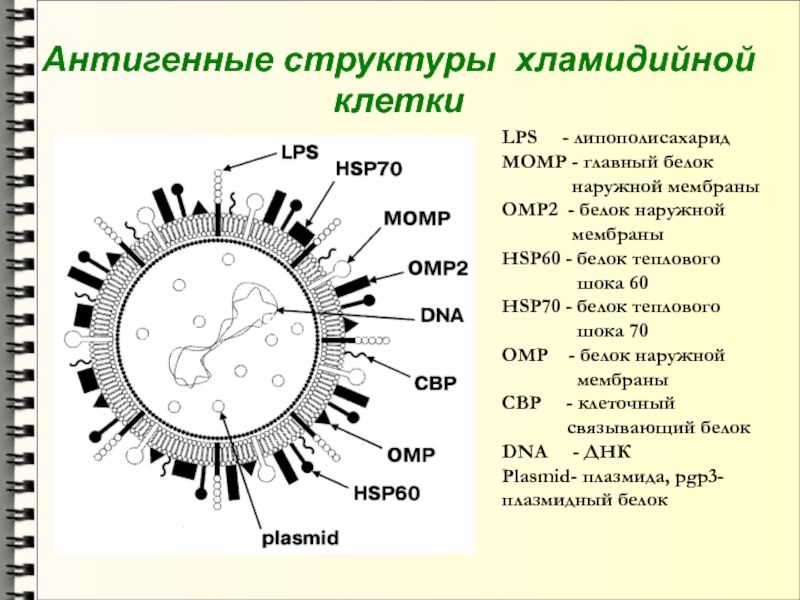
- 21. Антигенные структуры хламидийной клеткиLPS -
- 22. Главный белок наружной мембраны - MOMP MOMP-
- 23. Pgp3 – мембрано-ассоциированный , иммунозначимый белок,
- 24. Хламидийный белок теплового шока - HSP
- 25. Диагностические характеристики Антитела к MOMP (IgM, A,
- 26. Диагностические характеристики Наличие антител к c-Hsp 60
- 27. Пути зараженияЗаражение хламидиозами обычно происходит половым путём
- 28. Клинические проявленияХламидиоз очень часто протекает бессимптомно, либо
- 29. Клинические проявленияСимптомы хламидиоза у мужчин:Симптомы легкого уретрита
- 30. ОсложненияБолезнь Рейтера - уретрит, конъюнктивит и артритСтриктура
- 31. ОсложненияВоспалительные заболевания органов малого таза (ВЗОМТ) у
- 32. Основные формы проявления хламидиоза у новорожденныхОфтальмохламидиоз (20
- 33. Развитие гуморальной защитыНаработка антител к антигенам хламидий
- 34. Развитие гуморальной защитыПик IgM приходится на 1-2
- 35. Выявление IgM к С. trachomatis является одним
- 36. Развитие гуморальной защитыlgA-антитела являются маркером как острой
- 37. Развитие гуморальной защитыIgG — доминирующий класс иммуноглобулинов
- 38. Развитие гуморальной защитыПри реинфекции или реактивации, наблюдается
- 39. Развитие гуморальной защитыДля выявления антител к С.
- 40. ВыводыОтдельный серологический тест не может быть использован
- 41. Интерпретация результатов выявления антител к C. trachomatis
- 42. Лабораторная диагностика хламидиозаСерологические исследования - определение антител
- 43. Условия получения правильных результатов при культуральном исследовании
- 44. Методы диагностики хламидийной инфекции Цитологический – время
- 45. Методы диагностики хламидийной инфекции ПИФ: время выполнения
- 46. Методы диагностики хламидийной инфекции ИммуноферментныйПрямое обнаружение антигенов в соскобеОпределение титров IgA, IgM, IgG в сывороткеПЦР
- 47. Преимущества серологической диагностики (ИФА) Простота и доступность
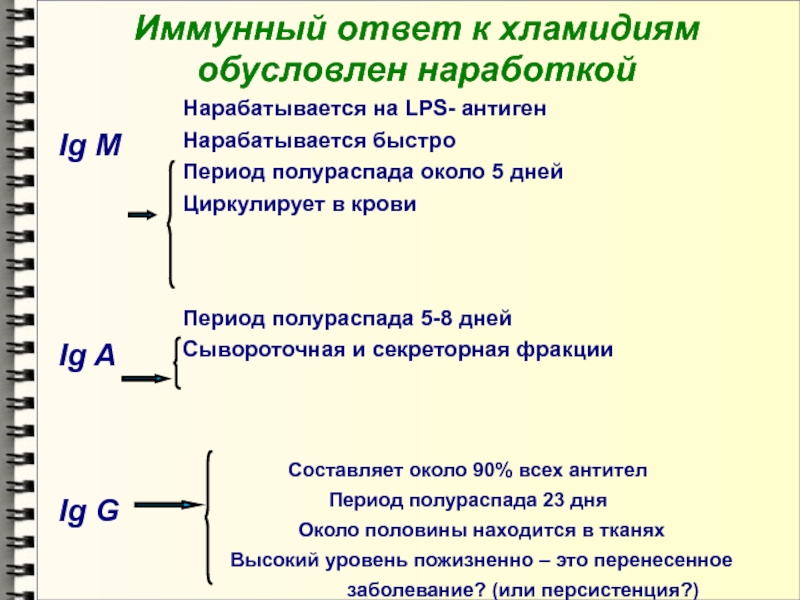
- 48. Иммунный ответ к хламидиям обусловлен наработкой
- 49. Показания к выявлению антихламидийных IgG, IgA, IgM
- 50. Методы диагностики хламидийной инфекции ПЦР: время анализа
- 51. Лабораторный алгоритм диагностики хламидийной инфекции (по Ю.В.
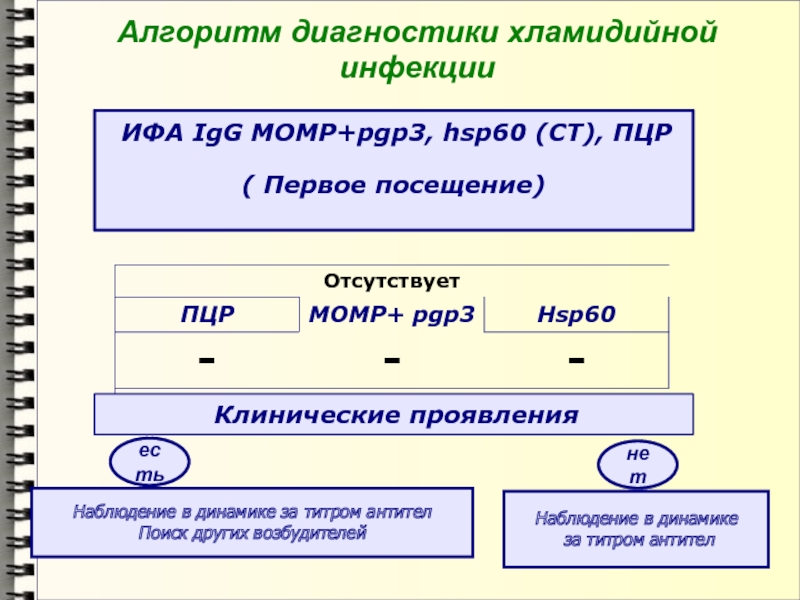
- 52. Алгоритм диагностики хламидийной инфекции ИФА IgG MOMP+pgp3,
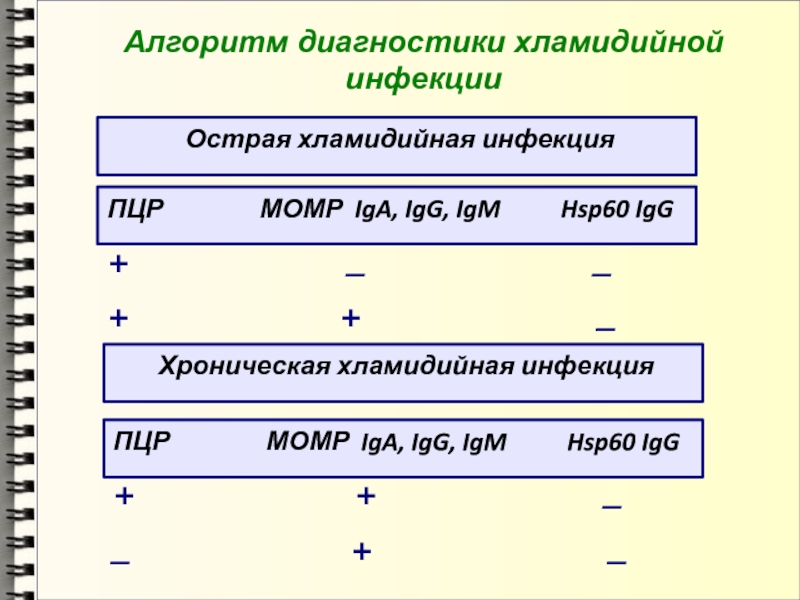
- 53. Алгоритм диагностики хламидийной инфекции Острая хламидийная инфекция
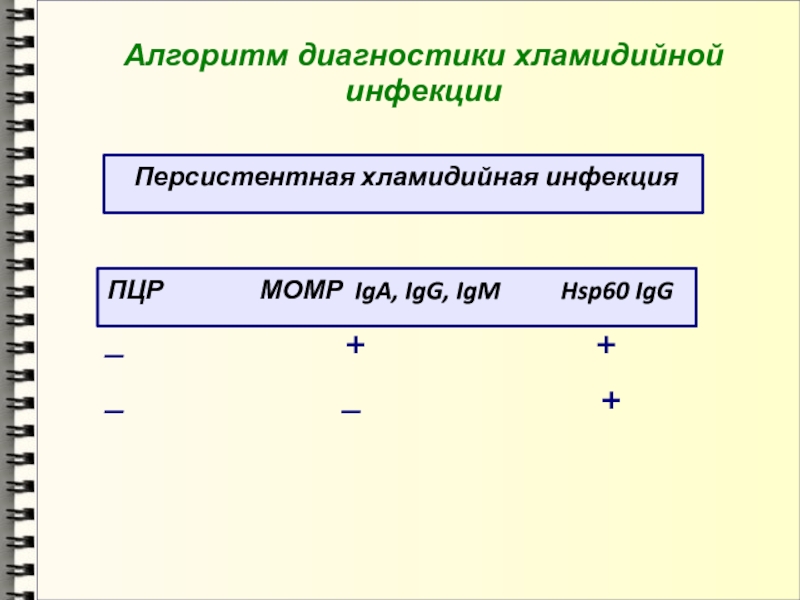
- 54. Алгоритм диагностики хламидийной инфекции Персистентная хламидийная инфекция
- 55. 03.02.19
- 56. Слайд 56
- 57. Микоплазмы – мельчайшие прокариотические организмы, по структурной
- 58. МикоплазмыУсловно патогенная флора урогенитального тракта?С одной стороны
- 59. Ряд исследователей считают, что микоплазмы (уреаплазмы)
- 60. Микоплазмы Комменсал - (commensal) - организм, живущий
- 61. МикоплазмыГруппа микроорганизмов под общим названием микоплазмы является
- 62. Микоплазмы контаминируют культуры клеток, вызывают заболевания растений,
- 63. Микоплазмы Проявляют свои инфекционные потенции при микст-инфекциях:
- 64. Наиболее значимы для патологии мочеполовой сферы человека:
- 65. Молодой возрастПринадлежность к чёрной расеНизкий социально-экономический статусПервая беременностьБольшое количество половых партнёровИспользование оральных контрацептивов Факторы риска инфицирования
- 66. МикоплазмыСогласно МКБ-10 к "истинным" ИППП относят только
- 67. Микоплазмы могут вызывать: Поражения мочеполовой системПоражения дыхательной системыСложные воспалительные синдромы (например, синдром Рейтера)Ревматоидные процессы
- 68. Уреаплазмы встречаются:В виде моноинфекции - около 20-30%
- 69. Современные подходыM. genitalium - патогенный микроорганизм, способный
- 70. U. urealyticum - условно-патогенный микроорганизм, реализация патогенных
- 71. Диагностика
- 72. Культуральные методы — используются преимущественно плотные питательные
- 73. Культуральная диагностика позволяет определить массивность заражения (титр
- 74. Забор пробМикоплазмы – пристеночные паразиты, необходимо энергично
- 75. Лабораторная диагностикаДля выявления M. genitalium следует использовать
- 76. «Временные стандарты лабораторной диагностики и критерии для
- 77. Методы диагностики микоплазмозаДНК-диагностика – цепная полимеразная реакцияБактериологические
- 78. Больных при выявлении M.genitalium следует обследовать
- 79. Показания для терапии урогенитальных микоплазмозов Наличие инфекционно-воспалительных
- 80. Лечение микоплазмозаПрименение антибиотикотерапии необходимо при обнаружении микоплазм в титре >104КОЕ/гПрепараты выбора: макролиды, фторхинолоны, тетрациклины
- 81. Критерии излеченностиКонтроль излеченности проводится у пациентов при
- 82. 1. Микоплазмы являются комменсалами урогенитального тракта2. Они
- 83. Санация мужчин и женщин инфицированных уреаплазмами
- 84. СИФИЛИС• Классическое заболевание, передающее половым путем• Возбудитель
- 85. Сифилис - хроническое инфекционное заболевание, передающееся половым
- 86. В диагностике сифилиса используются: 1. Бактериоскопия 2.
- 87. Бактериоскопический метод Лучшим методом является микроскопия в
- 88. СИФИЛИС – лабораторная диагностика• В соответствии с
- 89. Реакция микропреципитации Нетрепонемный флокуляционный тест на основе
- 90. Реакция пассивной гемагглютинацииЗаключается в агглютинации эритроцитов, сенсибилизированных
- 91. Иммуноферментный анализВ основе ИФА лежит принцип, позволяющий
- 92. СИФИЛИС – лабораторная диагностика• В начале заболевания
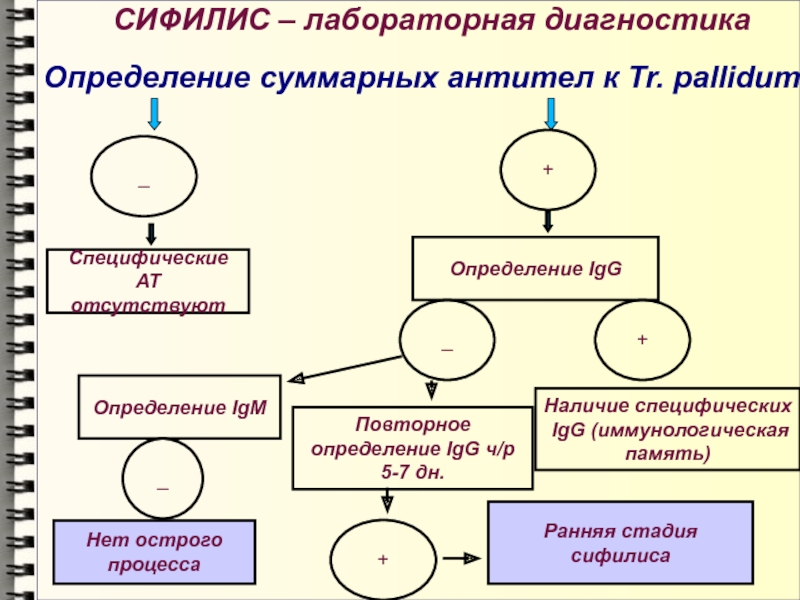
- 93. СИФИЛИС – лабораторная диагностикаОпределение суммарных антител к
- 94. Интерпретация результатов ИФА
- 95. 03.02.19ЗАО "Вектор-Бест" внс ЛБИ Кротова В.А.
- 96. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1Лабораторная диагностика заболеваний передающихся половым путем
Профессор кафедры биохимии и молекулярной
Слайд 2Инфекции передающиеся половым путем — ИППП
Широко всем известны благодаря способу
своего распространения. Они преследуют человечество многие столетия, возможно, и тысячелетия,
приводя к серьезным заболеваниям, бесплодию, уродствам новорожденных и безвременным смертям. С некоторыми инфекциями врачи научились хорошо справляться, но часть из них по-прежнему либо может быть излечена на ранних стадиях заболевания, либо пока еще способна сопротивляться нашим усилиям.Слайд 3Список ИППП 1. Сифилис 2. Хламидии 3. Гонорея 4. Трихомониаз 5. Микоплазмоз 6. Уреаплазмоз 7. Гарднереллез 8. Кандидоз 9.
Вирус папилломы человека 10. Цитомегаловирус 11. ВИЧ 12. Гепатиты В и С 13. Венерическая
лимфогранулемаСлайд 403.02.19
Общие признаки ИППП
Жжение, зуд, отечность, покраснение наружных половых
органов.
Язвочки, эрозии, пятна, пузырьки в паху и на
гениталиях.Выделения с неприятным запахом, зеленоватым цветом, творожистой или слизистой консистенции.
Боли, жжение при мочеиспускании, частые позывы в туалет.
Дискомфорт, болевые ощущения во время полового акта.
Увеличение и болезненность паховых лимфатических узлов.
Повышение температуры.
Слайд 503.02.19
Скрытые симптомы ИППП
Небольшое увеличение объема выделений.
Незначительный зуд в области гениталий.
Дискомфорт при мочеиспускании,
который быстро проходит.Слайд 603.02.19
Осложнения ИППП
Уретрит.
Цистит.
Пиелонефрит.
Простатит.
Бартолинит.
Эректильная дисфункция у
мужчин.Импотенция.
Нарушение менструального цикла у женщин.
Вагинит.
Эндометрит.
Воспаление придатков матки.
Обширная эрозия шейки матки.
Рубцы, спайки в матке, трубах.
Бесплодие.
Выкидыши, преждевременные роды, мертворождение.
Слайд 703.02.19
Последствия ИППП для новорожденного ребенка
Врожденный сифилис.
Неонатальный герпес. Обычно приводит к
смерти.Гортанный папилломатоз (при ВПЧ к матери).
Гонорейный конъюнктивит, поражение роговицы, потеря зрения.
Хламидийная пневмония.
Неонатальная смерть.
Слайд 8Высокая распространённость хламидийной инфекции обусловлена в том числе такими факторами
как:
Биологические особенности возбудителя
Социальными факторами
03.02.19
ЗАО
Слайд 903.02.19
Хламидии не являются нормальными представителями микрофлоры человека. Их обнаружение указывает
на инфекционный процесс
Отсутствие клинических симптомов заболевания говорит о их отсутствии
у данного индивидаКогда иммунные защитные реакции организма наиболее эффективны ??, когда наиболее эффективно проводить лечение (стадия развития микроорганизма)- ???!
Слайд 1003.02.19
Медико-социальная значимость хламидийной инфекции
Высокий уровень заболеваемости как мужчин, так и
женщин
Влияние на демографические показатели (бесплодие мужчин и женщин)
Стёртость клинической
симптоматикиТрудности выявления этиологического возбудителя
Сложность выбора эффективной терапии
«Вторая стратегия паразитизма» – распространение при невысокой плотности населения и низкой интенсивности передачи
Слайд 11Известно 3 вида хламидий, патогенных для человека
Chlamydia trachomatis
Chlamydia pneumоniae
Chlamydia psittaci
Chlamydia
trachomatis – инфекция вызываемая этим возбудителем занимает 2-ое место среди
ЗППП после трихомонадной инфекции (ВОЗ)Ежегодно число заболевших в мире составляет 50 млн человек
Слайд 12Chlamydia trachomatis – вызывает:
Эндемическую трахому
Паховую лимфогранулому
Негонорейные уретриты, эпидимиты, простатиты, конъюнктивиты,
атипичные пневмонии, эндометриты
Бесплодие, эктопическую беременность, преждевременные роды и т.д.
Слайд 13Chlamydia pneumоniae – вызывает заболевания дыхательных путей
Высокая заболеваемость среди детей
и пожилых людей
Возникает в дошкольном возрасте
10-20% пневмоний и 5%
синуситов и бронхитов обусловлены Chlamydia pneumоniaeЯвляется ко-фактором для реактивного артрита
Обнаружена в склеротически измененных артериях человека
Каждые 3-6 лет наблюдаются эпидемии, вызванные Chlamydia pneumоniae
Слайд 14Chlamydia psittaci – инфицирует птиц и млекопитающих
Заражение человека от больных
птиц вызывает орнитоз или болезнь попугаев
Заражение от домашних животных встречается
режеБольшой проблемой для диагностики хламидийных инфекций является бессимптомный, вялотекущий процесс
Слайд 15У пациентов дерматовенерологических диспансеров Российской Федерации данная инфекция встречается в
2-3 раза чаще, чем гонорея
Широкое распространение хламидийной инфекции связано прежде
всего с бессимптомным течением заболеванияСлайд 16Хламидии являются облигатными грамотрицательными внутриклеточными паразитами
Не могут синтезировать собственную АТФ,
способны трансформироваться в так называемые L-формы — как бы «впадают
в спячку»Жизненный цикл развития хламидий представлен 2-мя клеточными формами:
ЭТ - элементарные тельца и РТ - ретикулярные тельца
Слайд 17ЭТ – высоко инфекционные, способны проникать в клетку
Д-300-350 нм
РТ
– являются продуктивными
Д-800-1000 нм
Репродуктивный цикл составляет 48-72 часа. За
одну фазу развития образуется 200-1000 новых ЭТСлайд 18ЭТ, внедряясь в эпителиальную клетку, образуют колонию РТ (включения), которые
используя энергетические ресурсы клетки хозяина размножаются, переходя сначала в так
называемые промежуточные тельца, а затем в новые ЭТ, которые выходят из разрушенной клетки в межклеточное пространство и заражают новые клеткиВесь цикл развития продолжается 48-72 часа и за одну фазу развития образуется 200-1000 новых ЭТ
Слайд 19Через 48-72 часа клетка разрушается и элементарные тельца выделяются во
внешнюю среду
Начинается новый цикл размножения хламидии, который длится около
48 часовХламидия напоминает вирус тем, что является полностью внутриклеточной бактерией:
зависит от питательных веществ и энергии клетки-хозяина
не синтезирует АТФ
является энергетическим паразитом
Слайд 20Разделяют следующие антигенные серотипы Ch. trachomatis :
Серотипы A, B, Ba,
C — вызывают трахому
D, E, F, G, H, I, J,
K — вызывают конъюнктивит и урогенитальные инфекцииL1, L2, L3 — вызывают венерическую паховую лимфогранулему
Антигенными свойствами хламидий обладают мембраны (наружная и внутренняя)
Основной белок мембраны является основным маркером при определении АТ
Слайд 21Антигенные структуры хламидийной клетки
LPS - липополисахарид
MOMP - главный
белок
наружной мембраны
OMP2
- белок наружной мембраны
HSP60 - белок теплового
шока 60
HSP70 - белок теплового
шока 70
OMP - белок наружной
мембраны
CBP - клеточный
связывающий белок
DNA - ДНК
Plasmid- плазмида, pgp3-
плазмидный белок
Слайд 22Главный белок наружной мембраны - MOMP
MOMP- трансмембранный белок, составляет
60% от всех белков наружной мембраны
Обеспечивает жёсткость, гидрофобность и
устойчивость к осмотическому давлению наружной мембраны в состоянии ЭТАктивно экспрессируется в геноме и экспонируется на мембране на острой и хронической стадии заболевания
Антитела к MOMP образуются примерно через 1 месяц от начала заболевания
Слайд 23 Pgp3 – мембрано-ассоциированный , иммунозначимый белок, кодируется общей плазмидой,
присутствует только у штаммов и клинических изолятов C.trachomatis
Антитела к
Pgp3 присутствуют у пациентов с урогенитальным хламидиозом и отсутствуют у здоровых доноров Комбинация MOMP и Pgp3 в ИФА позволяет улучшить чувствительность и специфичность диагностических наборов
Pgp3 C. trachomatis
Слайд 24
Хламидийный белок теплового шока - HSP
белки теплового шока
– это скрытые внутриклеточные белки
физиологически HSP на протяжении всей
жизни остаются на постоянном уровнеони регулируют упорядоченность процессов анаболизма и катаболизма
В ответ на стресс вырабатывается HSP главным образом для защиты самих себя от раздражителя
HSP ответственен за развитие прогрессирования различных иммунопатологических процессов, которые могут привести к хроническому инфекционному заболеванию
Слайд 25Диагностические характеристики
Антитела к MOMP (IgM, A, G) - ранние
антитела, которые появляются в первый месяц заражения, являются признаком острой
стадии заболевнияАнтитела к Pgp3 (IgG) появляются позже (через 3-4 месяца) и согласно теоретическим данным являются маркёром хронизации инфекционного процесса и хламидийной инфекции в анамнезе (изолированно)
Антитела к с-Hsp60 (IgG, A) являются маркёрами L-трансформации и персистентного состояния хламидийной клетки
Слайд 26Диагностические характеристики
Наличие антител к c-Hsp 60 свидетельствует о
хламидийной инфекции в фаллопиевых трубах (вплоть до окклюзии)
Антитела к
pgp3 присутствуют у пациентов с урогенитальным хламидиозом и отсутствуют у здоровых доноров Комбинация MOMP и pgp3 в ИФА позволяет улучшить чувствительность и специфичность диагностических наборов
Слайд 27Пути заражения
Заражение хламидиозами обычно происходит половым путём
Если гонореей от
больного партнёра заразятся во время полового контакта 3 из 4
человек, то хламидиозом — 1 из 4Женщины более восприимчивы к хламидиозу
Инкубационный период — от 2-х недель до 1 месяца
Основной путь заражения — вагинальный, или анальный половой контакт
Дети могут инфицироваться при прохождении плода через родовые пути матери, больной хламидиозом
Возможен контактно-бытовой путь передачи
Слайд 28Клинические проявления
Хламидиоз очень часто протекает бессимптомно, либо с минимальными проявлениями
У 46 % мужчин и 67 % женщин хламидиоз протекает
абсолютно без симптомовСимптомы хламидиоза у женщин:
Выделения из влагалища слизистые или слизисто-гнойные
Несильные боли в области наружных и внутренних половых органов, боли внизу живота — в области малого таза, симптомы интоксикации
Слайд 29Клинические проявления
Симптомы хламидиоза у мужчин:
Симптомы легкого уретрита - скудные стекловидные
выделения из мочеиспускательного канала
При мочеиспускании зуд и жжение. Несильные
боли: в мочеиспускательном канале, в мошонке, в пояснице, в яичкахПовышение температуры — до 37 градусов, мужчина может ощущать общую слабость — следствие интоксикации
В ряде случаев происходит так называемое носительство – клиники нет, а при лабораторной диагностике выявляются хламидии
Слайд 30Осложнения
Болезнь Рейтера - уретрит, конъюнктивит и артрит
Стриктура уретры — сужение
мочеиспускательного канала вследствие рубцовых изменений слизистой уретры
Орхоэпидидимит, ведущий к сужению
выносящих спермовыводящих путей и гибели клеток Лейдига, что ведет к прекращению спермагенеза (производства сперматозоидов) и мужскому бесплодиюХронический простатит, ведущий к гибели железистой ткани предстательной железы, сужению протоков простаты, изменению количества и качества секрета простаты, что приводит к обездвиживанию и быстрой гибели сперматозоидов
Слайд 31Осложнения
Воспалительные заболевания органов малого таза (ВЗОМТ) у женщин — эндометрит,
сальпингооофорит, сальпингит
Отличительной чертой хламидиоза является образование рубцов и спаек
в маточных трубах, что является причиной внематочной беременности и трубного бесплодияНаличие хламидиоза часто приводит к преждевременному прерыванию беременности (выкидыши)
Опасность представляет инфицирование плода во время родов (до 40%)
Слайд 32Основные формы проявления хламидиоза у новорожденных
Офтальмохламидиоз (20 %) — конъюнктивит
с включениями
Хламидийная пневмония новорождённых (20-25%)
Генерализованный хламидиоз с поражением лёгких, сердца,
печени, желудочно-кишечного трактаЭнцефалопатия с судорогами, апноэ
Синдром Фитца-Хью — Куртиса - проявляется как острый перитонит и перигепатит, сопровождающийся асцитом
Слайд 33Развитие гуморальной защиты
Наработка антител к антигенам хламидий происходит на стадии
элементарных телец, когда хламидийные клетки находятся в межклеточном пространстве и
доступны для контакта с иммунокомпетентными клетками организмаСами хламидии — слабые иммуногены, поэтому титры антител при хламидиозах относительно невысоки
После проявления первых симптомов болезни последовательно возникают родоспецифические антитела М, A, G, а в ряде случаев их удается определить в этот период одновременно
Антитела IgM определяются уже через 5 дней после начала заболевания. Основное количество IgM сосредоточено в сосудистом русле. Период полураспада составляет 5 дней
Слайд 34Развитие гуморальной защиты
Пик IgM приходится на 1-2 неделю
Затем происходит снижение
титра антител
IgM полностью исчезают через 2-3 месяца независимо от проведенного
леченияЭти антитела присутствуют только при острой фазе заболевания и не определяются при реинфекции
IgM оказывают стимулирующее влияние на синтез IgG
Слайд 35Выявление IgM к С. trachomatis является одним из основных серологических
тестов для диагностики хламидийных пневмоний у новорожденных детей, а также
у пациентов с LGV (венерической лимфогрануломой)IgA существуют в сывороточной и секреторной формах
В сыворотке IgA появляются через 10-14 дней после начала заболевания и свидетельствуют о прогрессировании заболевания
Уровень lgA-антител снижается к 2-4 месяцу в результате успешного лечения
При реинфекциях их уровень вновь возрастает
Слайд 36Развитие гуморальной защиты
lgA-антитела являются маркером как острой формы, так и
манифестации при хронической форме инфекции
Если уровень IgA не падает
после проведенного лечения, то это указывает на неэффективность лечения и формирование хронической формы инфекцииНаличие IgA свидетельствует об активации хламидийной инфекции
Слайд 37Развитие гуморальной защиты
IgG — доминирующий класс иммуноглобулинов в сыворотке крови,
составляющий до 90% всех антител
Около 48% его количества находится вне
кровеносного русла, проходит через плацентарный барьер. Период полураспада — 23 дняlgG-антитела определяются через 15-20 дней после начала заболевания
Их наличие отражает картину позитивного иммунного ответа в случаях текущей, хронической или перенесенной инфекции
lgG-антитела определяются на низком уровне в течение многих лет
Слайд 38Развитие гуморальной защиты
При реинфекции или реактивации, наблюдается заметное увеличение уровня
IgG (бустер-эффект)
Хроническое течение хламидийной инфекции характеризуется наличием в крови пациентов
IgA и IgG, уровни которых меняются незначительно в противоположность острой инфекции Обнаружение невысоких постоянных уровней IgA-антител в течение длительного периода времени может свидетельствовать о персистенции возбудителя при полном отсутствии симптоматики у пациентов
Выявление 2-3-кратного снижения уровня А и/или G антител при исследовании в парных сыворотках может свидетельствовать об успешно проведенной терапии
Слайд 39Развитие гуморальной защиты
Для выявления антител к С. trachomatis необходимо проводить
определение IgA и IgG одновременно
При неясном результате IgA подтверждение осуществляется
определением IgMОпределение только IgM недостаточно, так как отсутствие этого класса антител еще не говорит об отсутствии заболевания
Выявление IgM к С. trachomatis является одним из основных серологических тестов для диагностики хламидийных пневмоний у новорожденных детей, а также у пациентов с LGV (венерической лимфогранулемой)
Слайд 40Выводы
Отдельный серологический тест не может быть использован для цели конечной
диагностики
Исследование парных сывороток в динамике позволяет установить острую, хроническую
стадии, реинфекцию или перенесенную инфекциюОпределение только одного класса антител не обеспечивает достоверность диагноза
Нарастание IgG в парных сыворотках (в 3-4 раза от первоначального уровня) свидетельствует об активном течении текущей хламидийной инфекции
Высокий уровень IgA подтвердит активное течение хламидийной инфекции или рецидив хламидиоза
Слайд 42Лабораторная диагностика хламидиоза
Серологические исследования - определение антител в сыворотке крови:
IgG, IgM, IgA
Исследование ДНК хламидий методом ПЦР в соскобах
Исследование антигена
хламидий в соскобах методом ИФАИсследование антигена хламидий в соскобах методом ПИФ
Культуральный метод
Слайд 43Условия получения правильных результатов при культуральном исследовании хламидиоза
1. Надежное освобождение исследуемого
материала от сопутствующей бактериальной флоры
2. Предупреждение инактивации хламидий при транспортировке
3. Забор материала
у больных, не подвергавшихся антихламидийному лечениюПоэтому на практике метод трудновоспроизводим и недостаточно чувствителен
Слайд 44Методы диагностики хламидийной инфекции
Цитологический – время выполнения -1 час
низкая
чувствительность и специфичность (10-12%)
субъективность оценки результата
трудность в правильном заборе материала
ПИФ
Иммуноферментный
ПЦР
Слайд 45Методы диагностики хламидийной инфекции
ПИФ: время выполнения 2-5 часов
субъективность оценки
невысокая
специфичность
малоинформативен при микст-инфекциях и выраженных воспалительных изменениях
Иммуноферментный
ПЦР
Слайд 46Методы диагностики хламидийной инфекции
Иммуноферментный
Прямое обнаружение антигенов в соскобе
Определение титров
IgA, IgM, IgG в сыворотке
ПЦР
Слайд 47Преимущества серологической диагностики (ИФА)
Простота и доступность исполнения
исследования
Возможность автоматизации
процесса исследованияВозможность документирования и архивации результатов исследования
Возможность внутреннего и внешнего контролирования процесса исследований
Слайд 49Показания к выявлению антихламидийных IgG, IgA, IgM в сыворотке крови
методом ИФА
(рекомендации РМАПО)
Определение стадии заболевания
- острая, первичная
- хроническая
- реактивация
или реинфекция;
- состояние после реконвалесценции (остаточная серология)Оценка эффективности проводимого лечения (наряду с исследованием культуральным методом или ПЦР)
Установление хламидийной этиологии экстра-генитальных поражений (артриты, пневмонии, заболевания глаз и др.)
Слайд 50Методы диагностики хламидийной инфекции
ПЦР: время анализа – 3 -
4 часа
Высокая специфичность
Чувствительность, позволяющая диагностировать не только острые, но и
латентные инфекцииНизкая стоимость исследования
МАКСИМАЛЬНОЕ ПРИБЛИЖЕНИЕ К «ЗОЛОТОМУ СТАНДАРТУ»
Слайд 51Лабораторный алгоритм диагностики хламидийной инфекции (по Ю.В. Сергееву, Медицинский Центр УД
Президента РФ)
Первоначально: ПЦР и IgA, IgG к C.trachomatis (характеристика
стадии заболевания)В ходе лечения: повторное определение титра IgA, IgG (мониторинг эффективности лечения)
Через месяц после окончания лечения: ПЦР
Через 3-6 месяцев после курса лечения: ПЦР и IgA, IgG (отдаленная оценка эффективности лечения)
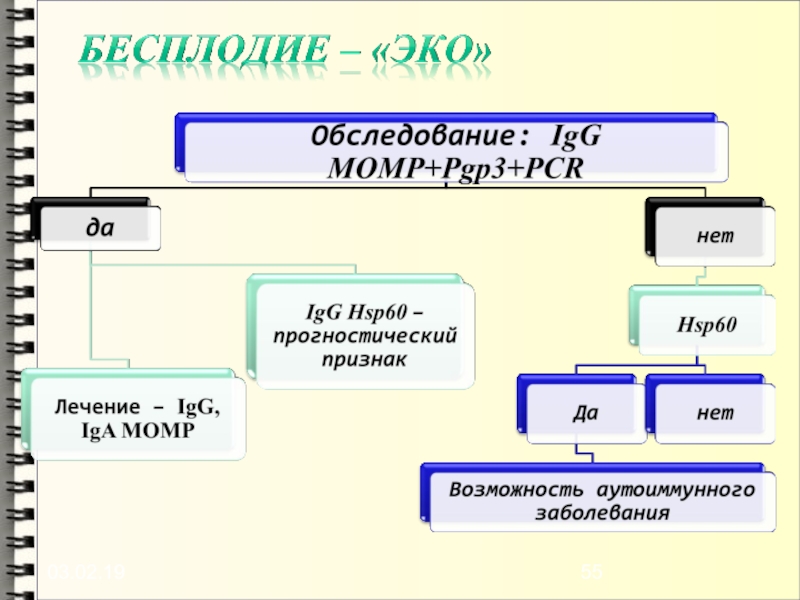
Слайд 52Алгоритм диагностики хламидийной инфекции
ИФА IgG MOMP+pgp3, hsp60 (CT), ПЦР
(
Первое посещение)
Клинические проявления
есть
нет
Наблюдение в динамике за титром антител
Поиск других
возбудителей
Наблюдение в динамике
за титром антител
Слайд 53Алгоритм диагностики хламидийной инфекции
Острая хламидийная инфекция
ПЦР
МОМР IgA, IgG, IgM
Hsp60 IgG+ _ _
+ + _
Хроническая хламидийная инфекция
ПЦР МОМР IgA, IgG, IgM Hsp60 IgG
+ + _
_ + _
Слайд 54Алгоритм диагностики хламидийной инфекции
Персистентная хламидийная инфекция
ПЦР
МОМР IgA, IgG, IgM
Hsp60 IgG_ + +
_ _ +
Слайд 57Микоплазмы – мельчайшие прокариотические организмы, по структурной организации находятся между
бактериями и вирусами
Особенности
Способны к самостоятельному воспроизводству (в отличие
от вирусов), лишены клеточной стенки ( в отличие от бактерий)
Способны адсорбироваться на эпителиальных клетках, сперматозоидах, гонококках, трихомонадах
Быстрая изменчивость генома приводит к возникновению феномена ухода от иммунного ответа
Бессимптомное носительство – в 40-60%, в виде моноинфекции – в 37,5%, в составе микробных ассоциаций – в 62,5%
Слайд 58Микоплазмы
Условно патогенная флора урогенитального тракта?
С одной стороны - микоплазмы наиболее
часто обнаруживают в составе нормальной микрофлоры урогенитального тракта человека
С другой
стороны - микоплазмы могут быть вовлечены в воспалительный процесс при урогенитальных заболеванияхСлайд 59
Ряд исследователей считают, что микоплазмы (уреаплазмы) являются комменсалами урогенитального
тракта, способными при определённых условиях вызывать инфекционно-воспалительные процессы мочеполовых органов
чаще в ассоциации с другими патогенными или условно-патогенными микроорганизмамиСлайд 60Микоплазмы
Комменсал - (commensal) - организм, живущий в тесной взаимосвязи
с другими организмами, не причиняя им при этом ни вреда,
ни пользыСлайд 61Микоплазмы
Группа микроорганизмов под общим названием микоплазмы является одной из причин
постгонорейных инфекций, обуславливая патологию мочеполовых и тазовых органов
Выделены особые штаммы
микоплазм, получившие название уреаплазмы (Ureaplasma urealyticum), способные ферментировать уреазуИз-за очень малых размеров их еще называют Т-штаммами (от англ. tiny - крошечный)
Слайд 62Микоплазмы
контаминируют культуры клеток,
вызывают заболевания растений, животных, человека
человек
является естественным хозяином, по крайней мере, 14 видов микоплазм
оказывают
влияние на размножение ряда вирусов, в том числе ВИЧ и онкогенныхсами способны вызывать иммунодефицитное состояние
Слайд 63Микоплазмы
Проявляют свои инфекционные потенции при микст-инфекциях: гонорейно-микоплазменных, хламидийно-микоплазменных и
т. д.
Патогенность микоплазм возрастает при системных заболеваниях человека и напрямую
зависит от массивности зараженияДля назначения адекватного лечения необходимо знать титр микоплазм и их чувствительность к антибиотикам
Слайд 64Наиболее значимы для патологии мочеполовой сферы человека: Ureaplasma urealiticum, Mycoplasma
hominis, Mycoplasma genitalium
Ureaplasma urealiticum выявлена у 40-54,2% мужчин
с воспалительными заболеваниями мочеполовых органов, Mycoplasma hominis - 26-28% и Mycoplasma genitalium – 18-24% У больных сифилисом микоплазмы выявлены в 43,8% случаев
У больных хламидиозом микоплазмы выявлены в 50%
У больных «бактериальным вагинозом» в 40-46% выявляются Ureaplasma urealiticum и Mycoplasma hominis
У бесплодных мужчин - Ureaplasma urealiticum в 40%
У женщин с превычным невынашиванием беременности микоплазмы обнаруживаются в 24,4% случаев
Слайд 65
Молодой возраст
Принадлежность к чёрной расе
Низкий социально-экономический статус
Первая беременность
Большое количество половых
партнёров
Использование оральных контрацептивов
Факторы риска инфицирования
Слайд 66Микоплазмы
Согласно МКБ-10 к "истинным" ИППП относят только 9 инфекций: гонококковую,
хламидийную, трихомонадную, лимфогранулему, шанкроид, паховую гранулему, сифилис
Патогенные свойства генитальных микоплазм
все еще окончательно не изучены и не определеныЧастая бессимптомная колонизация гениталий этими микроорганизмами не позволяет в диагностике генитальных и неонатальных инфекций ограничиваться только выявлением M. hominis или U. urealyticum, не оценивая количественные параметры присутствия этих микроорганизмов, а главное - клинические проявления инфекции
Слайд 67Микоплазмы могут вызывать:
Поражения мочеполовой систем
Поражения дыхательной системы
Сложные воспалительные синдромы
(например, синдром Рейтера)
Ревматоидные процессы
Слайд 68Уреаплазмы встречаются:
В виде моноинфекции - около 20-30%
В виде ассоциаций
с другими микроорганизмами — до 40-60% больных с урогенитальной патологией
Слайд 69Современные подходы
M. genitalium - патогенный микроорганизм, способный вызывать уретрит у
лиц обоего пола, цервицит у женщин
Другие микоплазмы (U. urealyticum, Ur.
parvum, M. hominis)-условные патогены, присутствуют на слизистых оболочках и в выделениях урогенитального тракта у 40-80% практически здоровых лиц репродуктивного возраста в количестве менее 104 КОЕ/млСлайд 70U. urealyticum - условно-патогенный микроорганизм, реализация патогенных свойств которого происходит
при определенных условиях. Способен вызывать уретриты у мужчин и циститы
у женщинВ ассоциации с другими патогенными и/или условно-патогенными микроорганизмами может принимать участие в развитии различных патологических состояний, в том числе вагинита, цервицита, осложнений течения беременности, послеродовых и послеабортных осложнений
M. hominis - условно-патогенный микроорганизм, реализация патогенных свойств которого происходит при определенных условиях
Слайд 72Культуральные методы — используются преимущественно плотные питательные среды и с
определением КОЕ (количество колониеобразующих единиц)
Для исследования используют материал, полученный из
уретры, влагалища, цервикального канала, а также мочу, секрет предстательной железы и эякулятПЦР преимущественно в реальном времени
Слайд 73Культуральная диагностика позволяет определить массивность заражения (титр микробов) и чувствительность
к антибиотикам
Принцип: основан на способности U.urealiticum гидролизовать мочевину, а M.hominis
– аргинин. При этом образуется ион аммония, и происходит защелачивание среды. Вследствие этого происходит изменение цвета (с желтого на красный) индикатора кислотности (рН) среды, что позволяет визуализировать реакциюШирокое распространение получили тест-системы, позволяющие одновременно детектировать наличие одновременно двух возбудителей микоплазмоза: U.urealiticum и M.hominis, и определить чувствительность к антибиотикам (набор фирмы «Биорад», Франция)
Слайд 74Забор проб
Микоплазмы – пристеночные паразиты, необходимо энергично обрабатывать слизистую с
целью получения максимального числа клеток
Для забора используются кальциво-альгинатные, дакроновые или
полиэстерные тампоныНе допускается использование ватных тампонов на деревянном стержне, поскольку они оказывают ингибирующий эффект
Слайд 75Лабораторная диагностика
Для выявления M. genitalium следует использовать молекулярно-биологические методы: ПЦР
Для других микоплазм используют методы, позволяющие произвести количественную оценку содержания
микроорганизмов в исследуемом материалеСлайд 76«Временные стандарты лабораторной диагностики и критерии для установления диагноза инфекций,
передаваемых половым путем»
«Само по себе нахождение уреаплазм не является
основанием для установления диагноза и назначения леченияДиагноз выставляется и назначается лечение только в случаях, когда имеется клиника воспалительного заболевания и не обнаружен другой возбудитель, её объясняющий»
Слайд 77Методы диагностики микоплазмоза
ДНК-диагностика – цепная полимеразная реакция
Бактериологические методы исследования —
культуральные
Серологические и иммунофлюоресцентные методы диагностики в виду их низкой информативности
использовать нецелесообразноСлайд 78 Больных при выявлении M.genitalium следует обследовать на наличие ИППП
Ведение
половых партнеров
Половые партнеры лиц, у которых выявлены M. genitalium, подлежат
обследованию и лечениюПоловые партнеры лиц, у которых выявлены другие микоплазмы, подлежат обследованию при наличии у них клинической симптоматики воспалительного процесса мочеполовых органов и отягощенном акушерско-гинекологическом анамнезе у партнерши
Слайд 79Показания для терапии урогенитальных микоплазмозов
Наличие инфекционно-воспалительных процессов в мочеполовой
системе при исключении другой этиологии
Предстоящие оперативные или инвазивные манипуляции
(роды, аборт, введение ВМС и т. п.)Бесплодие ( других причин кроме микоплазменной инфекции не установлено)
У беременных – осложнённый акушерско-гинекологический анамнез и течение настоящей беременности
Слайд 80Лечение микоплазмоза
Применение антибиотикотерапии необходимо при обнаружении микоплазм в титре >104КОЕ/г
Препараты
выбора: макролиды, фторхинолоны, тетрациклины
Слайд 81
Критерии излеченности
Контроль излеченности проводится у пациентов при выявлении M. genitalium
через 4 недели после окончания терапии с использованием ПЦР
Относительно U.
urealyticum и M. hominis контроль излеченности проводят через 4 нед после окончания лечения с помощью культурального метода исследования с определением количества микроорганизмов в выделенном материале, и в случае выявления их в диагностическом титре - определение чувствительности к антибиотикамСлайд 821. Микоплазмы являются комменсалами урогенитального тракта
2. Они проявляют свои инфекционные
потенции при микст-инфекциях: гонорейно-микоплазменных, хламидийно-микоплазменных и т.д.
3. Патогенность микоплазм возрастает
при системных заболеваниях в иммунной системе человека и напрямую зависит от массивности заражения4. Для назначения адекватного лечения необходимо знать титр микоплазм и их чувствительность к антибиотикам
Слайд 83 Санация мужчин и женщин инфицированных уреаплазмами и микоплазмами, приводит
к профилактике невынашиваемости и преждевременных родов
Рутинное обследование всех пациентов,
обращающихся в клиники ИППП, в урологические и акушерско-гинекологические отделения вряд ли являются обоснованнымиСлайд 84СИФИЛИС
• Классическое заболевание, передающее половым путем
• Возбудитель - бледная трепонема
(Тremonema pallidum)
• Медленно прогрессирующая инфекция
• На поздних стадиях приводит к
поражению нервной системы и внутренних органовСлайд 85Сифилис - хроническое инфекционное заболевание, передающееся половым путем, вызываемое Treponema
pallidum (бледная трепонема), характеризуется полиорганным поражением и стадийным прогредиентным течением
Treponema
pallidum имеет спиралевидную форму с завитками (8–12), грамотрицательный анаэроб. Длина микроорганизма — 6–12 мкм, ширина — 0,1–2,0 мкм. Бледной трепонеме 4 движения
вращательное вокруг продольной оси
поступательное
сгибательно-разгибательное (маятникообразное)
и контрактильное (волнообразное, сократительное)
Слайд 86В диагностике сифилиса используются: 1. Бактериоскопия 2. Методы серологического исследования (неспецифические и
специфические) 3. Исследование спинномозговой жидкости (СМЖ) 4. Гистологическое исследование - преимущественно в
стадии третичного сифилиса 5. Микроскопическое исследование нативного препарата отделяемого эрозивных или язвенныхвысыпаний или пунктата
из лимфоузла для выявления Treponema pallidum
Слайд 87Бактериоскопический метод
Лучшим методом является микроскопия в темном поле зрения. В
основу этого метода положен известный феномен: яркий свет проникает через
узкую щель в темное помещение и вызывает свечение пылинок.Полученный материал с каплей физиологического раствора, помещенный на предметное стекло и накрытый покровным стеклом, исследуется под микроскопом с помощью объектива с 40-кратным увеличением и окуляра с 10-кратным увеличением
Слайд 88СИФИЛИС – лабораторная диагностика
• В соответствии с действующим приказом МЗ
РФ № 87 от 26.03.2001 «О совершенствовании серологической диагностики сифилиса» при
серо- и ликвородиагностике сифилиса допускается использование следующих реакцийМикрореакции преципитации (МР) (непрямой скрининговый метод)
Реакции пассивной непрямой агглютинации (РПГА)
Реакции иммунофлуоресценции (РИФ)
Реакции иммобилизации бледных трепонем (РИБТ)
Иммуноферментный анализ (ИФА)
Слайд 89Реакция микропреципитации
Нетрепонемный флокуляционный тест на основе кардиолипинового антигена (сердечная мышца
быка)
Выявление антител к T.pallidum в реакции с антигеном, сходным по
составу с антигеном клеточной стенки возбудителя (фосфолипид, лецитин, холестерин)При соединении эмульсии кардиолипинового антигена с плазмой или сывороткой больного сифилисом образуется флокулят (комплекс «антиген + антитело»), который выглядит как белые снежинки
Слайд 90Реакция пассивной гемагглютинации
Заключается в агглютинации эритроцитов, сенсибилизированных трепонемным антигеном, в
присутствии специфических противотрепонемных антител в исследуемых сыворотках
Результаты оцениваются по
системе «4+»Слайд 91Иммуноферментный анализ
В основе ИФА лежит принцип, позволяющий выявлять специфический комплекс
«антиген-антитело» с помощью антител к иммуноглобулинам человека (анти IgG и
анти IgM), меченых ферментом, по цветной реакции с субстратом этого ферментаОдним из высокоэффективных методов диагностики сифилиса является иммуноблоттинг (western blot), который иногда называют линейным ИФА
Слайд 92СИФИЛИС – лабораторная диагностика
• В начале заболевания в крови обнаруживаются
преимущественно IgA (флюоресцины)
• после появления твёрдого шанкра к ним
присоединяются IgM (реагины) • после этого — IgG (иммобилизины)
• Помимо антител в иммунном ответе также участвуют макрофаги, T-лимфоциты, B-лимфоциты
Слайд 93СИФИЛИС – лабораторная диагностика
Определение суммарных антител к Tr. pallidum
_
+
Специфические АТ
отсутствуют
_
Определение IgG
+
Определение IgM
Повторное
определение IgG ч/р
5-7 дн.
Наличие специфических
IgG (иммунологическая
память)
_
Нет
острого процесса
+
Ранняя стадия сифилиса