Слайд 1
лечение урологических больных
Заведующий курсом урологии д.м.н., доц. Л.А.Жантелиева
Слайд 2Распространенность инфекции мочевых путей
ИМП – самая частая бактериальная инфекция в
популяции
У женщин бактериурия – 4-5% и с возрастом увеличивается до
10-12%
У мужчин моложе 50 лет - редко
У пожилых людей – 20-50%
Женщины переносят ИМП по крайней мере 1 раз в жизни
Слайд 3Пиелонефрит
неспецифический воспалительный процесс с преимущественным поражением канальцевой системы почки, характеризующееся
поражением почечной лоханки, чашечек и паренхимы почки
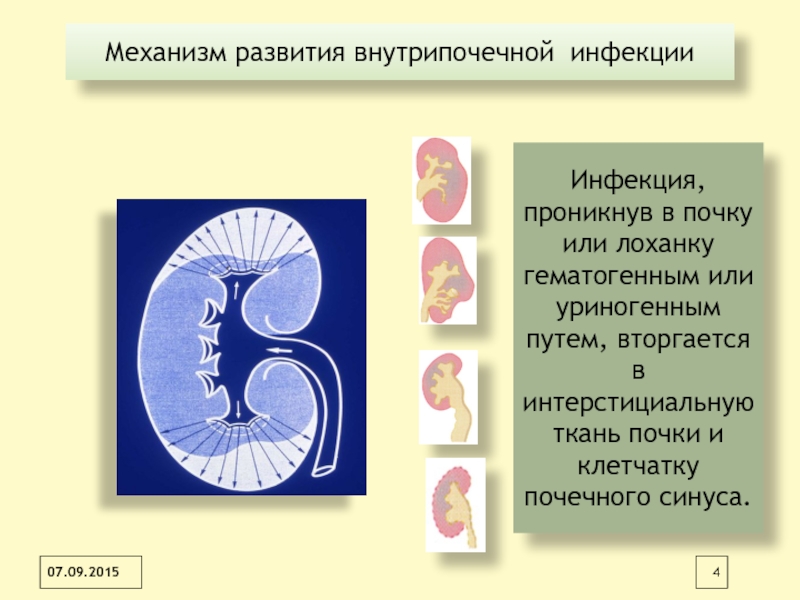
Слайд 4Механизм развития внутрипочечной инфекции
Инфекция, проникнув в почку или лоханку гематогенным
или уриногенным путем, вторгается в интерстициальную ткань почки и клетчатку
почечного синуса.
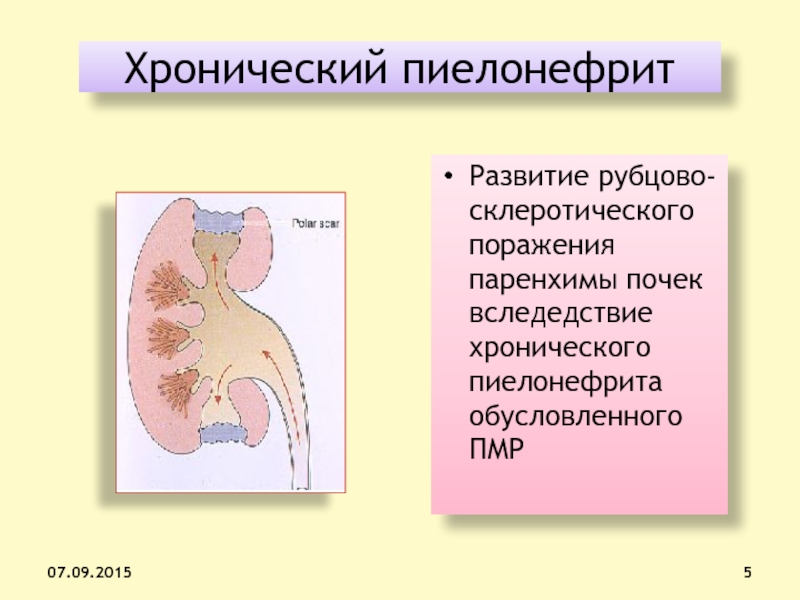
Слайд 5Хронический пиелонефрит
Развитие рубцово-склеротического поражения паренхимы почек вследедствие хронического пиелонефрита обусловленного
ПМР
Слайд 6Маркёры повреждения почек
Лабораторные: снижение относительной плотности мочи, протеинурия, гематурия, лейкоцитурия,
цилиндрурия;
Визуальные: ультразвуковое исследование, компьютерная томография, изотопная сцинтиграфия, контрастная урография;
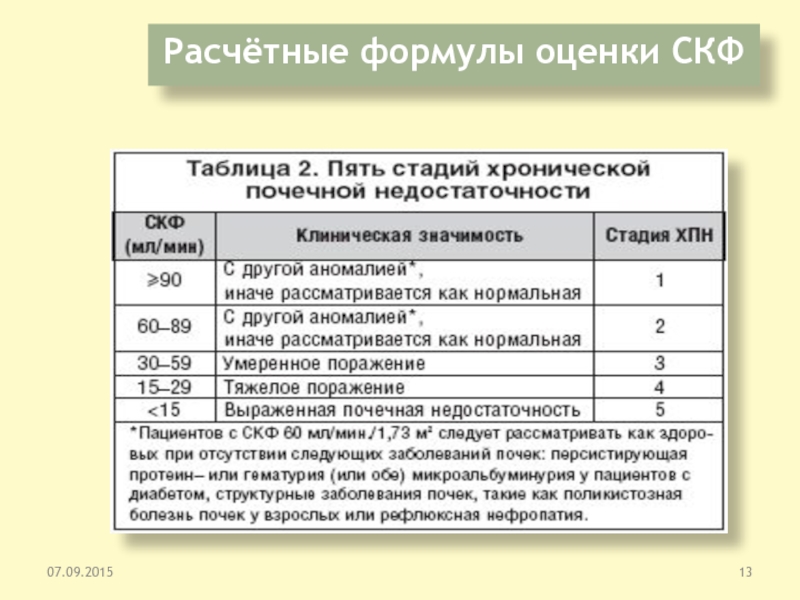
Слайд 7Оценка функции почек
Суммарную функцию почек оценивают по скорости клубочковой фильтрации
(СКФ).
СКФ показывает, какой объём крови в миллилитрах может быть
полностью очищен от креатинина за 1 минуту.
Оценить СКФ можно при помощи расчётных формул или путём определения клиренса креатинина.
Слайд 8Креатинин
конечный продукт креатин-фосфатной реакции.
образуется в мышцах и затем выделяется
в кровь.
участвует в энергетическом обмене мышечной и других тканей.
из организма креатинин выводится почками с мочой, поэтому креатинин (его количество в крови) — важный показатель деятельности почек.
Слайд 9Скорость клубочковой фильтрации (СКФ)
СКФ – определение скорости клубочковой фильтрации по
клиренсу эндогенного креатинина.
Glomerular filtration rate (GFR)) — метод, с помощью
которого оценивают выделительную способность почек, определяя скорость клубочковой фильтрации (мл/мин) и канальцевой реабсорбции (%) по клиренсу эндогенного креатинина крови и мочи.
Исследование позволяет оценить массу действующих нефронов.
СКФ – это оценка эффективности терапии, направленной на профилактику прогрессирования хронических диффузных заболеваний почек.
Слайд 10
Скорость клубочковой фильтрации (СКФ) рассчитывают по формуле (Метод Кокрофта-Голта, MDRD)
Расчетные
методы оценки СКФ/клиренса креатинина.
Формулы для расчета СКФ учитывают различные
влияния на продукцию Кр, они просты в применении, валидированы.
У взрослых наиболее широко используются формула Кокрофта-Голта (Cockroft-Gault) и формула, полученная в исследовании MDRD (The Modification of Diet in Renal Disease Study)
Слайд 11Сравнительная характеристика формул
Кокрофта-Голта, MDRD
Слайд 12формула Кокрофта-Голта,
формула MDRD и др.
Слайд 14почечная недостаточность –
нарушение гомеостаза вследствие внезапного снижения клубочковой фильтрации
Слайд 15Цистит различают:
первичный и вторичный;
острый и хронический;
инфекционный (специфический
или неспецифический);
неинфекционный (химический, термический, токсический, аллергический, лекарственный, лучевой, алиментарный
и др.)
вторичный цистит развивается на фоне заболеваний мочевого пузыря (камни, опухоль) или близлежащих органов (аденома и рак предстательной железы, стриктура уретры, хронические воспалительные заболевания половых органов).
Цистит с преимущественной локализацией воспалительного процесса в области мочепузырного треугольника обозначают термином «тригонит».
Слайд 16Предрасполагающие факторы развития цистита
травма слизистой оболочки мочевого пузыря
застой
крови в венах таза, гормональные нарушения, гиповитаминозы
переохлаждение
нарушение уродинамики
затрудненное или неполное опорожнение мочевого пузыря, приводящее к нарушению тонуса детрузора, застою или разложению мочи
Слайд 17Простатит
неинфекционный (застойный) (снижение иммунитета, переохлаждение, снижение физической активности, малоподвижный сидячий
образ жизни, длительное половое воздержание и наоборот чрезмерная половая активность,
злоупотребление алкоголем и др.);
- инфекционный -(инфекции, передающиеся половым путем (проникновение в ткани простаты возбудителя -микробов, вирусов, бактерий, грибов и т.д.): так же наличие очагов хронической инфекции (хронический тонзиллит, гайморит, патология почек), операции на органах малого таза и др.).
Слайд 18Развитию простатита способствуют
травмы,
нарушение крово- и лимфообращения в органах малого
таза, гормональные нарушения (абсолютная или относительная андрогенная недостаточность).
Наиболее частый возбудитель —
кишечная палочка (86 %), далее — клебсиеллы, протей, энтерококки, синегнойная палочка.
Стрептококкоки, стафилококки, хламидий, микоплазмы, уреаплазмы вопрос спорный
Крайне редко причинами простатита становятся специфические возбудители (бледная трепонема, палочка Коха и др.).
Слайд 19Классификация простатитов
Американского Национального Института Здравоохранения (NIH USA) от 1995
Категория I — Острый простатит;
Категория II — Хронический бактериальный простатит;
Категория III — Хронический
простатит / синдром хронической тазовой боли (CP / CPPS):
Категория IIIa — Хронический простатит / синдром хронической тазовой боли с признаками воспаления;
Категория IIIb — Хронический простатит / синдром хронической тазовой боли без признаков воспаления;
Категория IV — Асимптоматический (бессимптомный) хронический простатит.
Бывает - хронический гранулематозный простатит.
Простатит часто сочетается с уретритом, везикулитом и с доброкачественной гиперплазией предстательной железы.
Слайд 20Острые заболевания органов мошонки встречаются довольно часто и являются причиной
госпитализации 4–5% всех урологических больных.
В структуре экстренных урологических заболеваний
доля острого эпидидимита колеблется от 4,6 до 10,2%.
Более 25% мужчин на протяжении жизни переносят эпидидимит
Наиболее часто (в 80% случаев) острым эпидидимитом заболевают мужчины в возрасте от 20 до 40 лет.
Острое воспаление придатка яичка у 90% больных носит изолированный характер, а у остальных 10% — поражается и яичко.
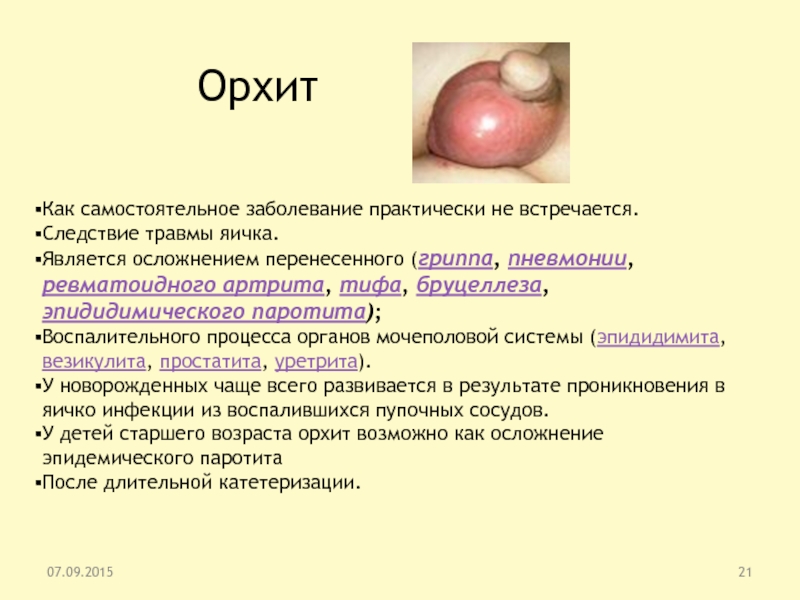
Слайд 21Орхит
Как самостоятельное заболевание практически не встречается.
Следствие травмы яичка.
Является
осложнением перенесенного (гриппа, пневмонии, ревматоидного артрита, тифа, бруцеллеза, эпидидимического паротита);
Воспалительного
процесса органов мочеполовой системы (эпидидимита, везикулита, простатита, уретрита).
У новорожденных чаще всего развивается в результате проникновения в яичко инфекции из воспалившихся пупочных сосудов.
У детей старшего возраста орхит возможно как осложнение эпидемического паротита
После длительной катетеризации.
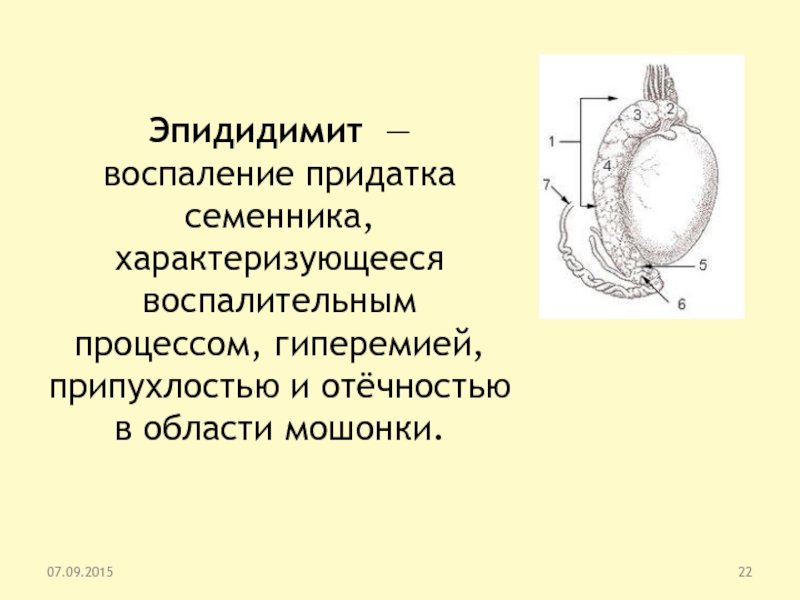
Слайд 22Эпидидимит — воспаление придатка семенника, характеризующееся воспалительным процессом, гиперемией, припухлостью
и отёчностью в области мошонки.
Слайд 23Симптомы:
наличие крови в сперме
болезненный отек мошонки
лихорадочное состояние
дискомфорт в нижней части
живота или таза
паховые боли
мягкие, опухшие области паха на пораженной стороне
появление
кисты (опухоль) в мошонке
боль во время эякуляции
боль или жжение во время мочеиспускания
боль в мошонке, которая усиливается во время дефекации
выделения из мочеиспускательного канала
Слайд 24УРЕТРИТ
Воспаление мочеиспускательного канала.
В силу анатомо-физиологических особенностей он
как самостоятельное заболевание у женщин практически не встречается, и мочеиспускательный
канал вовлекается в патологический процесс при воспалении рядом расположенных органов (цистите, нагноении парауретральных желез и др.).
Слайд 25БАЛАНОПОСТИТ
Баланит - это воспаление головки полового члена.
Постит - воспаление
крайней плоти.
Баланит и постит, как правило, встречаются одновременно, поэтому практически
всегда это единая форма заболевания - баланопостит.
Слайд 26Классификация
В зависимости от клинического течения баланопостит подразделяют на острый и
хронический.
Факторы, способствующие развитию заболевания:
■ несоблюдение гигиенических мероприятий в отношении головки полового
члена и крайней плоти;
■ фимоз;
■ хронический уретрит;
■ заболевания головки полового члена (остроконечные кондиломы, мягкий и твердый шанкр, опухоли);
■ сахарный диабет и другие иммуносупрессивные заболевания, особенно у пожилых мужчин;
■ травматизация головки полового члена и крайней плоти (при половом акте, нижним бельем, инородными телами).
Слайд 27пути инфицирования
восходящий
нисходящий
лимфогенный
гематогенный
Слайд 28Диагностика инфекции мочевых путей (основные принципы)
Подтвердить лейкоцитурию
Подтвердить бактериурию (посев)
Идентифицировать аномалии
развития и уродинамики (УЗИ, цистография, сцинтиграфия)
Слайд 29Клинические симптомы инфекции мочевых путей
Слайд 30
Причины образования камней в почках:
В настоящее время по разным оценкам
заболеваемость МКБ составляет 25% -40% всех урологических больных.
В развитых странах
уролитиазом страдает 1-3% взрослого населения.
Заболевание характеризуется высокой частотой рецидивов камнеобразования - от 15-25% при мочекислом нефролитиазе и до 70% - при фосфорнокислом.
недостаточность протеолиза мочи, приводящая к возникновению органической основы камня;
изменение рН мочи, приводящее к кристаллизации мочевых солей и определяющее минеральный состав конкремента;
пресыщение мочи камнеобразующими компонентами;
колебания рН мочи и диуреза;
соотношения ингибиторов и промоторов кристаллизации и агрегации в моче;
наличие инфекции;
наличие в почке слизи, гноя, сгустков крови, тканевого детрита, минерального песка;
нарушение оттока мочи.
Слайд 31физиологические сужения мочеточника
Соответствует :
лоханочно-мочеточниковоый сегмент;
месту перекреста мочеточника с подвздошными сосудами;
мочеточниковое
устье;
В этих участках мочеточника и находятся кавернозноподобные сосудистые образования
(Ю. А. Пытель, 1960)
Слайд 32СИМПТОМАТОЛОГИЯ МКБ
1. Почечная колика
2. ГЕМАТУРИЯ
МАКРОГЕМАТУРИЯ
МИКРОГЕМАТУРИЯ
3.
ДИЗУРИЯ
Нарушение мочеиспускания зависит от локализации камня
А) при юкставезикальном
расположении – ПОЛЛАКУРИЯ;
Б) при интрамуральном – СТРАНГУРИЯ.
4. Самоотхождение камней.
5. ПИУРИЯ
Слайд 33Классификациясы
По локализации в мочевыводящих путях;
a. почке (нефролитиаз)
б. мочеточнике (уретеролитиаз)
в. мочевом пузыре (цистолитиаз)
Виды камней;
a. ураты
б.
фосфаты
в. оксалаты
с. Цистиновые и т.д.
По течению;
a. Первичный камень
б. вторичный камень (рецидив)
Особые формы МКБ;
a. Коралловидный камень
б. камень единственной почки
в. МКБ при беременности
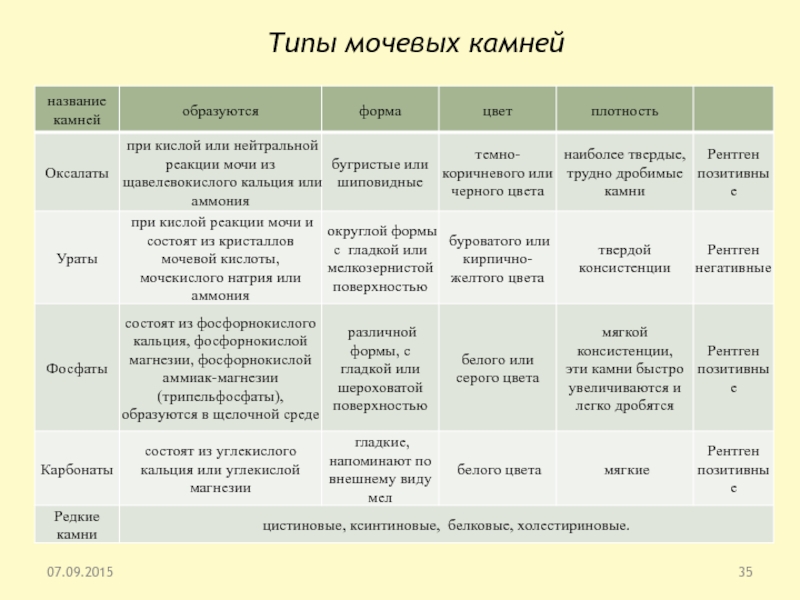
Слайд 34Типы мочевых камней
Химический состав и частота различных типов мочевых камней
варьируют в различных географических областях, могут встречаться как в сочетании,
так и отдельно.
Наиболее распространен оксалатный уролитиаз, его частота в разных регионах составляет 45-72%,
кальций-фосфатный обнаруживается у 14-39%,
мочекислый составляет 11-20%;
0,3-0,4% приходится на долю цистиновых камней,
от 0 до 0,4 - белковых.
Слайд 36Виды камней удаленных из мочевых путей
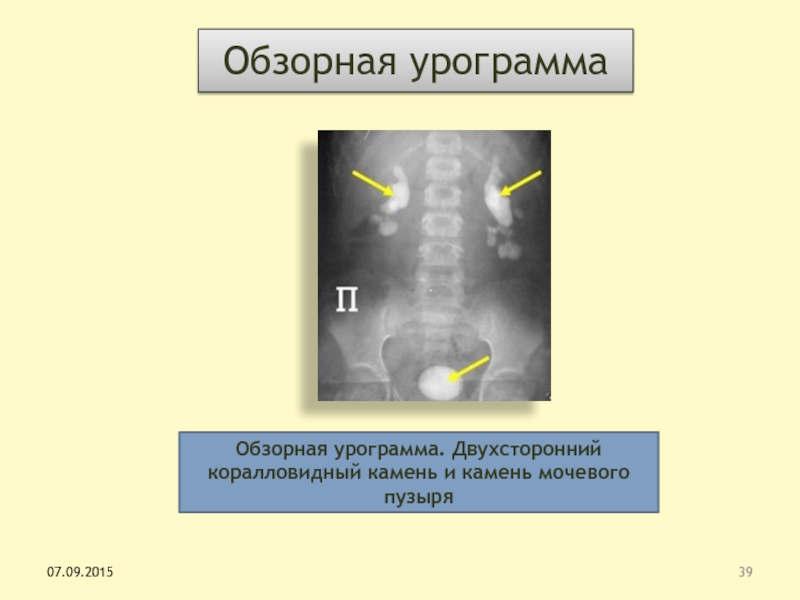
Слайд 39Обзорная урограмма
Обзорная урограмма. Двухсторонний коралловидный камень и камень мочевого пузыря
Слайд 40Лечение МКБ
1. Консервативное
а) Этиопатогенетическое
– диетотерапия
– минеральные воды
– препараты, изменяющие
рН мочи
– цитратные смеси
б) Лекарственная терапия
– антибиотики, уроантисептики
– спазмолитики, антиоксиданты
и реологические препараты
в) Физиолечение
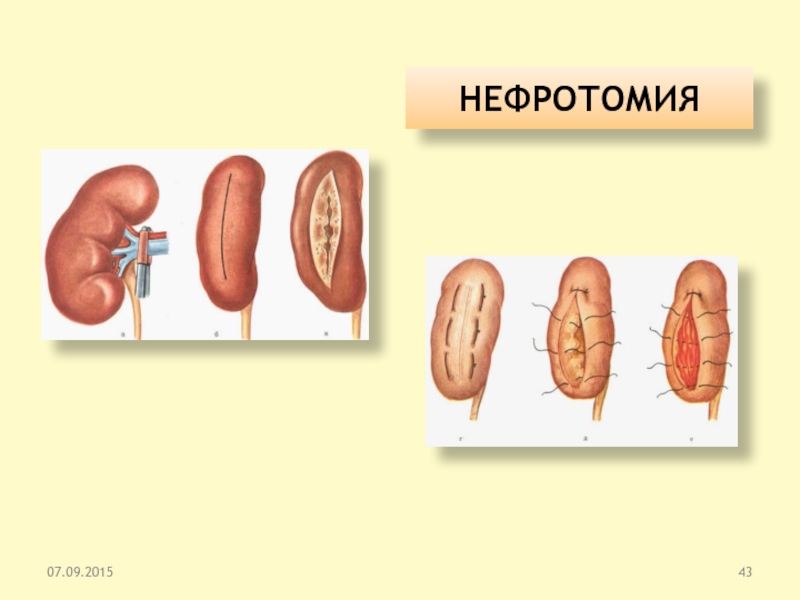
Слайд 412.Оперативные методы лечения МКБ
а) Эндоурологические малоинвазивные методы:
– ДЛТ
– катетеризация мочеточника
–
цистолитотрипсия
– уретеролитоэкстракция
– уретролитотрипсия
– перкутанная нефролитотрипсия
б) Традиционные методы
– органосохраняющие операции:
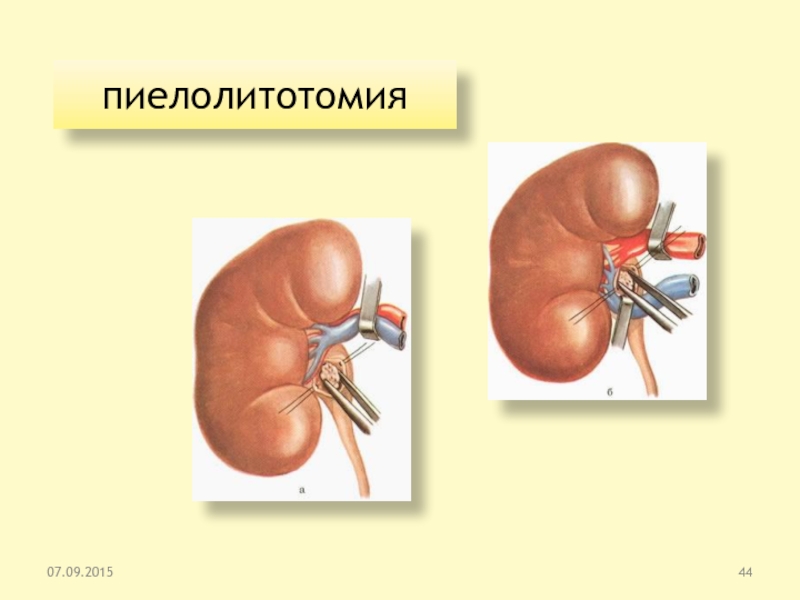
- пиелолитотомия
-
нефро-, или каликолитотомия
- резекия почки
- уретеролитотомия
- цистолитотомия
– органоуносящие операции:
- нефрэктомия
Слайд 42
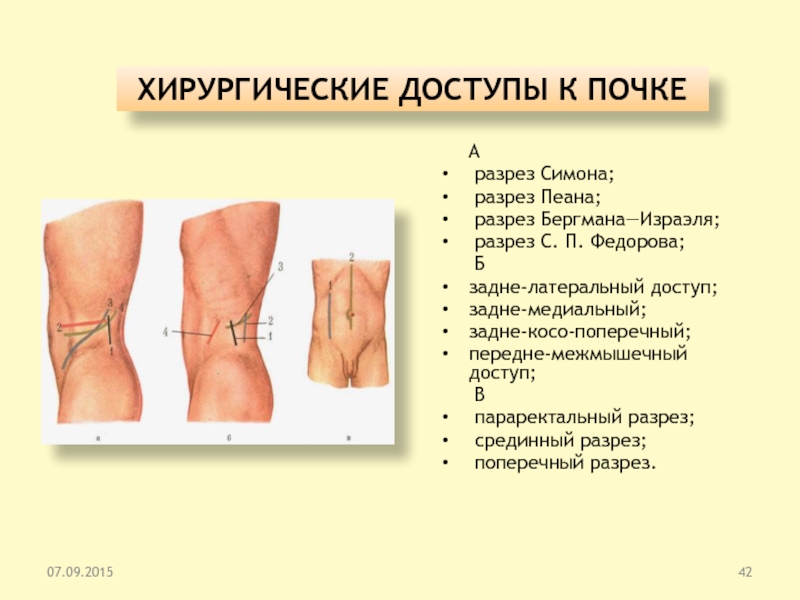
ХИРУРГИЧЕСКИЕ ДОСТУПЫ К ПОЧКЕ
А
разрез Симона;
разрез Пеана;
разрез Бергмана—Израэля;
разрез С. П. Федорова;
Б
задне-латеральный доступ;
задне-медиальный;
задне-косо-поперечный;
передне-межмышечный доступ;
В
параректальный разрез;
срединный разрез;
поперечный разрез.
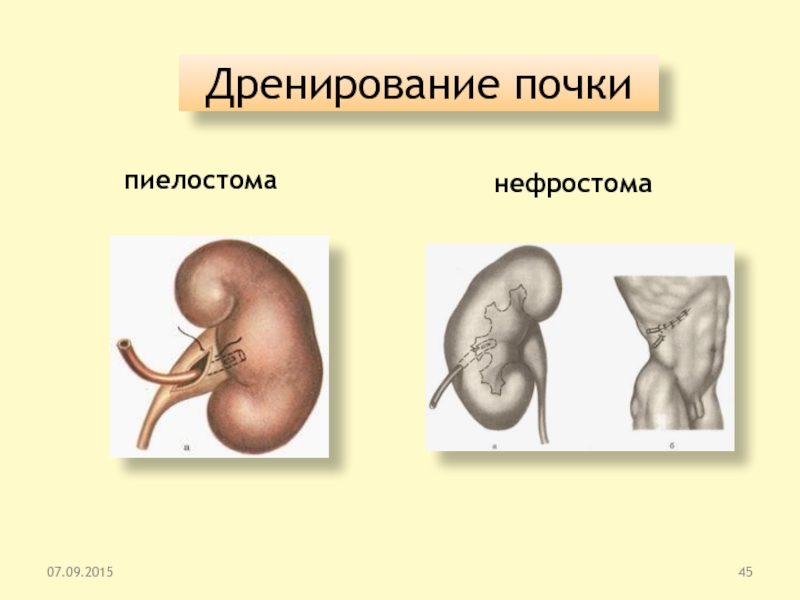
Слайд 45Дренирование почки
пиелостома
нефростома
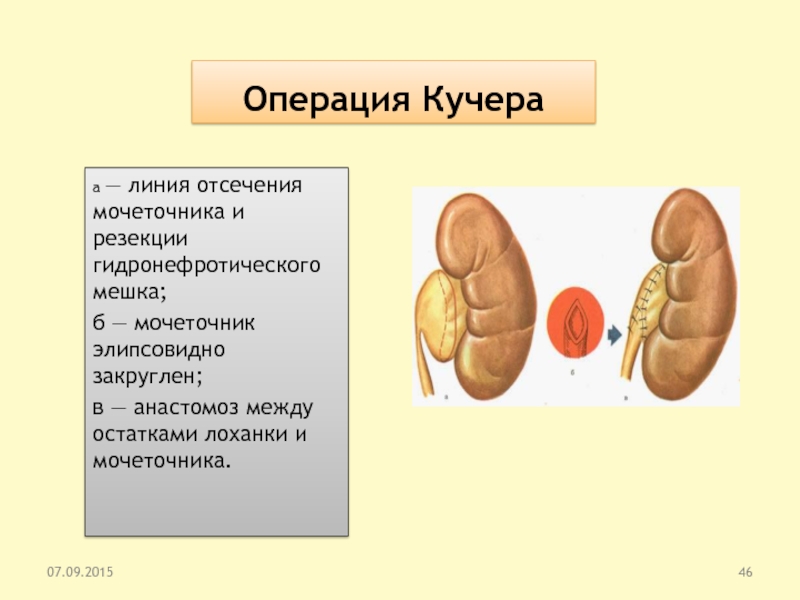
Слайд 46Операция Кучера
а — линия отсечения мочеточника и резекции гидронефротического мешка;
б — мочеточник элипсовидно закруглен;
в — анастомоз между остатками
лоханки и мочеточника.
Слайд 47
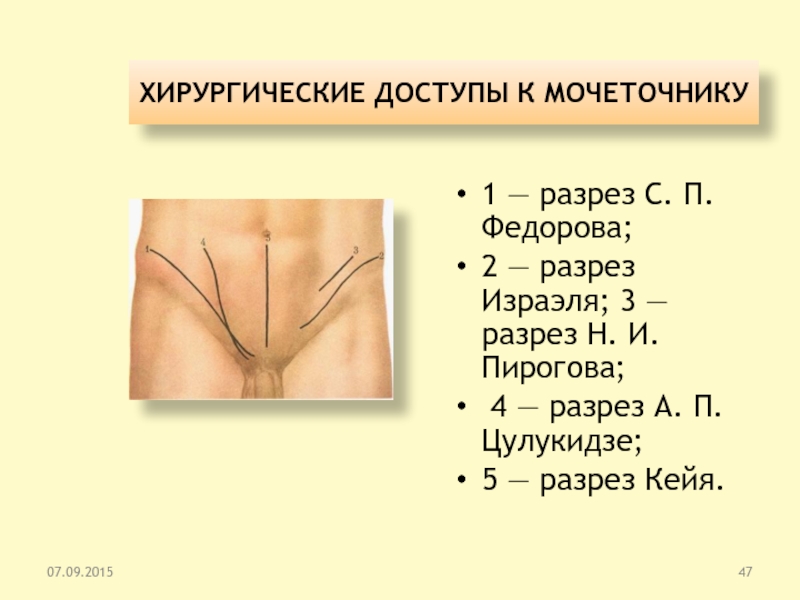
ХИРУРГИЧЕСКИЕ ДОСТУПЫ К МОЧЕТОЧНИКУ
1 — разрез С. П. Федорова;
2 — разрез Израэля; 3 — разрез Н. И. Пирогова;
4 — разрез А. П. Цулукидзе;
5 — разрез Кейя.
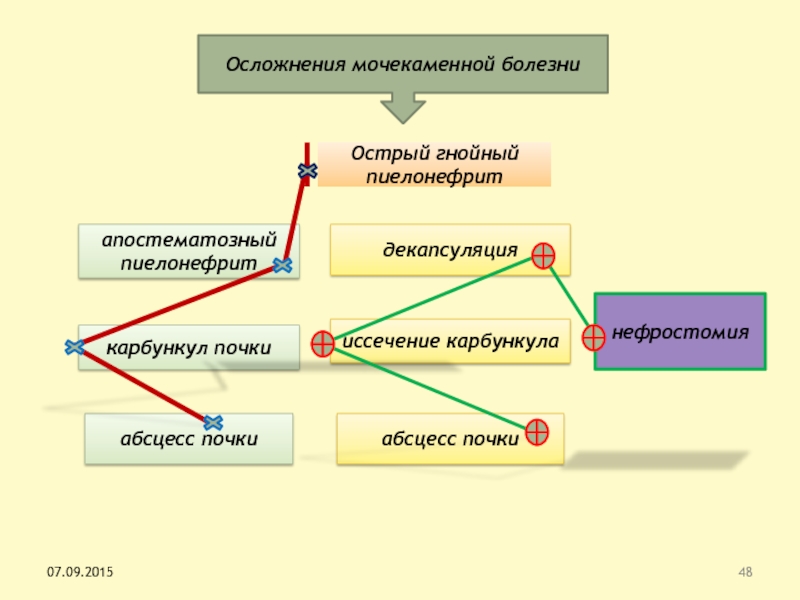
Слайд 48апостематозный пиелонефрит
карбункул почки
абсцесс почки
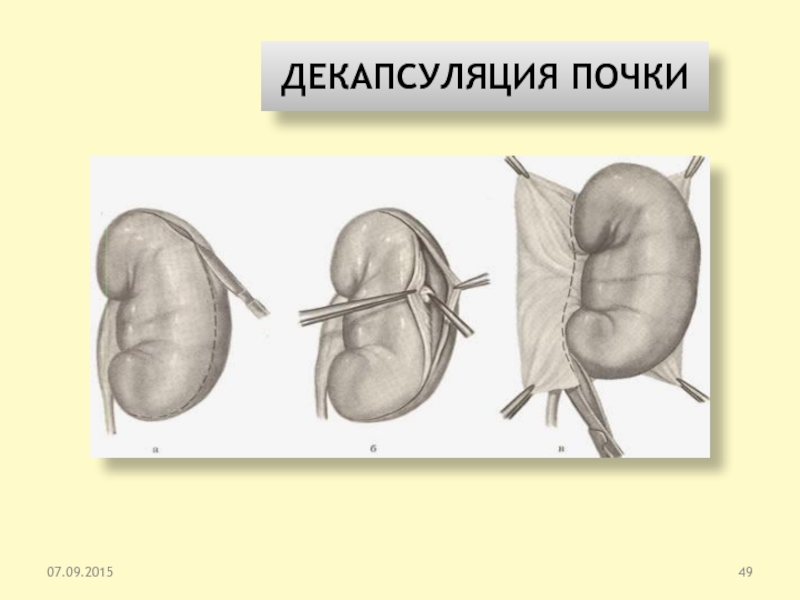
декапсуляция
иссечение карбункула
абсцесс почки
Острый гнойный пиелонефрит
нефростомия
Осложнения мочекаменной болезни
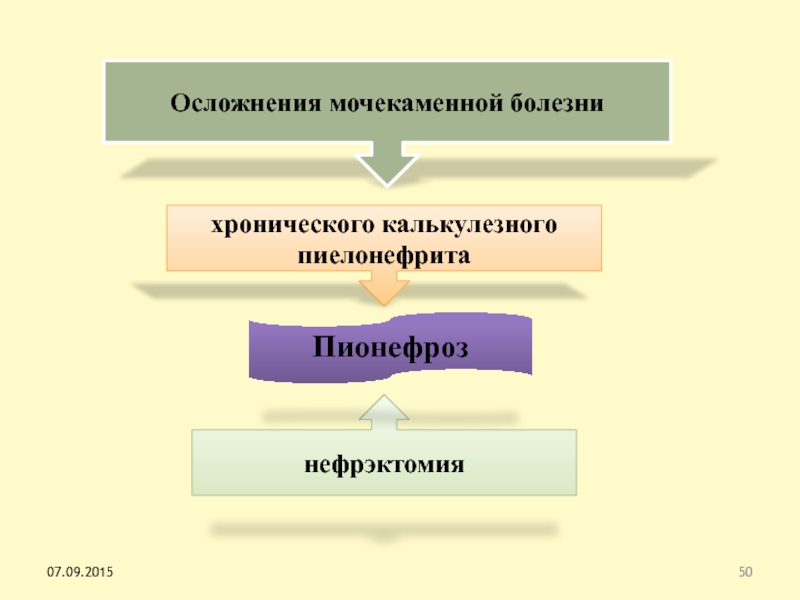
Слайд 50Осложнения мочекаменной болезни
хронического калькулезного пиелонефрита
нефрэктомия
Пионефроз
Слайд 51Схема метафилактики
Постоянные мероприятия (Коррекция рН мочи до 6.2- 6.7, диета ,
противосклеротическая и литолитическая терапия);
Функциональный цикл (1 декада) - улучшение
функции почек;
Коррекционный цикл (2 декада) - коррекция протеолиза мочи, повышение диуреза улучшение почечного кровотока антиоксидантная терапия;
Антибактериальный цикл (3 декада)
Слайд 52
Мочекаменная болезнь
В лечении МКБ преимущественное применение находят малоинвазивные методы.
Дистанционная
литотрипсия позволяет дезинтегрировать конкременты чашечно-лоханочной системы, мочеточника и мочевого пузыря
под двухмерным рентгеновским или ультразвуковым контролем.
Возрасло число чрескожных и трансуретральных операций, позволяющих одномоментно избавляться от мочевых камней любой локализации, состава и плотности.
Это позволяет значительно сократить длительность госпитализации пациентов.
Слайд 53
Дистанционная ударно-волновая литотрипсия
(ДУВЛ)
нефролитотрипсия,
Уретеролитотрипсия
Показания: камни почек до 1,5
см., камни мочеточника до 1 см, при отсутствии острого воспалительного
процесса и изменений верхних мочевых путей (стеноз лоханочно-мочеточникового сенмента, стриктура мочеточника дистальнее камня)
Слайд 54Дистанционная ударно-волновая литотрипсия
Дистанционный литотриптер
Ударно-волновой импульс фокусируется на камне
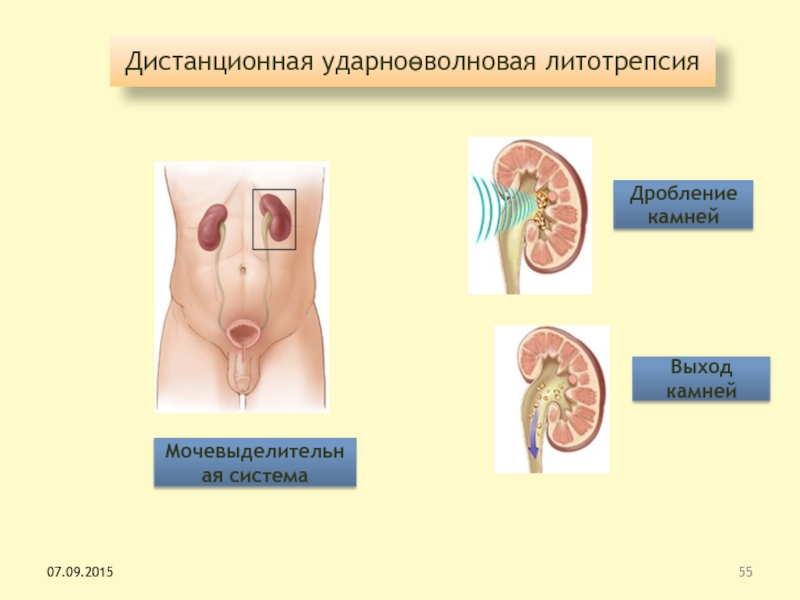
Слайд 55Дистанционная ударноөволновая литотрепсия
Дробление камней
Выход камней
Мочевыделительная система
Слайд 57Ретропертониальная хирургия
Почка
Органосохраяющие операции: нефролитотомия, пиелолитотомия, резекция почки.
Мочеточник
Уретерлитотомия
Показания:
стеноз ЛМС,
стеноз
мочеточника в зоне расположения или дистальнее камня, калькулезный пионефроз, опухоль
почки в сочетаний с МКБ,
необходимость выполнения сочетанных операций
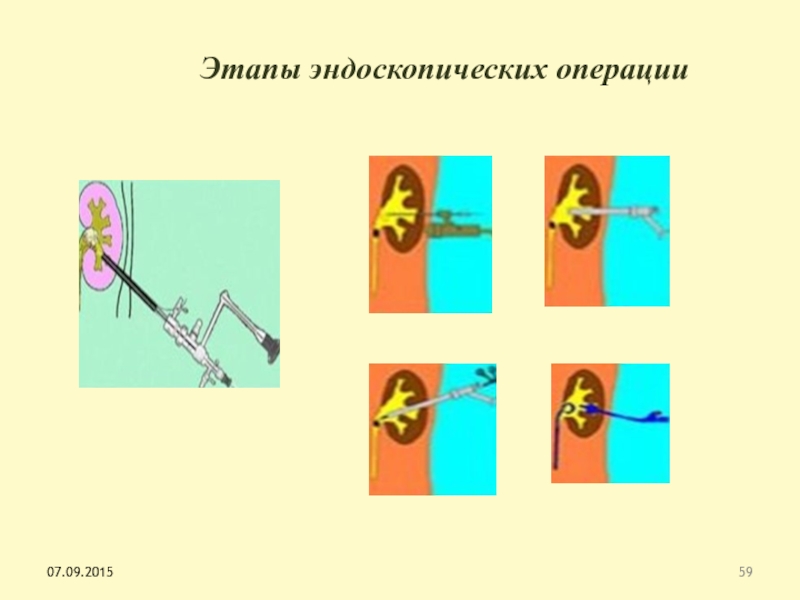
Слайд 58Рентген-эндоскопическая хирургия
Чрескожная нефролитотрепсия
Уретероскопия
Контактная уретеролитотрепсия
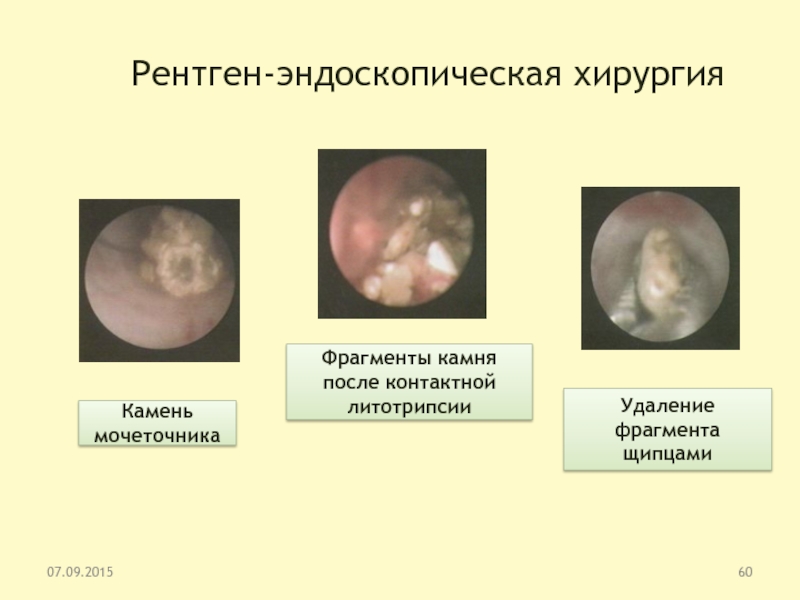
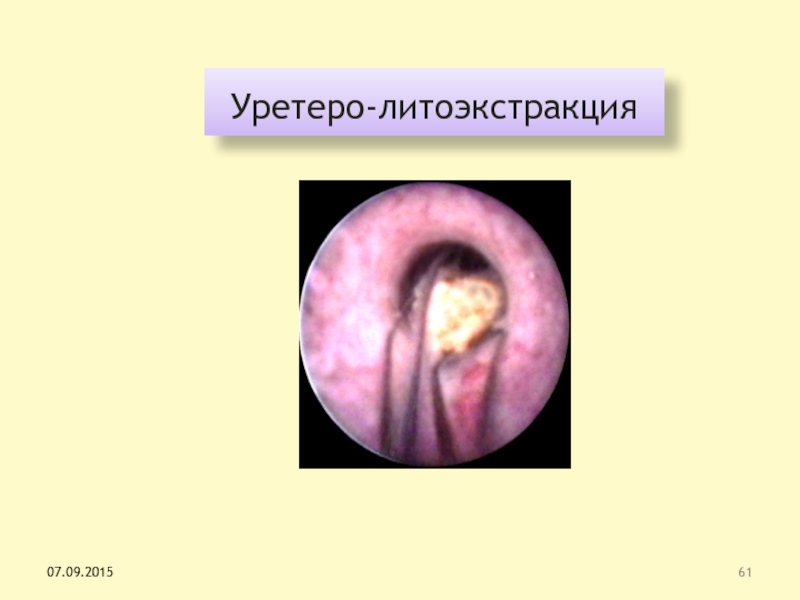
Слайд 60Рентген-эндоскопическая хирургия
Камень мочеточника
Фрагменты камня после контактной литотрипсии
Удаление фрагмента щипцами
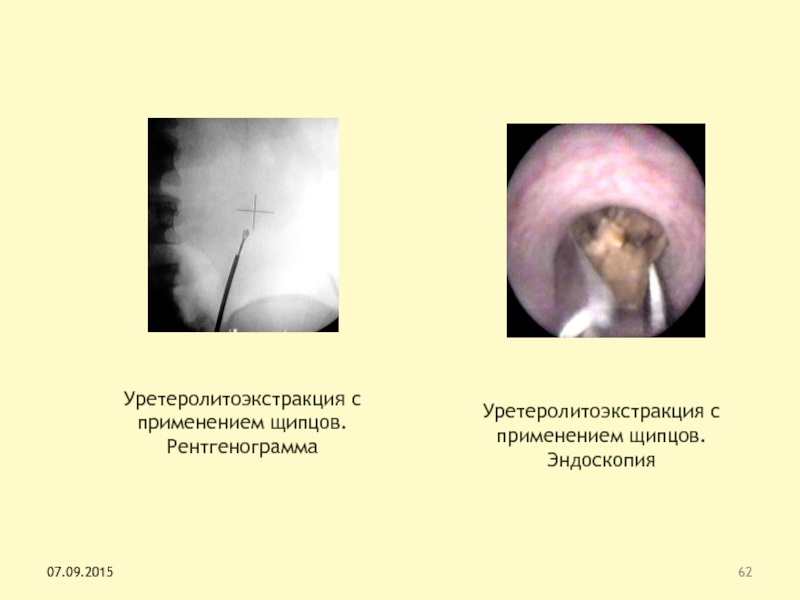
Слайд 62Уретеролитоэкстракция с применением щипцов. Рентгенограмма
Уретеролитоэкстракция с применением щипцов. Эндоскопия
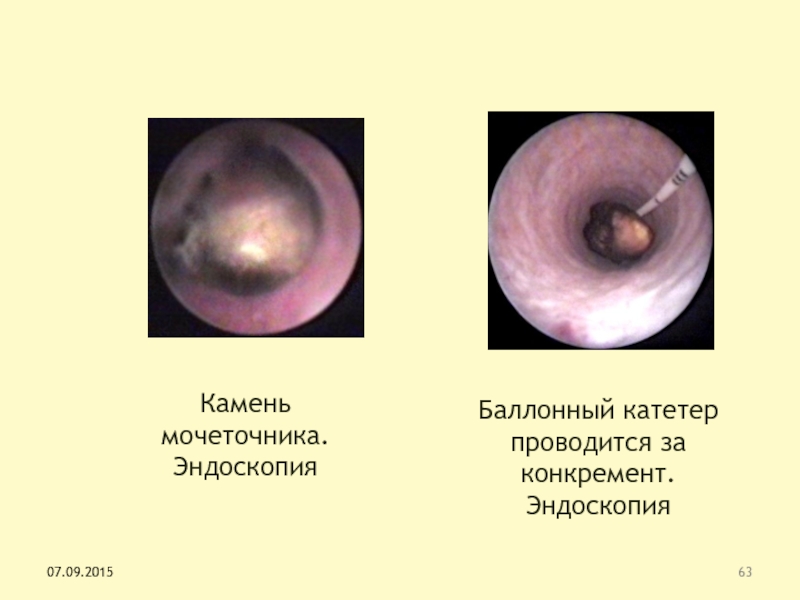
Слайд 63Камень мочеточника. Эндоскопия
Баллонный катетер проводится за конкремент. Эндоскопия
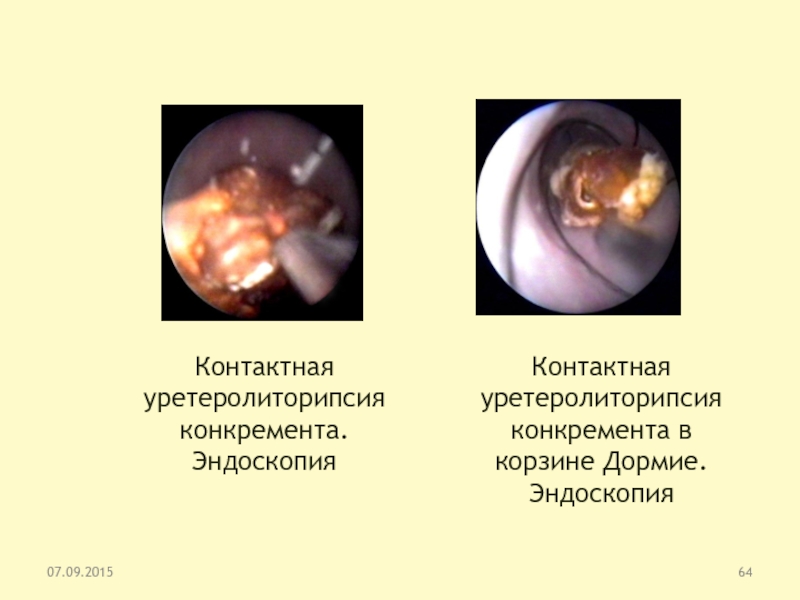
Слайд 64Контактная уретеролиторипсия конкремента. Эндоскопия
Контактная уретеролиторипсия конкремента в корзине Дормие.
Эндоскопия
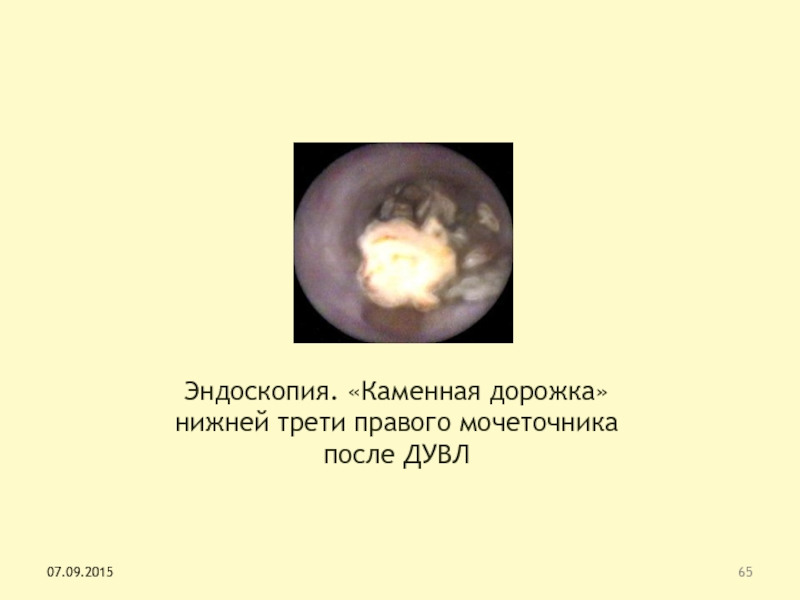
Слайд 65Эндоскопия. «Каменная дорожка» нижней трети правого мочеточника после ДУВЛ
Слайд 66Контактная литотрипсия
При разрушении камней мочевого пузыря и мочеточника наиболее часто
применяют высокоэффективную контактную пневматическую литотрипсию.
Все большее применение при уретеролитиазе
получают лазерные литотрипторы, которые позволяют полностью дезинтегрировать конкремент с пониженным риском проксимальной миграции фрагментов и перфорации стенки мочеточника.
В перкутанной хирургии наиболее активно используют комбинированные контактные литотрипторы, сочетающие ультразвуковой и пневматический методы разрушения камней.
С помощью описанного оборудования возможна одномоментная дезинтеграция крупных и даже коралловидных конкрементов почек с одно-временной аспирацией фрагментов.
Слайд 69Применение лапароскопии в урологии возможно при:
Адреналэктомия
Нефрэктомия
Резекция почки
Резекция кист почки
Нефропексия
Пиело- и
каликолитотомия
Уретеролитотомия.
Пластика ЛМС, резекция
аберрантных сосудов почки
Уретеролиз
уретероуретероанастомоз
Уретерокутанеостомия
Уретероцистонеоанастмоз
Перевязка и
резекция вен при варикоцеле
Цистэктомия с созданием кишечного резервуара
Дивертикулэктомия
Уретровезикопексия при стрессовом недержании мочи
Ушивание разрывов мочевого пузыря
Радикальная простатэктомия
Аутопластика (аутоагментация) мочевого пузыря
Тазовая лимфаденэктомия
Слайд 70
Основными направлениями НЦУ являются:
полный объем рентгенурологических обследований;
цистоскопия,
уретроскопия,
уретероскопия,
нефроскопия;
перемещение конкремента из мочеточника в почку;
экстракция конкремента из
мочеточника петлей; дистанционная литотрипсия при мочекаменной болезни; Перкутанная нефролитотрипсия; контактная уретеролитотрипсия;
антеградная уретеролитотрипсия; контактная литотрипсия камней мочевого пузыря;
чрескожная пункционная нефростомия при обструкциях верхних мочевых путей;
чрескожная пункционная аспирация и дренирование кист почек;
эндоскопическое стентирование при обструкции верхних мочевых путей;
флуоресцентная диагностика поверхностных опухолей мочевого пузыря.
Лечение: осложненных и неосложненных форм мочекаменной болезни; опухолей мочевого пузыря; доброкачественной гиперплазии простаты.
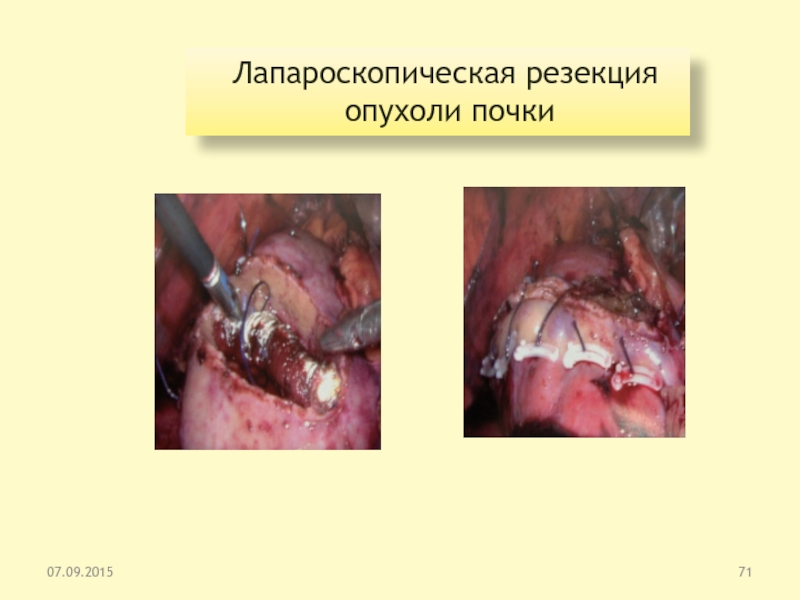
Слайд 71Лапароскопическая резекция
опухоли почки
Слайд 72
Рак уротелия верхних мочевых путей и мочевого пузыря
При раке переходного
эпителия мочеточника и чашечно-лоханочной системы требуется выполнение нефроуретерэктомии с резекцией
мочевого пузыря вместе с устьем.
В современных условиях данное вмешательство все чаще выполняется лапароскопически.
При раке мочевого пузыря цистэктомия также может быть осуществлена лапароскопическим методом.
Видеохирургический способ позволяет значимо снизить интраоперационную кровопотерю, а также сократить сроки госпитализации и реабилитации пациентов.
Слайд 73При поздних стадиях рака мочеточника устанавливают металлические стенты, резистентные к
сдавлению.
При поверхностном переходно-клеточном раке наиболее часто применяют минимально инвазивную
трансуретральную резекцию стенки мочевого пузыря вместе с новообразованием.
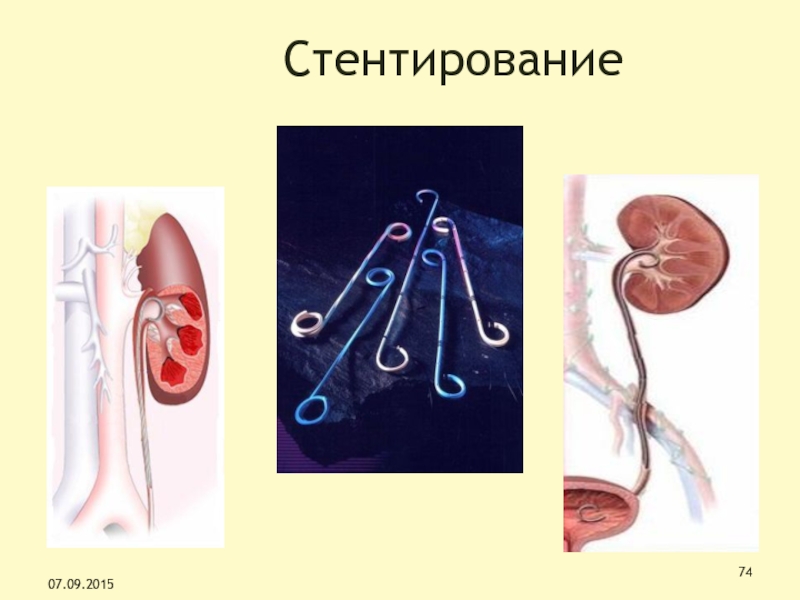
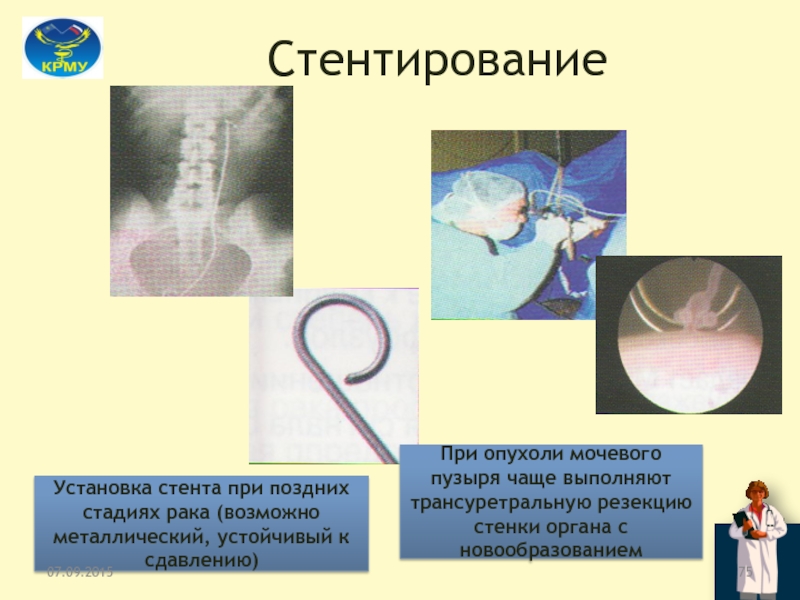
Слайд 75Стентирование
Установка стента при поздних стадиях рака (возможно металлический, устойчивый к
сдавлению)
При опухоли мочевого пузыря чаще выполняют трансуретральную резекцию стенки органа
с новообразованием
Слайд 76Большие перспективы имеет также фотоселективная лазерная вапоризация простаты, которая позволяет
за 20 мин избирательно удалить аденоматозные массы, вызывающие обструкцию, при
минимальных сроках послеоперационной катетеризации и хороших отдаленных результатах.
У больных с отягощенным интеркурентным фоном, помимо ранее применявшейся пункционной цитостомии, сегодня начали активно использовать стентирование задней уретры металлическими и биодеградирующими стентами.
Слайд 78
Наиболее зффективными в лечении гиперплазии простаты признаны оперативные методы.
В
развитых странах современным «золотым стандартом» хирургического удаления аденомы предстательной железы
является ее ТУР.
Данная малоинвазивная методика практически вытеснила открытые вмешательства.
С накоплением опыта в ряде медицинских учреждений трансуретральное удаление стали выполнять и при аденомах больших объемов.
В этих случаях для профилактики кровотечения и «синдрома водной интоксикации» может быть предпочтительна комбинированная операция, сочетающая электрорезекцию и электровыпаривание гиперплазированной простаты.
Большие перспективы открыло внедрение принципиально новой методики - биполярной хирургии, которая позволяет исключить развитие «ТУР-синдрома» и фатальной кровопотери вне зависимости от длительности операции и объема железы.
Гиперплазия предстательной железы
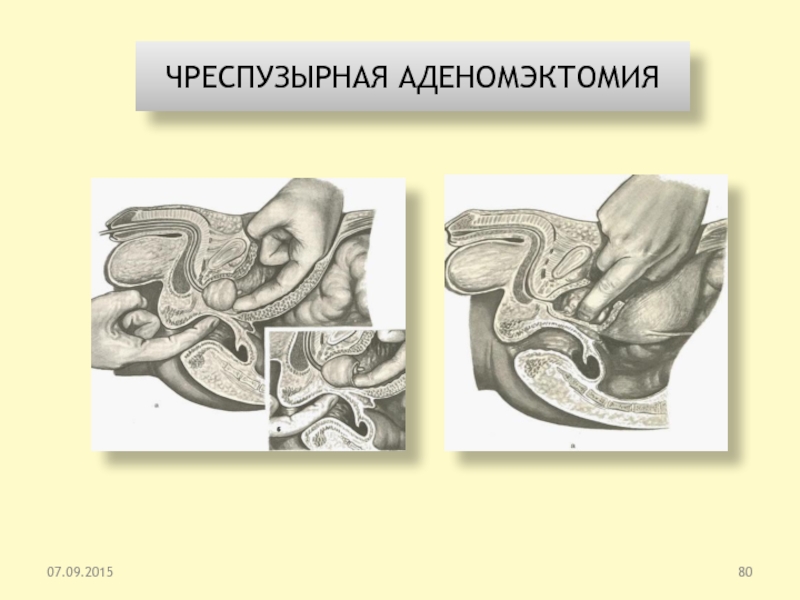
Слайд 79Хирургические доступы к предстательной железе
1 — чреспузырный;
2 — промежностный;
3
— озадилобковый;
4—трансуретральный
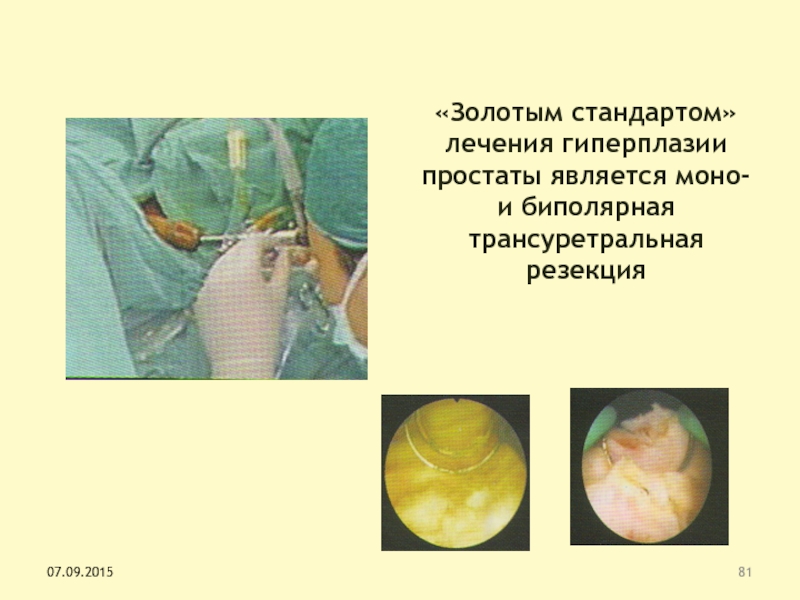
Слайд 81
«Золотым стандартом» лечения гиперплазии простаты является моно- и биполярная трансуретральная
резекция
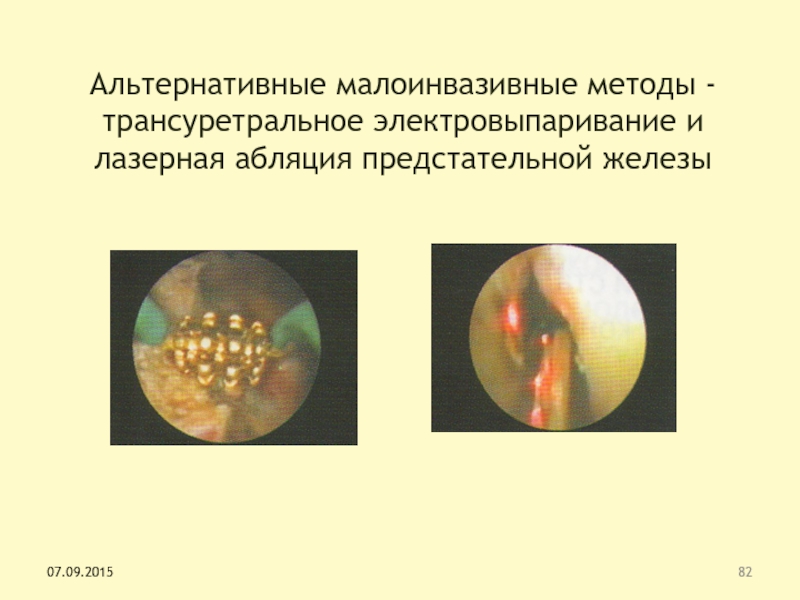
Слайд 82
Альтернативные малоинвазивные методы - трансуретральное электровыпаривание и лазерная абляция
предстательной железы
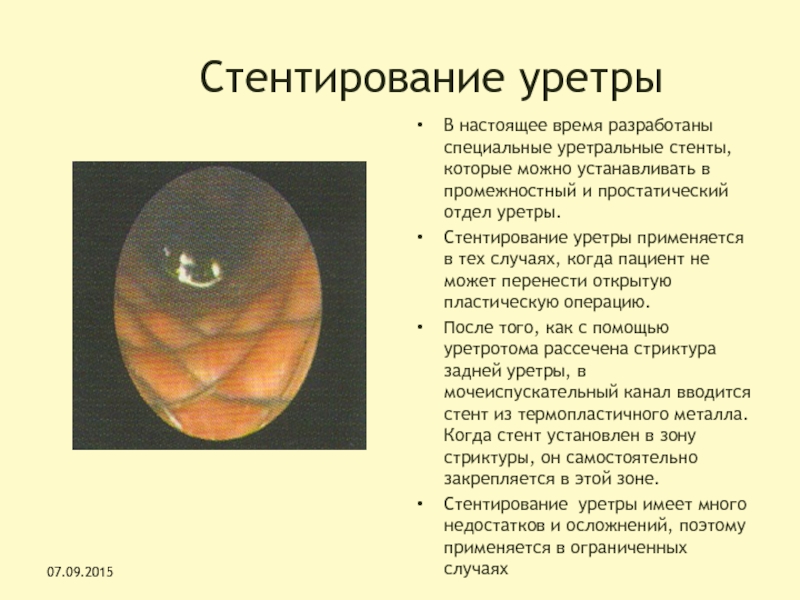
Слайд 83Стентирование уретры
В настоящее время разработаны специальные уретральные стенты, которые можно
устанавливать в промежностный и простатический отдел уретры.
Стентирование уретры применяется
в тех случаях, когда пациент не может перенести открытую пластическую операцию.
После того, как с помощью уретротома рассечена стриктура задней уретры, в мочеиспускательный канал вводится стент из термопластичного металла. Когда стент установлен в зону стриктуры, он самостоятельно закрепляется в этой зоне.
Стентирование уретры имеет много недостатков и осложнений, поэтому применяется в ограниченных случаях
Слайд 84
Рак предстательной железы
В ряде западных стран сегодня все чаще выполняют
лапароскопическую радикальную простатэктомию.
По частоте эректильной дисфункции, недержания мочи и
положительного хирургического эффекта данная операция значимо не отличается от стандартной методики удаления простаты.
Не меньший интерес представляют и другие малоинвазивные способы лечения рака предстательной железы.
Высокоинтенсивная сфокусированная ультразвуковая абляция (НI-FU) довольно прочно вошла в клиническую практику как методика, применяемая на ранних стадиях онкологического процесса у лиц, которым невозможно выполнить радикальную простатэктомию.
Все чаще выполняют криодеструкцию раковых поражений простаты, что обусловлено появлением безопасного и прецизионного криооборудования третьего поколения.
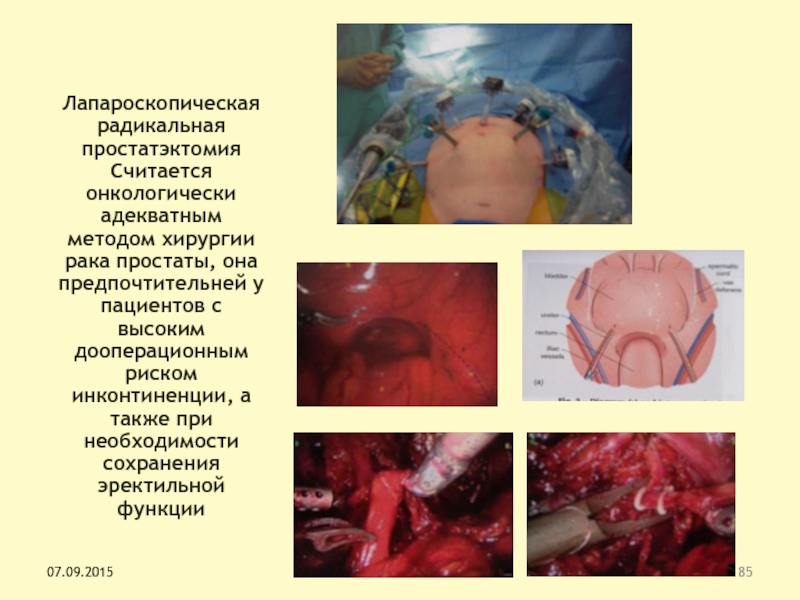
Слайд 85
Лапароскопическая радикальная простатэктомия
Считается
онкологически адекватным
методом хирургии рака простаты, она предпочтительней
у пациентов с высоким дооперационным риском инконтиненции, а также при
необходимости сохранения эректильной функции
Слайд 86
ЛЕЧЕНИЕ КИСТОЗНЫХ ОБРАЗОВАНИЙ ПОЧЕК
Динамическое наблюдение с выполнением УЗИ почек
каждые З мес показано при неосложненных кистозных образований почечной паренхимы
и почечного синуса размеров (менее 3 см), не сопровождающихся клинической симптоматикой и гемодинамическими нарушениями.
Пункционный метод лечения предпочтителен при лечении неосложненных паренхиматозных и парапельвикальных кист размерами более 5 см, сопровождающихся клинической симптоматикой и выраженными органными гемодинамическими нарушениями.
Лапароскопическое и ретроперитонеоскопическое иссечение купола неосложненных кист почек является альтернативой открытым и пункционным операциям.
Метод позволяет радикально избавиться от кисты, с успехом применяется при парапельвикально расположенных кистах, рекомендуется при рецидивах кисты, необходимости осмотра ее внутренней поверхности, дифференциальной диагностике доброкачественных и злокачественных кистозных образований почки.
Слайд 87
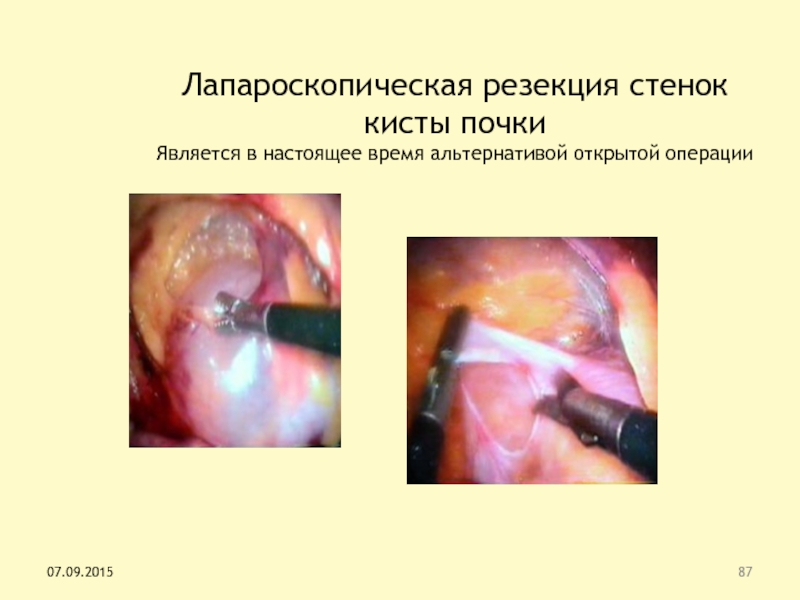
Лапароскопическая резекция стенок кисты почки
Является в настоящее время альтернативой открытой
операции
Слайд 88Рецидивирования кист после данных операций практически не отмечено, кроме того
метод позволяет при необходимости трансформировать объем операции до резекции почки,
нефрэктомии.
Прежде всего оперативному лечению подвергаются больные с образованиями почечной паренхимы, имеющими сетчатое строение, множественные перегородки, мягкотканные структуры, кальцинаты в стенках образований.
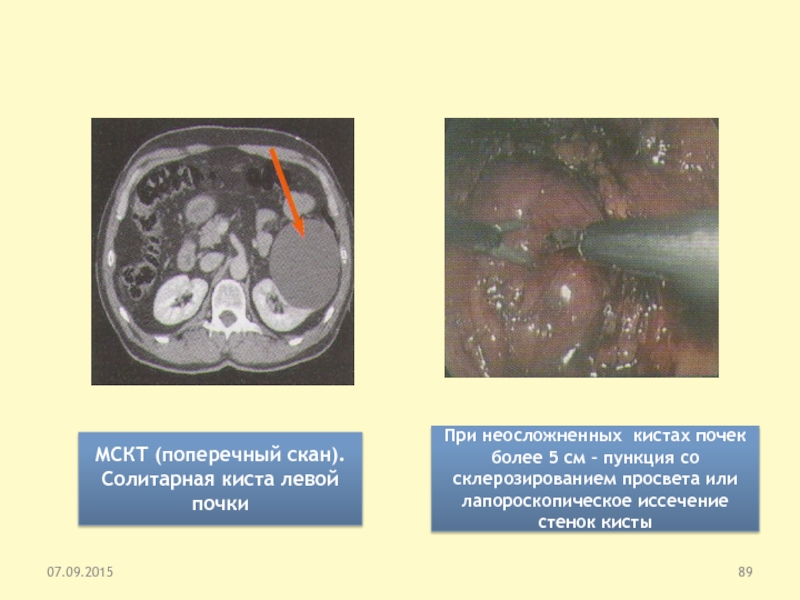
Слайд 89МСКТ (поперечный скан). Солитарная киста левой почки
При неосложненных кистах почек
более 5 см – пункция со склерозированием просвета или лапороскопическое
иссечение стенок кисты
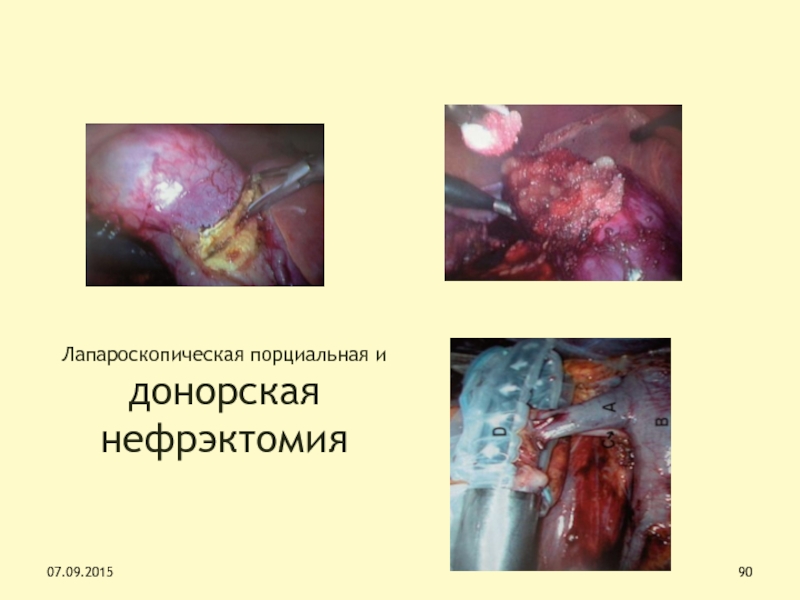
Слайд 90Лапароскопическая порциальная и донорская нефрэктомия
Слайд 91Варикацеле
Лапораскапическая и ретроперитонеоскопическая методики
Рентгено-эндоваскулярные вмешательства:
склеротерапия,
эмболизация,
эндоваскулярные электрокоагуляция
Внедренные в практику
ретроперитонеоскопический способа лигирования внутренней семенной вены и ее электрокоагуляции обладают
меньшей инвазивностью, что способствует быстрому восстановлению после операции и хорошим косметическим результатам.
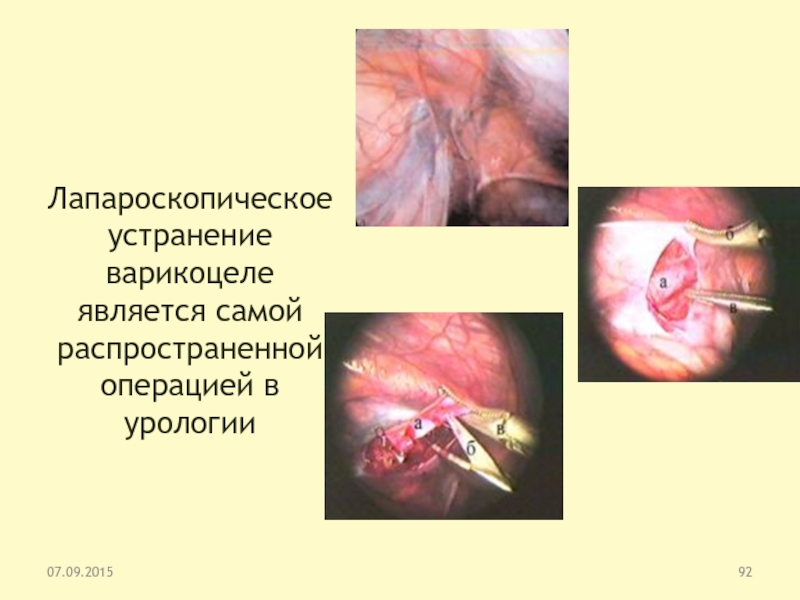
Слайд 92Лапароскопическое устранение варикоцеле
является самой распространенной операцией в урологии
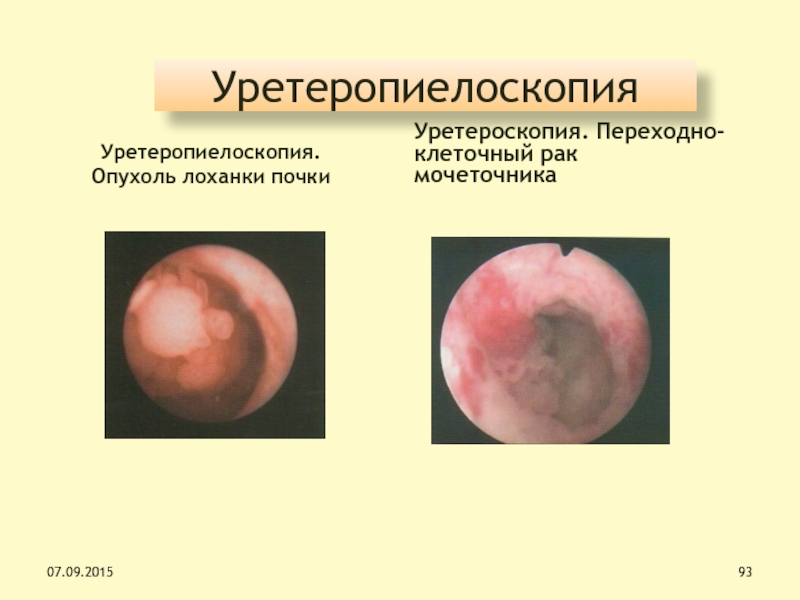
Слайд 93Уретеропиелоскопия
Уретеропиелоскопия.
Опухоль лоханки почки
Уретероскопия. Переходно-клеточный рак мочеточника
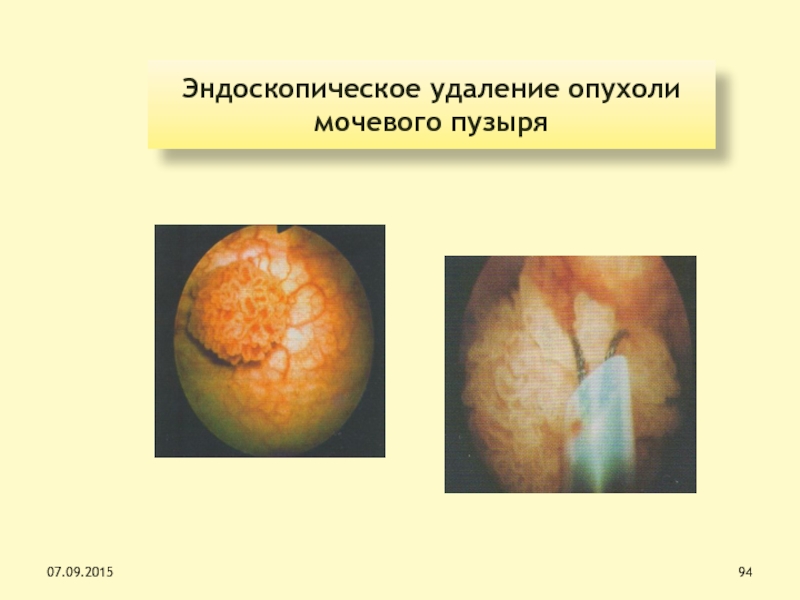
Слайд 94Эндоскопическое удаление опухоли
мочевого пузыря
Слайд 95
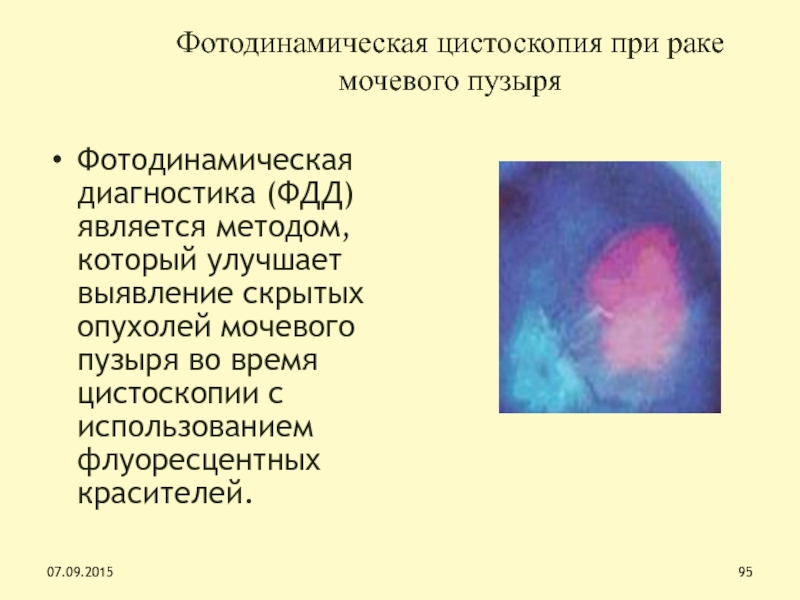
Фотодинамическая цистоскопия при раке мочевого пузыря
Фотодинамическая диагностика (ФДД) является методом,
который улучшает выявление скрытых опухолей мочевого пузыря во время цистоскопии
с использованием флуоресцентных красителей.
Слайд 96Фотодинамическая цистоскопия
Фотодинамическая диагностика с 5-аминолевулиновой кислотой
Под контролем цистоскопии с
белым светом и флюоресцентной цистоскопии с 5-аминолевулиновой кислотой окрашенные ткани
опухоли
Слайд 97Развитие лапароскопии в урологии
ХХI века
РОБОТИЗИРОВАННЫЕ КОМПЛЕКСЫ
Повышают точность работы инструментами
Улучшают
визуализацию
Усиливают контроль хирурга в ходе операции
Увеличивают эргономичность
Разработка новых малоинвазиных
операций
Улучшение результатов лечения
Увеличение хирургической активности
Повышение конкурентоспособности
Слайд 98Специальный тренинг хирургов для работы на лапароскопическом оборудовании
Тренажер
Видео-тренажер
Мультимидийный тренажер
Виртуальный тренажер
(МISP)
Операции на животных
Операции на свежих трупах
Короткие обучающие курсы
Слайд 99Развитие урологии подчинено основному принципу современной хирургии - малоинвазивности.
Все
технологические достижения ближайших лет будут ориентированы на эффективную диагностику и
лечение урологических заболеваний без существенного вмешательства в тело больного.