Слайд 2Врожденный вывих бедра
Врожденный вывих бедра является тяжелым врожденным дефектом. Данное
заболевание встречается у девочек в 5–10 раз чаще, чем у
мальчиков. Двустороннее поражение встречается в 1,5–2 раза реже одностороннего.
Многочисленные современные исследования показали, что в основе врожденного вывиха бедра лежит дисплазия (т. е. нарушение нормального развития элементов тазобедренного сустава) в период внутриутробного развития. Эти первичные нарушения вызывают вторичные - недоразвитие костей таза, полное разобщение суставных поверхностей, головка бедра выходит из суставной впадины и уходит в сторону и вверх, замедление окостенения (оссификации) костных элементов сустава и др.
Слайд 3Различают три степени тяжести недоразвития тазобедренного сустава:
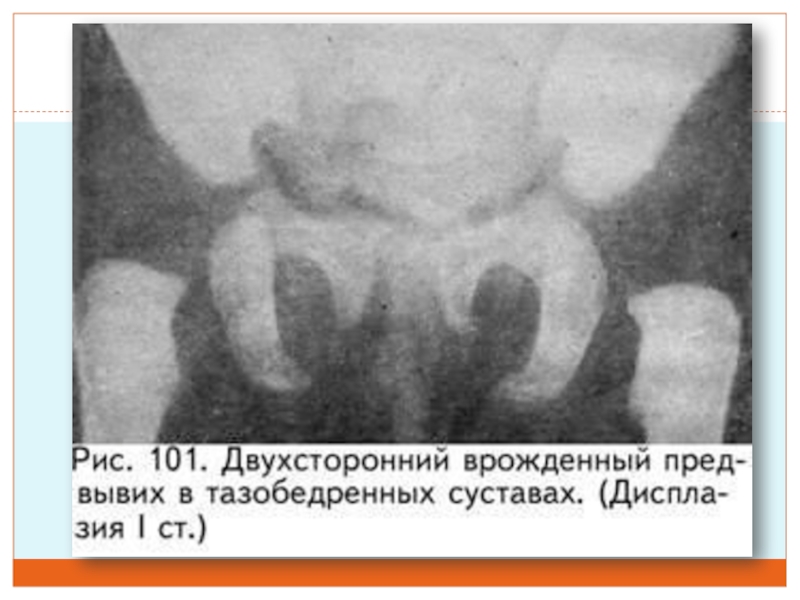
1-я степень -предвывих,
характеризуется только недоразвитием крыши вертлужной впадины (рис. 101). Параартикулярные ткани
при этом, благодаря незначительным изменениям, удерживают головку бедра в правильном положении. Следовательно, смещение бедренной кости отсутствует, головка центрирована в вертлужной впадине.
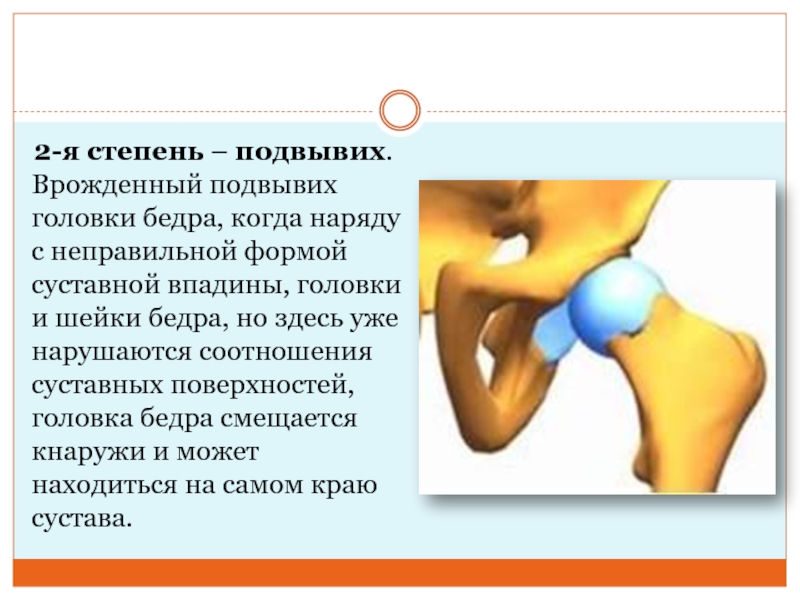
Слайд 5 2-я степень – подвывих. Врожденный подвывих головки бедра, когда наряду
с неправильной формой суставной впадины, головки и шейки бедра, но
здесь уже нарушаются соотношения суставных поверхностей, головка бедра смещается кнаружи и может находиться на самом краю сустава.
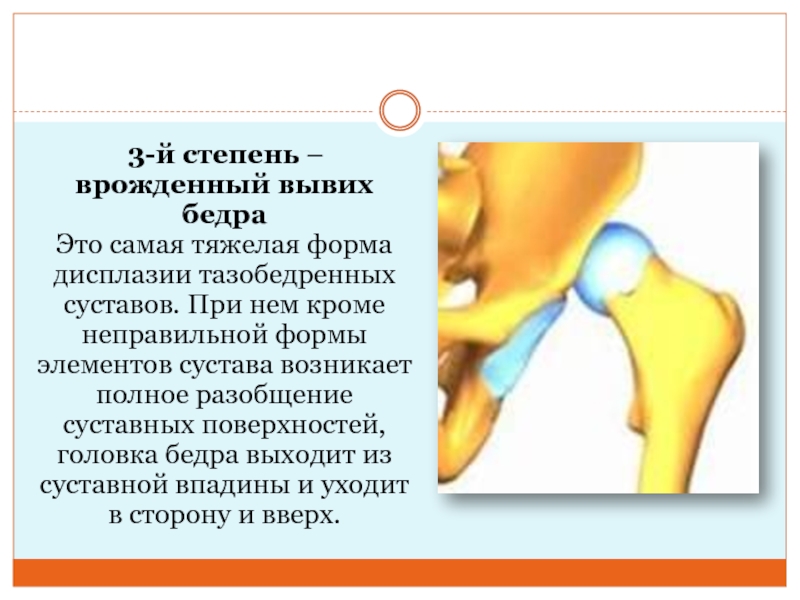
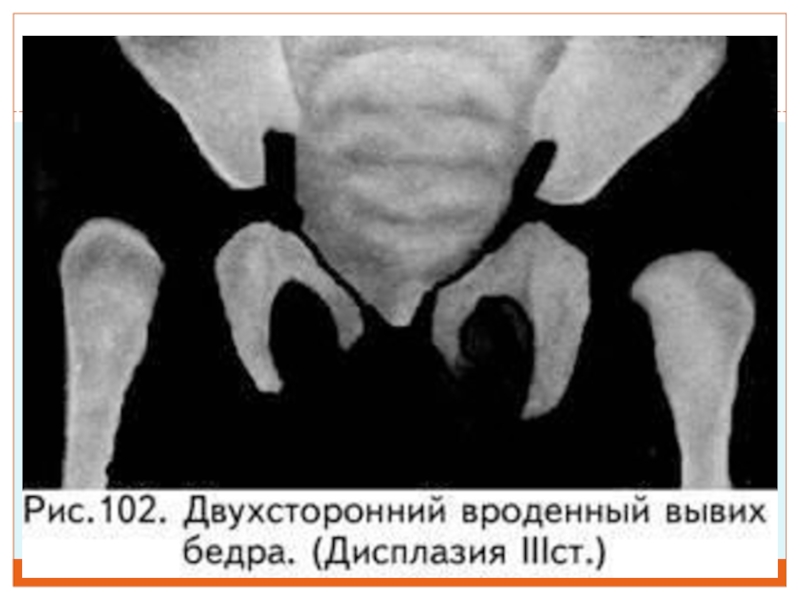
Слайд 6 3-й степень –врожденный вывих бедра
Это самая тяжелая форма
дисплазии тазобедренных суставов. При нем кроме неправильной формы элементов сустава
возникает полное разобщение суставных поверхностей, головка бедра выходит из суставной впадины и уходит в сторону и вверх.
Слайд 8Патогенез
Патогенез врожденного вывиха бедра до сих пор мало
изучен.
Часть исследователей считают, что ребенок рождается не с вывихом,
а с врожденной неполноценностью тазобедренного сустава, т. е. – с предвывихом. Затем, под воздействием повышения тонуса мышц, веса тела может наступать смещение бедра, формируя подвывих или вывих. Другие же считают, что причиной врожденного вывиха бедра является порок закладки, т.е. проксимальная часть бедра первично закладывается вне вертлужной впадины. При этом из-за отсутствия постоянного раздражителя во впадине – основного стимула нормального формирования тазового компонента сустава, создаются необходимые условия для развития дисплазии.
Дисплазия тазобедренного сустава встречается в 16-21 случае на 1000 новорожденных, а III-я ст. – в 5-7 случаях на 1000. В Европе это заболевание встречается в 13 раз чаще, чем в Америке. А в странах Африки и Индокитая – практически отсутствует.
Девочки болеют чаще, чем мальчики в 3-6 раз. Нередко процесс двухсторонний. Левый сустав поражается чаще правого. У детей от первой беременности врожденный вывих встречается в два раза чаще.

Слайд 9Симптомы врожденного вывиха бедра
Диагноз дисплазии тазобедренного сустава следует
ставить уже в родильном доме. При первом осмотре ребенка следует
учитывать отягощающие факторы анамнеза: наследственность, ягодичное предлежание, аномалии матки, патология беременности. Затем проводят клиническое обследование.
У новорожденного можно выявить нижеследующие симптомы, характерные только для врожденного вывиха бедра:
наружная ротация ножки. Особенно проявляется у ребенка во время сна.
уплощение ягодичной области (признак Пельтезона) обусловлено этой группы мышц на больной стороне.
Слайд 10 асимметрия кожных складок на бедре (рис. 103). В норме,
у маленьких детей на внутренней поверхности бедра определяется чаще всего
три кожные складки. Некоторые ортопеды называют их аддукторными. При врожденном вывихе бедра из-за имеющегося относительного укорочения ножки, возникает избыток мягких тканей бедра в сравнении с нормой и поэтому количество складок может быть увеличено, кроме этого они могут быть более глубокими или их расположение не симметрично складкам здоровой ножки. Родители при этом часто предъявляют жалобы на имеющиеся опрелости в таких складках с которыми «бороться» им очень сложно. Следует отметить, что по наличию оного симптома поставить диагноз не возможно, тем более, что почти 40% здоровых детей могут иметь такую асимметрию складок на бедре.
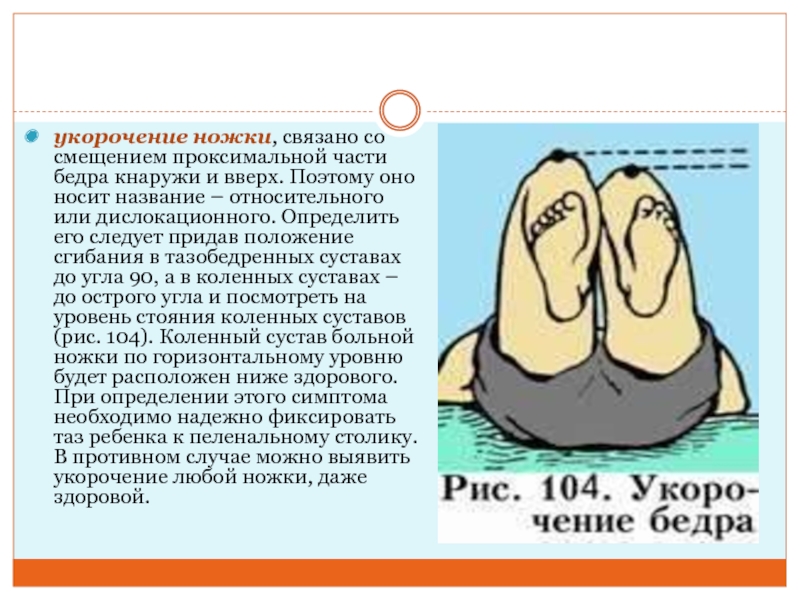
Слайд 11укорочение ножки, связано со смещением проксимальной части бедра кнаружи и
вверх. Поэтому оно носит название – относительного или дислокационного. Определить
его следует придав положение сгибания в тазобедренных суставах до угла 90, а в коленных суставах – до острого угла и посмотреть на уровень стояния коленных суставов (рис. 104). Коленный сустав больной ножки по горизонтальному уровню будет расположен ниже здорового. При определении этого симптома необходимо надежно фиксировать таз ребенка к пеленальному столику. В противном случае можно выявить укорочение любой ножки, даже здоровой.
Слайд 12ограничение отведения бедра. Этот симптом выявляется следующим образом (рис. 105):
ножкам ребенкам придают такое же положение как и при определении
ее длины. Из этого положения производят отведение в тазобедренных суставах. В норме при достижении полного отведения руки врача касаются пеленального столика, что соответствует 80° - 85°. При врожденном вывихе отведение бедра будет значительно меньше. Следует помнить, что в первые 3 месяца этот симптом может быть положительным и у абсолютно здоровых детей. Это чаще всего связано с наличием физиологического гипертонуса мышц новорожденного.
Слайд 13соскальзывание головки (симптом щелчка или Ортолани-Маркса). Выявляется во время определения уровня
отведения в тазобедренных суставах. Щелчок – достоверный признак вправления при
любом вывихе. Не исключением является и врожденный вывих. Симптом выявляется не во всех больных и существует всего 5-7 дней со дня рождения.
отсутствие головки бедра в бедренном треугольнике при пальпации является весьма достоверным признаком крайней степени дисплазии тазобедренного сустава.
У ребенка старше года поставить диагноз более легко на основании выявления следующих симптомов:
- позднее начало ходьбы. Ребенок начинает ходить на 13-15 месяце, вместо11-12.
- нещадящая хромота на больную ногу. При ходьбе ребенок переносит всю тяжесть своего тела на больную, укороченную ножку.
- верхушка большого вертела находится выше линии Розера-Нелатона.
Слайд 14положительный феномен Тренделенбурга
(рис. 106). Вот как об этом пишет
сам автор:“…при ходьбе происходит не выскальзывание и соскальзывание головки вывихивающегося
бедра, а своеобразное движение таза по отношению к ноге. В стоячем положении таз стоит горизонтально. Больной, делая шаг вперед поднимает здоровую ногу. При этом здоровая сторона таза опускается, пока нижний край таза не обопрется о бедро больной стороны. Лишь с помощью опоры вывихнутое бедро приобретает способность удерживать на себе тяжесть тела. Только после этого здоровая стопа может отделиться от почвы и передвинуться вперед. Опущение таза выравнивается поднятием туловища с противоположной стороны, этим и обуславливается наклон туловища в сторону вывихнутого бедра“.
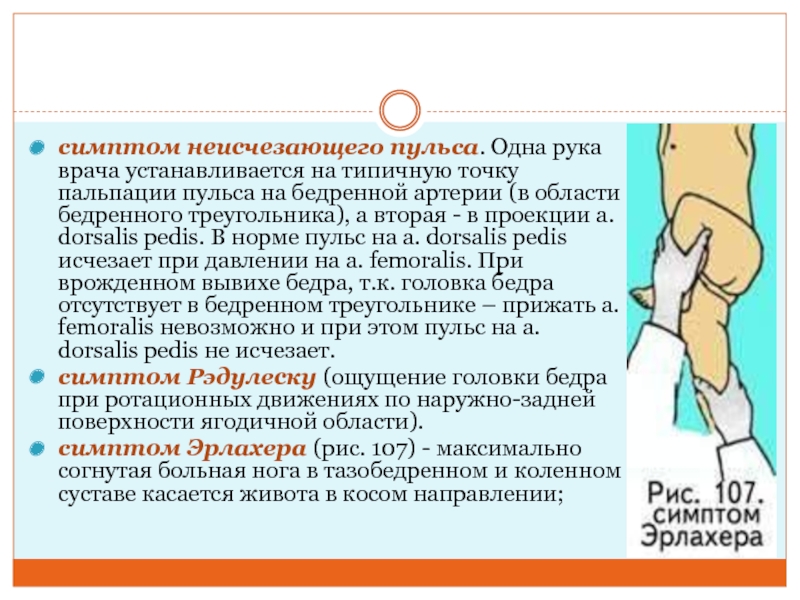
Слайд 15симптом неисчезающего пульса. Одна рука врача устанавливается на типичную точку
пальпации пульса на бедренной артерии (в области бедренного треугольника), а
вторая - в проекции a. dorsalis pedis. В норме пульс на a. dorsalis pedis исчезает при давлении на а. femoralis. При врожденном вывихе бедра, т.к. головка бедра отсутствует в бедренном треугольнике – прижать а. femoralis невозможно и при этом пульс на a. dorsalis pedis не исчезает.
симптом Рэдулеску (ощущение головки бедра при ротационных движениях по наружно-задней поверхности ягодичной области).
симптом Эрлахера (рис. 107) - максимально согнутая больная нога в тазобедренном и коленном суставе касается живота в косом направлении;
Слайд 16симптом Эттори (рис. 108) - максимально приведенная вывихнутая нога перекрещивает
здоровую на уровне средины бедра, тогда как здоровая нога перекрещивает
больную в обл. коленного сустава);
симптом Дюпюитрена или «поршня».
Так как при врожденном вывихе бедра выявляется дислокационное укорочение конечности, то коленные суставы находятся на разных уровнях. Если потянуть на себя больную ногу, то коленные суставы становятся на одной линии, укорочение устраняется. При отпускании ноги – коленный сустав ее снова возвращается в свое прежнее положение (симптом пружинящего сопротивления).
Слайд 17нарушение треугольника Бриана;
отклонение линии Шемакера. Линия, соединяющая верхушку большого вертела
и передне-верхнюю ость таза при вывихе проходит ниже пупка.
поясничного лордоз
увеличен (рис. 109) за счет «опрокидывания таза», т. к. головки бедра находятся в подвздошной области, по задней поверхности таза.
симптомы, выявляемые в период новорожденности, проявляются более четко (ограничение отвердения, наружная ротация, укорочение).
Слайд 18Диагностика врожденного вывиха бедра
После рождения ребенка дисплазию
тазобедренных суставов можно обнаружить в ходе ортопедического осмотра в родильном
доме или в поликлинике сразу же после рождения ребенка по основным симптомам:
1. Ограничение отведения одного или обоих бедер ребенка. Этот симптом определяется следующим образом: ножки ребенка сгибают под прямым углом в тазобедренных и коленных суставах и разводят в стороны до упора. В норме угол отведения бедер 160 – 180°. При дисплазии тазобедренных суставов он уменьшается.
2. Симптом Маркса - Ортолани или симптом «щелчка». Этот симптом можно определить у ребенка только до 3 месяцев, затем он исчезает. Определяется он следующим образом: ножки ребенка сгибаются под прямым углом в коленных и тазобедренных суставах, затем они приводятся к средней линии и медленно разводятся в стороны, при этом со стороны вывиха слышен щелчок, при котором вздрагивает ножка ребенка, иногда он слышен на расстоянии.
Слайд 19 Укорочение ножки ребенка – определяет таким образом:
ножки ребенка сгибаются в коленных и тазобедренных суставах и прижимаются
к животу симметрично и по уровню стояния коленного сустава определяют укорочение соответствующего бедра.
Асимметрия кожных складок определяется у ребенка с выпрямленными ногами спереди и сзади. Спереди у здорового ребенка пазовые складки должны быть симметричными, сзади ягодичные и подколенные складки тоже симметричные. Асимметрия их является симптомом дисплазии тазобедренных суставов. Этот симптом непостоянный и имеет второстепенное значение.
У детей старше года существуют дополнительные симптомы данного заболевания, такие как нарушение походки, симптом Дюшена-Тренделенбурга (симптом недостаточности ягодичных мышц), высокое стояние большого вертела (выше линии Розера-Нелатона), симптом неисчезающего пульса.
Решающее значение в диагностике имеет УЗИ–диагностика и рентгенография тазобедренного сустава.
Если Вы обнаружили эти симптомы у своего ребенка, то следует срочно обратиться к детскому ортопеду. Диагностика и лечение детей с предвывихом, подпывихом и вывихом бедра должна производиться в первые 3 месяца жизни, более поздние сроки принято считать запоздалыми.

Слайд 20Рентгендиагностика.
Для подтверждения диагноза в возрасте ребенка 3-х
месяцев показано рентгенографическое исследование тазобедренных суставов.
Для уточнения
диагноза в сомнительных случаях рентгенологическое исследование тазобедренных суставов может быть выполнено в любом возрасте.
Чтение рентгенограмм в возрасте до 3-х месяцев представляет определенные трудности, т.к. проксимальная часть бедра почти полностью состоит из хрящевой, рентген прозрачной ткани, кости таза еще не слились в одну безымянную кость. У детей слишком сложно добиться симметричной укладки. Для решения этих сложных задач диагностики было предложено множество схем и рентгенологических признаков.
Путти установил 3 основных рентгенологических признака врожденного вывиха бедра:
избыточная скошенность крыши вертлужной впадины;
смещение проксимального конца бедра кнаружи-кверху;
позднее появление ядра окостенения головки бедра (в норме оно появляется в 3,5 месяца).
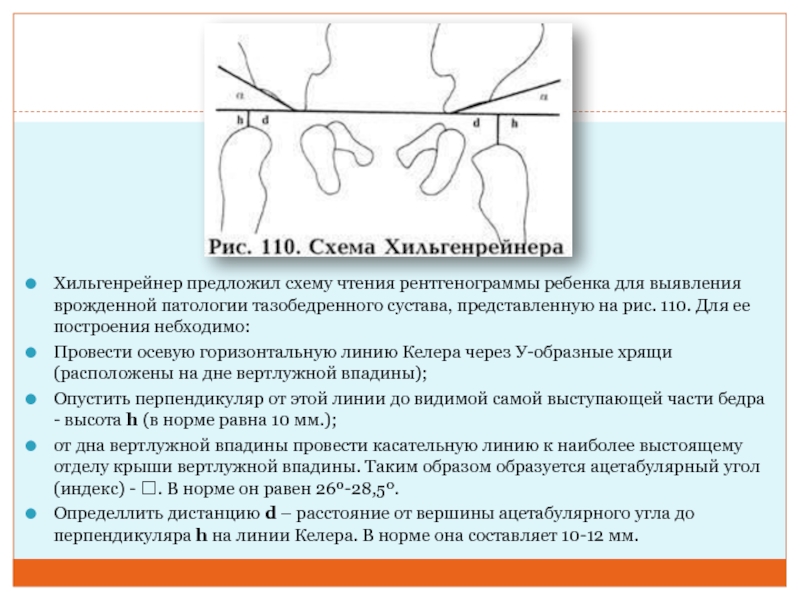
Слайд 21Хильгенрейнер предложил схему чтения рентгенограммы ребенка для выявления врожденной патологии
тазобедренного сустава, представленную на рис. 110. Для ее построения небходимо:
Провести
осевую горизонтальную линию Келера через У-образные хрящи (расположены на дне вертлужной впадины);
Опустить перпендикуляр от этой линии до видимой самой выступающей части бедра - высота h (в норме равна 10 мм.);
от дна вертлужной впадины провести касательную линию к наиболее выстоящему отделу крыши вертлужной впадины. Таким образом образуется ацетабулярный угол (индекс) - . В норме он равен 26º-28,5º.
Определлить дистанцию d – расстояние от вершины ацетабулярного угла до перпендикуляра h на линии Келера. В норме она составляет 10-12 мм.
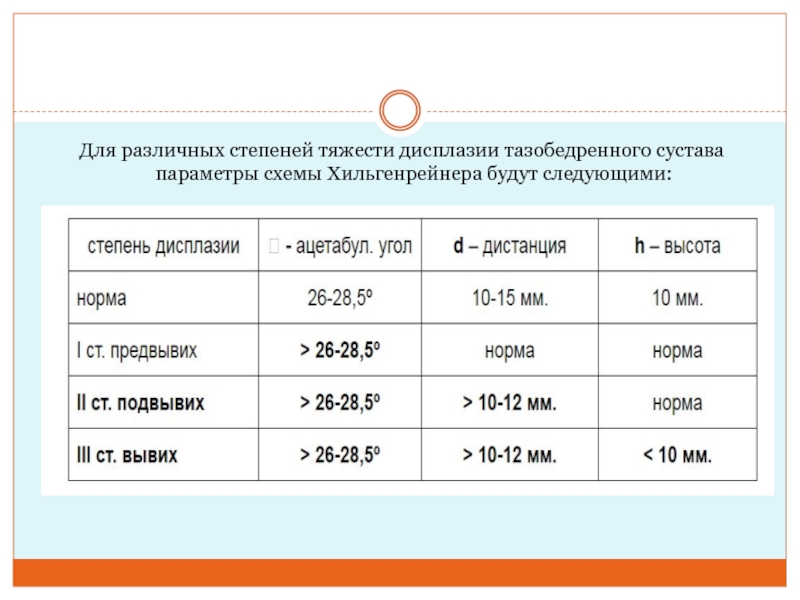
Слайд 22Для различных степеней тяжести дисплазии тазобедренного сустава параметры схемы Хильгенрейнера
будут следующими:
Слайд 23 В возрасте появления на рентгенограмме контура ядра окостенения
головки бедра (3,5 месяца) применяют схему Омбредана (рис. 111). Для этого
на рентгенограмме проводят три линии: – осевую линию Келера, как и в схеме Хильгенрейнера и два перпендикуляра справа и слева) от самой выступающей точки крыши вертлужной впадины к линии Келера. При этом каждый тазобедренный сустав разделяется на 4 квадранта. В норме ядро окостенения находится в нижне- внутреннем квадранте. Всякое смещение ядра окостенения в другой квадрант указывает на имеющееся смещение бедра.
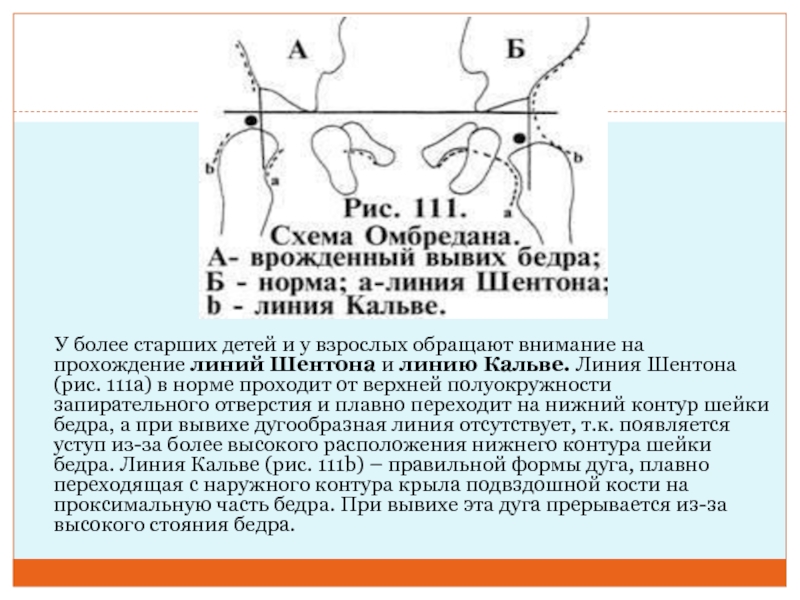
Слайд 24 У более старших детей и у взрослых
обращают внимание на прохождение линий Шентона и линию Кальве. Линия Шентона (рис. 111а) в
норме проходит от верхней полуокружности запирательного отверстия и плавно переходит на нижний контур шейки бедра, а при вывихе дугообразная линия отсутствует, т.к. появляется уступ из-за более высокого расположения нижнего контура шейки бедра. Линия Кальве (рис. 111b) – правильной формы дуга, плавно переходящая с наружного контура крыла подвздошной кости на проксимальную часть бедра. При вывихе эта дуга прерывается из-за высокого стояния бедра.
Слайд 25Лечение врожденного вывиха бедра
Лечение врожденной патологии, а в равной
степени и врожденного вывиха бедра тем успешнее, чем раньше оно
начато.
Консервативное лечение дисплазии тазобедренного сустава желательно начинать в роддоме. Мать ребенка обучают проведению ЛФК, правильному пеленанию ребенка, которое не должно быть тугим. Ножки ребенка в одеяле должны лежать свободно и максимально отведены в тазобедренных суставах.
С профилактической целью и детям с подозрением на дисплазию тазобедренных суставов, до окончательного установления диагноза, можно назначить широкое пеленание. Оно заключается в том, что между согнутыми и отведенными в тазобедренных суставах ножками после подгузника (памперса) прокладывают многослойную фланелевую пеленку (лучше взять две) по ширине равной расстоянию между коленными суставами ребенка.
Слайд 26 После установления диагноза дисплазии различной степени тяжести ребенку
показано лечение в отводящих шинках (рис.112). Сущность лечения в них
заключается в том, что при отведении в тазобедренном суставе головка бедра центрируется в вертлужной впадине и является постоянным раздражителем для отстройки недоразвитой крыши впадины. Длительность пребывания ребенка в шинке контролируется рентгенологически: полная отстройка крыши вертлужной впадины на рентгенограмме является показанием окончания лечения. Для этих целей предложено множество отводящих шин.
Слайд 27 У детей старше года применяется постепенное вправление бедра
с помощью липкопластырного вытяжения (рис. 113), предложенного Соммервилом и усовершенствованное Мау. При этом,
после наложения на ножки липкопластырных (бинтовых или клеевых) повязок на голень и бедро системой грузов через блоки, ножки устанавливают в тазобедренных суставах под углом сгибания 90º, а в коленных – полное разгибание под углом 0º. Затем постепенно, в течение 3-4 недель, достигают уровня полного отведения в тазобедренных суставах до угла близкого к 90º. В таком положении фиксируют положение ножек гипсовой повязкой (рис. 114) на срок полной отстройки крыши вертлужной впадины, определяемый по рентгенограмме. Средний срок лечения – 5-6 месяцев.
Слайд 28 При безуспешности лечения или позднем выявлении патологии показано
оперативное лечение. Чаще всего оно производится по достижении 3-4 летнем
возраста ребенка.
Предложено большое количество оперативных вмешательств. Но чаще других на основании большого клинического материала отдается предпочтение внесуставным операциям при которых сохраняются адаптационные механизмы, развившиеся в суставе в результате его недоразвития, но создают благоприятные условия для дальнейшей жизнедеятельности как сустава, так и больного. В детском и подростковом возрасте отдают предпотение операции Солтера, у взрослых остеотомии по Хиари (рис. 115) и другим артропластическим операциям, разработанным А. М. Соколовским.
Слайд 29Осложнения врожденного вывиха бедра
Ребенок с врожденным вывихом бедра
чаще всего поздно начинает ходить. У таких детей нарушается походка.
Ребенок хромает на ножку с больной стороны, туловище его наклоняется в эту же сторону. Это приводит к развитию искривления позвоночника – сколиоза.
При двустороннем вывихе бедра у ребенка наблюдается «утиная» походка. Но на боли в суставах дети не жалуются.
Не леченная дисплазия тазобедренного сустава у детей, может привести к развитию диспластического коксартроза (смещение головки бедренной кости наружу, уплощение суставных поверхностей и сужение суставной щели, остеофиты по краям вертлужной впадины, остеосклероз, множественные кистовидные образования в наружном отделе крыши вертлужной впадины и головке бедренной кости) у взрослых. Лечение этой патологии у взрослых очень часто возможно только проведением операции эндопротезирования сустава, т.е. замена больного сустава металлическим.
Слайд 30Профилактика врожденного вывиха бедра
Необходимо применять широкое пеленание младенца
и ни в коем случае не пеленать ножки туго в
выпрямленном положении. На сегодняшний день существует масса ортопедических приспособлений для профилактики и лечения врождённого вывиха бедра в виде различных стремян, подушечек, рюкзаков, кенгуринов для переноски младенца. В принципе, все эти средства можно использовать даже при отсутствии подозрения на врождённый вывих бедра для всех детей.