Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Биохимия крови
Содержание
- 1. Биохимия крови
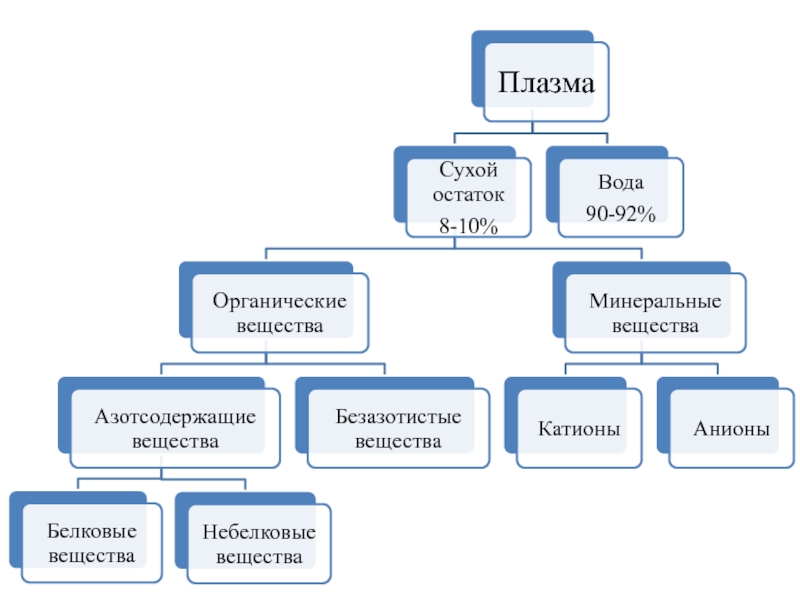
- 2. Химический состав кровиОбщий объем крови – 5-6 лПлазма – 55%Форменные элементы – 45%:ЭритроцитыЛейкоцитыТромбоциты
- 3. Слайд 3
- 4. Функции кровиТранспортная:Транспорт О2 и СО2Трофическая (от кишечника
- 5. Белки плазмы кровиНорма – 65-85 г/лФункции:Поддерживают онкотическое давлениеТранспортнаяБуфернаяОпределяют вязкость кровиРезерв аминокислотЗащитная
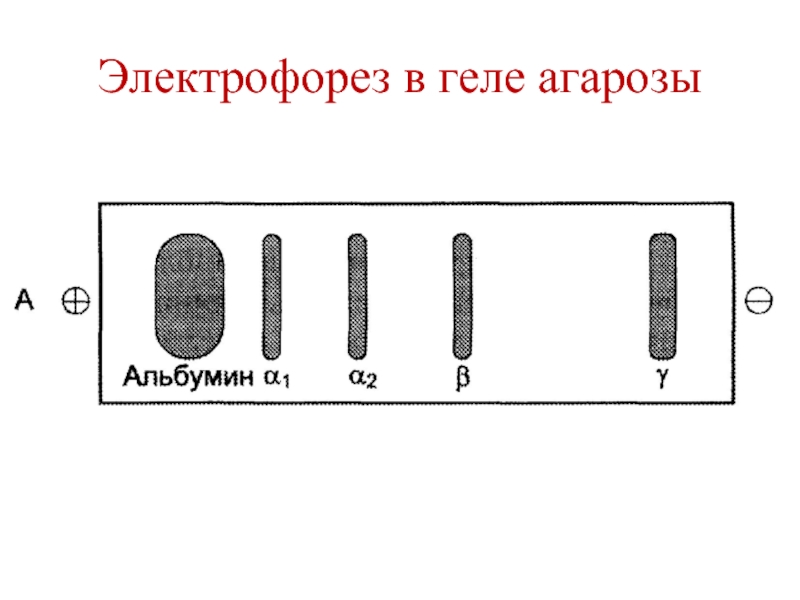
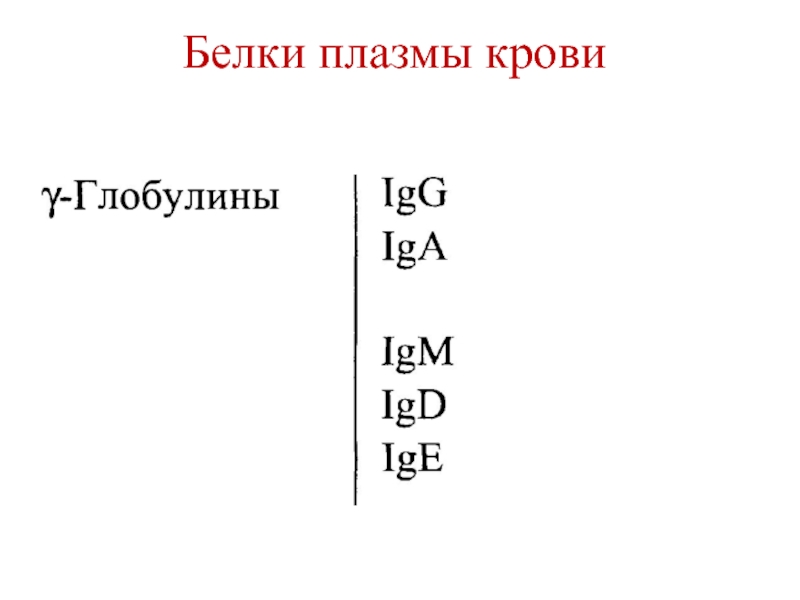
- 6. Белки плазмы кровиФракции белков (электрофорез в геле агарозы)Альбумины (55-65%)α1-глобулины (2-4%)α2-глобулины (6-12%)-глобулины (8-12%)γ-глобулины (12-22%)
- 7. Электрофорез в геле агарозы
- 8. Белки плазмы крови
- 9. Белки плазмы крови
- 10. Белки плазмы крови
- 11. Белки плазмы крови
- 12. Белки плазмы крови
- 13. Методы разделения белков плазмы кровиЭлектрофорез в полиакриламидном геле – 12-17 фракцийИммуноэлектрофорез – 30 фракций
- 14. Белки плазмы кровиБольшая часть белков плазмы синтезируется
- 15. Изменения содержания белков плазмы кровиГиперпротеинемии:Относительные (обезвоживание)Абсолютные (за
- 16. НормаНефротический синдромГипогаммаглобулинемияЦирроз печениНедостаток α1-антитрипсинаГипераммаглобулинемия
- 17. Белки острой фазы воспаления С-реактивный белокα1-антитрипсинГаптоглобинα1-кислый гликопротеинФибриногенТранстиретин (преальбумин)
- 18. Ферменты плазмы крови Функциональная классификацияСекреторныеИндикаторныеЭкскреторные
- 19. Секреторные ферментыСинтезируются в печени или в других
- 20. Индикаторные ферментыСинтезируются и проявляют активность в в
- 21. Гепатоспецифические ферментыАлАТ и АсАТСорбитолдегидрогеназаГлутаматдегидрогеназаγ-глутамилтранспептидаза (γ-глутамилтрансфераза)ГистидазаСорбитолдегидрогеназаАргиназаОрнитинкарбамоилтрансферазаЛДГ4 и ЛДГ5
- 22. Органоспецифические ферменты сердца Острый инфаркт миокардаФосфокреатинкиназа, изоформа МВАсАТЛДГ1
- 23. Экскреторные ферментыСинтезируются в печени (лейцинаминопептидаза, щелочная фосфатаза
- 24. Небелковые азотистые компоненты кровиНормальное содержание – 15–25
- 25. Азотемия повышение уровня небелкового азота в крови.Ретенционная
- 26. Азотемия Продукционная – избыточное поступление азотсодержащих продуктов
- 27. Безазотистые органические компоненты крови УглеводыЛипидыОрганические кислотыКетоновые тела
- 28. Гемостаз 3 этапа:Сосудистый – сокращение
- 29. Факторы свертывания крови Общая характеристика факторовРоль витамина КМеханизмы свертывания
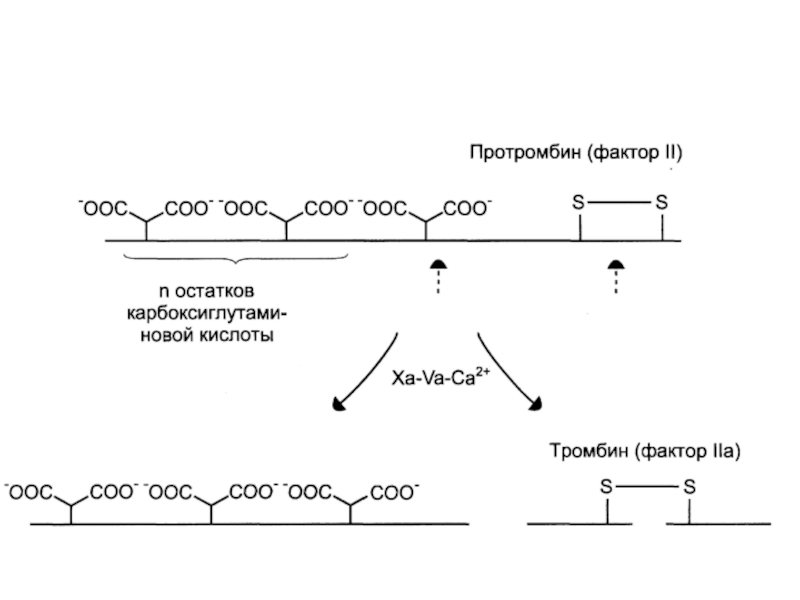
- 30. Общая характеристика факторов свертывания крови Синтезируются
- 31. Биологическая роль витамина КУчаствует в синтезе факторов
- 32. Витамин К Витамин К3 (менадион)
- 33. Биологическая роль витамина К
- 34. Слайд 34
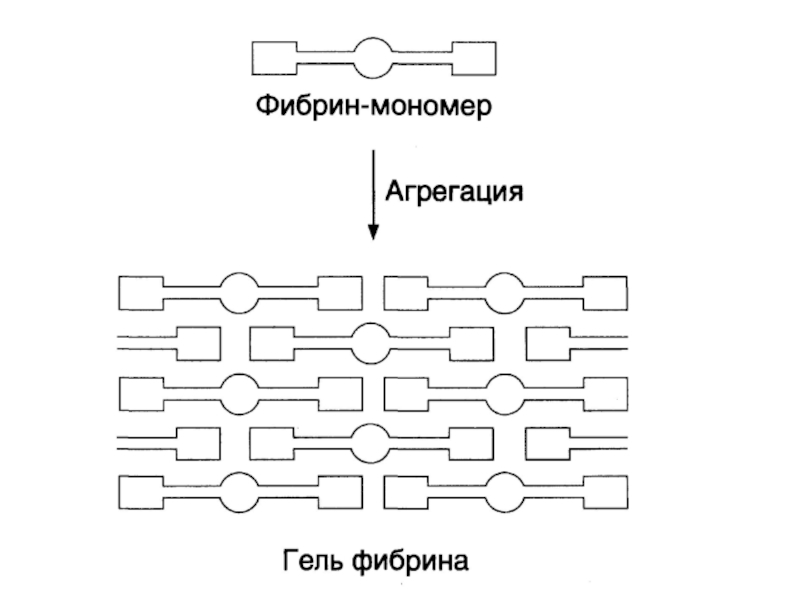
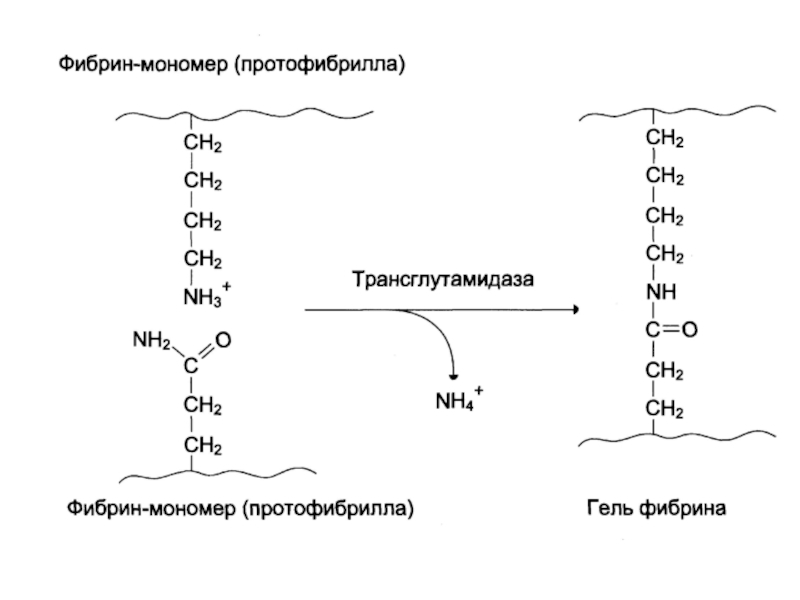
- 35. Фибриноген
- 36. Слайд 36
- 37. Слайд 37
- 38. Слайд 38
- 39. Слайд 39
- 40. Гемофилии Наследственные болезни, характеризующиеся повышенной кровоточивостью.Причина –
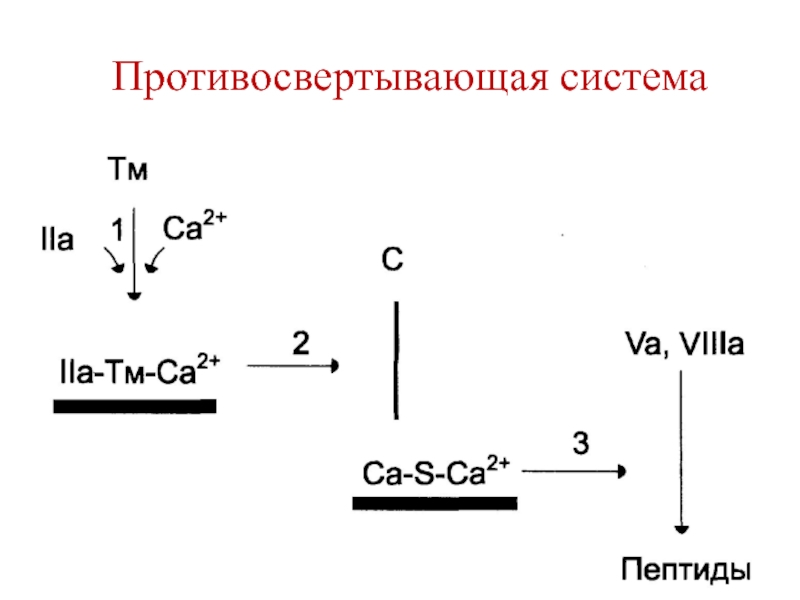
- 41. Противосвертывающая система крови Антикоагулянтная фаза - участвуют:ТромбинТромбомодулинБелок СБелок SФакторы Vа и VIIIа
- 42. Противосвертывающая система крови
- 43. Противосвертывающая система крови Наследсвенный дефицит протеинов С
- 44. Ингибиторы ферментов свертывания крови Антитромбин IIIГепарин α2-макроглобулинАнтиконвертинα1-антитрипсинНаследсвенный дефицит антитромбина III – тромбозы и эмболии
- 45. Антивитамины К – непрямые антикоагулянтыдикумарол
- 46. Фибринолиз Плазмин (фибринолизин)Синтезируется в печени, почках и
- 47. Фибринолиз
- 48. Фибринолиз Тканевый активатор плазминогена, урокиназа и стрептокиназа
- 49. Тромбофилии повышенная склонность к тромбообразованию
- 50. ДЫХАТЕЛЬНАЯ ФУНКЦИЯ КРОВИ.БУФЕРНЫЕ СИСТЕМЫ КРОВИ И КИСЛОТНО-ОСНОВНОЕ РАВНОВЕСИЕ
- 51. Особенности метаболизма эритроцитовИсключительное использование глюкозы в качестве
- 52. Слайд 52
- 53. Обезвреживание активных форм кислорода в эритроцитахОбразование активных
- 54. Обезвреживание активных форм кислорода в эритроцитах
- 55. Нарушения метаболизма эритроцитовГенетический дефект глюкозо-6-фосфат дегидрогеназы –
- 56. Тельца Хайнца
- 57. Гемоглобинопатии Серповидноклеточная анемия – HbS (точечная мутация
- 58. Слайд 58
- 59. Гемоглобинопатии Талассемии – наследсвенные заболевания, обусловленные отсутствием
- 60. Дыхательная функция крови доставка кислорода от
- 61. Гемоглобин Гемоглобин А (2α2) – основной гемоглобин
- 62. Слайд 62
- 63. Слайд 63
- 64. Слайд 64
- 65. Факторы, регулирующие сродство гемоглобина к кислородурН (эффект
- 66. Слайд 66
- 67. Слайд 67
- 68. Слайд 68
- 69. Гипоксии Экзогенная - вследствие понижения РО2 во
- 70. Экзогенная гипоксияподъем на высоту;аварии в шахтах; неполадки
- 71. Дыхательный тип гипоксииПричина – альвеолярная гиповентиляция:воспалительный процесс;инородные
- 72. Сердечно-сосудистый тип гипоксии Причина - нарушения
- 73. Кровяной тип гипоксии Причины:Уменьшение кислородной емкости
- 74. Тканевый тип гипоксии Причина: нарушение способности
- 75. Буферные системы крови и кислотно-основное равновесиеНормальное рН
- 76. Буферные системы сопряженные кислотно-основная пары, состоящие
- 77. Бикарбонатная буферная система10% всей буферной емкости крови
- 78. Фосфатная буферная системаН2РО4– /НРО42– Составляет 1% от
- 79. Белковая буферная системабелок–Н+/белок-эффективна в области значений рН 7,2–7,4.
- 80. Гемоглобиновая буферная системаННb /КНb ННbО2 / КНbО2Самая
- 81. Гемоглобиновая буферная системаКонстанта диссоциации кислотных групп гемоглобина
- 82. Нарушения кислотно-основного равновесияАцидоз (рН ниже 6,8 вызывает
- 83. Дыхательный ацидозПричины – бронхиальная астма, отек, эмфизема,
- 84. Метаболический ацидозПричина – накопление в тканях и
- 85. Дыхательный алкалозвозникает при гипервентиляции легких → быстрое
- 86. Метаболический алкалозПричины – потеря большого количества кислотных
- 87. Метаболический алкалозповышена концентрация НСО3- в плазмеувеличен щелочной
- 88. Показатели КОРактуальный рН крови актуальное РCO2 цельной
- 89. Слайд 89
- 90. Показатели КОРстандартный бикарбонат плазмы крови (SB) –
- 91. Показатели КОРнормальные буферные основания цельной крови (NBB)
- 92. Скачать презентанцию
Химический состав кровиОбщий объем крови – 5-6 лПлазма – 55%Форменные элементы – 45%:ЭритроцитыЛейкоцитыТромбоциты
Слайды и текст этой презентации
Слайд 1Биохимия крови
UNIVERSITATEA DE STAT DE MEDICINĂ ȘI FARMACIE
«NICOLAE TESTEMIȚANU»
Svetlana
Protopop
Слайд 2Химический состав крови
Общий объем крови – 5-6 л
Плазма – 55%
Форменные
элементы – 45%:
Эритроциты
Лейкоциты
Тромбоциты
Слайд 4Функции крови
Транспортная:
Транспорт О2 и СО2
Трофическая (от кишечника к тканям)
Выделительная (от
органов к почкам)
Транспорт веществ между тканями
2. Защитная:
Клеточная (лейкоциты)
Гуморальная (антитела)
Свертывание
крови3. Гомеостатическая
Водно-солевой баланс
Кислотно-щелочной баланс
Терморегуляция
Слайд 5Белки плазмы крови
Норма – 65-85 г/л
Функции:
Поддерживают онкотическое давление
Транспортная
Буферная
Определяют вязкость крови
Резерв
аминокислот
Защитная
Слайд 6Белки плазмы крови
Фракции белков (электрофорез в геле агарозы)
Альбумины (55-65%)
α1-глобулины (2-4%)
α2-глобулины
(6-12%)
-глобулины (8-12%)
γ-глобулины (12-22%)
Слайд 13Методы разделения белков плазмы крови
Электрофорез в полиакриламидном геле – 12-17
фракций
Иммуноэлектрофорез – 30 фракций
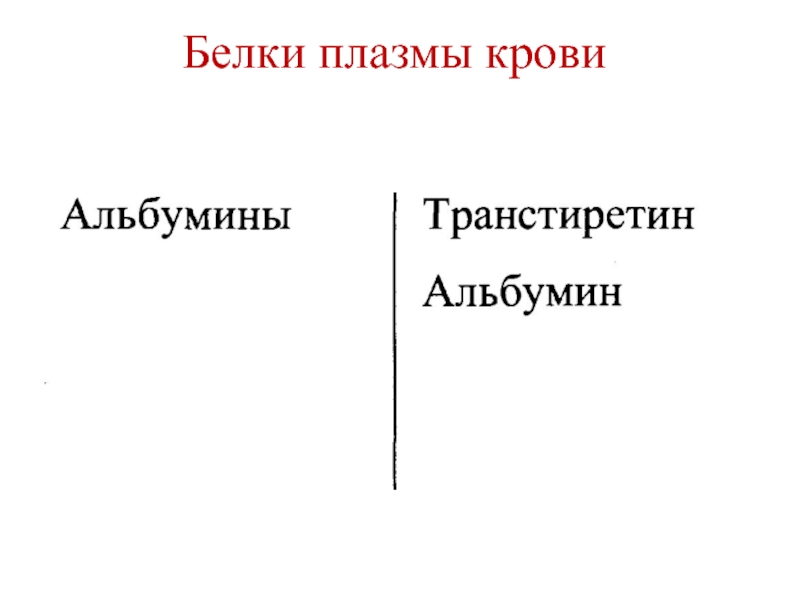
Слайд 14Белки плазмы крови
Большая часть белков плазмы синтезируется в печени
Иммуноглобулины –
В-лимфоциты
Пептидные гормоны – эндокринные железы
За исключением альбумина, белки плазмы крови
являются гликопротеинамиСлайд 15Изменения содержания белков плазмы крови
Гиперпротеинемии:
Относительные (обезвоживание)
Абсолютные (за счет гама-глобулинов)
Парапротеинемии –
появление в крови аномальных белков (миеломная болезнь белки Бенс-Джонса), макроглобулинемия
Вальденстрема)Гипопротеинемии (нефротический синдром, цирроз печени)
Диспротеинемии – изменение процентного соотношения белковых фракций
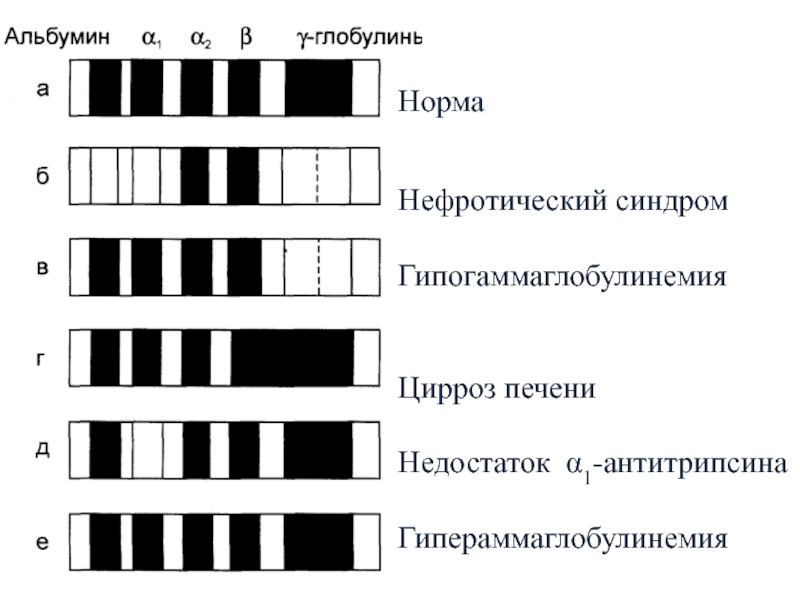
Слайд 16Норма
Нефротический синдром
Гипогаммаглобулинемия
Цирроз печени
Недостаток α1-антитрипсина
Гипераммаглобулинемия
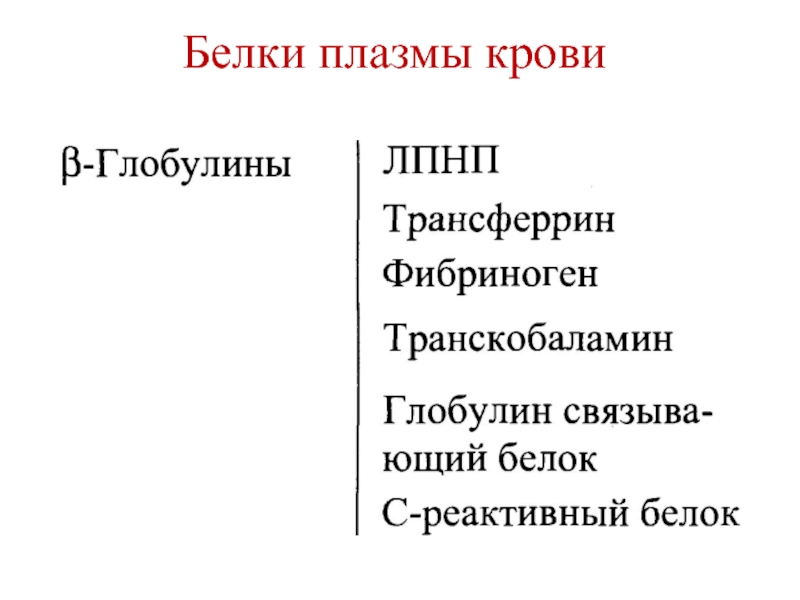
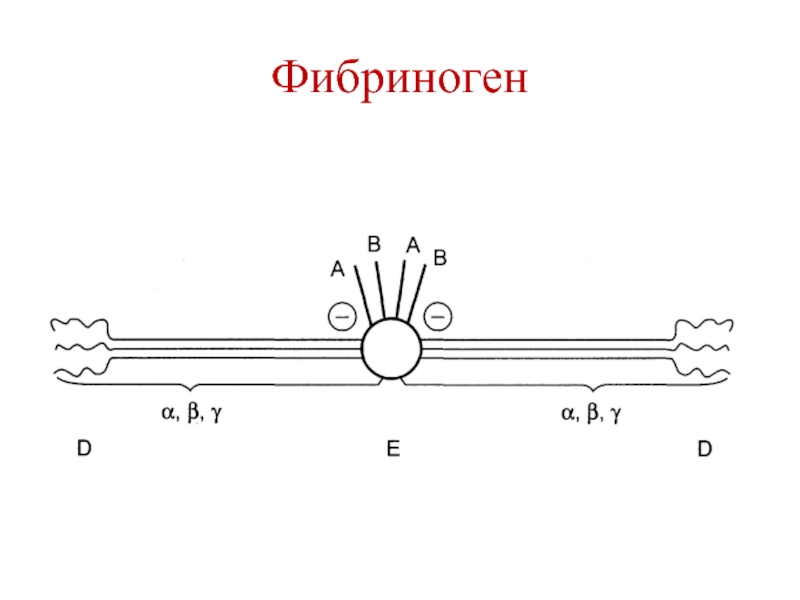
Слайд 17Белки острой фазы воспаления
С-реактивный белок
α1-антитрипсин
Гаптоглобин
α1-кислый гликопротеин
Фибриноген
Транстиретин (преальбумин)
Слайд 19Секреторные ферменты
Синтезируются в печени или в других органах
В норме
выделяются в кровь, где проявляют активность.
В норме их активность
в плазме высокая.При поражении печени (нарушение синтеза ферментов) их активность в плазме уменьшается.
Факторы свертывания крови
Сывороточная холинэстераза
ЛХАТ
Слайд 20Индикаторные ферменты
Синтезируются и проявляют активность в в определенных органах и
тканях.
В норме их активность в крови низкая.
При поражении тканей, ферменты
из клеток ≪вымываются≫ в кровь.Их активность в крови резко возрастает, являясь индикатором степени и глубины повреждения этих тканей.
Слайд 21Гепатоспецифические ферменты
АлАТ и АсАТ
Сорбитолдегидрогеназа
Глутаматдегидрогеназа
γ-глутамилтранспептидаза (γ-глутамилтрансфераза)
Гистидаза
Сорбитолдегидрогеназа
Аргиназа
Орнитинкарбамоилтрансфераза
ЛДГ4 и ЛДГ5
Слайд 22Органоспецифические ферменты сердца
Острый инфаркт миокарда
Фосфокреатинкиназа, изоформа МВ
АсАТ
ЛДГ1
Слайд 23Экскреторные ферменты
Синтезируются в печени (лейцинаминопептидаза, щелочная фосфатаза и др.) или
в поджелудочной железе (амилаза, липаза, трипсин и др.)
В физиологических условиях
эти ферменты выделяются в ЖКТ.В норме их активность в крови низкая.
При патологических процессах печени, поджелудочной железы экскреция ферментов нарушается, а активность в плазме крови повышается.
Слайд 24Небелковые азотистые компоненты крови
Нормальное содержание – 15–25 ммоль/л
Мочевина (50%)
Аминокислоты
(25%)
Мочевая кислота (4%)
Креатин (5%)
Креатинин (2,5%)
Аммиак и индикан (0,5%)
Другие небелковые вещества
(полипептиды, нуклеотиды, нуклеозиды, глутатион, билирубин, холин, гистамин и др.). Слайд 25Азотемия
повышение уровня небелкового азота в крови.
Ретенционная – недостаточное выделение
с мочой азотсодержащих продуктов.
Почечная – ослабление экскреторной функции почек
(↑ мочевины). Внепочечная – тяжелая недостаточность кровообращения, снижение артериального давления, уменьшение почечного кровотока.
Слайд 26Азотемия
Продукционная – избыточное поступление азотсодержащих продуктов в кровь, как
следствие усиленного распада тканевых белков (воспаления, ранения, ожоги, кахексия).
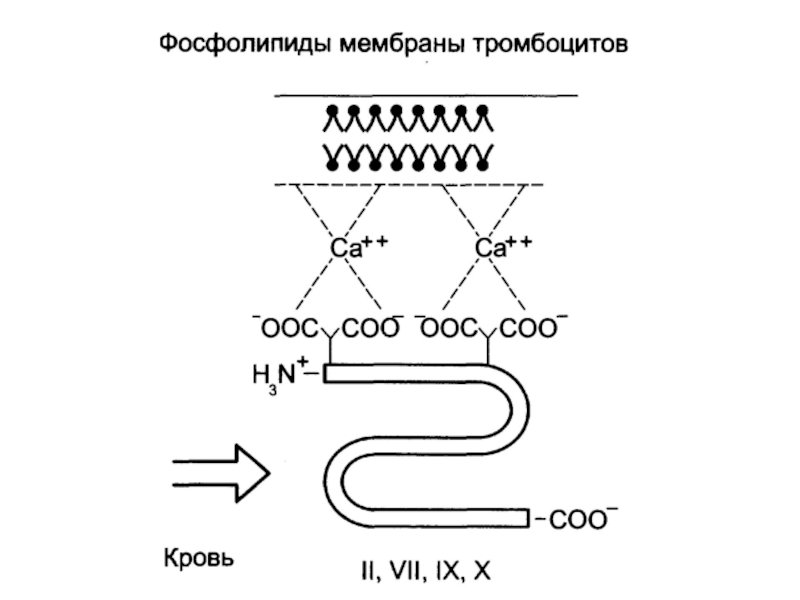
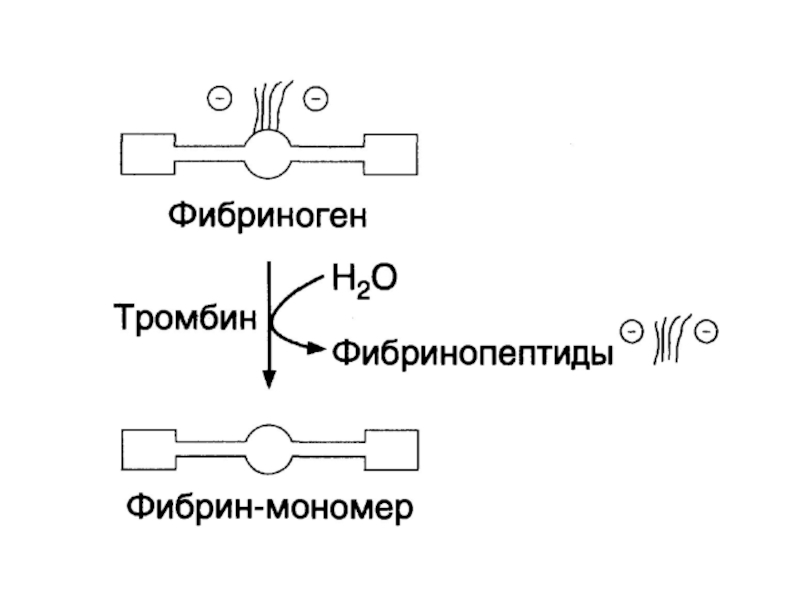
Слайд 28Гемостаз
3 этапа:
Сосудистый – сокращение кровеносного сосуда и
образование белого тромба (тромбоцитарная пробка).
Образование фибринового сгустка (свертывание крови).
Фибринолиз.
Слайд 30Общая характеристика факторов
свертывания крови
Синтезируются в основном в печени
в виде неактивных предшественников.
Являются гликопротеинами.
Активация происходит в крови
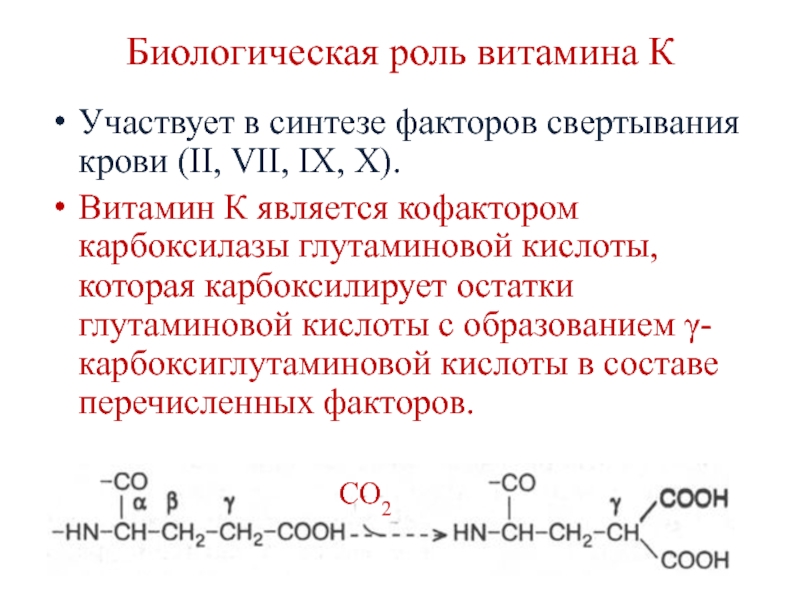
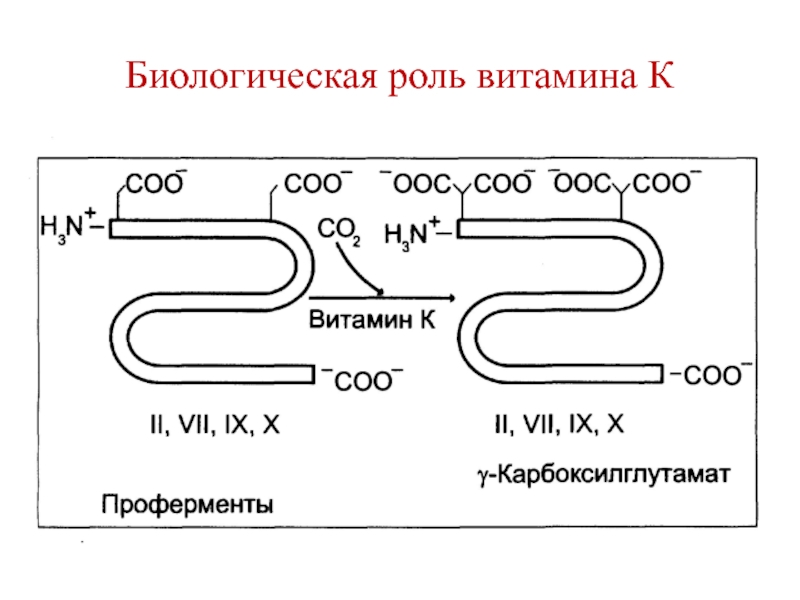
частичным протеолизом.Слайд 31Биологическая роль витамина К
Участвует в синтезе факторов свертывания крови (II,
VII, IX, X).
Витамин К является кофактором карбоксилазы глутаминовой кислоты,
которая карбоксилирует остатки глутаминовой кислоты с образованием γ-карбоксиглутаминовой кислоты в составе перечисленных факторов. СО2
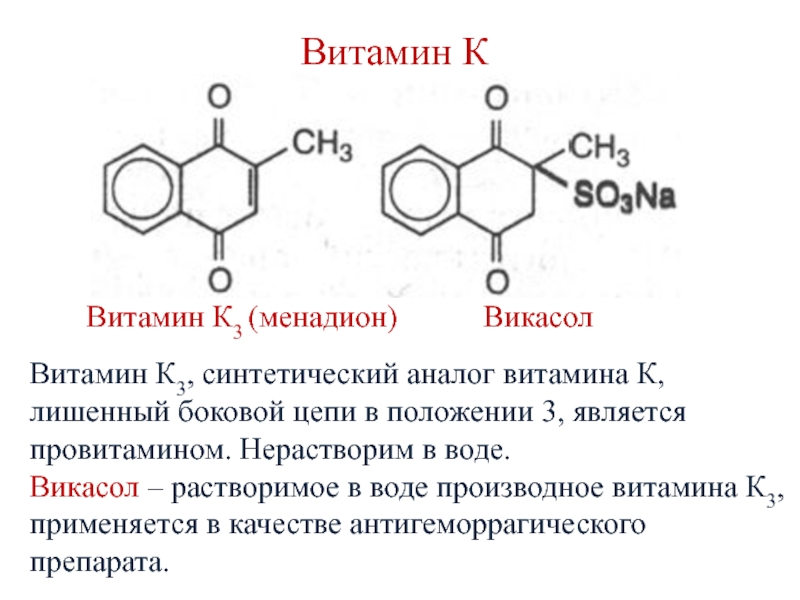
Слайд 32Витамин К
Витамин К3 (менадион)
Викасол
Витамин К3, синтетический аналог витамина К, лишенный боковой цепи
в положении 3, является провитамином. Нерастворим в воде. Викасол – растворимое в воде производное витамина К3, применяется в качестве антигеморрагического препарата.
Слайд 40Гемофилии
Наследственные болезни, характеризующиеся повышенной кровоточивостью.
Причина – недостаточность факторов свертывания
крови.
Гемофилия А – дефект гена VIII фактора, локализованного в Х
хромосоме.Рецессивный признак, болеют только мужчины.
Гемофилия В – дефект гена IХ фактора
Слайд 41Противосвертывающая система крови
Антикоагулянтная фаза - участвуют:
Тромбин
Тромбомодулин
Белок С
Белок S
Факторы
Vа и VIIIа
Слайд 43Противосвертывающая система крови
Наследсвенный дефицит протеинов С и S ведет
к снижению скорости инактивации факторов Vа и VIIIа и сопровождается
тромботической болезнью.Мутация гена фактора V (синтез фактора V, резистентного к белку С) приводит к тромбогенезу
Слайд 44Ингибиторы ферментов
свертывания крови
Антитромбин III
Гепарин
α2-макроглобулин
Антиконвертин
α1-антитрипсин
Наследсвенный дефицит антитромбина III
– тромбозы и эмболии
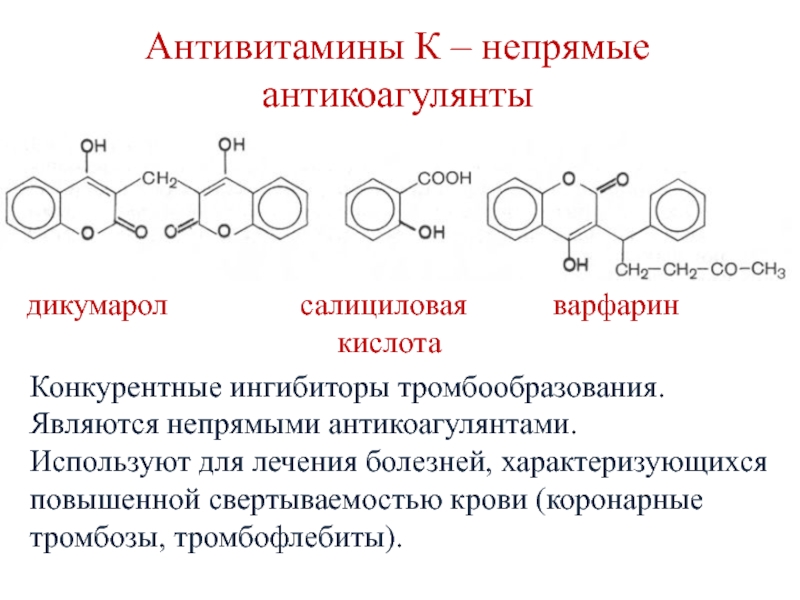
Слайд 45Антивитамины К – непрямые антикоагулянты
дикумарол
салициловая варфарин
кислота
Конкурентные ингибиторы тромбообразования.
Являются непрямыми антикоагулянтами.
Используют для лечения болезней, характеризующихся повышенной свертываемостью крови (коронарные тромбозы, тромбофлебиты).
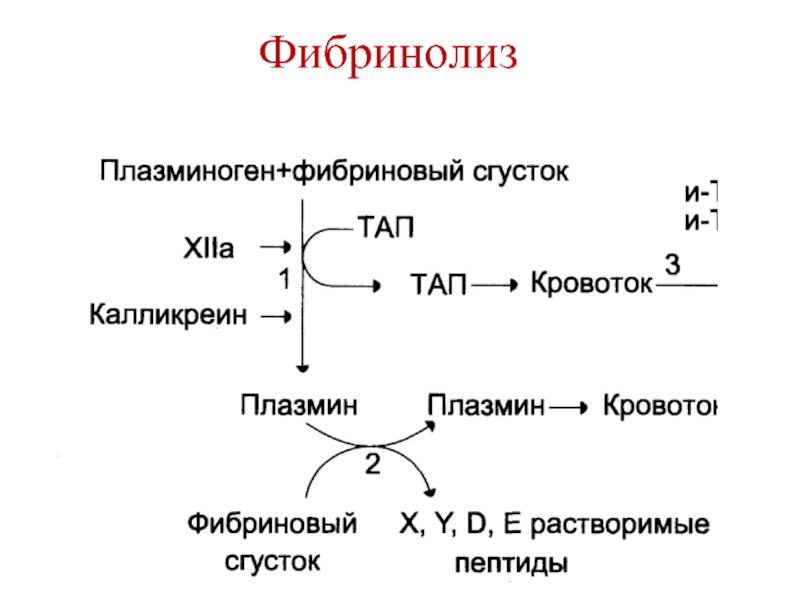
Слайд 46Фибринолиз
Плазмин (фибринолизин)
Синтезируется в печени, почках и костном мозге в
виде плазминогена.
Активаторы плазмина:
Тканевый активатор плазминогена
Урокиназа (почки, легкие)
Стрептокиназа
Слайд 48Фибринолиз
Тканевый активатор плазминогена, урокиназа и стрептокиназа используются при тромболитической
терапии инфаркта миокарда, тромбозах вен и артерий.
Снижение фибринолитической активности –
тромбозы. Слайд 49Тромбофилии
повышенная склонность к тромбообразованию и внутрисосудистому свертыванию.
Причины:
Наследственный
дефицит плазминогена.
Снижение активности активаторов фибринолиза.
Повышение активности ингибиторов фибринолиза.
Снижение активности антикоагулянтной
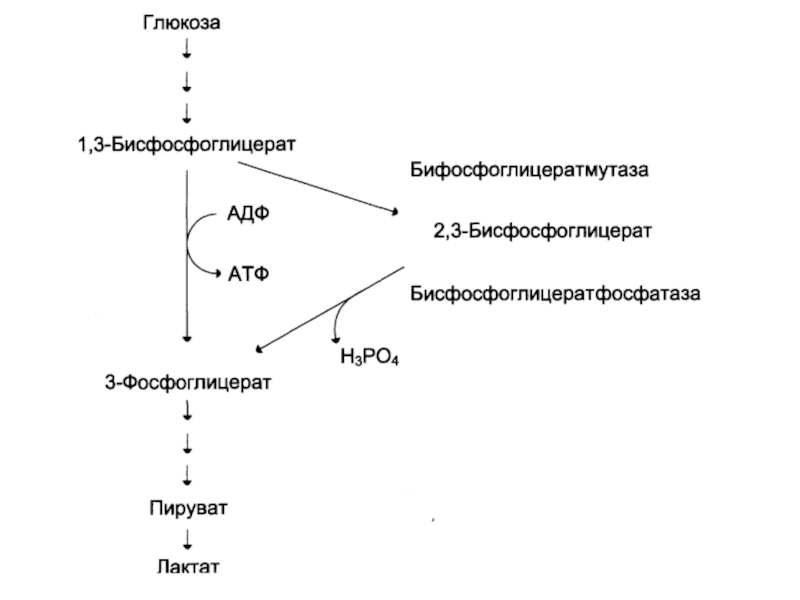
системы.Слайд 51Особенности метаболизма эритроцитов
Исключительное использование глюкозы в качестве энергетического материала:
Анаэробный гликолиз
(90% глюкозы).
Пентозофосфатный путь (10% глюкозы) – образование НАДФН – для
восстановления глутатиона.2,3-бифосфоглицератный шунт (2,3-бифосфоглицерат является аллостерическим регулятором сродства гемоглобина к кислороду).
Слайд 53Обезвреживание активных форм кислорода в эритроцитах
Образование активных форм кислорода –
окисление гемоглобина в метгемоглобин.
Обезвреживание активных форм кислорода
в эритроцитах
– метгемоглобинредуктазная система.
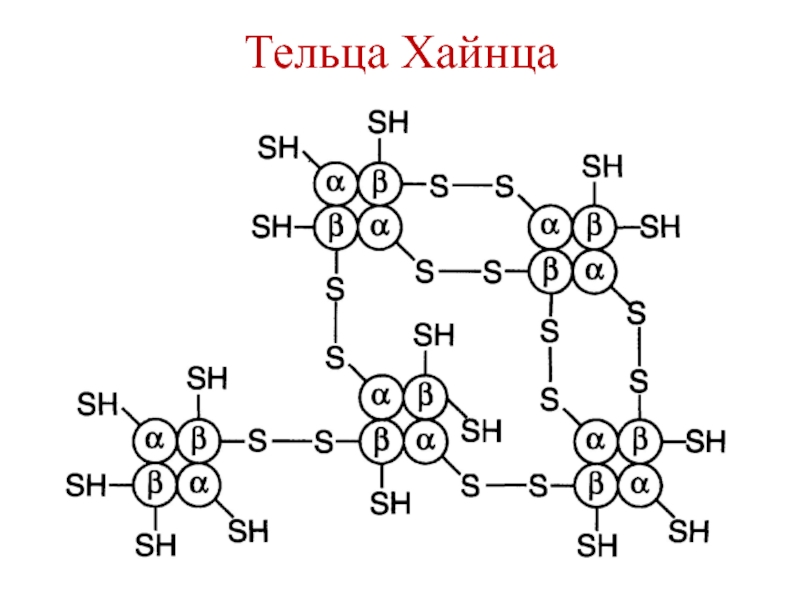
Слайд 55Нарушения метаболизма эритроцитов
Генетический дефект глюкозо-6-фосфат дегидрогеназы – гемолиз.
Генетические дефекты ферментов
гликолиза – уменьшение образования АТФ и НАДН. Уменьшение АТФ →
осмотический шок.Уменьшение НАДН → накопление метгемоглобина → образование активных форм кислорода.
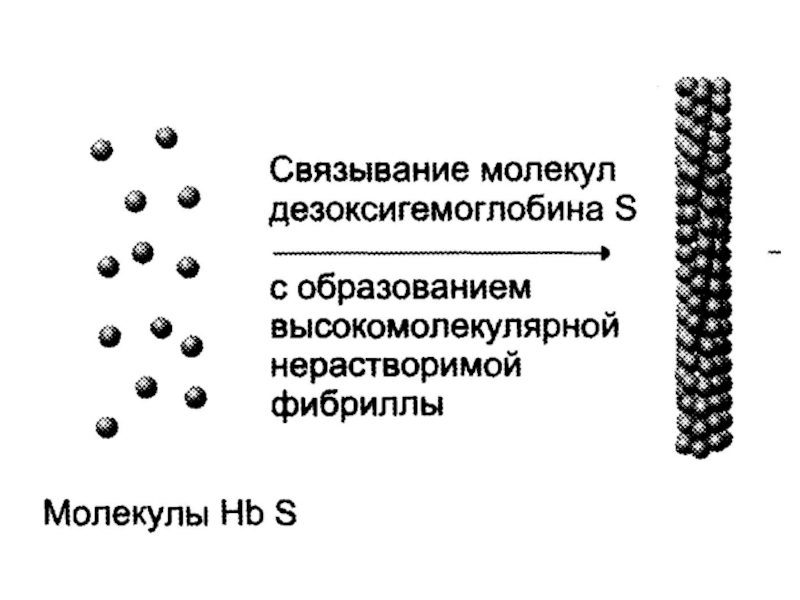
Слайд 57Гемоглобинопатии
Серповидноклеточная анемия – HbS (точечная мутация в 6-м положении
-цепи – Val вместо Glu).
Молекулы дезоксигемоглобина ассоциируют → образуются длинные
микротрубчатые образования → нарушение формы эритроцитов → гемолиз.Анемия, желтуха, слабость, отставание в развитии.
Слайд 59Гемоглобинопатии
Талассемии – наследсвенные заболевания, обусловленные отсутствием или снижением скорости
синтеза α- или -цепей гемоглобина.
Образуются тетрамеры гемоглобина, состоящие из одинаковых
цепей.Нарушение транспорта кислорода.
Ускоренный гемолиз – анемия.
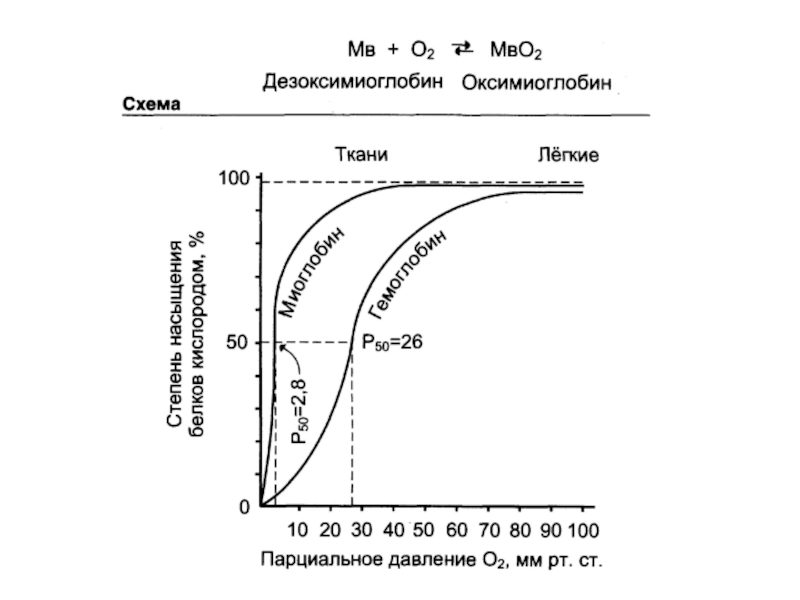
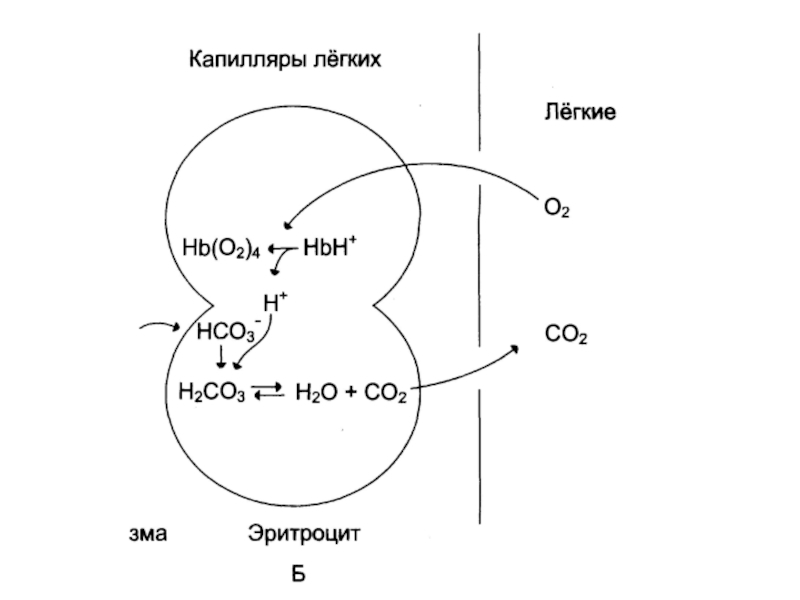
Слайд 60Дыхательная функция крови
доставка кислорода от легких к тканям
и углекислого газа от тканей к легким.
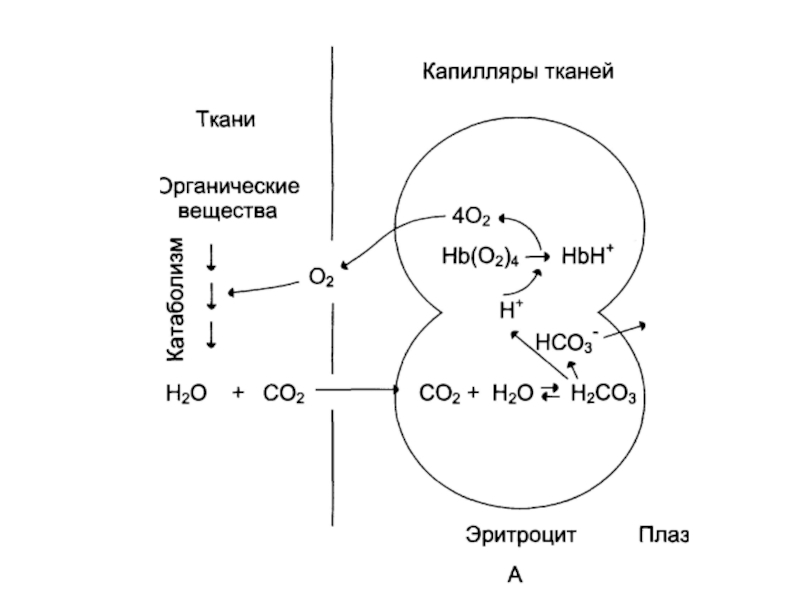
Транспортные формы
кислородаОксигемоглобин
Растворенный в плазме – 3%
Транспортные формы СО2
Бикарбонатные ионы
Карбгемоглобин – 3-10%
Растворенный – 6-7%
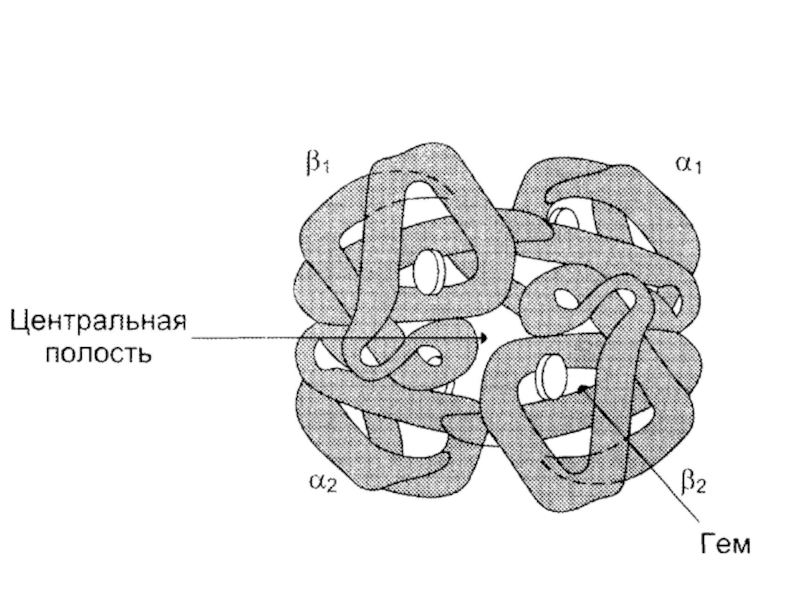
Слайд 61Гемоглобин
Гемоглобин А (2α2) – основной гемоглобин взрослого (98%).
Гемоглобин А2
(2α2) – 2%.
Гемоглобин А1с – гликозилированный гемоглобин.
Эмбриональный (22).
Фетальный (2α2).
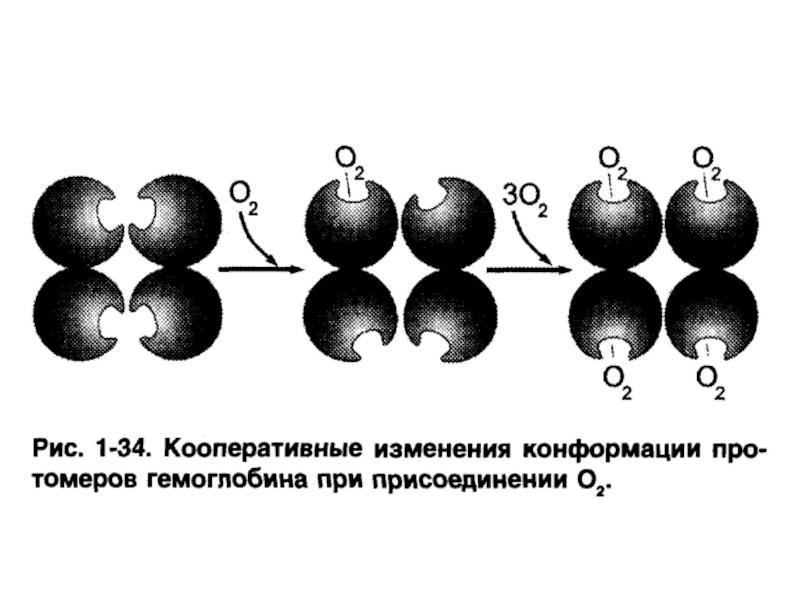
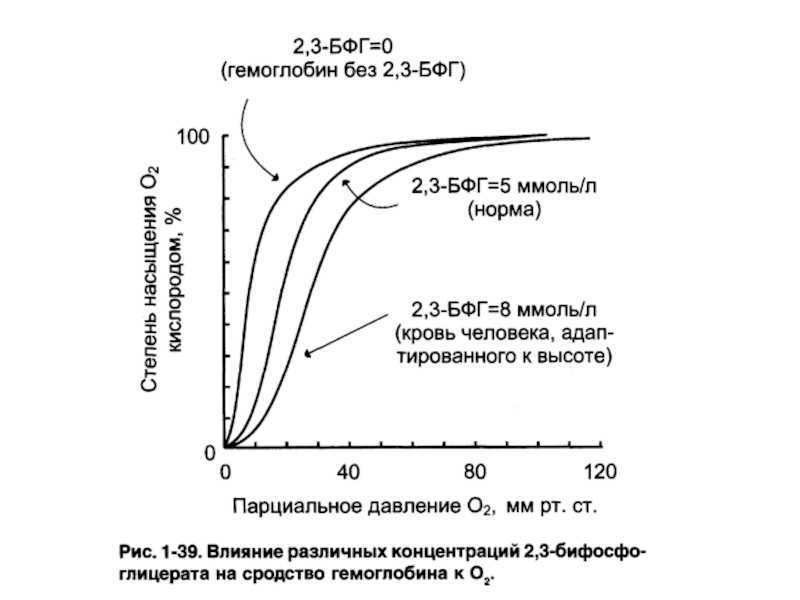
Слайд 65Факторы, регулирующие сродство гемоглобина к кислороду
рН (эффект Бора) –↓ рН
снижает сродство гемоглобина к кислороду.
Температура – ↑ температуры снижает сродство
гемоглобина к кислороду.Концентрация 2.3-бифосфоглицерата – отрицательный аллостерический модулятор сродства гемоглобина к кислороду.
Слайд 69Гипоксии
Экзогенная - вследствие понижения РО2 во вдыхаемом воздухе.
Эндогенные -
при патологических процессах, нарушающих снабжение тканей кислородом при нормальном содержании
его в окружающей среде:дыхательнаый (легочный);
сердечно-сосудистый (циркуляторный);
кровяной (гемический);
тканевый (гистотоксический);
Смешанный.
Слайд 70Экзогенная гипоксия
подъем на высоту;
аварии в шахтах;
неполадки в системе кислородообеспечения
кабины летательного аппарата, в подводных лодках;
во время операций при неисправности
наркозной аппаратуры;гипоксемия, т.е. уменьшается РО2 в артериальной крови и снижается насыщение гемоглобина кислородом.
Слайд 71Дыхательный тип гипоксии
Причина – альвеолярная гиповентиляция:
воспалительный процесс;
инородные тела;
спазм;
отек легкого;
пневмония и
т.д.
Снижаются РО2 в альвеолярном воздухе и напряжение кислорода в крови,
в результате чего уменьшается насыщение гемоглобина кислородом. Слайд 72Сердечно-сосудистый тип гипоксии
Причина - нарушения кровообращения.
Проявления:
нормальные
напряжение и содержание кислорода в артериальной крови;
снижение этих показателей в
венозной крови; высокая артериовенозная разница по кислороду.
Слайд 73Кровяной тип гипоксии
Причины:
Уменьшение кислородной емкости крови при анемиях
(уменьшение количества эритроцитов или резкое понижение содержания гемоглобина в эритроцитах);
отравление
оксидом углерода (образование карбоксигемоглобина) и метгемоглобинообразователями (метгемоглобинемия);Генетические аномалии гемоглобина.
Слайд 74Тканевый тип гипоксии
Причина: нарушение способности тканей поглощать кислород
из крови.
Пример – отравление цианидами. Ионы CN– активно взаимодействуют с
трехвалентным железом, блокируя цитохромоксидазу, в результате чего подавляется потребление кислорода клетками. Слайд 75Буферные системы крови и кислотно-основное равновесие
Нормальное рН крови –7,37-7,44 (7,40)
Поддержание постоянства рН:
Буферные системы;
Дыхательная деятельность легких;
Выделительная функция почек.
Слайд 76Буферные системы
сопряженные кислотно-основная пары, состоящие из акцептора и
донора протонов.
Бикарбонатная – плазма, эритроциты.
Фосфатная – плазма, эритроциты.
Белковая – плазма.
Гемоглобиновая
– эритроциты.Слайд 77Бикарбонатная буферная система
10% всей буферной емкости крови
Состоит из угольной
кислоты Н2СО3 и бикарбонат-иона НСО3-
При нормальном значении рН крови соотношение
Н2СО3 к НСО3 - 1/20. Бикарбонатная буферная система функционирует как эффективный регулятор в области рН 7,4.Слайд 78Фосфатная буферная система
Н2РО4– /НРО42–
Составляет 1% от буферной емкости крови.
Способна
оказывать влияние при изменениях рН в интервале от 6,1 до
7,7 (максимальная емкость фосфатного буфера проявляется вблизи значения рН 7,2).Слайд 80Гемоглобиновая буферная система
ННb /КНb
ННbО2 / КНbО2
Самая мощная буферная система
крови (75% от всей буферной емкости крови).
Участие гемоглобина в регуляции
рН крови связано с его ролью в транспорте кислорода и углекислого газа. Слайд 81Гемоглобиновая буферная система
Константа диссоциации кислотных групп гемоглобина меняется в зависимости
от его насыщения кислородом.
При насыщении кислородом гемоглобин становится более
сильной кислотой (ННbО2). Гемоглобин, отдавая кислород, превращается в очень слабую органическую кислоту (ННb).
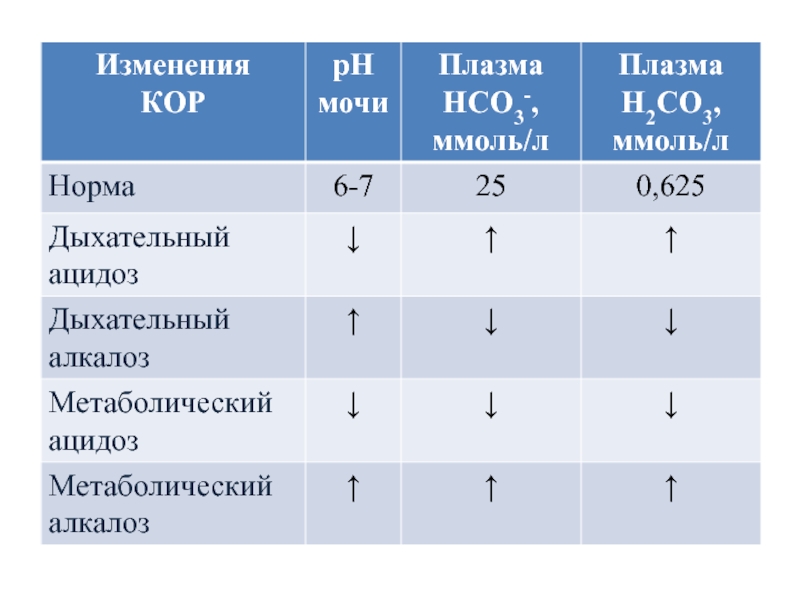
Слайд 82Нарушения кислотно-основного равновесия
Ацидоз
(рН ниже 6,8 вызывает смерть)
Алкалоз
(рН 8,0
– смерть)
В зависимости от механизмов развития нарушений КОР выделяют дыхательный
и метаболический ацидозы (или алкалозы).Слайд 83Дыхательный ацидоз
Причины – бронхиальная астма, отек, эмфизема, ателектаз легких, асфиксия
механического порядка → гиповентиляция и гиперкапния (повышение РCO2 артериальной крови)
→ увеличивается содержание Н2СО3 в плазме крови.Увеличение РCO2 приводит также к повышению концентрации ионов НСО3-
Слайд 84Метаболический ацидоз
Причина – накопление в тканях и крови органических кислот
(диабет, голодание, лихорадка, заболевания пищеварительного тракта, шок (кардиогенный, травматический, ожоговый
и др.)).При тяжелой форме диабета увеличение кислотности обусловлено поступлением в кровь больших количеств кетоновых тел.
В ответ на постоянную выработку кетоновых тел в организме компенсаторно снижается концентрация Н2СО3
Слайд 85Дыхательный алкалоз
возникает при гипервентиляции легких → быстрое выделение из организма
СО2 и развитие гипокапнии (понижение РCO2 в артериальной крови).
вдыхание чистого
кислорода, компенсаторная одышка, сопровождающая ряд заболеваний, пребывание в разреженной атмосфере.Вследствие понижения содержания угольной кислоты в артериальной крови происходит сдвиг в бикарбонатной буферной системе: часть бикарбонатов превращается в угольную кислоту.
снижается щелочной резерв крови.
Слайд 86Метаболический алкалоз
Причины – потеря большого количества кислотных эквивалентов (неукротимая рвота
и др.) и всасывание основных эквивалентов кишечного сока, которые не
подверглись нейтрализации кислым желудочным соком, а также при накоплении основных эквивалентов в тканях (например, при тетании) и в случае неправильной коррекции метаболического ацидоза.Слайд 87Метаболический алкалоз
повышена концентрация НСО3- в плазме
увеличен щелочной резерв крови.
Компенсация
метаболического алкалоза → снижение возбудимости дыхательного центра при повышении рН,
что приводит к урежению частоты дыхания и возникновению компенсаторной гиперкапнииСлайд 88Показатели КОР
актуальный рН крови
актуальное РCO2 цельной крови – парциальное
давление углекислого газа (Н2СО3 + СО2) в крови в физиологических
условиях;актуальный бикарбонат (АВ) – концентрация бикарбоната в плазме крови в физиологических условиях;