Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
БПОУ Омской области Медицинский колледж
Содержание
- 1. БПОУ Омской области Медицинский колледж
- 2. ПланВедение.Понятие о ОРВИ.Лечение ОРВИ: тактика фельдшера при
- 3. В структуре общей заболеваемости у детей воспалительные
- 4. 90% ОРЗ в.д.п. связано с респираторными вирусами,
- 5. В случае отсутствия осложнений у детей с
- 6. развитие/появление осложнений в виде: - дыхательной
- 7. Клиническая картина ОРВИ складывается из следующих синдромов/симптомов:
- 8. 1. Ребенка изолируют для ограничения контактов, особенно
- 9. 6. Диета – должна соответствовать возрасту ребенка,
- 10. Применение противовирусных препаратов ограничено первыми часами заболевания
- 11. Гриппферон (Grippferon).Капли для интраназального применения. Форма выпуска:
- 12. Виферон – используется в свечах. Назначается новорожденным
- 13. Афлубинф. выпуска – флаконы с капельным дозатором
- 14. Арбидол – ф. выпуска: таблетки 0,05; 0,1.
- 15. Кагоцел – применяется для лечения
- 16. Патогенетическая терапия Эреспал – противовоспалительное средство. Назначается
- 17. Жаропонижающие средства – назначаются у исходно
- 18. Препаратом выбора в педиатрической практике является
- 19. формы выпуска парацетамолсодержащих препаратов
- 20. Препаратом вторичного выбора является ибупрофен (ибуфен, нурофен)
- 21. В зависимости от механизма действия все препараты
- 22. При сухом «лающем» кашле (чаще возникает при
- 23. Муколитики являются препаратами, разжижающими бронхиальный секрет за
- 24. МуколитикиБромгексин = солвин = флегамин форма выпуска:
- 25. МуколитикиЛазалван = амбробене = амброксол форма выпуска:
- 26. МуколитикиПрепарат АЦЦ (ацетилцистеин) выпускается в виде шипучих
- 27. способствуют продвижению мокроты из нижних отделов дыхательных
- 28. 1. Промывание носа физиологическим раствором, раствором хлорида
- 29. детям старше 4-5 лет рекомендуют полоскания зева
- 30. Острые бронхиты являются проявлением ОРЗ Максимальная
- 31. Проводится обычно в домашних условиях.
- 32. Этиотропная терапия назначается с учетом, того что
- 33. Показаниями к назначению антибиотиков при остром бронхите
- 34. 1. Отхаркивающие и муколитические препараты синтетического и
- 35. 6. В условиях стационара в комплекс лечения
- 36. Проводится в условиях стационара.
- 37. 1. Диета гипоаллергенная, полноценная, соответственно возрасту ребенка.
- 38. 1. Диета полноценная, соответственно возрасту ребенка, обогащенная
- 39. 7. Ингаляции через небулайзер с физиологическим раствором,
- 40. Неотложная помощь должна быть оказана при обструкции,
- 41. 1. Успокоить ребенка и родителей. 2. Создать
- 42. 7. Дать внутрь муколитик: бромгексин (в 1
- 43. Пневмония – это острое неспецифичное воспаление легочной
- 44. 1. Развитие синдрома ДН, основными симптомами которого
- 45. В условиях сельской местности госпитализации подлежат все
- 46. Лечению в домашних условиях подлежат дети, больные
- 47. В условиях стационара создается лечебно-охранительный режим: больные
- 48. 4. Положение в постели с возвышенным головным
- 49. 1. Основа лечения пневмонии, как инфекционного заболевания
- 50. Полный эффект от антибиотикотерапии – снижение температуры
- 51. 2. Лечение ДН = патогенетическая терапия –
- 52. 5. При применении антибиотиков (особенно широкого спектра
- 53. 7. Физиотерапевтическое лечение. В остром периоде
- 54. Выписка Ранняя выписка из стационара
- 55. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1БПОУ Омской области «Медицинский колледж»
Специальность 32.02.01 Лечебное дело
ПМ 02. Лечебная
деятельность
дыхания у детей»Слайд 2План
Ведение.
Понятие о ОРВИ.
Лечение ОРВИ: тактика фельдшера при постановке диагноза; критерии
перевода на стационарный этап лечения; принципы лечения в домашних условиях.
Лечение
острых бронхитов у детей:Лечение простого острого бронхита.
Лечение острого обструктивного бронхита.
Лечение острого обструктивного бронхиолита.
Принципы оказания неотложной помощи детям при бронхообструктивном синдроме на догоспитальном этапе.
Принципы лечения острой пневмонии острой пневмонии у детей раннего возраста.
Слайд 3В структуре общей заболеваемости у детей воспалительные заболевания органов дыхания
занимают 1-ое место. Это большая группа инфекционных заболеваний респираторного тракта
различной этиологии, но имеющих много общего в патогенезе и путях заражения.Выделяют:
ОРЗ в.д.п. – острые инфекции верхних дыхательных путей вне зависимости от их локализации – от ринита до бронхита. Т.е. ринит, синусит, фарингит, тонзиллит, отит, ларингит и трахеит.
ОРЗ н.д.п. – бронхит, пневмония.
Слайд 490% ОРЗ в.д.п. связано с респираторными вирусами, поэтому при отсутствии
признаков бактериальной инфекции применяют термин «острая респираторная вирусная инфекция» (ОРВИ).
Это группа инфекционных болезней, вызываемых вирусами, передающихся воздушно-капельным путем, характеризующихся повышением температуры тела, интоксикацией и катаральным синдромом со стороны слизистых дыхательных путей.Слайд 5В случае отсутствия осложнений у детей с ОРВИ лечение осуществляется
обычно в домашних условиях. Фельдшер ФАП при постановке данного диагноза ребенку
должен: 1. сообщить педиатру ЦРБ; 2. посещать ребенка ежедневно до нормализации Т тела и улучшения состояния; 3. назначить лечение.Тактика фельдшера
Слайд 6развитие/появление осложнений в виде: - дыхательной недостаточности; - гипертермического синдрома; - судорог; выраженного
токсикоза (отказ от еды и питья, сосания груди, нарушения
сознания), - обструктивного ларингита (стеноз II-IV), - развитие бактериальных осложнений (острый средний отит, острый тонзиллит, гнойный синусит), - поражение нижних дыхательных путей.Критерии перевода на следующий этап лечения – стационар:
Слайд 7Клиническая картина ОРВИ складывается из следующих синдромов/симптомов: 1. симптомов поражения
слизистых верхних дыхательных путей (ринита, фарингита, ларингита, трахеита) изолированно или
в различных сочетаниях; 2. повышения температуры тела, 3. синдрома интоксикации.Слайд 81. Ребенка изолируют для ограничения контактов, особенно с детьми. 2.
Ежедневно 2-3 р. в д. проводят влажную уборку помещения, проветривание.
Т в помещении, где находится больной ребенок, должна быть в пределах 200 С. 3. Проводится гигиенический уход за ребенком: ежедневный и неоднократный туалет кожи и видимых слизистых (полости рта, носа, ушей), частая смена белья, одежды, носовых платков, полотенец. 4. Режим – до нормализации Т тела (т.е. на весь лихорадочный период) постельный режим, который при уменьшении интоксикации и улучшении самочувствия сменяется на полупостельный, а затем общий. 5. создание спокойной обстановки, эмоциональные и физические нагрузки противопоказаны.В домашних условиях лечение заключается в следующем:
Слайд 96. Диета – должна соответствовать возрасту ребенка, остроте и тяжести
процесса. В первые дни – кормить по аппетиту. В остром
периоде болезни необходимо обеспечить достаточным количеством жидкости в виде обильного теплого питья для восстановления нарушенного водно-солевого обмена. С этой целью можно использовать кипяченую волу, морсы (смородина, клюква, облепиха и др.), чай (можно с лимоном), компоты из сухих и свежих фруктов, молоко с медом, минеральную воду без газа и т.п. В остром периоде, когда у ребенка лихорадка, интоксикация, а как следствие – снижен аппетит – диета щадящая, обеспечивающая более легкое и полное усвоение пищи, все блюда даются в жидком или полужидком виде. По мере улучшения состояния – режим и объем питания должны соответствовать возрасту.Слайд 10Применение противовирусных препаратов ограничено первыми часами заболевания (24-36 часов). Наиболее часто
применяются препараты: Лейкоцитарный интерферон – форма выпуска – ампулы с сухим
веществом, разводятся 2,0 мл кипяченой воды, применяются интраназально по 0,25 мл (3-5 капель) в каждый носовой ход 4-6 раз в день в первые 2-3 дня болезни.Медикаментозная терапия
Этиотропная – противовирусная терапия
Слайд 11Гриппферон (Grippferon).
Капли для интраназального применения. Форма выпуска: 5 или 10
мл во флаконах-капельницах. Показания – профилактика и лечение гриппа и
ОРВИ у детей от рождения и взрослых. Способ применения и дозы: при первых признаках заболевания закапывают в нос в течение 5 дней: детям до 1 г. – по 1 капле в каждый носовой ход 5 р. в д., детям от 1 до 3-х лет – по 2 капли в каждый носовой ход 3-4 р. в день, детям от 3-х до 14 лет – по 2 капли в каждый носовой ход 4-5 р. в день, взрослым – по 3 капли в каждый носовой ход 5-6 р. в день.Слайд 12Виферон – используется в свечах. Назначается новорожденным и детям до
7 лет по 150 тыс. МЕ, старше 7 лет по
500 тыс. МЕ 2 р. в сутки с интервалом 12 часов, в течение 5 дней.Слайд 13Афлубин
ф. выпуска – флаконы с капельным дозатором по 50, 100,
20, мл. Принимается внутрь.
Детям первого года жизни – по 1
капле от 3 до 8 р. в день, разведя в 1 ч.л. воды или материнского молока; с 1 г. до 6 лет – 3 – 7 капель 3 р. в день;
старше 6 лет – 8 – 10 капель 3 р. в день внутрь в чистом виде или развести в 2 стол. л. воды.
Слайд 14Арбидол – ф. выпуска: таблетки 0,05; 0,1.
У детей 1-ого
г. ж. применяют по 0,025 х 4 р. в день,
с 1 г. до 6 лет – по 0,05 х 4 р. в день,
с 6 до 12 лет – 0,1 х 4 р. в день,
после 12 лет – 0,2 х 4 р. в день.
Анаферон (детский) – ф. выпуска: таблетки 0,3. Применяется у детей с 6 мес.
Первые 2 часа – по 1 таблетке через 30 миню, затем 3 р. в день 5-7 дней.
Слайд 15 Кагоцел – применяется для лечения гриппа и ОРВИ у детей
старше 3-х лет.
Детям в возрасте от 3 до 6 лет
назначают в первые 2 дня по 1 таб. 2 р. в день, в последующие 2 дня – по 1 таб. 1 р. в день. Всего на курс продолжительностью 4 дня – 6 таблеток.Детям в возрасте 6 лет и старше назначают в первые 2 дня по 1 таб. 3 р. в день, в последующие 2 дня – по 1 таб. 2 р. в день. Всего на курс продолжительностью 4 дня – 10 таб.
Слайд 16Патогенетическая терапия
Эреспал – противовоспалительное средство. Назначается детям старше 2-х лет,
детям применяется в сиропе. Форма выпуска – сироп оранжевого цвета,
прозрачный; во флаконах по 100 мл, 150 мл возможно образование осадка, исчезающего при взбалтывании. Детям назначается: От 2-х до 12- лет – по 2-4 стол. л. / сутки в 2-3 приема Старше 12 лет – по 3-6 стол. л. / сутки в 2-3 приемаСлайд 17Жаропонижающие средства – назначаются у исходно здоровых детей при повышении
аксиллярной Т тела выше 38,5 0 С (Положение ВОЗ). Исключение составляют
дети из групп риска: 1. дети первых трех месяцев жизни; 2. дети, имеющие в анамнезе фебрильные судороги; 3. дети с тяжелыми поражениями ЦНС; 4. дети с врожденными пороками сердца. Им назначают жаропонижающие средства при повышении Т тела выше З8,0 0 С.Симптоматические средства
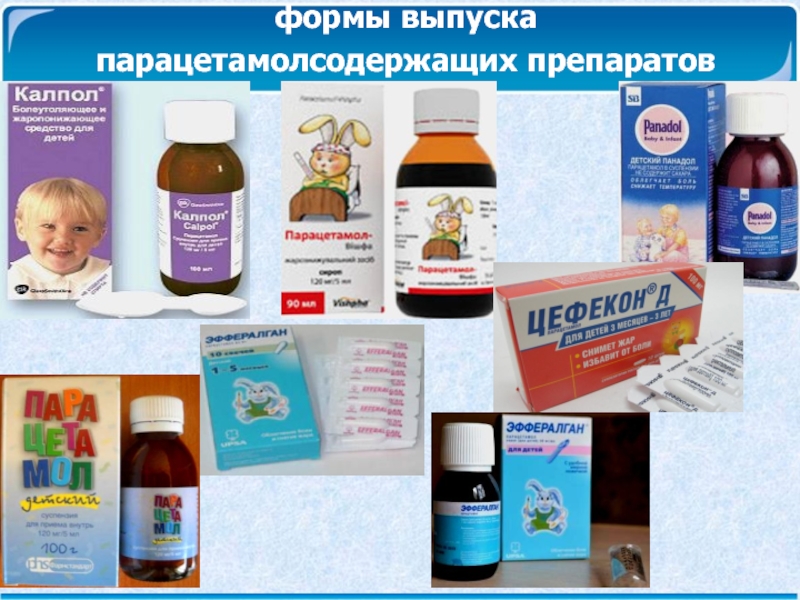
Слайд 18 Препаратом выбора в педиатрической практике является парацетамол, который назначается из
расчета 10 – 15 мг на кг массы тела –
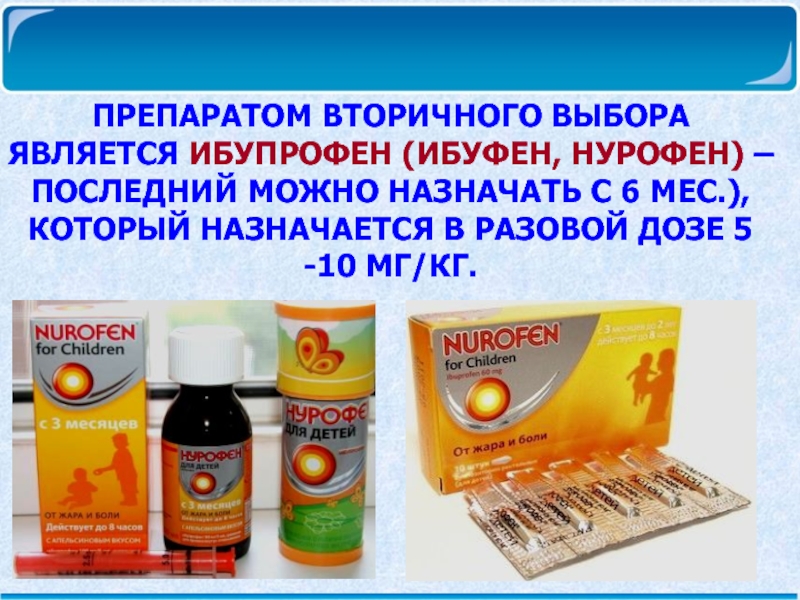
разовая доза, которую можно при необходимости повторять 3 – 4 раза в день.Слайд 20Препаратом вторичного выбора является ибупрофен (ибуфен, нурофен) – последний можно
назначать с 6 мес.), который назначается в разовой дозе 5
-10 мг/кг.Слайд 21В зависимости от механизма действия все препараты для лечения кашля
делят на отхаркивающие, противокашлевые средства и муколитики. Теоретически сухой кашель
является показанием для назначения противокашлевых средств. Но т.к. у детей при ОРВИ характер кашля быстро меняется на влажный кашель, назначение этих средств противопоказано.При кашле:
Слайд 22При сухом «лающем» кашле (чаще возникает при ларингите) ребенка нужно
успокоить, создать в комнате повышенную влажность, сделать ребенку горячую ножную
ванну, чаще давать теплый чай, подогретую минеральную воду, использовать щелочные ингаляции. В лечении сухого грубого кашля (наиболее характерного для трахеита) лучше сочетать щелочные ингаляции с лекарствами, разжижающими мокроту (муколитиками). Такой подход объясняется тем, что у детей раннего возраста непродуктивный кашель чаще обусловлен повышенной вязкостью бронхиального секрета, и целью терапии является разжижение мокроты.
При кашле:
Слайд 23Муколитики являются препаратами, разжижающими бронхиальный секрет за счет изменения структуры
слизи. Их применение направлено на быстрое очищение дыхательных путей от
скапливаемого густого бронхиального секрета, что приводит к скорейшему разрешению патологического состояния.При кашле:
Слайд 24Муколитики
Бромгексин = солвин = флегамин
форма выпуска: таблетки 4 и
8 мг; сироп – 4 мг/5 мл, 8 мг/5 мл,
10 мг/5 мл.Детям до 2-х лет – 2 мг 3 р. в день,
2 – 6 лет – 4 мг 3 р. в день,
Старше 6 лет – 8 мг 3 р. в день.
Слайд 25Муколитики
Лазалван = амбробене = амброксол
форма выпуска: таблетки 30 мг,
сироп.
Детям до 2-х лет – 7,5 мг 2 р. в
день;С 2 до 5 лет – 7,5 мг 3 р. в день;
С 5 до 12 лет – 15 мг 2 – 3 р. в день;
Старше 12 лет – 30 мг 2 – 3 р. в день.
Слайд 26Муколитики
Препарат АЦЦ (ацетилцистеин)
выпускается в виде шипучих таблеток, гранул для
приготовления раствора для приема внутрь. Рекомендуются детям с 2 лет.
Режим дозирования:2–5 лет – по 100 мг 2–3 р. в д.
6–14 лет – по 200 мг 2 р. в д.
старше 14 лет - по 200 мг 2–3 р. в д.
Слайд 27способствуют продвижению мокроты из нижних отделов дыхательных путей в верхние
и ее эвакуации. Большинство из них – на основе средств
растительного происхождения (корень солодки, алтея, душица, мать-и-мачеха, тимьян, подорожник, трава термопсиса и т.д.). Применяют и готовые формы: грудной элексир, пертуссин (микстура, в составе – багульник, чабрец), мукалтин (таблетки), бронхикум (элексир), доктор МОМ и т.д.Отхаркивающие средства = мукокинетики
Слайд 281. Промывание носа физиологическим раствором, раствором хлорида натрия, отсасывание слизи. 2.
Орошение слизистой носа солевыми растворами типа Аквафор, Аква Марис и
др. 3. Сосудосуживающие капли: детям до 6 лет – називин, старше 6 лет – називин, галазолин, санорин, длянос, отривин. До 2-х лет – 0,01% раствор, С 2-х до 6 лет – 0,025 % раствор, С 6 до 12 лет – 0,05% раствор, Старше 12 лет – 0,1 % раствор.Средства, применяемые при рините:
Слайд 29детям старше 4-5 лет рекомендуют полоскания зева щелочными растворами, настоями
трав шалфея, ромашки. Используют местноанестезирующие таблетки (Стрепсилс, пастилки с экстрактами
трав или антисептиками: с экстрактом шалфея, Фарингосепт, Септолете, Ларипронт, спреи Гексорал, Ингалипт, Каметон).При фарингите
Слайд 30Острые бронхиты являются проявлением ОРЗ Максимальная заболеваемость отмечается у детей первых
2-х лет жизни. Термином бронхит обозначают воспалительное поражение бронхов различного
калибра. По классификации различают: 1. простой острый бронхит; 2. острый обструктивный бронхит; 3. острый бронхиолит.Лечение острых бронхитов у детей
Слайд 31Проводится обычно в домашних условиях. Фельдшер ФАПа при постановке данного
диагноза ребенку должен: 1. сообщить куратору ФАПа или педиатру ЦРБ; 2. посещать
ребенка ежедневно до выздоровления; 3. назначить лечение. госпитализация ребенка – при подозрении на осложнения. Протокол лечения практически мало отличается от такового при ОРВИ.Лечение простого острого бронхита
Слайд 32Этиотропная терапия назначается с учетом, того что в 90-92% случаев
причиной острого бронхита является вирусная инфекция, поэтому современное этиотропное лечение
должно использовать специфическую противовирусную терапию и минимизировать использование антибиотиков. Противовирусные препараты эффективны в первые два-три дня заболевания. В условиях стационара могут быть назначены антибиотики.Лечение простого острого бронхита:
Слайд 33Показаниями к назначению антибиотиков при остром бронхите являются: 1. возраст ребенка
– дети 6-первых ты месяцев жизни; 2. отягощенный преморбидный фон (родовая
травма, недоношенность, гипотрофия и др.); 3. наличие хронических очагов инфекций (тонзиллит, отит и др.); 4. подозрение на наслоение бактериальной инфекции: - лихорадка с температурой тела выше 39,00 С; - вялость, отказ от пищи; - выраженные симптомы интоксикации; - наличие одышки; - асимметрия хрипов; - лейкоцитоз, ускоренная СОЭ.Слайд 341. Отхаркивающие и муколитические препараты синтетического и растительного происхождения. Препараты
применяются энтерально и в ингаляциях. 2. Противокашлевые препараты назначаются только при
навязчивом, малопродуктивном, сухом кашле – с целью угнетения кашля. Применяют глауцин, либексин, тусупрекс. 3. Антигистаминные препараты (кларитин, тайлед) показаны детям с аллергическими проявлениями. 4. Поливитамины (ревит, олиговит, пикавит и др.). 5. При гипертермии – жаропонижающие (парацетамол, ибупрофен).Симптоматическое лечение включает:
Слайд 356. В условиях стационара в комплекс лечения включаются физиотерапевтические процедуры:
УВЧ-терапия, микроволновая терапия, разнообразные варианты электрофореза. 7. На этапе реабилитационных мероприятий
показана дыхательная гимнастика, массаж, ЛФК.Лечение простого острого бронхита:
Слайд 36 Проводится в условиях стационара. Тактика фельдшера при постановке данного диагноза
ребенку:
1. экстренная госпитализация;
2. оказание неотложной помощи на догоспитальном этапе.
Лечение острого
обструктивного бронхита и острого обструктивного бронхиолита:Слайд 371. Диета гипоаллергенная, полноценная, соответственно возрасту ребенка. 2. Этиотропная терапия –
аналогично как при простом остром бронхите. 3. Спазмолитики энтерально или парентерально
(дротаверин (но-шпа), папаверин). 4. Ингаляции через небулайзер с физиологическим раствором, минеральной водой, бронхолитиками (сальбутамол, беродуал), муколитиками (амброксол), в тяжелых случаях – с ГКС – будесонидом (пульмикортом). 5. Бронхолитики: теофиллины (эуфиллин). 6. Муколитики и отхаркивающие препараты. 7. Вибрационный массаж и постуральный дренаж. 8. Физиотерапевтические процедуры: электрофорез с эуфиллином, MgSO4.
Принципы лечения острого обструктивного бронхита согласно протоколу:
Слайд 381. Диета полноценная, соответственно возрасту ребенка, обогащенная витаминами, высококалорийная. 2.
Санация верхних дыхательных путей с помощью электроотсоса. 3. Оксигенотерапия увлажненным кислородом
каждые 2 часа, или 2-3 р. в сутки, в зависимости от состояния ребенка. 4. Противовирусные препараты в начале заболевания. 5. Антибактериальные препараты: цефалоспорины (цефазолин, цефтриаксон), полусинтетические пенициллины (амоксициллин, аугментин, амоксиклав и т.п.). 6. Муколитические и отхаркивающие препараты энтерально.Принципы лечения острого бронхиолита согласно протоколу:
Слайд 397. Ингаляции через небулайзер с физиологическим раствором, минеральной водой, бронхолитиками
(сальбутамол, беродуал), муколитиками (амброксол), в тяжелых случаях – с ГКС
– будесонидом (пульмикортом). 8. Введение жидкости с целью нормализации кислотно-щелочного состояния крови, борьба с интоксикацией, путем применения коллоидных и кристаллоидных растворов. 9. Глюкокортикоиды при выраженной дыхательной недостаточности (преднизолон, гидрокортизон). 10. Вибрационный массаж. Массаж грудной клетки. 11. Физиотерапевтические процедуры: микроволновая терапия, разнообразные варианты электрофореза, УВЧ- терапия.Слайд 40Неотложная помощь должна быть оказана при обструкции, которая сопровождается: 1. учащением
дыхания до 70 в мин. и выше. 2. беспокойством ребенка, изменениями
положения тела в поисках наиболее удобной позы. 3. появлением затрудненного выдоха с втяжением мышц грудной клетки, развитием центрального цианоза.Слайд 411. Успокоить ребенка и родителей. 2. Создать возвышенное положение головного конца
в кроватке. 3. Дренировать при необходимости дыхательные пути путем отсасывания из
них мокроты, слизи резиновым баллончиком. 4. Давать дробно теплое щелочное питье. 5. Провести ингаляцию с одним из бронхолитиков, используя спейсер с лицевой маской: сальбутамол, атровент, вентолин – до 1 года – 1 доза, 1-3 года – по 1-2 дозы. 6. Провести ингаляцию через небулайзер раствором натрия хлорида или минеральной водой, а при обструкции средней тяжести или тяжелой –будесонидом (пульмикортом) в дозе 0,25 – 0,5 мг, разбавив 0,9% раствором натрия хлорида до объема 2,0 мл.Алгоритм оказания неотложной помощи на догоспитальном этапе:
Слайд 427. Дать внутрь муколитик: бромгексин (в 1 мл – 2 мг
препарата): до 2-х лет – 10 капель, 2-3 г. –
20 капель; амброксол (лазалван) (в 1 мл – 2 мг препарата): до 2-х лет – 1,0 мл (20 капель), 2-3 г. – 1,0 мл (20 капель). 8. При наличии небулайзера можно применить муколитики в ингаляциях: амброксол (лазалван): до 2-х лет – 1,0 мл на ингаляцию, 2-3 г. – 2,0 мл на ингаляцию. 9. Ввести в/м антигистаминные препараты: 2,5% раствор хлоропирамина (супрастина) в разовой дозе 0,2 мл / год жизни. 10. Ввести в/м спазмолитическое средство: раствор дротаверина (но-шпы) 0,1 – 0,2 мл/год. 11. Ввести преднизолон 1 – 2 мг на кг массы тела в/м. Провести оксигенотерапию.Слайд 43Пневмония – это острое неспецифичное воспаление легочной ткани, в основе
которого лежит инфекционный токсикоз, дыхательная недостаточность, водно-электролитные и другие метаболические
нарушения с патологическими сдвигами во всех органах и системах детского организма. Под пневмониями следует понимать группу разных по этиологии, патогенезу и морфологической характеристике острых очаговых инфекционно-воспалительных заболеваний легких с обязательным наличием внутриальвеолярной воспалительной экссудации. По этиологии в детском возрасте преобладают бактериальные пневмонии, хотя м.б. и вирусные, вирусно-бактериальные, грибковые и другие варианты заболевания.Лечение острой пневмонии у детей
Слайд 441. Развитие синдрома ДН, основными симптомами которого являются цианоз и
одышка. 2. Кашель, который сначала носит характер сухого, болезненного, а
затем становится влажным. 3. Лихорадка. 4. Нарушение общего состояния и самочувствия, связанное с развитием инфекционного токсикоза. 5. Очаговая симптоматика: - при перкуссии – укорочение перкуторного звука; - при аускультации – дыхание жесткое или ослабленное, выслушиваются влажные мелкопузырчатые хрипы и крепитация. 6. Рентгенография органов грудной клетки – очаговые тени на фоне усиленного легочного рисунка. 7. ОАК – увеличение СОЭ, лейкоцитоз нейтрофильного характера, может быть сдвиг формулы влево.Диагностические критерии пневмонии
Слайд 45В условиях сельской местности госпитализации подлежат все дети. В условиях
города лечению в стационаре подлежат больные пневмонией: 1. в возрасте до
3 лет, 2. с осложненным течением заболевания, 3. при наличии дыхательной недостаточности II-III степени и нестабильной гемодинамики, 4. дети с врожденными пороками развития сердечно-сосудистой системы, аномалиями развития трахеобронхиальной системы и легких, 5. с неблагоприятным преморбидным фоном, 6. с наличием сопутствующих хронических заболеваний, 7. при неблагоприятных социально-бытовых условиях.Тактика при постановке диагноза острой пневмонии:
Слайд 46Лечению в домашних условиях подлежат дети, больные пневмонией в возрасте
свыше трех лет: 1. при легком и неосложнённом течении заболевания,
2. при достаточном уровне общей и санитарной культуры членов семьи, 3. при уверенности в четком выполнении родителями всех назначений врача. Врач-педиатр каждый день посещает больного дома до стойкого улучшения общего состояния ребенка, потом через 1-2 дня – до полного выздоровления.Слайд 47В условиях стационара создается лечебно-охранительный режим: больные помещаются в боксы
или небольшие палаты с учетом устранения возможности реинфекции, соблюдается принцип
одномоментного заполнения палат. Одним из условий успешности лечения является выхаживание больного ребенка, включающее: 1. Индивидуальный, лучше материнский уход. 2. Режим больной ребенка постельный с расширением после нормализации температуры. 3. Частую смену положения ребенка в кроватке, маленьких детей чаще брать на руки.Слайд 484. Положение в постели с возвышенным головным концом. 5. Гигиенический уход
за кожей, туалет слизистых носа, глаз, полости рта. Необходимым является
обеспечение ребенку адекватного носового дыхания. 6. Регулярное проветривание и кварцевание палат (3-4 раза в день), доступ свежего воздуха. Оптимальная Т воздуха: 20-22 гр. С, для новорожденных – 22-24 гр. С. Продолжительный сон. 7. Питание: в остром периоде должно быть облегченным, меньшими порциями, но часто, с достаточным количеством теплой жидкости (используются морсы, компоты, чай, глюкозо-солевые растворы – регидрон); затем – общий стол по возрасту. Пища должна соответствовать возрасту ребенка, быть полноценной, легкоусвояемой, обогащенной витаминами.Слайд 491. Основа лечения пневмонии, как инфекционного заболевания – антибактериальная терапия,
которую начинают незамедлительно при установленном диагнозе пневмонии, а также при
подозрении на пневмонию у тяжелого больного. Основные группы антибиотиков, которые могут быть использованы (в ранжированной последовательности): полусинтетические пенициллины (амоксициллин, флемаксин-салютаб, аугментин, амоксиклав и др.), цефалоспорины (цефазолин (кефзол), цефаклор, цефотаксим (клафаран), цефтриаксон и др.) макролиды (азитромицин (сумамед), ровамицин, эритромицин и др.),Медикаментозное лечение
Слайд 50Полный эффект от антибиотикотерапии – снижение температуры тела к уровню
ниже 38,00 С за 24-48 ч. - при неосложнённой и
на 2-4сутки - при осложненной пневмонии с улучшением общего состояния больного. При такой ситуации антибиотик не меняют, а парентеральное введение препарата заменяют на пероральный прием. Отсутствие эффекта – сохранение лихорадки при ухудшении общего состояния роста патологических изменений в легких при объективном обследовании и при рентгенографии легких (появление новых очагов инфильтрации, их слияние, возникновение осложнений). Нужно осуществить замену антибиотика. Это желательно сделать с учетом результатов бактериологического исследования мокроты.Слайд 512. Лечение ДН = патогенетическая терапия – оксигенотерапия. 3. Симптоматическое лечение
– муколитики и мукокинетики (см. лекцию «Лечение ОРВИ и остры
бронхитов»). 4. Общеукрепляющая терапия. Направлена на повышение защитных сил организма в периоде улучшения и выздоровления, уменьшает возможность возникновения осложнений пневмоний. С учетом этого каждому ребенку (особенно раннего возраста) по окончании острого периода, должен быть назначен курс адаптогенов в комплексе с поливитаминами.Медикаментозное лечение: