Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Фибрилляция предсердий
Содержание
- 1. Фибрилляция предсердий
- 2. ОпределениеФибрилляция предсердий (ФП) – наджелудочковая тахиаритмия, характеризующаяся
- 3. ЭпидемиологияФП – самая частая тахиаритмияПреобладает у людей
- 4. Этиология Заболевания сердца, поражающие предсердияГипертоническое сердцеИБСКардиомиопатии, миокардит, перикардитПороки сердцаЛегочное сердцеКардиохиругические операции
- 5. Этиология Несердечные заболеванияГипертиреоз, феохромоцитома, диабет, ХОБЛ. ночное
- 6. ФП – ассоциируется с повышением риска смерти,
- 7. Классификация ФП по продолжительности аритмии и возможности восстановления синусового ритмапароксизмальнаяперсистирующаядлительно существующая персистирующаяпостоянная
- 8. При пароксизмальной форме ФП происходит спонтанное восстановление
- 9. Длительно персистирующая ФП – аритмия сохраняющаяся более
- 10. Классификация ФП по ЧЖСтахисистолическая форманормосистолическая формабрадисистолическая форма
- 11. Классификация по выраженности симптомов аритмии (EHRA)I класс
- 12. Тактика лечения на догоспитальном этапеСохранение аритмии
- 13. Тактика лечения на догоспитальном этапе Необходимо стремиться
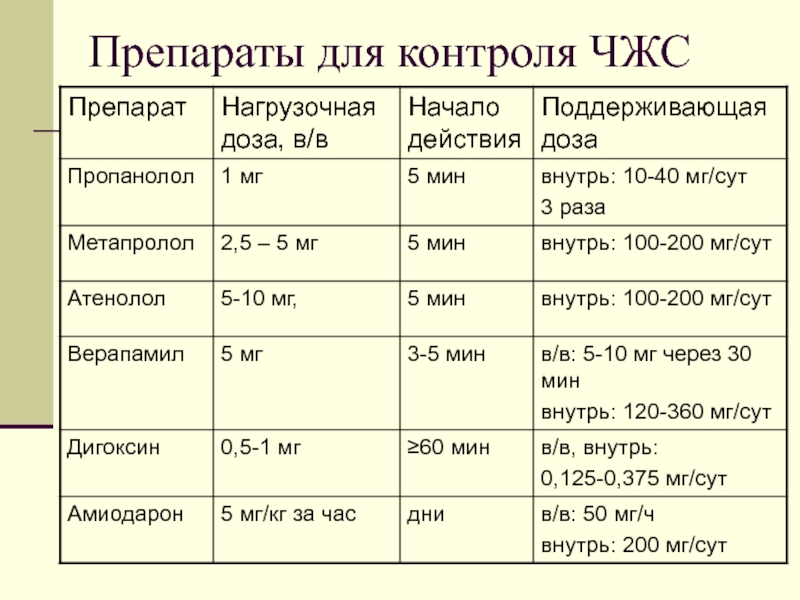
- 14. Контроль ЧЖСДля быстрого контроля ЧЖС применяют в/в
- 15. Препараты для контроля ЧЖС
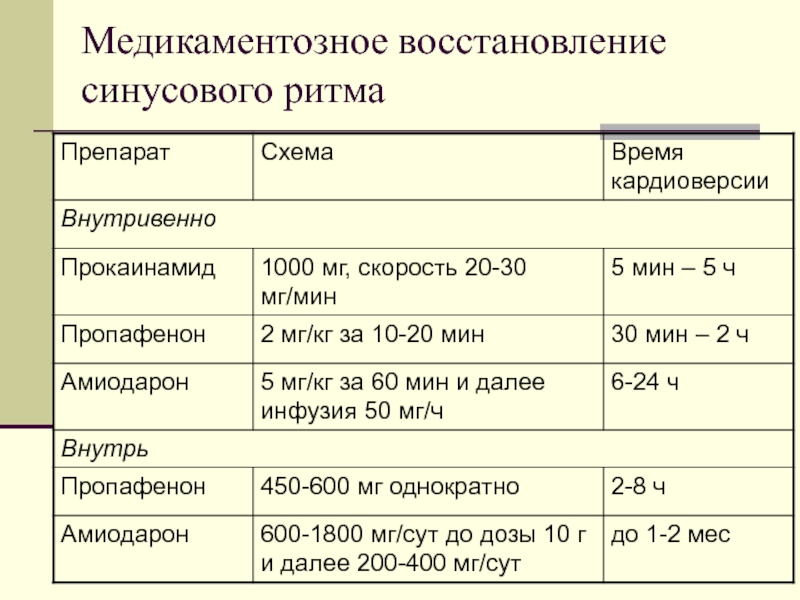
- 16. Медикаментозное восстановление синусового ритма
- 17. Показания к госпитализацииВпервые диагностированная ФПФП, не поддающаяся
- 18. Стационарное лечение В стационаре при необходимости восстанавливают синусовый
- 19. Данные важные для определения тактики ведения ФПВозрастИндекс
- 20. Время первых проявлений аритмииКакие медикаменты принимает в
- 21. Длительность настоящего эпизодаБыли ли приступы аритмии до
- 22. Тактика ведения ФП Лечение ФП зависит от форма
- 23. Протекторная антиаритимичская терапия при ФПОснованием для атиаритмической
- 24. Протекторная антиаритимичская терапия при ФПАнтиаритмический препарат оказывается
- 25. Препараты для профилактики ФП
- 26. Противотромботическое лечениеВ случае митральных пороков, имплантации искусственного
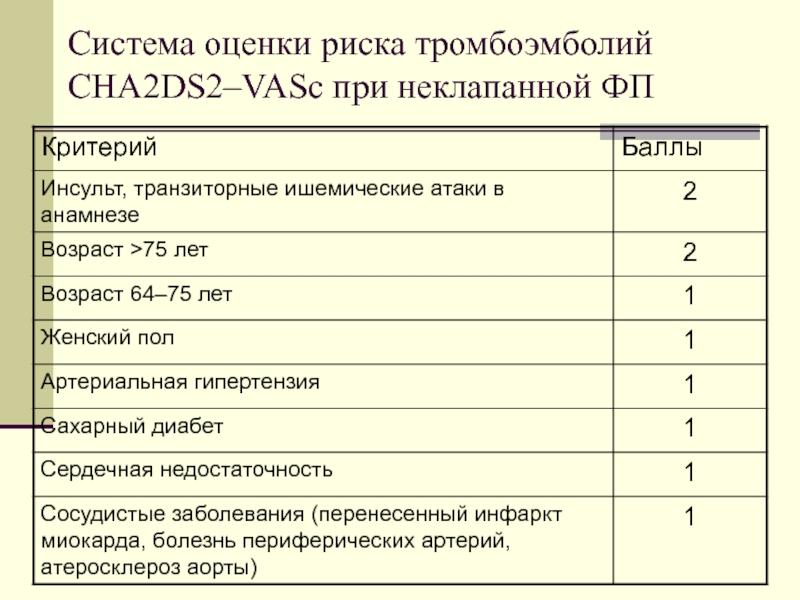
- 27. Система оценки риска тромбоэмболий CHA2DS2–VASc при неклапанной ФП
- 28. Немедикаментозное лечение Радикальные процедуры, направленные на устранение или
- 29. Немедикаментозное лечение Паллиативная процедура – катетерная аблация АВ
- 30. Скачать презентанцию
ОпределениеФибрилляция предсердий (ФП) – наджелудочковая тахиаритмия, характеризующаяся некоординированной электрической активностью предсердий с последующим ухудшением их сократительной функции.
Слайды и текст этой презентации
Слайд 2Определение
Фибрилляция предсердий (ФП) – наджелудочковая тахиаритмия, характеризующаяся некоординированной электрической активностью
предсердий с последующим ухудшением их сократительной функции.
Слайд 3Эпидемиология
ФП – самая частая тахиаритмия
Преобладает у людей пожилого и старческого
возраста, до 25 лет встречается очень редко
Частота госпитализаций пациентов с
ФП в последние 2 десятилетия увеличилась в 2–3 разаСлайд 4Этиология
Заболевания сердца, поражающие предсердия
Гипертоническое сердце
ИБС
Кардиомиопатии, миокардит, перикардит
Пороки сердца
Легочное сердце
Кардиохиругические операции
Слайд 5Этиология
Несердечные заболевания
Гипертиреоз, феохромоцитома, диабет, ХОБЛ. ночное апноэ, хр. болезнь почек
Метаболические
нарушения: гипокалиемия, гипоксия, алкогольная интоксикация
Субахноидальное кровоизлияние, ишемический обширный инсульт
Лекарства: сердечные
гликозиды, симпатомиматики, теофиллинСлайд 6ФП – ассоциируется с повышением риска смерти, сердечной недостаточности, тромбоэмболий,
инсульта, а также снижением переносимости физической нагрузки и качества жизни.
Слайд 7Классификация ФП по продолжительности аритмии и возможности восстановления синусового ритма
пароксизмальная
персистирующая
длительно
существующая персистирующая
постоянная
Слайд 8При пароксизмальной форме ФП происходит спонтанное восстановление синусового ритма обычно
в период до 48 часов.
Если для купирования аритмии требуется медикаментозная
или электрическая кардиоверсия, или она сохраняется более 7 суток, ФП называют персистирующей.Слайд 9Длительно персистирующая ФП – аритмия сохраняющаяся более одного года, устранение
которой возможно с помощью инвазивного лечения.
Постоянная ФП сохраняется длительное время
при отсутствии эффекта кардиоверсии или при решении пациента и врача не восстанавливать синусовый ритм.Слайд 10Классификация ФП по ЧЖС
тахисистолическая форма
нормосистолическая форма
брадисистолическая форма
Слайд 11Классификация по выраженности симптомов аритмии (EHRA)
I класс – нет симптомов
II
класс – легкие симптомы, повседневная активность не ограничена
III класс –
выраженные симптомы, повседневная активность ограниченаIV класс - инвалидизирующие симптомы, повседневная активность невозможна
Слайд 12Тактика лечения на
догоспитальном этапе
Сохранение аритмии с контролем ЧЖС
Восстановление синусового
ритма с помощью медикаментов или ЭИТ
Слайд 13Тактика лечения на
догоспитальном этапе
Необходимо стремиться к быстрейшему восстановлению синусового
ритма (лучше с помощью ЭИТ) в следующих случаях:
сердечная астма, отек
легкихкардиогенный шок
длительные ангинозные боли, признаки ишемии миокарда на ЭКГ
ЧЖС больше 250 в мин
Слайд 14Контроль ЧЖС
Для быстрого контроля ЧЖС применяют в/в введение препаратов, блокирующих
проведение в АВ соединении.
При синдроме WPW с быстрым дополнительным путем
проведения (высокая ЧЖС и широкие комплексы QRS) желательно восстановление синусового ритма прокаинамидом или пропафеноном. Введение дигоксина и верапамила противопоказано.Слайд 17Показания к госпитализации
Впервые диагностированная ФП
ФП, не поддающаяся медикаментозной кардиоверсии
ФП с
нарушениями гемодинамики или ишемией миокарда
Часто рецидивирующая ФП
Осложнения антиаритмической терапии
Постоянная ФП
при неадекватном контроле ЧЖС, нарастании сердечной недостаточностиСлайд 18Стационарное лечение
В стационаре при необходимости восстанавливают синусовый ритм с помощью
медикаментов или ЭИТ, выясняют этиологию аритмии, подбирают профилактическую антиаритмическую терапию,
определяют показания к инвазивному лечению.Слайд 19Данные важные для определения тактики ведения ФП
Возраст
Индекс массы тела
Хирургическая коррекция
основного заболевания
Тиреотропный гормон, тироксин, трийодтиронин
Эхокардиография: фракция выброса, размеры левого и
правого предсердий, наличие тромбов в левом предсердииСлайд 20Время первых проявлений аритмии
Какие медикаменты принимает в течении последнего года
Частота
параксизмов на фоне терапии в течении последнего года
Средняя продолжительность параксизма
Имеются
ли нарушения гемодинамики во время приступаДанные, важные для определения тактики ведения пароксизмальной ФП
Слайд 21Длительность настоящего эпизода
Были ли приступы аритмии до хронизации
Были ли попытки
электрической кардиоверсии
Холтеровское мониторирование на фоне медикаментов – ЧСС средняя, ЧСС
мин, ЧСС макс, R-R max, число пауз 2-3 сек, число пауз > 3 секКакие препараты принимал во время холтеровского мониторирования
Имеются ли нарушения гемодинамики
Данные, важные для определения тактики ведения постоянной ФП
Слайд 22Тактика ведения ФП
Лечение ФП зависит от форма аритмии, наличия и
тяжести симптомов, вызванных нарушением ритма сердца. Существует два основных метода
лечения рецидивов ФП:восстановление и поддержание синусового ритма;
сохранение ФП с контролем ЧЖС.
По данным исследований (AFFIRM, PIAF, STAF) частота улучшения самочувствия, качество жизни, риск осложнений не отличались при обоих подходах.
Слайд 23Протекторная антиаритимичская терапия при ФП
Основанием для атиаритмической терапии является уменьшение
симптомов ФП
Эффективная антиаритмическая терапия обычно приводит к урежению, а не
к полному прекращению рецидивов ФП.
Слайд 24Протекторная антиаритимичская терапия при ФП
Антиаритмический препарат оказывается неэффективным, то пациент
может ответить на другой препарат.
Часто отмечаются аритмогенные или экстракардиальные
побочные эффекты.Выбор антиаритмического препарата должен в первую очередь определяться безопасностью, а не эффективностью.
Слайд 26Противотромботическое лечение
В случае митральных пороков, имплантации искусственного клапана, перенесенном инфаркте
миокарда назначают варфарин.
При неклапанной ФП используют систему оценки риска тромбоэмболий
CHA2DS2–VASc Назначение варфарина целесообразно при индексе ≥2 (с риском инсульта выше 2,2% в год). Остальным пациентам дают аспирин в дозе 75–100 мг/сут.
У пациентов до 69 лет без клинических, электрокардиографических и эхокардиографических признаков сердечно–сосудистой патологии нет повышенного риска тромбоэмболий и смертности, соответственно, отсутствует необходимость в противотромбо-тической терапии.