Слайд 1ЛЕКЦИЯ:
Открытые переломы. Гнойные осложнения переломов – травматический остеомиелит. Современные
методы лечения открытых переломов и травматического остеомиелита.
Пензенский Государственный Медицинский институт
Кафедра
травматологии, ортопедии, военной и экстремальной медицины
Д.М.Н. Профессор Кислов А.И.
Слайд 2Открытые переломы подразделяются на:
Первично открытые переломы, когда кожа и мягкие
ткани при переломах повреждаются в результате воздействия внешней силы.
Вторично открытые
переломы, когда ранение кожи и мягких тканей происходят от действия отломков костей изнутри.
Среди всех поврехдений ОДА открытые переломы составляют 8-10%.
Каждый открытый перелом следует рассматривать бактериально-загрязнненным.
Слайд 3Классификация открытых (неогнестрельных) переломов (Каплан А.В., Маркова О.Н., 1975 г.)
Слайд 4Факторы развития раневой инфекции
1. наличие нежизнеспособных тканей
2. обширность повреждений
3.
нарушение кровообращения
4. ослабление иммунитета
5. вирулентность микроорганизмов
6. Поздняя или недостаточная ПХО
Слайд 5Лечение открытых переломов
Задачи: предупреждение раневой инфекции, репозиция и фиксация отломков.
Если больной при поступлении находится в шоке, операция обычно откладывается
до выведения его из этого состояния.
Лишь в случаях, когда интоксикация из размозженной конечности усугубляет тяжесть состояния операции (обычно ампутация конечности) выполняется одновременно с противошоковыми мероприятиями.
Слайд 6Первичная хирургическая обработка раны
Обезболивание: внутривенная или проводниковая анестезия используется при
небольших открытых повреждениях. В других случаях – общее обезболивание.
Туалет покровных
тканей поврежденной конечности выполняется теплым мыльным раствором кипяченой воды. При этом рана временно закрывается асептическими салфетками. Обработка операционного поля антисептиками. Провизорно на конечность накладывают 1-2 жгута.
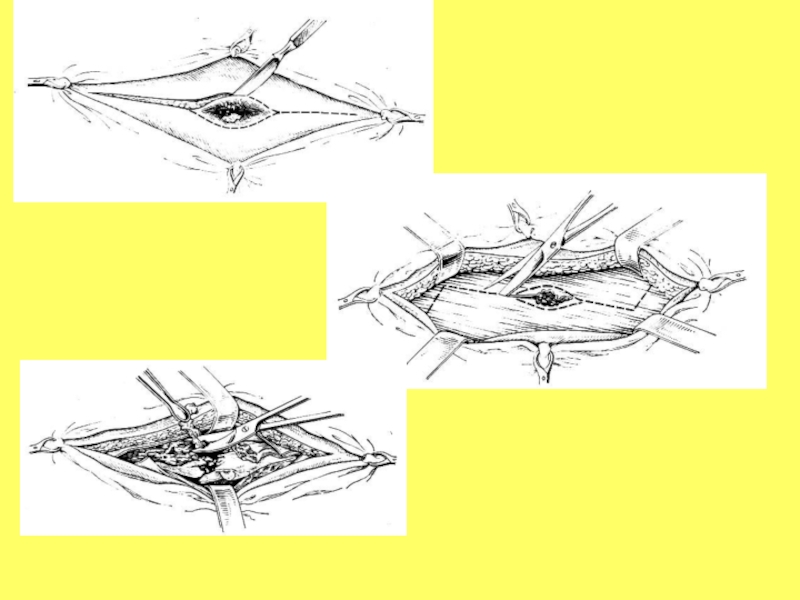
Слайд 7Рассечение кожи проводят вдоль оси конечности
На апоневрозе делают Z –
образные разрезы (особенно на бедре), что позволяет обеспечить декомпрессию мышц,
спадение отека и улучшение микроциркуляций в поврежденных тканях.
Далее выполняется промывание раны раствором антисептиков (р-р фурациллина, 3% перекись водорода и др.) с помощью шприца ЖАНЕ, резиновой груши или специальным аппаратом. Раствор вводится под давлением через тонкие наконечники.
Слайд 8Иссечение кожи - узкой полоской шириной 2-3 мм вокруг раны.
В ряде случаев при явной нежизнеспособности приходится иссекать края раны
больших размеров (особенно при ушибленной и размозженной коже).
Загрязненную подкожную жировую клетчатку следует иссекать достаточно широко;
· Загрязненные участки фасции также следует максимально удалять;
· Обработка мышц – трудная задача, поскольку они сокращаются и часть волокон уходят внутрь порой далеко за пределы раны, увлекая за собой грязь и инородные тела. Следует осторожно, но тщательно иссекать мышечную ткань до фибриллярного подергивания мышечных волокон и точечного из них кровотечения;
Слайд 10Обработка сухожилий - допускается лишь тангенциальные иссечения (особенно это важно
на кисти).
Периферические нервы важно сохранить. Если имеется их повреждение следует
выполнить шов или пластику нерва. В крайне тяжелых случаях можно не восстанавливать.
Проходимость крупных сосудов должна быть восстановлена с помощью временного протезирования, сосудистого шва, либо пластики. Мелкие сосуды перевязываются (на пальцах кисти чаще сшиваются).
Слайд 11Обработка кости Свободно лежащие небольшие и нефиксированные к мягким тканям
отломки кости удаляют. Загрязненные, но связанные с мягкими тканями костные
фрагменты очищают механически (скальпелем, острой ложкой Фолькмана) и укладывают на место. При большом загрязнении кости краевые участки ее удаляют кусачками Листона, Люера или долотом. Все свободно лежащие загрязненные крупные и средние отломки механически очищают, помещают на 30-60 мин. в физиологический р-р с антибиотиками, а затем укладывают обратно в образовавшийся дефект кости. Загрязненный костный мозг необходимо удалить из костномозгового канала обоих фрагментов на глубину 1-1,5 см с помощью ложки Фолькмана.
Слайд 12В конце ПХО сосуды, нервы и сухожилия следует по возможности
закрыть мягкими тканями для предупреждения их высыхания. Полость суставов также
закрывают.
Тщательный гемостаз.
Поздняя хирургическая обработка (свыше 12 часов) открытых переломов выполняется по тем же правилам, что и ранняя.
В случаях, если ранняя или поздняя ПХО оказалась недостаточной, что в современных условиях поражающих средств вполне вероятно, то по показаниям выполняют вторичную хирургическую обработку, цель которой совпадает с ранней.
Слайд 13Закрытие раны
Первичный шов накладывается одновременно с проведением первичной хирургической обработки
раны (в среднем через 6-8-12 часов с момента травмы) при
полной уверенности в том, что это не вызовет инфекционных осложнений).
Первичный отсроченный шов накладывают на рану без клинических признаков инфекционного воспаления до развития грануляций. Обычно срок наложения – 4-7 дней.
Слайд 14Вторичный ранний шов накладывают на гранулирующую рану без клинических признаков
инфекционного воспаления, грануляции не иссекают, края раны не мобилизуют. Обычный
срок наложения – 8-15 дней.
Вторичный поздний шов накладывают на рубцующуюся рану без клинических признаков инфекционного воспаления, при этом грануляции и рубцы иссекают, края раны мобилизируют, превращая рану в “свежую”. Обычный срок наложения свыше двух недель, в среднем через 20-30 дней.
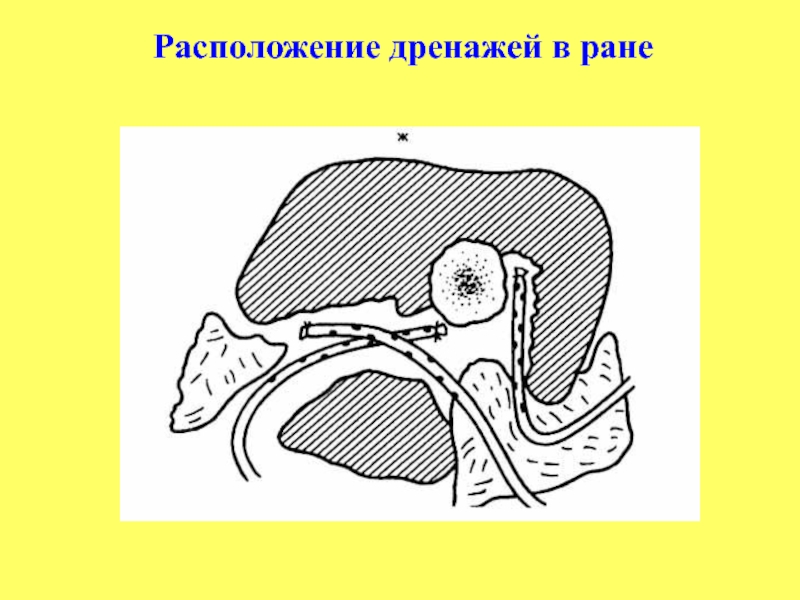
Слайд 16Дренирование раны
При небольших ранах (перелом типа I А) оставляют полоски
резиновых (перчаточных) дренажей.
При переломах типа I Б – IV
устанавливают (силиконовые) трубки диаметром 5-7 мм, на наружный конец которых надевают резиновую или пластмассовую сжатую гофрированную грушу. Груша постепенно расправляясь создает вакуум в ране и тем самым отсасывает кровь и раневую жидкость. После заполнения груши, ее снимают и снова устанавливают другую стерильную грушу.
Слайд 17Дренирование ран по Редону – когда через силиконовые трубки с
помощью небольшого компрессора (используемого в аквариумах) обеспечивают вакуумную эвакуацию раневого
содержимого.
Приточно-отточное дренирование. По одной трубке в рану капельно подается антисептичский р-р, а через другую выводится наружу. Это дает возможность промывать зашитую рану и выводить из нее тканевой детрит, остатки гематомы, микробы и их токсины (Кузин М.И., Костюченок Б.М., 1981 г.).
Приточно-аспирационный метод дренирования (Н.Н. Каншин 1974 г.). для этого используется двухпросветная дренажная трубка (т.е. в трубке большего диаметра размещается микроирригатор) и виброаспиратор, который подсоединяется через промежуточную банку – сборник приточно-отсасывающий дренажа.
Промывание раны можно обеспечить физиологическим р-ром, антисептиками, антибиотиками, протеолитическими ферментами и др. препаратами.
Слайд 18Дренирование : а) по Редону б) по Кузину -Костюченок
Слайд 21Фиксация костных фрагментов
Гипсовая повязка;
Скелетное вытяжение;
Остеосинтез - в подавляющем большинстве случаев
с помощью компрессно-дистрасоционных аппаратов (спицевых, стержневых, спице-стержневых).
Слайд 22Гипсовая повязка (показания)
Стабильные (без наклонности к смещению) открытые диафизарные переломы
любой локализации;
Открытые переломы любой локализации, если, несмотря на показания к
операции, общее состояние больного не позволяет произвести остеосинтез;
Открытые переломы у детей;
После лечения открытых переломов скелетным вытяжением (до костного сращения перелома).
Слайд 23Скелетное вытяжение (показания)
При неустойчивых переломах (косые, винтообразные, оскольчатые и др.)
бедра, голени, реже плеча, с небольшой раной и зоной повреждения
мягких тканей (открытые переломы типа I А, I Б, II Б, II В);
У детей старше 3-4 лет при открытых неустойчивых переломах бедра и голени любого типа;
При тяжелых открытых переломах бедра, голени, плеча в первый период после травмы, когда имеется опасность развития тяжелой инфекции, прежде всего анаэробной;
При сочетанной травме;
Слайд 24Первичный или отсроченный КДО.
Анализ 11000 военнослужащих с огнестрельными переломами костей
конечностей, получивших ранения в Афганистане и Чечне в период 1994-1996
гг. и 1999-2000 гг. показал, что первичный или вторичный КДО был применен у 64,5 % раненых, а внутренний остеосинтез выполнен лишь у 4 % раненых после заживления раны мягких тканей в сроки через 1,5-2 месяца после ранения.
В целом это позволило добиться сращения переломов у 69,8 % в обычные сроки (В.М. Шаповалов с соав. 2002 г.).
Слайд 25Антибиотикопрофилактика и антибиотикотерапия гнойных осложнений
(ЦИТО С.П. Миронов с соав.2000
г.).
Для профилактики послеоперационных осложнений обычно используют цефалоспорины:
1-го поколения (цефазолин),
2-го
покаления (цефуроксим, цефамандол).
Слайд 26Схема профилактики раневой инфекции
Слайд 27Возбудители гнойной хирургической инфекции
Грамположительные микроорганизмы:
золотистый стафилокок;
стерптококк.
Грамотрицательные микроорганизмы:
синегнойная палочка; протей;
кишечная палочка;
клебсиелла;
цитобактер; церрация;
анаэробная некростридиальная флора.
В 60 % случаев в очаге открытого
( огнестрельного ) перелома отмечается смешанная флора.
Слайд 28Патогенез острой гнойной хирургической инфекции.
В патогенезе участвуют три фактора:
возбудитель;
собственная микрофлора
организма пострадавшего;
реактивность организма пострадавшего.
Слайд 29Ферменты и эндоксины возбудителей инфекции
Наличие у возбудителей инфекции разнообразных
ферментов агрессии (гиалуронидаза, фибринолизон, коагулаза) и эндоксинов (гемолизин, лейкоцидин, энтеротоксин
и др.) способствуют проникновению микроорганизмов в ткани и органы больного (пострадавшего).
Слайд 30Синдромы тяжелых форм гнойной хирургической ифекции
синдром гемодинамических расстройств;
синдром дыхательных расстройств;
ДВС
синдром (диссеминированный внутрисосудистый синдром).
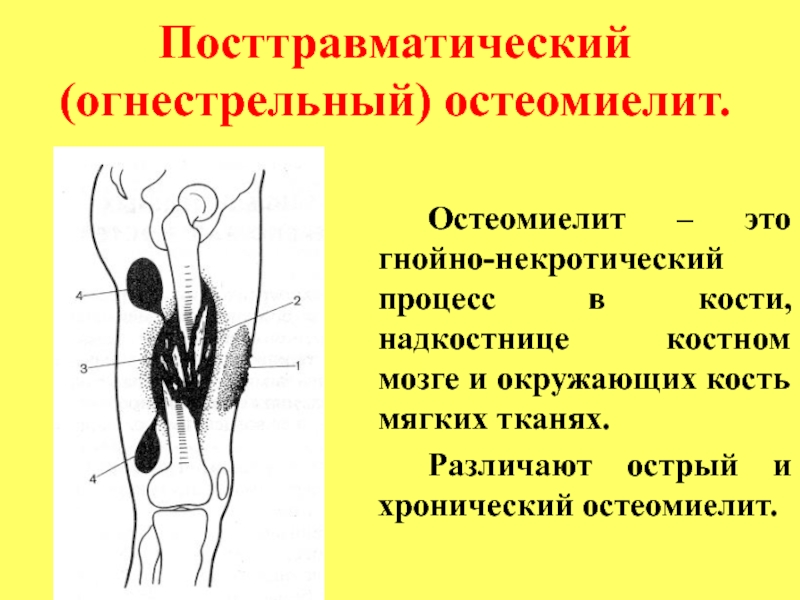
Слайд 31Посттравматический (огнестрельный) остеомиелит.
Остеомиелит – это гнойно-некротический процесс в кости, надкостнице
костном мозге и окружающих кость мягких тканях.
Различают острый и
хронический остеомиелит.
Слайд 32Острый посттравматический остеомиелит
Развивается в первые дни открытых переломов и чаще
всего ограничивается зоной перелома.
Однако при многооскольчатых, раздробленных переломах гнойно-воспалительный
процесс может захватывать кость на значительном протяжении.
Слайд 33Клиническая картина
выраженная интоксикация,
токсико - резорбтивная лихорадка, лимфангит, лимфаденит.
Это
сопровождается:
высокой температурой,
усилением боли в ране,
увеличение отека мягких тканей.
Слайд 34Рентгенологическая картина
Рентгенологические признаки остеомиелита можно отметить лишь через 10-21 день.
На рентгенограммах отмечаются:
Разряжение (остеопороз) костной ткани;
Отслойка надкостницы (переостит);
Фестончитость концов фрагментов;
Возможно
формирование секвестра;
В дальнейшем, участки остеопороза частично замещаются участками остеосклероза.
Слайд 35Лечение
Оно включает три основных компонента:
Воздействие на макроорганизм;
Воздействие на микроорганизмы;
Санация гнойного
очага.
Слайд 36Воздействие на макроорганизм
Борьба с интоксикацией путем инфузионной терапии в объеме
800-1000 мл с элементами форсированного диуреза. Назначение плазмы, гемодеза, перистона,
неокомпенсана. В тяжелых случаях используются активные методы детоксикации: гемосорбция, плазмо- и лимфоферез.
Слайд 37Поддержание и стимуляция иммунитета:
пассивная иммунизация – введение в организм
стафилококкового гамма- глабулина по 1,5-3 мл через день, всего 3
дозы.
активная иммунизация – введение антистафилококковой, антисинегнойной плазмы из расчета 10-15 мл на 1 кг массы тела, всего 7 переливаний.
комплекс витаминов: C, B1, B2, B6, E в возрастной дозировке.
В ряде случаев назначаются иммунномодуляторы, коррегирующие лимфоцитарное звено иммунитета: декарис, Т-активин, тимолин.
Посиндромная терапия.
Слайд 38Воздействие на микроорганизмы.
Заключается в проведении антибактериальной терапии в очаг поражения,
вм, вв, ва с соблюдением следующих правил:
Обязательный учет чувствительности возбудителя;
При
наличии смешанной флоры применения двух, а иногда трех антибактериальных препаратов;
Назначение антибиотиков в максимальных дозах (от нескольких недель до 3х мес.)
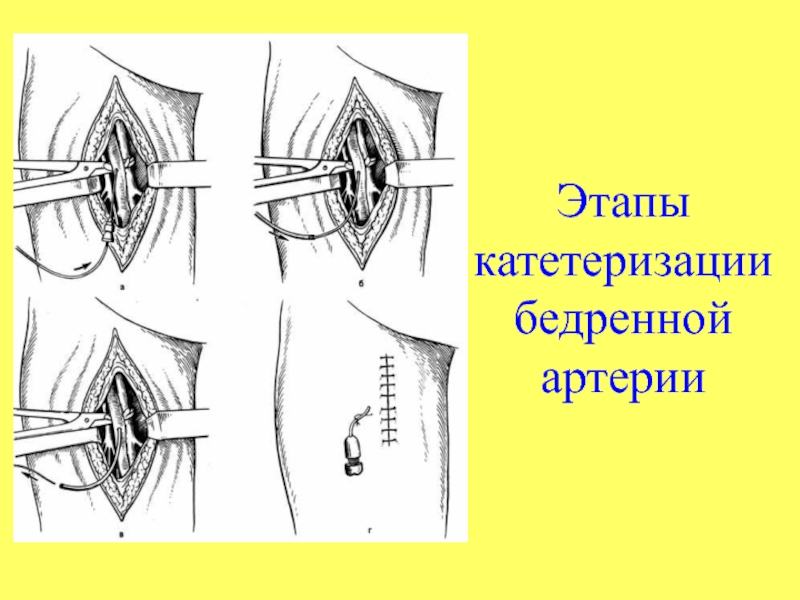
Слайд 39Этапы катетеризации бедренной артерии
Слайд 40Воздействие на местный очаг.
Складывается из следующих мероприятиях:
Секвестрнекрэктомия;
Дренирование костно-мозгового канала;
Стремление к
минимальной кровопотере;
Иммобилизация пораженной конечности: гипс, скелетное вытяжение, КДО.
Слайд 41Хронический посттравматический (огнестрельный) остеомиелит.
Является результатом открытых или огнестрельных переломов при
осложненном (гнойном) заживлении раны мягких тканей и кости.
В результате
многочисленных безуспешных операций развиваются дистрофические процессы в костной ткани, секвестрации ее участков, атрофия и рубцовое перерождение мышц, трофические изменения кожи, нарушение лимфо и кровообращение.
Слайд 42Лечение
Концептуально лечение хронического остеомиелита проводится аналогично как и при острой
форме. Однако в зависимости от активности воспалительного процесса и
его распространенности хирургическая тактика должна быть строго дифференцированной. Хронический остеомиелит может протекать на фоне сросшегося перелома, ложного сустава или дефекта кости.
В ходе хирургического лечения свищевой ход и секвестры обязательно удаляют. Полость в кости обрабатывают растворами антисептиков. Послеоперационную рану ушивают наглухо. Костную полость дренируют с помощью ирригационно-аспирационного дренажа в течении 10-14 дней.
Слайд 43Важным моментом является заполнение костной полости, образовавшейся после секвестрнекрэктомии. Для
этого используют мышечный трансплантат на питающей ножки, который обладает способностью
резервировать оставшийся в костной ране детрит. Однако в тех случаях, когда необходимо увеличить механическую прочность кости на месте полости, следует применять костную аутопластику.
В случае, если хронический остеомиелит протекает на фоне ложного сустава или дефекта кости используются различные варианты КДО, направленные на восстановление целостности кости и ее анатомической длинны.
Слайд 44Анаэробные инфекции
Возбудителями являются: — клостридии, анаэробные кокки, бактероиды, фузобактерии.
При
анаэробиозе микробы выделяют токсины, отличающиеся чрезвычайной агрессивностью по отношению к
живым тканям (гепариназа, которая вызывает внутрисосудистое свертывание крови).
Способность проникать через защитные барьеры и блокировать фагоцитоз определяет скоротечность анаэробного процесса и его генерализованный характер.
Слайд 45Диагностика анаэробных инфекций.
гнилостный запах;
гнилостный некроз — бесструктурный, распадающийся при
сдавлении инструментом детрит серо-зеленого или коричневого цвета;
раневое отделяемое в виде
жидкого экссудата серо-зеленого или коричневого цвета с капельками жира; лейкоциты отсутствуют (гноя нет!);
газообразование.
Слайд 46Общие симптомы
распирающие боли в ране, которые перестаю купироваться анальгетиками.
Характерны: легкая гиперемия кожи, пастозность, отсутствие гноя. Признаки токсикоза: бледность
кожных покровов, иктеричность склер, тахикардия 120 в мин. и более, всегда «обгоняющая» температуру. Положительный симптом «лигатуры» А. В. Мельникова (врезание в ткани нити, свободно наложенной вокруг конечности 1—2 часа назад).
Слайд 47Хирургическое лечение анаэробных инфекций
Методом выбора является вторичная хирургическая обработка
в виде некрэктомии.
Дополнительное дренирование не
ушитой отдельно раны двумя-тремя толстыми трубками.
Заполнение раны салфетками, постоянно смоченными 3% р-ом перекиси водорода, угольными сорбентами.
Фасциотомия всех мышечных футляров вне зоны поражения.
При нежизнеспособности – ампутация, жгут по возможности не применять. Общее обезболивание.
Слайд 48Особенности консервативного лечения анаэробной инфекции
С помощью введения в окружность
очага большого количества раствора (250—500 мл и более), содержащего новокаин
(лидокаин), антибиотики, нитроимидазол (метрагил), ингибиторы ферментов, кортикостероиды, с целью замедления распространения воспалительно-экссудативного процесса.
Слайд 49Предоперационная подготовка
В течение 0,5-1,5 час. Вводится кристаллоидные растворы с
10-15 млн ед. пенициллина. Полюглюккин в сочетании с сердечно-сосудистыми препаратами
в общем объеме 1,0-1,5 л.
В окружность очага вводится 250-500 мл новокаина, атибиотики (пенициллин, клиндамицин) метронидазол 100 мл 5% р-ра, ингибиторы ферментов (гордокс 200-300 ЕД.) Кортикостероиды (гидрокортизон 250-375 мг, преднизалон 60-90 мг) с целью замедления распространения воспалительного процесса.
Слайд 50 терапии с помощью антибактериальных препаратов,— комбинации карбапенемов (имипенем, меропенем 2-4
г/сут внутривенно и 2 г в составе паравульнарных блокад) и
метронидазола (начальная доза 200,0 мл 0,5% раствора, затем по 100,0 мл каждые 6-8 часов).
Слайд 51Если с помощью микроскопии мазков раневого отделяемого, окрашенных по Граму,
установлена клостридиальная и грамположительная кокковая анаэробная инфекция — препаратом выбора
является пенициллин (20—80 млн ЕД в сутки).
Антибиотиками резерва в этом случае считаются карбапенемы, доксициклин (100 мг 2 раза в сутки в/в), цефокситин (2 г в/в каждые 6 часов).
Слайд 52 Обязательной является пассивная иммунизация.
При клостридиальной инфекции внутривенно вводится 150
тыс ME сыворотки (по 50 тыс ME сывороток антиперфрингенс, антиэдематиенс
и антисептикум).
Сыворотка разводится в 5—10 раз 0,9% раствором хлорида натрия, вводится медленно, не более 25—30 капель в минуту.
Слайд 53 ПОСЛЕОПЕРАЦИОННАЯ ТЕРАПИЯ.
Продолжается инфузионная терапия: белковые препараты (альбумин, плазма),длительная ИВЛ,
трансфузионно-инфузионная терапия, белковые препараты (гепарин 20-40тыс. ЕД в течение суток),
антиагреганты (трентал). Применение гепарина одновременно является частью этиотропной терапии, направленной на нейтрализацию гепариназы.
Слайд 54 ПОСЛЕОПЕРАЦИОННАЯ ТЕРАПИЯ.
При развитии сердечно-сосудистой недостаточности целесообразна глюкозоинсулино-калиевая смесь (40%
растрвор глюкозы 400,0 5% раствор калия хлорида 200,0, инсулина 160
Ед). Лечение полиорганной недостаточности и гиперборическая оксигенация.
Слайд 55СТОЛБНЯК
Возбудитель столбняка Clostridium tetani —грамположительная палочка— относится к строгим
анаэробам; в процессе роста образует споры, очень устойчивые к факторам
внешней среды. С. tetan находит благоприятные условия для выживания и размножения в глубоких ранах, содержащих инородные тела и некротизированные, сильно загрязненные ткани.
Летальность в военное время 60-70%.
Слайд 56 Возбудители вырабатывают экзотоксин — один из самых сильных природных нейротропных
ядов.
Тетанотоксин состоит из двух основных фракций — тетаноспазмин. поражающий нервную
систему, и тетанолизин, вызывающий гемолиз. Токсин всасывается и поступает в кровь и лимфу, распространяется по всему организму и в составе нервных стволов достигает двигательных центров спинного мозга и ствола головного мозга. Гематоэнцефалический барьер непроницаем для тетанотоксина.
Слайд 57 В результате выключается тормозной компонент двигательного акта, а процессы возбуждения
остаются на прежнем уровне активности.
Слайд 58 Продромальные клинические проявления столбняка
Вялость, бессонница, головная боль, болезненные ощущения
в затылке, спине, парестезии на лице.
В зоне раны —
«входных воротах» инфекции могут наблюдаться фибриллярные подергивания мыши, возникновение или усиление болевых ощущений.
Слайд 59 Ригидность затылка обычно бывает первым проявлением гипертонуса мышц, распространяющегося в
нисходящем порядке — на длинные мышцы спины, поясничную область, всего
туловища, а также конечностей.
Присоединяются клонические судороги. Вначале их провоцируют сильные внешние раздражители.,
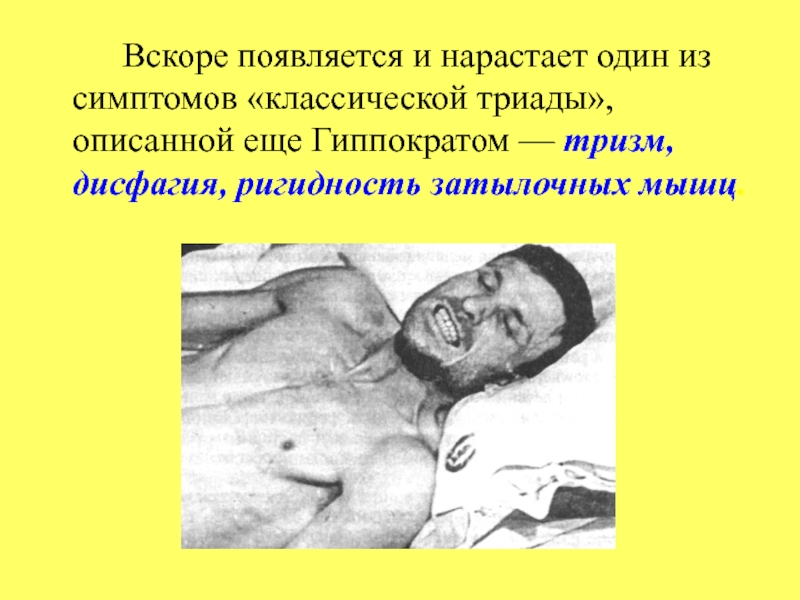
Слайд 60 Вскоре появляется и нарастает один из симптомов «классической триады», описанной
еще Гиппократом — тризм, дисфагия, ригидность затылочных мышц.
Слайд 61 Инкубационный период
в нетяжелых случаях столбняка составляет 2—3 недели; период
начала заболевания (время от первого симптома до генерализации судорог) —
не короче 4 сут.
при тяжелых формах столбняка эти периоды короче: инкубационный — 7-9 сут, период начала заболевания — 1-3 сут.
Слайд 62Современное лечение столбняка
Проводиться в отделении
реанимации и интенсивной терапии.
Борьба с судорогами
Расстройством дыхания
Нарушением гемодинамики
Слайд 63 Ведущая роль принадлежит противосудорожной терапии.
В лечении тетанических судорог эффективны
внутримышечные инъекции гексенала, тиопентала, нейроплегическо; смеси (аминазин + промедол +
димедрол + скополамин или атропин)
Главная цель протывосудорожной терапии — устранить угрозу асфиксии при минимальном седативном эффекте.
Слайд 64 При неэффективности противосудорожной терапии показано введение миорелаксантов с переводом на
режим длительной ИВЛ.
Тогда лечение столбняка в течение ближайших 1
— 1,5 недель превращается в типичную интенсивную терапию.
Слайд 65 Противостолбнячную сыворотку (ПСС) с лечебной целью вводят в рекомендуемой действующей
инструкцией дозе 120000 ME. Сыворотку разводят на изотоническом солевом растворе
(не менее, чем 1:10) и половину дозы вливают в первые часы начинающегося лечения: остальное вводят однократно в мышцу.
Слайд 66 Рана —подлежит ревизии сразу после поступления раненого с подозрением на
столбняк.
Показана срочная вторичная хирургическая обработка раны с удалением всех
инородных тел, некротизированных тканей и тщательное промывание раны раствором перекиси водорода.
В дальнейшем рану ведут открытым способом со сменой влажно-высыхающих повязок с частотой 2—3 раза в сутки.
Слайд 67Антибиотики назначают для предупреждения инфекционных осложнений в ране и легких.
Летальность
даже при современном уровне лечения столбняка остается высокой (35—40%),
Поэтому
важна повсеместная иммунизация вакциной АКДС, проводимая в нашей стране с раннего детского возраста, которая создает надежную защищенность от столбняка уже после 3-4-й прививки.
Слайд 68 У лиц, привитых трехкратно, для экстренной иммунизации в случаях ранений
и других наружных повреждений кожи или слизистых оболочек применяют только
столбнячный анатоксин (0,5 мл подкожно, однократно).