Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Методы оценки состояния плода в современном акушерстве
Содержание
- 1. Методы оценки состояния плода в современном акушерстве
- 2. Методы оценки состояния плода в современном акушерствеКТГЭхографияАмниоскопияАмниоцентезКордоцентез
- 3. КардиотокографияПоказатели сердечной деятельности наиболее точно характеризуют функциональное
- 4. КардиотокографияРазличают непрямую (наружную) и прямую (внутреннюю) КТГ.
- 5. КардиотокографияИзучение кардиотокограммы начинают с определения базального ритма.Под
- 6. КардиотокографияПри характеристике базального ритма необходимо учитывать его
- 7. КардиотокографияВ клинической практике наибольшее распространение получила следующая
- 8. КардиотокографияНаличие немого (монотонного) и слегка ундулирующего ритма
- 9. КардиотокографияПомимо осцилляций при интерпретации кардиотограмм обращают внимание
- 10. КардиотокографияРазличают три основные типа децелераций.Ранние децелерации (тип
- 11. Ранние децелерации
- 12. КардиотокографияПоздние децелерации (тип II) также связаны со
- 13. Поздние децелерации
- 14. КардиотокографияВариабельные децелерации (тип III) характеризуются различным по
- 15. Вариабельные децелерации (тип III)
- 16. КардиотокографияКритериями нормальной антенатальной кардиотокограммы служат:базальный ритм 120–160
- 17. КардиотокографияДля сомнительной кардиотокограммы характерны следующие признаки:базальный ритм
- 18. КардиотокографияДля патологической кардиотокограммы характерны:базальный ритм менее 100
- 19. Шкала оценки сердечной деятельности плода во время беременности (в модификации Г.М. Савельевой)
- 20. Интерпритация 8-10 баллов – нормальное состояние плода6-7
- 21. нестрессовый тестНачинать исследование сердечной деятельности плода целесообразно
- 22. Ультразвуковое исследование10-12 недель20-22 недели30-32 недели
- 23. Ультразвуковое исследованиеПри проведении эхографии во II и
- 24. Ультразвуковое исследованиеБлагодаря УЗИ возможно диагностировать большинство аномалий
- 25. Ультразвуковое исследованиеСпектр эхомаркёров хромосомной патологии плода, выявляемых
- 26. Ультразвуковое исследованиеС помощью УЗИ можно детально изучить
- 27. Ультразвуковое исследованиеВажный показатель состояния плаценты — её
- 28. Ультразвуковые признаки степени зрелости плаценты
- 29. Ультразвуковое исследованиеИзменения структуры плаценты могут быть в
- 30. Ультразвуковое исследованиеС помощью УЗИ получают ценную информацию
- 31. ДОППЛЕРОГРАФИЯВ последние годы допплерография, наряду с кардиотокографией
- 32. ДОППЛЕРОГРАФИЯВ медицине эффект Допплера в основном применяют
- 33. ДОППЛЕРОГРАФИЯНаибольшую практическую ценность во время беременности имеют
- 34. ПОКАЗАНИЯ Основные показания для допплеровского исследования кровотока
- 35. Классификация нарушений маточноплацентарного и плодово-плацентарного кровотока
- 36. ДОППЛЕРОГРАФИЯИзменения кровотока в аорте плода сопровождаются снижением
- 37. АмниоскопияАмниоскопия — визуальный метод исследования ОВ путём
- 38. АмниоцентезАмниоцентез — инвазивная процедура, заключающаяся в пункции
- 39. АмниоцентезКЛАССИФИКАЦИЯ по времени проведения:ранний амниоцентез: выполняют в
- 40. ПОКАЗАНИЯПренатальная диагностика врождённых и наследственных заболеваний. Лабораторная
- 41. КордоцентезКордоцентез - (хорда - пуповина) - взятие
- 42. КордоцентезКЛАССИФИКАЦИЯПо технике доступа:· с использованием пункционного адаптера.
- 43. ПОКАЗАНИЯ Пренатальная диагностика врождённых и наследственных
- 44. ОсложненияСовокупный риск развития осложнений не превышает 5%.Кровотечение
- 45. Биофизический профиль плодаПонятие «биофизический профиль плода» включает
- 46. Биофизический профиль плодаСумма баллов 8–12 свидетельствует о
- 47. Плацентарная недостаточностьЗначимость проблемы обусловлена ростом осложнений гестационного
- 48. Плацентарная недостаточностьПлацентарная недостаточность - это клинический синдром,
- 49. Плацентарная недостаточностьСтепень и характер влияния патологических состояний
- 50. Плацентарная недостаточностьПервичная (ранняя), возникшая до 16 недель
- 51. Плацентарная недостаточностьТечение ПН может быть острым и
- 52. Факторы ПНСоциально –бытовыеОсобенности акушерского анамнезаОсобенности соматического анамнезаОсложнения беременности
- 53. Алгоритм обследованияУЗИ с измерением основных фетометрических параметров Доплерометрическая оценка кровотока в сосудах матери и плода КТГ
- 54. Клинические проявленияЗадержка развития плода и его внутриутробная
- 55. Компенсированная ПНЗВУР I степени, Гемодинамические нарушения в
- 56. Субкомпенсированная ПНЗВУР I –II степени, Гемодинамические нарушения
- 57. Декомпенсированная ПНЗВУР III степени, Гемодинамические нарушения в
- 58. Акушерская тактика зависит от степени тяжести ПНКомпенсированная
- 59. Лечение ФПНВдыхание 40 –60% кислородно –воздушной смеси
- 60. Лечение ФПНТоколитики нового поколения (бриканил, гинипрал) в
- 61. Лечение ФПНМембраностабилизаторы (эссенциале – форте или липостабил
- 62. Лечение ФПНПри выраженной ФПН Актовегин целесообразно сочетать
- 63. Субкомпенсированная ФПНКонтроль УЗДГ, КТГ на фоне лечения
- 64. Декомпенсированная ФПНВ сроке более 32, 33 недель
- 65. Скачать презентанцию
Методы оценки состояния плода в современном акушерствеКТГЭхографияАмниоскопияАмниоцентезКордоцентез
Слайды и текст этой презентации
Слайд 1Методы оценки состояния плода в современном акушерстве
TORCH – инфекции диагностика
лечение, фетоплацентарная недостаточность
Слайд 2Методы оценки состояния плода в современном акушерстве
КТГ
Эхография
Амниоскопия
Амниоцентез
Кордоцентез
Слайд 3Кардиотокография
Показатели сердечной деятельности наиболее точно характеризуют функциональное состояние плода в
анте и интранатальном периодах. Мониторный контроль за сердечной деятельностью плода
осуществляется с помощью специально предназначенных для этих целей приборов -кардиотокографов (фетальных кардиомониторов).Современные кардиомониторы основаны на принципе Допплера, использование которого позволяет регистрировать изменение интервалов между отдельными циклами сердечной деятельности плода, которые преобразуются в изменения ЧСС и отображаются в виде светового, звукового, цифрового сигналов и графического изображения (кардиотокограмма).
Слайд 4Кардиотокография
Различают непрямую (наружную) и прямую (внутреннюю) КТГ. Во время беременности
используется только непрямая КТГ; в настоящее время её применение наиболее
распространено и в родах.Слайд 5Кардиотокография
Изучение кардиотокограммы начинают с определения базального ритма.
Под базальным ритмом понимают
среднюю величину между мгновенными значениями сердцебиения плода, сохраняющуюся неизменной в
течение 10 мин и более, при этом не учитывают акселерации и децелерации.Слайд 6Кардиотокография
При характеристике базального ритма необходимо учитывать его вариабельность, т.е. частоту
и амплитуду мгновенных изменений сердечных сокращений плода (осцилляций). Подсчёт частоты
и амплитуды мгновенных осцилляций проводят в течение каждых последующих 10 мин. Амплитуду осцилляций определяют по величине отклонения от базального ритма, частоту — по количеству осцилляций за 1 мин.Слайд 7Кардиотокография
В клинической практике наибольшее распространение получила следующая классификация типов вариабельности
базального ритма:
немой (монотонный) ритм, характеризующийся низкой амплитудой, (0,5 в минуту);
слегка
ундулирующий (5–10 в минуту);ундулирующий (10–15 в минуту);
сальтаторный (25–30 в минуту).
Слайд 8Кардиотокография
Наличие немого (монотонного) и слегка ундулирующего ритма обычно свидетельствует о
нарушении функционального состояния плода. Ундулирующий и сальтаторный ритмы указывают на
удовлетворительное состояние плода.Слайд 9Кардиотокография
Помимо осцилляций при интерпретации кардиотограмм обращают внимание также на акцелерации
и децелерации.
Акцелерации — повышение ЧСС на 15–25 в минуту по
сравнению с исходной (базальной). Акцелерации возникают в ответ на шевеление плода, схватку, функциональные пробы, наличие акцелераций является благоприятным признаком и свидетельствует об удовлетворительном состоянии плода.Под децелерациями понимают эпизоды замедления ЧСС на 30 ударов и более продолжительностью не менее 30 с.
Слайд 10Кардиотокография
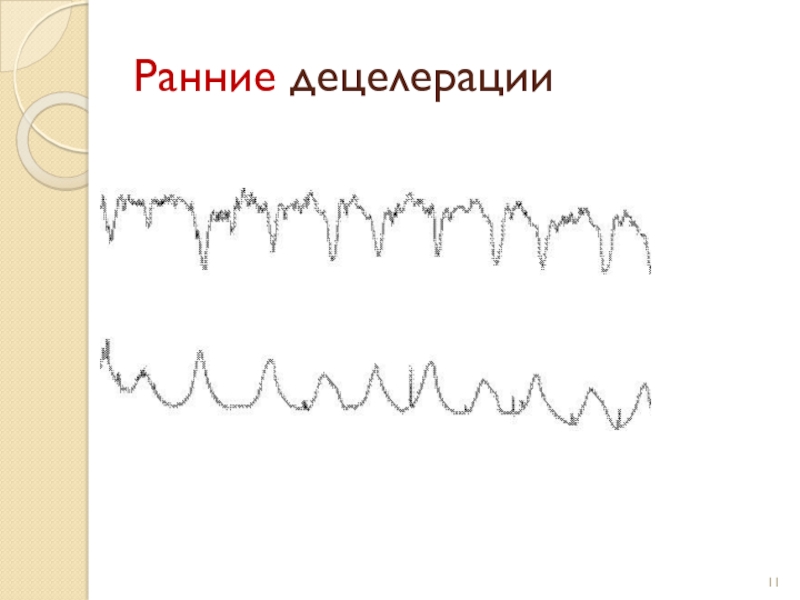
Различают три основные типа децелераций.
Ранние децелерации (тип I) начинаются одновременно
со схваткой или с запаздыванием до 30 с и имеют
постепенные начало и конец.Длительность и амплитуда ранних децелераций соответствуют длительности и интенсивности схватки. Ранние децелерации представляют собой рефлекторную реакцию плода на кратковременную ишемию головного мозга вследствие сдавления головки плода во время схватки. В отсутствие других патологических изменений на кардиотокограмме ранние децелерации не считают признаком гипоксии.
Слайд 12Кардиотокография
Поздние децелерации (тип II) также связаны со схватками, но возникают
через 30 с и более после начала сокращения матки. Поздние
децелерации достигают пика после максимального напряжения матки, длительность их часто превышает продолжительность схватки.Поздние децелерации являются признаком нарушения маточноплацентарного кровообращения и прогрессирующей гипоксии плода.
Слайд 14Кардиотокография
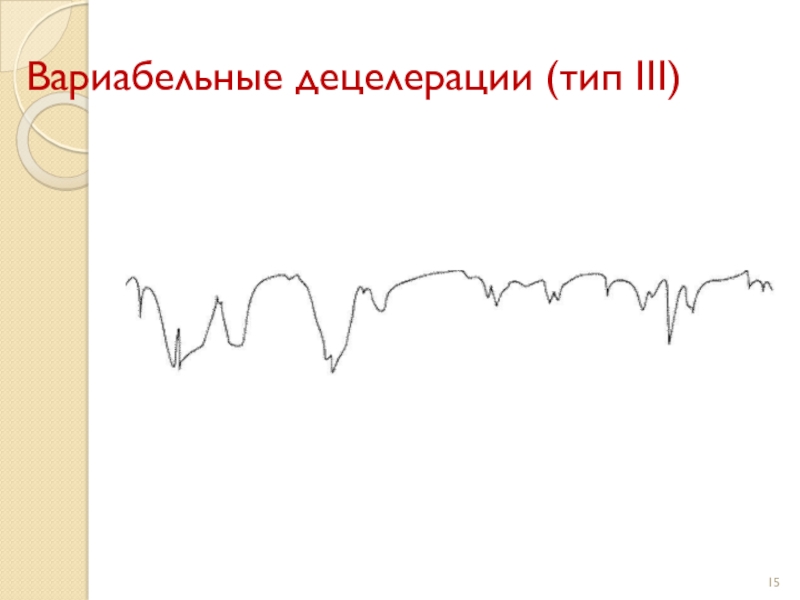
Вариабельные децелерации (тип III) характеризуются различным по времени возникновением по
отношению к началу схватки и имеют различную (V, U, Wобразную)
форму. Появление вариабельных децелераций связано со сдавлением пуповины во время схватки, шевелением плода или маловодием.Слайд 16Кардиотокография
Критериями нормальной антенатальной кардиотокограммы служат:
базальный ритм 120–160 в минуту;
амплитуда вариабельности
базального ритма 10–25 в минуту;
отсутствие децелераций;
наличие двух и более акцелераций
на протяжении 10 мин записи.При наличии нормальной кардиотокограммы в течение 10 мин дальнейший мониторинг можно не продолжать.
Слайд 17Кардиотокография
Для сомнительной кардиотокограммы характерны следующие признаки:
базальный ритм в пределах 100–120
или 160–180 в минуту;
амплитуда вариабельности базального ритма менее 10 в
минуту или более 25 в минуту;отсутствие акцелераций;
спонтанные неглубокие и короткие децелерации.
При таком типе кардиотокограммы необходимо повторное исследование через 1–2 ч и применение других дополнительных методов исследования функционального состояния плода.
Слайд 18Кардиотокография
Для патологической кардиотокограммы характерны:
базальный ритм менее 100 в минуту или
более 180 в минуту;
амплитуда вариабельности базального ритма менее 5 в
минуту;выраженные вариабельные децелерации;
поздние децелерации;
синусоидальный ритм
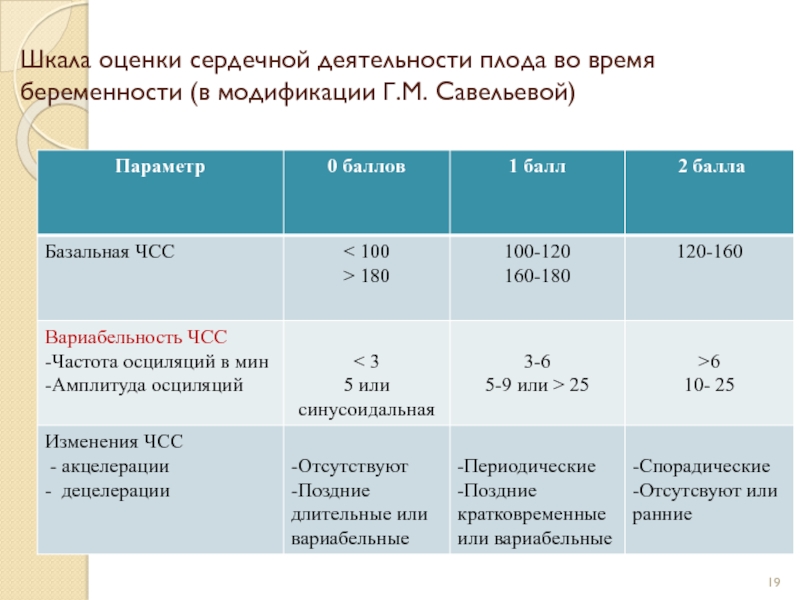
Слайд 19Шкала оценки сердечной деятельности плода во время беременности (в модификации
Г.М. Савельевой)
Слайд 20Интерпритация
8-10 баллов – нормальное состояние плода
6-7 баллов – гипоксия
плода легкой степени
5 и менее баллов – гипоксия плода тяжелой
степениСлайд 21нестрессовый тест
Начинать исследование сердечной деятельности плода целесообразно с применения нестрессового
теста - НСТ. Сущность теста заключается в изучении реакции сердечно-сосудистой
системы плода в ответ на его движения. Нестрессовый тест является реактивным, когда в течение 20 мин наблюдается 2 учащения сердцебиения плода или более по меньшей мере на 15 ударов в минуту и продолжительностью не менее 15 с, ассоциирующиеся с движениями плода.Нестрессовый тест является ареактивным при наличии менее 2 учащений сердцебиения плода менее чем на 15 ударов в минуту, продолжительностью менее 15 с, ассоциирующихся с движениями плода в течение 40-минутного интервала времени.
Реактивный нестрессовый тест, определяемый как наличие двух и более акцелераций, имеет высокую надёжность в прогнозировании благоприятного исхода для плода. В то же время нереактивный нестрессовый тест, определяемый как отсутствие акцелераций в течение 30-40 мин, даёт более 50% ложноотрицательных результатов.
Ред. Г. Савельева
Слайд 23Ультразвуковое исследование
При проведении эхографии во II и III триместрах исследуют
структуры головного мозга, скелет, лицевой череп, внутренние органы плода: сердце,
лёгкие, печень, желудок, кишечник, почки и надпочечники, мочевой пузырь.Во II-II триместрах уделяют внимание фотометрическим параметрам – БПР, окружность головки, средние диаметры грудной клетки и живота, на основе которых определяют массу плода и гестационного срока.
Четко визуализируется желудок, надпочечники, почки мочевой пузырь плода позвоночник плода, что важно в диагностике пороков развития.
Слайд 24Ультразвуковое исследование
Благодаря УЗИ возможно диагностировать большинство аномалий развития плода. Для
детальной оценки анатомии плода дополнительно используют трёхмерную эхографию, позволяющую получить
объёмное изображение изучаемой структуры.Слайд 25Ультразвуковое исследование
Спектр эхомаркёров хромосомной патологии плода, выявляемых во II триместре
беременности, включает в себя изменения со стороны различных органов и
систем: вентрикуломегалия, кисты сосудистых сплетений боковых желудочков, аномальные формы черепа и мозжечка («клубника», «лимон», «банан»), гиперэхогенный кишечник, пиелоэктазия, единственная артерия пуповины, симметричная форма ЗРП.Слайд 26Ультразвуковое исследование
С помощью УЗИ можно детально изучить плаценту и получить
необходимую информацию о её локализации, толщине, структуре.
Локализация плаценты в различные
сроки беременности изменяется из-за «миграции» от нижнего сегмента к дну матки. При обнаружении предлежания плаценты до 20 нед беременности УЗИ необходимо повторять каждые 4 нед.Окончательное заключение о расположении плаценты следует делать в конце беременности.
Слайд 27Ультразвуковое исследование
Важный показатель состояния плаценты — её толщина. Для толщины
плаценты характерна типичная кривая роста по мере развития беременности. К
36–37 нед рост плаценты прекращается. В дальнейшем при физиологическом течении беременности её толщина уменьшается или остаётся на том же уровне, составляя 3,3–3,6 см.Слайд 29Ультразвуковое исследование
Изменения структуры плаценты могут быть в виде кист, которые
визуализируются как эхонегативные образования различной формы и величины.
Ультразвуковая диагностика ПОНРП
основывается на выявлении эхонегативного пространства между стенкой матки и плацентой.УЗИ используют также для диагностики состоятельности послеоперационного рубца на матке. О состоятельности рубца свидетельствуют однородная структура тканей и ровные контуры нижнего сегмента матки, толщина его не менее 3–4 мм. Несостоятельность рубца на матке диагностируют на основании выявления дефекта в виде глубокой ниши, истончения в области предполагаемого рубца, наличия большого количества гиперэхогенных включений (соединительная ткань).
Слайд 30Ультразвуковое исследование
С помощью УЗИ получают ценную информацию о состоянии шейки
матки во время беременности и о риске преждевременных родов. При
трансвагинальной эхографии, которая имеет существенные преимущества перед пальцевым исследованием шейки матки и трансабдоминальной эхографией, возможно определение длины шейки матки на всём протяжении, состояния внутреннего зева, цервикального каналаСлайд 31ДОППЛЕРОГРАФИЯ
В последние годы допплерография, наряду с кардиотокографией (КТГ), стала одним
из ведущих методов исследования в акушерстве, так как позволяет оценить
функциональное состояние плода.Слайд 32ДОППЛЕРОГРАФИЯ
В медицине эффект Допплера в основном применяют для определения скорости
движения крови. При этом отражающей поверхностью служат клетки крови, в
первую очередь эритроциты. Пристеночные слои крови в сосудах движутся со значительно меньшей скоростью, чем центральные. Разброс скоростей кровотока в сосуде называют скоростным профилем. Таким образом, кровоток в сосуде представлен определённым спектром скоростей, который отражается на допплерограмме соответствующим спектром частот, меняющимся в течение сердечного цикла.Слайд 33ДОППЛЕРОГРАФИЯ
Наибольшую практическую ценность во время беременности имеют исследования маточно-плацентарного кровотока
в маточных артериях, их ветвях (спиральные артерии) и в артерии
пуповины; а также плодовой гемодинамики в аорте и церебральных сосудах плода. В настоящее время важный метод диагностики — исследование венозного кровотока у плода в венозном протоке.Слайд 34ПОКАЗАНИЯ
Основные показания для допплеровского исследования кровотока в системе «мать–плацента–плод» -
экстрагенитальные заболевания и осложнения беременности: гипертоническая болезнь, гипотония, заболевания почек,
коллагенозы, сосудистые заболевания, СД, гестоз, задержка роста или перенашивание плода, маловодие, многоводие, многоплодие, резуссенсибилизацияСлайд 35Классификация нарушений маточноплацентарного и плодово-плацентарного кровотока (А.Н. Стрижаков и соавт.,
1989)
I степень:
А — нарушение маточноплацентарного кровотока (маточные артерии) при сохранении
плодово-плацентарного кровотока (артерия пуповины);Б — нарушение плодовоплацентарного кровотока при сохранённом маточноплацентарном.
II степень — нарушение маточноплацентарного и плодовоплацентарного кровотока, не достигающее критических значений (сохранён диастолический кровоток).
III степень — критическое нарушение плодовоплацентарного кровотока («нулевой» или ретроградный диастолический кровоток при сохранённом или нарушенном маточноплацентарном).
Слайд 36ДОППЛЕРОГРАФИЯ
Изменения кровотока в аорте плода сопровождаются снижением диастолического компонента; наиболее
неблагоприятный — «нулевой» или ретроградный кровоток. В средней мозговой артерии
изменения кровотока сопровождаются, наоборот, увеличением диастолического компонента, что служит проявлением гиперперфузии головного мозга и свидетельствует о компенсаторной централизации плодового кровообращения при гипоксии.Слайд 37Амниоскопия
Амниоскопия — визуальный метод исследования ОВ путём осмотра нижнего полюса
плодного пузыря с помощью амниоскопа.
ПОКАЗАНИЯ
· Хроническая гипоксия плода.
· Перенашивание беременности.
ПРОТИВОПОКАЗАНИЯ
·
Кольпит.· Цервицит.
· Предлежание плаценты.
· Тазовое предлежание плода.
Слайд 38Амниоцентез
Амниоцентез — инвазивная процедура, заключающаяся в пункции амниотической оболочки с
целью получения ОВ для последующего лабораторного исследования, амниоредукции или введения
в амниотическую полость лекарственных средств. Амниоцентез можно выполнять в I, II и III триместрах беременности (наиболее оптимально — в 16–20 недель беременности).Слайд 39Амниоцентез
КЛАССИФИКАЦИЯ по времени проведения:
ранний амниоцентез: выполняют в I триместре беременности
(с 10 по 14ю недели);
поздний амниоцентез: выполняют после 15й недели
беременности.Слайд 40ПОКАЗАНИЯ
Пренатальная диагностика врождённых и наследственных заболеваний. Лабораторная диагностика врождённых и
наследственных заболеваний основана на цитогенетическом и молекулярном анализе амниоцитов.
Амниоредукция (при
многоводии).Интраамниальное введение препаратов для прерывания беременности во II триместре.
Оценка состояния плода во II и III триместрах беременности: степень тяжести гемолитической болезни плода (ГБП), зрелость сурфактантов лёгких, диагностика внутриутробных инфекций.
· Фетотерапия.
· Фетохирургия.
ПРОТИВОПОКАЗАНИЯ
Острый процесс или обострение хронического воспаления любой локализации.
Слайд 41Кордоцентез
Кордоцентез - (хорда - пуповина) - взятие крови из пуповины
плода; инвазивная процедура, в ходе которой производят пункцию сосудов пуповины
с целью получения крови для лабораторных исследований или инфузий препаратов крови и/или лекарственных средств плоду. Проводится после 18недельСлайд 42Кордоцентез
КЛАССИФИКАЦИЯ
По технике доступа:
· с использованием пункционного адаптера. Использование пункционного адаптера
позволяет контролировать траекторию движения и глубину проникновения пункционной иглы с
помощью трассы на экране монитора;· методом «свободной руки».
По технике выполнения кордоцентеза:
· одноигольная методика;
· двухигольная методика.
Слайд 43
ПОКАЗАНИЯ
Пренатальная диагностика врождённых и наследственных заболеваний.
Диагностика и оценка степени тяжести
заболеваний плода (ГБП, внутриутробных инфекций).
Оценка функционального состояния плода (биохимические показатели
крови, содержание гормонов).Фетотерапия (инфузии препаратов крови и/или лекарственных средств).
ПРОТИВОПОКАЗАНИЯ
Острый воспалительный процесс или обострение хронического воспалительного процесса любой локализации.
Угрожающее или начавшееся прерывание беременности.
Слайд 44Осложнения
Совокупный риск развития осложнений не превышает 5%.
Кровотечение из области пункции
пуповины - наиболее частое осложнение кордоцентеза; возникает в среднем в
50% случаев,Нарушение функционального состояния плода
Прерывание беременности - наблюдают в среднем в 1,4% случаев.
Гематома пуповины
Инфекционные осложнения - хориоамнионит встречается приблизительно в 1% случаев.
Угроза прерывания беременности
Слайд 45Биофизический профиль плода
Понятие «биофизический профиль плода» включает в себя данные
нестрессового теста (при КТГ) и показатели, определяемые при ультразвуковом сканировании:
дыхательные движения плода, двигательная активность, тонус плода, объём ОВ, степень зрелости плаценты. Каждый параметр оценивают в баллах от 0 (патология) до 2 (норма).Баллы суммируют и получают показатель состояния плода
Слайд 46Биофизический профиль плода
Сумма баллов 8–12 свидетельствует о нормальном состоянии плода.
Оценка биофизического профиля плода 6–7 баллов указывает на сомнительное состояние
плода. Сумма баллов 4–5 и менее — показатель выраженной гипоксии плода и высокого риска развития перинатальных осложнений.Высокие чувствительность и специфичность биофизического профиля плода объясняются сочетанием маркёров острого (нестрессовый тест, дыхательные движения, двигательная активность и тонус плода) и хронического (объём ОВ, степень зрелости плаценты) нарушения состояния плода.
Слайд 47Плацентарная недостаточность
Значимость проблемы обусловлена ростом осложнений гестационного процесса
ХПН встречается у
каждой 3 беременной женщины группы высокого риска перинатальной патологии
Отягощает течение
беременности при экстрагенитальной патологии в 30-100% случаевСлайд 48Плацентарная недостаточность
Плацентарная недостаточность - это клинический синдром, обусловленный морфофункциональными изменениями
в плаценте и нарушениями компенсаторно – приспособительных механизмов, обеспечивающих функциональную
полноценность органа. Он представляет результат сложной реакции плода и плаценты на различные патологические состояния материнского организма и проявляется в комплексе нарушения транспортной, трофической, эндокринной и метаболической функций плаценты, лежащих в основе патологии плода и новорожденного.Слайд 49Плацентарная недостаточность
Степень и характер влияния патологических состояний беременных на плод
определяется многими факторами:
сроком беременности,
Длительностью воздействия
Состоянием компенсаторно – приспособительных
механизмов в системе мать –плацента - плодСлайд 50Плацентарная недостаточность
Первичная (ранняя), возникшая до 16 недель беременности. Связана с
эмбриогенезом, имплантацией, генетическими особенностями , инфекционными факторами, ферментативной недостаточностью
Вторичная,
наблюдается в более поздние сроки, обусловлена перенесенными заболеваниями во время беременностиСлайд 51Плацентарная недостаточность
Течение ПН может быть острым и хроническим
ОПН вследствие преждевременной
отслойки нормально расположенной плаценты
ХПН ухудшение децидуальной перфузии в результате снижения
компенсаторно – приспособительных реакций плаценты в ответ на действие патологических состояний материнского организмаСлайд 52Факторы ПН
Социально –бытовые
Особенности акушерского анамнеза
Особенности соматического анамнеза
Осложнения беременности
Слайд 53Алгоритм обследования
УЗИ с измерением основных фетометрических параметров
Доплерометрическая оценка кровотока
в сосудах матери и плода
КТГ
Слайд 54Клинические проявления
Задержка развития плода и его внутриутробная гипоксия
По степени тяжести
выделяют компенсированную, субкомпенсированную и декомпенсированную формы
Слайд 55Компенсированная ПН
ЗВУР I степени,
Гемодинамические нарушения в системе мать –
плацента – плод I А (только в маточных артериях) или
I Б ст (только в артерии пуповины)Признаки гипоксии плода по данным КТГ отсутствуют
Слайд 56Субкомпенсированная ПН
ЗВУР I –II степени,
Гемодинамические нарушения в системе мать
– плацента – плод II ст (как в маточных артериях,
так и в артериях пуповины)Выраженные признаки гипоксии плода по данным КТГ
Слайд 57Декомпенсированная ПН
ЗВУР III степени,
Гемодинамические нарушения в системе мать –
плацента – плод III ст (нулевой или отрицательный диастолический кровоток
в артерии пуповины)Выраженные признаки гипоксии плода по данным КТГ
Слайд 58Акушерская тактика зависит от степени тяжести ПН
Компенсированная ПН: возможно пролонгирование
беременности и проведение консервативной терапии в течение 10,14 дней
Проводится улучшение
маточноплацентарного и плодовоплацентарного кровотокаСлайд 59Лечение ФПН
Вдыхание 40 –60% кислородно –воздушной смеси 4 –5 л
в мин в течение 30 –60 минут 1 –2 раза
в деньЭстрогены (сигетин) 1 –2% раствор по 2–4 мл в 20 мл 40% раствора глюкозы
Его целесообразно применять на фоне сосудорасширяющих средств (2,4% р–р эуфиллина внутривенно струйно или капельно в дозе 5 –10 мл, курантил по 0,5 мл /кг внутривенно капельно в течение 2 – 5 ч или перорально 0,025 г 3 раза в день после инфузии)
Слайд 60Лечение ФПН
Токолитики нового поколения (бриканил, гинипрал) в виде внутривенных инфузий
на растворе глюкозы по 0,5 мг, длительно
Дезагреганты (трентал)
Препараты, влияющие на
метаболические процессы: АТФ, кокарбоксилаза, фолиевая кислота, концентрированные растворы глюкозы, метионинСлайд 61Лечение ФПН
Мембраностабилизаторы (эссенциале – форте или липостабил по 2 капсулы
3 раза в день либо внутривенно по 5 мл)
Антиоксиданты (вит
Е по 600 мг /сут, аскорбиновая кислота по 600 мг /сут, глутаминовая кислота по 0,3 г /сут)Актовегин – мощный активатор метаболических процессов на уровне клетки под его влиянием улучшается транспорт глюкозы и усвоение кислорода в тканях (внутривенно капельно через день 5 раз в дозе 5 мл в 250 мл 5% глюкозы или физ раствора, далее продолжают перорально по 1 таб 3 раза в день в течение 3 –4 недель
Слайд 62Лечение ФПН
При выраженной ФПН Актовегин целесообразно сочетать с интестиноном, который
вводится внутривенно медленно в дозе 2 мл в 250 мл
5% раствора глюкозы 5 раз через деньЛечебный плазмоферез
Гипербаричекая оксигенация
Медицинский озон
Слайд 63Субкомпенсированная ФПН
Контроль УЗДГ, КТГ на фоне лечения целесообразно проводить через
5, 7 дней
При отсутствии эффекта проводится КС с применением эпидуральной
анестезииСлайд 64Декомпенсированная ФПН
В сроке более 32, 33 недель проводится экстренное родоразрешение
путем операции кесарево сечение с применением эпидуральной анестезии
При сроке беременности
от 28 до 32 недель индивидуальное решение перинатальный консилиумДо 28 недель дискутабельно (КС не оправдано)