Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ОПЕРАЦИИ НА КОСТЯХ ОСТЕОТОМИЯ И ОСТЕОСИНТЕЗ. РЕПЛАНТАЦИЯ КОНЕЧНОСТЕЙ
Содержание
- 1. ОПЕРАЦИИ НА КОСТЯХ ОСТЕОТОМИЯ И ОСТЕОСИНТЕЗ. РЕПЛАНТАЦИЯ КОНЕЧНОСТЕЙ
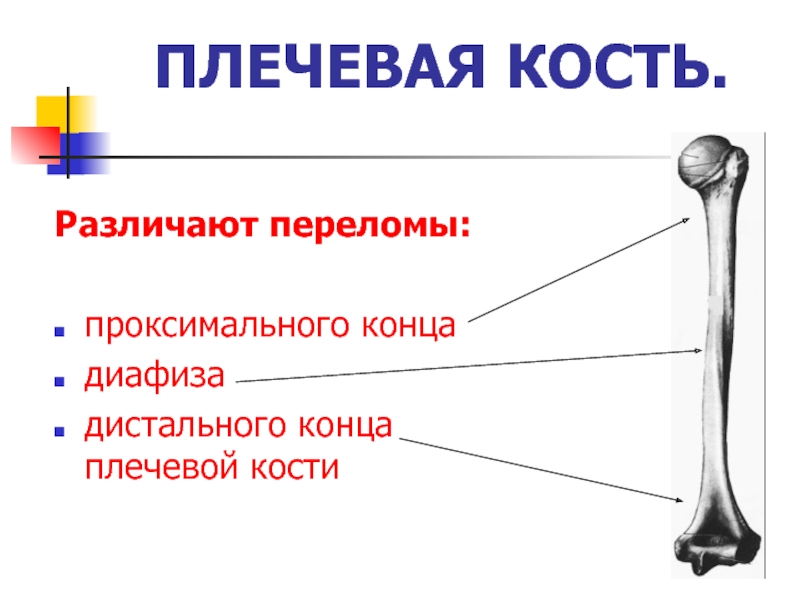
- 2. ПЛЕЧЕВАЯ КОСТЬ.Различают переломы:проксимального концадиафизадистального конца плечевой кости
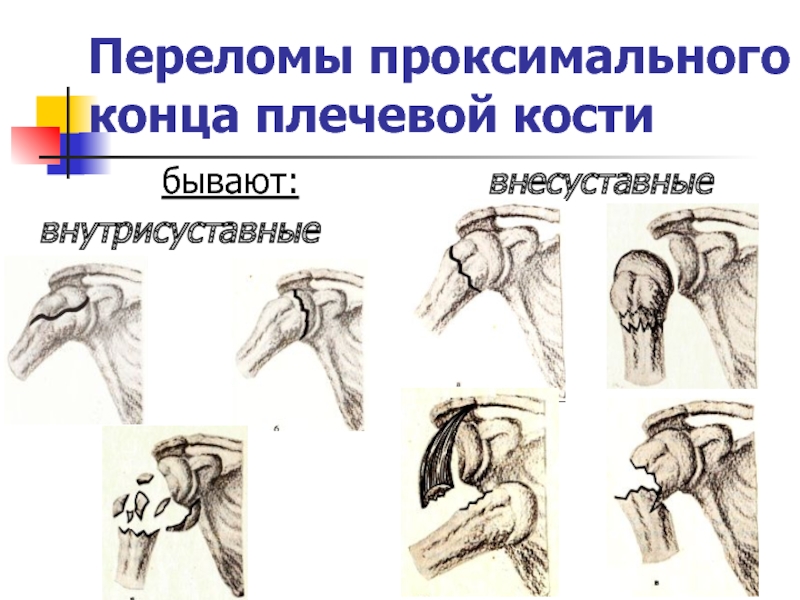
- 3. Переломы проксимального конца плечевой кости
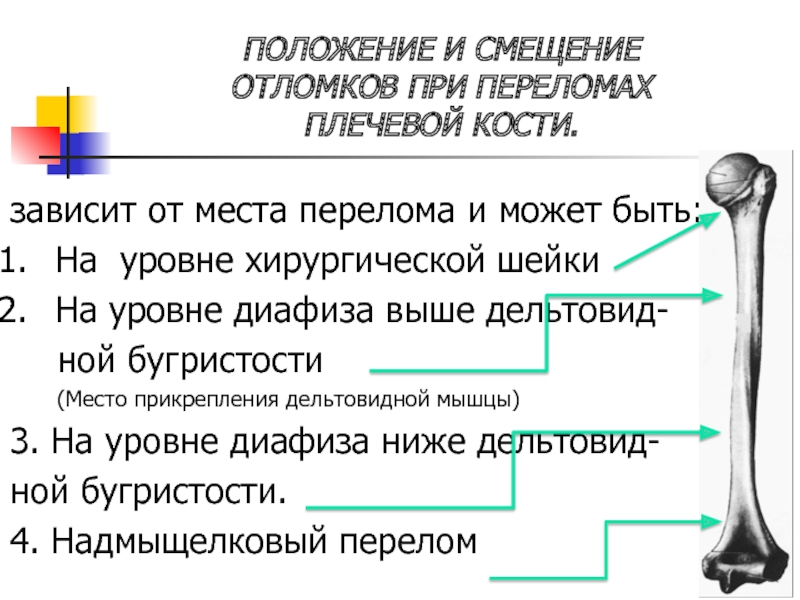
- 4. ПОЛОЖЕНИЕ И СМЕЩЕНИЕ ОТЛОМКОВ ПРИ ПЕРЕЛОМАХ
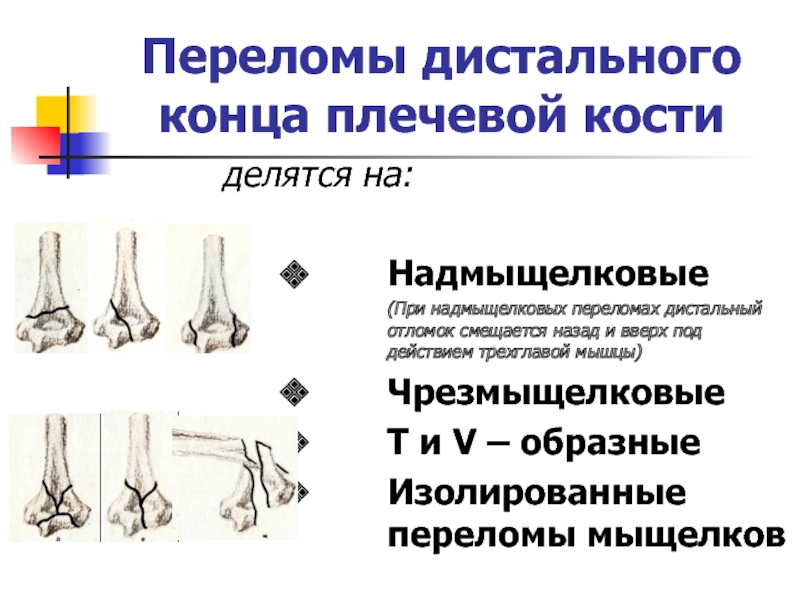
- 5. Переломы дистального конца плечевой костиделятся на:Надмыщелковые(При надмыщелковых
- 6. Переломы бедренной костиТри группы:1. Переломы проксимального конца
- 7. Переломы проксимального конца (шейка бедра и область
- 8. Перелом шейки бедренной кости (Внутрисуставной перелом
- 9. Чрезвертельные и межвертельные переломы (внесуставные)Кровоснабжение отломков после репозиции и иммобилизации остается достаточным для консолидации
- 10. Переломы диафиза бедренной костиМогут быть в:Верхней третиСредней
- 11. Остеотомия -ортопедическая операция применяемая для: для лечения
- 12. Способы остеотомий«Закрытый» (а) выполняется
- 13. Формы остеотомийпоперечнаякосая (в различных плоскостях)Z-образнаяовальнаяфигурнаялинейнаяугловая
- 14. остеотомии применяемые для удлинения конечности Выделяют две
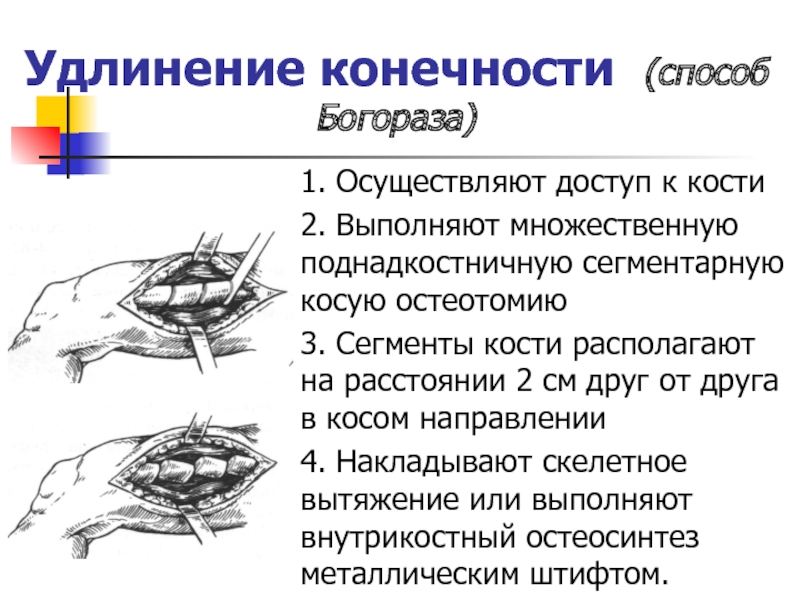
- 15. Удлинение конечности (способ Богораза)1. Осуществляют доступ к
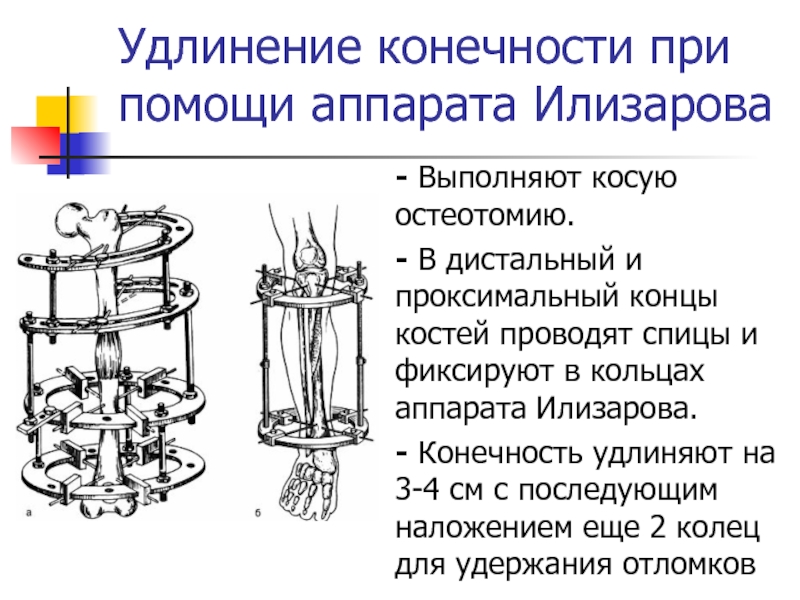
- 16. Удлинение конечности при помощи аппарата Илизарова- Выполняют
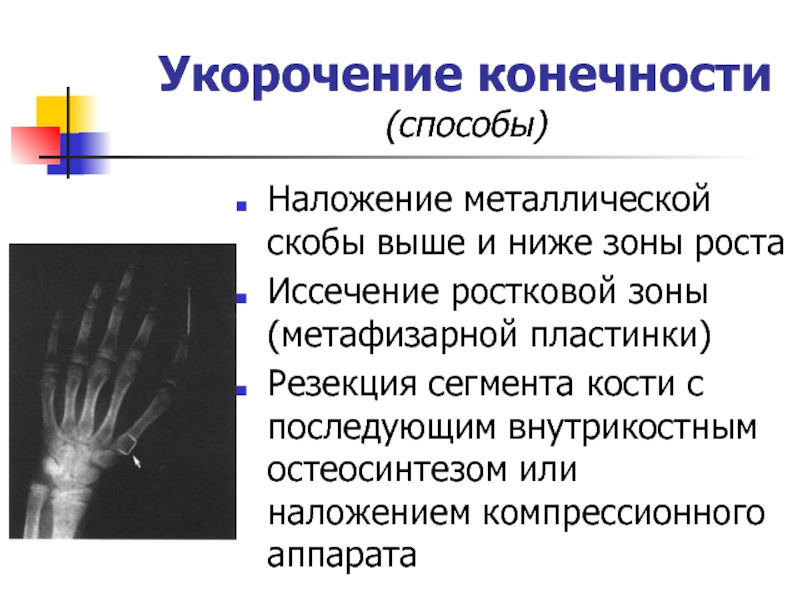
- 17. Укорочение конечности (способы)Наложение металлической скобы выше и
- 18. Остеосинтезэто хирургическая репозиция костных отломков при помощи
- 19. Материалы для остеосинтеза В качестве
- 20. Классификация методов остеосинтеза По времени постановки: первичные;отсроченные.По способу введения фиксаторов: Наружный чрескожный компрессионно-дистракционный остеосинтез Погружной остеосинтез
- 21. Наружный чрескожный компрессионно-дистракционный остеосинтез выполняется
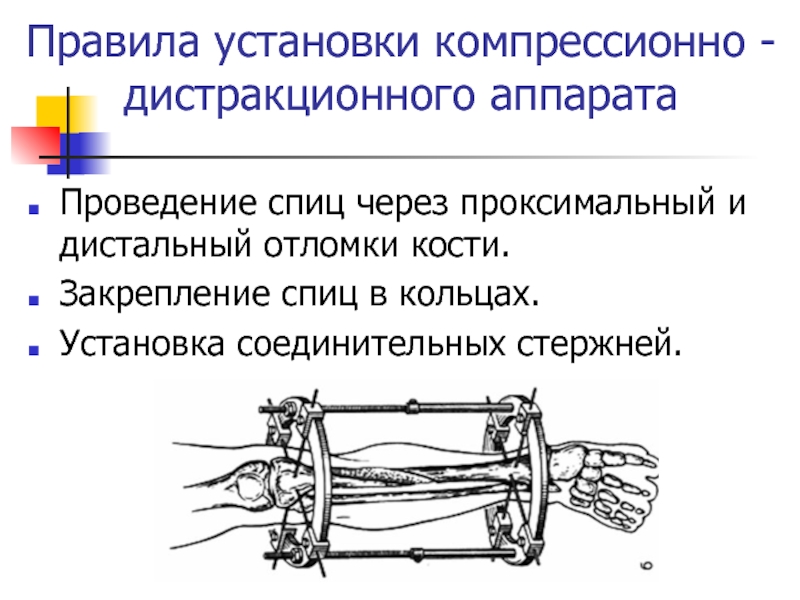
- 22. Правила установки компрессионно - дистракционного аппаратаПроведение спиц
- 23. Погружной остеосинтез — это оперативное введение фиксатора
- 24. Внутрикостный остеосинтез может быть: - закрытым
- 25. Накостный остеосинтезпроизводят с помощью фиксаторов-пластин различной толщины
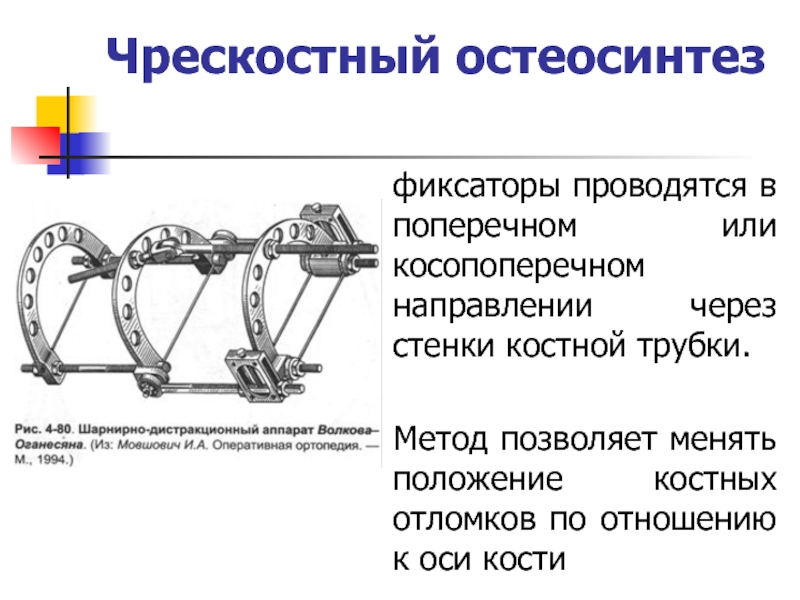
- 26. Чрескостный остеосинтез фиксаторы проводятся в поперечном или
- 27. Протезирование тазобедренного суставаИстория протезирования: Впервые протез был предложен
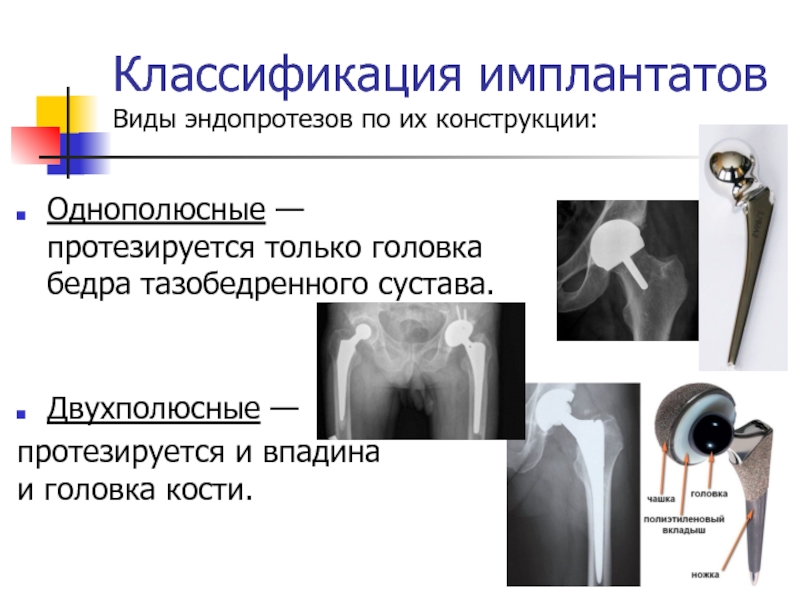
- 28. Классификация имплантатов Виды эндопротезов по их конструкции:Однополюсные —
- 29. Чашка эндопротеза. Это та часть, которая должна замещать
- 30. Способы фиксации эндопротеза Бесцементная фиксация. Энтопротез имеет
- 31. Этапы операции при переломе в области шейки
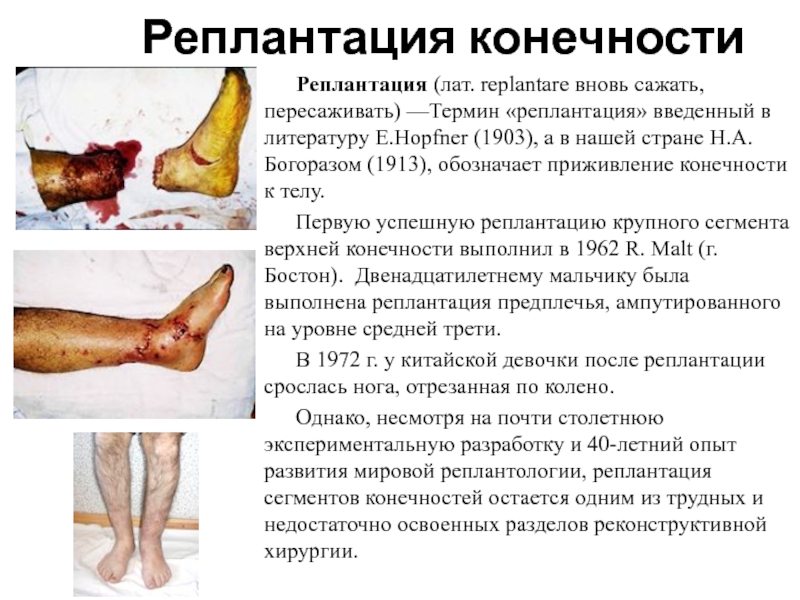
- 32. Реплантация конечностиРеплантация (лат. replantare вновь сажать, пересаживать) —Термин
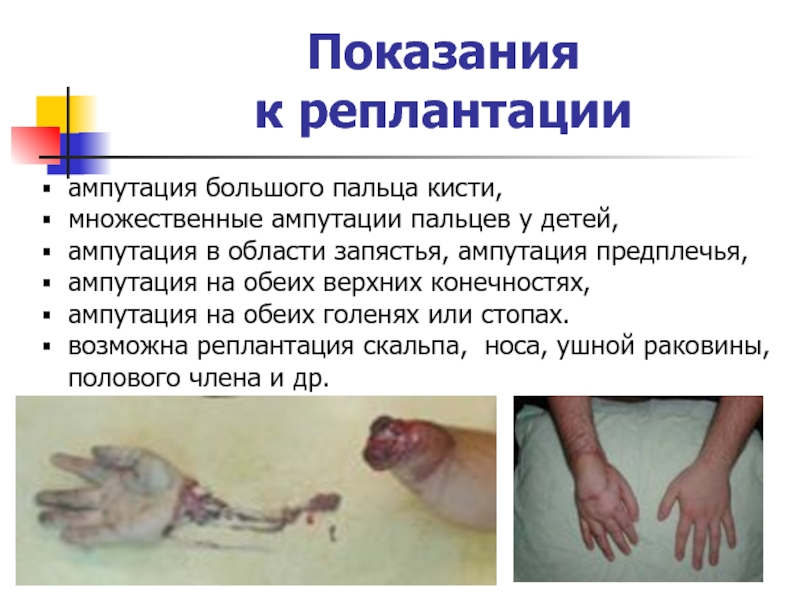
- 33. Показания к реплантацииампутация большого пальца кисти,множественные
- 34. Противопоказания к реплантации тяжелое общее состояние старческий
- 35. Сохранение ампутатов Методом консервации тканей является охлаждение
- 36. способ упаковки ампутатаДвухпакетный (один полиэтиленовый пакет вложен в другой)Трёхпакетный (полиэтиленовые пакеты вложены друг в друга)
- 37. Продолжительность сохранения жизнеспособности отчлененного сегментаПри t°
- 38. Этапы реплантации (2 основных этапа) ПОДГОТОВИТЕЛЬНЫЙ. Заключается
- 39. ПРИНЦИПЫ АМПУТАЦИЙ И ЭКЗАРТИКУЛЯЦИЙОсобенности ампутаций, плеча, предплечья, пальцев кисти, бедра, голени и стопы
- 40. Во время Отечественной войны 1812 года
- 41. Ампутация (Amputo) – (отрезаю) - усечение конечности
- 42. ПРИНЦИПЫ АМПУТАЦИЙ 1. Выбрать уровень отсечения конечности.
- 43. Оснащение для ампутаций Артериальный жгут (не у
- 44. ИНСТРУМЕНТАРИЙ ДЛЯ ОПЕРАЦИЙ
- 45. 1
- 46. П И Л Ы Дуговая Листовая
- 47. Слайд 47
- 48. Слайд 48
- 49. Правила выкраивания кожного лоскута, рассечение мягких тканей
- 50. по составу лоскут бывает:Кожнофасциопластический (используется чаще)КожнофасциомышечнопластическийТендопластический
- 51. Рассечение мягких тканей. а) круговой (циркулярный) -
- 52. Круговой вид рассечения тканейможет быть:гильотинным - пересечение
- 53. Лоскутный вид рассечения тканей при ампутацияхпо количеству
- 54. Обработка сосудов.Перевязку основных магистральных сосудов конечности производят
- 55. Обработка нервовВыполняют блокаду нерва раствором 1-2%
- 56. Обработка кости и надкостницы. апериостальный способ периостальный способ субпериостальный способ
- 57. апериостальный способ (у взрослых)
- 58. Периостальный способобнажается только та часть кости, которая перепиливается (способ ампутации у детей)
- 59. субпериостальный способ Выполняется у детей чтобы сохранить
- 60. АМПУТАЦИЯ НИЖНЕЙ КОНЕЧНОСТИа — циркулярный разрез кожи,
- 61. Ампутация бедра двухлоскутным кожно-фасциальным способом.а — схема
- 62. Костнопластическая ампутация бедра по Гритти —
- 63. Ампутация плеча в нижней трети Двухлоскутный разрез
- 64. Ампутация предплечья в нижней трети способом
- 65. Ампутации и вычленения пальцев кисти. а —
- 66. Экзартикуляция ногтевой фаланги.а — линия разрезов кожи, б и в — выкраивание ладонного лоскута
- 67. Экзартикуляция фаланг пальцевЭкзартикуляция I
- 68. Двулоскутная фасциопластическая ампутация голени а — намечены
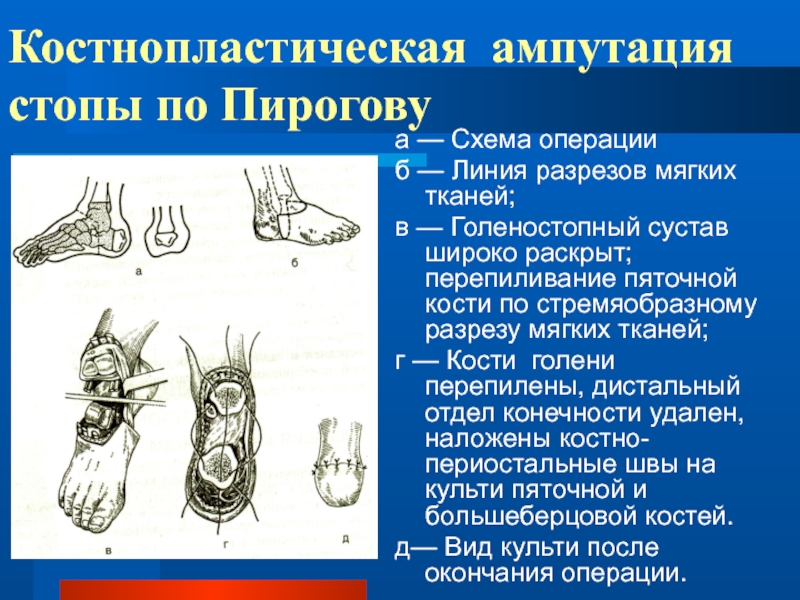
- 69. Костнопластическая ампутация стопы по Пироговуа — Схема
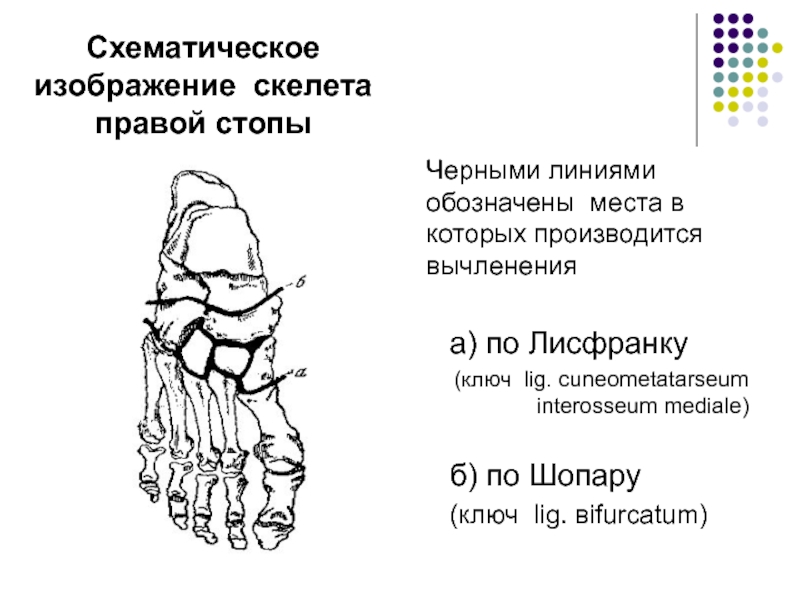
- 70. Схематическое изображение скелета правой стопыЧерными линиями обозначены
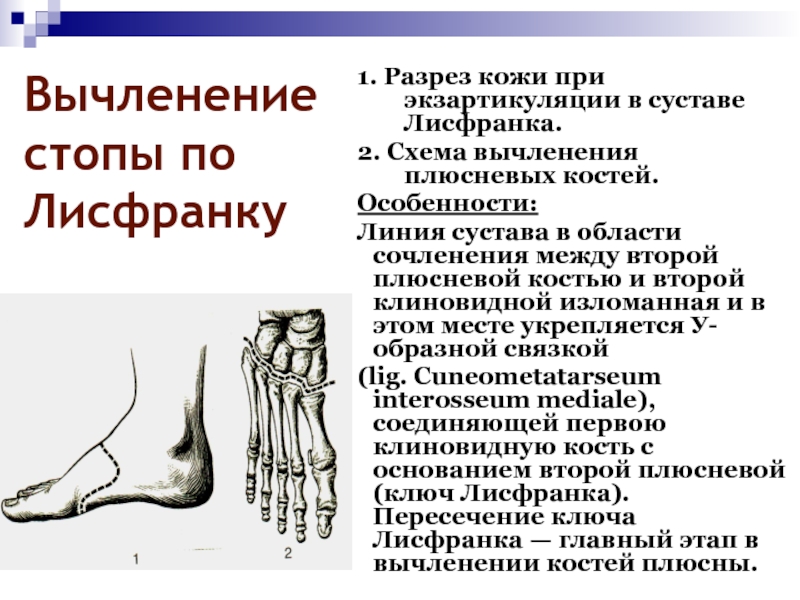
- 71. Вычленение стопы по Лисфранку1. Разрез кожи при
- 72. Пункции суставов Цель:выяснения характера содержимого полости сустава (экссудат,
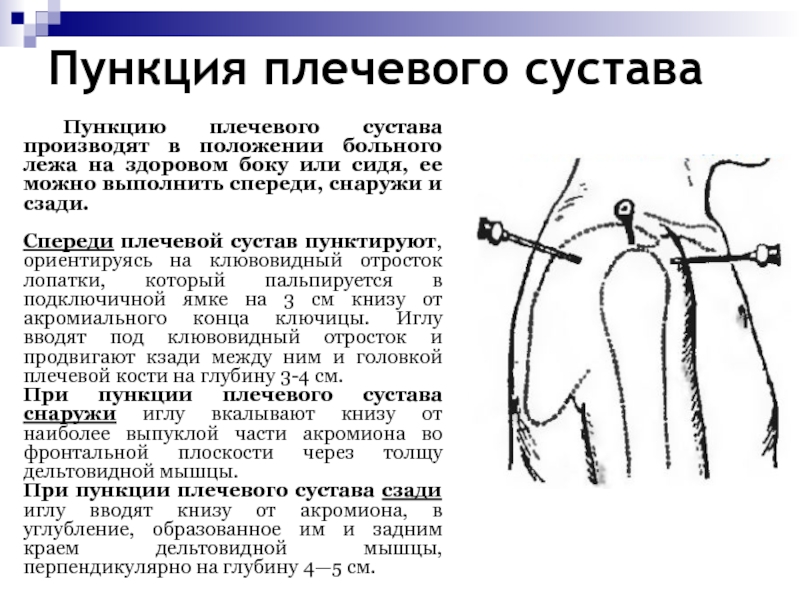
- 73. Пункция плечевого сустава Пункцию плечевого сустава производят в
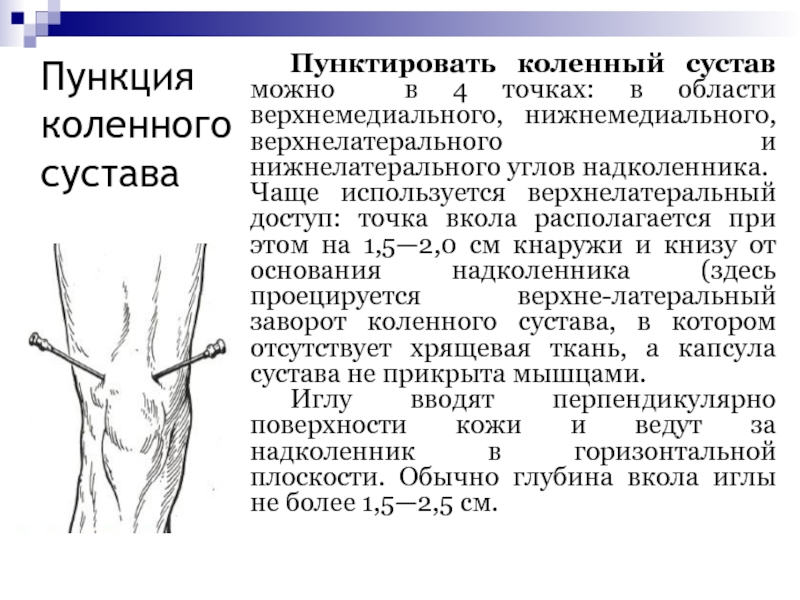
- 74. Пункция коленного сустава Пунктировать коленный сустав можно в
- 75. Виды операций на суставах Артротомия - это вскрытие
- 76. Виды операций на суставах Артропластика – операция, направленная
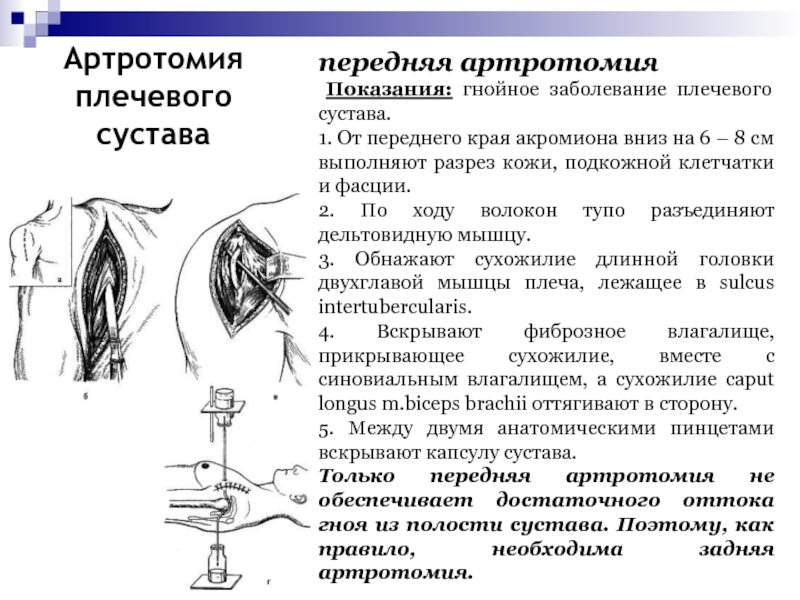
- 77. Артротомия плечевого суставапередняя артротомия Показания: гнойное заболевание
- 78. Задняя артротомия плечевого суставаЧерез выполненный передний разрез
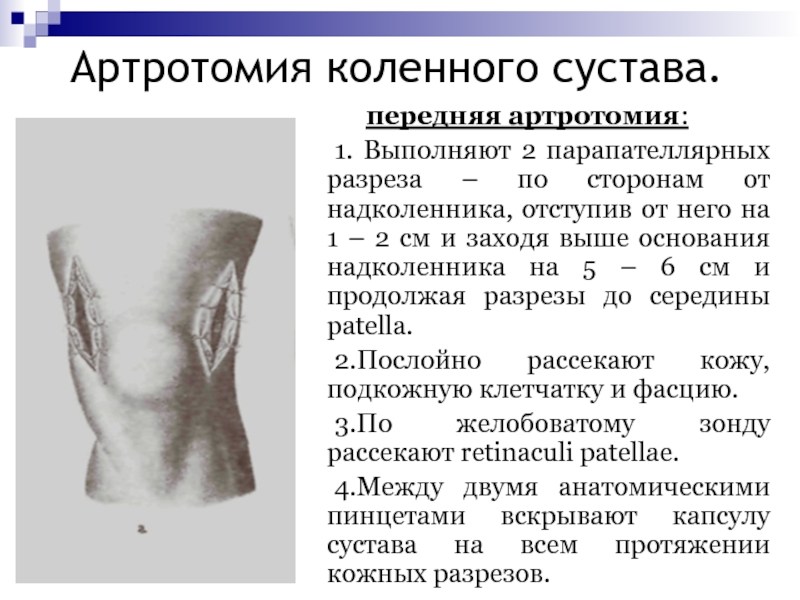
- 79. Артротомия коленного сустава. передняя артротомия:1. Выполняют 2
- 80. Задняя артротомия коленного сустава Из медиального парапателлярного
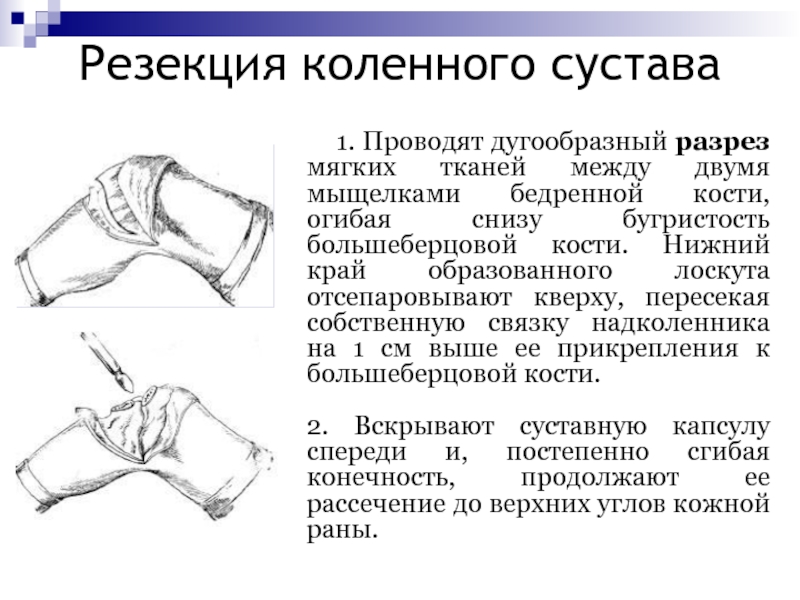
- 81. Резекция коленного сустава 1. Проводят
- 82. Резекция коленного сустава 3. Для расширения доступа
- 83. Резекция коленного сустава 5. Узловыми кетгутовыми швами
- 84. Резекция плечевого сустава 1.
- 85. Резекция плечевого сустава (продолжение) 5. Вывихивают
- 86. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1ОПЕРАЦИИ НА КОСТЯХ ОСТЕОТОМИЯ И ОСТЕОСИНТЕЗ. РЕПЛАНТАЦИЯ КОНЕЧНОСТЕЙ. ПРОТЕЗИРОВАНИЕ ТАЗОБЕДРЕННОГО СУСТАВА
Слайд 2ПЛЕЧЕВАЯ КОСТЬ.
Различают переломы:
проксимального конца
диафиза
дистального конца плечевой кости
Слайд 4ПОЛОЖЕНИЕ И СМЕЩЕНИЕ
ОТЛОМКОВ ПРИ ПЕРЕЛОМАХ
ПЛЕЧЕВОЙ КОСТИ.
зависит от места
перелома и может быть:
На уровне хирургической шейки
На уровне диафиза выше
дельтовид-ной бугристости
(Место прикрепления дельтовидной мышцы)
3. На уровне диафиза ниже дельтовид-
ной бугристости.
4. Надмыщелковый перелом
Слайд 5Переломы дистального конца плечевой кости
делятся на:
Надмыщелковые
(При надмыщелковых переломах дистальный отломок
смещается назад и вверх под действием трехглавой мышцы)
Чрезмыщелковые
Т и V
– образныеИзолированные переломы мыщелков
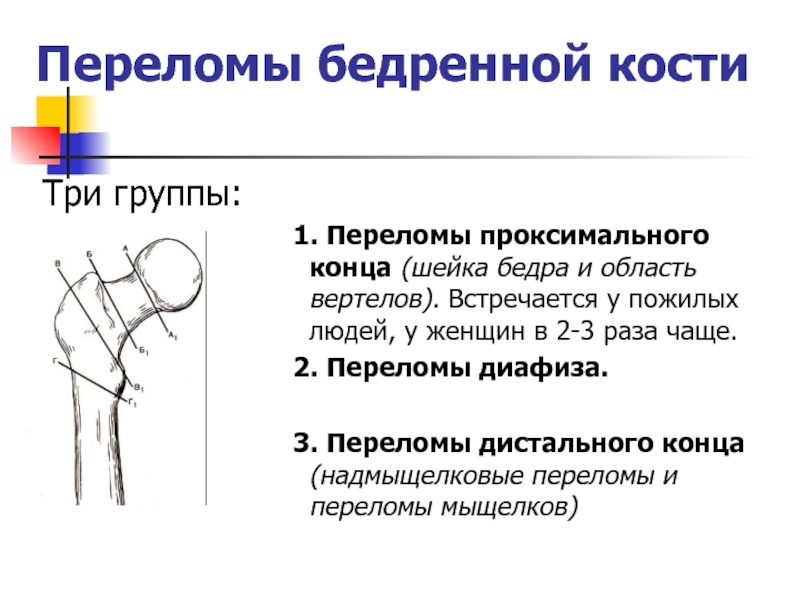
Слайд 6Переломы бедренной кости
Три группы:
1. Переломы проксимального конца (шейка бедра и
область вертелов). Встречается у пожилых людей, у женщин в 2-3
раза чаще.2. Переломы диафиза.
3. Переломы дистального конца (надмыщелковые переломы и переломы мыщелков)
Слайд 7Переломы проксимального конца (шейка бедра и область вертелов).
A A1 —
субкапитальные
Б Б1 — чресшеечные (трансцервикальные)
B B1 — межвертельные
Г
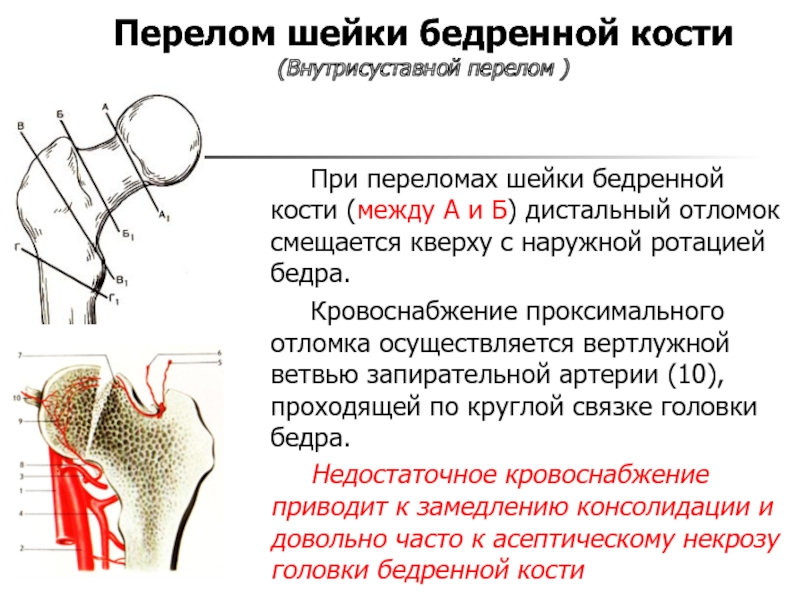
Г1 — чрезвертельные.Слайд 8Перелом шейки бедренной кости
(Внутрисуставной перелом )
При переломах шейки бедренной
кости (между А и Б) дистальный отломок смещается кверху с
наружной ротацией бедра.Кровоснабжение проксимального отломка осуществляется вертлужной ветвью запирательной артерии (10), проходящей по круглой связке головки бедра.
Недостаточное кровоснабжение приводит к замедлению консолидации и довольно часто к асептическому некрозу головки бедренной кости
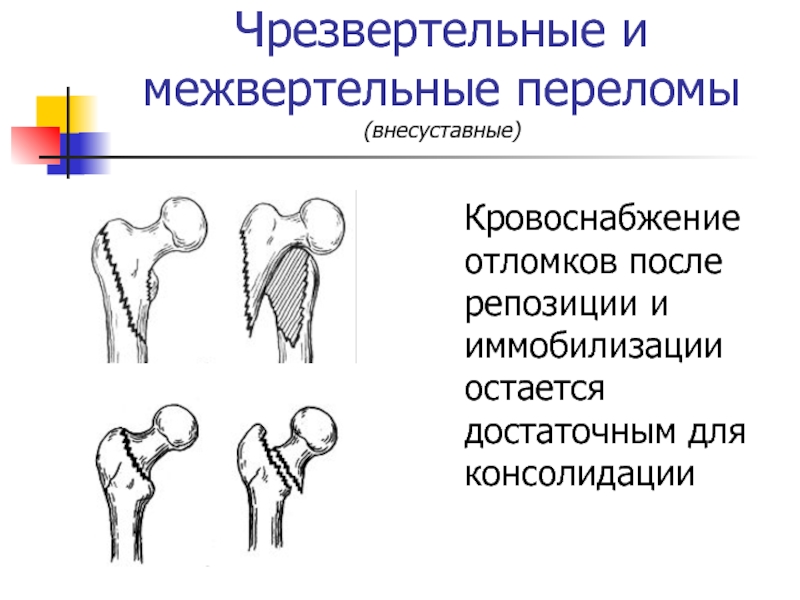
Слайд 9Чрезвертельные и межвертельные переломы
(внесуставные)
Кровоснабжение отломков после репозиции и иммобилизации остается
достаточным для консолидации
Слайд 10Переломы диафиза бедренной кости
Могут быть в:
Верхней трети
Средней трети
Нижней трети
Чем ниже
уровень перелома, тем больше приводящих мышц противостоят тяге подвздошно-поясничной мышцы
и тем менее смещениеСлайд 11Остеотомия -
ортопедическая операция применяемая для:
для лечения неправильно сросшихся переломов
исправления
деформаций конечностей
удлинения или укорочения конечности
удаления части кости и
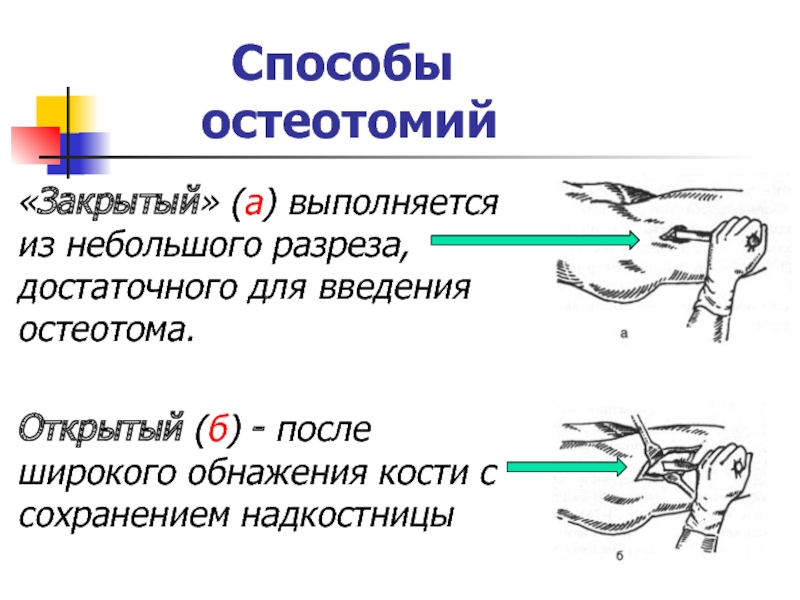
получения трансплантата. Слайд 12Способы
остеотомий
«Закрытый» (а) выполняется
из небольшого разреза, достаточного для введения
остеотома.Открытый (б) - после широкого обнажения кости с сохранением надкостницы
Слайд 13Формы остеотомий
поперечная
косая (в различных плоскостях)
Z-образная
овальная
фигурная
линейная
угловая
Слайд 14остеотомии применяемые для удлинения конечности
Выделяют две группы:
1. С использованием
сегментарной остеотомии (по Богоразу).
2. С использованием аппаратов компрессионно-дистракционного остеосинтеза (аппарата
Илизарова и др.)Слайд 15Удлинение конечности (способ Богораза)
1. Осуществляют доступ к кости
2. Выполняют множественную
поднадкостничную сегментарную косую остеотомию
3. Сегменты кости располагают на расстоянии 2
см друг от друга в косом направлении4. Накладывают скелетное вытяжение или выполняют внутрикостный остеосинтез металлическим штифтом.
Слайд 16Удлинение конечности при помощи аппарата Илизарова
- Выполняют косую остеотомию.
- В
дистальный и проксимальный концы костей проводят спицы и фиксируют в
кольцах аппарата Илизарова.- Конечность удлиняют на 3-4 см с последующим наложением еще 2 колец для удержания отломков
Слайд 17Укорочение конечности
(способы)
Наложение металлической скобы выше и ниже зоны роста
Иссечение ростковой
зоны (метафизарной пластинки)
Резекция сегмента кости с последующим внутрикостным остеосинтезом или
наложением компрессионного аппаратаСлайд 18Остеосинтез
это хирургическая репозиция костных отломков при помощи фиксирующих конструкций, обеспечивающих
длительное устранение их подвижности с сохранением функциональной оси сегмента и
стабилизации зоны перелома до полного сращения.Слайд 19 Материалы для остеосинтеза
В качестве фиксаторов используются пластины,
штифты, гвозди, шурупы, винты, спицы и т.д.).
изготовляются
из материалов обладающих биологической, химической и физической инертностью.Слайд 20Классификация методов остеосинтеза
По времени постановки:
первичные;
отсроченные.
По способу введения фиксаторов:
Наружный
чрескожный компрессионно-дистракционный остеосинтез
Погружной остеосинтез
Слайд 21
Наружный чрескожный компрессионно-дистракционный остеосинтез
выполняется при помощи компрессионно-дистракционных аппаратов (Илизарова,
Гудушаури, Волкова-Оганесяна, Ткаченко, Акулича и др.).
Дает возможность не обнажать
зону перелома, а больному ходить с полной нагрузкой на нижнюю конечность, без рисков смещения отломков, также не нужна гипсовая иммобилизация. Слайд 22Правила установки компрессионно - дистракционного аппарата
Проведение спиц через проксимальный и
дистальный отломки кости.
Закрепление спиц в кольцах.
Установка соединительных стержней.
Слайд 23Погружной остеосинтез
— это оперативное введение фиксатора кости непосредственно в зону
перелома.
В зависимости от расположения фиксатора по отношению к кости
бывает: внутрикостным (интрамедуллярным),
накостным (экстрамедуллярный);
чрескостным.
для внутрикостного остеосинтеза используют различные виды стержней (гвозди, штифты)
для накостного — различные пластинки с винтами, шурупами
для чрескостного — винты, спицы. Нередко, возможно, сочетание этих видов остеосинтеза.
Слайд 24Внутрикостный остеосинтез
может быть: - закрытым
- открытым
При закрытом
- после сопоставления отломков по проводнику через небольшой разрез вдали
от места перелома вводят под рентген-контролем фиксатор.При открытом - зону перелома обнажают, отломки репонируют и в костный канал сломанной кости вводят фиксатор.
Слайд 25Накостный остеосинтез
производят с помощью фиксаторов-пластин различной толщины и формы, соединяемые
с костью при помощи шурупов и винтов.
Иногда при накостном
остеосинтезе в качестве фиксаторов возможно применение металлической проволоки, лент, колец и полуколец.Слайд 26Чрескостный остеосинтез
фиксаторы проводятся в поперечном или косопоперечном направлении через стенки
костной трубки.
Метод позволяет менять положение костных отломков по отношению к
оси костиСлайд 27Протезирование тазобедренного сустава
История протезирования:
Впервые протез был предложен в 1952 году.
Изготавливался он из металлического штифта с наложенным на него прототипом
головки из акрилата.Следующим этапом в развитии эндопротезирования, и артропластики в целом, было замещение головки бедра вместе с вертлужной впадиной металлическими имплантами.
Слайд 28Классификация имплантатов
Виды эндопротезов по их конструкции:
Однополюсные — протезируется только головка бедра
тазобедренного сустава.
Двухполюсные —
протезируется и впадина и головка кости.
Слайд 29Чашка эндопротеза. Это та часть, которая должна замещать вертлужную впадину тазовых
костей. Изготавливают из керамики. Но существуют чашки из полимерных материалов;
Головка
протеза. Она представляет собой металлическую шарообразную деталь, покрытую полимером. Имитирует головку бедренной костиНожка протеза. Замещает шейку и верхнюю треть бедренной кости. Изготавливается исключительно из металла, поскольку испытывает самые большие нагрузки по сравнению с другими частями эндопротеза.
Компоненты эндопротеза
Слайд 30Способы фиксации эндопротеза
Бесцементная фиксация. Энтопротез имеет на поверхности множество
мелких выступов, углублений, неровностей и отверстий. Костная ткань прорастает в
них и протезированная кость становится единым комплексом с эндопротезом;Фиксация эндопротеза при помощи цемента – специального биологического клея, который после застывания будет прочно соединять костные ткани с структурами эндопротеза;
Гибридная или смешанная фиксация. Предполагает сочетание цементного и бесцементного способов. При этом ножка фиксируется в бедренной кости при помощи цемента, а чашка ввинчивается в вертлужную впадину.
Слайд 31Этапы операции при переломе в области шейки бедренной кости
1. Положение
на операционном столе:- лежа на здоровом боку.
2. Доступ: задний разрез
к тазобедренному суставу.3. Пересекаются наружные вращающие мышцы на расстоянии 10 мм от межвертельного гребня. Обнажают край суставной впадины и суставную капсулу. Рассекают капсулу.
4. Ногу, согнутую в колене, приводят к туловищу и сильно вращают внутрь. Извлекают из суставной впадины головку бедра.
5. Определяют размер протеза путем измерения наибольшего диаметра извлеченной головки бедра.
6. Отступив от малого вертела, оставляют приблизительно 10 мм шейки бедра. Перепил выполняют под углом в 450.
7. При помощи распатора подготавливается костномозговой канал для ствола протеза.
8. Ставят протез на свое место. На 5 сутки разрешается сидеть. При использовании цемента ходить разрешается уже после заживления раны.
Слайд 32Реплантация конечности
Реплантация (лат. replantare вновь сажать, пересаживать) —Термин «реплантация» введенный в
литературу Е.Hopfner (1903), а в нашей стране Н.А.Богоразом (1913), обозначает
приживление конечности к телу.Первую успешную реплантацию крупного сегмента верхней конечности выполнил в 1962 R. Malt (г.Бостон). Двенадцатилетнему мальчику была выполнена реплантация предплечья, ампутированного на уровне средней трети.
В 1972 г. у китайской девочки после реплантации срослась нога, отрезанная по колено.
Однако, несмотря на почти столетнюю экспериментальную разработку и 40-летний опыт развития мировой реплантологии, реплантация сегментов конечностей остается одним из трудных и недостаточно освоенных разделов реконструктивной хирургии.
Слайд 33Показания
к реплантации
ампутация большого пальца кисти,
множественные ампутации пальцев у детей,
ампутация в области запястья, ампутация предплечья,
ампутация на обеих верхних
конечностях, ампутация на обеих голенях или стопах.
возможна реплантация скальпа, носа, ушной раковины, полового члена и др.
Слайд 34Противопоказания к реплантации
тяжелое общее состояние
старческий возраст
критический срок с
момента ампутации до поступления в больницу
Наличие других тяжелых повреждений
(множественная сочетанная травма), требующих срочного хирургического вмешательства и существенно утяжеляющих общее состояние больного. Обширное размозжение тканей отчленённого сегмента.
Слайд 35Сохранение ампутатов
Методом консервации тканей является охлаждение до +40С.
Используют лёд или снег.
Холодом воздействуют на всю поверхность отчленённого
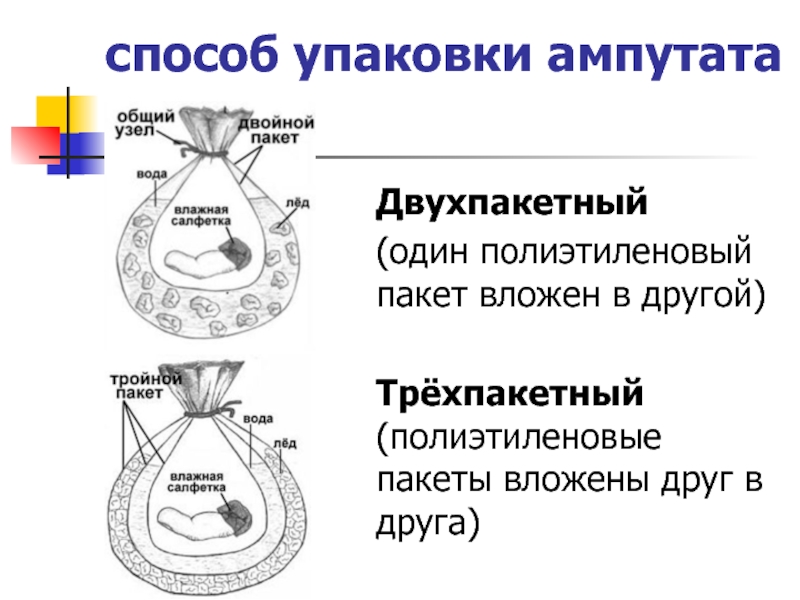
сегмента, не допуская прямого контакта со льдом во избежание оледенения тканей. Слайд 36способ упаковки ампутата
Двухпакетный
(один полиэтиленовый пакет вложен в другой)
Трёхпакетный (полиэтиленовые
пакеты вложены друг в друга)
Слайд 37Продолжительность сохранения жизнеспособности
отчлененного сегмента
При t° до + 4° в
часах:
Пальцы - 16
Кисть - 12
Предплечье - 6
Плечо - 6
Стопа - 6
Голень - 6
Бедро - 6
При t° более + 4°
Пальцы - 8 Кисть - 6 Предплечье - 4 Плечо - 4 Стопа - 4 Голень - 4 Бедро – 4
Слайд 38Этапы реплантации
(2 основных этапа)
ПОДГОТОВИТЕЛЬНЫЙ. Заключается в механической обработке кожных
покровов и раны путем обильного промывания антисептиками, регионарной перфузии сохраняемой
на холоде отделенной конечности многокомпонентным раствором (позволяющей удалить тромбы, добиться сосудорасширяющего эффекта, уменьшить метаболический ацидоз тканей и обеспечить временную фармакологическую защиту от повреждающего действия), ревизии ран культи и отделенного сегмента.ВОССТАНОВИТЕЛЬНЫЙ – скрепление костных фрагментов (остеосинтез); анастомозирование или аутопластина магистральных сосудов; сшивание нервов; соединение сухожилий и мышц; восстановление кожных покровов.
Слайд 39ПРИНЦИПЫ АМПУТАЦИЙ
И ЭКЗАРТИКУЛЯЦИЙ
Особенности ампутаций, плеча, предплечья, пальцев кисти, бедра,
голени и стопы
Слайд 40 Во время Отечественной войны 1812 года личный врач Наполеона
Ларрей только в ходе Бородинского сражения за одну ночь сделал
200 ампутаций. (12ч (720мин) : 200=3,6 мин.)Всего Ларреем было выполнено столько ампутаций, что послужило причиной появления фразы о том, что Ларрей “обезножил Францию”.
Слайд 41
Ампутация (Amputo) – (отрезаю) - усечение конечности на том или
ином уровне на протяжении кости или костей.
Экзартикуляция - вычленение
конечности в суставе.Экстирпация - полное вычленение (удаление) конечности (органа).
Слайд 42ПРИНЦИПЫ АМПУТАЦИЙ
1. Выбрать уровень отсечения конечности.
2. Надежно перевязать
сосуды и правильно обработать нервы.
3. Правильно произвести обработку кости.
4. Обеспечить дистальный конец культи запасом мягких тканей.
у молодого растущего организма необходимо бороться за каждый сантиметр конечности.
Слайд 43Оснащение для ампутаций
Артериальный жгут (не у сосудистых больных!!!), скальпель, два
хирургических пинцета, крючки Фарабефа (или малые 3-х зубые), зажимы, ампутационный
нож, ретрактор или его марлевые заменители – linteum fissum et bifissum, распатор, пила (листовая, дуговая или проволочная), долото, рашпиль (грубый напильник для стачивания края кости), острое лезвие бритвы, зажатое в зажим (для нерва), шприц с новокаином и спиртом (для блокады нерва), толстая кетгутовая нить для нерва, иглодержатели, иглы, нити.Слайд 44 ИНСТРУМЕНТАРИЙ ДЛЯ ОПЕРАЦИЙ НА КОСТЯХ
КОНЕЧНОСТЕЙ.
1,2,3 –
большой, средний и малый ампутационные ножи; 4 - распатор прямой и изогнутый;
5,6 ретракторы;
7 – linteum fissum et bifissum и их применение при ампутации предплечья
1 2 3
Слайд 45 1
2 3 4 5
6 7 8 9 10 11 1 — молоток металлический, 2 — долото плоское, 3 — напильник,
4, 5, 6 — долота желобоватые различного калибра и формы,
7, 8 — распаторы Фарабефа, 9 — острая ложка Фолькмана, 10 — ложечка Брунса, 11— кусачки Люэра изогнутые, 12 — резекционный нож (малый)
13 — щипцы Листона,
Слайд 47
Оперативный прием
1.
Обработка операционного поля
2. Выкраивание кожно-подкожно- апоневротических лоскутов
3. Рассечение мышц ножом
(в последнюю очередь c медиальной стороны, где располагается основной сосудисто-нервный пучок). Раздельная перевязка элементов сосудисто-нервного пучка4. Обработка надкостницы
5. Перепиливание кости
Слайд 48
(продолжение)
6. Обработка костного опила. При ампутациях
голени необходимо спилить бугристость большеберцовой кости. При ампутации с пересечением непарных костей малоберцовая кость перепиливается выше большеберцовой, лучевая выше локтевой из-за неравномерного роста.7. Обработка седалищного нерва
8. Ревизия культи, иссечение нежизнеспособных мышц, на голени всегда – камбаловидной (m.soleus) мышцы, гемостаз прошивными лигатурами
9. Шов на мышцы (кроме тяжелой ишемии, огнестрельной раны, анаэробной инфекции)
10. Шов апоневроза и кожи
Слайд 49Правила выкраивания кожного лоскута, рассечение мягких тканей и формирование культи
при ампутациях
Запас кожи делают такой длины, чтобы края её можно
было соединить без чрезмерного натяженияМышцы должны быть пересечены ровно и гладко.
Мышцы антагонисты сшиваются над опилом кости.
Швы с кожи снимают на 12-14 день.
Рубец должен располагаться на неопорной поверхности
Слайд 50по составу лоскут бывает:
Кожнофасциопластический
(используется чаще)
Кожнофасциомышечнопластический
Тендопластический
(напр., ампутация голени)
Костнопластический
(ампутация голени по Пирогову,
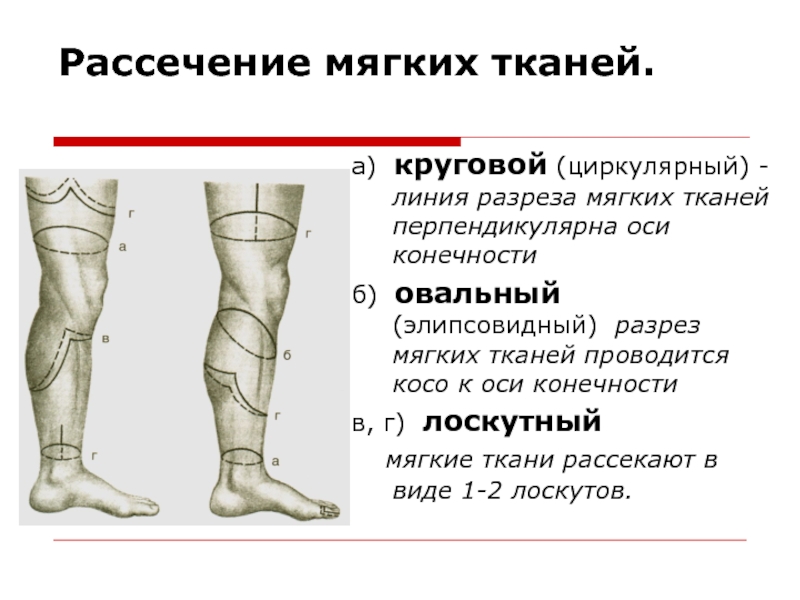
по Биру, ампутация бедра по Гритти-Шимановскому-Альбрехту)Слайд 51Рассечение мягких тканей.
а) круговой (циркулярный) - линия разреза мягких тканей
перпендикулярна оси конечности
б) овальный (элипсовидный) разрез мягких тканей проводится косо
к оси конечностив, г) лоскутный
мягкие ткани рассекают в виде 1-2 лоскутов.
Слайд 52Круговой вид рассечения тканей
может быть:
гильотинным - пересечение всех тканей, включая
кость, проводится на одном уровне
одномоментный - пересечение всех мягких тканей
на одном уровне, а кость перепиливается выше, после оттягивания мягких тканейдвухмоментный - пересечение кожно-жирового фасциального лоскута в один момент, а мышц после оттягивания кожи кверху - во второй
трехмоментный - предусматривает рассечение кожно-жирового фасциального слоя (1 момент), слоя поверхностных мышц (2 момент), слоя глубоких мышц (3 момент). Пример: ампутация бедра по Н.И. Пирогову)
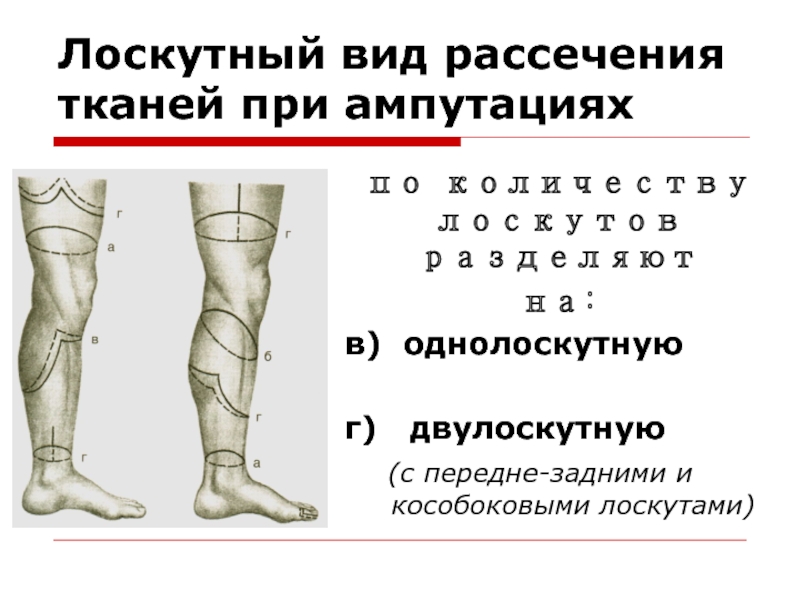
Слайд 53Лоскутный вид рассечения тканей при ампутациях
по количеству лоскутов разделяют
на:
в) однолоскутную
г) двулоскутную
(с передне-задними и
кособоковыми лоскутами)Слайд 54Обработка сосудов.
Перевязку основных магистральных сосудов конечности производят на расстоянии 1,5
- 2 см проксимально от места пересеченного конца кости.
При ампутации
без жгута основные артериальные стволы предварительно перевязываются на протяжении. Артерию и вену разделяют и легируют отдельно.
На артерию накладывают две лигатуры:
- первую дистально с прошиванием,
- вторую проксимально без прошивания для предотвращения соскальзывания лигатуры.
Мелкие сосуды перевязывают после снятия жгута, когда они начинают кровоточить.
Слайд 55Обработка нервов
Выполняют блокаду нерва раствором
1-2% новокаина.
Пересекают нерв
на 4-6 см выше общего уровня. (Нельзя резко вытягивать нерв,
т.к. нарушается его кровоснабжение)Крупные нервные стволы пересекают только лезвием бритвы.
Отсекают одним взмахом, а не пилящими движениями.
Перевязка сосудов нерва только кетгутом.
Слайд 56Обработка кости и надкостницы.
апериостальный способ
периостальный
способ
субпериостальный способ
Слайд 57апериостальный способ (у взрослых) (предложен в 1901 немецким хирургом
Бунге
и представлен в современной модификации)
Циркулярно надрезают надкостницу, отслаивают и
сдвигают дистально на 0,3 -0,5 см ниже предполагаемого распила костиОстрые края кости после распила обрабатывают кусачками или напильником.
Осложнения: может возникнуть краевой остеомиелит, с образованием секвестров и остеофитов вследствие недостаточного кровоснабжения
Слайд 58Периостальный способ
обнажается только та часть кости, которая перепиливается
(способ ампутации
у детей)
Слайд 59субпериостальный способ Выполняется у детей чтобы сохранить рост культи.
Из надкостницы
выкраивают лоскут.
Откидывают его кверху.
Перепиливают кость у его основания.
Острые края
кости после распила обрабатывают напильником.Прикрывают опил кости лоскутом из надкостницы
Слайд 60АМПУТАЦИЯ НИЖНЕЙ КОНЕЧНОСТИ
а — циркулярный разрез кожи, подкожной клетчатки и
фасции;
б — разрез мышц до кости по краю
сократившейся кожи;в — повторный разрез мышц до кости по краю сократившейся и оттянутой кожи
Конусокруговая трехмоментная ампутация по Н. И. Пирогову
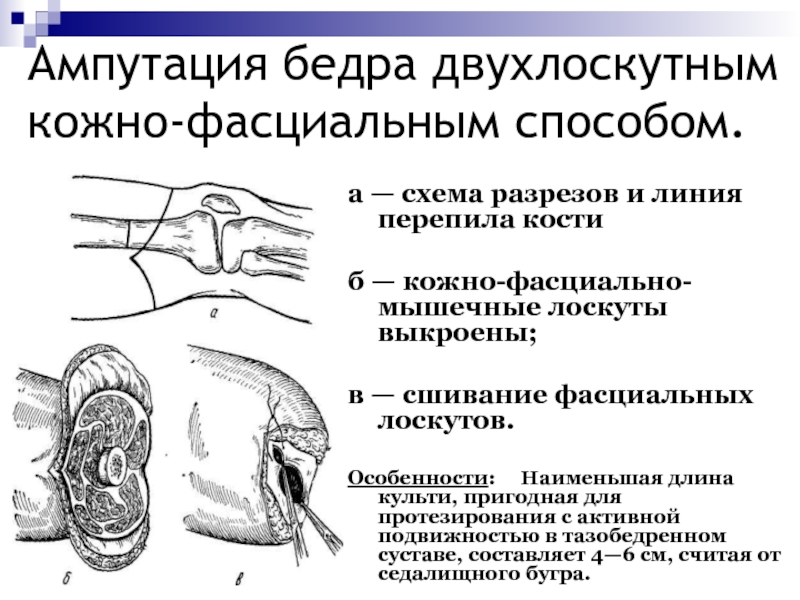
Слайд 61Ампутация бедра двухлоскутным кожно-фасциальным способом.
а — схема разрезов и линия
перепила кости
б — кожно-фасциально-мышечные лоскуты выкроены;
в — сшивание фасциальных
лоскутов.Особенности: Наименьшая длина культи, пригодная для протезирования с активной подвижностью в тазобедренном суставе, составляет 4—6 см, считая от седалищного бугра.
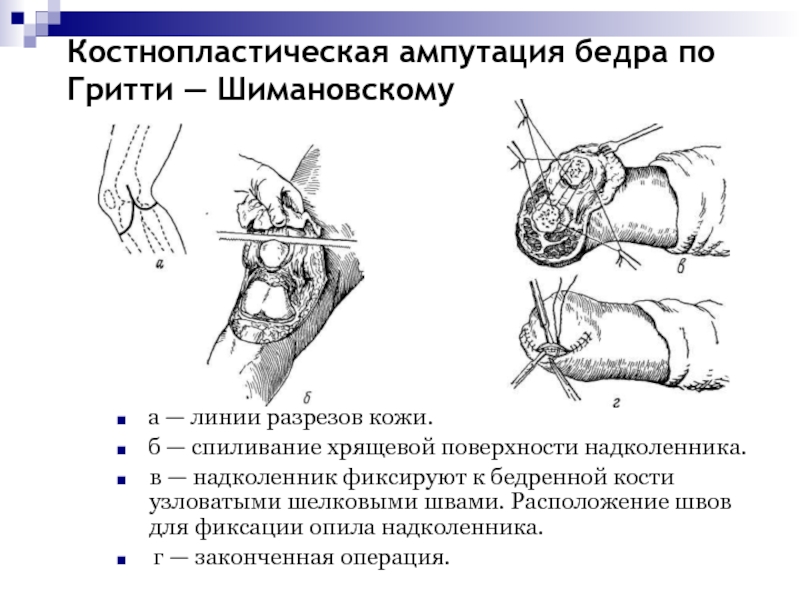
Слайд 62Костнопластическая ампутация бедра по
Гритти — Шимановскому
а — линии разрезов
кожи.
б — спиливание хрящевой поверхности надколенника.
в — надколенник фиксируют
к бедренной кости узловатыми шелковыми швами. Расположение швов для фиксации опила надколенника. г — законченная операция.
Слайд 63Ампутация плеча в нижней трети
Двухлоскутный разрез на границе средней
и нижней трети плеча у локтевой ямки.
Кожно-фасциальные лоскуты оттягивают кверху.
Мышцы пересекают на 3—4 см ниже предполагаемого опила плеча,
Перевязывают плечевую артерию и вены.
Обрабатывают нервы.
Перепиливают кость.
Кость обрабатывают по апериостальному методу.
Фасции сшивают узловыми швами.
Зашивают кожу, рану дренируют
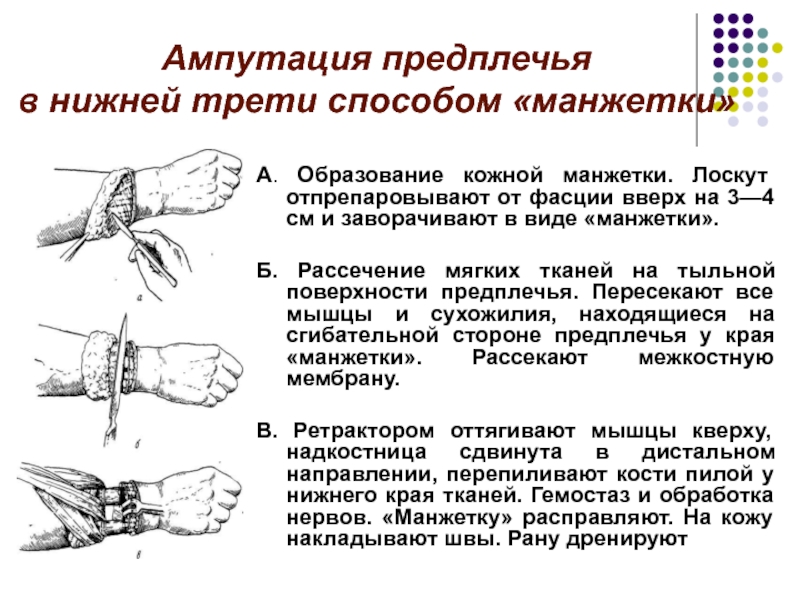
Слайд 64Ампутация предплечья
в нижней трети способом «манжетки»
А. Образование кожной манжетки.
Лоскут отпрепаровывают от фасции вверх на 3—4 см и заворачивают
в виде «манжетки».Б. Рассечение мягких тканей на тыльной поверхности предплечья. Пересекают все мышцы и сухожилия, находящиеся на сгибательной стороне предплечья у края «манжетки». Рассекают межкостную мембрану.
В. Ретрактором оттягивают мышцы кверху, надкостница сдвинута в дистальном направлении, перепиливают кости пилой у нижнего края тканей. Гемостаз и обработка нервов. «Манжетку» расправляют. На кожу накладывают швы. Рану дренируют
Слайд 65Ампутации и вычленения пальцев кисти.
а — образование тыльного
короткого и ладонного длинного лоскутов
б — ампутационная культя
ногтевой фаланги
Ампутация на протяжении ногтевой фаланги кисти.
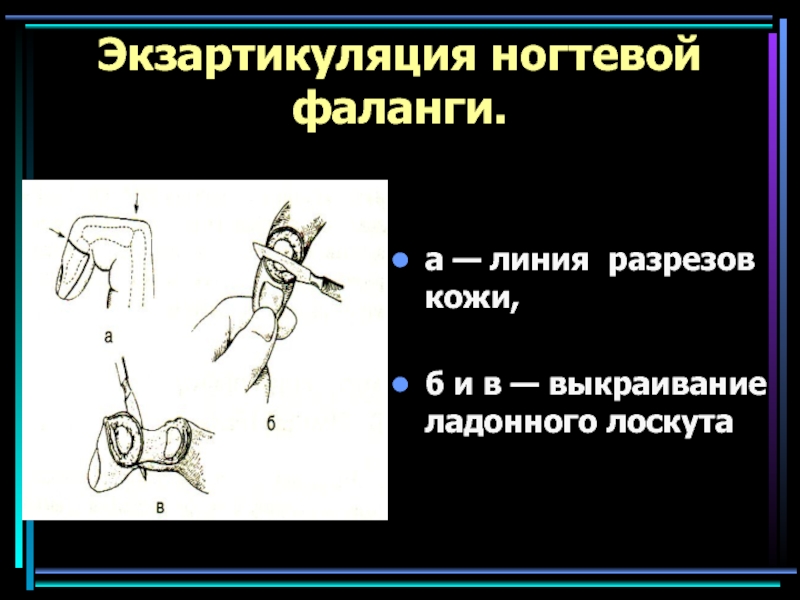
Слайд 66Экзартикуляция ногтевой фаланги.
а — линия разрезов кожи,
б и
в — выкраивание ладонного лоскута
Слайд 67 Экзартикуляция фаланг пальцев
Экзартикуляция
I пальца по
Мальгеню
II и V пальцев по Фарабефу
III пальца — разрез в
форме ракеткиIV пальца — по Люппи,
ОСОБЕННОСТИ: разрезы делают так, чтобы рубцы сформировались на тыльной (нерабочей) поверхности кисти или пальцев.
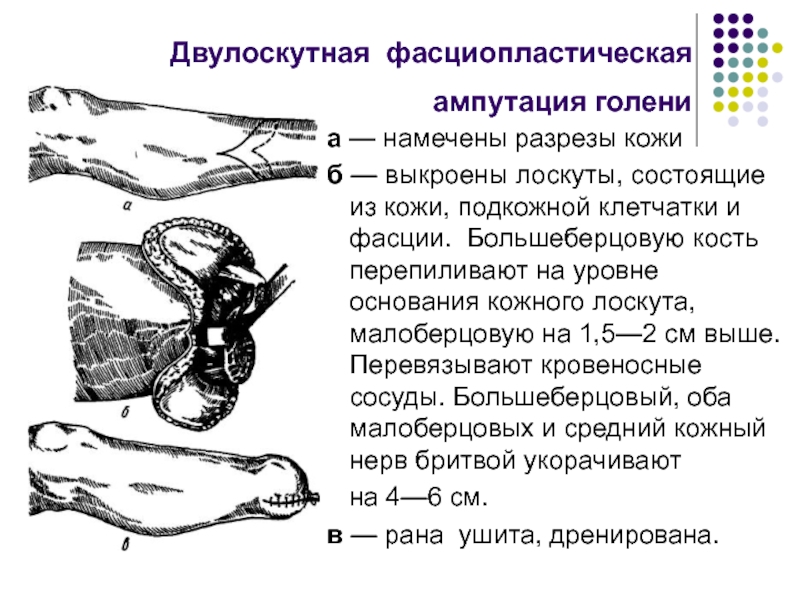
Слайд 68Двулоскутная фасциопластическая ампутация голени
а — намечены разрезы кожи
б — выкроены лоскуты, состоящие из кожи, подкожной клетчатки и
фасции. Большеберцовую кость перепиливают на уровне основания кожного лоскута, малоберцовую на 1,5—2 см выше. Перевязывают кровеносные сосуды. Большеберцовый, оба малоберцовых и средний кожный нерв бритвой укорачиваютна 4—6 см.
в — рана ушита, дренирована.
Слайд 69Костнопластическая ампутация стопы по Пирогову
а — Схема операции
б — Линия
разрезов мягких тканей;
в — Голеностопный сустав широко раскрыт; перепиливание пяточной
кости по стремяобразному разрезу мягких тканей; г — Кости голени перепилены, дистальный отдел конечности удален, наложены костно-периостальные швы на культи пяточной и большеберцовой костей.
д— Вид культи после окончания операции.
Слайд 70Схематическое изображение скелета правой стопы
Черными линиями обозначены места в которых
производится вычленения
а) по Лисфранку
(ключ lig. cuneometatarseum interosseum mediale)
б) по Шопару
(ключ lig. вifurcatum)
Слайд 71Вычленение стопы по Лисфранку
1. Разрез кожи при экзартикуляции в суставе
Лисфранка.
2. Схема вычленения плюсневых костей.
Особенности:
Линия сустава в области сочленения между
второй плюсневой костью и второй клиновидной изломанная и в этом месте укрепляется У-образной связкой (lig. Cuneometatarseum interosseum mediale), соединяющей первою клиновидную кость с основанием второй плюсневой (ключ Лисфранка). Пересечение ключа Лисфранка — главный этап в вычленении костей плюсны.
Слайд 72Пункции суставов
Цель:
выяснения характера содержимого полости сустава (экссудат, транссудат, кровь),
для эвакуации
патологической жидкости,
введения лекарственных веществ, воздуха или контрастных веществ с
целью уточнения некоторых повреждений в самом суставе (разрыв менисков, связок).для введения инструментов при артроскопии.
Как и при всех других пункциях, иглу вводят через смещённую пальцем кожу над местом пункции, чтобы при возвращении кожи на своё место не осталось прямого раневого канала, через который инфекция могла бы попасть в полость сустава. В большинстве случаев иглу вкалывают через предварительно анестезированный участок кожи на разгибательной поверхности сустава, где нет крупных сосудов и нервов.
Слайд 73Пункция плечевого сустава
Пункцию плечевого сустава производят в положении больного лежа
на здоровом боку или сидя, ее можно выполнить спереди, снаружи
и сзади.Спереди плечевой сустав пунктируют, ориентируясь на клювовидный отросток лопатки, который пальпируется в подключичной ямке на 3 см книзу от акромиального конца ключицы. Иглу вводят под клювовидный отросток и продвигают кзади между ним и головкой плечевой кости на глубину 3-4 см.
При пункции плечевого сустава снаружи иглу вкалывают книзу от наиболее выпуклой части акромиона во фронтальной плоскости через толщу дельтовидной мышцы.
При пункции плечевого сустава сзади иглу вводят книзу от акромиона, в углубление, образованное им и задним краем дельтовидной мышцы, перпендикулярно на глубину 4—5 см.
Слайд 74Пункция коленного сустава
Пунктировать коленный сустав можно в 4 точках: в
области верхнемедиального, нижнемедиального, верхнелатерального и нижнелатерального углов надколенника.
Чаще используется
верхнелатеральный доступ: точка вкола располагается при этом на 1,5—2,0 см кнаружи и книзу от основания надколенника (здесь проецируется верхне-латеральный заворот коленного сустава, в котором отсутствует хрящевая ткань, а капсула сустава не прикрыта мышцами. Иглу вводят перпендикулярно поверхности кожи и ведут за надколенник в горизонтальной плоскости. Обычно глубина вкола иглы не более 1,5—2,5 см.
Слайд 75Виды операций на суставах
Артротомия - это вскрытие полости сустава. Показания
к данной операции:
эндопротезирование сустава,
удаление его инородных тел,
гнойные заболевания
сустава. Резекция сустава – это частичное или полное удаление пораженных патологическим процессом суставных поверхностей костей вместе с синовиальной оболочкой.
Конечной целью этой операции в большинстве случаев является создание неподвижности в суставе (анкилоза), реже создаются условия для восстановления подвижности в суставе.
Слайд 76Виды операций на суставах
Артропластика – операция, направленная на восстановление подвижности
сустава при контрактуре или анкилозе его.
Основные моменты артропластики:
Разъединение
суставных концов костей от сращений,Обработка костных концов – на этом этапе им придают форму, близкую к нормальной конфигурации сустава ,
Предохранение от сращения обработанных костных отломков прокладкой мягких тканей.
Артродез - это операция, направленная на создание анкилоза, то есть неподвижности сустава. Различают внутрисуставной и внесуставной артродез.
При внутрисуставном артродезе удаляют хрящевые поверхности костей, образующих сустав, с последующей иммобилизацией гипсовой повязкой в наиболее удобном положении
Внесуставной артродез заключается в создании неподвижного сустава без его вскрытия, путем введения костного трансплантата в околосуставные ткани.
Слайд 77Артротомия плечевого сустава
передняя артротомия
Показания: гнойное заболевание плечевого сустава.
1.
От переднего края акромиона вниз на 6 – 8 см
выполняют разрез кожи, подкожной клетчатки и фасции.2. По ходу волокон тупо разъединяют дельтовидную мышцу.
3. Обнажают сухожилие длинной головки двухглавой мышцы плеча, лежащее в sulcus intertubercularis.
4. Вскрывают фиброзное влагалище, прикрывающее сухожилие, вместе с синовиальным влагалищем, а сухожилие caput longus m.biceps brachii оттягивают в сторону.
5. Между двумя анатомическими пинцетами вскрывают капсулу сустава.
Только передняя артротомия не обеспечивает достаточного оттока гноя из полости сустава. Поэтому, как правило, необходима задняя артротомия.
Слайд 78Задняя артротомия плечевого сустава
Через выполненный передний разрез вводят корнцанг и
им выпячивают ткани задней стенки плечевого сустава.
Над выпячивающимся корнцангом сверху
вниз от заднего края акромиона выполняют разрез кожи, подкожной клетчатки и фасции.Дельтовидную мышцу тупо раздвигают по ходу ее волокон, обнажая надостную, подостную и малую круглую мышцы, идущие в поперечном направлении.
В поперечном направлении раздвигают волокна между подостной и малой круглой мышцами.
Над концом раздвинутых браншей корнцанга вскрывают капсулу сустава (выполняют контрапертуру).
Корнцангом захватывают дренажную трубку с отверстиями и протягивают ее в полость сустава.
Через передний разрез вводят обычно марлевый тампон с антибиотиками (на несколько дней).
Слайд 79Артротомия коленного сустава.
передняя артротомия:
1. Выполняют 2 парапателлярных разреза –
по сторонам от надколенника, отступив от него на 1 –
2 см и заходя выше основания надколенника на 5 – 6 см и продолжая разрезы до середины patella.2.Послойно рассекают кожу, подкожную клетчатку и фасцию.
3.По желобоватому зонду рассекают retinaculi patellae.
4.Между двумя анатомическими пинцетами вскрывают капсулу сустава на всем протяжении кожных разрезов.
Слайд 80Задняя артротомия коленного сустава
Из медиального парапателлярного разреза через верхний
медиальный боковой заворот проводят пуговчатый зонд или корнцанг, которым выпячивают
суставную сумку в промежутке между сухожилиями m.adductor magnus et m.sartorius.Продольным заднемедиальным разрезом над выпяченным инструментом вскрывают послойно задний верхний медиальный заворот коленного сустава.
Заднелатеральный разрез проводится следующим образом:
находят точку пересечения вертикали, являющейся продолжением os fibula, с горизонталью, проведенной через верхушку надколенника;
отступают от этой точки кзади на 0,5 – 1 см рассекают кожу с подкожной клетчаткой;
через промежуток между малоберцовой коллатеральной связкой и сухожилием двуглавой мышцы бедра проникают к латеральной головке икроножной мышцы;
тупым путем по ходу волокон разделяют икроножную мышцу и обнажают капсулу сустава;
между двумя анатомическими пинцетами вскрывают капсулу сустава.
Слайд 81Резекция коленного сустава
1. Проводят дугообразный разрез мягких
тканей между двумя мыщелками бедренной кости, огибая снизу бугристость большеберцовой
кости. Нижний край образованного лоскута отсепаровывают кверху, пересекая собственную связку надколенника на 1 см выше ее прикрепления к большеберцовой кости.2. Вскрывают суставную капсулу спереди и, постепенно сгибая конечность, продолжают ее рассечение до верхних углов кожной раны.
Слайд 82Резекция коленного сустава
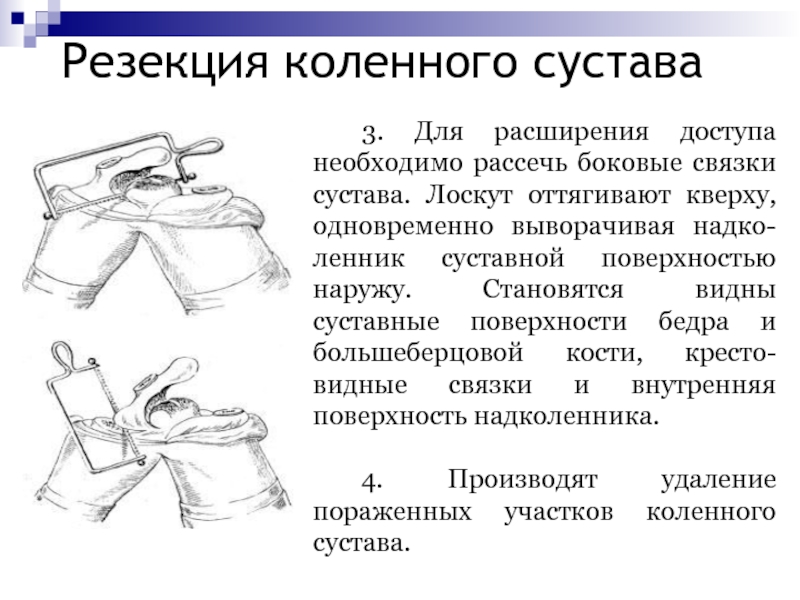
3. Для расширения доступа необходимо рассечь боковые
связки сустава. Лоскут оттягивают кверху, одновременно выворачивая надко-ленник суставной поверхностью
наружу. Становятся видны суставные поверхности бедра и большеберцовой кости, кресто-видные связки и внутренняя поверхность надколенника.4. Производят удаление пораженных участков коленного сустава.
Слайд 83Резекция коленного сустава
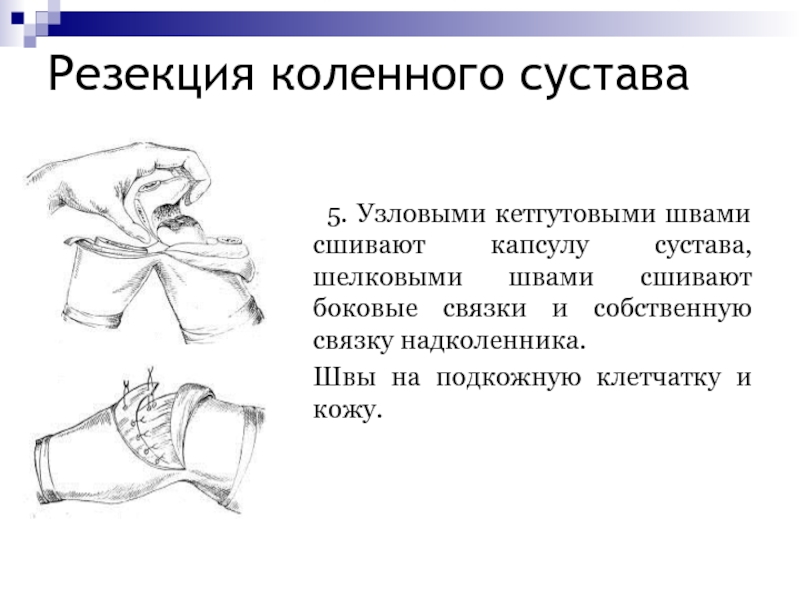
5. Узловыми кетгутовыми швами сшивают капсулу сустава,
шелковыми швами сшивают боковые связки и собственную связку надколенника.
Швы на
подкожную клетчатку и кожу. Слайд 84Резекция плечевого сустава
1. Продольным разрезом длиной
10 см от клювовидного отростка лопатки по переднему краю дельтовидной
мышцы рассекают кожу, подкожную клетчатку, собственную фасцию. V.сеphalica отодвигают крючком кнутри. Проникают между дельтовидной и большой грудной мышцей.2. Вскрывают синовиальное влагалище длинной головки двуглавой мышцы плеча, выделяют ее сухожилие и оттягивают его кнутри.
3. Рассекают капсулу сустава.
4. Плечо поворачивают сначала кнаружи, а затем ротируют его кнутри и распатором или долотом отделяют мышцы, прикрепляющиеся к большому и малому бугорку плечевой кости.
Слайд 85Резекция плечевого сустава (продолжение)
5. Вывихивают головку плечевой кости
в рану и с помощью проволочной пилы или долота резецируют
ее на уровне анатомической шейки.6. Желобоватым долотом или костной ложечкой удаляют пораженные патологическим процессом ткани суставной впадины. Опиленный конец плечевой кости вправляют в суставную впадину.
7. В зависимости от характера заболевания рану зашивают наглухо или дренируют. Конечность фиксируют гипсовой повязкой в положении отведения под углом 70—80° и переднего сгибания плеча под углом 30° к фронтальной плоскости.