Слайд 1ФГБОУ ВО ТГМУ МИНЗДРАВА РОССИИ
ИНСТИТУТ ТЕРАПИИ И ИНСТРУМЕНТАЛЬНОЙ
ДИАГНОСТИКИ
Хронический панкреатит
Критерии постановки диагноза.
Вопросы первичной и вторичной профилактики.
Принципы
лечения.
28.09.2016г.
Лектор доцент Киняйкина Елена Всеволодовна
Слайд 2
Маев Игорь Вениаминович - ДОКТОР МЕДИЦИНСКИХ НАУК, ПРОФЕССОР, ЧЛЕН - КОРРЕСПОНДЕНТ РАМН
ЗАВЕДУЮЩИЙ КАФЕДРОЙ ПРОПЕДЕВТИКИ ВНУТРЕННИХ БОЛЕЗНЕЙ И ГАСТРОЭНТЕРОЛОГИИ ЛЕЧЕБНОГО ФАКУЛЬТЕТА МОСКОВСКОГО ГОСУДАРСТВЕННОГО
МЕДИКО-СТОМАТОЛОГИЧЕСКИЙ УНИВЕРСИТЕТА,
ВИЦЕ-ПРЕЗИДЕНТ РОССИЙСКОЙ ГАСТРОЭНТЕРОЛОГИЧЕСКОЙ АССОЦИАЦИИ,
Слайд 3Цель лекции – опираясь на полученные знания поставить диагноз хронического
панкреатита, провести дифференциальный диагноз, сформулировать диагноз и назначить персонифицированную схему
лечения больного хроническим панкреатитом.
План лекции
Определение хронического панкреатита
Эпидемиология хронического панкреатита
Этиология и патогенез хронического панкреатита
Клиническая картина хронического панкреатита
Лабораторная и инструментальная диагностика хронического панкреатита
Диагностические критерии хронического панкреатита
Дифференциальный диагноз хронического панкреатита
Классификация хронического панкреатита
Лечение хронического панкреатита
Прогноз при хроническом панкреатите
Слайд 4ХРОНИЧЕСКИЙ ПАНКРЕАТИТ
Определение - хронический панкреатит - группа заболеваний ПЖ различной
этиологии, преимущественно воспалительной природы,
характеризующихся прогрессирующим течением,
очаговыми или диффузными повреждениями
(некрозами) паренхимы с последующей заменой фиброзной тканью;
изменениями в протоковой системе ПЖ с образованием кист, псевдокист, кальцификатов и камней;
развитием в течение ряда лет экзокринной и эндокринной недостаточности
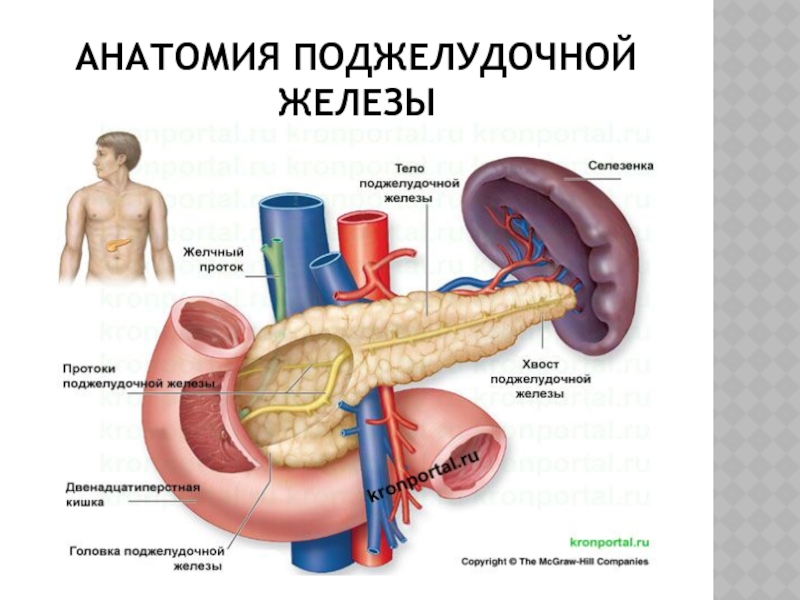
Слайд 5АНАТОМИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Слайд 6АНАТОМИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
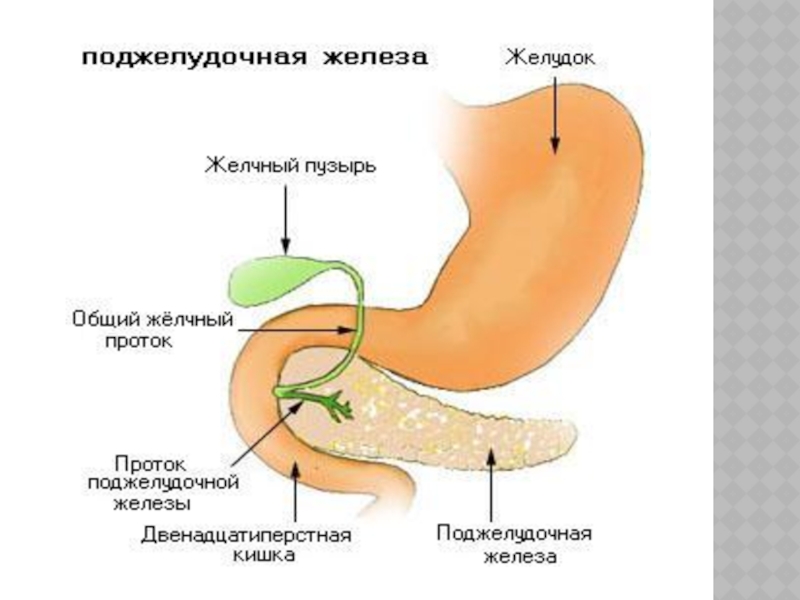
Поджелудочная железа (ПЖ) - непарный железистый орган, расположенный
в забрюшинном пространстве на уровне 1-2 поясничных позвонков.
Длина 18-22
см, средняя масса 80-100 г.
3 анатомических отдела : головка, тело и хвост. Головка ПЖ прилежит к 12-ти перстной кишке, а хвост расположен в воротах селезенки.
Впереди от ПЖ располагается желудок Головка ПЖ лежит в подковообразном изгибе ДПК
Слайд 7АНАТОМИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа, масса которой составляет 0,1% от всей
массы тела вырабатывает в сутки около 1—1,5 л сока.
Панкреатические
ферменты расщепляют белки, жиры, углеводы до мелких молекул, которые дальше расщепляются кишечными мембранными ферментами на отдельные молекулы (дипептиды, моноглицериды).
Бикарбонаты обеспечивают реакцию среды, необходимую для активации энзимов и оптимума их действия.
Слайд 8ЭКЗОКРИННАЯ ФУНКЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Экзокринная ткань ПЖ состоят из 4-х типов
клеток:
• ацинарные клетки, продуцирующих ферменты и зимогены (проферменты)
и составляющих до 80% клеточного состава ПЖ;
• центроацинарнодуктулярные клетки, секретирующие бикарбонаты;
• муцинсекретирующие протоковые клетки;
• соединительные клетки интерстиция.
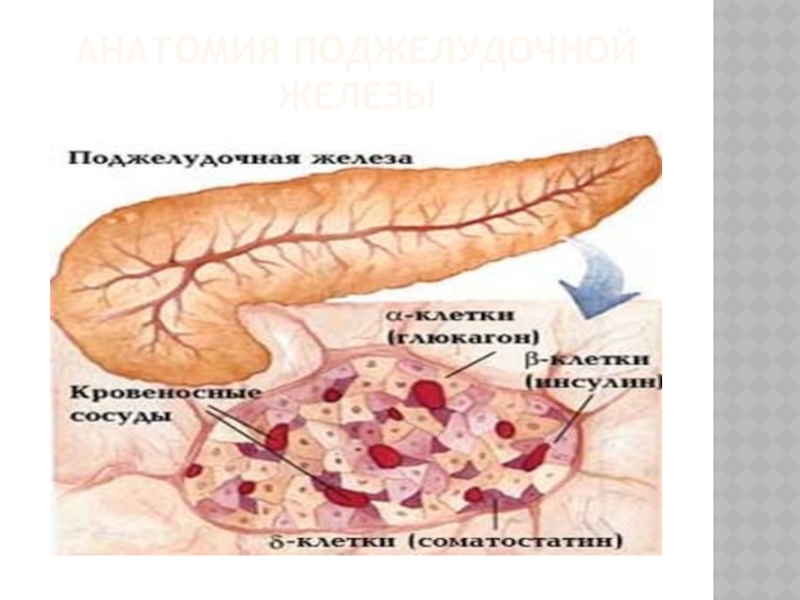
Слайд 9ЭНДОКРИННАЯ ФУНКЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Островки Лангерганса – разбросаны по всей паренхиме
железы. Состоят из специализированных клеток – инсулоцитов.
Общее количество инсулоцитов
в поджелудочной железе человека примерно 1,5 – 2 миллиона.
Инсулоциты по своей структуре неоднородны, точнее они бывают 5 типов – A, B, D, D1, PP.
Слайд 11ФИЗИОЛОГИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
А-клетки – 20-25% от общего числа инсулоцитов, выделяют
глюкагон – гормон, расщепляющий гликоген в печени и повышающий уровень
глюкозы в крови
B-клетки 70% от общего числа клеток. Они выделяют инсулин.
D-клетки островков – занимают 5-10%. Продуцируют они соматостатин, который подавляет секрецию предыдущих 2-х типов инсулоцитов, а также он снижает секрецию панкреатического сока.
D1-клетки островков – вырабатывают вазоактивный интерстинальный пептид (ВИП), который усиливает выработку панкреатического сока.
PP-клетки. Вырабатывают панкреатический полипептид, угнетающий активность ациноцитов
(выделяют панкреатический сок).
Слайд 12ЭПИДЕМИОЛОГИЯ.
Заболеваемость ХП в мире составляет до 50 случаев на 100
тыс. населения в год.
За последние 20 лет в России
распространенность заболевания хроническим панкреатитом увеличилась в 3 раза.
Хронический панкреатит составляет 9% в структуре заболеваемости органов пищеварения
(Маев И.В., 2013г.)
Слайд 13ЭТИОЛОГИЯ
1.Метаболические причины хронического панкреатита: 1- алкоголь.
Наиболее частая причина
хронического панкреатита (около 60% случаев).
В связи с тем, что
менее 5-10% пациентов, страдающих алкоголизмом, заболевают хроническим панкреатитом, было сделано предположение о наличии сопутствующих факторов риска.
Так, у 5,8% пациентов с хроническим алкогольным панкреатитом была выявлена мутация N34S,
у больных алкоголизмом без развития хронического панкреатита данная мутация наблюдалась лишь в 1% случаев.
Слайд 142-Я МУКОВИСЦИДОЗ
(КИСТОЗНЫЙ ФИБРОЗ).
Является аутосомно-рецессивным заболеванием, при котором наблюдается
мутация в гене CFTR, кодирующем белок, участвующий в транспорте хлора
через клеточную мембрану.
Мутации в гене CFTR могут приводить к тяжёлому хроническому панкреатиту и поражению органов дыхания. Муковисцидоз, как этиологическая причина, составляет небольшую часть случаев хронического панкреатита.
Слайд 15МЕТАБОЛИЧЕСКИЕ ПРИЧИНЫ ХП
3 - Наследственный панкреатит.
Аутосомно-доминантное заболевание с пенетрантностью
равной 80%. Заболевание связано с мутацией в гене катионического трипсиногена,
расположенного на 7 хромосоме.
4 - Гиперлипидемия (обычно 1 и 5 типов).
Может быть причиной развития хронического панкреатита, но обычно проявляется повторными атаками острого панкреатита.
Слайд 16МЕТАБОЛИЧЕСКИЕ ПРИЧИНЫ ХП
5 - Приём лекарственных средств.
К числу панкреоповреждающих
средств относятся азатиоприн, хлортиазидные производные, эстрогены, фуросемид, тетрациклин.
Реже такой
же эффект наблюдается при применении циметидина, метронидазола, глюкокортикоидов, бруфена, нитрофурана.
Слайд 18II. ОБСТРУКТИВНЫЕ ПРИЧИНЫ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
(нарушение оттока секрета поджелудочной железы):
-
Врождённые аномалии, такие как разделённая поджелудочная железа и кольцевидная разделённая
поджелудочная железа.
Врождённые аномалии относятся к очень редким причинам хронического панкреатита и, как правило, требуют наличия дополнительных провоцирующих факторов для развития хронического панкреатита (стеноз малого сосочка двенадцатиперстной кишки).
Слайд 19ОБСТРУКТИВНЫЕ ПРИЧИНЫ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
- Приобретённые обструктивные формы хронического панкреатита возникают
в результате тупой травмы живота, приводящей к повреждению протоковой системы
поджелудочной железы.
Нарушение оттока секрета поджелудочной железы может развиваться в результате воспалительных процессов в 12пк, что ведёт к фиброзу и папиллярному стенозу, а также в результате опухоли или конкрементов.
Заболевания желчного пузыря и желчных путей - наиболее частая причина развития обструктивного варианта хронического панкреатита .
Слайд 20III. АУТОИММУННЫЙ ПАНКРЕАТИТ
Является редкой причиной хронического панкреатита. При аутоиммунном
поражении наблюдается диффузное увеличение поджелудочной железы, сопровождаемое симптоматикой либо бессимптомное.
Для данной формы заболевания характерно диффузное и неравномерное сужение протока поджелудочной железы, увеличение уровня циркулирующих γ-глобулинов, наличие аутоантител и, возможно, наличие сопутствующих аутоиммунных заболеваний.
В поджелудочной железе наблюдается фиброз с лимфоцитарной инфильтрацией.
Слайд 21
IV - Идиопатический хронический панкреатит диагностируется приблизительно в 30% случаев.
Идиопатический панкреатит подразделяют на формы с ранним и поздним началом.
В некоторых случаях «идиопатического» панкреатита могут быть генетические мутации.
Слайд 22ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ:
1.Внутрипротоковая закупорка и обструкция (конкременты, опухолевом поражении, билиарной и
дуоденальной гипертензии, патологии Фатерова соска).
2.Направленное воздействие токсинов приводит к
активации ацинарных клеток и высвобождению цитокинов, стимулирующих звёздчатые клетки к выработке коллагена и развитию фиброза. Цитокины также способствуют развитию воспаления с вовлечением нейтрофилов, макрофагов и лимфоцитов. Данный механизм характерен для злоупотребления алкоголем, инфекционных воздействий и спру
3.Оксидативный стресс (например, при идиопатическом панкреатите).
Слайд 23Патогенетические механизмы:
4.Некроз-фиброз (рецидивирующие острые панкреатиты, приводящие к развитию фиброза).
5.Ишемия
(в результате обструкции и фиброза).
6.Аутоиммунные процессы (может развиваться в
связи с другими аутоиммунными заболеваниями, такими как Шегрена синдром
Слайд 24ПАТОГЕНЕЗ ХРОНИЧЕСКОГО ПАНКРЕАТИТА
Общее для всех этиологических форм заболевания:
• очаговые фазовые
деструктивные изменения за счёт экзогенных факторов (алкоголь и т.п.), протоковой
гипертензии (обструкция, отёк), интрапанкреатической активации проферментов;
• воспалительная инфильтрация паренхимы ПЖ;
• прогрессирующий фиброз паренхимы;
• развитие экзо- и эндокринной панкреатической недостаточности.
Слайд 25 Классификация заболеваний ПЖ
(по Н.А. Скуя,1986г.)
Воспалительные заболевания
Неопластические заболевания
Травматические
заболевания
Генетически обусловленные заболевания
Воспалительные заболевания ПЖ
Острый панкреатит (ОП).
Хронический панкреатит
Слайд 26Классификации хронического панкреатита: (цит. по «Гастроэнтерология: нац. рук.
По этиологии
алкогольный;
билиарнозависимый;
дисметаболический; (сахарный диабет, гиперпаратиреоз, гиперхолестеринемия, гемохроматоз,
инфекционный;
лекарственный;
идиопатический;
сосудистого генеза.
Слайд 27По клиническим проявлениям:
болевой вариант;
гипосекреторный;
астеноневротический (ипохондрический);
латентный;
сочетанный.
По характеру клинического течения:
редко рецидивирующий;
часто рецидивирующий;
персистирующий.
Слайд 28По морфологическим признакам:
интерстициально-отёчный;
паренхиматозный;
фиброзно-склеротический (ипдуративный);
гиперпластический (псевдотуморозный)
кистозный
Слайд 29МАРСЕЛЬСКО-РИМСКАЯ КЛАССИФИКАЦИЯ (1989 Г.)
I. Хронический кальцифицирующий панкреатит. Наиболее
частая причина - алкоголь
II. Хронический обструктивный панкреатит. (сужение панкреатического протока,
либо Фатерова соска).
Причины развития - желчекаменная болезнь, травма, опухоль, врожденные аномалии.
III. Хронический паренхиматозно-фиброзный (воспалительный) панкреатит.
IV. Фиброз поджелудочной железы как исход других форм панкреатита.
Слайд 31Хронический панкреатит. Новая международная классификация M-ANNHEIM (2007)
Множественные факторы риска по
классификации M-ANNHEIM:
· Multiple – многофакторная классификация
· Alcohol – злоупотребление алкоголем
·
Nicotine – влияние никотина
· Nutrition – нутритивные факторы
· Heredity – наследственность
· Efferentpancreaticductfactors – факторы, влияющие на диаметр панкреатических протоков и отток секрета ПЖ
· Immunological factors – иммунологические факторы
· Miscellaneousandmetabolicfactors – различные другие и метаболические факторы
Слайд 32ПРИМЕР ФОРМУЛИРОВКИ ДИАГНОЗА :
1.Основной диагноз: хронический алкогольный фиброзно-склеротический панкреатит, персистирующая
болевая форма.
Осложнения: синдром панкреатогенной мальабсорбции, панкреатогенный сахарный диабет, трофологическая недостаточность
третьей степени.
2.Основной диагноз: хронический идиопатический паренхиматозный панкреатит, редко рецидивирующая болевая форма с экзокринной панкреатической недостаточностью.
Осложнения: панкреатогенный сахарный диабет средней степени тяжести, инсулинопотребный.
Слайд 33КЛИНИЧЕСКАЯ КАРТИНА
Ведущие синдромы:
болевой абдоминальный синдром;
диспептический синдром
синдромы экзокринной и
эндокринной панкреатической недостаточности.
Слайд 34ПЕРИОДЫ ТЕЧЕНИЯ ХП
Начальный период (чаще — до 10 лет), чередование
периодов обострения и ремиссии. Основное – боль. Диспепсический слабо
выражен.
Характеристика болевого синдрома:
Локализация боли - околопупочная область, справа и слева , опоясывающая;
Зависимость от приема пищи - жирная, острая. Алкоголь;
Периодичность- ч\з 1,5-2 часа после еды (особенно после холодных и шипучих напитков) после алкоголя - ч\з 48-72 часа.
Характер боли - облегчается в положении сидя, согнутом состоянии, лежа на боку с приведенными ногами, усиливается лежа на спине;
Интенсивность - от острой до тупой;
Слайд 35Второй период ХП — стадия внешнесекреторной недостаточности ПЖ
(чаще-после 10 лет).
Боли уступают своё место диспепсическому симптому.
Симптомы желудочной диспепсии (отрыжка, тошнота, снижение аппетита) связаны с частыми явлениями дуоденостаза, ГЭРБ.
Симптомы кишечной диспепсии и синдром мальдигестии (нарушение полостного пищеварения): поносы, стеаторея, метеоризм.
Вследствие развившегося синдрома мальабсорбции (нарушение всасывания) прогрессирует трофологическая недостаточность (похудание), гиповитаминоз К, А, Д, Е
Слайд 36III ПЕРИОД ОСЛОЖНЕНИЙ ХП
развивается у 1/3 больных через 7-15
лет от начала болезни, но могут развиться в любом периоде.
Происходит изменение типичной картины заболевания, меняется интенсивность болей, она может стать постоянной.
Более выражен диспепсический симптом.
Развивается эндокринная недостаточность ПЖ: панкреатогенный сахарный диабет.
.
Слайд 37Осложнения ХП:
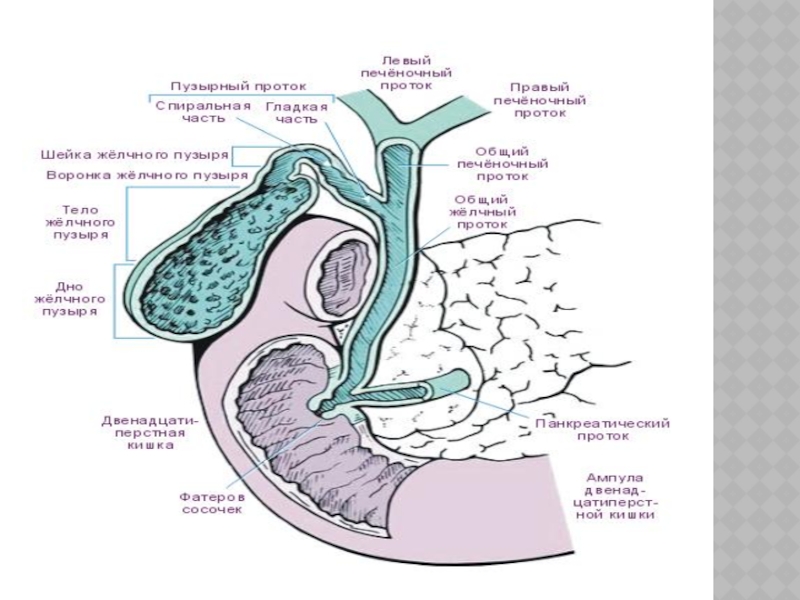
нарушения оттока жёлчи, ферментативный холецистит;
инфекционные (холангит, абсцессы);
эрозивный эзофагит,
гастродуоденальные кровотечения, в том числе синдром Мэллори-Вейса;
пневмония, выпотной плеврит,
острый респираторный дистресс-синдром;
острая почечная недостаточность, паранефрит;
портальная гипертензия (подпечёночная форма);
хроническая дуоденальная непроходимость;
панкреатогенный асцит;
эндокринные нарушения (панкреатогенный сахарный диабет, гипогликемические состояния);
Рак ПЖ.
Слайд 38Осмотр больного ХП
Симптомы, связанные со значительным отёком ПЖ:
субиктеричность слизистых
оболочек и кожи;
вынужденное коленно-локтевое положение (уменьшение давления на солнечное
сплетение);
симптом Фитца — выбухание эпигастрия вследствие дуоденостеноза;
икота (раздражение диафрагмального нерва).
Симптомы белковой недостаточности:
тотальная мышечная гипотрофия;
мягкие, рыхлые отёки нижних конечностей, крестца, передней брюшной стенки, выпот в полостях (квашиоркор);
симптом Грота — атрофия подкожной клетчатки в проекции ПЖ:
синдром Бартельхеймера — пигментация кожи над областью ПЖ.
Слайд 39 Пальпация ПЖ - болезненность:
в зоне Шоффара - при патологии
головки ПЖ,
• боль при надавливании в левом рёберно-позвоночном углу
(точка Мейо-Робсона) свидетельствует о патологии хвоста ПЖ;
• симптом Мюсси слева — боль при надавливании между ножками грудино-ключично-сосцевидной мышцы у прикрепления к медиальному краю ключицы;
• симптом Воскресенского — отсутствие пульсации брюшной аорты. Этот симитом неблагоприятен, так как свидетельствует о значительном увеличении ПЖ, которая прикрывает аорту.
Слайд 40
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
1. Методы, подтверждающие обострение ХП: Определение амилазы
и липазы в крови, определение диастазы мочи.
2. Методы, выявляющие нарушения экскреторной и инкреторной функции ПЖ Прямой зондовый метод: секретин-холецистокининовый тест -золотой стандарт определения экзокринной функции ПЖ. Исследуется объем дуоденального содержимого, уровень бикарбонатов, ферментов после стимуляции ПЖ секретином или панкреозимином.
Слайд 41При внешнесекреторной недостаточности ПЖ характерна полифекалия более 400г/сут , серый
цвет, зловонный запах, жирный вид.
Стеаторея - повышенное содержание в
кале капель нейтрального жира и мыл при отсутствии жирных кислот.
Полифекалия и стеаторея отражают снижение продукции липазы и о поражении 70-90% ткани ПЖ
Эластазный тест эластаза - 1 специфична для ПЖ и отражает внешнесекреторную недостаточность ПЖ.
Креаторея - повышенное содержание мышечных волокон в кале – появляется позже, чем стеаторея.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Слайд 42 Инструментальные методы исследования при ХП.
Дуоденоскопия позволяет диагностировать патологию большого
дуоденального соска;
выявить заболевания желудка и ДПК,
выполнять селективный забор
панкреатического сока для ферментного и морфологического исследования.
Ультразвуковое исследование поджелудочной железы – является доступным и информативным методом исследования.
Слайд 43
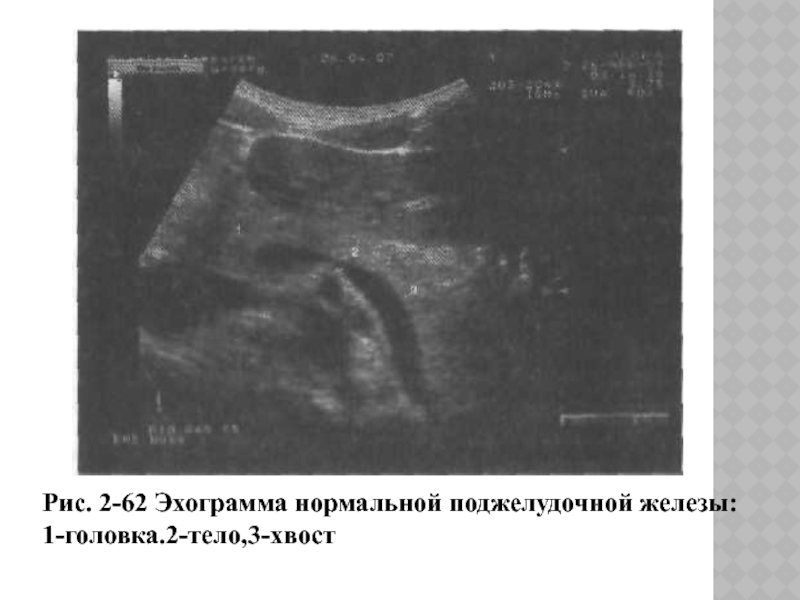
Рис. 2-62 Эхограмма нормальной поджелудочной железы: 1-головка.2-тело,3-хвост
Слайд 44
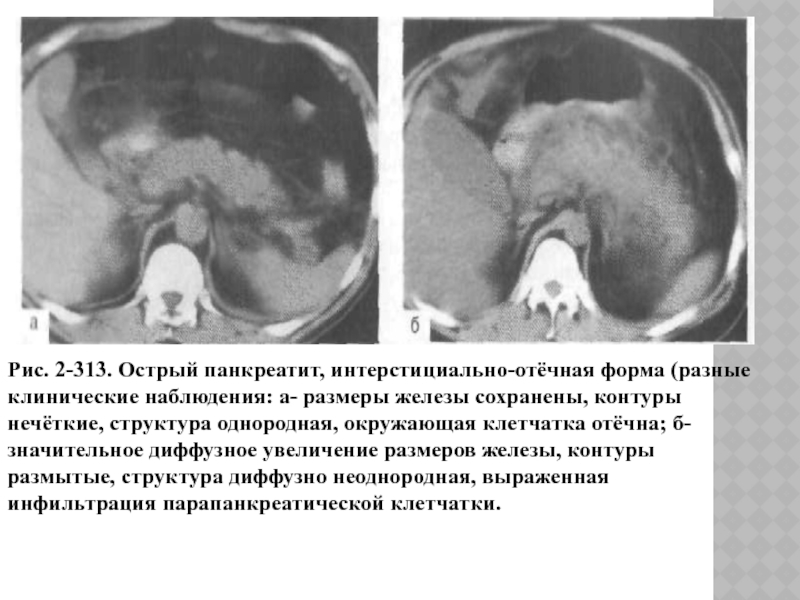
Рис. 2-313. Острый панкреатит, интерстициально-отёчная форма (разные клинические наблюдения: а-
размеры железы сохранены, контуры нечёткие, структура однородная, окружающая клетчатка отёчна;
б-значительное диффузное увеличение размеров железы, контуры размытые, структура диффузно неоднородная, выраженная инфильтрация парапанкреатической клетчатки.
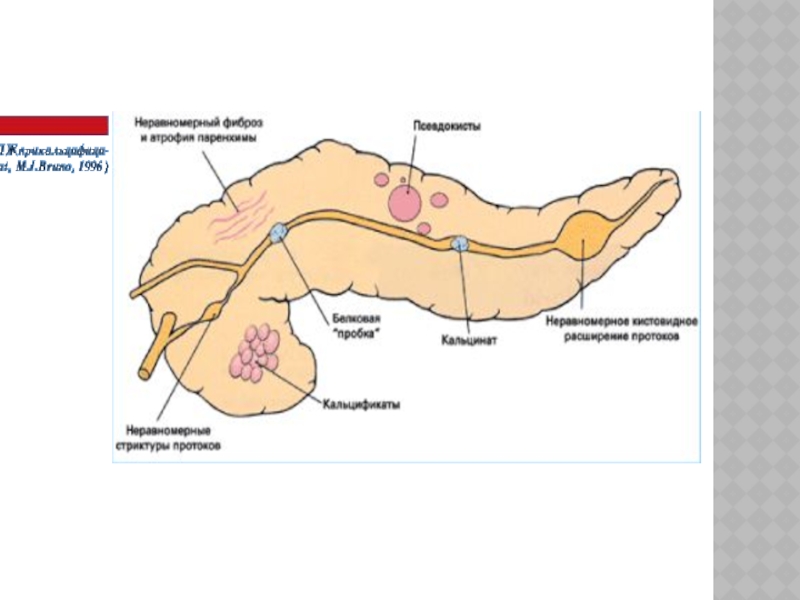
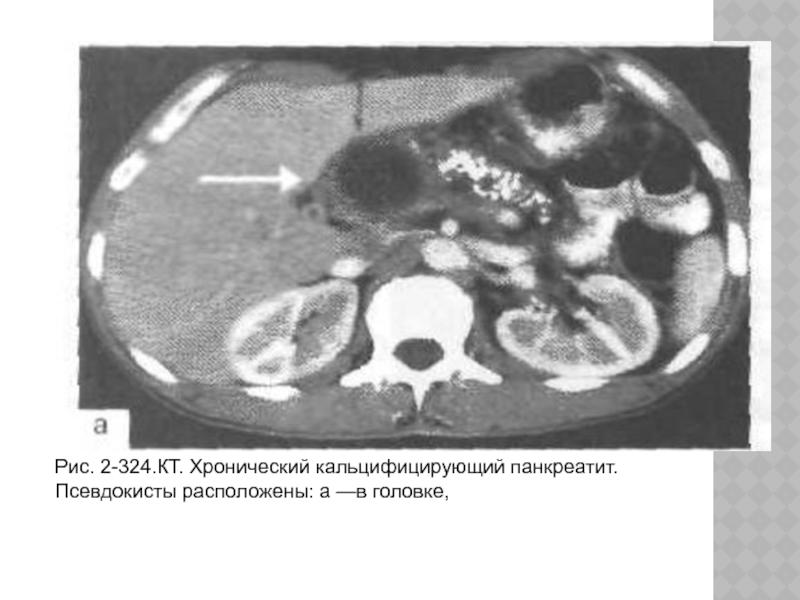
Слайд 45Рис. 2-324.КТ. Хронический кальцифицирующий панкреатит. Псевдокисты расположены: а —в головке,
Слайд 46
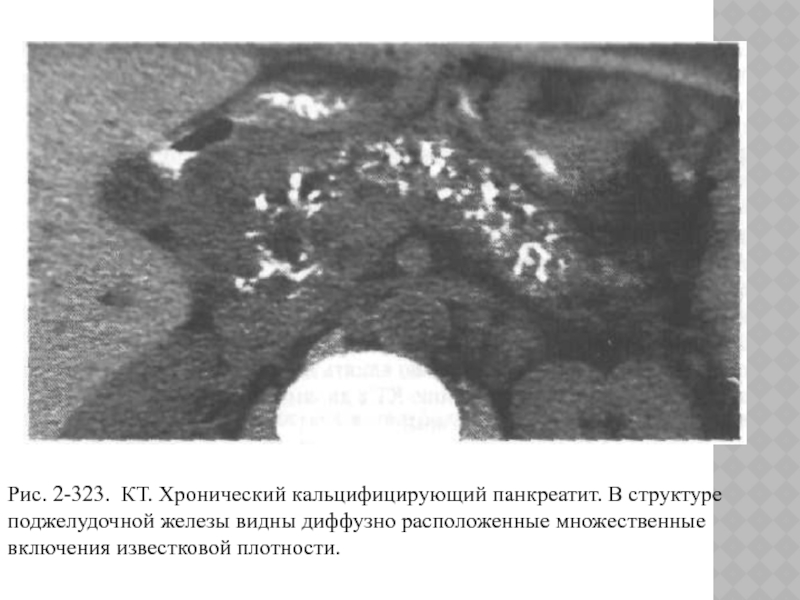
Рис. 2-323. КТ. Хронический кальцифицирующий панкреатит. В структуре поджелудочной железы
видны диффузно расположенные множественные включения известковой плотности.
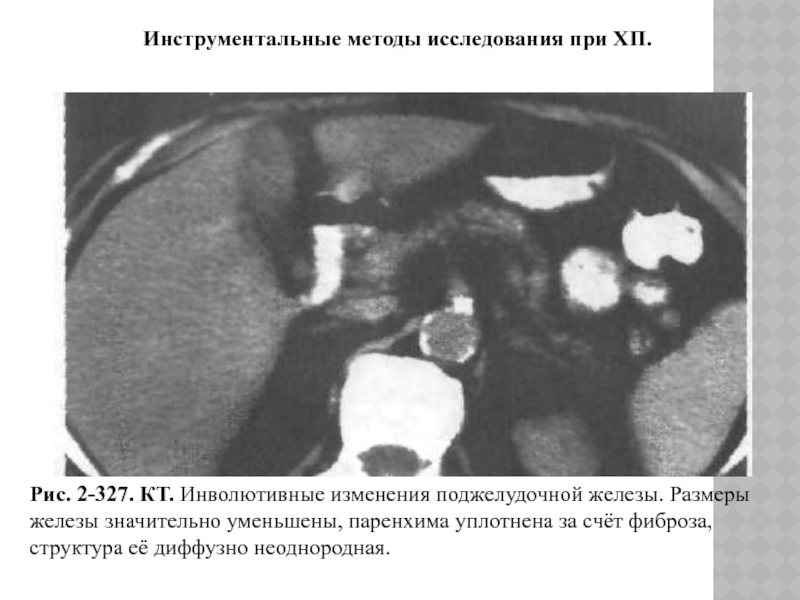
Слайд 47Рис. 2-327. КТ. Инволютивные изменения поджелудочной железы. Размеры железы значительно
уменьшены, паренхима уплотнена за счёт фиброза, структура её диффузно неоднородная.
Инструментальные
методы исследования при ХП.
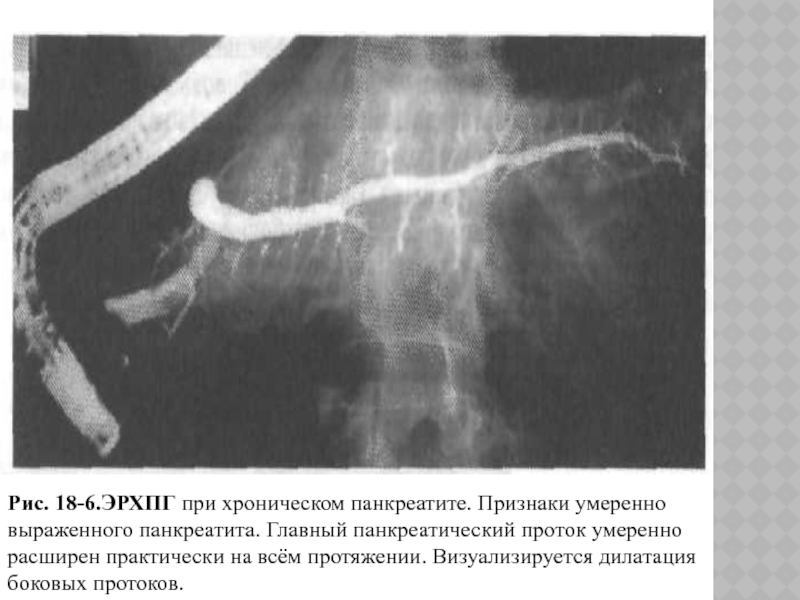
Слайд 48Рис. 18-6.ЭРХПГ при хроническом панкреатите. Признаки умеренно выраженного панкреатита. Главный
панкреатический проток умеренно расширен практически на всём протяжении. Визуализируется дилатация
боковых протоков.
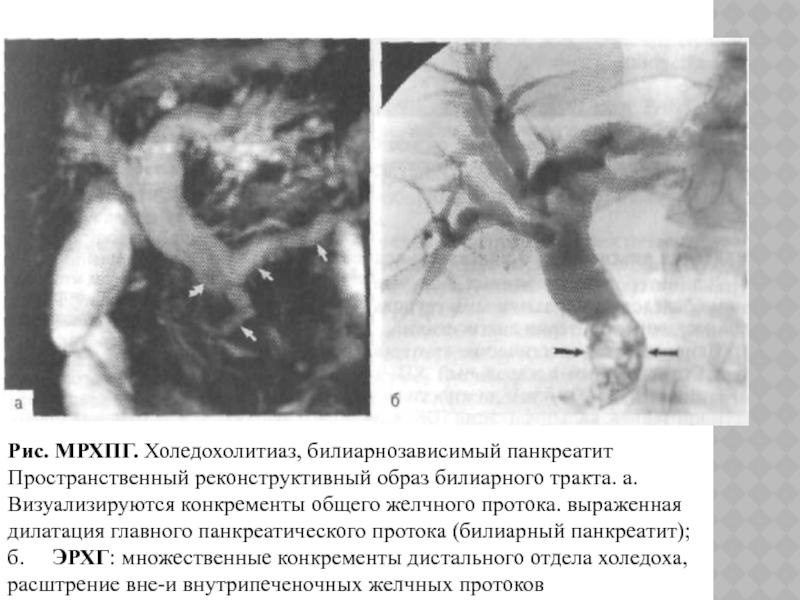
Слайд 49Рис. МРХПГ. Холедохолитиаз, билиарнозависимый панкреатит Пространственный реконструктивный образ билиарного тракта.
а. Визуализируются конкременты общего желчного протока. выраженная дилатация главного панкреатического
протока (билиарный панкреатит);
б. ЭРХГ: множественные конкременты дистального отдела холедоха, расштрение вне-и внутрипеченочных желчных протоков
Слайд 50Диагностические критерии ХП
Клинические признаки XII
Хронические абдоминальные боли и признаки
экзокринной и эндокринной недостаточности)
2. Данные инструментальных и лабораторных исследование, подтверждающих
диагноз:
По данным УЗИ и КТ — интрапанкреатический калькулёз.
По данным ЭРХПГ: неравномерность панкреатического протока
По данным секретинового теста: низкая концентрация бикарбонатов и снижение продукции ферментов
Гистологическая картина: нерегулярный фиброз с разрушением и потерей экзокринной паренхимы в участках ткани.
Слайд 51Диагностический алгоритм при ХП.
(Европейская многоцентровая группа )
1-я Ступень диагностического алгоритма ХП
Предварительный диагноз ХП можно поставить на этапе опроса больного (основные клинические симптом: болевой, внешнесекреторной недостаточности).
Подтверждающее исследование
УЗИ- признаки ХП.
Возможно выявление нарушения внешнесекреторной функции ПЖ (эластазный тест)
Слайд 52Диагностический алгоритм при ХП.
2-я Ступень диагностического алгоритма выполняется, если при
диагностике возникают сомнения.
ЭРХПГ - детальная информация о протоковой системе;
КТ -информация о жидкостных образованиях: кисты, внепанкреатические аномалии;
МРТ -выявления ранних фибротических изменений, и грубым морфологическим изменениям;
Прицельная биопсия с последующим гистологическим или цитологическим исследованием -при подозрении на рак ПЖ, туберкулёз, эхинококкоз, аутоиммунный панкреатит.
Слайд 53Дифференциальная диагностика
Дискинезия желчевыводящих путей;
Патология пищевода: эзофагит, эрозивно-язвенные поражения, эзофагоспазм;
Язвенная болезнь желудка и ДПК;
Заболевания печени: гепатит
и опухоли печени;
Заболевания толстой кишки:
Заболевания лёгких и плевры.
Патология скелетных мышц.
Рак поджелудочной железы.
ХП
Цели лечения
Купирование боли.
Коррекция эндокринной и экзокринной панкреатической недостаточности.
Коррекция
трофологического статуса.
Улучшение качества жизни.
Предупреждение осложнений.
Слайд 56Немедикаментозное лечение
Диетотерапия.
• голод (2-3 дня, прием жидкости до 1,5
л/сут, дробно)
нутритивная поддержка в период выраженных клинических и метаболических
признаков воспалительного процесса
• переход к полноценному питанию по возможности в кратчайшие сроки, особенно относительно белка;
• постепенное включение блюд и продуктов в пищевой рацион при расширении диеты;
• постепенное увеличение объёма вводимой пищи и калорийности рациона при расширении диеты;
• максимальное механическое и химическое щажение ПЖ
Слайд 57ЛЕЧЕНИЕ
Болевой синдром - аналгин, папаверин, баралгин в сочетании с антигистаминными
препаратами.
Из пероральных препаратов – парацетамол !!!
Психотропные препараты –
оказывают прямое обезболивающее действие и усиливают эффект аналгетиков (нейролептики, транквилизаторы).
Спазмолитики – дюспаталин (мебеверин), параверин, дротаверин (но-шпа).
Обеспечение функционального покоя поджелудочной железы:
Торможение вагусного влияния – М-холинолитики (платифиллин);
Слайд 58ЛЕЧЕНИЕ
Торможение секреции за счет подавление секреции соляной кислоты, секретина и
холецистокинина
ИПП - омепразол, рабепрозол; пантопразол, дексилант
Н2 гистаминоблокаторы – ранитидин,
фамотидин;
Антациды – альмагель, фосфалюгель, гастал.
Торможение секреции поджелудочной железы по механизму обратной связи
Панкреатические ферменты – панзинорм форте, креон, микразим.
Торможение секреции поджелудочной железы прямыми ингибиторами
– соматостатин (октреотид).
Слайд 59ЛЕЧЕНИЕ
Заместительная ферментная терапия
Ферменты, не содержащие желчных кислот, которые
находятся в микросферах, микропелетах.
Креон 25.000 Ед, панзинорм-форте 20.000 Ед,
микразим –форте 20.000 ед. (до 40.000ед) на каждый прием пищи!!!!
При трофологической недостаточности: витаминно-минеральные комплексы, парентеральное питание.
При эндокринной недостаточности поджелудочной железы
– препараты инсулина
Слайд 60ЛЕЧЕНИЕ
Показания для антибактериальной терапии очень широки, они включают в себя
устранение и профилактику бактериальных осложнений, стаз желчи, формирование псевдокисты поджелудочной
железы.
Антибиотики - карбапенемы, фторхинолоны, клиндамицин, и защищенные пенициллины широкого спектра, такие как пиперациллин, мезлоцилин.
Препараты, которые плохо проникают в ПЖ: аминогликозиды, цефалоспорины, тетрациклины применять в терапии острых и хронических панкреатитов нецелесообразно.
Слайд 61Принципиальная схема комплексного консервативного лечения больных ХП
1. Голодная диета 1—2
дня.
2. Пузырь со льдом на живот 3—4 раза в
день по 2 ч.
3. Трасилол капельно на физ-растворе от 25 000 до-75 000 ед. 2 раза в сутк
4. Эуфиллин в 2,4% растворе внутривенно по 10 мл 1 раз в. день 3—5 дней.
5. Раствор сульфата атропина 0,1% по 1 мл 2 раза в день 3—5 дней.
6. 0,25% раствор новокаина по 100 мл внутривенно 2—3 дня.
7. 1% раствор промедола по 1—2 мл 1—2 раза в день 2—3дня.
8. Папаверин по 0,04 г 2—3 раза в день в течение 5 дней.
9. Плазма, другие белковые жидкости 200—300 мл 1 раз в день внутривенно в течение 2 дней.
10. Антибиотики широкого спектра действия в/мышечно в течение 4—5
дней.
11. Антигистаминные препараты первые 1—2 дня парентерально, затем
по 1 таблетке-2 раза в день в течение последующих 2—3 дней.
12. Щелочные минеральные воды (боржом) по 1 стакану 3 раза в день
13. Паранефральные новокаиновые блокады (по показаниям)
14. Соматостатин (октреотид) 100-600 мг в/венно
Слайд 62ПРОГНОЗ
Немаловажно в социальном плане, что больным с хроническим панкреатитом необходимо
пожизненное соблюдение диеты, прием ферментных препаратов и гипогликемических средств.
Летальность в
течение года составляет 11.9%, достигая 50% через 20 лет от первичного установления диагноза.
Основные причины смерти:
- обострение хронического панкреатита,
- прогрессирующие трофологические
нарушения,
- инфекционные осложнения.
Слайд 63ПРОФИЛАКТИКА
Меры первичной профилактики заболевания:
ограничение употребление алкоголя, рациональное питание, сбалансированная диета
без приступов переедания, ограничение в жирной пище, углеводистых продуктах;
отказ от
курения;
употребление достаточного количества воды (не менее полутора литров в сутки);
достаточное количество витаминов и микроэлементов в рационе;
своевременное обращение к врачу по поводу нарушений работы ЖКТ, адекватное и полное лечение болезней органов пищеварения.
Слайд 64ВТОРИЧНАЯ ПРОФИЛАКТИКА
Главной профилактикой хронического панкреатита является правильное питание, которое должно
состоять из легкоусвояемых продуктов, не перегружающих органы желудочно-кишечного тракта.
Большое значение
в реабилитации больных хроническим панкреатитом имеет диспансеризация. Противорецидивную терапию проводят 2 раза в год, продолжительность ее составляет 3—4 недели. Назначают симптоматическую лекарственную терапию.
Важную роль в продлении ремиссии и улучшении качества жизни больных хроническим панкреатитом играет санаторно-курортное лечение.
Слайд 65КЛЮЧЕВЫЕ ФРАЗЫ
Наиболее частые причины хронического панкреатита – это алкоголь о
заболевания ЖВП
Основные клинические синдромы: болевой абдоминальный синдром; диспептический синдром;
синдромы экзокринной и эндокринной недостаточности.
Периоды течения хронических панкреатитов:
- начальный (болевой);
- второй - стадия внешнесекреторной недостаточности ПЖ; - третий - осложнений.
Цели назначения панкреатических ферментов при хроническом панкреатите:
1. купирование болевого синдрома по механизму обратной связи;
2. заместительная терапия при внешнесекреторной недостаточно ПЖ;
Слайд 66ДИСКУССИЯ
Появились данные о том, что широкое и активное использование мощных
препаратов, снижающих желудочную секрецию (ингибиторы протонной помпы (ИПП)) в ряде
случаев нецелесообразно и сопровождается рядом побочных эффектов.
Резкое угнетение кислотной секреции может приводить к возникновению желудочно-кишечных инфекций, в частности клостридиальной группы, сопровождающихся симптомами диареи, трудно поддающейся лечению.
Кроме того, отмечено более частое возникновение у лиц, получающих лечение ИПП, случаев пневмонии, остеопороза, нарушения всасывания и переваривания пищи.
Слайд 67КОНТРОЛЬНЫЕ ВОПРОСЫ
Основной механизм болевого синдрома при ХП.
Признаки перехода 2-й стадии
хронического панкреатита в 3-ю стадию. Имеет ли этот вопрос практическое
значение для врача?
Какой метод инструментальной диагностики является эталонным при диагностике рака поджелудочной железы.
Механизм действия соматостатина при обострении ХП.
Почему не используется морфин для купирования болевого синдрома при обострении ХП.