Слайд 1ОСТРЫЙ ЛЕЙКОЗ
Заведующая кафедрой
Клинической лабораторной диагностики
д.м.н. , профессор
Новикова И.А.
Слайд 2Острый лейкоз
Острый лейкоз ( лейкемия) - злокачественная пролиферация кроветворных
клеток, возникающая вследствие соматической мутации в одной стволовой клетке, потомки
которой формируют лейкемический клон. Необходимым условием развития лейкемического клона является расстройство процессов клеточной дифференцировки и пролиферации с накоплением незрелых форм кроветворных клеток.
Это гетерогенная группа состояний, которые различаются по этиологии, патогенезу, клинической манифестации, ответу на терапию и прогнозу
Эпидемиология: Взрослые – 3-5 случаев на 100 тыс населения в год.
Два пика заболеваемости – 5-15 лет, 55-70 лет.
Слайд 3Особенности патогенеза острых лейкозов
Бластная инфильтрация кроветворных и других органов.
Первая манифестация острого лейкоза наблюдается при накоплении бластных клеток более
1012 (1,5 кг опухоли). Обусловлена способностью лейкозных клеток к большему числу митозов, чем здоровые клетки, так как они не созревают и в них не накапливаются вещества, прекращающие синтез ДНК. Утрачивается способность к апоптозу.
Угнетение нормальных ростков кроветворения
лейкозные клетки выделяют ингибиторы, действующие на сохранившиеся нормальные клетки
выделяют положительные стимуляторы, воздействующие на лейкозные клетки
торможение по принципу обратной связи
механическое вытеснение
Слайд 4Клинические проявления острых лейкозов
Клиника разнообразна и неспецифична. Наиболее часто
первым проявлением является кровоточивость.
Клиника определяется тремя группами факторов:
степень угнетения нормальных
ростков кроветворения: анемия, грануло- и тромбоцитопения.
локализация лейкозных инфильтратов
Интоксикация (часто параллельно связана с уровнем мочевой кислоты).
Слайд 5Лабораторные показатели при острых лейкозах
Периферическая кровь:
Анемия нормо- или макроцитарная
(реже)
Лейкоциты в большинстве случаев (50-79%) увеличены в разной степени –
10-500х109/л. В формуле – бласты. По морфологии в ряде случаев лейкозные бласты могут не отличаться от нормальных бластов КМ, но в большинстве случаев характеризуются полиморфизмом, атипией (уродливая форма ядер, отсутствие и увеличение ядрышек, наличие зернистости, вакуолизация). Бластные клетки хорошо видны только в тонких мазках.
Лейкемическое зияние (бласты встречаются параллельно со зрелыми клетками).
Острый лейкоз с лейкоцитозом и бластами в периферической крови называется лейкемическим.
Слайд 6Лабораторные показатели (продолжение)
Периферическая кровь:
В 30-50% случаев количество лейкоцитов в
норме или снижено и бласты в формуле отсутствуют или единичны
– это алейкемическая стадия. Считают, что ее проходят практически все больные, но не у всех выявляем.
Нормобластоз
СОЭ ↑
Тромбоцитопения различной степени
Ретикулоциты ↓ или N ( реже).
Биохимия увеличено содержание мочевой кислоты в сыворотке и моче.
Слайд 7Особенности КМ у больных острым лейкозом
Для установления диагноза «острый
лейкоз» исследование пунктата КМ обязательно !!!
Костный мозг: тотальная бластная
гиперплазия. Если присутствуют клетки эритроидного и/или гранулоцитарного рядов, то они обычно с дегенеративными изменениями. Часто видна мегалобластоидность нормобластов или типичные мегалобласты (за счет дефицита потребления фолиевой кислоты и потери клетками способности к усвоению ФВ). Мегакариоциты снижены.
Международный порог диагностики ОЛ – 30% и более бластов в КМ.
Пунктаты КМ должны храниться в течение 5 лет после смерти больного ОЛ.
Слайд 8Клинические стадии – периоды острого лейкоза
Развернутая (первая атака)
Полная ремиссия
Выздоровление
Частичная
ремиссия
Рецидив
Терминальная
Слайд 9Особенности клинических стадий ОЛ
Развернутая стадия - время от установления
д-за до эффекта лечения.
Полная ремиссия. Основные критерии – нормализация самочувствия,
отсутствие признаков роста опухоли. Кровь: Нв ≥ 110 г/л, тромбоциты ≥ 100х109 /л, бластов нет, КМ – бластов не более 5%, бласты+лимфоидные клетки не более 30%.
Выздоровление - полная ремиссия, длящаяся более 5 лет.
Частичная ремиссия - разные состояния клинического и гематологического улучшения.
Рецидив: ухудшение клинического состояния и гематологических показателей – снижение Нв, тромбоцитов, увеличение лейкоцитов за счет бластов, образование экстрамедуллярных очагов кроветворения (нейролейкоз, гепатит, орхит и др.)
Терминальная стадия - тяжелое состояние, инфекции, кровоточивость, ↓↓тромбоцитов, эритроцитов на фоне активного лечения.
Слайд 10Дифференциальная диагностика ОЛ
Агранулоцитоз в начале выздоровления
Апластическая анемия (с алейкемической
стадией острого лейкоза).
Инфекционный мононуклеоз.
Слайд 11Международная классификация острых лейкозов (ФАБ).
Основной принцип— характеристика доминирующей популяции
лейкемических клеток на основании морфоцитохимических критериев.
Острые нелимфобластные лейкозы
Острые лимфобластные лейкозы
Миелодиспластический
синдром.
Варианты I:
М1 – острый миелолейкоз без вызревания
М2 – ОМЛ с вызреванием
М3 – Острый промиелолейкоз
М4 – острый миеломонолейкоз
М5 – острый монобластный лейкоз
М6 – острый эритромиелоз
М7 – острый мегакариолейкоз (редкий(
М0 – острый недифференцированноклеточный лейкоз.
Варианты II: L1-, L2, L3
Слайд 12Современная диагностика острых лейкозов
Это определение направленности и степени дифференцировки
лейкемических клеток
Морфологические исследования крови и костного мозга
Цитохимические исследования
Иммунофенотипирование
Цитогенетические исследования
Молекулярно-биологические
исследования
Слайд 13Обязательные цитохимические реакции в диагностике лейкозов
Выявление миелопероксидазы (положительна в
виде золотисто-желтых гранул в цитоплазме гранулоцитов, начиная с миелобластов и
части моноцитов, отрицательна – у лимфоидных клеток)
Реакция на липиды с черным суданом В (положительна – черные или серые гранулы в цитоплазме гранулоцитов и моноцитов, отрицательна – у лимфоидных клеток)
Реакция на неспецифическую эстеразу (положительна в виде серовато-коричневых гранул в цитоплазме моноцитов, начиная с монобластов).
Реакция на гликоген с реактивом ШИФ (PAS, ШИК) (положительна – в виде диффузного малиново-сиреневого окрашивания в цитоплазме гранулоцитов и моноцитов, положительна в виде красновато-фиолетовых и синефиолетовых крупных гранул в цитоплазме лимфоцитов)
Слайд 14Особенности различных вариантов ОНЛЛ
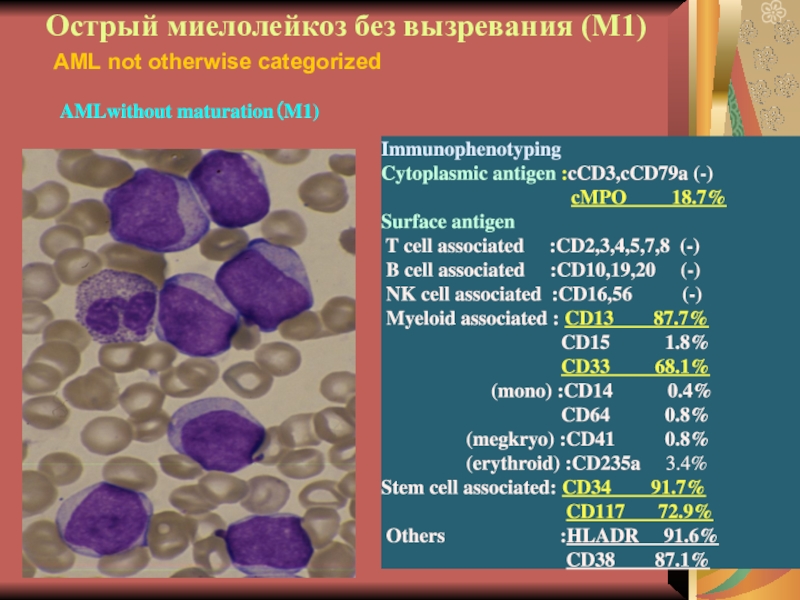
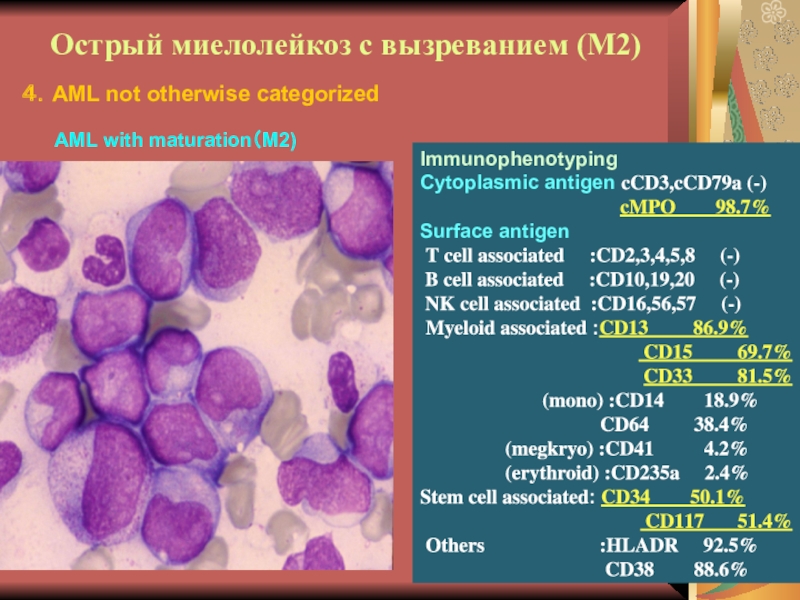
М1 и М2 – наиболее частая форма
у взрослых (60% от всех острых лейкозов взрослых). Бласты крупные
и средние, ядерно:цитоплазматическое соотношение 1:1 (или высокое). Структура хроматина нежно-сетчатая, могут быть мелкие ядрышки, цитоплазма голубая без гранул (у М1) или с зернистостью и в 30% палочки Ауэра (у М2). При ОМЛ могут встречаться единичные созревающие гранулоциты (миело, метамиело), то есть нет абсолютного зияния (чаще при М2). Цитохимия – пероксидаза+, липиды+, гликоген + в диффузной форме, эстераза-.
Слайд 15Острый миелолейкоз без вызревания (М1)
Immunophenotyping
Cytoplasmic antigen :cCD3,cCD79a (-)
cMPO 18.7%
Surface antigen
T cell associated :CD2,3,4,5,7,8 (-)
B cell associated :CD10,19,20 (-)
NK cell associated :CD16,56 (-)
Myeloid associated : CD13 87.7%
CD15 1.8%
CD33 68.1%
(mono) :CD14 0.4%
CD64 0.8%
(megkryo) :CD41 0.8%
(erythroid) :CD235a 3.4%
Stem cell associated: CD34 91.7%
CD117 72.9%
Others :HLADR 91.6%
CD38 87.1%
AMLwithout maturation(M1)
AML not otherwise categorized
Слайд 16Острый миелолейкоз с вызреванием (М2)
Immunophenotyping
Cytoplasmic antigen cCD3,cCD79a (-)
cMPO 98.7%
Surface antigen
T cell associated :CD2,3,4,5,8 (-)
B cell associated :CD10,19,20 (-)
NK cell associated :CD16,56,57 (-)
Myeloid associated :CD13 86.9%
CD15 69.7% CD33 81.5%
(mono) :CD14 18.9%
CD64 38.4%
(megkryo) :CD41 4.2%
(erythroid) :CD235a 2.4%
Stem cell associated: CD34 50.1%
CD117 51.4%
Others :HLADR 92.5%
CD38 88.6%
AML with maturation(M2)
4.AML not otherwise categorized
Слайд 17Особенности различных вариантов ОНЛЛ
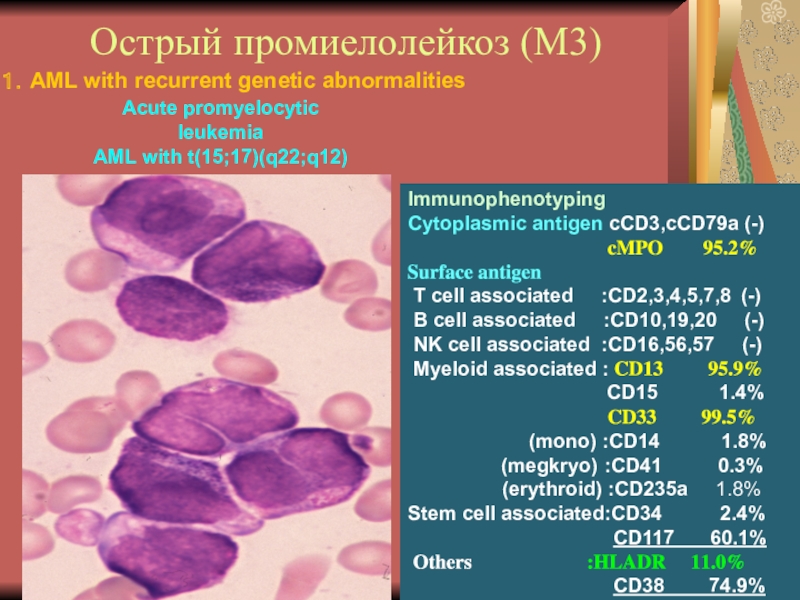
М3 встречается в 3%. Клинические особенности –
выраженная кровоточивость из-за развития ДВС, фибриноген ↓. Особенность морфологии (используется
для диагностики)– выраженный полиморфизм бластных клеток, гранулярность, атипия. Цитохимия как при М1 и М2. Цитогенетический маркер – транслокация 15 и 17 хромосом (онкоген PML/RaRa).
Специфична для М3 цитохимическая реакция на кислые сульфатированные мукополисахариды, однако для диагностики достаточно более простых методов.
М3 хорошо поддается лечению ретиноевой кислотой (индуцирует апоптоз). Описаны случаи выздоровления.
Слайд 18Острый промиелолейкоз (М3)
Immunophenotyping
Cytoplasmic antigen cCD3,cCD79a (-)
cMPO 95.2%
Surface antigen
T cell associated :CD2,3,4,5,7,8 (-)
B cell associated :CD10,19,20 (-)
NK cell associated :CD16,56,57 (-)
Myeloid associated : CD13 95.9%
CD15 1.4%
CD33 99.5%
(mono) :CD14 1.8%
(megkryo) :CD41 0.3%
(erythroid) :CD235a 1.8%
Stem cell associated:CD34 2.4%
CD117 60.1%
Others :HLADR 11.0%
CD38 74.9%
Acute promyelocytic
leukemia
AML with t(15;17)(q22;q12)
1.AML with recurrent genetic abnormalities
Слайд 19Особенности различных вариантов ОНЛЛ
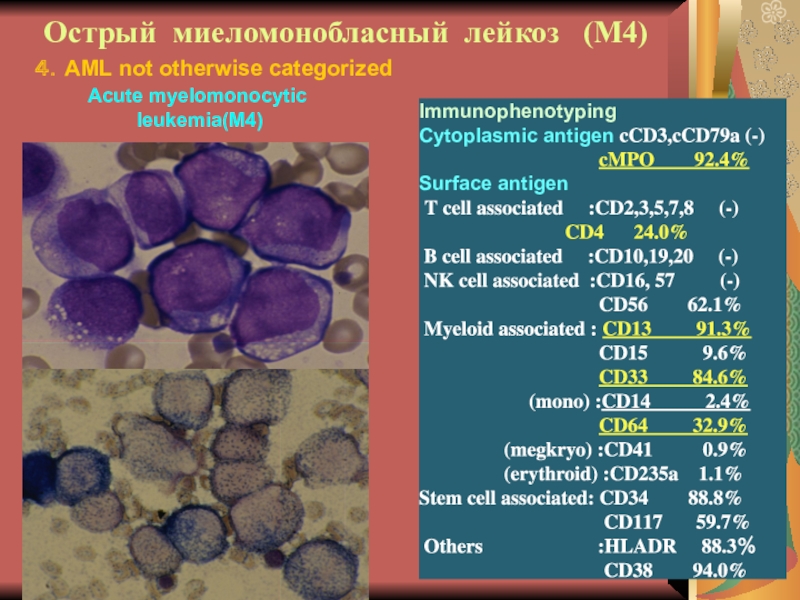
М4 – встречается в 20% острых лейкозов
взрослых. По клинике мало отличается от других. Несколько чаще поражается
печень, кожа. Могут быть беспричинные подъемы температуры. Бласты 2-х типов: 1) как при ОМЛ, 2) моноцитоподобные бласты. Цитохимия: пероксидаза и липиды +, гликонен+ диффузный, эстераза +.
Слайд 20Острый миеломонобласный лейкоз (М4)
Immunophenotyping
Cytoplasmic antigen cCD3,cCD79a (-)
cMPO 92.4%
Surface antigen
T cell associated :CD2,3,5,7,8 (-)
CD4 24.0%
B cell associated :CD10,19,20 (-)
NK cell associated :CD16, 57 (-)
CD56 62.1%
Myeloid associated : CD13 91.3%
CD15 9.6%
CD33 84.6%
(mono) :CD14 2.4%
CD64 32.9%
(megkryo) :CD41 0.9%
(erythroid) :CD235a 1.1%
Stem cell associated: CD34 88.8%
CD117 59.7%
Others :HLADR 88.3%
CD38 94.0%
4.AML not otherwise categorized
Acute myelomonocytic
leukemia(M4)
Слайд 21Особенности различных вариантов ОНЛЛ
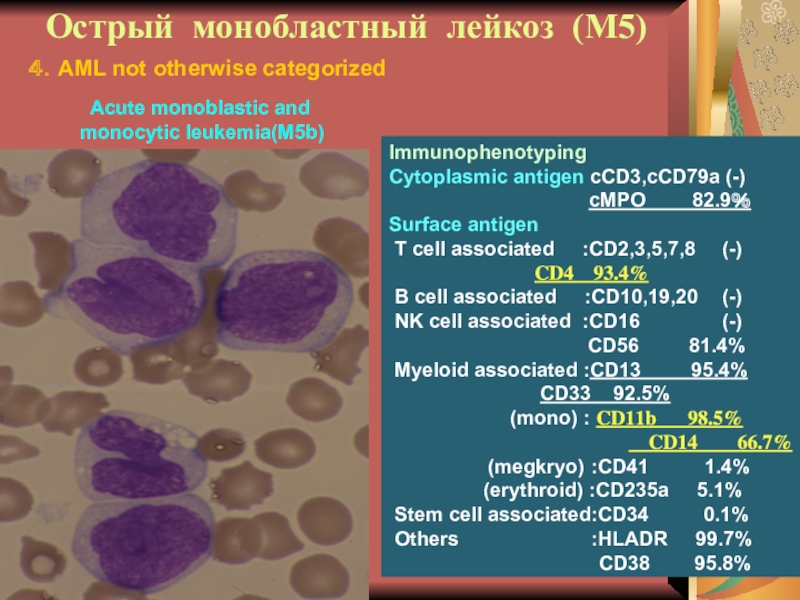
М5 встречается в 3-5% всех случаев ОЛ
у взрослых. Клиника – как предыдущие. Преобладают бласты с моноцитоподобными
ядрами. Цитохимия: пероксидаза ±, липиды слабоположительны, гликоген+ диффузный, эстераза +++.
Слайд 22Острый монобластный лейкоз (М5)
Immunophenotyping
Cytoplasmic antigen cCD3,cCD79a (-)
cMPO 82.9%
Surface antigen
T cell associated :CD2,3,5,7,8 (-)
CD4 93.4%
B cell associated :CD10,19,20 (-)
NK cell associated :CD16 (-)
CD56 81.4%
Myeloid associated :CD13 95.4%
CD33 92.5%
(mono) : CD11b 98.5%
CD14 66.7%
(megkryo) :CD41 1.4%
(erythroid) :CD235a 5.1%
Stem cell associated:CD34 0.1%
Others :HLADR 99.7%
CD38 95.8%
4.AML not otherwise categorized
Acute monoblastic and
monocytic leukemia(M5b)
Слайд 23Особенности различных вариантов ОНЛЛ
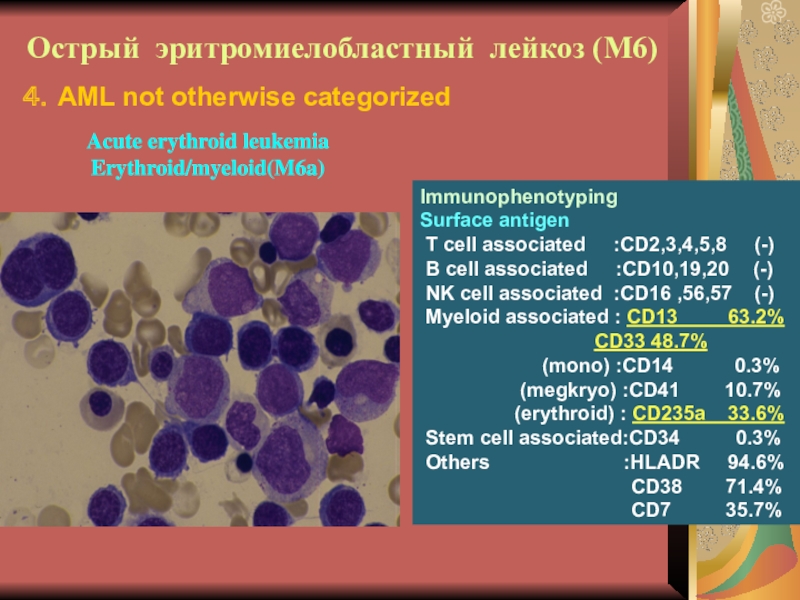
М6 – болезнь Гульельмо – 1-3%. Клиника
- на первом плане анемия, иногда с гемолитическим компонентом. В
периферической крови и КМ значительное количество эритрокариоцитов (мегалобластов, нормобластов). Цитохимия – как при миело.
Слайд 24Острый эритромиелобластный лейкоз (М6)
Immunophenotyping
Surface antigen
T cell associated
:CD2,3,4,5,8 (-)
B cell associated
:CD10,19,20 (-)
NK cell associated :CD16 ,56,57 (-)
Myeloid associated : CD13 63.2%
CD33 48.7%
(mono) :CD14 0.3%
(megkryo) :CD41 10.7%
(erythroid) : CD235a 33.6%
Stem cell associated:CD34 0.3%
Others :HLADR 94.6%
CD38 71.4%
CD7 35.7%
Acute erythroid leukemia
Erythroid/myeloid(M6a)
4.AML not otherwise categorized
Слайд 25Особенности различных вариантов ОНЛЛ
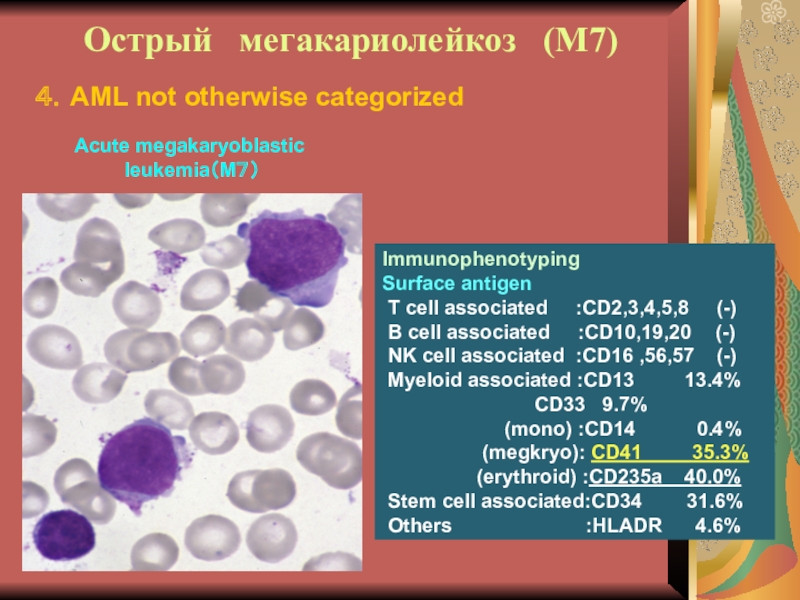
М7 очень редкий. Клинические особенности – глубокая
тромбоцитопения, или умеренная, но с большим количество дегенеративных форм. Бласты
крупные, видна отшнуровка цитоплазмы. Диагноз по иммунофенотипированию
Слайд 26 Острый мегакариолейкоз (М7)
Immunophenotyping
Surface antigen
T cell
associated :CD2,3,4,5,8 (-)
B cell associated
:CD10,19,20 (-)
NK cell associated :CD16 ,56,57 (-)
Myeloid associated :CD13 13.4%
CD33 9.7%
(mono) :CD14 0.4%
(megkryo): CD41 35.3%
(erythroid) :CD235a 40.0%
Stem cell associated:CD34 31.6%
Others :HLADR 4.6%
4.AML not otherwise categorized
Acute megakaryoblastic
leukemia(M7)
Слайд 27Особенности различных вариантов ОНЛЛ
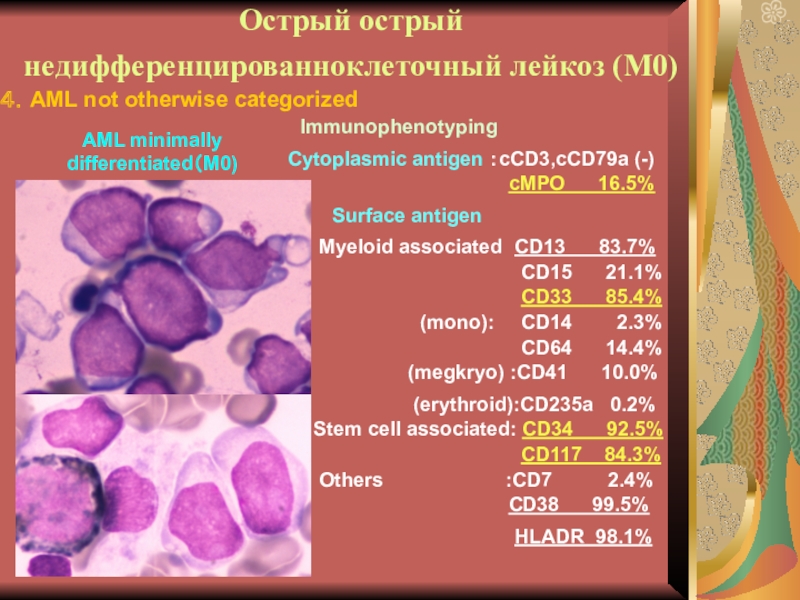
М0 по клинике мало отличается от миело.
Бласты чаще средние и мелкие, с высоким ядерно-цитоплазматическим соотношением (ядро
как бы больше клетки). Цитохимия – все реакции отрицательны (так называемые «немые» бласты).
Слайд 28Острый острый недифференцированноклеточный лейкоз (М0)
Immunophenotyping
Cytoplasmic antigen :cCD3,cCD79a (-)
Surface antigen
CD13
83.7%
Myeloid associated
cMPO 16.5%
CD15 21.1%
CD33
85.4%
(mono):
CD14 2.3%
CD64 14.4%
(megkryo) :CD41 10.0%
(erythroid):CD235a 0.2%
Stem cell associated: CD34 92.5%
CD117 84.3%
Others :CD7 2.4%
CD38 99.5%
HLADR 98.1%
4.AML not otherwise categorized
AML minimally
differentiated(M0)
Слайд 29Иммунофенотипирование при ОНЛЛ
Иммунологические исследования имеют вспомогательное значение в диагностике и
классифицировании большинства случаев ОНЛЛ.
Диагностика ОНЛЛ базируется на результатах морфоцитохимического
исследования.
Показания к иммунофенотипированию: для диагностики ОНЛЛ при отсутствии морфоцитохимических признаков миелоидной дифференцировки бластных клеток.
Варианты ОНЛЛ, требующие иммунофеноти-пирования: М0, М6 и М7 (10% всех наблюдений ).
Панмиелоидные маркеры - CD13, CD33 и CD65. Позволяют подтвердить миелоидную природу лейкемических клеток в 98% случаев ОНЛЛ
Слайд 30Цитогенетические исследования при ОНЛЛ
При ОНЛЛ позволяют распознать хромосомные аномалии,
ассоциированные с некоторыми цитологическими вариантами заболевания: t(8; 21) при М2,
t(15; 17) при МЗ, t(9; 11) при М5а-вариантах ОМЛ, а также выделить цитогенетические субварианты ОМЛ: t(6; 9) при ОМЛ с базофилией, t(8; 16) при М5 с эритрофагоцитозом.
Слайд 31Особенности различных вариантов острых лимфолейкозов
L1 (микролимфобластный). Встречается чаще у
детей. Бласты средние и мелкие с высоким ядерно-цитоплазматическим соотношением, ядро
округленное или с бухтообразной вырезкой. Структура хроматина равномерная, иногда трудно различаются от лимфоцитов. Ядрышек нет.
Слайд 32Особенности различных вариантов острых лимфолейкозов
L2 с типичными лимфобластами, у взрослых
чаще. Бласты средние, ядерно-цитоплазматические соотношение высокое, ядра различной формы, хроматин
нежный, ядрышки видны.
Дифференцировка L1 и L2: если среди 100 бластов более 90% составляют микроформы - L1, 75-90% - L1/ L2, 50-75% - L2/ L1, менее 50% - L2.
Слайд 33Особенности различных вариантов острых лимфолейкозов
L3 – лимфобласты крупные с
очень нежной хроматиновой сетью, 1-2 отчетливо видные нуклеолы. Цитоплазма резко
базофильна, вакуолизирована. «Клетки типа лимфомы Беркитта».
Необходимым условием для диагностики ОЛЛ является иммунологическое фенотипирование!
Течение ОЛЛ и прогноз зависят от иммунофенотипа бластных клеток и наличия аномалий кариотипа.
Слайд 34Чувствительность к терапии при различных вариантах ОЛЛ
У детей эффективность лечения
выше, чем у взрослых (пятилетняя безрецидивная выживаемость 80% и 40%
соответственно). У детей чаще благоприятная форма (пре-пре-В), значительно реже – Ph-позитивный.
Хорошо отвечают на терапию КС - Т-ОЛЛ с экспрессией CD1a.
Неблагоприятный прогноз и устойчивость к терапии - «зрелый» вариант В-ОЛЛ – (sIg+) и Ph+ (проВ).
Слайд 36Диагностика бифенотипических острых лейкозов
Бифенотипические лейкозы – бластные клетки проявляют двойную
миелоидно-лимфоидную направленность дифференцировки.
Может быть установлен только при использовании иммунофенотипирования: одновременное
наличие на бластах миелоидных маркеров (CD13, 33, w65) и антигенов В-линии (CD19, 10, 20, 79, сIgM, cCD22) или Т-линии (CD2,5,8,3). Для подтверждения BAL необходимо, чтобы сумма лейкозных клеток, положительным с миелоидными и лимфоидными маркерами, составляла более 120%.
Клиническая особенность BAL – прогностически неблагоприятен, часто сочетается с М0 и t (9; 22)
Слайд 37Алгоритм диагностики острых лейкозов
Морфоцитохимические исследования
Окраска на пероксидазу, липиды, неспецифическую эстеразу
Положительная
-
миелоидные бласты
Отрицательная
- лимфоидные бласты
Иммунофенотипирование
для М0, М6, М7
(CD 33, 13, 61,
41)
Иммунофенотипирование
В-линейные
сIgM, CD 19, CD 10
Т-линейные
CD 3, CD 5,
CD 8, CD 7, CD 1а