Слайд 1ПОСТГИПОКСИЧЕСКИЕ ЭНЦЕФАЛОПАТИИ
Слайд 2Основные факторы патогенеза постишемических и постреанимационных изменений в головном мозге
Поэтапные
патологические изменения мозгового кровообращения с появлением фаз отсроченной гипо- и
вторичной гиперперфузии;
Образование свободных радикалов, интенсификация ПОЛ, появление большого количества БАВ и накопление токсических соединений;
Дальнейшее нарушение липидного обмена и окисление накопившихся жирных кислот, в основном арахидоновой, по ряду путей, приводящее к появлению биологически активных соединений (простагландинов, эндоперекисей и др.);
Слайд 3Повторное перераспределение ионов Са , приводящее вместе с действием свободных
радикалов к повреждению ДНК и появлению патогенных белков и, кроме
того, вызывающее ангиоспазм и нарушение микроциркуляции с повторным ишемическим повреждением;
Развитие прогрессирующей аутоиммунной патологии мозга вследствие повышения проницаемости ГЭБ;
Нейрофизиологический фактор, заключающийся в нарушении баланса возбуждения и торможения;
Эксцитотоксический фактор, развитие которого связано с отсроченной гибелью нейронов ряда избирательно ранимых областей мозга в результате изменения их чувствительности к нейромедиаторам.
Слайд 4СТАДИИ ВОССТАНОВЛЕНИЯ ЦНС
Острый период
Стадия жизнеопасной комы
Стадия стабилизации вегетативных функций
Подострый
период
Отдаленный период
Слайд 5ПЕРИОДЫ ЧМТ
Нейрореанимационный период (1-15 сутки)
Период гнойно-септических осложнений и органной недостаточности
(с 5-10 суток)
Реабилитационный период
Слайд 6Деление больных на группы в зависимости
от тяжести неврологических нарушений
Больные с неосложненным восстановлением функций нервной системы, нарушение сознания у
которых отмечается не более 3-4 ч.
Больные с осложненным восстановлением функций нервной системы, нарушение сознания у которых отмечается в пределах тех же сроков, но при этом общемозговая симптоматика сопровождается верхне-стволовой; в эту же группу относятся пациенты с расстройствами сознания разной степени до 24 ч.
Больные с задержанным восстановлением функций нервной системы, у которых сознание восстановилось позднее 24 ч.
Слайд 7ФАКТОРЫ ВТОРИЧНОГО ПОВРЕЖДЕНИЯ МОЗГА
ВНЕЧЕРЕПНЫЕ ФАКТОРЫ:
артериальная гипотония (АД сист.
< 90 мм рт. ст.),
гипоксемия (РаО2 < 60 мм
рт. ст. ),
гиперкапния (РаСО2 > 45 мм рт. ст.),
тяжелая гипокапния (РаСО2 < 30 мм рт. ст.),
гипертермия,
гипонатриемия,
анемия (гематокрит < 30 %),
диссеминированное внутрисосудистое свертывание,
гипо-, гипергликемия.
Слайд 8ФАКТОРЫ ВТОРИЧНОГО ПОВРЕЖДЕНИЯ МОЗГА
ВНУТРИЧЕРЕПНЫЕ ФАКТОРЫ:
внутричерепная гипертензия,
дислокационный
синдром,
церебральный вазоспазм,
судороги,
внутричерепная инфекция
Слайд 9ШКАЛА КОМЫ ГЛАЗГО
ИССЛЕДУЕМЫЕ ПОКАЗАТЕЛИ
БАЛЛЫ
Открывание глаз
Спонтанное 4
На речевую команду 3
На боль 2
Отсутствует 1
Слайд 10ИССЛЕДУЕМЫЕ ПОКАЗАТЕЛИ
Словесный ответ
развернутая спонтанная речь
5
отдельные фразы
4
бессвязные слова 3
невнятное бормотание 2
отсутствие ответа 1
Слайд 11ИССЛЕДУЕМЫЕ ПОКАЗАТЕЛИ
Двигательный ответ
на речевую команду
6
на болевое раздражение с локализацией боли 5
отдергивание конечности в ответ на боль 4
патологические сгибательные движения
в ответ на болевой раздражитель 3
патологические разгибательные движения
в ответ на болевой раздражитель 2
отсутствие двигательных реакций 1
Слайд 12Основные принципы лечения
I. Общие мероприятия.
1. Респираторная
терапия.
2. Коррекция центральной гемодинамики.
2.1. Инфузионная терапия и коррекция электролитных расстройств.
2.2.
Нормализация кислородной емкости крови (трансфузионная терапия).
2.3. Профилактика тромбоэболических и геморрагических осложнений.
3. Нутритивная поддержка.
4. Лечение внечерепных и внутричерепных гнойно-септических осложнений.
5. Мероприятия по уходу.
Слайд 13Коррекция центральной гемодинамики
Главная цель - профилактика и лечение нарушений церебральной
перфузии
Задачи
Поддержание адекватного церебрального перфузионного давления
Обеспечение доставки кислорода к
пораженному мозгу
Улучшение микроциркуляции и реологических свойств крови
Слайд 14ЦПД=САД-ВЧД
Среднее АД (САД)=АДдиаст.+1/3 (АДсист.-АДдиаст.)
Адекватное ЦПД - выше 70 мм рт.
ст.
Верхний предел нормального ВЧД считается 20 мм рт. ст.
Sjо2 насыщение
Нв кислородом в оттекающей от мозга крови (55-75%)
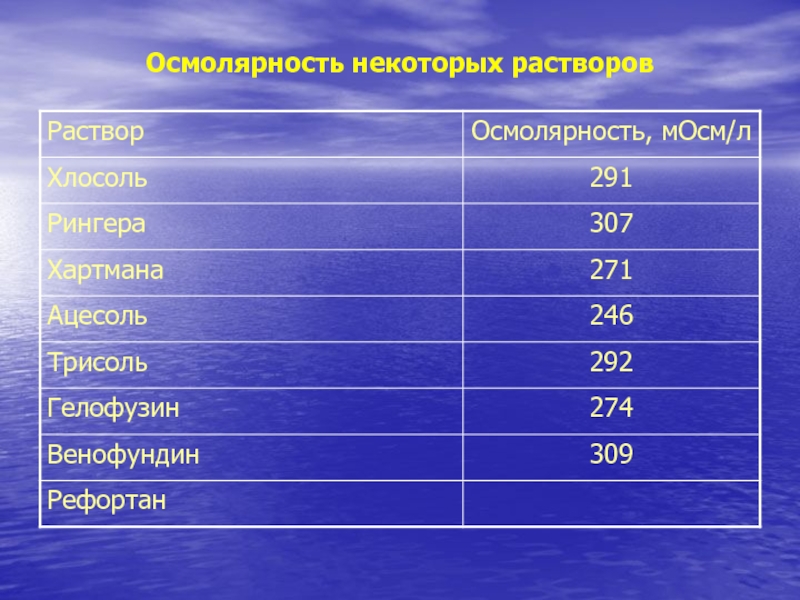
Слайд 15Осмолярность некоторых растворов
Слайд 16Электролитные нарушения, обусловленные неадекватной секрецией гормонов
Дефицит АДГ (центральный несахарный
диабет).
Этиология: поражение гипофиза. Потери воды преобладают над
потерями натрия. Гипернатриемия в сочетании с избыточным выделением гипотоничной мочи с низким содержанием натрия. Лечение: адиуретин 2-3 капли интраназально.
Слайд 17Электролитные нарушения, обусловленные неадекватной секрецией гормонов (продолжение)
Синдром избыточной выработки АДГ.
Этиология: поражение гипофиза. Задержка воды за счет ее
повышенной реабсорбции. Гипонатриемия, олигоурия. Большая концентрация натрия в моче (компенсаторная стимуляция предсердного натрий-уретического фактора и подавление секреции альдостерона).
Лечение: ограничение жидкости, 3% раствор натрия хлорида, при гиперволемии – салуретики.
Слайд 18Электролитные нарушения, обусловленные неадекватной секрецией гормонов (продолжение)
Минералокортикоидная недостаточность
Этиология:
почечная патология. Низкое содержание альдостерона, нарушение обратного всасывания натрия. Гипонатриемия,
высокое содержание натрия в моче.
Диагностика и лечение: гидрокортизон в дозе 100-200 мг из-за присущего этому препарату сочетания минерало- и кортикостероидной активности.
Слайд 19Подходы к протезированию дыхательных путей
Ранняя экстубация
Продленная интубация и поздняя
экстубация
Выполнение трахеостомии
Слайд 20КРИТЕРИИ ЭКСТУБАЦИИ БОЛЬНОГО
уровень сознания не менее оглушения
стабильная гемодинамика
насыщение гемоглобина кислородом
в артериальной крови 97-99% при дыхании воздухом в течение 3-4
часов (SаО2, SрО2)
нормальный ритм и глубина дыхания
уверенность в обеспечении адекватной санации ТБД
Слайд 21Основные принципы лечения
II. Специфическая (интракраниальная) терапия.
1.
Снижение энергетических потребностей мозга.
1.1. Фармакологическая защита (лечебный наркоз).
1.2. Немедикаментозная
защита.
2. Коррекция внутричерепной гипертензии.
3. Нейропротекторы.
Слайд 22Причины внутричерепной гипертензии
Избыточная двигательная активность и (или) борьба с респиратором.
Терапия: коррекция параметров ИВЛ, седация.
Церебральная гиперемия или переполнение мозговых сосудов
кровью. Увеличение Sjо2 более 75%. Наиболее частая причина – гипертермия. Терапия: коррекция гипертермии (анальгетики, физические методы охлаждения, КЦГ с оговорками).
При отсутствии гипертермии: умеренная гипервентиляция.
Слайд 23Причины внутричерепной гипертензии (продолжение)
Нарушение ликворооттока из полости черепа. Признаки обструктивной
гидроцефалии при КТ. Терапия: приподнятое (30-40 °) положение, блокада ликворопродукции
маннитолом 0,5-1,5 г/кг и салуретиками 60-120 мг/кг, вентрикулярное дренирование.
Судороги. Противосудорожная терапия: бензодиазепины, барбитураты. Наркотические анальгетики и миорелаксанты не действуют на судорожный очаг.
Нарастание ишемии и отека мозга.
Слайд 24Механизм действия салуретиков
Блокируют реабсорбцию натрия и воды в почечных канальцах.
Гипернатриемия,
вызванная гиповолемией, «извлекает воду из мозга».
Гиповолемия способствует гипоперфузии
мозга и увеличивает вязкость крови.
Слайд 25Показания к применению салуретиков
Почечная недостаточность.
Сердечная недостаточность.
Обструктивная гидроцефалия и внутричерепная гипертензия.
ОРДС
(одна из методик лечения).
Слайд 26Клинические признаки центрального тенториального вклинения мозга
ДИЭНЦЕФАЛЬНАЯ СТАДИЯ
Уровень сознания:
Сонливость, заторможенность, затем - оглушение и сопор.
Дыхание: Регулярное, прерываемое зевотой
и глубокими вздохами; в дальнейшем – дыхание Чейна-Стокса.
Зрачки: Узкие, симметричные, реакция на свет с малой амплитудой; спонтанное движение глазных яблок сохранены.
Рефлексы: Выполнение команд, локализация болевого раздражителя, защитная реакция в ответ на боль (в зависимости от уровня сознания). Позднее – нецеленаправленная реакция на боль, декортикационная ригидность. Двухсторонний симптом Бабинского.
Слайд 27 CТАДИЯ СРЕДНЕГО МОСТА – ВЕРХНЕГО МОСТА
Дыхание: Нейрогенная гипервентиляция
или дыхание типа Чейна-Стокса.
Зрачки: Расширены до 5 мм, фиксированы в
среднем положении. Реакция на свет отсутствует.
Рефлексы: Окуловестибулярный рефлекс сохранен, окулоцефалический угасает (проверяют при отсутствии спонтанных движений глаз). Часто – двухсторонняя ригидность разгибателей в ответ на боль. Децеребрационная ригидность.
Слайд 28 СТАДИЯ НИЖНЕГО МОСТА – ПРОДОЛГОВАТОГО МОЗГА
Дыхание: Угасание тахипноэ,
атактическое дыхание.
Зрачки: Фиксированные зрачки среднего диаметра, реакция на свет отсутствует.
Рефлексы:
Вестибулярные рефлексы отсутствуют. Двухсторонний симптом Бабинского, мышечная атония. Болевая импульсация не вызывает двигательного ответа.
Слайд 29 СТАДИЯ ПОРАЖЕНИЯ ПРОДОЛГОВАТОГО МОЗГА
Дыхание: Агональное.
Зрачки: Широкие фиксированные
зрачки, реакция на свет отсутствует.
Рефлексы: Арефлексия.
Слайд 30Расширенный протокол мониторинга
Мониторинг ЭКГ, пульсоксиметрии, инвазивного АД, рСО2 в
конечно-выдыхаемых порциях воздуха, сатурации гемоглобина в яремной вене (путем установки
в ретроградном направлении фиброоптического датчика или обычного сосудистого катетера), церебральной оксиметрии, ВЧД, ЦПД, ЦВД
Неврологический осмотр не реже 1 раза в 1 час.
Анализ артериальной крови с определением рСО2 и рО2 не реже 3 раз в сутки.
Определение осмоляльности, концентрации натрия, калия и глюкозы венозной крови – 2-4 раза в сутки.
Слайд 31Стандартный протокол мониторинга
Мониторинг ЭКГ, пульсоксиметрии, неинвазивного АД (не реже 1
раза в 15 минут), церебральной оксиметрии, ВЧД.
Неврологический осмотр не реже
1 раза в 1 час.
Анализ артериальной крови с определением рСО2 и рО2 не реже 2 раз в сутки.
Определение осмоляльности, концентрации глюкозы, натрия и калия венозной крови – 1-2 раза в сутки.
Слайд 32Протокол диагностических мероприятий при поступлении в отделении реанимации
•Рентгеновское исследование
черепа в двух проекциях, шейного отдела позвоночника, грудной клетки.
•Ультразвуковое исследование
брюшной полости, забрюшинного пространства и грудной клетки.
•Исследование в венозной крови концентрации гемоглобина, количества эритроцитов и лейкоцитов, лейкоцитарной формулы, уровня гематокрита, глюкозы, мочевины, креатинина, билирубина, калия, натрия и осмоляльности.
•Исследование в артериальной крови рН, рО2 , рСО2 , ВЕ, SatО2.
•Общий анализ мочи.
•Анализы крови и мочи на содержание алкоголя.
•КТ головного мозга.
•Электрокардиограмма.
•Осмотр нейрохирургом, абдоминальным хирургом, травматологом.
Слайд 33Примерный суточный лист
назначений (5-е сутки ЧМТ)
•ВИВЛ
в режиме Assist Control, FiO2 0,4, дыхательный объем – 500
мл, пиковый поток – 40 л/мин, чувствительность триггера (-4) см вод. ст., РЕЕР (+5) см вод. ст., ограничение пикового давления на вдохе – 30 см вод. ст.
•Санация трахеи – только по показаниям. Манжеточный режим.
•Внутривенно капельно:
1.Раствор натрия хлорида 0,9% 400 мл ×.8 раз/сут
2.Раствор глюкозы 10% 400 мл + раствор калия хлорида 10% 40 мл + 10 ЕД инсулина ×2 раз/сут
3.Свежезамороженная плазма 250 мл ×1 раз/сут.
4.Диоксидин 1% 100 мл × 1 раз/сут.
Слайд 34Примерный суточный лист
назначений (5-е сутки ЧМТ)
•Через перфузор:
1.Допамин
- 6 мкг/кг/мин (систолическое АД не менее 140 мм рт.ст.).
При необходимости – коррекция дозировок.
•Внутривенно струйно:
5.Гентамицин – 480 мг × 1 раз /сут.
•Подкожно:
6.Низкомолекулярный гепарин (например, фраксипарин 0,3 мл × 1 раз/сут).
Слайд 35Примерный суточный лист
назначений (5-е сутки ЧМТ)
•В зонд:
1.Сбалансированная
полисубстратная 20%-ная энтеральная смесь – по 150-200 мл каждые 2
часа.
•Положение головного конца кровати - 30°.
•Повороты больного с боку на бок каждые 3 часа.
•Обтирание тела и обработка полости рта – 4 раза /сут.
•Промывание мочевого пузыря антисептиком – 2 раза /сут.
Назначение гиперосмоляльных препаратов, антипиретиков и седативных средств - по показаниям.
Слайд 36Алгоритм мероприятий при ухудшении неврологического статуса и (или) повышении ВЧД
более 25 мм рт.ст.
•При наличии судорог ввести противосудорожные
препараты.
•При повышении внутригрудного давления из-за несинхронности с респиратором и двигательного беспокойства больного изменить параметры вентиляции (не допуская гипервентиляции), ввести седативные препараты и наркотические анальгетики (контроль системного АД!).
•При гипертермии ввести жаропонижающие, применить методы физического охлаждения (контроль системного АД!).
•Повысить FiО2 до 0,6-1,0.
•Приподнять головной конец кровати до 70-80° (контроль системного АД!).
Слайд 37Алгоритм мероприятий при ухудшении неврологического статуса и (или) повышении ВЧД
более 25 мм рт.ст.
•Ввести гиперосмоляльные препараты (20-25% раствор
маннитола или 3% раствор натрия хлорида).
•Применить коллоидные препараты и вазопрессоры для повышения ЦПД более 70 мм рт.ст.
•При гиперемии мозга (по данным югулярной оксиметрии более 75% или церебральной оксиметрии более 80%) применить умеренную гипервентиляцию. Пределом применения метода является снижение рСО2 в конечно-выдыхаемых порциях воздуха до 20 мм рт.ст. (рСО2 в артериальной крови – до 28 мм рт.ст.) и насыщения гемоглобина в церебральной венозной крови - до 55%.
•При отсутствии эффекта провести КТ головного мозга и рассмотреть необходимость хирургического вмешательства (удаления очага ушиба, установки вентрикулярного дренажа, декомпрессионной трепанации).
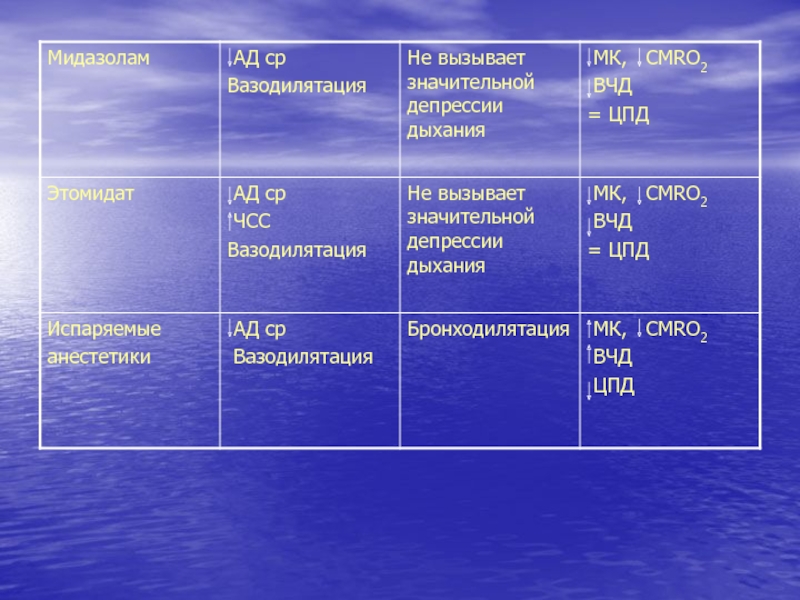
Слайд 38Основные фармакодинамические свойства некоторых анестетиков