Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
СПАЕЧНАЯ БОЛЕЗНЬ
Содержание
- 1. СПАЕЧНАЯ БОЛЕЗНЬ
- 2. СПАЕЧНАЯ БОЛЕЗНЬ
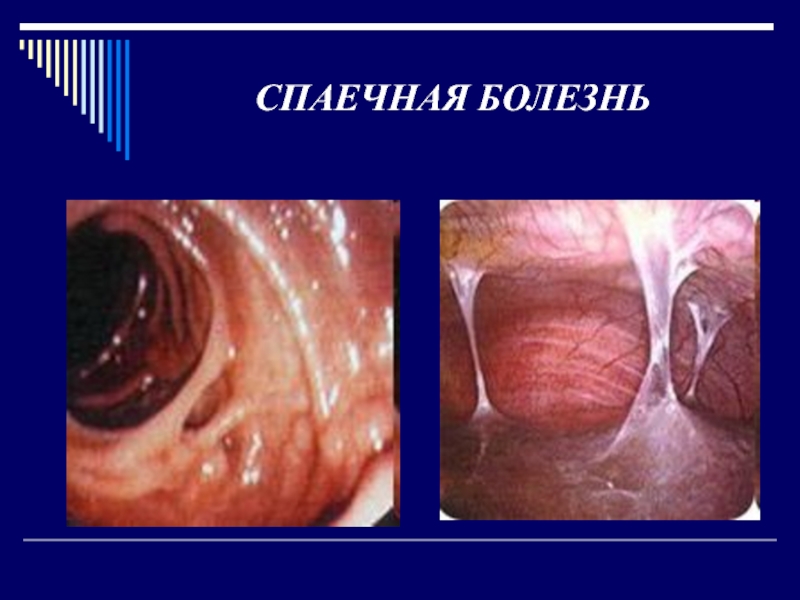
- 3. Спаечная болезньСпаечная болезнь (morbus adhaesivus) — термин,
- 4. Наиболее частой причиной спаечной болезниНаиболее частой причиной
- 5. Наиболее частой причиной спаечной болезни
- 6. СТРОЕНИЕ БРЮШИНЫВажнейшую роль в образовании спаек брюшной
- 7. СТРОЕНИЕ БРЮШИНЫВ брюшинной полости постоянно содержится незначительный
- 8. СТРОЕНИЕ БРЮШИНЫПо своему типу межорганные сращения делятся
- 9. Спаечная болезньНа снимке: висцеро-париетальное сращение, участок тонкой кишки припаян к париетальной брюшине.
- 10. ПРИЧИНЫ ВОЗНИКНОВЕНИЯ СПАЕЧНОЙ БОЛЕЗНИПричины, ведущие к склеиванию
- 11. ПРИЧИНЫ ВОЗНИКНОВЕНИЯ СПАЕЧНОЙ БОЛЕЗНИВсе эти причины ведут
- 12. ПРИЧИНЫ ВОЗНИКНОВЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ
- 13. ОСНОВНЫЕ ПРИЧИНЫ ОБРАЗОВАНИЯ СПАЕКвоспаление органов малого тазааппендициттравматические
- 14. ОСНОВНЫЕ ПРИЧИНЫ ОБРАЗОВАНИЯ СПАЕК
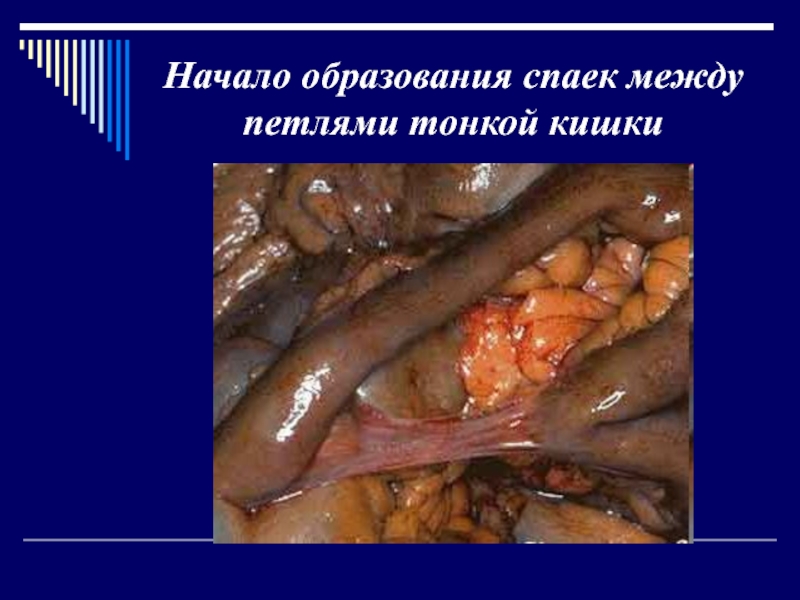
- 15. Начало образования спаек между петлями тонкой кишки
- 16. МЕХАНИЗМ РАЗВИТИЯ СПАЕЧНОЙ БОЛЕЗНИРазвитие спаечной болезни проходит
- 17. МЕХАНИЗМ РАЗВИТИЯ СПАЕЧНОЙ БОЛЕЗНИИногда сформировавшиеся сращения в
- 18. При формировании спайкиПри формировании спайки фибриновый слой
- 19. При формировании спайкиПо мнению большинства хирургов спайки,
- 20. При формировании спайкиО возможности рассасывания воспалительных спаек
- 21. При формировании спайкиИз этих наблюдений сделали вывод,
- 22. Спаечный процесс развивается главным образомСпаечный процесс развивается
- 23. Спаечный процесс развивается главным образомИзвестно, что у
- 24. Спаечный процесс развивается главным образомОбъем формирующихся спаек
- 25. ВАРИАТНЫ ТЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИВариант первый - бессимптомные
- 26. ВАРИАТНЫ ТЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИВариант второй - болевая
- 27. ВАРИАТНЫ ТЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИВариант третий - болевая
- 28. ВАРИАТНЫ ТЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИВариант четвёртый - острая
- 29. Картина спаечной непроходимостиКартина спаечной непроходимости довольно характерна,
- 30. Клинические проявленияКлинические проявления спаечной болезни будут зависеть
- 31. Клинические проявления
- 32. СИМПТОМЫ СПАЕЧНОЙ БОЛЕЗНИПо клиническому течению спаечную болезнь
- 33. СИМПТОМЫ СПАЕЧНОЙ БОЛЕЗНИПри исследовании крови обнаруживается лейкоцитоз,
- 34. СИМПТОМЫ СПАЕЧНОЙ БОЛЕЗНИ При дальнейшем нарастании
- 35. СИМПТОМЫ СПАЕЧНОЙ БОЛЕЗНИНарушение водного обмена — вначале
- 36. Интермиттирующая формаболевые приступы появляются периодически, интенсивность боли
- 37. Хроническая форма проявляется ноющими болями в животе,
- 38. ГРУППЫ КЛИНИЧЕСКИХ СИМПТОМОКОМПЛЕКСОВБолевой синдром, сопровождающийся дискинезией тонкой
- 39. ГРУППЫ КЛИНИЧЕСКИХ СИМПТОМОКОМПЛЕКСОВ. Синдром натянутого сальника —
- 40. ГРУППЫ КЛИНИЧЕСКИХ СИМПТОМОКОМПЛЕКСОВ6. Периколиты — при сращениях,
- 41. ПРОФИЛАКТИКА СПАЕЧНОЙ БОЛЕЗНИОсновные методы профилактика спаечной болезни
- 42. ПРОФИЛАКТИКА СПАЕЧНОЙ БОЛЕЗНИИспользование фибринолитических препаратов (препаратов, растворяющих
- 43. ДИАГНОСТИКА СПАЕЧНОЙ БОЛЕЗНИ Острую спаечную
- 44. ДИАГНОСТИКА СПАЕЧНОЙ БОЛЕЗНИРентгенологическое исследование: пневматизация кишечных петель
- 45. ДИАГНОСТИКА СПАЕЧНОЙ БОЛЕЗНИРентгенодиагностика интермиттирующей и хронической формы
- 46. Для выявления спаек тонкой кишкиДля выявления спаек
- 47. Для выявления спаек тонкой кишкиСпайки кишечника ведут
- 48. Для выявления спаек тонкой кишкиВызванные сращениями резкие
- 49. Для выявления спаек тонкой кишкиСкладки слизистой оболочки
- 50. Диагностика спаечной болезни в гинекологииЗаподозрить наличие спаек
- 51. Диагностика спаечной болезни в гинекологииГинекологический осмотр позволяет
- 52. Диагностика спаечной болезни в гинекологии
- 53. Обычное ультразвуковое исследованиеОбычное ультразвуковое исследование не позволяет
- 54. Обычное ультразвуковое исследованиеГлавным методом диагностики спаечного процесса
- 55. Различают три стадии спаечного процессаРазличают три стадии
- 56. ЛЕЧЕНИЕ СПАЕЧНОЙ БОЛЕЗНИЛечение, в зависимости от показаний,
- 57. ЛЕЧЕНИЕ СПАЕЧНОЙ БОЛЕЗНИ
- 58. ЛЕЧЕНИЕ СПАЕЧНОЙ БОЛЕЗНИ
- 59. ЛЕЧЕНИЕ СПАЕЧНОЙ БОЛЕЗНИПредсказать течение спаечной болезни практически
- 60. ЛЕЧЕНИЕ СПАЕЧНОЙ БОЛЕЗНИлазеротерапия - рассечение спаек при
- 61. Слайд 61
- 62. СПАСИБО ЗА ВНИМАНИЕ!
- 63. Скачать презентанцию
СПАЕЧНАЯ БОЛЕЗНЬ
Слайды и текст этой презентации
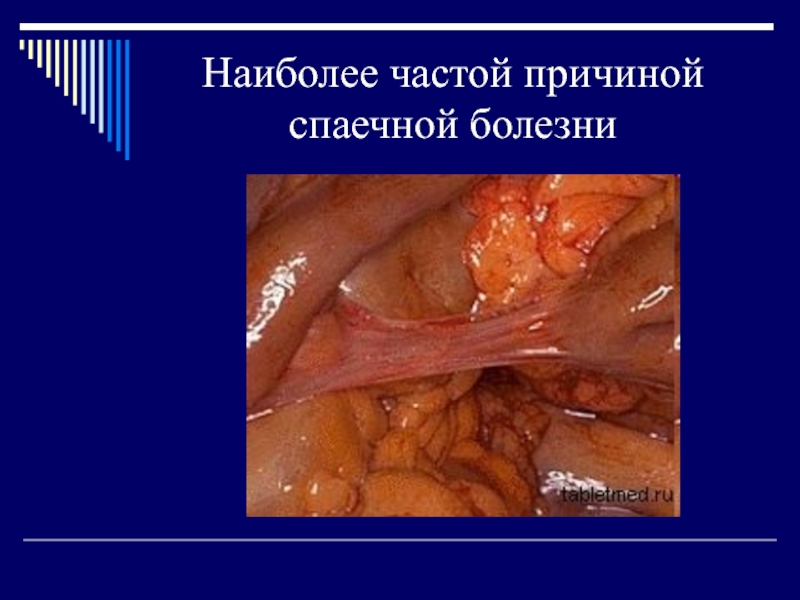
Слайд 4Наиболее частой причиной спаечной болезни
Наиболее частой причиной спаечной болезни являются
воспаление червеобразного отростка (аппендикса) и аппендэктомия (около 43%), на втором
месте стоят заболевания и операции на органах малого таза и операции по поводу непроходимости кишечника (около 30%).Слайд 6СТРОЕНИЕ БРЮШИНЫ
Важнейшую роль в образовании спаек брюшной полости играет брюшина
– покров, выстилающий внутреннюю поверхность брюшной полости и малого таза.
Брюшина имеет достаточно сложное строение и состоит из нескольких клеточных слоев. На поверхности брюшины находится слой мезотелиальных клеток, которые непрерывно обновляются и обеспечивают гладкость поверхности брюшины и хорошее скольжение органов друг относительно друга.
Слайд 7СТРОЕНИЕ БРЮШИНЫ
В брюшинной полости постоянно содержится незначительный объем жидкости, выступающий
в роли смазки.
Движения органов брюшинной полости распределяют смазывающую жидкость
по поверхности петель кишечника и других органов, расположенных в брюшинной полости. Возникновение спаек и спаечной болезни всегда начинается с нарушения целостности мезотелиального слоя клеток.
Только в случае нарушения слоя эпителия возможно развитие спаечной болезни.
Слайд 8СТРОЕНИЕ БРЮШИНЫ
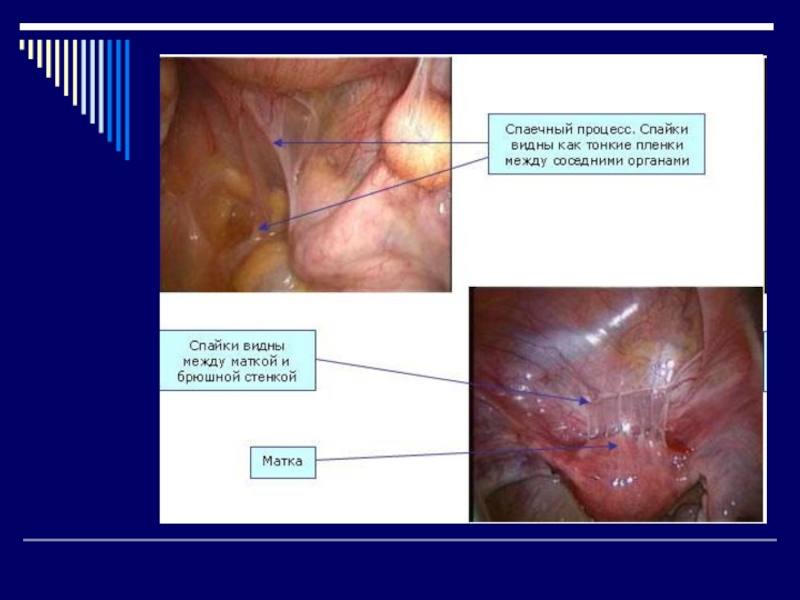
По своему типу межорганные сращения делятся на висцеро-висцеральные, то
есть сращения между самими органами (кишка - кишка, кишка -
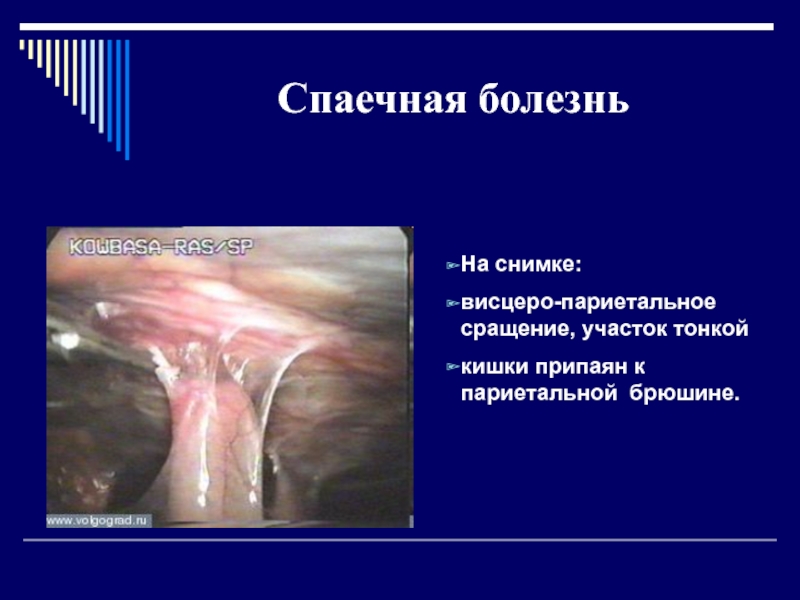
сальник) и висцеро-париетальные, то есть сращения между каким-либо органом и участком париетальной брюшины (кишка - париетальная брюшина).Слайд 9Спаечная болезнь
На снимке:
висцеро-париетальное сращение, участок тонкой
кишки припаян к
париетальной брюшине.
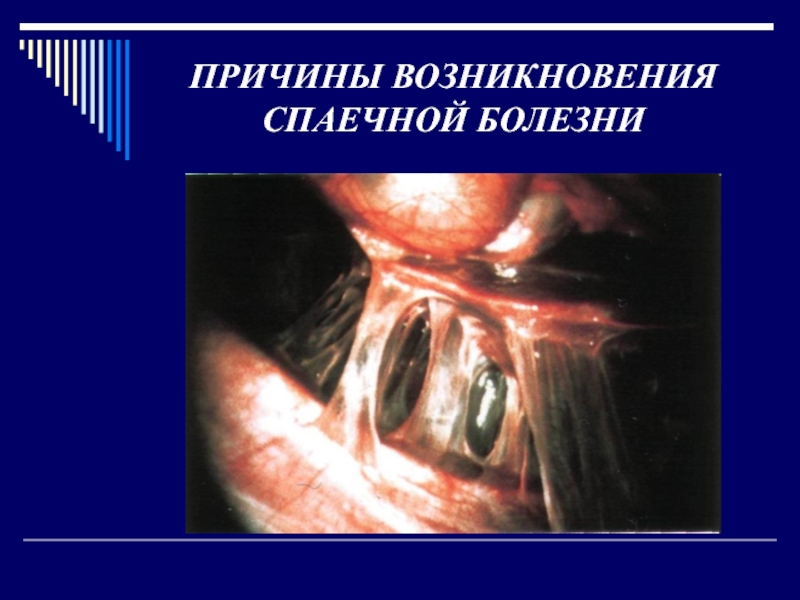
Слайд 10ПРИЧИНЫ ВОЗНИКНОВЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ
Причины, ведущие к склеиванию листков брюшины
Причины,
ведущие к припаиванию сальника к участкам поврежденной брюшины.
Выпадение фибрина,
который выпадая на брюшине постепенно превращается в соединительнотканные тяжи.Слайд 11ПРИЧИНЫ ВОЗНИКНОВЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ
Все эти причины ведут к образованию плоскостных
или тяжевых спаек, которые могут быть причиной развития острой кишечной
непроходимости.Все эти причины дают повод к развитию спаечной болезни, которая иногда протекает с клиникой ОКН.
Некоторые авторы трактуют спаечную болезнь как обязательное присутствие ОКН, но это не так.
Основной причиной образования спаек является травма брюшины.
Слайд 13ОСНОВНЫЕ ПРИЧИНЫ ОБРАЗОВАНИЯ СПАЕК
воспаление органов малого таза
аппендицит
травматические (механические) повреждения брюшины
и органов брюшной полости и малого таза
химическое воздействие на брюшину
кровоизлияние
в брюшную полостьвоздействие инородных тел и оперативное вмешательством на органах брюшной полости и малого таза эндометриоз
Слайд 14ОСНОВНЫЕ ПРИЧИНЫ ОБРАЗОВАНИЯ СПАЕК
Спайки в брюшной
полости могут мешать нормальной работе внутренних органов. Нарушение подвижности петель
кишечника может приводить к кишечной непроходимости.Масштабы спаечного процесса в брюшной полости могут быть разными:
Тотальное распространения по всей поверхности брюшины
Образования отдельных тяжей, фиксированных в 2 точках и вызывающих сдавление кишечных петель.
Если спайки локализуются в брюшной полости, то это проявляется нарушением эвакуации в толстой и тонкой кишке, опущение правой почки, опущение желудка, нарушение оттока желчи.
Слайд 16МЕХАНИЗМ РАЗВИТИЯ СПАЕЧНОЙ БОЛЕЗНИ
Развитие спаечной болезни проходит через несколько этапов:
Повреждение
брюшины→ на месте повреждения - серозно-фибринозный экссудат, в котором находятся
различные клеточные элементы→ из экссудата выпадает фибрина→ поврежденная поверхность брюшины покрывается фибрином→ в конце 2-х суток на брюшине можно наблюдать нежные фиброзные образования →соприкосновение участков брюшины, покрытых фибрином, приводит к их склеиванию между собой.Слайд 17МЕХАНИЗМ РАЗВИТИЯ СПАЕЧНОЙ БОЛЕЗНИ
Иногда сформировавшиеся сращения в последующем разрываются и
рассасываются, однако в ряде случаев фибриновые сращения постепенно уплотняются и
становятся основой для формирования спаек.Слайд 18При формировании спайки
При формировании спайки фибриновый слой постепенно прорастает сосудами→
укрепляется коллагеновыми волокнами.
Образование спаек брюшной полости усиливается отсутствием перистальтики
(движений) кишечника в первые сутки после операции, что не позволяет движениям кишечника разорвать еще не укрепившиеся спайки. Если формирующаяся спайка не разорвалась в течение первых 2-3 дней, она вряд ли разорвется вовсе.
Слайд 19При формировании спайки
По мнению большинства хирургов спайки, возникшие после глубокой
травмы брюшинных покровов вероятно всего не рассасываются, а происходит их
перестройка.Спайки , возникающие на фоне острого воспалительного процесса в каком-либо участке брюшной полости у ряда лиц подвергаются обратному развитию.
Слайд 20При формировании спайки
О возможности рассасывания воспалительных спаек говорит факт рассасывания
аппендикулярного инфильтрата.
Если в период острого воспалительного процесса инфильтрированный сальник
спаивается на большом протяжении с аппендиксом и прилежащими петлями кишок, то после рассасывания инфильтрата часто остаются очень небольшие спайки сальника с отростком, а все остальные спайки рассасываются.Слайд 21При формировании спайки
Из этих наблюдений сделали вывод, что в ближайший
период после выздоровления от гнойного перитонита, есть смысл применять различные
физиотерапевтические процедуры, вызывающие рассасывание спаек. Применение этих процедур в более позднем периоде, когда уже спайки сформированы будет малообосновано.Слайд 22Спаечный процесс развивается главным образом
Спаечный процесс развивается главным образом после
операций, производимых в нижних отделах брюшной полости, и после аппендэктомий,
что по всей видимости следует объяснить большей частотой этой операции.Чаще всего спаечный процесс после лапаротомии развивается у больных в возрасте 20-30 лет, поэтому показания к оперативному вмешательству в этом возрасте, особенно у женщин, должны ставиться весьма обоснованно.
Слайд 23Спаечный процесс развивается главным образом
Известно, что у некоторых людей имеется
предрасположенность к развитию спаечной болезни.
Даже небольшое по объему оперативное
вмешательство на брюшной полости у таких людей может привести к формированию мощных спаек, распространяющихся по различным отделам брюшной полости и являющихся причиной развития спаечной болезни. С другой стороны, у людей, не имеющих наследственной предрасположенности к развитию спаек, даже обширная операция на брюшной полости может не вызвать развития спаек.
Слайд 24Спаечный процесс развивается главным образом
Объем формирующихся спаек может быть очень
разным.
Иногда в брюшной полости или малом тазу образуется только
одна спайка в виде шнуровидного тяжа. В других случаях, спаечный процесс может захватывать всю брюшную полость.
Нередко отмечается фиксация спайками кишок к внутренней поверхности послеоперационного шва.
Слайд 25ВАРИАТНЫ ТЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ
Вариант первый - бессимптомные спайки брюшной полости.
Здесь название говорит само за себя - человека в данном
случае ничего не беспокоит.Диагноз ставится при случайном обнаружении спаек во время какого-либо обследования пациента, например ультразвукового, или в ходе какой-либо операции на брюшной полости.
Слайд 26ВАРИАТНЫ ТЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ
Вариант второй - болевая форма спаечной болезни.
На первый план у таких пациентов выходят жалобы на боли
в животе, чаще в области послеоперационных рубцов. Боли могут носить различный характер, чаще ноющий или тянущий; усиливаться при физической нагрузке, изменении положения тела, проходить самостоятельно или после приёма обезболивающих препаратов
Слайд 27ВАРИАТНЫ ТЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ
Вариант третий - болевая форма спаечной болезни
с дисфункцией внутренних органов - логическое развитие варианта второго.
В
результате спаечного процесса нарушается работа органов желудочно-кишечного тракта. Проявления могут быть самыми разнообразными - запоры, поносы, непереносимость некоторых видов пищи, чувство распирания после еды, вздутие живота и т.д.Слайд 28ВАРИАТНЫ ТЕЧЕНИЯ СПАЕЧНОЙ БОЛЕЗНИ
Вариант четвёртый - острая спаечная кишечная непроходимость
- наиболее грозное проявление и осложнение спаечной болезни брюшной полости,
когда спайки препятствуют прохождению кишечного содержимого по кишечной трубке.Это настолько серьёзное состояние, что если не предпринимать никаких мер по его лечению, оно неизбежно приведёт к смерти.
Слайд 29Картина спаечной непроходимости
Картина спаечной непроходимости довольно характерна, когда на фоне
полного здоровья внезапно появляются боли в животе, затем присоединяется рвота,
кишечные газы не отходят, стула нет.Состояние прогрессивно ухудшается, что в конечном итоге заставляет человека обратиться за специализированной помощью.
Зачастую люди впервые узнают о том, что у них спаечная болезнь, во время таких приступов.
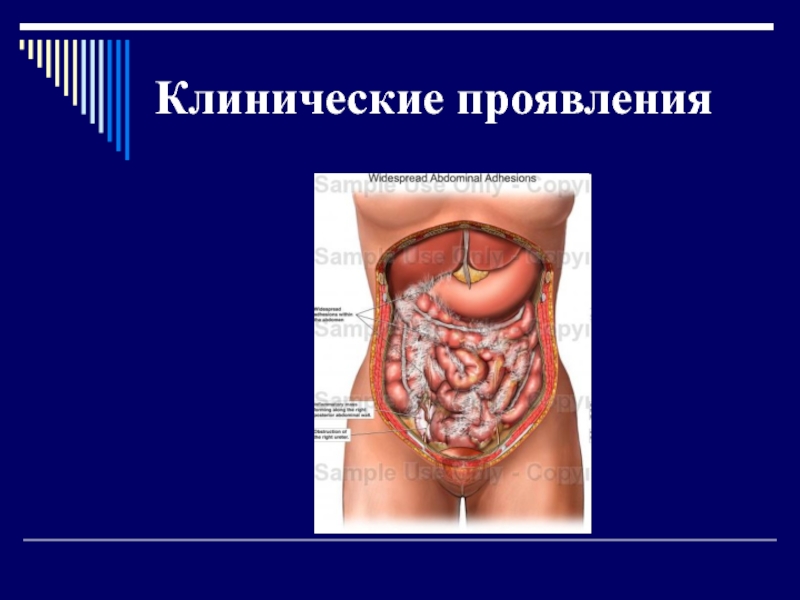
Слайд 30Клинические проявления
Клинические проявления спаечной болезни будут зависеть от того, в
каком месте образовались сращения, сколько их образовалось, и в какой
степени они нарушают функции органов, которые «спаяли» между собой.Слайд 32СИМПТОМЫ СПАЕЧНОЙ БОЛЕЗНИ
По клиническому течению спаечную болезнь делят на:
острую,
интермиттирующую,
хроническую .
Острая форма проявляется внезапным или постепенным развитием болевого
синдрома, усиленной перистальтикой кишечника, рвотой, подъемом температуры. Боли могут носить нарастающий характер.Слайд 33СИМПТОМЫ СПАЕЧНОЙ БОЛЕЗНИ
При исследовании крови обнаруживается лейкоцитоз, ускоренная СОЭ.
При нарастании
кишечной непроходимости: возникает
рвота содержимым тонкой кишки,
появляются симптомы раздражения
брюшины, тахикардия.
Слайд 34СИМПТОМЫ СПАЕЧНОЙ БОЛЕЗНИ
При дальнейшем нарастании явлений непроходимости наблюдается:
вздутие кишечника и отсутствие его перистальтики ,
снижается суточный диурез
, развивается артериальная гипотензия ,
наблюдается цианоз ,
акроцианоз ,
жажда,
сонливость,
гипопротеинемия ,
Слайд 35СИМПТОМЫ СПАЕЧНОЙ БОЛЕЗНИ
Нарушение водного обмена — вначале внеклеточная, а затем
и внутриклеточная дегидратация
Нарушается минеральный обмен : резко снижается уровень калия
и натрия в крови, что проявляется клинически общей слабостью, гипотензией, ослаблением или исчезновением рефлексов. Нарушения белкового и водно-солевого обмена определяют тяжесть состояния больного и глубину интоксикации.
Слайд 36Интермиттирующая форма
болевые приступы появляются периодически, интенсивность боли различна,
возникают диспептические
расстройства,
явления дискомфорта,
запоры.
Больные с этой формой спаечной
болезни неоднократно госпитализируются в хирургические отделения.Слайд 37Хроническая форма
проявляется ноющими болями в животе,
чувством дискомфорта,
запорами,
снижением
веса тела
периодическими приступами острой кишечной непроходимости.
Слайд 38ГРУППЫ КЛИНИЧЕСКИХ СИМПТОМОКОМПЛЕКСОВ
Болевой синдром, сопровождающийся дискинезией тонкой кишки. Самая многочисленная
группа.
2. Эпигастральный синдром — при наличии сращений в эпигастральной области,вызывающих
нарушение функции желудка.3. Перидуодениты — при сращениях, локализующихся по ходу двенадцатиперстной кишки и желчных путей, вызывающих вторичный дуоденостаз, дискинезию желчных путей, холестаз, острую дуоденальную непроходимость
Слайд 39ГРУППЫ КЛИНИЧЕСКИХ СИМПТОМОКОМПЛЕКСОВ
. Синдром натянутого сальника — при сращении дистальной
части большого сальника.
5. Синдром терминальной петли — при сращениях и
рубцовом процессе стенки терминального отдела подвздошной кишки и ее брыжейки (хронический мезоилеит), приводящих к деформации и дискинезии тонкой кишки.Слайд 40ГРУППЫ КЛИНИЧЕСКИХ СИМПТОМОКОМПЛЕКСОВ
6. Периколиты — при сращениях, локализующихся преимущественно по
ходу толстой кишки и вызывающие ее деформацию и нарушение функции.
7.
Спайки брюшной полости и кишечные свищи.8. Абдоминальный криз — при спайках брюшной полости с ложной клинической картиной «острого живота».
9. Хроническая гипотония желудочно-кишечного тракта (синдром «большого живота»).
10. Спайки брюшной полости и послеоперационные грыжи живота.
Слайд 41ПРОФИЛАКТИКА СПАЕЧНОЙ БОЛЕЗНИ
Основные методы профилактика спаечной болезни включают:
своевременное выполнение оперативного
вмешательства при острых заболеваниях органов брюшной полости без применения грубых
дренажей и тампонов;промывание брюшной полости, иногда - проведение перитонеалъного диализа;
интенсивную антибиотикотерапию на фоне и после оперативного вмешательства - препаратами выбора являются антибиотики группы тетрациклинов, цефалоспоринов, сульфаниламидов;
применение антикоагулянтов (гепарин, фраксипарин), преднизолона с новокаином;
стимуляция моторики кишечника (прозерин);
Слайд 42ПРОФИЛАКТИКА СПАЕЧНОЙ БОЛЕЗНИ
Использование фибринолитических препаратов (препаратов, растворяющих фибрин, вокруг которого
образуются спайки) - хемотрипсин, трипсин, фибринолизин, стрептокиназа, урокиназа.
Выбор
препаратов и схем лечения зависит от каждого конкретного случая и может быть сделан только лечащим врачом!Слайд 43ДИАГНОСТИКА СПАЕЧНОЙ БОЛЕЗНИ
Острую спаечную болезнь можно
заподозрить на основании анамнеза (операции или травмы брюшной полости) и
характерной клинической картины.Лапароскопия в большинстве случаев противопоказана .
Исследование крови: лейкоцитоз,
С-реактивный белок, ускоренную
СОЭ.
Слайд 44ДИАГНОСТИКА СПАЕЧНОЙ БОЛЕЗНИ
Рентгенологическое исследование: пневматизация кишечных петель и уровни жидкости
в них (так называемые чаши Клойбера).
При введении бария через
рот устанавливают замедленное прохождение контрастной взвеси по кишечнику, вплоть до остановки ее на уровне препятствия.Слайд 45ДИАГНОСТИКА СПАЕЧНОЙ БОЛЕЗНИ
Рентгенодиагностика интермиттирующей и хронической формы спаечной болезни основывается
на выявлении при полипозиционном исследовании различного вида деформаций, необычной фиксации,
изменений положения и контуров, сращений с брюшной стенкой или соседними органами вовлеченного в процесс органа (органов).Методика исследования и особенности рентгенологической картины зависят от характера спаечного процесса (ограниченный или распространенный перивисцерит), степени его выраженности и локализации.
Слайд 46Для выявления спаек тонкой кишки
Для выявления спаек тонкой кишки прибегают
к введению бариевой взвеси через зонд, а при периколите —
к ирригоскопии.Сращения внутренних органов с брюшной стенкой, возникающие на почве перенесенных операций или ранений живота, лучше выявляются при исследовании на боку.
Слайд 47Для выявления спаек тонкой кишки
Спайки кишечника ведут к стойкой деформации
кишки, изменению обычного положения ее петель, ограничению пассивной и активной
подвижности и сужению просвета различной степени, иногда с супрастенотическим расширением кишки, метеоризмом и нарушением пассажа бариевой взвеси.Контуры суженного участка четкие, неровные, зазубренные, с характерными остроконечными выступами, меняющими свою форму и размеры в процессе исследования, особенно при дозированной компрессии или раздувании газом
Слайд 48Для выявления спаек тонкой кишки
Вызванные сращениями резкие перегибы и сужения
кишки обусловливают соответствующую рентгенологическую картину. При спаянии между собой соприкасающихся
соседних петель может образоваться нерасправляющаяся во время исследования так называемая «двустволка».Характер подобной деформации лучше определяется в условиях двойного контрастирования кишки.
При этом изучают состояние рельефа слизистой оболочки и. эластичности стенок, особенно в зоне деформации и перегибов кишки.
Слайд 49Для выявления спаек тонкой кишки
Складки слизистой оболочки в подобных случаях
хотя и деформируются, перекручиваются и меняют обычное направление или сглаживаются,
однако в отличие от опухолевого процесса прослеживаются на всем протяжении, не обрываясь.О спаечном процессе говорит также отсутствие ригидности стенки кишки, что свойственно злокачественной опухоли.
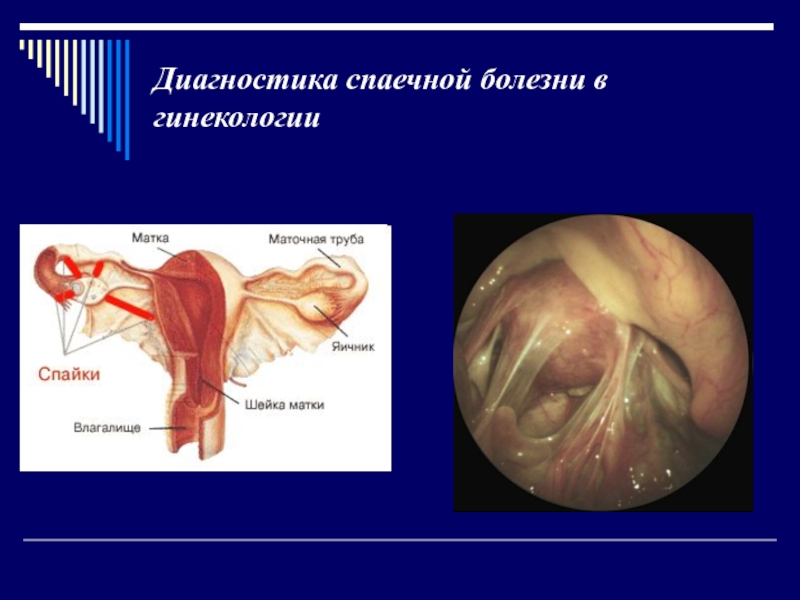
Слайд 50Диагностика спаечной болезни в гинекологии
Заподозрить наличие спаек в брюшной полости
можно у пациенток, в прошлом перенесших воспалительные заболевания малого таза,
хирургические операции на органах малого таза и брюшной полости, и у женщин, страдающих эндометриозом.Однако только у половины пациенток с наличием более двух факторов риска развития спаечного процесса в анамнезе спайки обнаруживаются во время лапароскопии (операции, вовремя которой в передней брюшной стенке делают небольшие отверстия, через которые вводят оптический прибор, позволяющий осмотреть полость, и специальные хирургические инструменты).
Слайд 51Диагностика спаечной болезни в гинекологии
Гинекологический осмотр позволяет предположить наличие спаечного
процесса в брюшной полости с вероятностью 75%.
Непроходимость маточных труб
по данным гистеросальпингографии (в матку вводят контрастное вещество, производят рентгенологические снимки) и ультразвуковое исследование с большой степенью достоверности указывает на наличие спаечного процесса, однако проходимость маточных труб не позволяет исключить наличия спаек, серьезно препятствующих наступлению беременности.Слайд 53Обычное ультразвуковое исследование
Обычное ультразвуковое исследование не позволяет достоверно обнаружить наличие
спаек малого таза.
Очень перспективным в диагностике спаечного процесса на сегодняшний
день представляется метод ядерного магнитного резонанса. С помощью этого метода получают снимки, отражающие "состояние дел" на разных уровнях.
Слайд 54Обычное ультразвуковое исследование
Главным методом диагностики спаечного процесса является метод лапароскопии.
Он позволяет не только обнаружить наличие спаек и оценить тяжесть
спаечного процесса, но и провести лечение.Слайд 55Различают три стадии спаечного процесса
Различают три стадии спаечного процесса по
данным лапароскопии:
I стадия: спайки располагаются вокруг маточной трубы, яичника или
в другой области, но не мешают захвату яйцеклетки;II стадия: спайки располагаются между маточной трубой и яичником либо между этими органами и другими структурами и могут мешать захвату яйцеклетки;
III стадия: происходит либо перекрут маточной трубы, либо ее закупорка спайками, либо полная блокада захвата яйцеклетки.
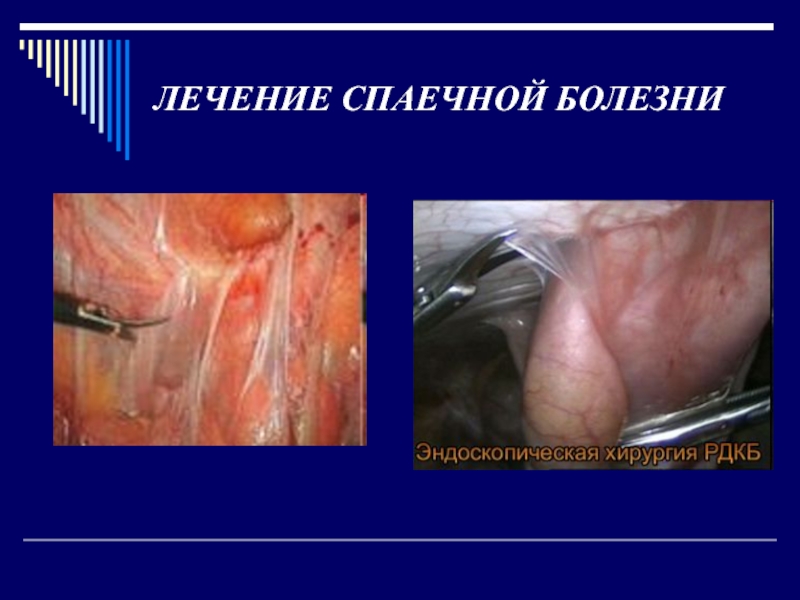
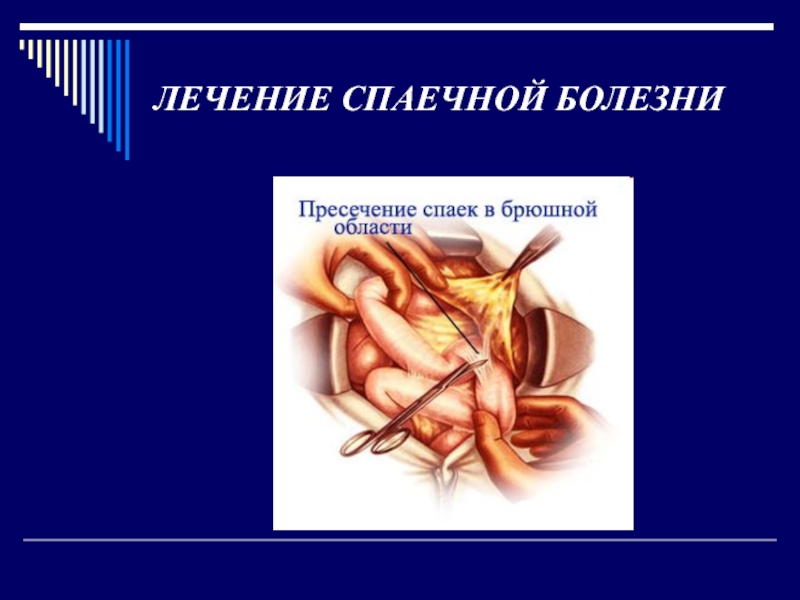
Слайд 56ЛЕЧЕНИЕ СПАЕЧНОЙ БОЛЕЗНИ
Лечение, в зависимости от показаний, может быть консервативным
или оперативным.
Показания к операции могут возникнуть при остром приступе спаечной
непроходимости кишечника (экстренная или срочная операция) или при рецидивирующем течении спаечной болезни (плановая операция). При экстренной операции производят рассечение спаек, резекцию некротизированного участка кишки.
При хронической форме спаечной болезни выполняют операцию Нобля или ее модификации.
Слайд 59ЛЕЧЕНИЕ СПАЕЧНОЙ БОЛЕЗНИ
Предсказать течение спаечной болезни практически невозможно.
При частых
рецидивах спаечной болезни больные теряют трудоспособность.
Прогноз более благоприятен при
единичных спайках.В гинекологии главным методом лечения спаечного процесса является лапароскопия.
С помощью специальных микроманипуляторов производится адгезиолизис - рассечение и удаление спаек.
Адгеолизис производится следующими методами:
Слайд 60ЛЕЧЕНИЕ СПАЕЧНОЙ БОЛЕЗНИ
лазеротерапия - рассечение спаек при помощи лазера);
аквадиссекция -
рассечение спаек с помощью воды, подаваемой под давлением;
электрохирургя - рассечение
спаек с помощью электроножа.Во время лапароскопии для профилактики образования новых послеоперационных спаек используются следующие методы:
введение в пространства между анатомическими структурами различных барьерных жидкостей (декстрана, повидина, минеральных масел и пр.); окутывание маточных труб и яичников специальными полимерными рассасывающимися пленками.