Слайд 1Неправильное положение плода (НП)
Неправильным
положением плода называют клиничес-
кую ситуацию, когда ось
плода пересекает ось матки
Частота – 0,5-0,7%, причем у многорожавших в 10 раз
чаще, чем у первородящих.
К неправильным положе-
ниям плода относят
поперечные и косые
положения.
Клиническая ситуация,
при которой ось плода пересекает ось матки под прямым углом, а крупные части плода расположены выше гребней подвздошных костей
Поперечное положение плода
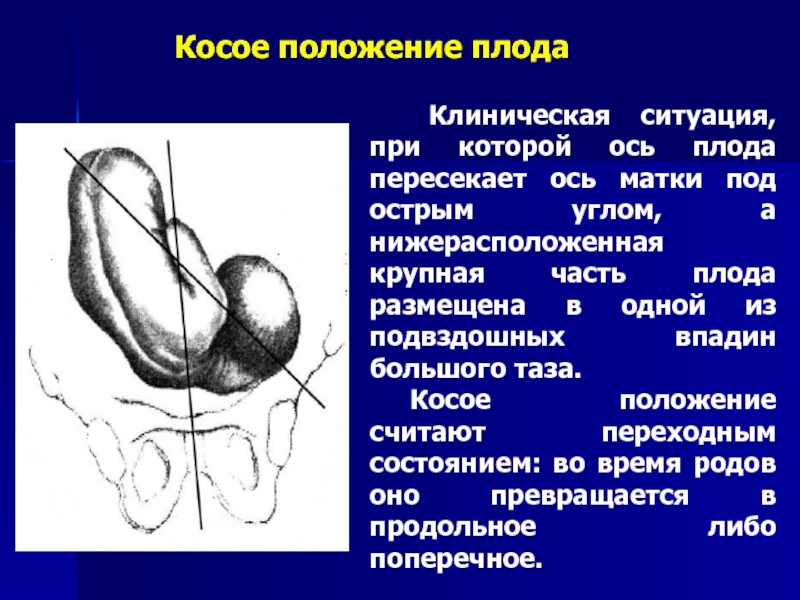
Клиническая ситуация, при которой ось плода пересекает ось матки под острым углом, а нижерасположенная крупная часть плода размещена в одной из подвздошных впадин большого таза.
Косое положение считают переходным состоянием: во время родов оно превращается в продольное либо поперечное.
Косое положение плода
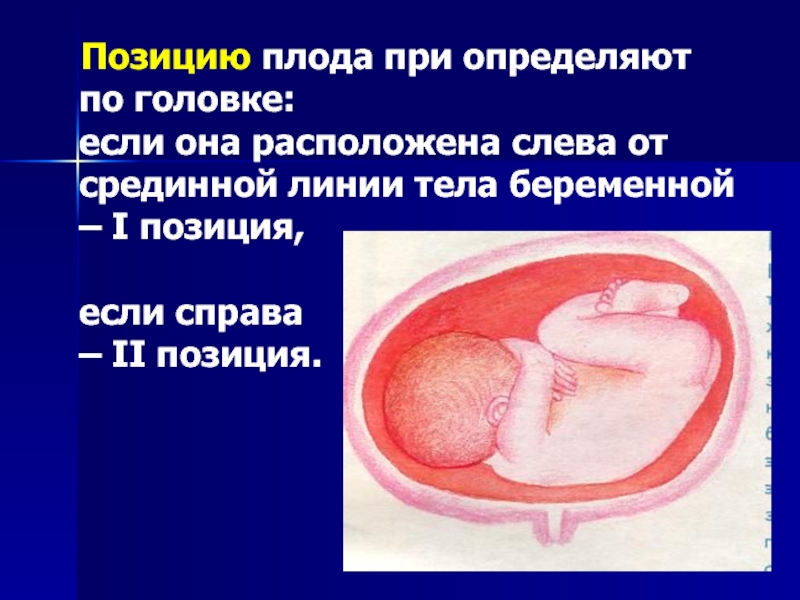
Позицию плода при определяют
по головке:
если она расположена слева от
срединной линии тела беременной
– I позиция,
если справа
– II позиция.
Вид, определяют по спинке: если она обращена кпереди – передний вид, кзади - задний. Имеет значение расположение спинки плода по отношению ко дну матки и входу в малый таз.
Слайд 6 Причины возникновения НП разнообразны.
Материнские факторы: Узкий
таз, миома
матки, аномалии матки, дряблость передней
брюшной стенки, многорожавшие, рубец на
матке после кесарева сечения
Плодовые факторы: Недоношенность,
врожденные аномалии плода, многоплодие,
неправильное членорасположение плода
Плацентарные факторы: Предлежание
плаценты, многоводие или маловодие,
короткость пуповины
Слайд 7
До 28-29 недель бер-ти НП не имеют существенного значения, потому
что плод может принять головное предлежание
Слайд 8Клиническая картина
НП устанавливают, основываясь на данных осмотра беременной, пальпации живота,
влагалищного исследования.
При осмотре обращают внимание на необычную поперечно-растянутую форму живота.
При пальпации предлежащую часть плода определить не удается, головка прощупывается слева или справа от срединной линии тела беременной.
Слайд 9Диагностика
Окончательный диагноз ставят на основании УЗИ.
Влагалищное исследование (ВИ) во время
беременности не дает четких результатов. ВИ следует производить очень осторожно,
так как вскрытие плодных оболочек и излитие вод при неполном раскрытии маточного зева значительно ухудшает прогноз родов. При ВИ после излития вод и раскрытия зева на 4 см и больше прощупывают бок плода, лопатку, подмышечную впадину, локти или кисть ручки
Слайд 10Течение беременности
Беременность протекает без особенностей, но чаще происходят преждевременные роды
Ведение
беременности в ЖК
1) Госпитализация не позже 37 недель беременности для
тщательного обследования.
2) Наружный поворот на головку в настоящее время применяют редко. Эффективность такой операции невысока и приводит к тяжелым осложнениям.
Слайд 11 3) Корригирующая гимнастика
в
сроке 29-34 недель при отсутствии
противопоказаний.
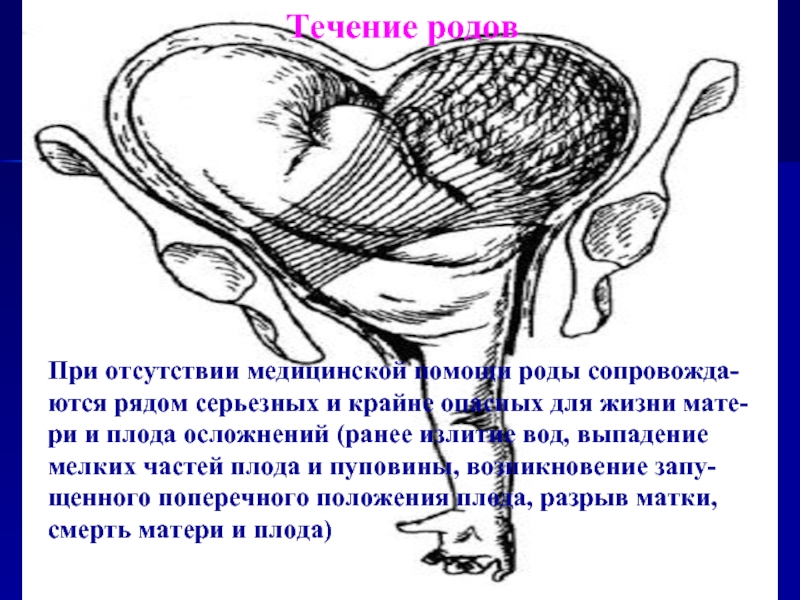
Слайд 12Течение родов
При отсутствии медицинской помощи
роды сопровожда-
ются рядом серьезных и крайне опасных для жизни мате-
ри
и плода осложнений (ранее излитие вод, выпадение
мелких частей плода и пуповины, возникновение запу-
щенного поперечного положения плода, разрыв матки,
смерть матери и плода)
Слайд 13
Ведение родов при НП плода
При поперечном положении плода обоснованным методом
родоразрешения нужно считать только кесарево сечение в плановом порядке.
Слайд 14Ведение родов при НП плода
При косом положении плода роженицу укладывают
на бок, соответствующий нахождению крупной части в подвздошной области. При
опускании - тазовый конец плода нередко занимает продольное положение. Если положение роженицы «на боку» не исправляет косого положения плода, вопрос должен быть решен в пользу КС.
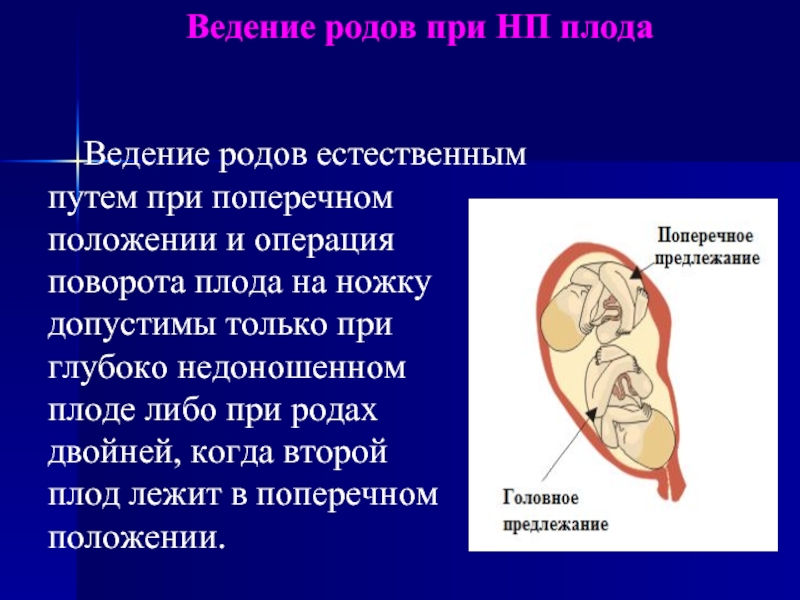
Слайд 15Ведение родов при НП плода
Ведение родов естественным
путем
при поперечном
положении и операция
поворота плода на ножку
допустимы
только при
глубоко недоношенном
плоде либо при родах
двойней, когда второй
плод лежит в поперечном
положении.
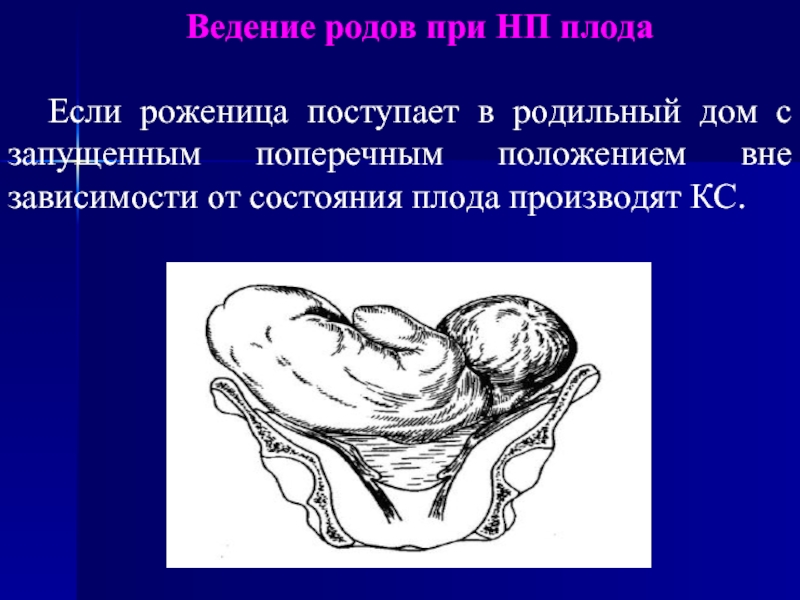
Слайд 16Ведение родов при НП плода
Если роженица поступает в родильный дом
с запущенным поперечным положением вне зависимости от состояния плода производят
КС.
Слайд 17Тазовое предлежание плода (ТП)
«Ведение родов при тазовом предлежании это
не только наука, но и искусство».
Частота –
3-5%.
Перинатальная смертность при ТП в 3-4 раза выше,
чем при головном, а травматизм в 10 раз чаще.
Причины:
1) Материнские факторы
2) Плодовые
3) Плацентарные
Слайд 18Материнские факторы: Узкий таз, миома матки, аномалии матки, дряблость передней
брюшной стенки, многорожавшие, рубец на матке после кесарева сечения
Плодовые факторы:
Недоношенность, врожденные аномалии плода, многоплодие, неправильное членорасположение плода
Плацентарные факторы: Предлежание плаценты, многоводие или маловодие, короткость пуповины
До 28-29 недель беременности ТП не имеет существенного значения, потому что плод может принять головное предлежание. Окончательное положение в 34-36 недель.
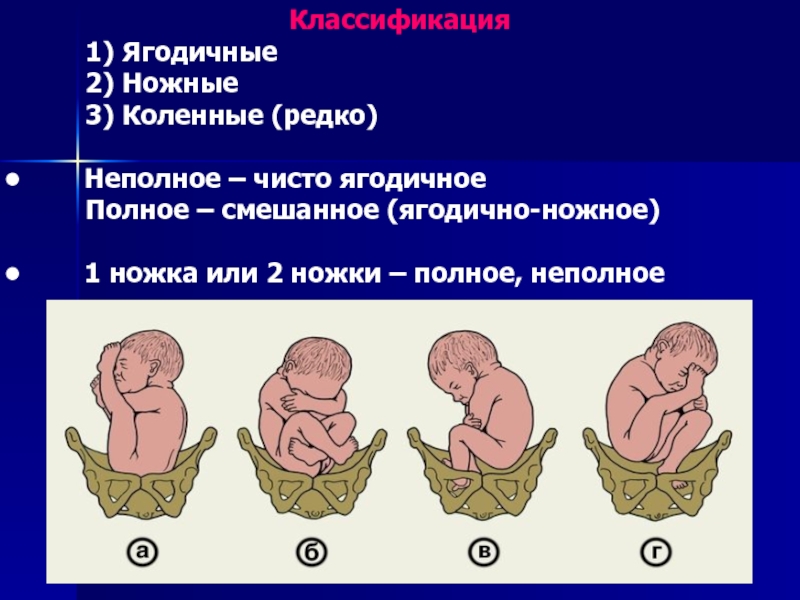
Слайд 19Классификация
1) Ягодичные
2) Ножные
3) Коленные (редко)
Неполное – чисто ягодичное
Полное – смешанное (ягодично-ножное)
1 ножка или 2 ножки – полное, неполное
Слайд 20
Диагностика
Наружные методы исследования (I и III
приемы
исследования)
Сердцебиение плода – выше пупка
3) УЗИ – 100%
Слайд 21Тактика ведения беременности при ТП плода
Женская консультация
Гимнастические упражнения
для исправления
ТП на головное (32-37
недель беременности по
И.И. Грищенко, В.В. Фомичевой и т.д.)
Госпитализация в 37-38 недель беременности
в стационар для обследования и выбора
рациональной тактики родоразрешения
Слайд 22Тактика ведения беременности при ТП плода
Стационар
Анализ акушерского анамнеза и ЭГ патологии
УЗИ
Рентгенопельвиометрия
Амниоскопия
Оценка состояния плода
Оценка готовности женского организма к
родам
Слайд 23
Наиболее информативно УЗИ, при котором можно определить:
Размеры плода
Выраженные аномалии развития плода
Локализацию плаценты
Вид ТП
Расположение пуповины
Согнута головка или разогнута
Слайд 24Различают 4 варианта положения головки плода при ТП:
Головка согнута – угол больше 110°
Головка слабо
разогнута – «поза
военного» - I степень разгибания, угол от
100 до 110°
Головка умеренно разогнута – II степень
разгибания, угол от 90 до 100°
Чрезмерное разгибание головки –
«смотрит на звезды» -
III степень разгибания,
угол меньше 90°
Слайд 25Течение родов при ТП плода
Осложнения в I периоде родов:
- Несвоевременное отхождение
о/плодных вод
- Аномалии родовой деятельности
- Выпадение мелких частей и
петель пуповины
- Асфиксия
I периода родов
Постельный режим (на боку, на
стороне
позиции)
2) Мониторинг сократительной деятельности
матки, следить за скоростью раскрытия шейки
матки – в активную фазу не менее 1,2 см/час у
первородящих, не 1,5 см/час у
повторнородящих
При 3-4 см – спазмолитики, обезболивание,
при отхождении вод – вагинальное
исследование
При выпадении пуповины в конце периода
раскрытия – допустимо консервативное
ведение
5) При аномалии родовой деятельности – лечение
Слайд 27
В механизме родов при ТП плода различают 4 этапа:
Рождение плода до пупка
Рождение от пупка
до нижнего угла
лопатки
3) Рождение плечевого пояса и ручек
4) Рождение головки
Слайд 28
Дети, рожденные в ТП относятся к группе высокого риска. В
родах должен присутствовать неонатолог.
Слайд 29Осложнения во II периоде родов:
- Асфиксия
- Вколачивание ягодиц
- Образование заднего вида
- Запрокидывание ручек
- Спазм
шейки матки
- Затрудненное отведение головки
- Травматизм матери и плода
Слайд 30Ведение II периода родов
С началом II периода родов
показано в/в капельное
введение окситоцина
К концу II периода родов на фоне
введения окситоцина ввести
спазмолитики
Роды ведутся по Цовьянову.
Классическое ручное пособие при
отсутствии продвижения плода
после рождения до нижнего угла
лопатки в течение 5 минут
Слайд 31Показания к плановому КС:
Отягощенный акушерский анамнез
Предполагаемая масса плода менее
2000 гр и 3600 гр и выше
III степень разгибания головки
Узкий таз
Хроническая гипоксия плода
Переношенность
Слайд 32Показания к плановому кесареву сечению:
Первородящая старше 30 лет
Предлежание
пуповины, пуповины
Рубец на матке
ТП первого плода при многоплодии
Отсутствие готовности родовых
путей к родам и др.
Слайд 33Показания к экстренному кесареву сечению:
Отсутствие
эффекта от родовоз-
буждения
или родостимуляции
Выпадение пуповины и мелких
частей плода при небольшом
раскрытии шейки матки
Слабость родовой деятельности
Гипоксия плода и др.