Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Аномалії розвитку плідного яйця
Содержание
- 1. Аномалії розвитку плідного яйця
- 2. Маловоддя БагатоводдяТрофобластична хвороба
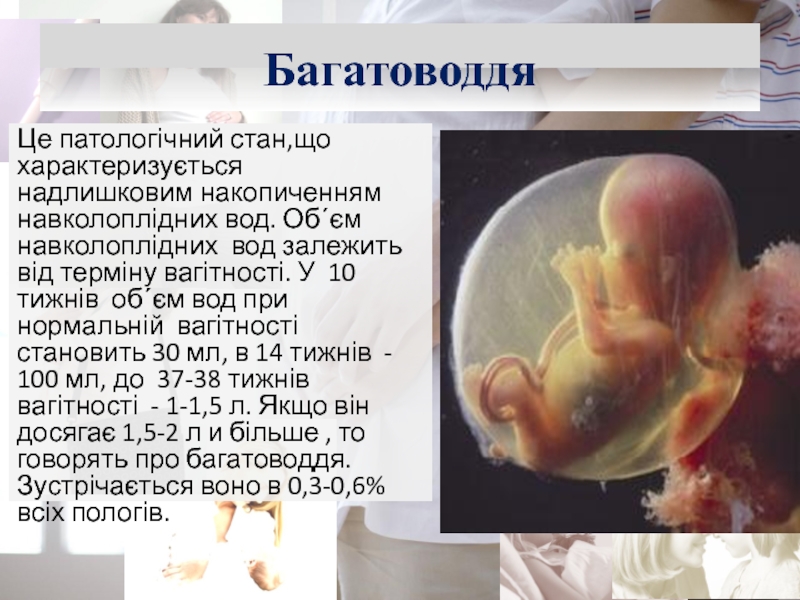
- 3. БагатоводдяЦе патологічний стан,що характеризується надлишковим накопиченням навколоплідних
- 4. Багатоводдя Етіологія багатоводдя З боку матері:
- 5. Класифікація • За часом виникнення: -
- 6. Клініка багатоводдяПри гострому багатоводді :
- 7. Діагностика Діагностика • виявляється після 22-24
- 8. Ускладнення під час вагітності •
- 9. Тактика ведення при багатоводді залежить
- 10. Лікування багатоводдя• Залежить від етіологічного фактора
- 11. Тактика ведення пологівОсобливості ведення пологів при
- 12. Маловоддя Маловоддя ( олігогідрамніон ) • Патологічний
- 13. • Недорозвинення амніотичного епітелію •
- 14. Класифікація маловоддя ( за даними
- 15. Діагностика маловоддя Найбільш точним методом
- 16. Лікування маловоддя Консервативні методи :
- 17. Пологи при маловоддіПри доношенній вагітності найбільш частим
- 18. Трофобластична хворобаТрофобластична хвороба— стан,що супроводжується розростанням трофобласта
- 19. Причини Повна трофобластична хвороба виникає при однобатьківській
- 20. Прояви трофобластичної хворобикровотеча, що зазвичай виникає в
- 21. Діагностика Головним доказом трофобластичної хвороби є— наявність
- 22. Лікування Вакуум-аспірація. Навіть якщо матка збільшена до
- 23. Дякую за увагу!
- 24. Скачать презентанцию
Маловоддя БагатоводдяТрофобластична хвороба
Слайды и текст этой презентации
Слайд 3Багатоводдя
Це патологічний стан,що характеризується надлишковим накопиченням навколоплідних вод. Об΄єм навколоплідних
вод залежить від терміну вагітності. У 10 тижнів об΄єм вод
при нормальній вагітності становить 30 мл, в 14 тижнів - 100 мл, до 37-38 тижнів вагітності - 1-1,5 л. Якщо він досягає 1,5-2 л и більше , то говорять про багатоводдя. Зустрічається воно в 0,3-0,6% всіх пологів.Слайд 4Багатоводдя
Етіологія багатоводдя
З боку матері:
• перенесені вірусні
та бактеріальні інфекції (60%) – синдром інфікованих
навколоплідних
вод ; • цукровий діабет ( поліурія у плода , реакція амніотичної оболонки у відповідь
на підвищення рівня глюкози в навколоплідних водах
З боку плаценти :
• хоріоангіома ;
• артеріовенозна фістула.
З боку плода :
• багатоплідна вагітність ( синдром фето- фетальної трансфузії при
монохоріальному типі плацентації).
• ідіопатичне багатоводдя ;
• атрезія стравоходу;
• трахеостравохідна нориця;
• атрезія дванадцятипалої кишки ;
• нервово - м 'язова патологія ( порушення ковтання);
• аненцефалія.
Слайд 5Класифікація
• За часом виникнення:
- Гостре
-
Хронічне
• За ступенем важкості:
Легкий ступень (
до 3 літрів) - Середній ступень (3 – 5 літрів)
Тяжкий ( більш 5 літрів)
Слайд 6Клініка багатоводдя
При гострому багатоводді :
• загальне нездужання;
• швидке збільшення матки ;
• задуха;
• біль
у череві ; • набряки ;
• напруження матки ;
• акроціаноз.
При хронічному багатоводді :
• збільшення матки поступове ;
• перебіг менш бурхливий ніж при гострому.
Слайд 7Діагностика
Діагностика
• виявляється після 22-24 тижнів вагітності;
•
побільшений щодо терміну гестації об’єм матки ;
•
симптом флуктуації та балотування ; • напруженість стінок матки ;
• нестійке положення плода .
При ожирінні вагітної, неправильному положенні плода , гіпертонусі матки точність і
достовірність результатів значно знижується. Більш достовірними та інформативними
будуть результати отримані за допомогою ультразвукового сканування.
Індекс амніотичної рідини (ІАР ) - для його визначення порожнину матки умовно
поділяють на чотири квадранта : прямовисно по білій лінії живота й горизонтально по
лінії пупка . Далі в кожному квадранті визначається глибина ( прямовисно ) найбільшого
карману амніотичної рідини, вільної від часток плода . Сума чотирьох значень є ІАР .
Діагноз багатоводдя ставлять при збільшенні значень ІАР більш 97,5 процентиля згідно
таблиці T.Moore, J.Cayle ( у 20 тижнів це 230 мм, у 30 – 258 мм, у 40 – 240 мм, у 42 – 192
мм.).
Слайд 8
Ускладнення під час вагітності
• Загроза переривання
вагітності (42,3%)
• Дистрес плода (52%)
• Неправильне положення
плода (6,5%) Ускладнення в пологах
• Передчасні пологи (20,2%)
• Аномалія ( слабкість) пологової діяльності (16 – 26%)
• Випадіння петель пуповини (1 – 2%)
• Передчасне відшарування нормально розташованої плаценти (5 – 7%)
• Гіпотонічні кровотечі (4-5%)
• Синдром здавлення нижньої порожнистої вени.
Слайд 9Тактика ведення при багатоводді залежить від
•
Ступеня тяжкості й особливостей перебігу багатоводдя
• Терміну гестації
• Стану плода
• Наявності ускладнень
• Ефективності застосованої терапії
• При відсутності встановленої причини багатоводдя ( резус – конфлікт,
цукровий діабет , аномалії розвитку плода ( ідіопатичне багатоводдя ?) – вести
як пацієнтку з інфекційним багатоводдям.
Слайд 10Лікування багатоводдя
• Залежить від етіологічного фактора багатоводдя
• Антибактеріальна
терапія ( з урахуванням індивідуальної чутливості збудника,
що виділяється з цервікального каналу й сечі ). Однак при встановленому
генезі інфекційного багатоводдя , відсутності ознак інфекції у сечовидільній
системі й відсутності ефекту від антибактеріальної терапії багатоводдя
протягом 7 днів – рекомендується перейти на роваміцин 3 млн . ОД 3 рази на
добу, протягом 10 діб)
• Амніоцентез проводиться тільки за наявності імунологічного конфлікту між
матір’ю й плодом та у разі багатоводдя , що прогресує .
Слайд 11Тактика ведення пологів
Особливості ведення пологів при багатоводді
•
Амніотичну рідину випускають повільно по голці с початком пологової
діяльності
• Амніотичні оболонки розтинають не в центрі , а збоку , вище маткового вічка
для запобігання швидкого вилиття амніотичної рідини
• У випадку вилиття вод при вагінальному дослідженні амніотичну рідину
випускають повільно, не виймаючи руку з піхви
• Родостимуляція окситоцином починають не раніше 2 годин після вилиття
навколоплідних вод з метою запобігання передчасного відшарування плаценти
• Третій період пологів вести активно .
У післяпологовому періоді у пацієнток з багатоводдям інфекційного ґенезу
необхідно проводити профілактику гнійно - запальних захворювань, а у
новонародженого ретельне обстеження з метою виключення внутрішньоутробного
інфікування .
Слайд 12Маловоддя
Маловоддя
( олігогідрамніон )
• Патологічний стан, для
якого притаманне зниження кількості навколоплідних
вод менш
ніж 0,5 літри. • Частота – 0,3 – 0,4% всіх пологів, але при наявності уроджених вад розвитку
плода – в 10 разів частіше .
Слайд 13
• Недорозвинення амніотичного епітелію
• Аномалії розвитку сечовидільної
системи плода ( агенезія нирок , полікістозна
дегенерація нирок , усі види атрезій, задній клапан уретри, обструкції сечовідо– мискового сполучення)
• Первинна плацентарна недостатність
• Інфікування плода
• Патологія плода ( синдром затримки розвитку, хромосомна патологія)
• Переношена вагітність
• Антенатальна загибель плода
• Ідіопатичне маловоддя
Етіологія маловоддя
Слайд 14Класифікація маловоддя ( за даними УЗД )
• - Легкого ступеня ( ІАР 5 - 10 см)
• -Середнього ступеня ( ІАР 2 - 5 см)
• -Важкого ступеня ( ІАР менш 2 см)
• -Важкого ступеня ( ІАР менш 2 см)
Раннє
Виникає до 24 тижнів гестації , свідчить про наявність вад розвитку плода чи неповноцінності структури амніону .
Пізнє
Виникає після 24 тижнів гестації , найчастіше є наслідком патологічного перебігу вагітності
Слайд 15
Діагностика маловоддя
Найбільш точним методом діагностики маловоддя є
ультразвукове дослідження , за
результатами якого його класифікують за
ступенями . Клінічні методи обстеження також можуть вказувати на зменшення навколоплідних
вод ( зменшений щодо терміну гестації об’єм матки ; піхвове дослідження з визначенням
кількості передніх навколоплідних вод ).
Ускладнення
З боку матері:
• Передчасні пологи
• Передчасне відшарування нормально розташованої плаценти
З боку плода :
• Кривошия
• Скривлення хребта
• Деформації кісткової системи
• Вади розвитку плода
• Синдром затримки розвитку плода
Слайд 16Лікування маловоддя
Консервативні методи :
1. Лікування дисфункції плаценти
2. Антибактеріальна терапія за показаннями
Оперативні методи :
Тільки
при тяжкому маловодді й необхідності пролонгування вагітності - Інтраамніональне введення ультрафільтрата плазми материнської крові.
Слайд 17Пологи при маловодді
При доношенній вагітності найбільш частим ускладненням пологів при
маловодді буває слабкість пологової діяльності (до 80% пологів). При пологах
відбувається розкриття плодового міхура у зв’язку з його недостатнім впливом на ппроцес розкриття шийки матки. При маловодді в 2 рази частіше спостерігаютьяс передчасні пологи, ніж при звичайному перебігу вагітності . В 20% випадків настає гостра гіпоксія плода. При тяжких змінах можлива внутрішньоутробна загибель плода, тому високий відсоток родорозрішень проводять шляхом кесаревого розтину (до 40 - 50%).Слайд 18Трофобластична хвороба
Трофобластична хвороба— стан,що супроводжується розростанням трофобласта (зовнішній шар клітин
зародка ), який заповняє порожнину матки. може бути повною (класичною)
чи неповною (частковою). При повній трофобластичній хворобі зміни захватують всю плідну оболонку, при частковій— тільки її частину.Слайд 19Причини
Повна трофобластична хвороба виникає при однобатьківській дисомії,коли по невідомим
причинам виникає втрата материнських генів і дублювання батьківського генома.
іноді внаслідок
запліднення «пустої» (без΄ядерної) яйцеклітини двома сперматозоїдами. Ембріон гине на ранніх стадіях розвитку.Неповна трофобластична хвороба викликана заплідненням яйцеклітини двома сперматозоїдами із затримкою набору материнських хромосом.
Клітини ембріона містять один набір материнських хромосом і подвійний набір батьківських хромосом. Плід гине.
Слайд 20
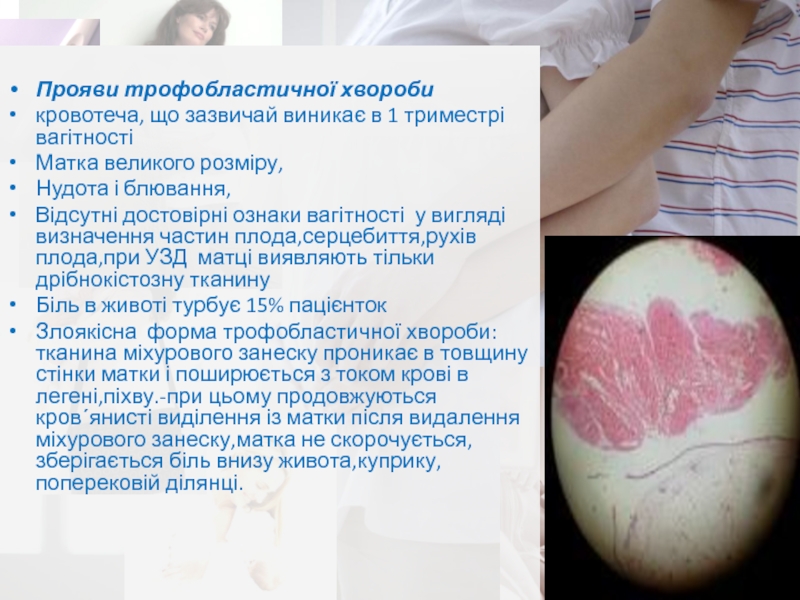
Прояви трофобластичної хвороби
кровотеча, що зазвичай виникає в 1 триместрі вагітності
Матка
великого розміру,
Нудота і блювання,
Відсутні достовірні ознаки вагітності у
вигляді визначення частин плода,серцебиття,рухів плода,при УЗД матці виявляють тільки дрібнокістозну тканину Біль в животі турбує 15% пацієнток
Злоякісна форма трофобластичної хвороби: тканина міхурового занеску проникає в товщину стінки матки і поширюється з током крові в легені,піхву.-при цьому продовжуються кров΄янисті виділення із матки після видалення міхурового занеску,матка не скорочується,зберігається біль внизу живота,куприку,поперековій ділянці.
Слайд 21
Діагностика
Головним доказом трофобластичної хвороби є— наявність множинних міхурців з
прозорим вмістом у виділеннях з піхви.
Підвищений вміст ХГТ (хоріогонадотропіну)
більше 100 000 МЕ/мл при збільшенні матки і кровотечіПри УЗД — ознаки нормального плідного яйця чи плода відсутні.
Слайд 22
Лікування
Вакуум-аспірація. Навіть якщо матка збільшена до розмірів 20 тижнів
вагітності. Після вакуум-аспірації внутрішньовенно вводять окситоцин для кращого скорочення матки.
При значній кровотечі і бі льших розмірів матки (більше 20 тижнів вагітності )може бути виконана лапаротомія з видаленням матки.Видалення матки. Якщо жінка не хоче в майбутньому мати дітей , яєчники не видаляють. Якщо в яєчниках наявні множинні кісти ,після падіння рівня ,після падіння рівня ХГТ виникає їх зворотній розвиток.
Профілактична хіміотерапія.Проводять після видалення міхурового занеску ,якщо титр ХГТ підвищується чи довго знаходиться на постійному рівні,а також при виявленні метастазів.
Систематичне визначення вмісту ХГТ допомагає своєчасно виявить хоріонепітеліому,що розвивається ; тому, враховуючи високу вірогідність токсичних ефектів профілактичну хіміотерапію всім пацієнткам не проводять.