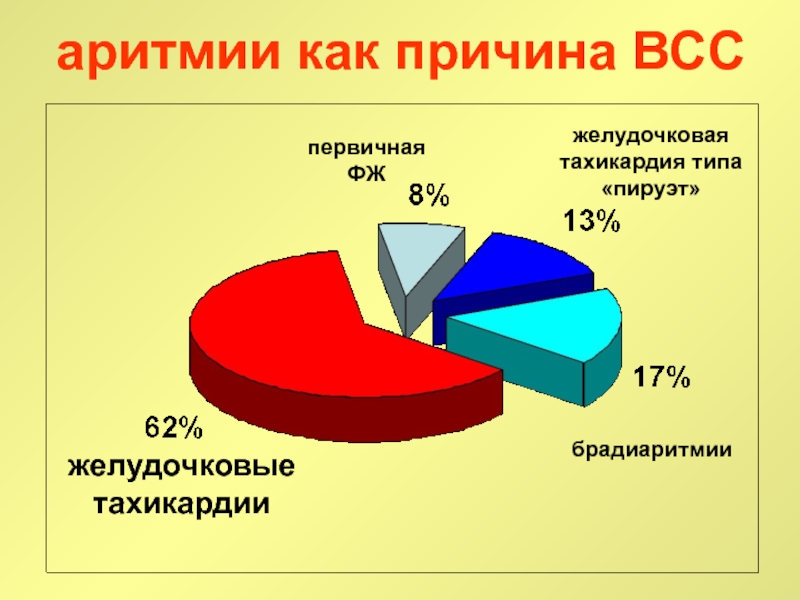
Слайд 1аритмии как причина ВСС
желудочковые
тахикардии
первичная
ФЖ
желудочковая
тахикардия типа
«пируэт»
брадиаритмии
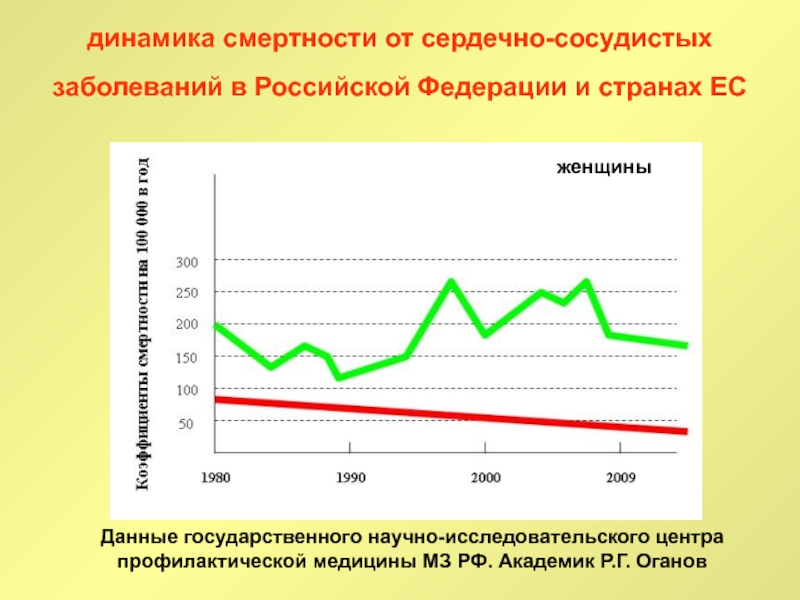
Слайд 2динамика смертности от сердечно-сосудистых заболеваний в Российской Федерации и странах
ЕС
Данные государственного научно-исследовательского центра профилактической медицины МЗ РФ. Академик
Р.Г. Оганов
женщины в возрасте 25 – 64 года
женщины
Слайд 5актуальность проблемы
в России ежегодно, экстраполируя данные зарубежной медицинской статистики,
от остановки сердца вызванной аритмиями погибает не менее 250 000
человек
в США умудряются вернуть к жизни 5 – 7% людей, перенесших остановку сердца, у нас – 0,001%
Ревишвили А.Ш., 2009
Слайд 6основные заболевания сердечно-сосудистой системы:
ишемическая болезнь сердца
артериальная гипертония
нарушения ритма сердца
кардиомиопатии
пороки сердца
сердечная недостаточность (острая и
хроническая)
Слайд 7наиболее значимые модифицируемые ФР в России
психосоциальный стресс
атерогенная дислипидемия
курение
нарушение углеводного обмена
артериальная
гипертония
низкая физическая активность
избыточная масса тела (ИМТ>27)
злоупотребление алкоголем
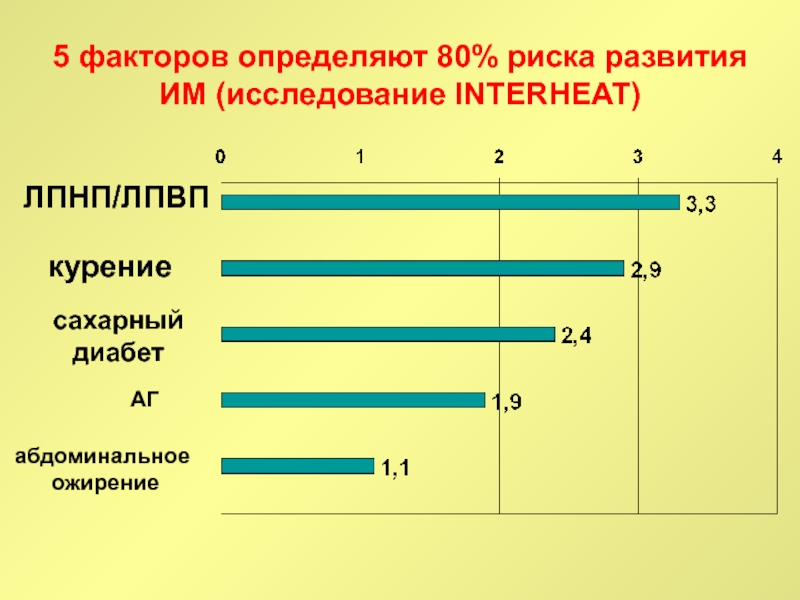
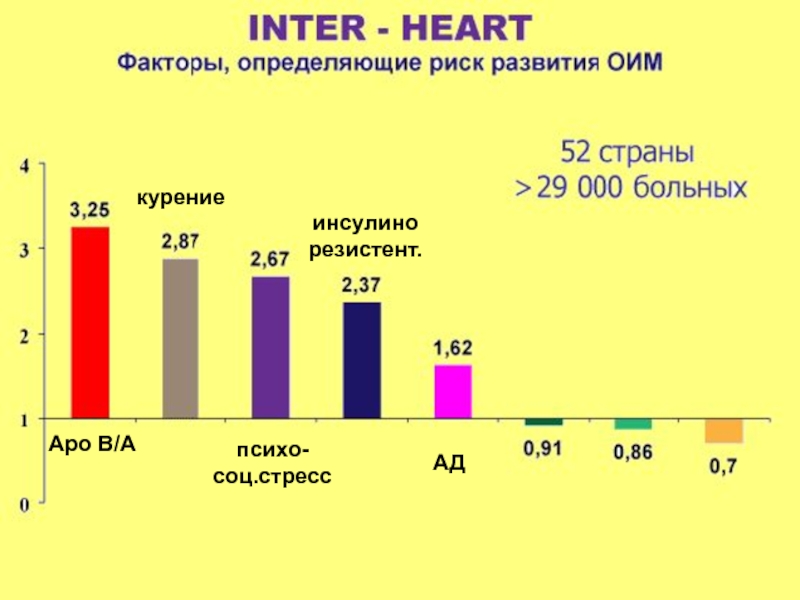
Слайд 85 факторов определяют 80% риска развития ИМ (исследование INTERHEAT)
абдоминальное
ожирение
АГ
сахарный
диабет
курение
ЛПНП/ЛПВП
Слайд 9Apo B/A
курение
психо-
соц.стресс
инсулино
резистент.
АД
Слайд 11критерии метаболического синдрома (2005 г.)
центральное (висцеральное) ожирение
повышение уровня ТГ >
1,7 ммоль/л
сниженный уровень ХС ЛПВП 130/80
мм. рт.ст.
повышенный уровень глюкозы натощак > 5,6 ммоль/л
муж. – 94 см
жен. – 80 см
Слайд 12 проблемы аритмологической помощи
отсутствуют достоверные статистические данные по
аритмиям
МКБ – 10 коды 1.44-1.49, как правило, не используются
диагноз заболевания шифруется по нозологическим формам (ИБС, АГ, кардиомиопатия), аритмии фиксируются как синдром или осложнение
отсутствуют регистры больных с аритмиями
Слайд 13важнейшие проблемы аритмологии
внезапная аритмическая смерть
угрожающие желудочковые аритмии и фибрилляция желудочков
брадиаритмии,
асистолия желудочков
суправентрикулярные аритмии
(наджелудочковые тахиаритмии)
с практической точки
зрения – это основной вид нарушений ритма сердца (до 90%)
в 35-40% – это т.н. «мерцательная аритмия»
Слайд 14задачи обследования в предоперационном периоде
выявление патологии сердца
изучение размеров камер сердца,
толщины стенок, состояния клапанного аппарата и показателей сократительной функции клапанного
миокарда
выявление патологии внутренних органов, которые могли вызвать или ухудшить течение нарушений сердечного ритма (заболевания щитовидной железы и др.)
точная диагностика видов нарушений сердечного ритма
выявление опасных для жизни больного нарушений сердечного ритма
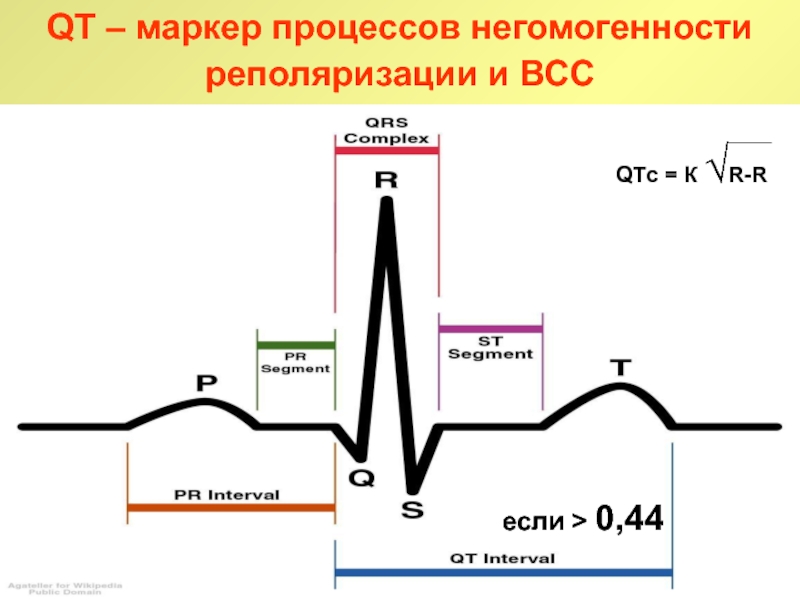
Слайд 15QT – маркер процессов негомогенности реполяризации и ВСС
QTс =
К √R-R
если > 0,44
Слайд 16Ситкин С.И., Богданова Е.В., Валерьянова Н.В., 2004
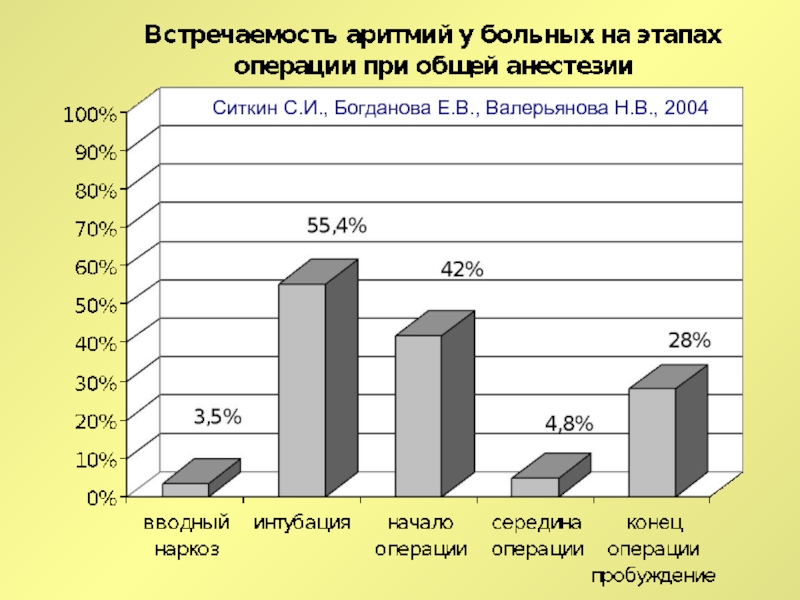
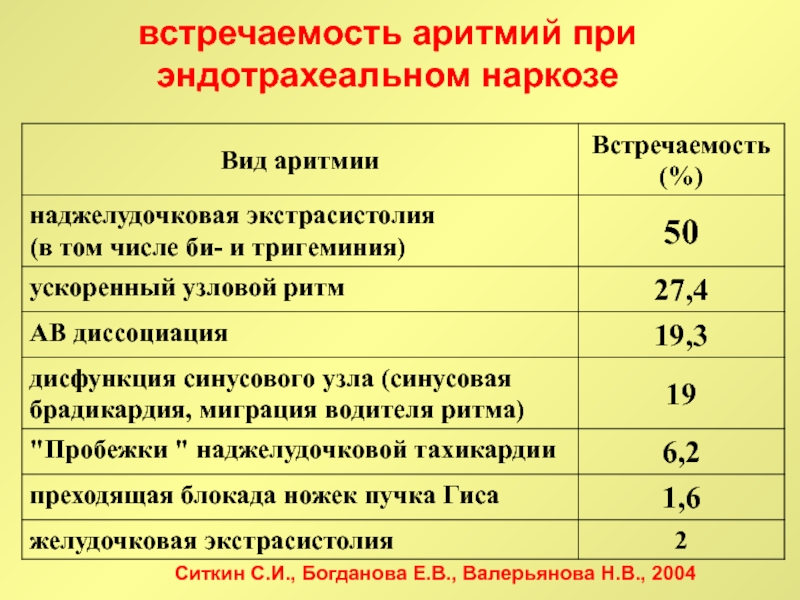
Слайд 17встречаемость аритмий при эндотрахеальном наркозе
Ситкин С.И., Богданова Е.В., Валерьянова Н.В.,
2004
Слайд 18если на ЭКГ-мониторе аритмия
Оценить витальные признаки (А,В,С)
Определить насколько аритмия
опасна
Есть ли связь с анестезией?
увеличить FiO2?
неадекватная вентиляция? – оценить
ETCO2
слишком глубокая/поверхностная? – изменить концентрацию летучего анестетика
взаимодействие препаратов/ошибка?
Allman KG, Wilson IH. Oxford handbook of anaesthesia, 2003
Слайд 19ещё раз проверить
работоспособность:
дефибриллятора
кардиостимулятора
наличие антиаритмических препаратов
кордарон
β-блокатор
Са++-блокатор
новокаинамид
Слайд 20клинико-электрокардиографическая классификация наджелудочковых тахиаритмий, 2006 г.
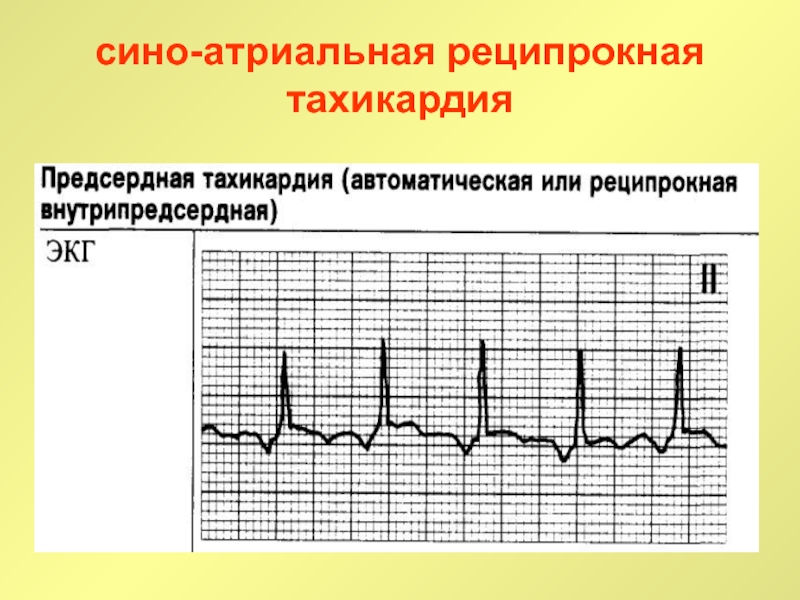
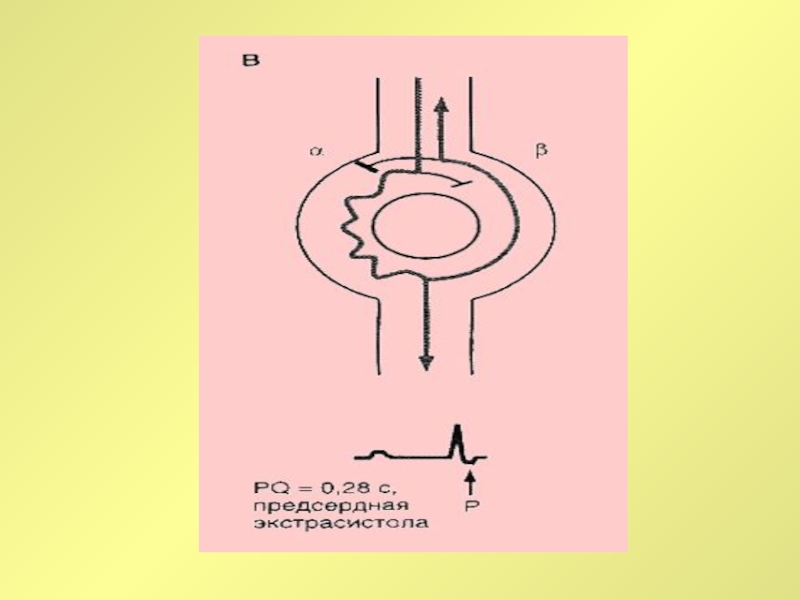
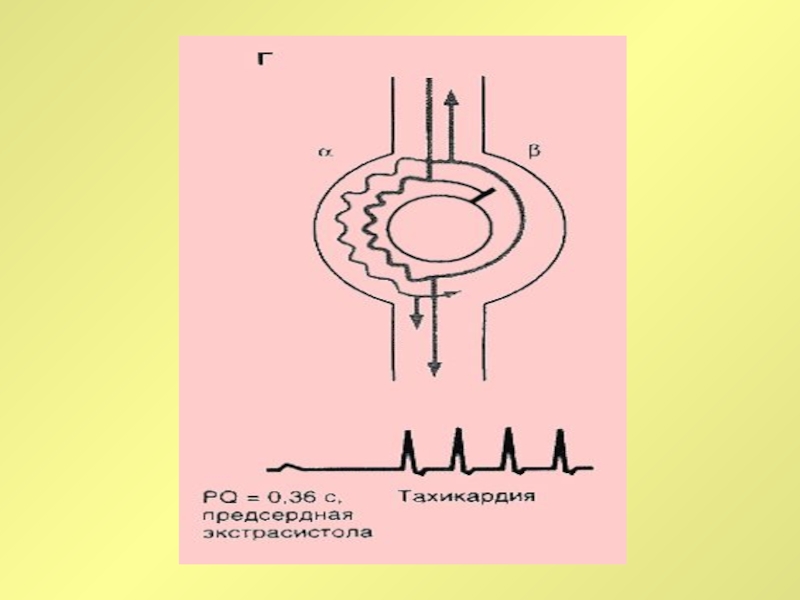
сино-атриальная реципрокная тахикардия
предсердные тахикардии (очаговая,
многоочаговая)
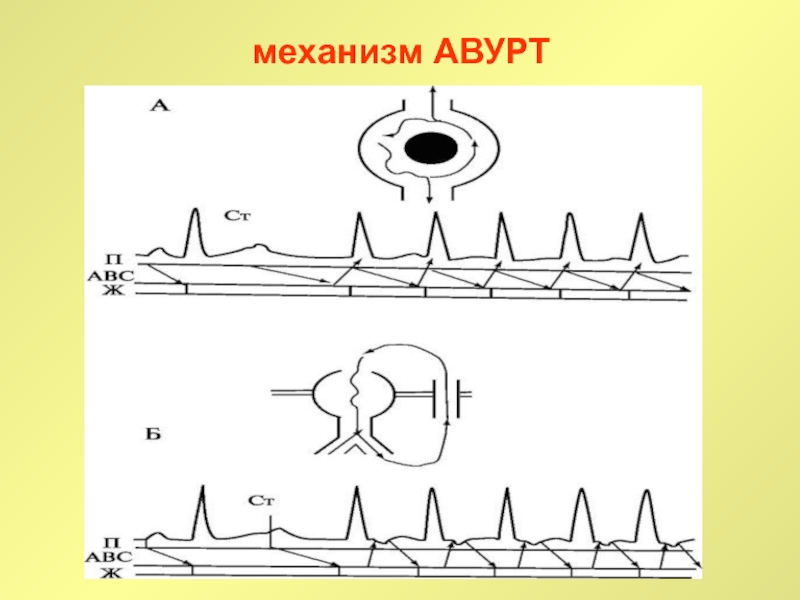
атрио-вентрикулярные тахикардии (АВУРТ, АВРТ при синдроме WPW, непароксизмальная тахикардия из
AV-соединения, атипичная АВУРТ, АВРТ с «медленным» проведением по дополнительным путям
фибрилляция предсердий
трепетание предсердий
Слайд 21 клинические формы нарушений ритма сердца
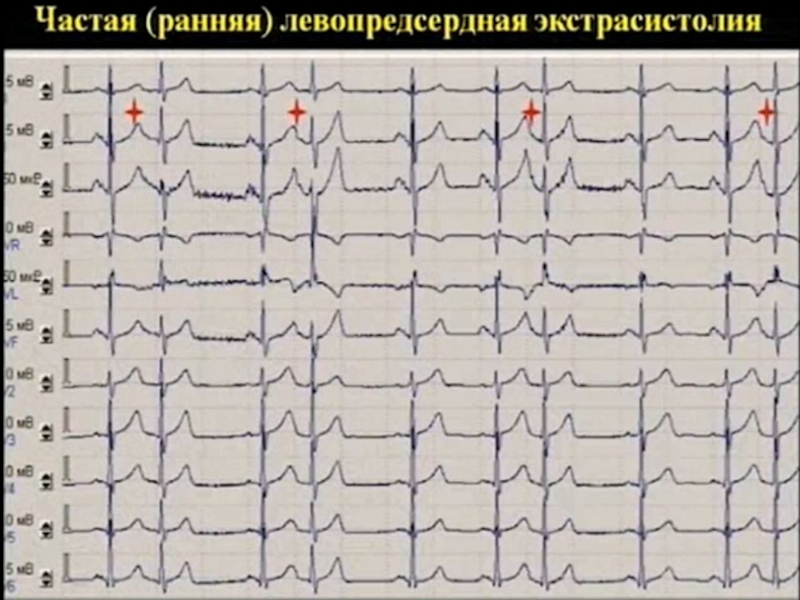
1. Экстрасистолия
2. Ускоренные эктопические ритмы
3.
Тахиаритмии (тахикардии)
3.1. Наджелудочковые
3.2. Желудочковые
4. Синдром слабости синусового узла
4.1. Синусовая
брадикардия
4.1. Синоатриальная блокада II степени
Нарушения атриовентрикулярной и внутрижелудочковой проводимости
5.1. Атриовентрикулярные блокады
5.2. Внутрижелудочковые блокады
5.3. Преждевременное возбуждение желудочков.
Слайд 22классификация эктопических наджелудочковых тахикардий
Слайд 23сино-атриальная реципрокная тахикардия
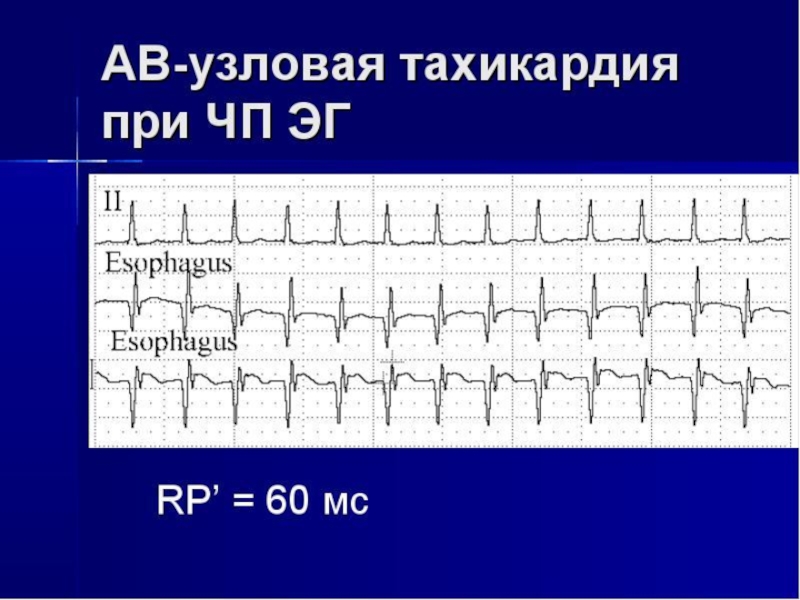
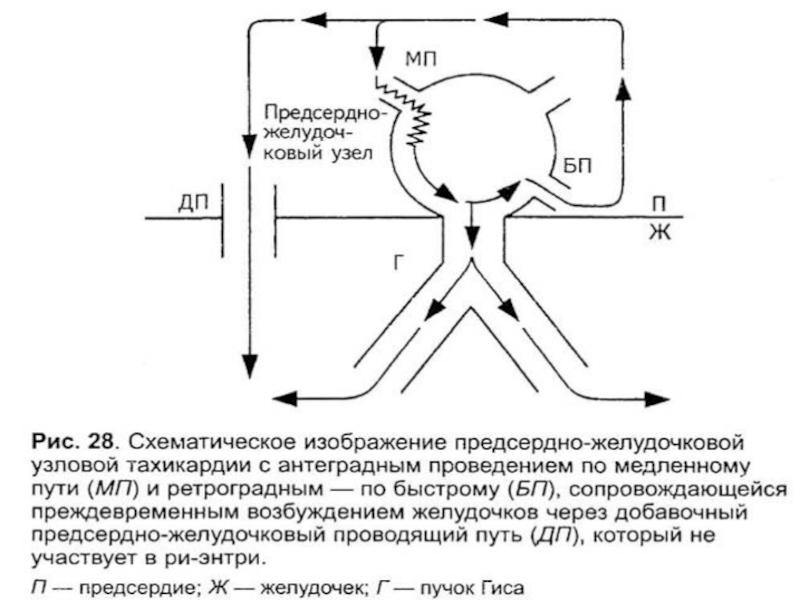
Слайд 30экг-признаки узловой пароксизмальной тахикардии
внезапно начавшийся и так же внезапно заканчивающийся
приступ учащения сердечных сокращений до 140-220 уд/мин при сохранении правильного
ритма
наличие в отведениях II,III,aVF отрицательных зубцов P, расположенных позади комплекса QRS (если петля re-entry включает дополнительные внеузловые пучки) или сливающихся с ними и не регистрирующихся на ЭКГ (если петля re-entry находится внутри АВ соединения)
нормальные неизменённые комплексы QRS, похожие на комплексы регистрировавшиеся до приступа
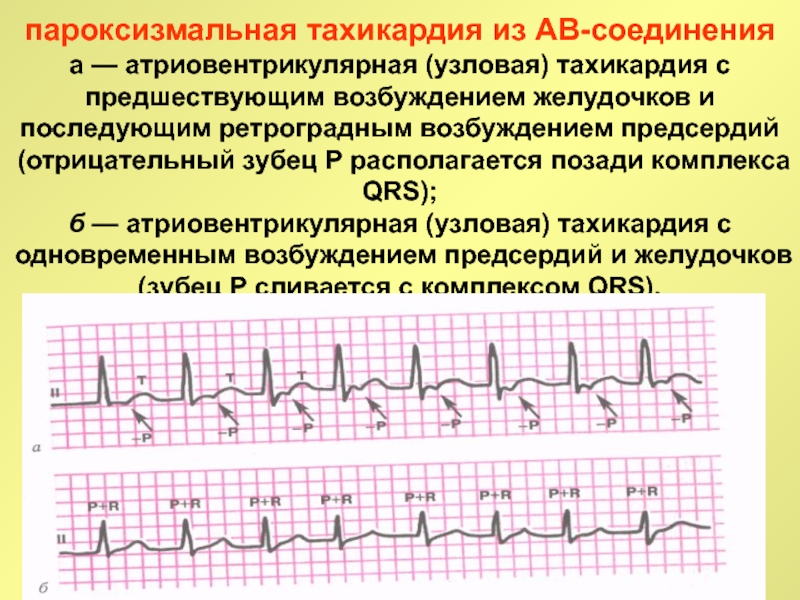
Слайд 31пароксизмальная тахикардия из АВ-соединения
а — атриовентрикулярная (узловая) тахикардия с предшествующим
возбуждением желудочков и последующим ретроградным возбуждением предсердий (отрицательный зубец Р
располагается позади комплекса QRS);
б — атриовентрикулярная (узловая) тахикардия с одновременным возбуждением предсердий и желудочков (зубец Р сливается с комплексом QRS).
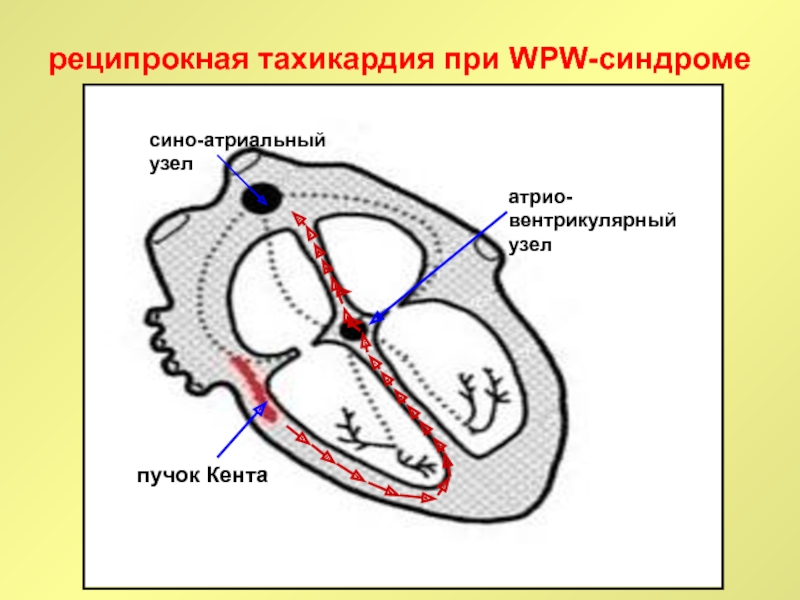
Слайд 32атрио-вентрикулярный узел
пучок Кента
сино-атриальный узел
реципрокная тахикардия при WPW-синдроме
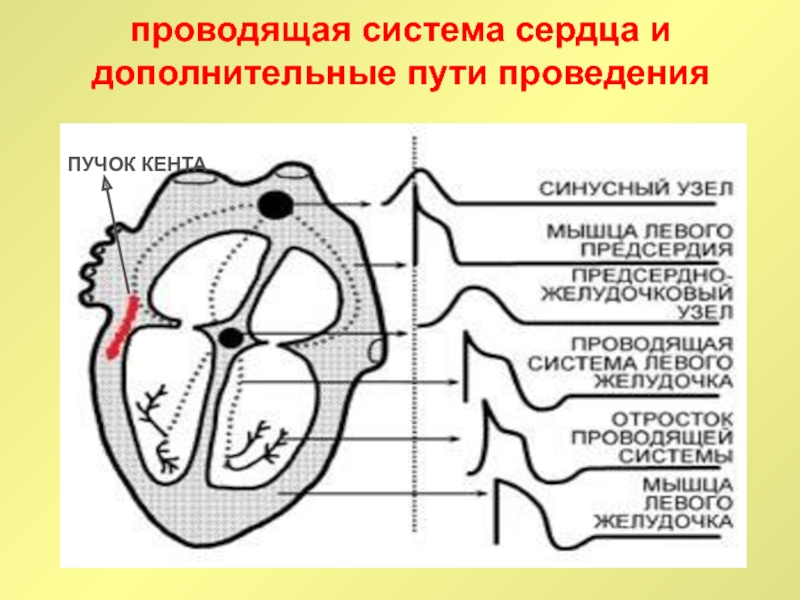
Слайд 33проводящая система сердца и дополнительные пути проведения
ПУЧОК КЕНТА
Слайд 35Каждый раз врачу предстоит сделать выбор: «что хуже?» - аритмия
или ее лечение?
Показания к лечению аритмии
аритмия угрожает жизни и
отягощает жизненный прогноз
аритмия негативно влияет на гемодинамику
аритмия плохо переносится субъективно
Слайд 36какие НЖТ не надо лечить?
любую наджелудочковую экстрасистолию и пароксизмы наджелудочковой
тахиаритмии (в большинстве случаев непродолжительные), протекающие без нарушений гемодинамики, независимо
от наличия или отсутствия органического поражения сердца – ЛЕЧИТЬ НЕ НАДО!
Исключения:
1) хронические (постоянные) наджелудочковые тахиаритмии – риск развития кардиомегалии и систолической ХСН
2) предсердные тахиаритмии (ФП/ТП) у больных с синдромом WPW
Противопоказаны: сердечные гликозиды, верапамил, дилтиазем
Рекомендованы: пропафенон, новокаинамид, флекаинид и расширены показания к катетерной деструкции ДПП.
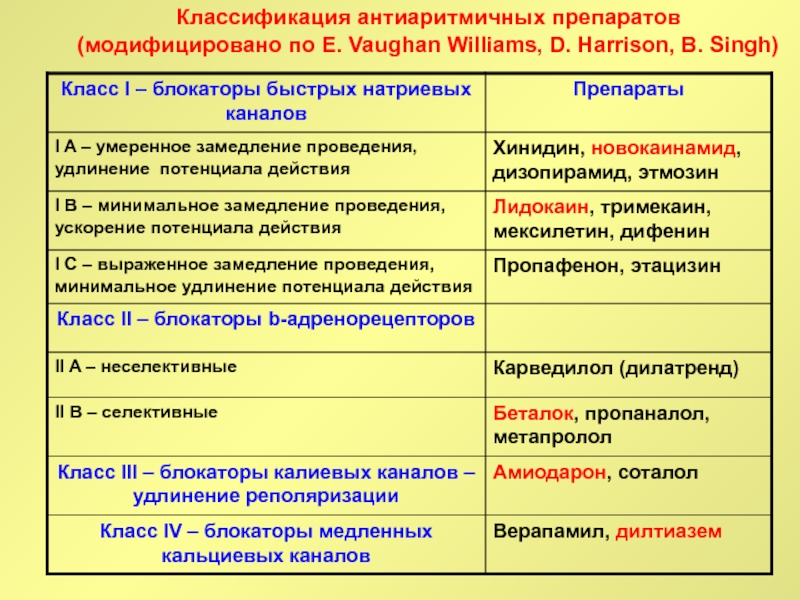
Слайд 37Классификация антиаритмичных препаратов
(модифицировано по E. Vaughan Williams, D. Harrison, B.
Singh)
Слайд 38лечение сино-атриальной реципрокной тахиаритмии
вагусные приемы (проба Вальсальвы, массаж каротидного синуса)
АТФ
10-20 мг (аденозин 6-12 мг) внутривенно ОЧЕНЬ БЫСТРО!
верапамил 5-10 мг
или дилтиазем 20-30 мг, внутривенно, не быстрее чем за 2 минуты
возможно применение дигоксина, БАБ, амиодарона (кордарона)
при нарушении гемодинамики – электрическая кардиоверсия (мощность разряда – 50 Дж)
Слайд 39профилактика синусовой re-entry тахикардии
контролируемых исследований по профилактике синусовой re-entry тахикардии
- не проводилось.
используется, в первую очередь, верапамил, дилтиазем, БАБ,
дигоксин, а также амиодарон (?) и соталол
при плохо переносимых пароксизмах и неэффективности ААТ – катетерная аблация
Слайд 40алгоритм профилактической терапии при очаговой предсердной тахикардии
Бета-блокаторы
Верапамил
Дилтиазем
Амиодарон
Соталол
Препараты I A
или I C класса в сочетании с
БАБ или блокаторами
кальциевых каналов
Слайд 41особенности купирования пароксизмальной многоочаговой предсердной тахикардии
важное место занимает лечение основного
заболевания
урежение ЧСС или купирование МПТ с помощью верапамила или БАБ
(противопоказаны в случаях с ХОБЛ)
возможно применение амиодарона
описаны случаи успешного восстановления ритма с помощью сернокислой магнезии
эффективны ААП I C класса, в частности пропафенон
ЭИТ (кардиоверсия) – неэффективны
Слайд 42купирование A-V узловой реципрокной тахикардии
стандартная терапия включает блокаторы кальциевых каналов,
БАБ и дигоксин
при лечении пациентов без структурной патологии сердца, предпочтение
отдается препаратам I C класса – Флекаиниду и Пропафенону
в большинстве случаев амиодарон и соталол не применяются
препараты I A класса применяются ограниченно
электрическая стимуляция
Слайд 43неотложная помощь при предсердной и узловой пароксизмальной тахикардии:
вагусные пробы;
АТФ 8-12
мг. за 1-3 секунды – болюсно. Через 15-20 минут один
из препаратов;
обзидан 5 мг. в/в струйно на 20,0 физ.р-ра;
новокаинамид 10,0 на 200,0 физ. раствора в/в капельно за 30-40 минут.
кордарон 150 мг. на 20,0 физ. раствора в/в струйно.
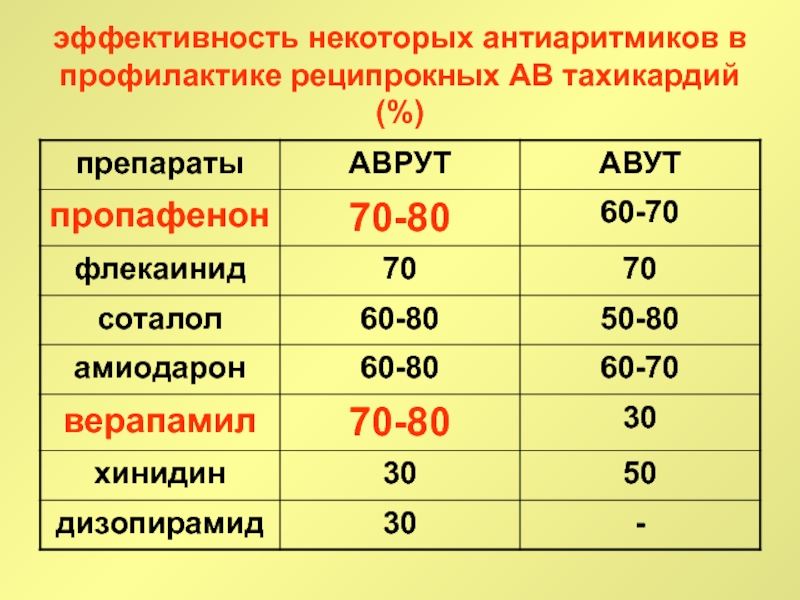
Слайд 44эффективность некоторых антиаритмиков в профилактике реципрокных АВ тахикардий (%)
Слайд 45необходимо помнить, что…
при наличии ХСН и ФВ менее 40%, прекращение
приступа АВ УРТ должно проводиться при отсутствии эффекта от вагусных
приемов, АТФ или аденозина не верапамилом, а дигоксином или амиодароном
вазопрессоры также могут прервать АВ УРТ (и тахикардию при дополнительных путях проведения) из-за рефлекторного повышения тонуса вагуса при подъеме АД
однако их используют в настоящее время крайне редко (возможны серьезные осложнения в связи с резким подъемом АД), в основном у больных с гипотензией
Guidelines 2000… Circulation, 2000; 102; I 158-65
Слайд 46при нарушении гемодинамики при любом виде тахикардии не стоит вспоминать
о ААП если есть возможность произвести ЭИТ (кардиоверсию)
при наджелудочковых тахикардиях
начальная мощность разряда должна быть низкой (50 Дж)
при ФП начальная мощность разряда монофазного тока – 200 Дж, бифазного – 120 Дж
энергоемкость последовательно увеличивают каждый раз на 100 Дж, до достижения максимума в 400 Дж
интервал не должен быть менее одной минуты
Слайд 47антиаритмики I класса рекомендуются, главным образом больным, без выраженных органических
изменений сердца
ААП I класса – это блокаторы быстрых натриевых
каналов
I A – это ХИНИДИН, НОВОКАИНАМИД, ДИЗОПИРАМИД
I B – это ЛИДОКАИН, МЕКСИЛЕТИН, ДИФЕНИН
I C – это ПРОПАФЕНОН, ЭТАЦИЗИН, АЛЛАПИНИН
что такое органические изменения сердца?
это – сердечная недостаточность с фракцией выброса ЛЖ < 40%
это – острые формы ИБС
это – гипертрофия левого желудочка > 14 мм
артериальная гипертония (АГ), хронические формы ИБС (стабильная стенокардия), пороки сердца и т.д. не являются противопоказанием к назначению этих средств, если не приводят к указанным выше изменениям
Слайд 48ограничения для применения ААП I класса
острый коронарный синдром
СН
и ФВ ЛЖ < 40%
Внутрижелудочковые блокады с расширением QRS
(>120 мс) !!!
A –V блокады
Выраженная брадикардия (СССУ)
Слайд 49Схема проведения импульса в норме и при патологии
Односторонний блок (аритмия)
Замедленное
проведение антидромных импульсов
Норма
миофибриллы
Слайд 50Желудочковые тахикардии. Алгоритм лечения
желудочковая тахикардия
мономорфная ЖТ
ЭИТ
полиморфная
ЖТ
нормальная
сократит-ная
функция ЛЖ
ФВ
нарушений
препараты:
лидокаин
или
амиодарон
коррекция
электролитных
нарушений
учащение
ритма (ЭКС)
изопротеренол
или
лидокаин
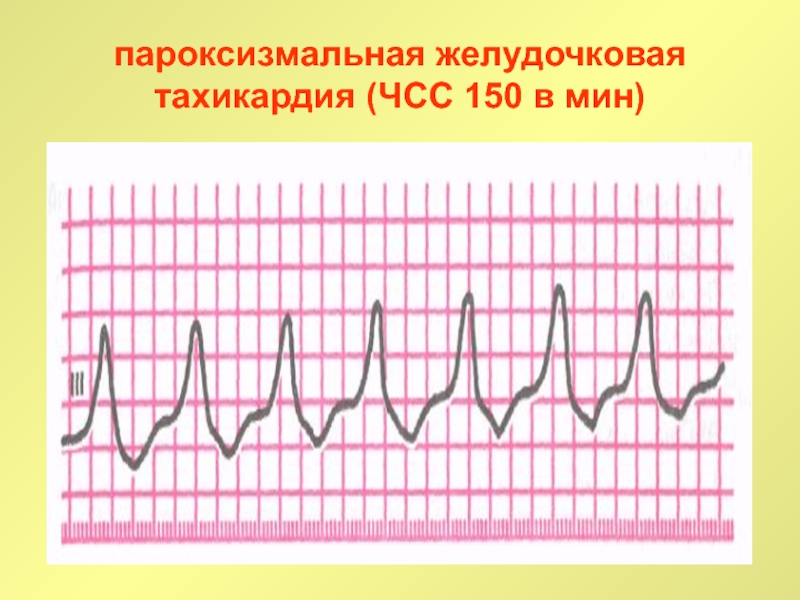
Слайд 51пароксизмальная желудочковая тахикардия (ЧСС 150 в мин)
Слайд 52неотложная помощь:
лидокаин 80-120 мг в/в струйно на 20,0 физ.
раствора,
АТФ 2,0 в/в струйно, болюсно, без разведения,
новокаинамид 10,0 на 20,0
физ. раствора в/в струйно под контролем АД, при необходимости + мезатон 0,3 – 0,5 мл
кордарон 150 мг и 20,0 физ. раствора в/в струйно.
Слайд 53при пируэтной желудочковой тахикардии –
разнонаправленные широкие комплексы – сульфат
магния 2,4% - 10,0 на 20,0 физ. раствора в/в струйно,
медленно.
Слайд 55QT – предиктор ВССС
отсутствует единое мнение о величине дисперсии интервала
QT, которое является четким предиктором внезапной смерти у больных острым
инфарктом миокарда
установлено, что при передних инфарктах миокарда дисперсия более 125 мс – прогностически неблагоприятный фактор, свидетельствующий о высоком риске летального исхода.
Слайд 56лечение синдрома удлиненного интервала Q-T
устранение возможных этиологических факторов (отмена диуретиков
и барбитуратов)
применение b-блокаторов и препаратов магния
лечение ОИМ согласно международным стандартам
Слайд 57неотложная помощь при основных аритмиях
Слайд 58Основные принципы использования ААП
Первый принцип: избегать назначения ААП всегда, когда
это возможно. Использование ААП оправданно в 2-х случаях: 1) при
потенциально опасной для жизни аритмии; 2) при проявлении выраженной симптоматики
Второй принцип: устанавливать агрессивность терапии в строгом соответствии с целью лечения
Третий принцип: соблюдать все меры предосторожности при использовании ААП
Успехов Вам всем в лечении больных
с нарушениями сердечного ритма!
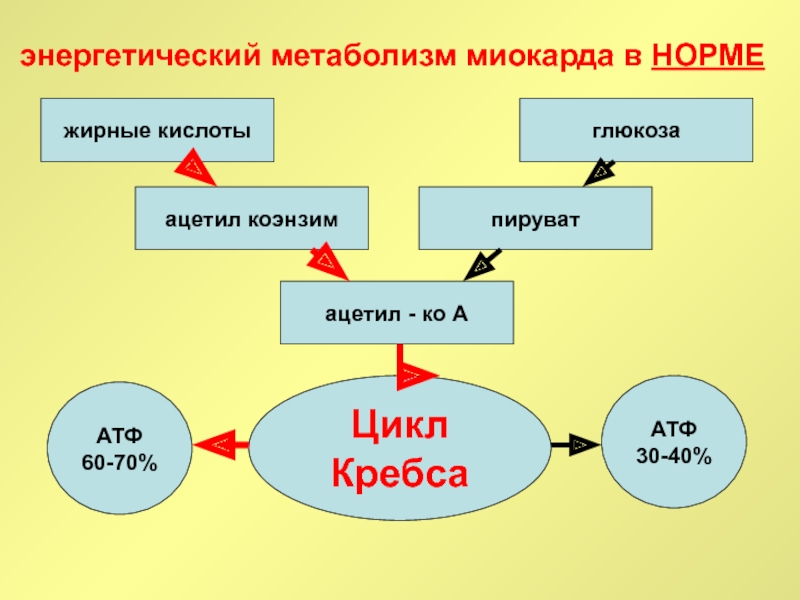
Слайд 59энергетический метаболизм миокарда в НОРМЕ
жирные кислоты
глюкоза
ацетил коэнзим
пируват
ацетил - ко А
Цикл
Кребса
АТФ
60-70%
АТФ
30-40%
Слайд 60Энергетический метаболизм (катаболизм) миокарда при ИШЕМИИ
Жирные кислоты
Ацилкарнитин
Ацил - КоА
Глюкоза
Лактат
Н+ Н+
Ацидоз
Цикл
Кребса
ПОЛ
Дефицит
АТФ!!!
О2
Слайд 61а если не лечить?
ФП + ХСН + ИБС + АГ
=
тахикардитическая
кардиомиопатия
Слайд 62брадиаритмия: факторы риска
Стимуляция n. vagus
Б-блокаторы, СГ, амиодарон,
СCCУ
Инфаркт миокарда
Повышение внутричерепного
давления
Гипотермия
Allman KG, Mclndoe AK. Emergencies in anaesthesia, 2005
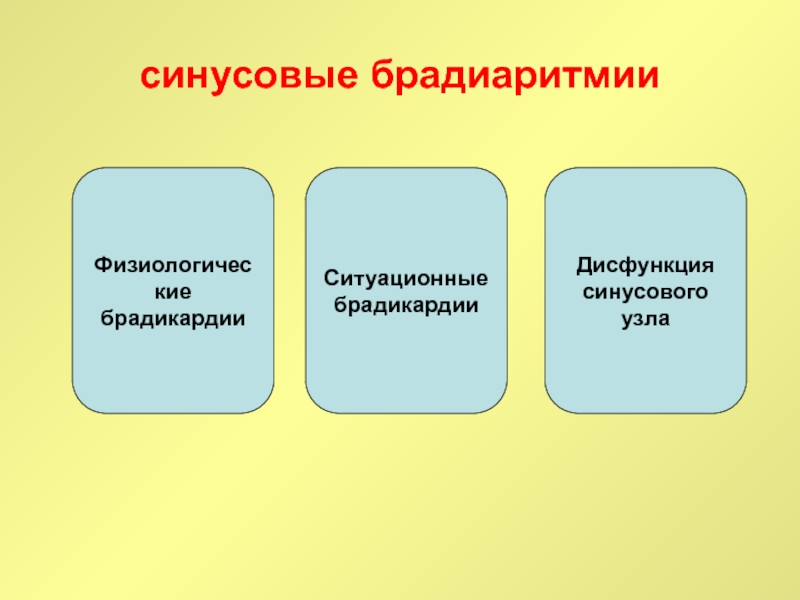
Слайд 63синусовые брадиаритмии
Физиологические
брадикардии
Ситуационные
брадикардии
Дисфункция
синусового узла
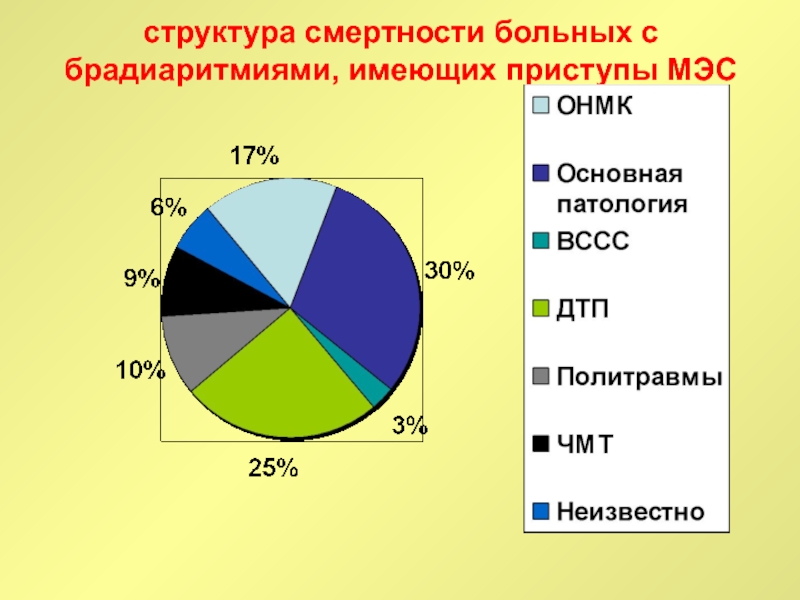
Слайд 64структура смертности больных с брадиаритмиями, имеющих приступы МЭС
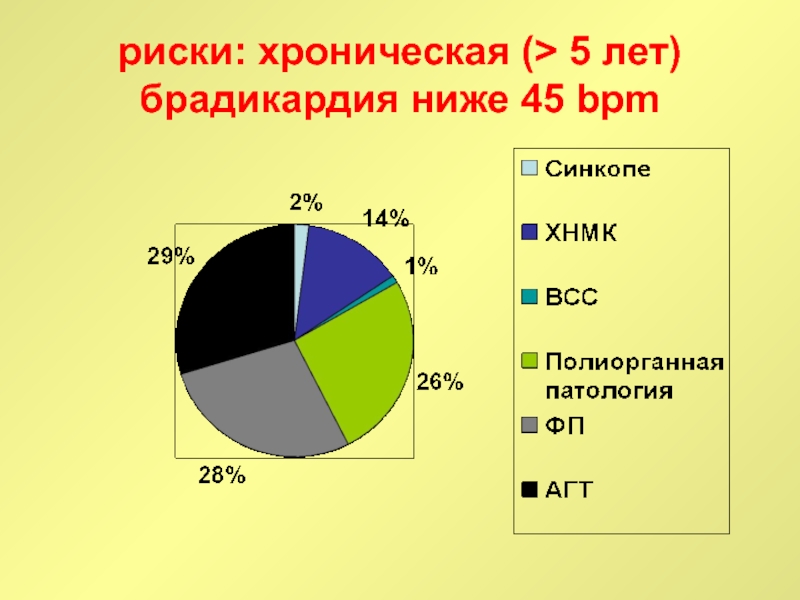
Слайд 65риски: хроническая (> 5 лет) брадикардия ниже 45 bpm
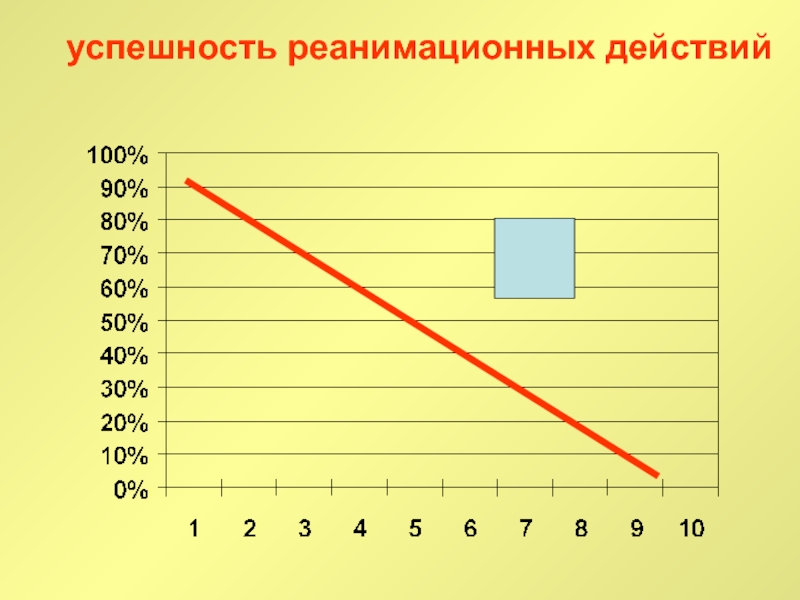
Слайд 66успешность реанимационных действий
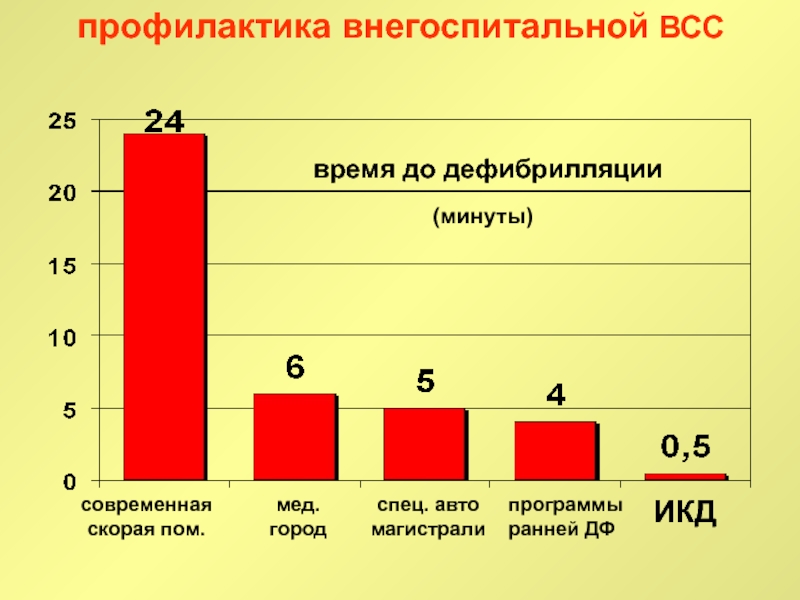
Слайд 67профилактика внегоспитальной ВСС
современная
скорая пом.
мед.
город
спец. авто
магистрали
программы
ранней ДФ
ИКД
время до дефибрилляции
(минуты)
Слайд 68Критерий V. de Lotto (2007)
Более 60% имплантаций ЭКС должно проводиться
по поводу дисфункции синусового узла
Более 70% имплантаций должны происходить на
стадии асимптомных брадикардий
37%
20%
Слайд 69Нормальный ритм
Синусовый ритм ночью > 35 в минуту, средняя >
40 в мин.
Синусовый ритм днем > 40 в минуту, средняя
> 50 в мин, максимальная > 100 в мин.
Среднесуточная ЧСС > 50 в минуту
Дыхательная аритмия (в любых пределах)
Синусовая аритмия (в любых пределах)
СА блокада с RR не более 2000 мс
Постэкстрасистолическая пауза < 1800 мс.
Миграция водителя ритма по предсердиям
«Ритм коронарного синуса»
АВ-блокада 1 степени в ночное время у ваготоников
АВ-блокада 2 степени Мобитц 1 в ночное время у ваготоников (при этом ЧСС должна быть не менее 40 в минуту) до 5 эпизодов
Предсердная экстрасистолия – менее 700 в сутки, короткая пробежка предсердной фокусной тахикардии (1-2 в сутки – не длительнее 5 секунд)
Желудочковая экстрасистолия – менее 700 в сутки, короткая пробежка ЖТ (5 комплексов)
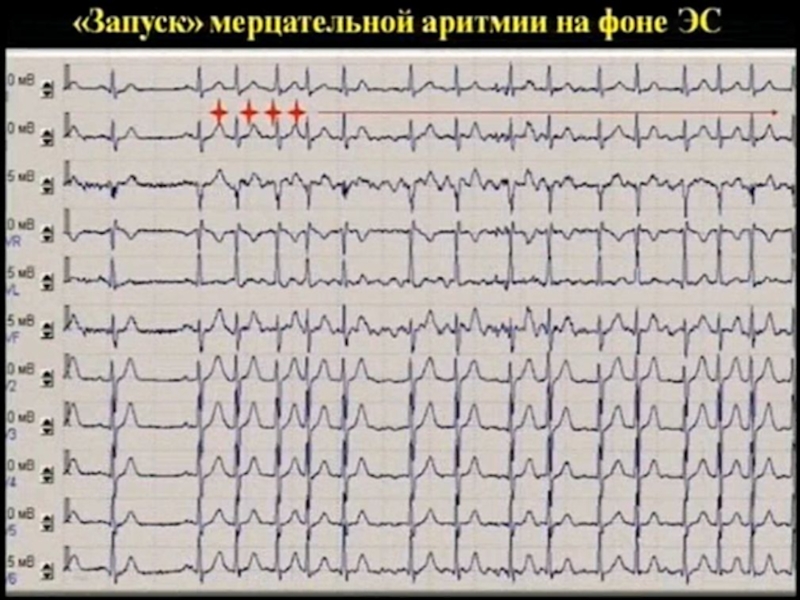
Слайд 70фибрилляция предсердий
ФП (мерцательная аритмия) – одна из форм наджелудочковых тахиаритмий,
для которой характерна нескоординированная электрическая активность предсердий с нарушением их
механической функции (отсутствие «предсердного» вклада)
35% всех аритмий – это ФП
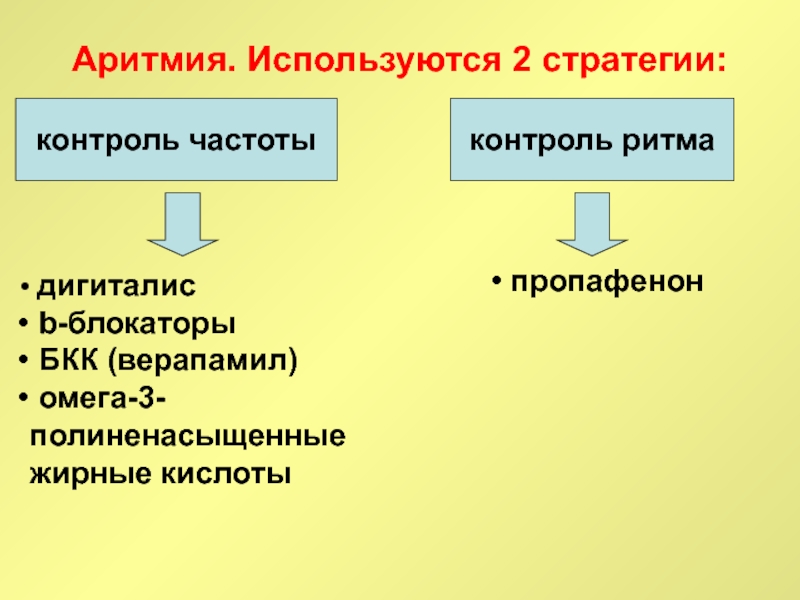
Слайд 71Аритмия. Используются 2 стратегии:
контроль частоты
контроль ритма
дигиталис
b-блокаторы
БКК (верапамил)
омега-3- полиненасыщенные жирные кислоты
пропафенон
Слайд 73электрокардиографические признаки фибрилляции предсердий
отсутствие во всех 12 отведениях зубцов P,
вместо которых регистрируются волны f различной частоты, длительности и полярности,
сочетающиеся с нерегулярной, в том числе частой, желудочковой активностью
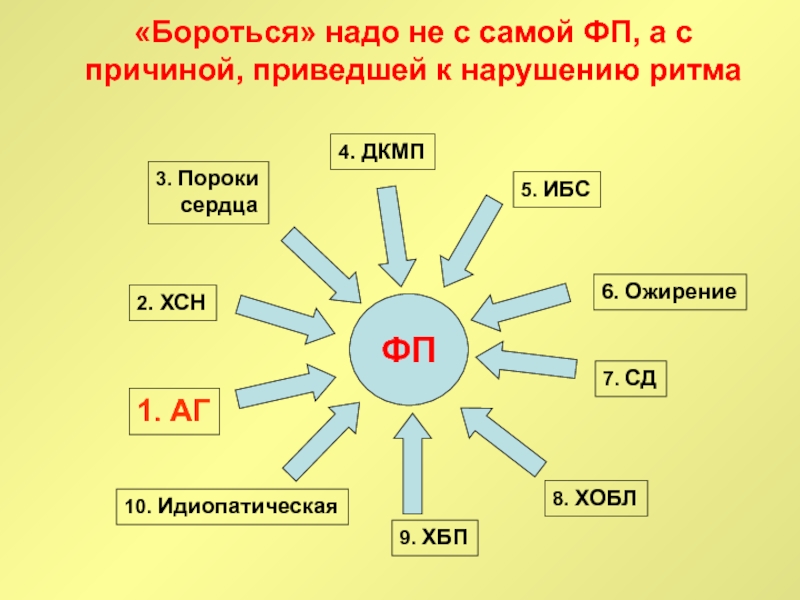
Слайд 74«Бороться» надо не с самой ФП, а с причиной, приведшей
к нарушению ритма
ФП
1. АГ
2. ХСН
3. Пороки
сердца
4. ДКМП
5. ИБС
6.
Ожирение
7. СД
8. ХОБЛ
9. ХБП
10. Идиопатическая
Слайд 75Основные позиции первичной профилактики ФП
Одним из основных принципов лечения
больных с ФП является не применение ААП, а препаратов, блокирующих
РААС (иАПФ, БРА)
иАПФ и БРА при систолической ХСН снижают риск развития ФП на 30-45% по сравнению с плацебо
При АГ с гипертрофией ЛЖ, иАПФ и БРА снижают риск развития ФП на 25% по сравнению с плацебо
Статины достоверно снижают риск развития ФП на 32% после АКШ
Национальные клинические рекомендации ВНОК, 2009 г.
Слайд 76взаимодействие препаратов, часто используемых в кардиологии
Тиазидные
диуретики
сартаны
БКК
иАПФ
а-блокаторы
b-блокаторы
Слайд 77выбор стратегии медикаментозного лечения фибрилляции предсердий
традиционная терапия «ритм-контроль»
только контроль частоты
желудочковых сокращений «частота-контроль»
что лучше?
Слайд 78чем купировать пароксизм ФП, если следовать стандартной терапии «ритм-контроль»?
появилась возможность
перорального купирования 2 препаратами IС класса пропафенон (до 600 мг
однократно) и флекаинид 300 мг однократно
и препаратом III класса амиодароном 30мг/кг/сут
Слайд 79всероссийское научное общество кардиологов
эффективность и безопасность применения пропафенона (ПРОпанорма) у
больных парокСизмальной и/или персисТирующей фОрмами фибрилляции предсеРдий и хронической сердечной
недостаточностью с охраненной систолической функцией левого желудочка
исследование ПРОСТОР
Слайд 80Почему выбран пропафенон (ПРОпанорм)
Пропафенон, подобно другим ААП 1 С класса,
вызывает выраженную блокаду натриевых каналов
Однако, в отличие от них, пропафенон
способствует небольшому увеличению рефрактерных периодов во всех тканях сердца
Кроме того, пропафенон имеет умеренно выраженные b-блокирующие и кальций блокирующие свойства
Слайд 81основные позиции при лечении ФП у больных с минимальными изменениями
сердца
препаратами «первой линии» являются пропафенон (пропанорм) и соталол
не следует начинать
ААТ с амиодарона
следует помнить о побочных эффектах и наряду с регулярным ЭКГ-мониторированием контролировать состояние органов-мишений
Слайд 82Нежелательные эффекты амиодарона
Фотодерматоз (8-10%)
Пигментная кератопатия (91-100%)
Пневмонит (2-17%)
Повышенный уровень печеночных трансаминаз
(4-25%) с развитием гепатита (1-3%)
Расстройство со стороны ЖКТ (5%)
Неврологическая симптоматика
(20-40%)
Брадикардия (1%)
Проаритмогенное (ЖТ типа «пируэт») – 0,3 %
Нарушение функции щитовидной железы (2-24%)
Общая частота нежелательных эффектов от 17 до 70%
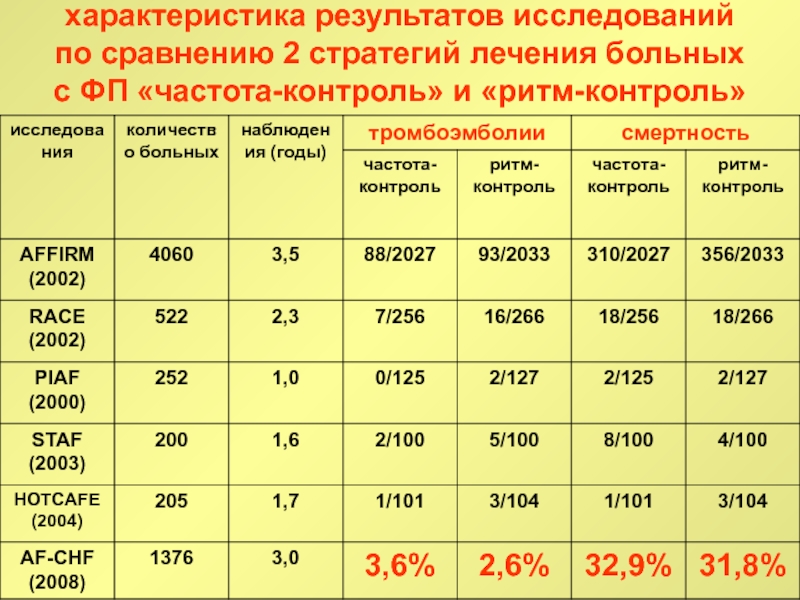
Слайд 83характеристика результатов исследований по сравнению 2 стратегий лечения больных с
ФП «частота-контроль» и «ритм-контроль»
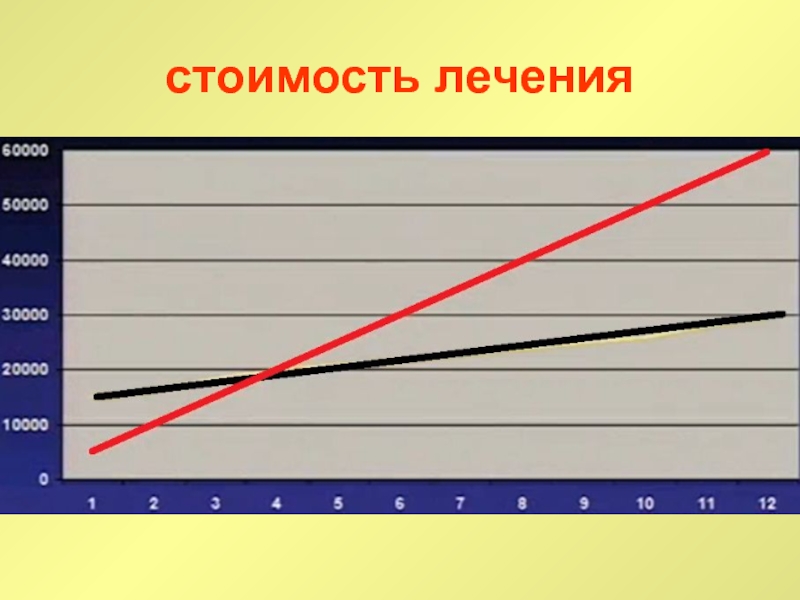
Слайд 84чем опасна ФП? Осложнения при ФП
эмболии
возрастают в 5-7
раз по сравнению с популяцией с синусовым ритмом
25-30%
всех ишемических инсультов – это следствие ФП
смертность
в 2 раза выше по сравнению с популяцией без ФП
качество жизни
стоимость лечения
Слайд 85основная проблема – тромбоз ушка левого предсердия
специфичность метода чрезпищеводной эхокардиографии
– - 99%
Не МРТ, не КТ не позволяют с такой
достоверностью судить о тромбозе ЛП, как ЧП ЭХОКГ
Слайд 86восстановить синусовый ритм не представляет особых проблем при длительности ФП
< 48 часов
Слайд 87каким препаратом удержать синусовый ритм? Вот в чем вопрос!
Амиодарон более
эффективен в поддержании синусового ритма чем соталол, пропафенон, флекаинидид и
дронедарон, однако, учитывая токсический профиль амиодарона, он может применяться в случаях, когда другие рекомендованные препараты неэффективны или противопоказаны (I/А/С)
Слайд 88пациент доставлен в приемный покой стационара с некупированным пароксизмом ФП
(длительность < 48 часов)
Если пароксизм ФП не купируется, то пациент
госпитализируется в БИТ для проведения электрической КВ
Вводится НФГ 5-10 тыс. ЕД с последующим его введением в дозе, достаточной для увеличения АЧТВ в 1,5 – 2 раза по сравнению с контролем
Параллельно назначается антагонист витамина К под контролем МНО или Дебигатран (Прадакса)
Слайд 89профилактика тромбоэмболических осложнений при ФП
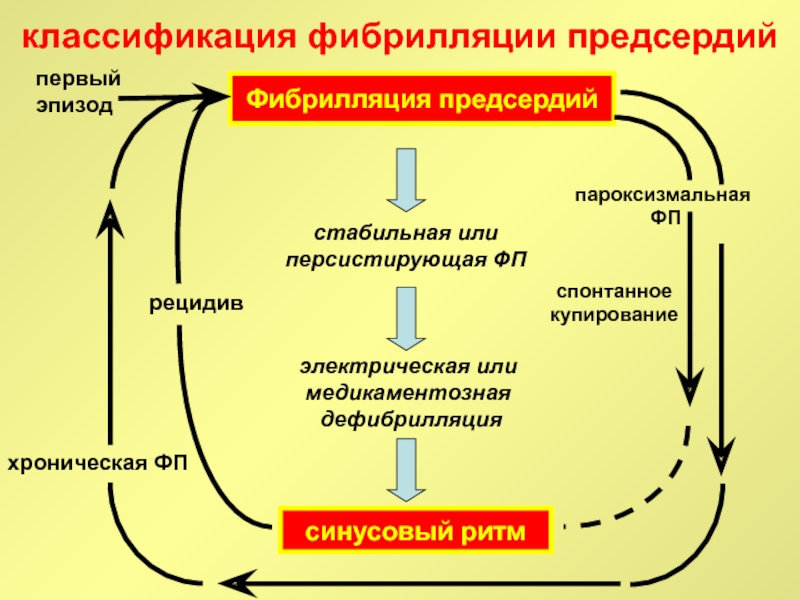
Слайд 90классификация фибрилляции предсердий
Фибрилляция предсердий
синусовый ритм
стабильная или
персистирующая ФП
электрическая или
медикаментозная
дефибрилляция
пароксизмальная
ФП
спонтанное
купирование
хроническая
ФП
рецидив
первый
эпизод
Слайд 93парасимпатические ганглии.Бароклетки Кахала.
Слайд 98почему восстановление синусового ритма предпочтительно?
исследование DIAMOND (многоцентровое, рандомизированное) показало, что
при восстановлении стабильного СР у больных с сердечной недостаточностью и
ФП, смертность снижается на 66% (p=0,0001)
при анализе результатов лечения 2976 больных в исследовании AFFIRM было показано, что восстановление стабильного СР снижает риск смерти на 46% по сравнению с группой больных без стабильного СР (p=0,0001)
Слайд 99методы лечения ФП
антикоагулянты
антиаритмические препараты
кардиоверсия
РЧА п.Гиса + ЭКС
РЧА изоляция лёгочных вен
+ линейная аблация левого и правого предсердий
хирургия – операция «лабиринт»
и модификации
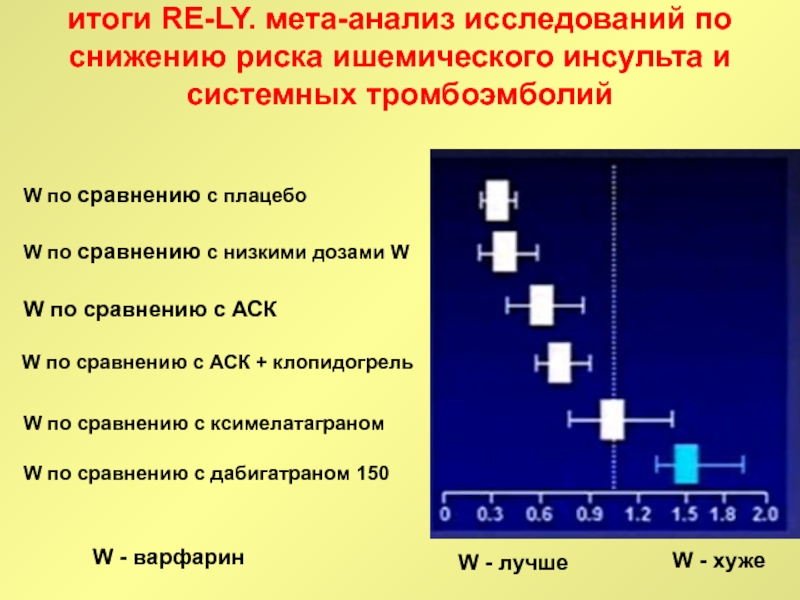
Слайд 100итоги RE-LY. мета-анализ исследований по снижению риска ишемического инсульта и
системных тромбоэмболий
W по сравнению с плацебо
W по сравнению с низкими
дозами W
W по сравнению с АСК
W по сравнению с АСК + клопидогрель
W по сравнению с ксимелатаграном
W по сравнению с дабигатраном 150
W - варфарин
W - лучше
W - хуже
Слайд 106результаты РЧА при ФП (мета-анализ, 2008-2009)
эффективность
- без
ААТ – 62%
- с ААТ -
78,1%
в среднем 22% пациентов требуют повторных вмешательств
осложнения отмечены в 4% случаев
Слайд 107эффективность моно и комбинированной терапии ФП