Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Диагностика во фтизиатрии
Содержание
- 1. Диагностика во фтизиатрии
- 2. ФтизиатрияФтизиатрия (от греч. phthísis — истощение, чахотка
- 3. ФтизиатрияВ 1904 г. при обследовании найденного вблизи
- 4. Фтизиатрия. Эпидемиология В 2007 году насчитывалось 13,7
- 5. Фтизиатрия. Эпидемиология По данным ВОЗ в мире
- 6. Фтизиатрия. Перспективы Основные цели и направления исследований в
- 7. Противотуберкулезная служба России Противотуберкулезная служба построена по территориальному
- 8. Противотуберкулезная служба России Структура противотуберкулезного диспансера :диспансерно-поликлинические отделения для
- 9. Противотуберкулезная служба России Профилактика туберкулеза:систематический анализ эпидемиологической обстановки
- 10. Противотуберкулезная служба России Профилактика туберкулеза:осуществление профмероприятий в отношении
- 11. Противотуберкулезная служба России Выявление туберкулеза:совместно с ЦГСЭН, лечебно-профилактическими
- 12. Противотуберкулезная служба России Лечение туберкулеза:госпитализация больных в стационары,
- 13. Противотуберкулезная служба России Противотуберкулезный диспансер окружного, областного, краевого
- 14. Противотуберкулезная служба России Территория действия районного или городского
- 15. Противотуберкулезная служба России Контингент лиц, состоящих на учете
- 16. Противотуберкулезная служба России А. Взрослые В обеих подгруппах выделяют
- 17. Противотуберкулезная служба России А. Взрослые В нулевой группе диспансерного
- 18. Противотуберкулезная служба России А. Взрослые Лица из III группы
- 19. Туберкулез. ОпределениеТуберкулёз – хроническое гранулематозное инфекционное заболевание,
- 20. Актуальность темыМикобактерией туберкулеза инфицирована третья часть населения
- 21. Актуальность темыПо предварительным данным Центрального НИИ организации
- 22. ЭтиологияТуберкулез вызывает микобактерия туберкулеза (облигатный аэроб), открытая
- 23. Факторы рискаплохое, недостаточное питание;принадлежность к африканской расе,
- 24. КлассификацияКлиническая классификация состоит из четырех основных разделов:
- 25. Классификация• Туберкулезная интоксикация у детей и подростков.• Туберкулез
- 26. КлассификацияТуберкулез других органов и систем: — туберкулез
- 27. КлассификацияФаза:а) инфильтрации, распада, обсеменения;б) рассасывания, уплотнения, рубцевания,
- 28. КлассификацияОстаточные изменения после излеченного туберкулеза: а) органов
- 29. В патогенезе туберкулеза значение имеют три важных
- 30. Патогенез туберкулёзаВозникновение, течение и исход туберкулеза в
- 31. Альтеративный тип тканевой реакции характеризуется развитием казеозного
- 32. Экссудативный тип тканевой реакции характеризуется формированием специфического
- 33. Пролиферативный тип тканевой реакции характеризуется развитием в
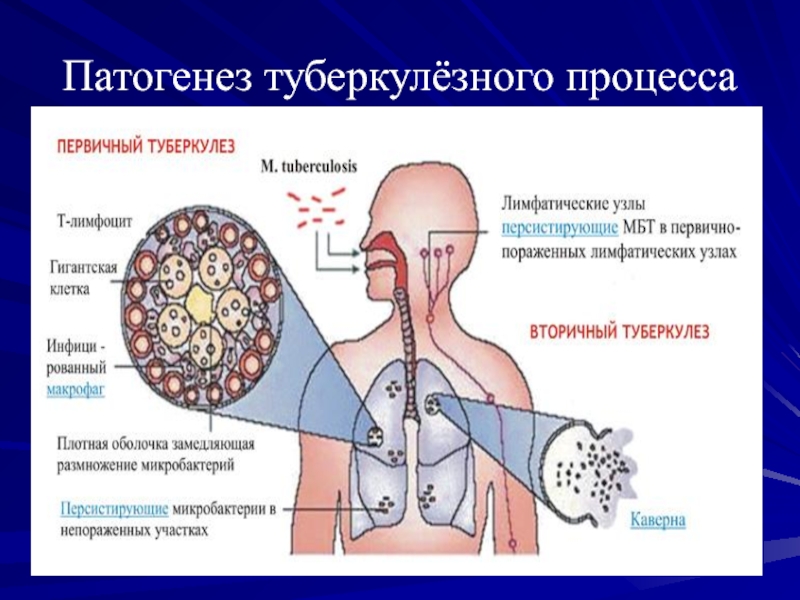
- 34. Патогенез туберкулёзного процесса
- 35. Первичный туберкулёзразвитие заболевания в период инфицирования, т.
- 36. Компоненты первичного туберкулёзного комплексапервичный очаг (аффект) -
- 37. Первичный туберкулёзный комплекс (макро)
- 38. Варианты течения первичного туберкулёзазаживление очагов первичного комплекса
- 39. Прогрессирование первичного туберкулеза с генерализацией процесса -
- 40. Гематогенная диссеминация первичного туберкулёзаВ верхней доле лёгкого
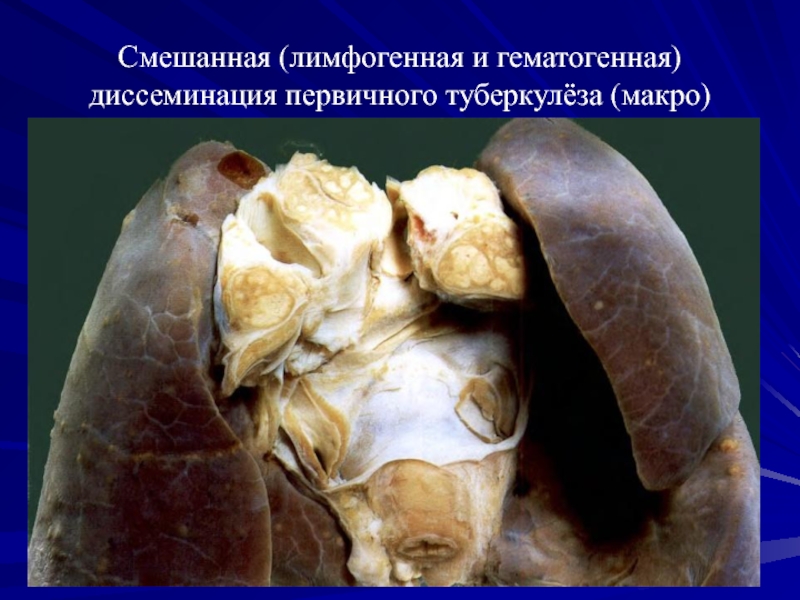
- 41. Смешанная (лимфогенная и гематогенная) диссеминация первичного туберкулёза (макро)
- 42. Гематогенный туберкулёзВозникает и развивается в организме человека
- 43. Разновидности гематогенного туберкулёзагенерализованный гематогенный туберкулез: острейший туберкулёзный
- 44. Гематогенный туберкулёз с внелёгочными поражениями:Костно-суставной туберкулёз (туберкулёзный
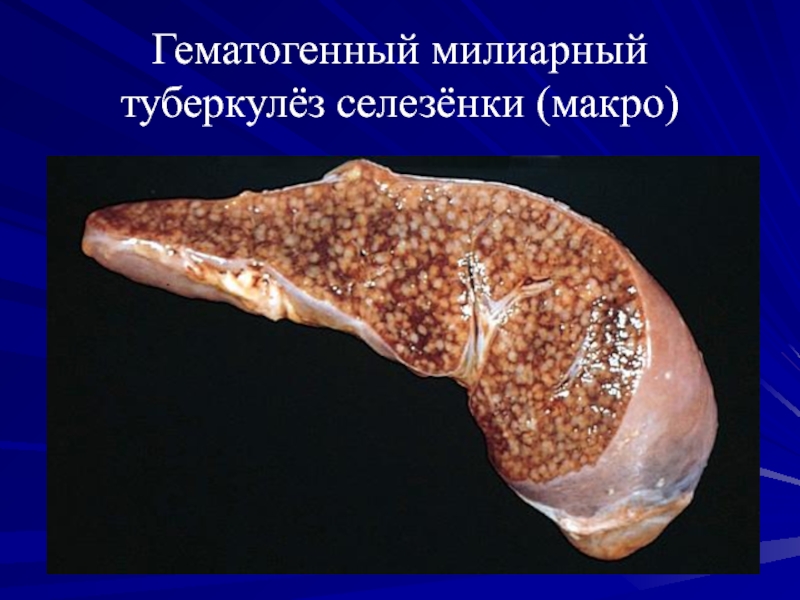
- 45. Гематогенный милиарный туберкулёз селезёнки (макро)
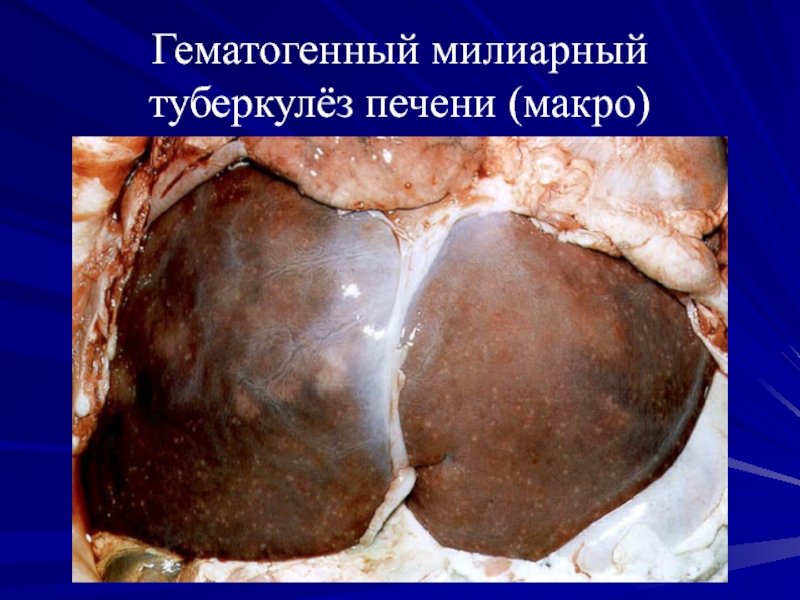
- 46. Гематогенный милиарный туберкулёз печени (макро)
- 47. Вторичный туберкулёзфаза туберкулезной инфекции, которая вновь появляется
- 48. острый очаговый (очаги Абрикосова); фиброзно-очаговый (очаги Ашоффа-Пуля);
- 49. Очаг Ашоффа-Пуля в лёгком (заживший фиброзно-очаговый туберкулёз)
- 50. Острый кавернозный туберкулёз (лёгочная чахотка)
- 51. Клиника туберкулеза легких
- 52. Клиника туберкулеза легкихЛюбой из этих симптомов, продолжающийся
- 53. Клиника внелегочного туберкулезаПри туберкулезе мозга и центральной
- 54. Клиника внелегочного туберкулезаТуберкулез кожи. Рис. 4—6. Туберкулезная
- 55. Диагностика Учет проживающих на данной (подведомственной) территории,
- 56. Диагностика Обследование пациента при подозрении на туберкулез
- 57. Диагностика Лабораторные методыОбщий анализ крови — при прогрессировании
- 58. Диагностика Лабораторные методыАнализ мокроты. Количество мокроты небольшое,
- 59. Диагностика Туберкулинодиагностика. Туберкулинодиагностика продолжает широко использоваться для
- 60. Диагностика Полное название аллергена — аллерген туберкулезный
- 61. Диагностика Инструментальные методыРентгенологическое исследование. При длительном течении
- 62. Диагностика Рентгенограмма органов грудной клетки в прямой
- 63. Диагностика Рентгенограмма левого легкого при свежем очаговом
- 64. Диагностика Рентгенограмма органов грудной клетки в
- 65. Диагностика Обзорная рентгенограмма (а): прозрачность легочных полей
- 66. Диагностика Обзорная рентгенограмма. Инфильтративный туберкулез легких.
- 67. Диагностика Рентгенограмма органов грудной клетки при фиброзно-кавернозном
- 68. Диагностика
- 69. Диагностика Рентгенограмма органов грудной клетки в
- 70. Диагностика Экскреторная урограмма. Обызвествленная каверна левой почки (стрелка)
- 71. Диагностика Варианты туберкулёзного остита в стадии
- 72. Диагностика Томография. Рентгеновская компьютерная томография (РКТ) при туберкулезе помогает
- 73. Диагностика Томограмма верхушки правого легкого при
- 74. Диагностика Томограмма легких в прямой проекции
- 75. Диагностика Компьютерная томография при туберкулезе, выявляет сосудистые структуры острой
- 76. Диагностика Мультиспиральная КТ с контрастированием. Туберкулез
- 77. Диагностика Туберкулема верхней доли левого легкого,
- 78. Диагностика Гистологическая верификация Наличие специфических туберкулезных изменений
- 79. Диагностика Полимеразная цепная реакция Присутствие ДНК МБТ
- 80. Диагностика Определение антител к МБТ Определение противотуберкулезных
- 81. Дифференциальная диагностика
- 82. Дифференциальная диагностика
- 83. Скачать презентанцию
ФтизиатрияФтизиатрия (от греч. phthísis — истощение, чахотка и iatréia — лечение), раздел медицины, изучающий причины, механизмы развития, клинико-морфологические проявления, лечение, эпидемиологию и профилактику туберкулёза. Как самостоятельный раздел выделилась из клиники внутренних
Слайды и текст этой презентации
Слайд 3Фтизиатрия
В 1904 г. при обследовании найденного вблизи Гейдельберга скелета человека,
жившего в каменном веке (приблизительно за 5000 лет до н.
э.), установлено туберкулезное поражение грудных позвонков с образованием горба.Наиболее часто при туберкулезе поражаются легкие. Однако могут быть поражены и другие органы и ткани, поэтому фтизиатрия тесно связана с многими разделами клинической медицины (пульмонологией, офтальмологией, дерматологией, неврологией и другими).
Несмотря на все успехи фтизиатрии, существует мнение, что M. tuberculosis инфицирована примерно треть населения Земли, и примерно каждую секунду возникает новый случай инфекции.
Слайд 4Фтизиатрия. Эпидемиология
В 2007 году насчитывалось 13,7 миллионов случаев хронического
активного туберкулёза, 9,3 миллиона новых случаев заболевания и 1,8 миллиона
случаев смерти, главным образом в развивающихся странах.Распространение туберкулёза неравномерно по всему миру, около 80 % населения во многих азиатских и африканских странах имеют положительный результат туберкулиновых проб, и только среди 5—10 % населения США такой тест положителен. По некоторым данным, на территории России тубинфицированность взрослого населения приблизительно в 10 раз выше, чем в развитых странах.
По мнению экспертов ВОЗ, в следующие 20 лет от туберкулеза во всем мире умрут 70 миллионов человек, заболеют 200 миллионов, около миллиарда человек будут инфицированы.
Слайд 5Фтизиатрия. Эпидемиология
По данным ВОЗ в мире в 2014 г
выявлено 9миллионов новых случаев туберкулеза
1,1миллион ВИЧ+ТБ
1,5миллиона больных умерли от тяжелых
последствий, в том числе: 25% случаев ВИЧ+ТБ480 000 случаев множественно лекарственно-устойчивого туберкулеза (МЛУ ТБ), в том числе:
9,6% с ШЛУ ТБ.
Слайд 6Фтизиатрия. Перспективы
Основные цели и направления исследований в современной фтизиатрии:
эпидемиология и
профилактика туберкулеза;
совершенствование фтизиатрической помощи населению;
иммунология, генетика и иммуноморфология туберкулеза;
биохимические основы
патогенеза туберкулеза;разработка и совершенствование этиопатогенетических методов лечения.
Слайд 7Противотуберкулезная служба России
Противотуберкулезная служба построена по территориальному принципу. Ключевым звеном
противотуберкулезной службы в России является противотуберкулезный диспансер.
Противотуберкулезный диспансер является самостоятельным юридическим
лицом, имеющим лицензию на право медицинской деятельности, а также является специализированным учреждением здравоохранения, организующим и осуществляющим противотуберкулезную помощь населению на прикрепленной территории.По административной подчиненности противотуберкулезные диспансеры подразделяются на республиканские, краевые, окружные, областные, городские, районные.
Противотуберкулезный диспансер может быть «клиническим» лечебным учреждением и входить в состав научно-учебно-лечебных объединений.
Слайд 8Противотуберкулезная служба России
Структура противотуберкулезного диспансера :
диспансерно-поликлинические отделения для взрослых и детей;
лабораторное
отделение;
рентгенологическое отделение, в состав которого могут входить флюорографические кабинеты;
бактериологическое отделение;
бронхологическое
отделение;отделение внелегочного туберкулеза;
организационно-методический отдел;
административно-хозяйственная часть.
Основные задачи:
организация и проведение мероприятий по профилактике туберкулеза;
организация и проведение мероприятий по выявлению туберкулеза;
лечение туберкулеза;
диспансерное наблюдение за состоящими на учете.
Слайд 9Противотуберкулезная служба России
Профилактика туберкулеза:
систематический анализ эпидемиологической обстановки по туберкулезу и
эффективности противотуберкулезных мероприятий на территории обслуживания диспансера;
планирование совместно с родильными
домами, детскими поликлиниками, Центром государственного санитарно-эпидемиологического надзора (ЦГСЭН) вакцинации, ревакцинации БЦЖ;госпитализация бактериовыделителей в стационары; изоляция новорожденных от бактериовыделителей на период формирования поствакцинного иммунитета;
Слайд 10Противотуберкулезная служба России
Профилактика туберкулеза:
осуществление профмероприятий в отношении лиц, находящихся в
семейном контакте с бактериовыделителями: регулярное диспансерное наблюдение за ними, проведение
профмероприятий в очаге туберкулезной инфекции (химиопрофилактика, текущая дезинфекция и др.), направление детей в детские санатории;участие в оздоровлении рабочих мест больных бактериовыделителей на предприятиях;
проведение совместно с ЦГСЭН и организациями системы ветеринарии мероприятий по предупреждению заболевания туберкулезом у работников животноводства и птицеводства с формированием «угрожаемых» контингентов, диспансерное наблюдение за ними и проведение им общеоздоровительных мероприятий, а по показаниям — химиопрофилактики.
Слайд 11Противотуберкулезная служба России
Выявление туберкулеза:
совместно с ЦГСЭН, лечебно-профилактическими учреждениями общей лечебной
сети планирование и контроль обследований методом флюорографии и туберкулинодиагностики;
помощь при
формировании групп риска по туберкулезу в поликлиниках;консультации врачами-фтизиатрами больных, находящихся в других лечебно-профилактических учреждениях;
обследование направленных в диспансер лиц с подозрением на туберкулез.
Слайд 12Противотуберкулезная служба России
Лечение туберкулеза:
госпитализация больных в стационары, организация их лечения
в амбулаторных условиях контролируемым способом, направление их в санатории;
проведение экспертизы
трудоспособности и направление на МСЭК;проведение мероприятий по комплексной социально-трудовой реабилитации больных туберкулезом.
Диспансерное наблюдение:
учет и регулярное наблюдение за диспансерными контингентами (своевременное привлечение их к обследованию, лечению, химиопрофилактике).
Слайд 13Противотуберкулезная служба России
Противотуберкулезный диспансер окружного, областного, краевого подчинения, помимо изложенных
выше функций, осуществляет:
проведение занятий для подготовки медицинских кадров;
сбор и анализ
материалов по эпидемиологии туберкулеза в округе, области (крае, республике); на их основании представляет на обсуждение научных обществ и ассоциаций, съездов, конференций, совещаний врачей-фтизиатров и врачей других специальностей вопросы профилактики, диагностики, лечения туберкулеза и организации борьбы с ним;пропаганду передового опыта работы по борьбе с туберкулезом;
санитарно-просветительную работу.
Слайд 14Противотуберкулезная служба России
Территория действия районного или городского диспансера делится на
фтизиатрические участки.
Диспансерную работу на участке проводит участковый фтизиатр.
Аналогичную
работу выполняет диспансерное противотуберкулезное отделение или кабинет в центральной районной больнице, поликлинике, медико-санитарной части. В отдаленных местностях некоторые функции диспансеров под их руководством частично выполняют фельдшерско-акушерские пункты.
Слайд 15Противотуберкулезная служба России
Контингент лиц, состоящих на учете и наблюдаемых диспансерами,
группируются по эпидемической опасности, клиническим проявлениям туберкулеза и его прогнозу,
методам лечения, срокам необходимого наблюдения.А. Взрослые
Нулевая группа (О) — лица, у которых необходимо уточнить активность изменений (подгруппа 0-А) или провести дифференциальную диагностику (подгруппа 0-Б).
Первая группа (I) — больные активным туберкулезом с впервые установленным диагнозом (подгруппа I-A) и больные с рецидивом туберкулеза (подгруппа I-Б).
Слайд 16Противотуберкулезная служба России
А. Взрослые
В обеих подгруппах выделяют больных с бактериовыделением
(1-А-МБТ+, I-Б-МБТ+) и без бактериовыделения (1-А-МБТ—, 1-Б-МБТ—).
3. Вторая группа
(II) — больные туберкулезом с хроническим течением заболевания (2 года и более). Выделяют подгруппу II-A (у этих больных в результате интенсивного лечения предполагают возможным клиническое излечение) и подгруппу П-Б (больные с далеко зашедшим процессом, которые нуждаются в паллиативном лечении).
4. Третья группа (III) — лица с клинически излеченным туберкулезом для контроля стойкости излечения.
5. Четвертая группа (IV) — лица, имевшие контакт с источником туберкулезной инфекции. Выделяют подгруппу IV-A (бытовой или производственный контакт) и подгруппу IV-Б (профессиональный контакт).
Слайд 17Противотуберкулезная служба России
А. Взрослые
В нулевой группе диспансерного наблюдения время для
определения активности туберкулезного процесса ограничивают 3 мес, а дифференциально-диагностические мероприятия
должны быть завершены в течение 2—3 нед.Первая группа больных при стационарном лечении находится под постоянным наблюдением врача. При амбулаторном лечении медицинский контроль в случаях ежедневного приема лекарств тоже должен быть ежедневным, при интермиттирующей терапии — 3 раза в неделю и лишь в порядке исключения — 1 раз в 7—10 дней. Больной в первой группе должен находиться не более 24 мес со времени постановки на учет.
Во II группе длительность наблюдения хронически больных не ограничена. Им проводят комплексное индивидуализированное лечение.
Слайд 18Противотуберкулезная служба России
А. Взрослые
Лица из III группы подлежат врачебному контролю
не реже 1 раза в 6 мес. При этом общий
срок наблюдения при посттуберкулезных остаточных изменениях с наличием отягощающих факторов — 3 года, без отягощающих факторов — 2 года, а при отсутствии остаточных изменений — 1 год.В IV группе лица, находившиеся в контакте с бактериовыделителем, подлежат обследованию 1 раз в 6 мес, а при контакте с больным активной формой туберкулеза без установленного бактериовыделения — 1 раз в год. Длительность наблюдения в этой группе определяют сроком излечения больного плюс 1 год после прекращения контакта с бактериовыделителем.
Слайд 19Туберкулез. Определение
Туберкулёз – хроническое гранулематозное инфекционное заболевание, вызванное M. Tuberculosis,
с типичным поражением лёгких и возможной внелёгочной локализацией процесса.
Слайд 20Актуальность темы
Микобактерией туберкулеза инфицирована третья часть населения планеты.
Приблизительно 3
миллиона больных погибают от туберкулеза.
Туберкулёз - самая частая инфекционная
причина смерти на земле. 75% всех больных и умерших от туберкулеза приходятся на развивающиеся страны Азии, Африки и Южной Америки, где туберкулез должен быть отнесен к эпидемическим заболеваниям без тенденции к уменьшению.
Слайд 21Актуальность темы
По предварительным данным Центрального НИИ организации и информатизации здравоохранения,
на конец 2013 года в стране на учете состояло 211,9
тыс. больных туберкулезом. Это меньше, чем в 2009 году, когда в стране насчитывалось 262,7 больных.При этом стабильно высоким остается количество пациентов с множественной лекарственной устойчивостью возбудителя туберкулеза: 34 778 в 2013-м году против 34 838 в 2012-м.
Слайд 22Этиология
Туберкулез вызывает микобактерия туберкулеза (облигатный аэроб), открытая Кохом в 1882
г. Различают 4 типа микобактерий. Для человека патогенны 2 из
них:Mycobacterium tuberculosis – воздушно капельный путь передачи;
Mycobacterium bovis – алиментарный путь передачи.
Mycobacterium avium и Mycobacterium intracellulare – непатогенны для нормального организма человека, но могут вызвать туберкулёз у больных с иммунодефицитами.
Слайд 23Факторы риска
плохое, недостаточное питание;
принадлежность к африканской расе, группе американских индейцев,
северным народностям (ненцы, эскимосы и т.д.);
мужской пол;
сахарный диабет;
хронические неспецифические заболевания
лёгких.Слайд 24Классификация
Клиническая классификация состоит из четырех основных разделов:
1. Клинические формы туберкулеза.
2.
Характеристика туберкулезного процесса.
3. Осложнения туберкулеза.
4. Остаточные изменения после излеченного туберкулеза.
Слайд 25Классификация
• Туберкулезная интоксикация у детей и подростков.
• Туберкулез органов дыхания:
— первичный туберкулезный
комплекс — туберкулез внутригрудных лимфатических узлов — диссеминированный туберкулез легких — милиарный туберкулез легких (гематогенная диссеминация) — очаговый
туберкулез легких — инфильтративный туберкулез легких — казеозная пневмония — туберкулема легких — кавернозный туберкулез легких — фиброзно-кавернозный туберкулез легких — цирротический туберкулез легких — туберкулезный плеврит (в том числе эмпиема) — туберкулез бронхов, трахеи, верхних дыхательных путей — туберкулез органов дыхания, комбинированный с профзаболеваниями легких (кониотуберкулез).Слайд 26Классификация
Туберкулез других органов и систем:
— туберкулез мозговых оболочек и ЦНС;
—
туберкулез кишечника, брюшины и брыжеечных лимфатических узлов; — туберкулез костей и
суставов; — туберкулез мочевых и половых органов; — туберкулез кожи и подкожной клетчатки; — туберкулез периферических лимфатических узлов — туберкулез глаз — туберкулез других органов.Характеристика туберкулезного процесса дается по локализации процесса, клинико-рентгенологическим признакам и наличию или отсутствию микобактерий туберкулеза (МБТ) в диагностическом материале, полученном от больного. Локализация и распространенность указываются: - в легких по долям и сегментам; - по локализации поражения в других органах.
Слайд 27Классификация
Фаза:
а) инфильтрации, распада, обсеменения;
б) рассасывания, уплотнения, рубцевания, обызвествления.
Бактериовыделение:
а) с выделением
микобактерий туберкулеза (МБТ+);
б) без выделения микобактерий туберкулеза (МБТ-).
Осложнения туберкулеза:
- кровохарканье
и легочное кровотечение, спонтанный пневмторакс, легочно-сердечная недостаточность, ателектаз, амилоидоз, свищи и др.
Слайд 28Классификация
Остаточные изменения после излеченного туберкулеза:
а) органов дыхания:
- фиброзные, фиброзно-очаговые, буллезно-дистрофические,
кальцинаты в легких и лимфатических узлах, плевропневмосклероз, цирроз, состояние после
хирургического вмешательства и др.; б) других органов:- рубцовые изменения в различных органах и их последствия, обызвествление, состояние после оперативных вмешательств.
Слайд 29В патогенезе туберкулеза значение имеют три важных механизма:
факторы вирулентности
микроорганизма;
соотношение гиперчувствительности и иммунитета к возбудителю;
фактор деструкции тканей
и казеозного некроза.Микобактерия туберкулеза не выделяет каких-либо экзотоксинов, эндотоксинов или гистолитических ферментов.
Патогенность Mycobacterium tuberculosis связана со способностью избегать разрушение их макрофагами и индуцировать гиперчувствительность замедленного (IV) типа.
Слайд 30Патогенез туберкулёза
Возникновение, течение и исход туберкулеза в значительной степени обусловлены
иммунным состоянием организма, его реактивностью.
Реактивность определяет необычное разнообразие клинико-морфологических
проявлений туберкулеза. У несенсибилизированных субъектов МБТ могут быстро размножаться и, не будучи остановленными, они проникают по лимфатическим и кровеносным сосудам, вызывая генерализацию процесса. Тканевой некроз в этих случаях ограничен.
У сенсибилизированных субъектов быстрое появление активных макрофагов тормозит размножение МБТ, ограничивает распространение инфекции, но некроз в этих случаях тяжелее.
Слайд 31Альтеративный тип тканевой реакции
характеризуется развитием казеозного некроза, при этом
другие компоненты воспаления выражены слабо.
Это очень тяжелая форма воспаления,
которая свидетельствует о гипо- или анергии организма и встречается у новорожденных, стариков или в любом возрасте у тяжелых кахектичных больных (например, у больных злокачественными новообразованиями). Слайд 32Экссудативный тип тканевой реакции
характеризуется формированием специфического экссудата, состоящего преимущественно
из лимфоцитов;
Клетки экссудата и ткани, в которых развивается воспаление,
склонны к казеозному некрозу. Экссудативный тип тканевой реакции возникает у лиц, не имеющих иммунитета, которые впервые соприкасаются с туберкулезной палочкой, на фоне сенсибилизации организма, а также он возникает у больных при снижении общих защитных сил организма.
Слайд 33Пролиферативный тип тканевой реакции
характеризуется развитием в тканях гранулематозного воспаления
(туберкулезный бугорок).
Туберкулезный бугорок характеризуется специфическим клеточным составом и характером
расположения этих клеток. Три типа клеток входят в состав бугорка - лимфоциты, эпителиоидные и многоядерные гигантские клетки Пирогова - Лангханса.
различают эпителиоидный, лимфоцитарный, гигантоклеточный или смешанный варианты туберкулёзного бугорка.
Слайд 35Первичный туберкулёз
развитие заболевания в период инфицирования, т. е. при первой
встрече организма с инфекционным агентом
сенсибилизация и аллергия, реакции гипер-чувствительности
немедленного типа (ГНТ); преобладание экссудативной тканевой реакции;
склонностью к гематогенной и лимфогенной (лимфожелезистой) генерализации;
параспецифические реакции в виде васкулитов, артритов, серозитов и т. д.
Слайд 36Компоненты первичного туберкулёзного комплекса
первичный очаг (аффект) - очаг поражения в
органе (верхние доли лёгкого – III, VIII, IX, X; лимфоидная
ткань тощей и слепой кишки);лимфангит - туберкулезное воспаление отводящих лимфатических сосудов;
лимфаденита - туберкулезное воспаление с казеозными некрозами регионарных лимфатических узлов.
Слайд 38Варианты течения первичного туберкулёза
заживление очагов первичного комплекса путём петрификации и
оссификации (очаг Гона);
прогрессирование первичного туберкулеза с генерализацией процесса;
хроническое
течение (хронически текущий первичный туберкулез). Слайд 39Прогрессирование первичного туберкулеза с генерализацией процесса - проявляется в 4
формах:
гематогенная диссеминация,
лимфогенная (лимфожелезистая диссеминация),
рост первичного
аффекта,смешанная.
Слайд 40Гематогенная диссеминация первичного туберкулёза
В верхней доле лёгкого под плеврой определяется
петрифицированный первичный туберкулёзный аффект (очаг Гона)
На разрезе ткани в лёгком
множественные мелкие бугорки.Слайд 42Гематогенный туберкулёз
Возникает и развивается в организме человека через значительный срок
после перенесенной первичной инфекции (послепервичный).
Заболевают люди, клинически выздоровевшие от
первичного туберкулеза, но сохранивших повышенную чувствительность к туберкулину и выработавших значительный иммунитет к туберкулезной микобактерии. Гематогенный туберкулез возникает у тех больных, у которых первичная инфекция оставила изменения в виде очагов отсевов в различные органы или не вполне заживших фокусов в лимфатических узлах (Очаги Симона).
Преобладает продуктивная тканевая реакция (туберкулезный бугорок), выражена наклонность к гематогенной генерализации, которая ведет к поражению различных органов и тканей
Слайд 43Разновидности гематогенного туберкулёза
генерализованный гематогенный туберкулез:
острейший туберкулёзный сепсис,
диссеминированный милиарный,
диссеминрованный крупноочаговый.
гематогенный туберкулез с преимущественным поражением легких:
милиарный - крупноочаговый.
гематогенный туберкулез с
преимущественными внелегочными поражениями:милиарный - крупноочаговый.
Слайд 44Гематогенный туберкулёз с внелёгочными поражениями:
Костно-суставной туберкулёз (туберкулёзный спондилит, артриты и
др).
Туберкулёз почек (хронический интерстициальный туберкулёзный нефрит).
Туберкулёзный лептоменингит.
Туберкулёз половых органов.
Туберкулёз эндокринных
желез (надпочечников).Слайд 47Вторичный туберкулёз
фаза туберкулезной инфекции, которая вновь появляется у лиц, преимущественно
сенсибилизированных, носителей туберкулезных бацилл экзо- или эндогенного происхождения;
избирательно легочная локализация
процесса; контактное и интраканаликулярное (бронхиальное дерево, желудочно-кишечный тракт) распространение;
смена клинико-морфологических форм, которые являются фазами туберкулезного процесса легких.
Слайд 48острый очаговый (очаги Абрикосова);
фиброзно-очаговый (очаги Ашоффа-Пуля);
инфильтративный;
туберкулома;
казеозная
пневмония (чахотка скоротечная);
острый кавернозный;
фиброзно-кавернозный;
цирротический.
Клинико-анатомические формы вторичного
туберкулёзаЧАХОТКА
Слайд 52Клиника туберкулеза легких
Любой из этих симптомов, продолжающийся более 3-х недель
и не объяснимый другими причинами, и особенно сочетание нескольких из
них - повод для обращения к врачу.Температура повышается вечером, незначительно (с 37,5 до 38°С), кашель постоянный, но не очень сильный, что в некоторых случаях может быть оценено как характерный симптом туберкулеза.
симптомы туберкулеза иногда проявляют себя более активно: температура поднимается до 38-39°С и пациент ощущает боли под грудиной и сзади в области плеч; появляется жесткий сухой кашель; потливость по ночам.
Часто больной жалуется также на боли под лопатками; он чувствует себя усталым, бледен, легко возбуждается, теряет аппетит и страдает расстройствами пищеварения. Нередки также боли в суставах.
Слайд 53Клиника внелегочного туберкулеза
При туберкулезе мозга и центральной нервной системы наблюдается
нарушение сна, раздражительность. Затем начинаются головные боли и рвота. При
поражении мозговых оболочек наблюдается напряженность в области шеи, боль в спине, если лежа попытаться наклонить голову или вытянуть ноги.Симптомом туберкулеза костей является боль и уменьшение подвижности в пораженных местах.
При туберкулезе кожи появляются бугорки и узелки, которые постепенно увеличиваются и прорываются.
При поражении пищеварительной системы наблюдается кровь в каловых массах, запоры, поносы, боли в животе.
При поражении мочеполовой системы начинаются боли в спине, задержка мочеиспускания, моча с кровью.
Слайд 54Клиника внелегочного туберкулеза
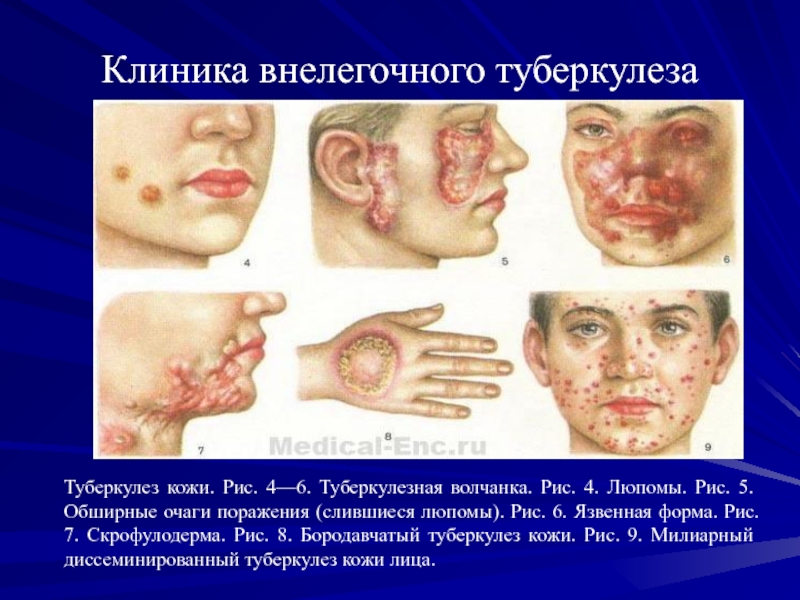
Туберкулез кожи. Рис. 4—6. Туберкулезная волчанка. Рис. 4.
Люпомы. Рис. 5. Обширные очаги поражения (слившиеся люпомы). Рис. 6.
Язвенная форма. Рис. 7. Скрофулодерма. Рис. 8. Бородавчатый туберкулез кожи. Рис. 9. Милиарный диссеминированный туберкулез кожи лица.Слайд 55Диагностика
Учет проживающих на данной (подведомственной) территории, который должен быть сделан
участковым врачом, врачом общей практики (ВОП), фельдшером ФАПа, с последующим
анализом лиц, не проходивших обследование более 2-х лет.Учету должны быть подвергнуты не только лица «официально проживающие», но и лица «находящиеся» на данной территории, и в том числе БОМЖи.
Слайд 56Диагностика
Обследование пациента при подозрении на туберкулез начинается с проведения стандартного
комплекса исследований (обязательного диагностического минимума), который включает:
изучение анамнеза, жалоб
врачебный осмотр
рентгенографию
грудной клетки в прямой и боковой проекциях, трехкратное бактериоскопическое исследование мокроты, собранной за сутки, на МБТ с одновременным ее посевом на питательные среды
гемограмму
туберкулиновую пробу Манту с 2 ТЕ.
Слайд 57Диагностика
Лабораторные методы
Общий анализ крови — при прогрессировании туберкулеза отмечается повышение количества
лейкоцитов — лейкоцитоз, сдвиг в лейкоцитарной формуле влево, лимфопения, повышенная СОЭ.
При затухании вспышки туберкулеза
эти изменения нормализуются, появляется лимфоцитоз. Нейтропения и лимфоцитоз могут наблюдаться при хроническом гематогенно-диссеминированном и очаговом туберкулезе. Анализ мокроты. В соответствии с приказом МЗ РФ № 8 от 19.09.95 г. “О развитии и совершенствовании деятельности лабораторий клинической микробиологии (бактериологии) лечебно-профилактических учреждений”, всем пациентам с длительным (более 2 нед.) продуктивным кашлем необходимо исследовать мокроту на кислотоустойчивые палочки методом прямой бактериоскопии мазка, окрашенного по Цилю–Нильсену
Слайд 58Диагностика
Лабораторные методы
Анализ мокроты. Количество мокроты небольшое, характер ее слизисто-гнойный, иногда
с примесью крови.
Значительные кровотечения могут возникнуть при кавернозной форме заболевания в
результате разрушения кровеносных сосудов. Мокрота при наличии каверн содержит рисовые тельца («линзы Коха»), эластические волокна, различные кристаллы. В мокроте много белка в отличие от мокроты при хронических бронхитах.
Анализ бронхоальвеолярного лаважа — при активном процессе снижается количество альвеолярных макрофагов и возрастает содержание нейтрофилов. При неактивном —снижение числа лимфоцитов и повышение альвеолярных макрофагов.
Слайд 59Диагностика
Туберкулинодиагностика. Туберкулинодиагностика продолжает широко использоваться для выявления инфицирования туберкулезом детей
и подростков. Проба Манту с 2 ТЕ проводится ежегодно в
возрасте от 1 до 17 лет. Результаты ее оценивают через 48–72 ч после внутрикожного введения туберкулина. Результаты определения кожной туберкулиновой чувствительности у взрослых не могут быть использованы для выявления туберкулеза в силу того, что к 40 летнему возрасту показатель инфицированности здоровых россиян достигает 90%.Диаскин-тест. Является дополнительным методом диагностики туберкулеза. Он позволяет определить наличие или отсутствие микобактерий tbc (туберкулеза) в организме. Диаскин-тест является более специфичным тестом, поскольку в его состав входят белки, вызывающие иммунную реакцию в организме только на микобактерии, вызывающие туберкулез.
Слайд 60Диагностика
Полное название аллергена — аллерген туберкулезный рекомбинированный. Преимущества перед реакцией
Манту: больше точность и информативность, меньше токсичность и аллергенность.
Диаскин-тест по
сравнению с реакцией Манту позволяет определить не только наличие возбудителя, но и активность микобактерий, вызывающих само заболевание. Диаскин-тест не исключает постановку реакции Манту.Как и при Манту, диаскин вводят под кожу. Как и при Манту, организм должен отреагировать на введение аллергена. Величина припухлости замеряется через три дня.
Слайд 61Диагностика
Инструментальные методы
Рентгенологическое исследование.
При длительном течении туберкулеза рентгенологическая картина может
также дополняться признаками пневмофиброза, эмфиземы, бронхоэктазов. Важным для диагностики является
наличие остаточных изменений перенесенного туберкулеза: кальцинированных очагов в легких и/или внутригрудных лимфатических узлах.Слайд 62Диагностика
Рентгенограмма органов грудной клетки в прямой проекции при первичном туберкулезном
комплексе: участок затенения в легком (1) соединен «дорожкой» (2) с
увеличенными лимфатическими узлами корня легкого (3).Слайд 63Диагностика
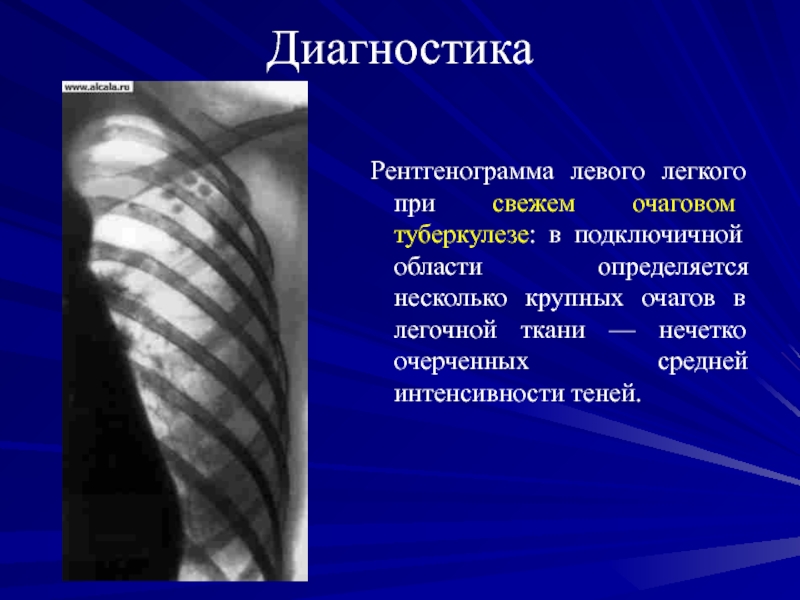
Рентгенограмма левого легкого при свежем очаговом туберкулезе: в подключичной области
определяется несколько крупных очагов в легочной ткани — нечетко очерченных
средней интенсивности теней.Слайд 64Диагностика
Рентгенограмма органов грудной клетки в прямой проекции при гематогенно-диссеминированном
туберкулезе легких : в обоих легких видны множественные четко очерченные
тени диаметром 2—3 мм, слева определяется обызвествленный первичный туберкулезный комплекс — кальцинированный очаг в легочной ткани на уровне пятого межреберья (1) и крупные кальцинаты в корне левого легкого (2).Слайд 65Диагностика
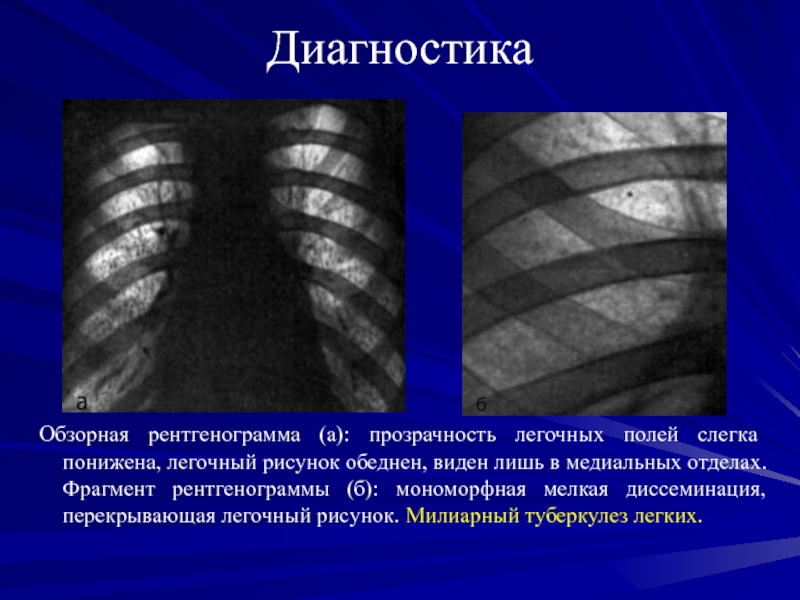
Обзорная рентгенограмма (а): прозрачность легочных полей слегка понижена, легочный рисунок
обеднен, виден лишь в медиальных отделах. Фрагмент рентгенограммы (б): мономорфная
мелкая диссеминация, перекрывающая легочный рисунок. Милиарный туберкулез легких.Слайд 67Диагностика
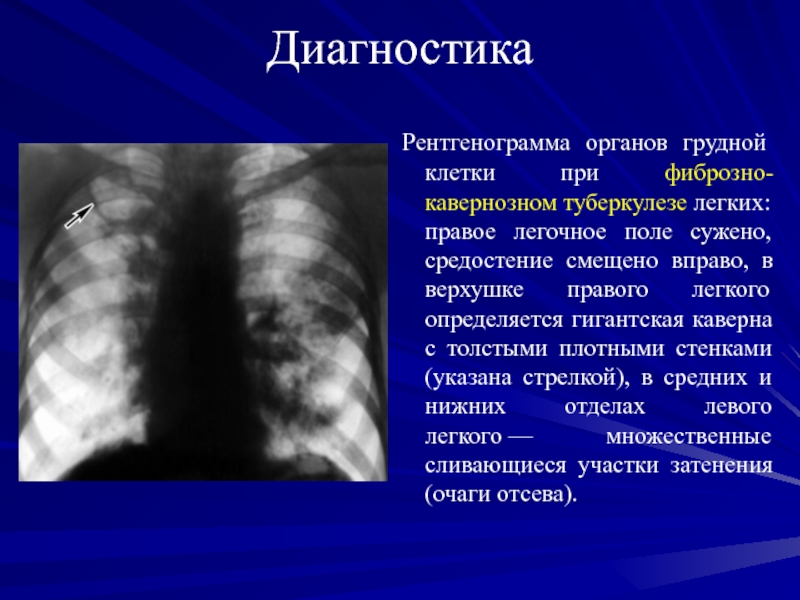
Рентгенограмма органов грудной клетки при фиброзно-кавернозном туберкулезе легких: правое легочное
поле сужено, средостение смещено вправо, в верхушке правого легкого определяется
гигантская каверна с толстыми плотными стенками (указана стрелкой), в средних и нижних отделах левого легкого — множественные сливающиеся участки затенения (очаги отсева).Слайд 69Диагностика
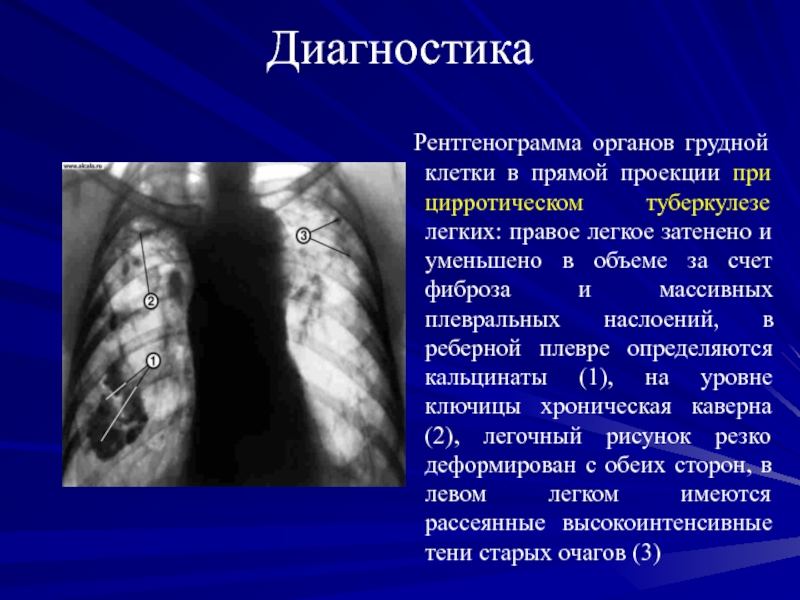
Рентгенограмма органов грудной клетки в прямой проекции при цирротическом
туберкулезе легких: правое легкое затенено и уменьшено в объеме за
счет фиброза и массивных плевральных наслоений, в реберной плевре определяются кальцинаты (1), на уровне ключицы хроническая каверна (2), легочный рисунок резко деформирован с обеих сторон, в левом легком имеются рассеянные высокоинтенсивные тени старых очагов (3)Слайд 71Диагностика
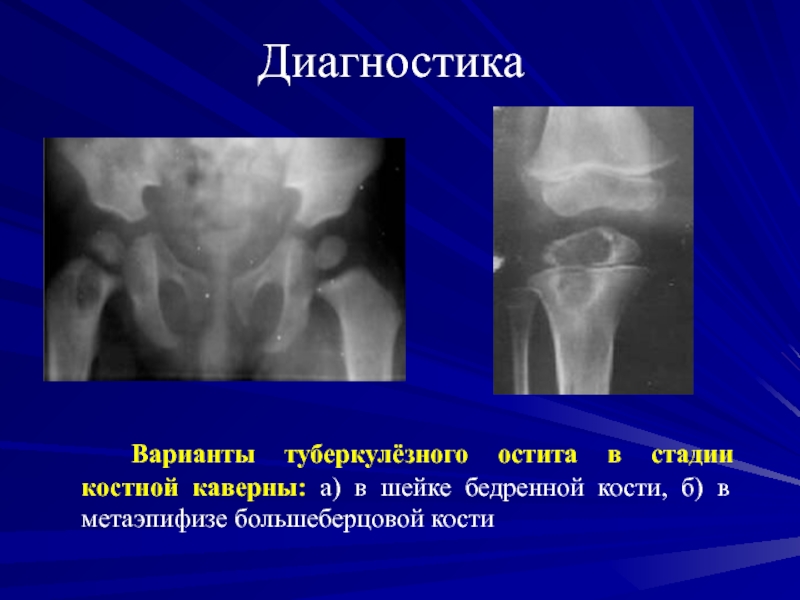
Варианты туберкулёзного остита в стадии костной каверны: а) в
шейке бедренной кости, б) в метаэпифизе большеберцовой кости
Слайд 72Диагностика
Томография.
Рентгеновская компьютерная томография (РКТ) при туберкулезе помогает обнаружить паренхиматозные и интерстициальные
локальные или диффузные изменения, не отобразившиеся на обычных рентгенограммах.
Для
уточнения медиастинальных изменений, определения топографии при различных патологических образованиях, и выяснения их взаимосвязей с соседними органами данный метод исследования превосходит все другие.Слайд 73Диагностика
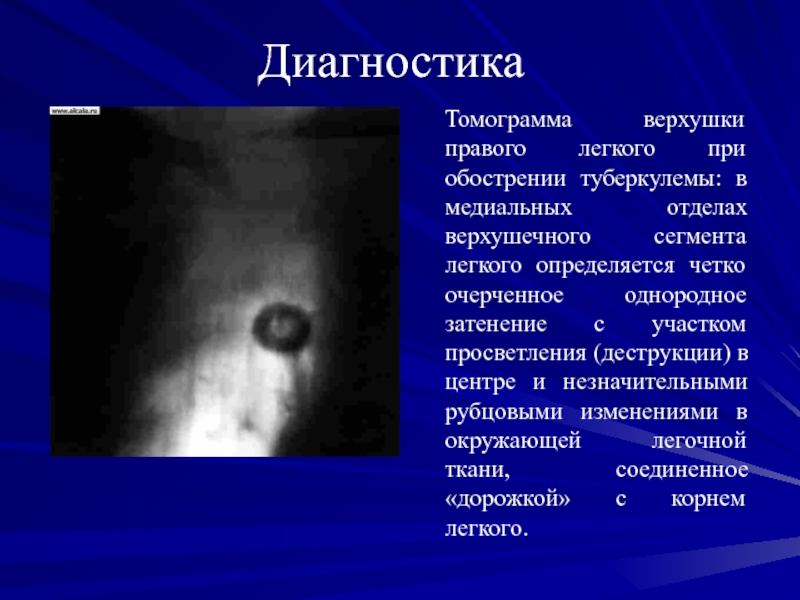
Томограмма верхушки правого легкого при обострении туберкулемы: в медиальных
отделах верхушечного сегмента легкого определяется четко очерченное однородное затенение с
участком просветления (деструкции) в центре и незначительными рубцовыми изменениями в окружающей легочной ткани, соединенное «дорожкой» с корнем легкого.Слайд 74Диагностика
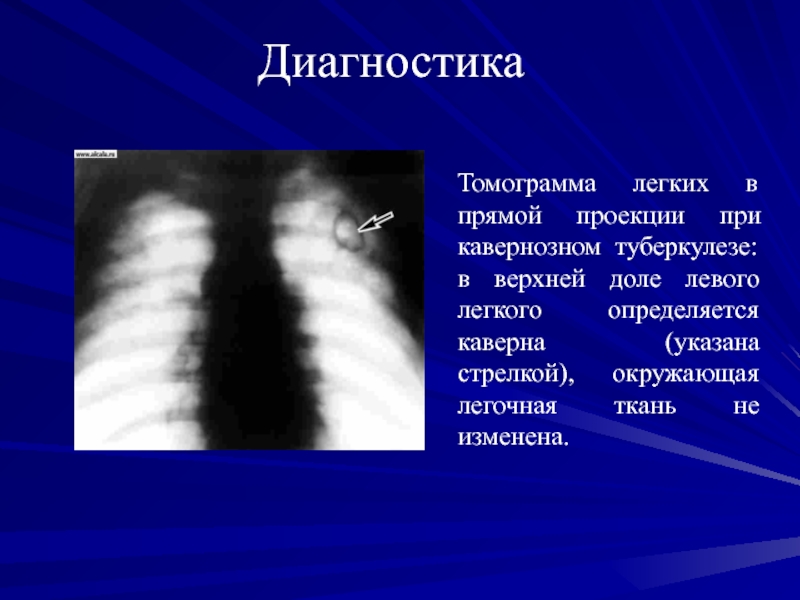
Томограмма легких в прямой проекции при кавернозном туберкулезе: в
верхней доле левого легкого определяется каверна (указана стрелкой), окружающая легочная
ткань не изменена.Слайд 75Диагностика
Компьютерная томография при туберкулезе, выявляет сосудистые структуры острой паренхимы легкого.
Более современные
КТ 5 - го поколения, с новыми мощными источниками рентгеновского
излучения, позволяют дать оценку изменениям паренхимы даже на уровне внутридольковых и дольковых структур.Получение нескольких срезов по спирали (Slipring - эффект) дает возможность получить объемное трехмерное изображение органов, и приближает их изучение к морфофункциональному состоянию.
Слайд 76Диагностика
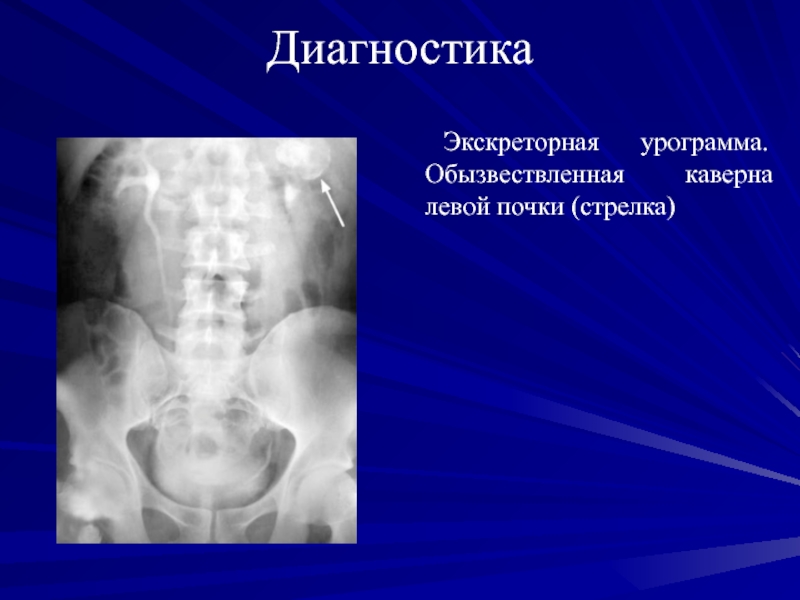
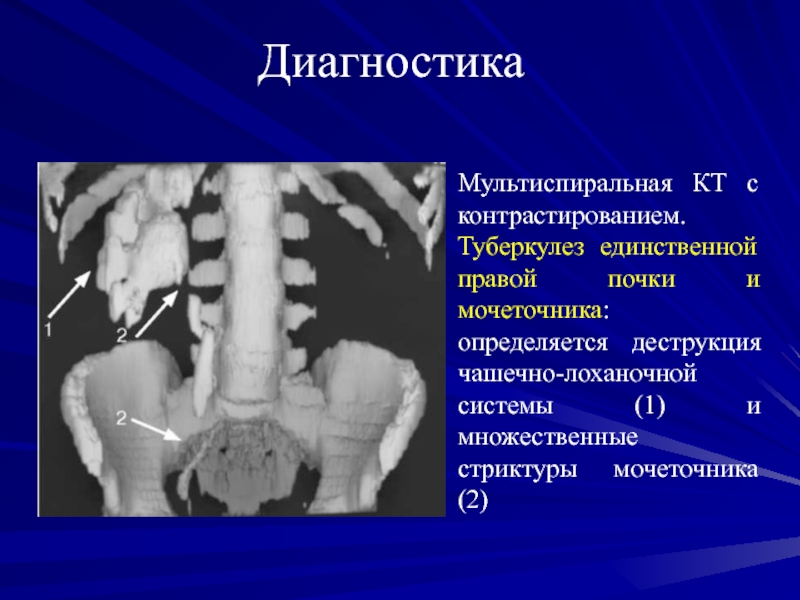
Мультиспиральная КТ с контрастированием. Туберкулез единственной правой почки и
мочеточника: определяется деструкция чашечно-лоханочной системы (1) и множественные стриктуры мочеточника
(2)Слайд 77Диагностика
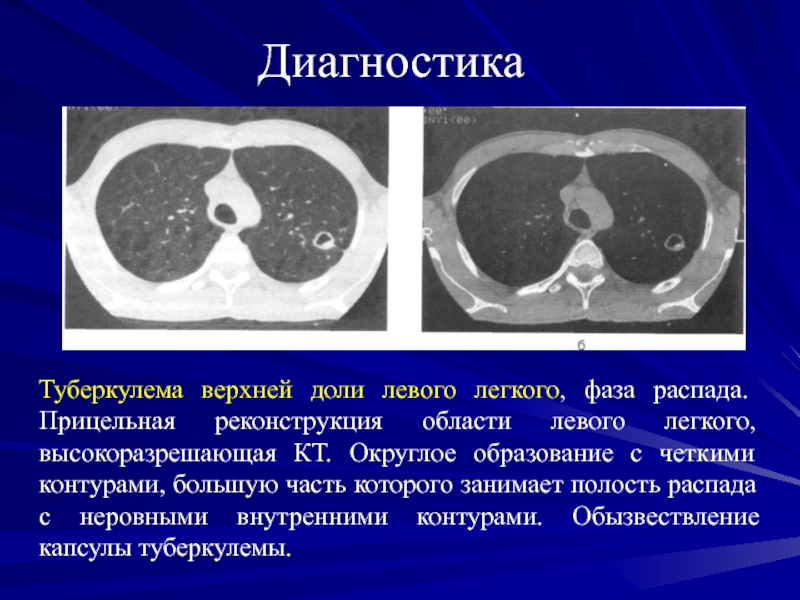
Туберкулема верхней доли левого легкого, фаза распада. Прицельная реконструкция
области левого легкого, высокоразрешающая КТ. Округлое образование с четкими контурами,
большую часть которого занимает полость распада с неровными внутренними контурами. Обызвествление капсулы туберкулемы.Слайд 78Диагностика
Гистологическая верификация
Наличие специфических туберкулезных изменений в биоптате также является
основанием для верификации диагноза туберкулеза.
Материал получают путем:
эндобронхиальной, трансторакальной биопсиях,
биопсии плевры,
торакоскопии,
Медиастиноскопии (томии),
открытой биопсии легкого.
Слайд 79Диагностика
Полимеразная цепная реакция
Присутствие ДНК МБТ можно установить в исследуемом
материале с помощью полимеразной цепной реакции (ПЦР), которая в последние
годы стала доступной и используется все шире.Метод обладает высокой чувствительностью – он позволяет обнаруживать возбудитель при содержании всего нескольких сотен микроорганизмов в 1 мл исследуемого материала . Результат исследования можно получить в течение 5–6 ч.
Недостатки: предлагаемые отечественные и зарубежные модификации тест-систем для постановки ПЦР значительно различаются по чувствительности и специфичности, что не позволяет получать стандартизированный результат.
Слайд 80Диагностика
Определение антител к МБТ
Определение противотуберкулезных антител с помощью иммуноферментного
анализа (ИФА) не имеет самостоятельного диагностического значения, что обусловлено недостаточной
чувствительностью и специфичностью метода.В то же время значительное повышение уровня антител к МБТ в крови, определяемое количественным методом, является аргументом в пользу туберкулезной этиологии процесса при анализе результатов комплексного обследования.
Частота гипердиагностики и гиподиагностики туберкулеза достигает 35–45%.