Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Диагностика зубочелюстных аномалий
Содержание
- 1. Диагностика зубочелюстных аномалий
- 2. ОБСЛЕДОВАНИЕ ОРТОДОНТИЧЕСКОГО ПАЦИЕНТАсостоит из данных трех групп:опрос
- 3. Опрос пациента получаемая информация может быть разделена
- 4. Общемедццинский и стоматологический анамнез наследственные факторыразвития ребенка
- 5. Физический ростовой статус Вопросы, касающиеся индивидуального ростового
- 6. Слайд 6
- 7. Слайд 7
- 8. Слайд 8
- 9. Слайд 9
- 10. Мотивация пациента к лечению, его ожидания и
- 11. Клиническое обследование Целью ортодонтического лечения в конечном
- 12. Клиническое обследованиеОценка эстетики лица Осмотр полости ртаОценка функциональности окклюзии
- 13. Оценка эстетики лица ■ осмотр в фас:-
- 14. Слайд 14
- 15. Слайд 15
- 16. Слайд 16
- 17. Слайд 17
- 18. Слайд 18
- 19. Слайд 19
- 20. Осмотр лица в профиль Оценивают:1.Форму профиля: прямой,
- 21. Форма профиля лица: а) выпуклый; 6) прямой; в) вогнутый
- 22. Слайд 22
- 23. Слайд 23
- 24. Протрузия губ относительно эстетической линии Ricketts, величина назолабиального угла
- 25. Осмотр полости ртасостояние гигиены полости рта, осмотр мягких тканей,осмотр зубов,предварительная оценка окклюзии зубов.
- 26. Осмотр мягких тканей:Состояние красной каймы и слизистой
- 27. Осмотр зубов Дентальный возраст пациента; Состояние твердых
- 28. Слайд 28
- 29. Слайд 29
- 30. Предварительная оценка окклюзии зубов Пациента просят сомкнуть
- 31. Оценка функциональности окклюзииПроводят оценку функциональности окклюзии в покое ;в динамике.
- 32. Оценка функциональности окклюзии в покоеПроверить насколько правильное
- 33. Оценка функциональности окклюзии в динамике Проверяют правильность
- 34. После опроса пациента и проведения
- 35. Диагностические данные, полученные в результате проведения специальных
- 36. Слайд 36
- 37. Изучение контрольно-диагностических моделейОбщая схема изучения контрольно-диагностических моделей
- 38. Изучение каждого зубного ряда в отдельности. ■
- 39. Более точная методика оценки размера апикального
- 40. Н.Г. Снагина нашла корреляционную зависимость между суммой
- 41. Изучение каждого зубного ряда в отдельности. ■
- 42. ■ баланс местаБаланс места вычисляется как разница
- 43. Мезиальное смещение боковых зубов верхней челюсти можно
- 44. ■ смещение средней линииОтмечается смещение межрезцовой линии
- 45. ■ аномалийное положение отдельных зубовОписывают аномалийное положение
- 46. ■ межклыковое расстояние на нижней челюстиМежклыковое расстояние
- 47. ■ глубина кривой спи на нижней челюстиДля
- 48. Изучение межокклюзионных взаимоотношений ■ класс по Энглю в области первых постоянных моляров и клыков
- 49. ■ соответствие трансверзальных размеров зубных дугСумма ширины
- 50. В норме расстояние между точками Pont на верхней и нижней челюсти должно быть одинаковым.
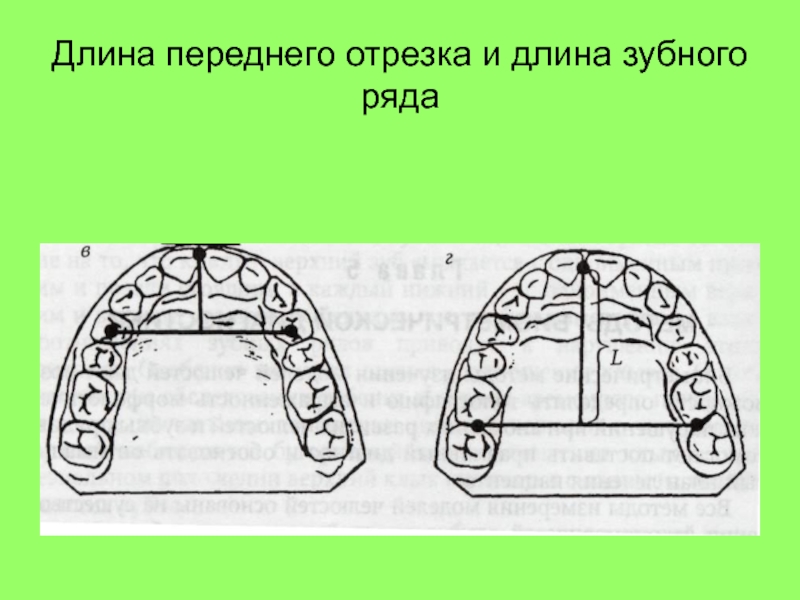
- 51. Длина переднего отрезка и длина зубного ряда
- 52. ■ сагиттальная щель и вертикальное перекрытие в
- 53. ■ соответствие размеров зубов верхней и
- 54. Bolton составил схему, при помощи
- 55. В сменном прикусе, когда смена зубов опорной
- 56. РЕНТГЕНОЛОГИЧЕСКИЕ МЕТОДЫ ОБСЛЕДОВАНИЯ в ортодонтииприцельные снимки;рентгенограмма кисти
- 57. Прицельные дентальные снимки оценка состояния отдельных зубов
- 58. рентгенография кисти рукиИспользуется с целью определения стадии
- 59. ■ ортопантомография (ОПТГ) Впервые метод ортопантомографии был
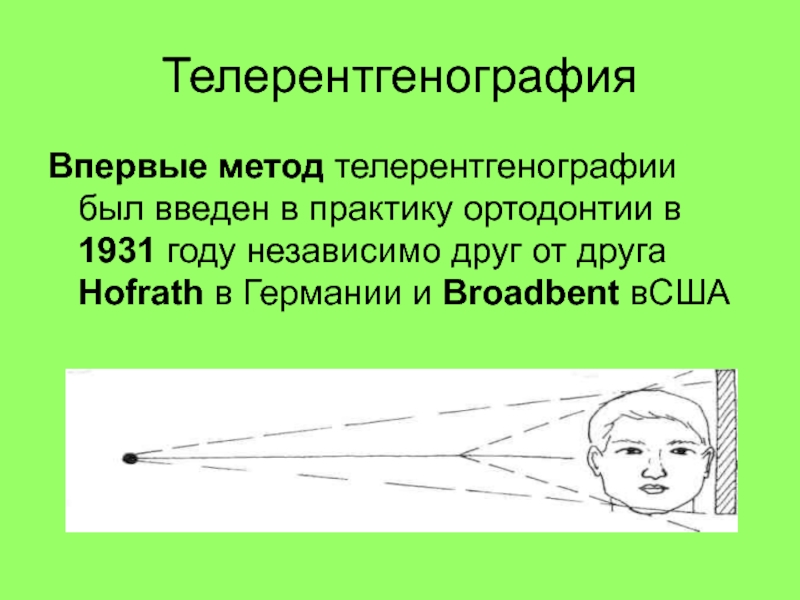
- 60. Телерентгенография Впервые метод телерентгенографии был введен в
- 61. Цели телерентгенографии:изучение особенностей строения лицевого и краниального
- 62. Все измерения на ТРГ можно разбить на
- 63. Недостатками телерентгенографии являются:трудности в нахождении некоторых точеквозможные
- 64. Точки на телерентгенограмме (костные и мягкотканные)
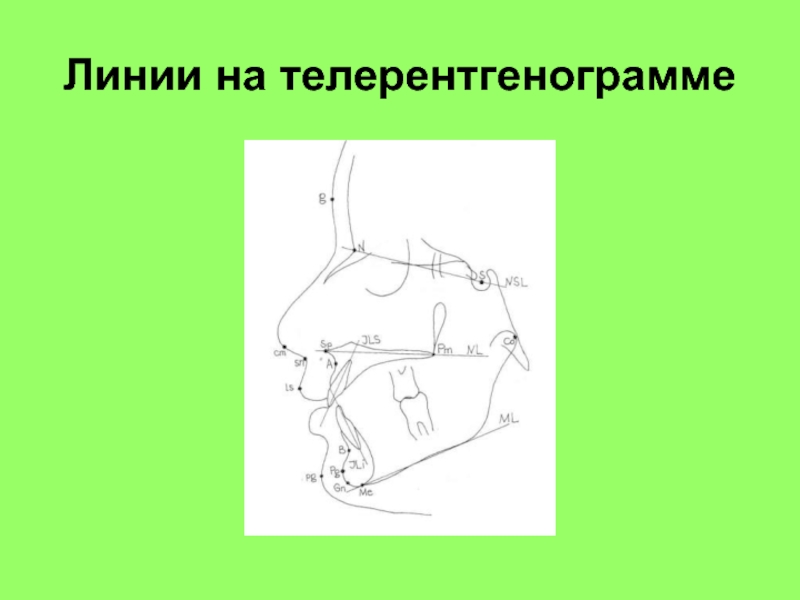
- 65. Линии на телерентгенограмме
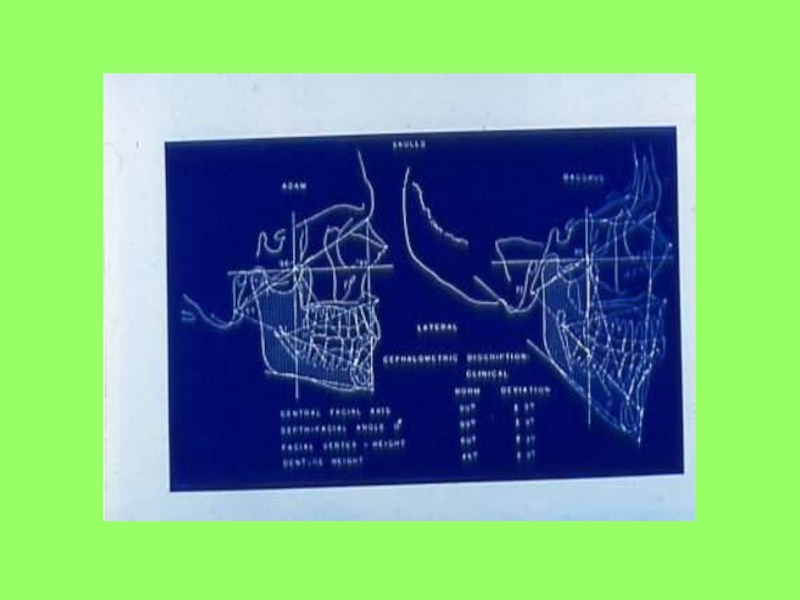
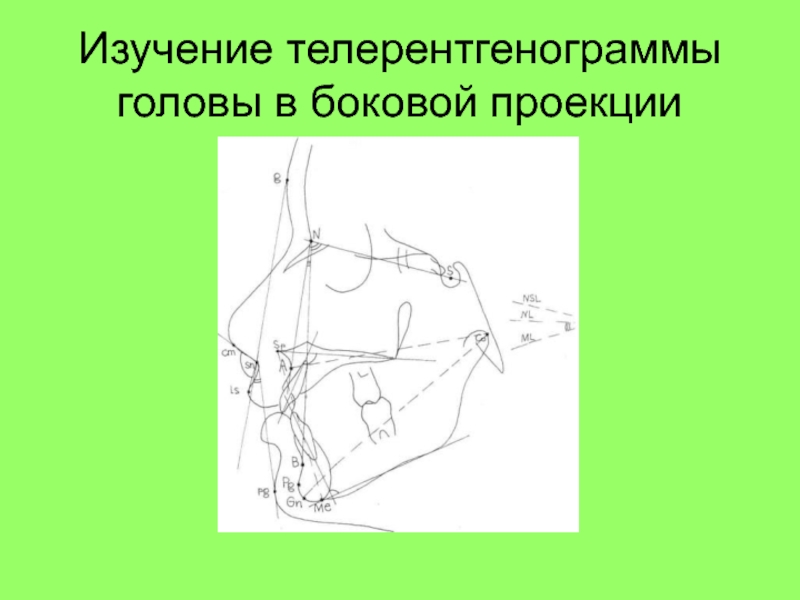
- 66. Изучение телерентгенограммы головы в боковой проекции
- 67. Схема расшифровки и анализа боковой телерентгенограммы1. Оценка
- 68. Пример заключения по телеретгенограмме:Скелетный класс II, нижняя
- 69. Планирование ортодонтического лечения Противопоказания к лечению: отсутствие
- 70. Возрастные показания к лечению:временный прикус: лечение в
- 71. Скачать презентанцию
ОБСЛЕДОВАНИЕ ОРТОДОНТИЧЕСКОГО ПАЦИЕНТАсостоит из данных трех групп:опрос пациента: жалобы, сбор медицинского и стоматологического анамнеза;клиническое обследование;анализ диагностических данных: изучение контрольно-диагностических моделей, ОПМГ, ТРГ головы в боковой проекции, проведение других дополнительных методов обследования
Слайды и текст этой презентации
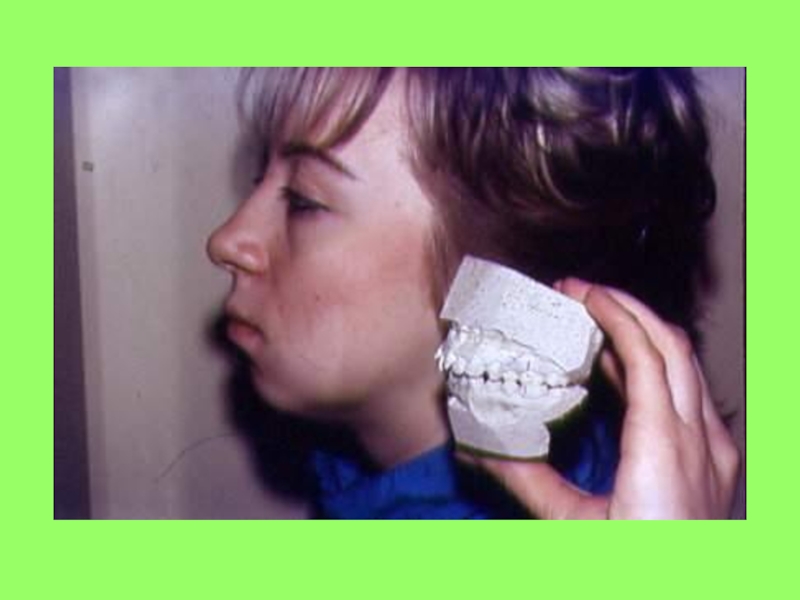
Слайд 1Диагностика зубочелюстных аномалий
Конечной целью обследования пациента является постановка ортодонтического
диагноза, на основании которого в дальнейшем будет выбран план лечения.
Слайд 2ОБСЛЕДОВАНИЕ ОРТОДОНТИЧЕСКОГО ПАЦИЕНТА
состоит из данных трех групп:
опрос пациента: жалобы, сбор
медицинского и стоматологического анамнеза;
клиническое обследование;
анализ диагностических данных: изучение контрольно-диагностических моделей,
ОПМГ, ТРГ головы в боковой проекции, проведение других дополнительных методов обследованияСлайд 3Опрос пациента
получаемая информация может быть разделена на три группы:
■
общемедицинский и стоматологический анамнез;
■ физический ростовой статус ;
■ мотивация пациента к лечению, его ожидания и другие социальные факторы. Слайд 4Общемедццинский и стоматологический анамнез
наследственные факторы
развития ребенка в раннем возрасте
общие
заболевания
развития зубочелюстной системы (прорезывание зубов, кариес, травмы и т.п.)
гигиены полости
рта выяснить проводилось ли какое-либо профилактическое лечение
наличие вредных привычек
нарушение функции сосания
нарушения речи
функция носового дыхания
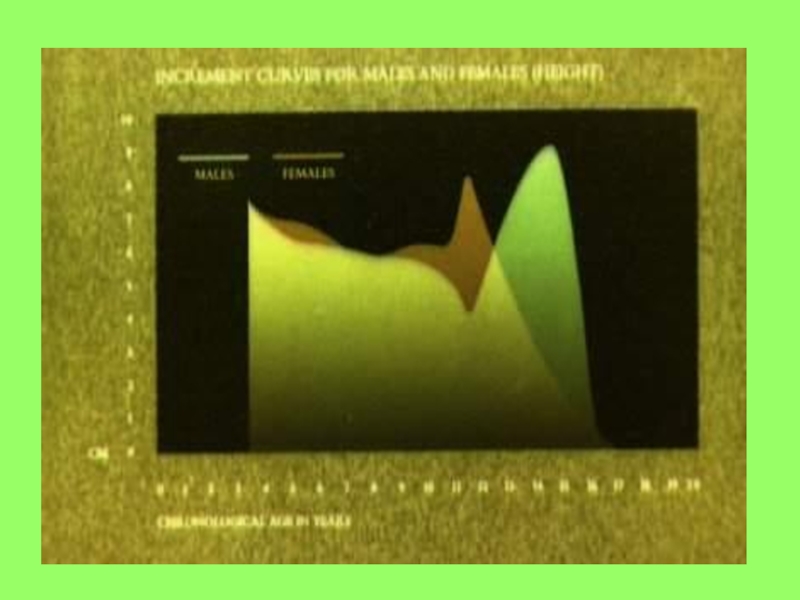
Слайд 5Физический ростовой статус
Вопросы, касающиеся индивидуального ростового статуса, необходимы в
основном у пациентов, находящихся на этапе пубертатного скачка скелетного роста.
Необходимо установить насколько интенсивно растет ребенок в последнее время, имеются ли признаки полового созревания.
Слайд 10Мотивация пациента к лечению, его ожидания и другие социальные факторы
ортодонтическое лечение связано с ношением аппаратуры, что требует определенной кооперации
с пациентом. Уже перед началом лечения необходимо выяснить, насколько готов пациент и его родители к ортодонтическому лечению
могут ли они регулярно посещать врача-ортодонта.
Слайд 11Клиническое обследование
Целью ортодонтического лечения в конечном итоге является:
1)
улучшение лицевой и дентальной эстетики;
2) коррекция функционирования окклюзии и
челюстей. Слайд 12Клиническое обследование
Оценка эстетики лица
Осмотр полости рта
Оценка функциональности окклюзии
Слайд 13Оценка эстетики лица
■ осмотр в фас:
- симметрия лица;
- вертикальные
пропорции (три трети, верхняя губа составляет одну треть нижней части
);- симметрию положения зубов относительно средней линии лица,
-выраженность носогубных и подбородочной складок, смыкание губ.
■ осмотр в профиль.
Дает более глубокие сведения, так как дает возможность оценить пропорции лица в
сагиттальной и вертикальной плоскостях.
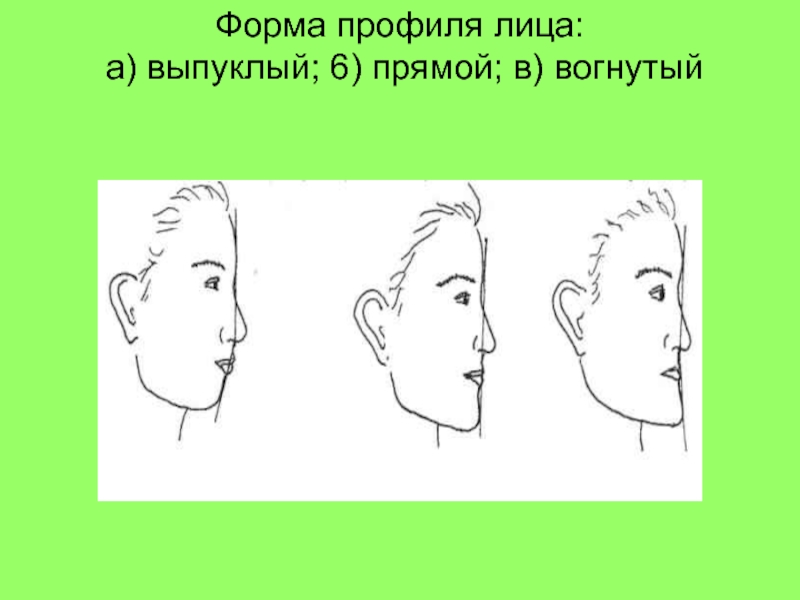
Слайд 20Осмотр лица в профиль
Оценивают:
1.Форму профиля: прямой, выпуклый, вогнутый;
2. Положение
губ относительно эстетической линии Ricketts;
Величину назолабиального угла;
3. Вертикальные
пропорции (величина угла нижней челюсти, ход края н\ч ). Слайд 25Осмотр полости рта
состояние гигиены полости рта,
осмотр мягких тканей,
осмотр зубов,
предварительная
оценка окклюзии зубов.
Слайд 26Осмотр мягких тканей:
Состояние красной каймы и слизистой губ,
Состояние слизистой щек
и языка,
Состояние краевого пародонта.
Оценивают правильность прикрепления тяжей слизистой:
■ уздечка
верхней губы в норме должна прикрепляться в области средней трети альвеолярного отростка■ подвижная слизистая в области нижней губы должна прикрепляться примерно на 5 мм ниже десневого края
■ уздечка языка не должна ограничивать его подвижности.
Состояние небных миндалин. В норме они не должны быть видны из-за небных дужек. Их увеличение может свидетельствовать о наличии заболеваний ЛОР-органов и/или быть причиной переднего положения языка в полости рта.
Слайд 27Осмотр зубов
Дентальный возраст пациента;
Состояние твердых тканей;
Наличие или
отсутствие каких-либо зубов.
Проводят предварительную оценку формы зубных дуг, аномалий
отдельных зубов.Слайд 30Предварительная оценка окклюзии зубов
Пациента просят сомкнуть зубы в привычной
окклюзии.
Оценивают:
смыкание в боковых участках (класс по Энглю),
величину
сагиттальной щели и вертикального перекрытия.Более подробное изучение зубных дуг и окклюзии проводят по контрольно-диагностическим моделям
Слайд 31Оценка функциональности окклюзии
Проводят оценку функциональности окклюзии
в покое ;
в динамике.
Слайд 32Оценка функциональности окклюзии в покое
Проверить насколько правильное положение занимает нижняя
челюсть в положении привычной окклюзии.
Самым функциональным положением нижней челюсти
является такое, когда суставная головка в суставе занимает самое заднее краниальное положение. Для оценки положения нижней челюсти в покое пациента просят сомкнуть зубы в привычной окклюзии или максимальном интеркуспидальном контакте (ИК). Это же положение называют центральной окклюзией. В таком положении измеряют величину сагиттальной щели в переднем отделе. Затем не размыкая зубов, просят сместить нижнюю челюсть максимально кзади. Такое самое заднее положение нижней челюсти называют ретроконтактом (РК) или центральным соотношением. Повторно измеряют сагиттальную щель. Изменение этого расстояния не должно составлять более 2 мм, при переведении нижней челюсти из ИК в РК и наоборот не должно быть отклонений нижней челюсти в сторону. Если изменение сагиттальной щели составляет более 2 мм или имеются латеральные девиации нижней челюсти, имеет место принужденная патологическая окклюзия, что обусловлено аномалийными окклюзионными контактами.
Слайд 33Оценка функциональности окклюзии в динамике
Проверяют правильность окклюзионных контактов при
движениях нижней челюсти.
При выдвижении нижней челюсти вперед контакты должны
быть между фронтальными зубами (резцы), и должны отсутствовать контакты между боковыми зубами. При смещении нижней челюсти в сторону должны быть контакты между клыками (иногда между премолярами) на рабочей стороне, и должны отсутствовать контакты на балансирующей стороне.
Слайд 34 После опроса пациента и проведения клинического обследования ставится предварительный диагноз
Постановка ортодонтического диагноза:
■ аномалии челюстных костей (микро-, макрогнатии);
■ аномалии
окклюзии (по сагиттали, вертикали, трансверзали);■ аномалии зубных дуг;
■ аномалии отдельных зубов;
■ патология мягких тканей;
■ сопутствующие заболевания и этиологические причины.
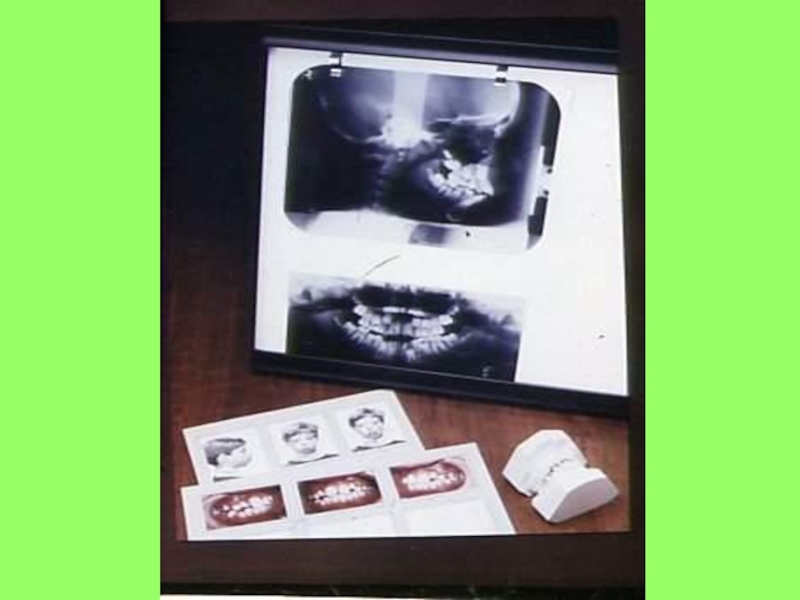
Слайд 35Диагностические данные, полученные в результате проведения специальных методов обследования
Фотографии
лица и полости рта;
Контрольно-диагностические модели челюстей;
Рентгенологические методы: ОПМГ, ТРГ головы
в прямой и боковой проекциях, томограммы ВНЧС, рентгенография кисти руки;Функциональные методы исследования (ЭМГжевательных мышц, аксиография и др.)
Слайд 37Изучение контрольно-диагностических моделей
Общая схема изучения контрольно-диагностических моделей следующая:
I. Изучение каждого зубного
ряда в отдельности:
размер апикального базиса;
форма зубной дуги;
баланс места;
смещение средней линии
в мм;аномалийное положение зубов;
межклыковое расстояние на нижней челюсти;
глубина кривой спи на нижней челюсти
II. Изучение межокклюзионных взаимоотношений:
класс по Энглю в области первых моляров и клыков
соответствие трансверзальных размеров зубных дуг
вертикальное перекрытие и сагиттальная щель в мм
соответствие размеров зубов верхней и нижней челюсти
Слайд 38Изучение каждого зубного ряда в отдельности.
■ размер апикального базиса
Оценивается визуально
по взаиморасположению корней и коронок боковых зубов: а) нормальный; б) узкий;
в) широкийСлайд 39
Более точная методика оценки размера апикального базиса по Howes
Howes нашел,
что ширина апикального базиса верхней челюсти ( измерения проводились в
области Fossa canina ) примерно на 1-2 мм больше, чем трансверзальный размер зубной дуги между верхушками щечных бугров первых постоянных моляров.Слайд 40Н.Г. Снагина нашла корреляционную зависимость между суммой мезиодистальных размеров 12
постоянных зубов и шириной апикального базиса челюсти
Ширина апикального
базиса верхней челюсти ( измерительные точки располагаются на уровне верхушек корней между клыком и первым премоляром ) составляет 44% от суммы мезиодистальных размеров 12 зубов верхней челюсти. Ширина апикального базиса нижней челюсти ( измерительные точки располагаются на 8 мм ниже десневого края между клыком и первым премоляром ) составляет 43% от суммы мезиодистальных размеров 12 постоянных зубов нижней челюсти.
Слайд 41Изучение каждого зубного ряда в отдельности.
■ форма зубной дуги
Оценивается визуально.
В идеале форма верхней зубной дуги - полуэллипс, нижней -
парабола.Форма зубной дуги может быть изменена. Выделяют V-образную, U-образную, трапециевидную, седловидную формы и т.д.
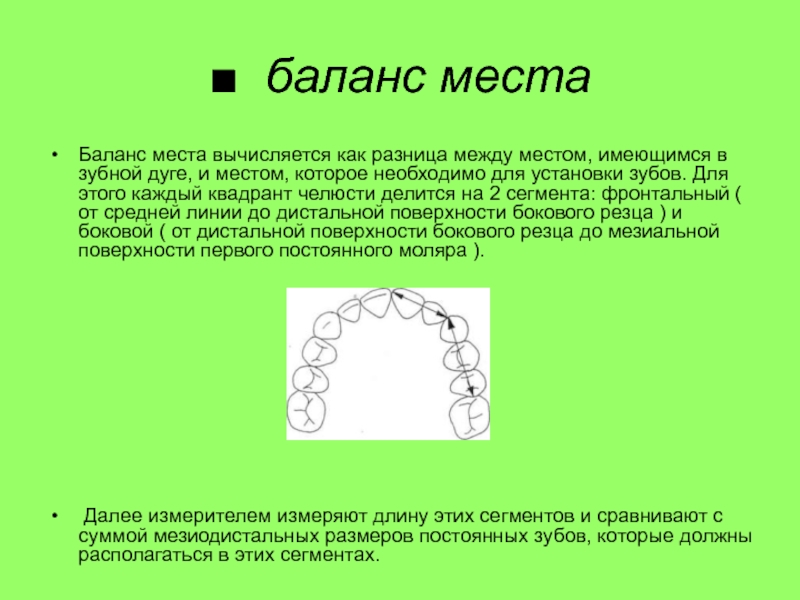
Слайд 42■ баланс места
Баланс места вычисляется как разница между местом, имеющимся
в зубной дуге, и местом, которое необходимо для установки зубов.
Для этого каждый квадрант челюсти делится на 2 сегмента: фронтальный ( от средней линии до дистальной поверхности бокового резца ) и боковой ( от дистальной поверхности бокового резца до мезиальной поверхности первого постоянного моляра ).Далее измерителем измеряют длину этих сегментов и сравнивают с суммой мезиодистальных размеров постоянных зубов, которые должны располагаться в этих сегментах.
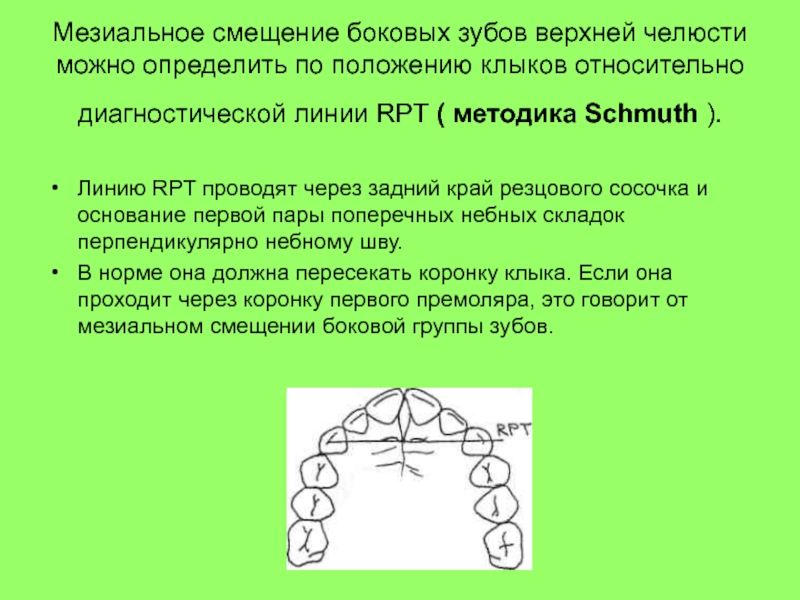
Слайд 43Мезиальное смещение боковых зубов верхней челюсти можно определить по положению
клыков относительно диагностической линии RPT ( методика Schmuth ).
Линию
RPT проводят через задний край резцового сосочка и основание первой пары поперечных небных складок перпендикулярно небному шву. В норме она должна пересекать коронку клыка. Если она проходит через коронку первого премоляра, это говорит от мезиальном смещении боковой группы зубов.
Слайд 44■ смещение средней линии
Отмечается смещение межрезцовой линии в мм относительно
срединного небного шва на верхней челюсти и
относительно проекции срединного
небного шва на нижней челюсти.Слайд 45■ аномалийное положение отдельных зубов
Описывают аномалийное положение каждого отдельного зуба:
корпусное смещение (небное, вестибулярное, мезиальное, дистальное),
наклоны ( протрузия, ретрузия,
мезиальный, дистальный наклоны), ротация, тремы, диастема, транспозиция, инфра-, супраокклюзия.
Слайд 46■ межклыковое расстояние на нижней челюсти
Межклыковое расстояние на нижней челюсти
является величиной, которая должна сохраняться постоянной в процессе лечения, так
как изменение ее всегда ведет к рецидиву после лечения. Для того, чтобы постоянно контролировать размер межклыкового расстояния в процессе лечения, необходимо измерить его и отметить в карте.Межклыковое расстояние измеряется между вершинами бугров постоянных клыков.
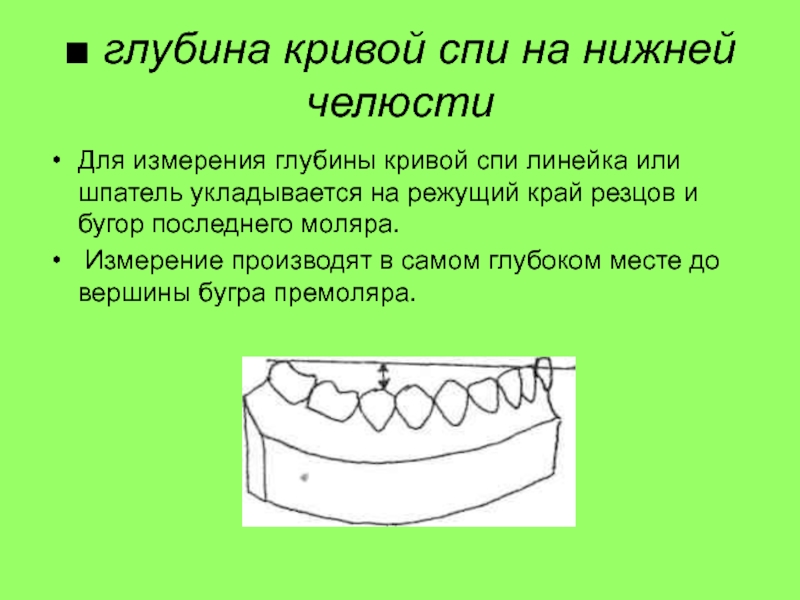
Слайд 47■ глубина кривой спи на нижней челюсти
Для измерения глубины кривой
спи линейка или шпатель укладывается на режущий край резцов и
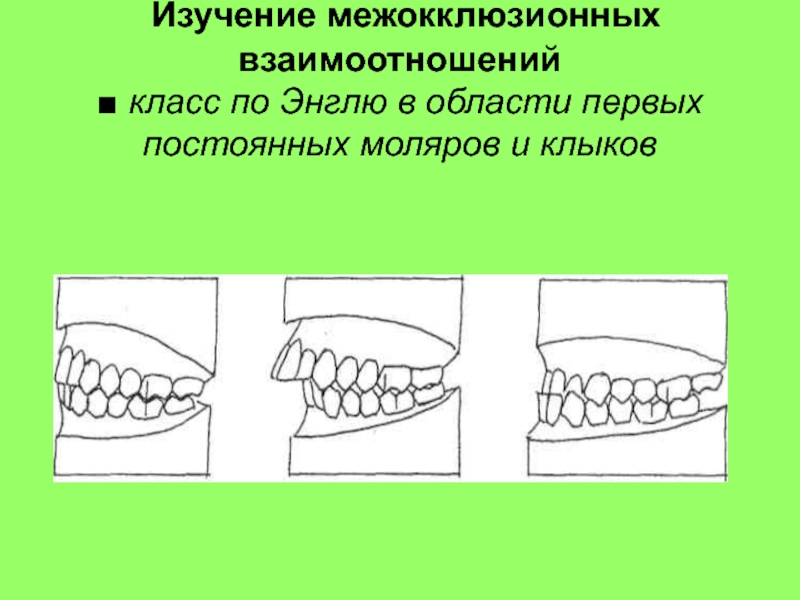
бугор последнего моляра.Измерение производят в самом глубоком месте до вершины бугра премоляра.
Слайд 48 Изучение межокклюзионных взаимоотношений ■ класс по Энглю в области первых
постоянных моляров и клыков
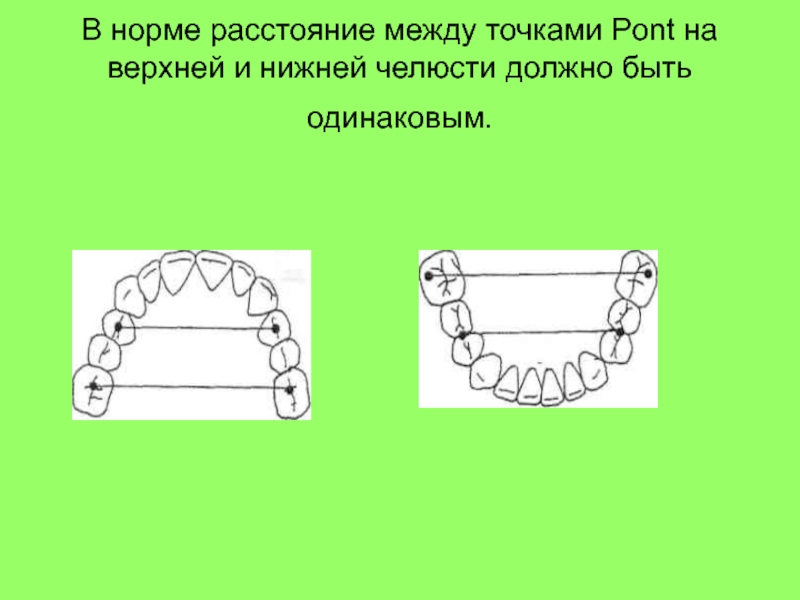
Слайд 49■ соответствие трансверзальных размеров зубных дуг
Сумма ширины четырех резцов х
100
80 = расстояние между первыми премолярами.Сумма ширины четырех резцов х 100 =
64
расстояние между первыми молярами.
Слайд 52■ сагиттальная щель и вертикальное перекрытие в мм
Измерение сагиттальной щели
и вертикального перекрытия проводят в целях изучения динамики в процессе
лечения.В случае наличия обратной сагиттальной щели или вертикальной щели значения отмечают знаком минус («-»).
Слайд 53 ■ соответствие размеров зубов верхней и нижней челюсти
Для создания
правильной окклюзии необходимо, чтобы размеры зубов верхней и нижней челюсти
соответствовали друг другу. Если это соответствие нарушено, невозможно создать идеальные взаимоотношения между зубными рядами.Для оценки соответствия размеров зубов верхней и нижней челюсти используется метод Bolton. Bolton нашел, что сумма мезиодистальных размеров 12 постоянных нижних зубов составляет определенный процент от суммы мезиодистальных размеров 12 зубов верхней челюсти:
сумма размеров 12 зубов нижней челюсти
сумма размеров 12 зубов верхней челюсти X 100 = 91,3%
Такую же зависимость он нашел для 6 фронтальных зубов:
сумма 6 зубов нижней челюсти
сумма 6 зубов верхней челюсти X 100 = 77,2%
Слайд 54 Bolton составил схему, при помощи которой можно определить, в какой
степени и на какой из челюстей заложена патология размеров зубов.
Данная методика применима лишь в постоянном прикусе.Слайд 55В сменном прикусе, когда смена зубов опорной зоны еще не
произошла, используют метод Топп.
Автор нашел зависимость между суммой мезиодистальных
размеров 4 резцов верхней и нижней челюсти и вывел индекс (индекс Топп):сумма 4 резцов верхней челюсти
сумма 4 резцов нижней челюсти = 1,35
Слайд 56РЕНТГЕНОЛОГИЧЕСКИЕ МЕТОДЫ ОБСЛЕДОВАНИЯ в ортодонтии
прицельные снимки;
рентгенограмма кисти руки;
ортопантомография (ОПТГ);
телерентгенография головы
(ТРГ) в прямой и боковой проекциях;
магнитно-ядерный резонанс (МРТ)
Слайд 57Прицельные дентальные снимки
оценка состояния отдельных зубов и их периапикальных
тканей;
наличие, оценка состояния и положения зачатков отдельных зубов;
выявление сверхкомплектных зубов;
положение
ретенированных зубов;выявление вплетения уздечки верхней губы в небный шов
Слайд 58рентгенография кисти руки
Используется с целью определения стадии скелетного роста пациента.
Рост
скелета человека происходит неравномерно в различные возрастные периоды. Весь период
от рождения до завершения роста можно разделить в зависимости от интенсивности роста на 3 стадии):от рождения до 3-4 лет: инфантильная фаза роста. Интенсивность роста самая высокая, постепенно падает
с 3-4 лет до 10-11 лет: ювенильная фаза роста. Интенсивность роста постоянна в течение всей фазы, к концу периода несколько снижается, достигая «препубертатного минимума роста».
с 10-11 до 16-17 лет: пубертатная фаза ( пубертатный скачок скелетного роста). Интенсивность роста возрастает, достигая максимума у девочек в среднем в 12,5 лет, у мальчиков в среднем в 14 лет. Затем интенсивность снижается, и скелетный рост завершается.
Слайд 59■ ортопантомография (ОПТГ) Впервые метод ортопантомографии был предложен в 1958 году
финским профессором Paatero
Используется для оценки:
наличия зубов и их зачатков,
их положения, оценка параллельности корнейналичия и положения зачатков зубов мудрости
наличия и положения сверхкомплектных зубов
состояния твердых тканей зубов
состояния каналов зубов, качества эндодонтического вмешательства
состояния периапикальных тканей
состояния тканей пародонта
состояния костной ткани челюстей
состояния височно-нижнечелюстного сустава
Слайд 60Телерентгенография
Впервые метод телерентгенографии был введен в практику ортодонтии в
1931 году независимо друг от друга Hofrath в Германии и
Broadbent вСШАСлайд 61Цели телерентгенографии:
изучение особенностей строения лицевого и краниального скелета пациента, оценка
положения зубов относительно базисов челюстей, мягкотканного профиля с целью более
точной постановки диагноза и планирования орто-донтического вмешательстваоценка изменений, произошедших в результате ортодонтического лечения и/или роста пациента
планирование ( симуляция ) хирургического вмешательства на челюстях по поводу скелетной аномалии прикуса
Слайд 62Все измерения на ТРГ можно разбить на 3 группы:
краниометрия: оценка
положения и наклона челюстей в пространстве черепа. В качестве ориентира
используется плоскость переднего основания черепа.гнатометрия: изучение размеров челюстей, соотношение их друг с другом, положение зубов относительно базисов челюстей.
профилометрия: изучение мягкотканного профиля.
Слайд 63Недостатками телерентгенографии являются:
трудности в нахождении некоторых точек
возможные искажения на снимках
вследствие неправильного положения головы пациента
трудности в разграничении
скелетной патологии и семейных или расовых особенностей строения лицевого скелетаСлайд 67Схема расшифровки и анализа боковой телерентгенограммы
1. Оценка положения базисов челюстей
в пространстве черепа и их размеров по
сагиттали;
2.
Развитие лицевого отдела черепа по вертикали;Положение резцов относительно базисов челюстей и относительно друг друга;
Анализ мягкотканного профиля лица
Слайд 68Пример заключения по телеретгенограмме:
Скелетный класс II,
нижняя микрогнатия,
гиподивергентныи тип
строения лицевого скелета,
ретрузия верхних резцов, увеличена их экспозиция,
положение
нижних резцов в норме, выпуклый профиль,увеличение назолабиального угла.
Слайд 69Планирование ортодонтического лечения
Противопоказания к лечению:
отсутствие кооперации с врачом,
плохая гигиена полости рта,
невозможность посещать ортодонта,
финансовые проблемы.
Слайд 70Возрастные показания к лечению:
временный прикус: лечение в основном направлено на
профилактику, активному лечению подлежит перекрестный прикус со смещением нижней челюсти
и ранние формы нижней макрогнатииранний сменный прикус, лечению подлежат все формы травматических окклюзии, все виды принужденных окклюзии (экзоокклюзия, мезиоокклюзия), точная установка зубов не проводится, неблагоприятный период для лечения аномалий окклюзии
поздний сменный, ранний постоянный прикус: оптимальный период для лечения всех зубочелюстных аномалий, так как:
- имеются все постоянные зубы,
- возможность саморегуляции исчерпана,
- как правило совпадает с пубертатным скачком скелетного роста