Слайд 1Дополнительные методы исследования
в гастроэнтерологии.
Слайд 2Лабораторные методы исследования
ОАК
(гемоглобин, эритроциты, тромбоциты, лейкоциты, лейкоцитарная формула, СОЭ)
биохимический анализ крови (билирубин,
АЛТ, АСТ, тимоловая проба, ЩФ, ГГТП, протеинограмма, глюкоза, амилаза), коагулограмма, диастаза мочи
ОАМ (макро-, микроскопическая оценка)
анализы кала (копрологическое исследование, б/п кала, кал на дисбактериоз, кал на я/г)
Анализы желчи и желудочного сока
Анализ асцитической жидкости
Слайд 3цитолитический синдром обусловлен
нарушением проницаемости клеточных мембран
некрозом гепатоцитов
распадом мембранных
структур
выходом в плазму ферментов
лабораторные признаки цитолитического синдрома
•повышение активности ферментов в
плазме крови
(АлАТ, АсАТ, ЛДГ и ее изофермент ЛДГ5, альдолаза и др.)
•гипербилирубинемия (преимущественно прямая реакция)
•повышение в сыворотке крови концентрации железа
Слайд 4коэффициент Де Ритиса
коэффицент определяется соотношением АсАТ/АлАТ
отражает степень тяжести
поражения печени
норма - 1,3-1,4
повышение коэффициента Де Ритиса более 1,4
(преимущественно за счет АсАТ) наблюдается при тяжелых поражениях печени с разрушением большей части печеночной клетки (хронический активный гепатит с высокой степенью активности, цирроз печени, опухоль);
при острых процессах, разрушающих мембрану клетки и не затрагивающих глубинные структуры печеночной клетки, коэффициент Де Ритиса меньше 1,2
Слайд 5Лабораторные признаки синдрома малой печеночно-клеточной недостаточности:
•понижение активности холинэстеразы в плазме
крови
•уменьшение содержания в сыворотке крови протромбина
•гипоальбуминемия и (реже)
гипопротеинемия
•уменьшение содержания V и VII факторов свертывания крови
•уменьшение концентрации холестерина
•гипербилирубинемия (преимущественно за счет увеличения свободного билирубина)
•повышение в крови уровня трансаминаз (АсАТ, АлАТ)
•повышение в крови печеночно-специфических ферментов - фруктозо-1-фос-фатальдолазы, сорбитдегидрогеназы, орнитинкарбамилтранс-феразы и др.
Слайд 6Лабораторные признаки воспалительного синдрома
•повышение уровня γ-глобулинов сыворотки, нередко в
сочетании с гипопротеинемией;
•изменение белково-осадочных проб (тимоловой, сулемовой);
•появление неспецифических
маркеров воспаления - повышение СОЭ, увеличение серомукоида, появление С-реактивного белка и др.
•повышение уровня IgG, IgM, IgA
•повышение в крови неспецифических антител - к ДНК, гладкомышечным волокнам, митохондриям, микросомам, печеночному липопротеиду; появление LE-клеток
•изменение количества и функциональной активности Т- и В-лимфоцитов и их субпопуляций - изменение реакции бластной трансформации лимфоцитов (БТЛ)
Слайд 7повышение концентрации IgM
характерно для первичного билиарного цирроза
повышение концентрации
IgG
характерно для активного хронического гепатита
повышение концентрации IgA
характерно для
алкогольного поражения печени
Слайд 8Лабораторные признаки холестатического синдрома
•повышение активности щелочной фосфатазы, γ-глутамилтранспептидазы (ГГТП) и
некоторых других экскреторных ферментов - лейцинаминопептидазы, 5-нуклеотидазы и др.
•гиперхолестеринемия,
нередко в сочетании с повышением содержания фосфолипидов, β-липопротеидов, желчных кислот
•гипербилирубинемия (преимущественно за счет повышения концентрации прямого (конъюгированного) билирубина)
•повышение в крови уровня желчных кислот - дезоксихолевой и холевой
•в моче появляются желчные пигменты (билирубин)
•в кале стеркобилин снижается или исчезает
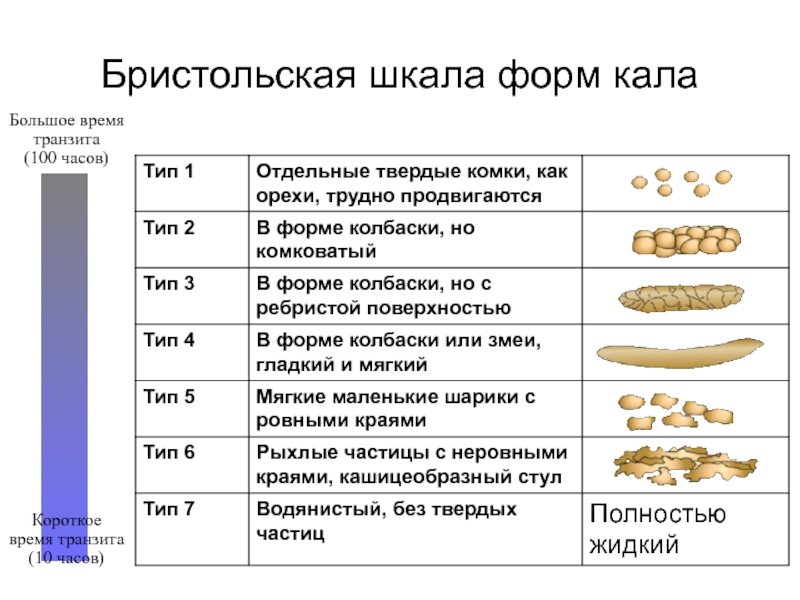
Слайд 9Бристольская шкала форм кала
Большое время транзита
(100 часов)
Короткое время транзита
(10 часов)
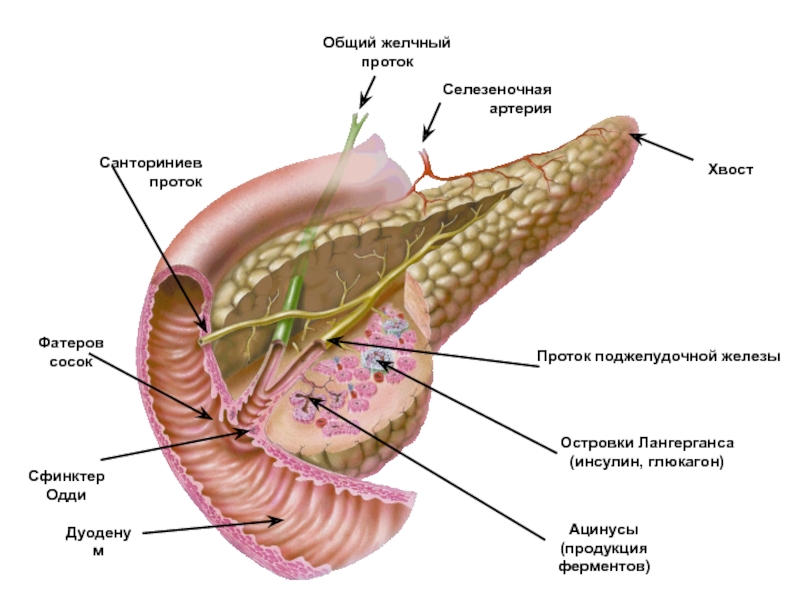
Слайд 11Хвост
Селезеночная артерия
Общий желчный проток
Санториниев проток
Фатеров сосок
Сфинктер Одди
Дуоденум
Ацинусы
(продукция ферментов)
Проток поджелудочной железы
Островки
Лангерганса
(инсулин, глюкагон)
Слайд 12Дуоденальное зондирование
Дуоденальное зондирование проводят при заболеваниях печени и желчевыводящих путей
как с диагностическими, так и с лечебными целями.
При этом
в двенадцатиперстную кишку или парентерально вводят различные раздражители, которые стимулируют сокращения желчного пузыря, расслабление сфинктера общего желчного протока и переход желчи из желчевыводящих путей в двенадцатиперстную кишку.
В качестве раздражителей используют 30-50 мл теплого 25 % раствора магния сульфата, 20 мл оливкового масла, 10 % раствор пептона, 10 % раствор натрия хлорида, 40 % раствор ксилита, 40 % раствор глюкозы и др., которые вводят внутрь. Парентерально можно вводить 2 мл питуитрина, 0,5-1 мг гистамина внутримышечно, атропин и др.
Слайд 14Зонд для дуоденального зондирования представляет собой резиновую трубку диаметром 3-5
мм и длиной 1,5 м.
На его конце, вводимом в
желудок, укреплена полая металлическая олива размером 2x0,5 см, имеющая ряд отверстий.
На зонде расположены 3 метки: на расстоянии 40-45 см от оливы, 70 см и 80 см от оливы.
Последняя метка ориентировочно соответствует расстоянию от передних зубов до большого сосочка двенадцатиперстной кишки (фатерова соска).
Слайд 15Исследование проводят натощак. Отмечают на зонде расстояние от пупка до
передних зубов больного, который находится в положении стоя.
После этого
усаживают больного, дают ему в руки лоток с зондом. Глубоко за корень языка пациента кладут оливу, предлагая ему делать глотательные движения и глубоко дышать (предварительно оливу можно смазать глицерином).
В дальнейшем больной медленно глотает зонд, а при появлении рвотных движений зажимает его губами и делает несколько глубоких вдохов.
Слайд 16Когда, зонд дойдет до первой метки, олива предположительно находится в
желудке.
Больного укладывают на кушетку на правый бок, под который
подкладывают (на уровне нижних ребер и правого подреберья) валик из свернутого одеяла или подушки.
Сверху валика кладут горячую грелку, завернутую в полотенце. Больной продолжает медленно заглатывать зонд.
При этом шприцем отсасывают содержимое желудка, что особенно важно при высокой кислотности желудочного сока, обусловливающей спазм привратника и невозможность продвижения оливы в двенадцатиперстную кишку.
Попадание зонда в двенадцатиперстную кишку происходит во время периодического открытия привратника, чаще всего через 1-2 часа.
Слайд 17 Что представляет собой порция А при дуоденальном зондировании?
Если
олива попала в кишку, то начинает выделяться золотисто-желтая прозрачная жидкость
- порция А (смесь кишечного сока, секрета поджелудочной железы и желчи).
Жидкость свободно вытекает из наружного конца зонда, опущенного в пробирку, или ее отсасывают шприцем. Желчь порции А собирают 10-20 мин. Для анализа отбирают пробирку с самым прозрачным содержимым золотисто – желтого цвета. (1 фаза)
Слайд 18 Как проводится сбор порции В при дуоденальном зондировании?
Через зонд вводят один из раздражителей (чаще 40-50 мл теплого
25 % раствора магния сульфата). Зонд закрывают зажимом (или завязывают узлом) на 5-10 минут, выделение желчи прекращается вследствие спазма сфинктера Одди. (2 фаза)
Затем зонд открывают, опускают наружный конец в пробирку (3 фаза) выделяется содержимое золотисто – желтого цвета из желчного протока и шейки желчного пузыря.
Затем собирают концентрированную темно-оливковую пузырную желчь (вторая порция - В). Если этого не происходит, можно через 15-20 минут повторить введение магния сульфата. (4 фаза)
Рефлекс Мельцер – Лайона (сокращение ЖП+расслабление сфинктеров).
Слайд 19Как проводится сбор порции С при дуоденальном зондировании?
После полного
опорожнения желчного пузыря в пробирки начинает поступать золотисто-желтая (светлее порции
А) прозрачная, без примесей порция С - смесь желчи из внутрипеченочных желчных путей и соков двенадцатиперстной кишки. (5 фаза)
После получения этой порции зонд извлекают.
Слайд 20Каковы особенности проведения дуоденального зондирования у детей?
У детей дуоденальное
зондирование столь же трудно, как и извлечение желудочного сока. Зонд
с оливой вводят новорожденным на глубину приблизительно 25 см, детям 6 месяцев - на 30 см, 1 года - на 35 см, 2- 6 лет - на 40-50 см, более старшим - на 45-55 см.
Сульфат магния вводят в двенадцатиперстную кишку из расчета 0,5 мл 25 % раствора на 1 кг массы тела.
В остальном порядок и техника зондирования такие же, как у взрослых.
Слайд 21Желудочное зондирование
Желудочный сок для исследования получают с помощью тонкого зонда
или беззондовыми методами.
Тонкий желудочный зонд представляет собой резиновую трубку
длиной 1-1,5 мм диаметром 3-5 мм.
Один конец трубки закругленный слепой, другой - открытый. На слепом конце имеются сбоку два отверстия.
На расстоянии 40-45 см от слепого конца нанесена метка. Тонкий зонд может длительно оставаться в желудке, что дает возможность исследовать желудочную секрецию в динамике.
Слайд 22Для исследования желудочного содержимого готовят специальные пробные завтраки:
1) завтрак
по Зимницкому (2 порции по 200 мл теплого бульона из
бульонного кубика или 1 кг тощего мяса, сваренного в 2 л воды);
2) 7 % капустный отвар (завтрак Петровой- Рысса): 20 г сухой капусты кипятят в 0,5 л воды до объема 300 мл, охлаждают до 32-33 °С и процеживают.
Слайд 23Существуют методы стимуляции секреторной функции желудка с помощью введения подкожно
12 ед. инсулина или гистамина (0,5 мл 0,1 % раствора
подкожно однократно или дважды с интервалом 30 минут;
для максимального гистаминового теста - 0,024 мг на 1 кг массы исследуемого).
Слайд 24Исследование проводят утром натощак. У больного следует вынуть съемные зубные
протезы, усадить его на стул. Слепой конец зонда смачивают водой
и вводят глубоко в зев за корень языка. После этого больной должен проглотить зонд до первой метки, которая при этом должна оказаться у передних зубов.
Позывы на рвоту у больного можно прекратить, если он сделает несколько глубоких вдохов носом.
Можно вводить зонд также через нижний носовой ход.
Слайд 25После того как больной проглотил зонд, к наружному концу последнего
подсоединяют шприц и отсасывают содержимое желудка в стакан. В норме
натощак желудок пуст или содержит до 50 мл жидкости. Базальная секреция.
После опорожнения желудка вводят пробный завтрак (шприцем или больной выпивает его самостоятельно).
Затем на протяжении 2 часов каждые 15 минут извлекают шприцем через зонд желудочное содержимое и наполняют им сначала стаканы, затем пробирки. Иногда первое извлечение производят через 10 минут после завтрака (10 мл).
Слайд 26В первом стакане оказывается содержимое желудка натощак, во втором и
третьем - смесь желудочного сока с пробным завтраком, в пробирках
- чистый желудочный сок. Через 2 часа зонд осторожно извлекают, одновременно протирая его полотенцем.
Больной прополаскивает рот. Пробирки устанавливают в штативе по порядку, наклеивают на них этикетки с указанием номера порции и отправляют в лабораторию.
Слайд 27 Каковы особенности желудочного зондирования у детей?
У детей для
взятия желудочного сока зондом часто используют седативные средства. Зонды используют
более узкие, чем у взрослых.
Тонкие зонды вводят через нос. Если исследование производится через рот, то новорожденному вводят зонд на 20 см, 6-месячному ребенку - на 25 см, детям 1 года - на 30 см, ребенку 2 лет - на 35 см, считая от линии передних зубов.
Объем завтрака (капустного отвара) 50-150 мл в зависимости от возраста ребенка.
Из-за сложностей взятия желудочного сока с помощью зонда у детей предпочитают беззондовые методы исследования.
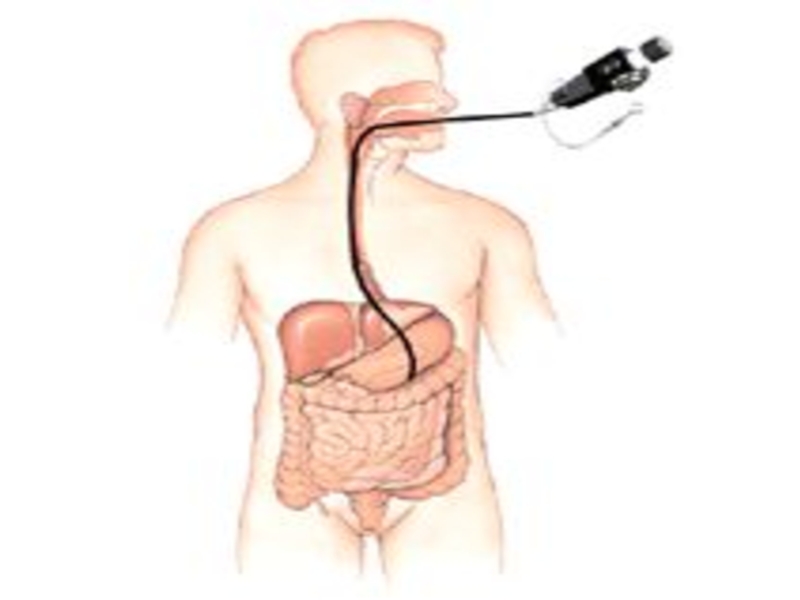
Слайд 28Эзофагогастродуоденоскопия
Показания к исследованию:
Диспепсия, особенно для лиц старше 35
лет.
Ранняя диагностика рака.
Кровавая рвота.
Потеря массы тела, особенно
немотивированная.
Железодефицитная анемия.
Уточнение характера патологии верхних отделов желудочно-кишечного тракта, выявленной другими методами исследования (в частности рентгенологическими).
Различные лечебные вмешательства (лечение воспалительных и язвенных заболеваний, доброкачественных опухолей – полипов). Динамический контроль за их лечением.
Слайд 30 Подготовка к исследованию
Исследование проводится натощак через 6
и более часов после последнего приема пищи.
Обезболивание (за исключением
глотки), как правило, не используется (исследование безболезненное, за исключением неприятных ощущений, которые испытывают пациенты от вводимого внутрь аппарата).
Длительность процедуры колеблется от 5 до 30 минут. Какой-либо вредности для организма человека непосредственно данное исследование не несет, но в редких случаях могут наблюдаться осложнения.
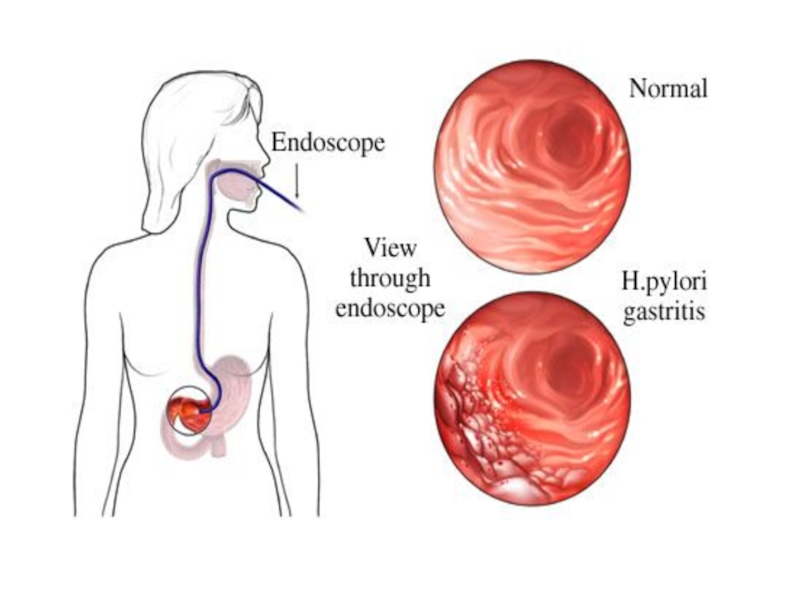
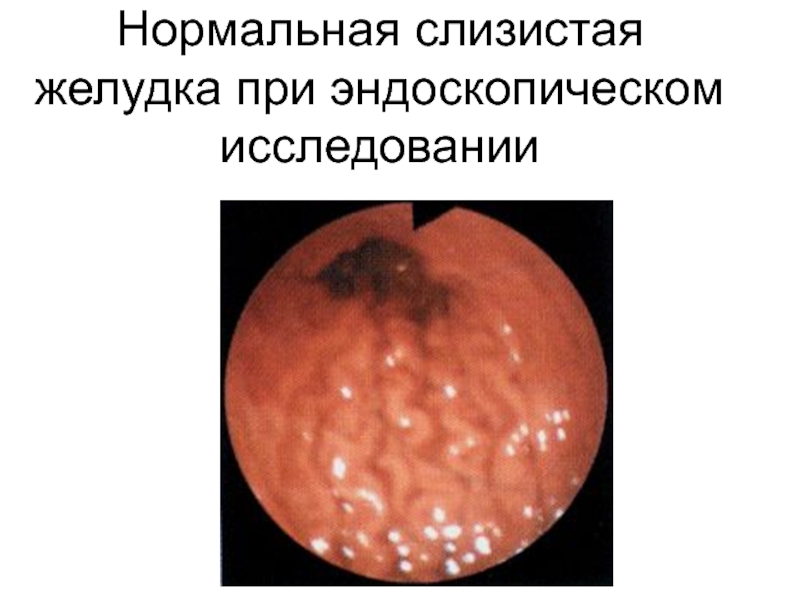
Слайд 33Нормальная слизистая желудка при эндоскопическом исследовании
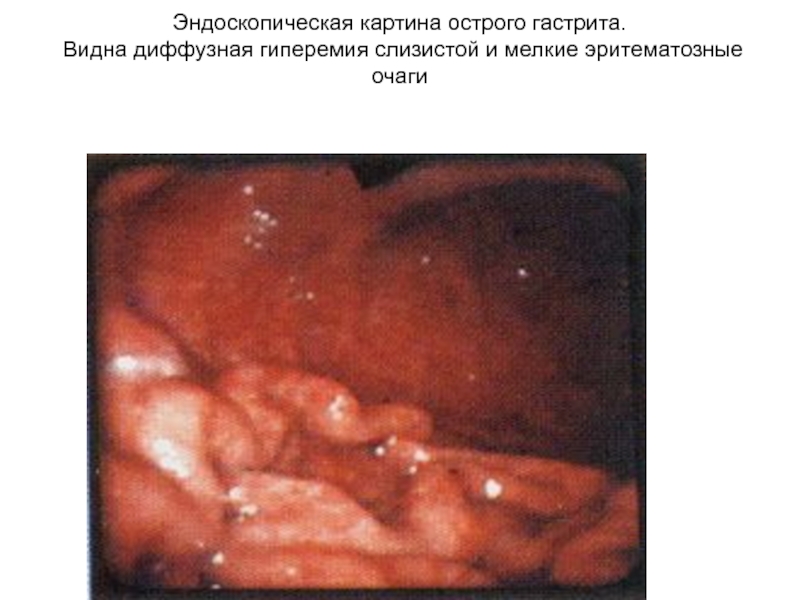
Слайд 34Эндоскопическая картина острого гастрита.
Видна диффузная гиперемия слизистой и мелкие
эритематозные очаги
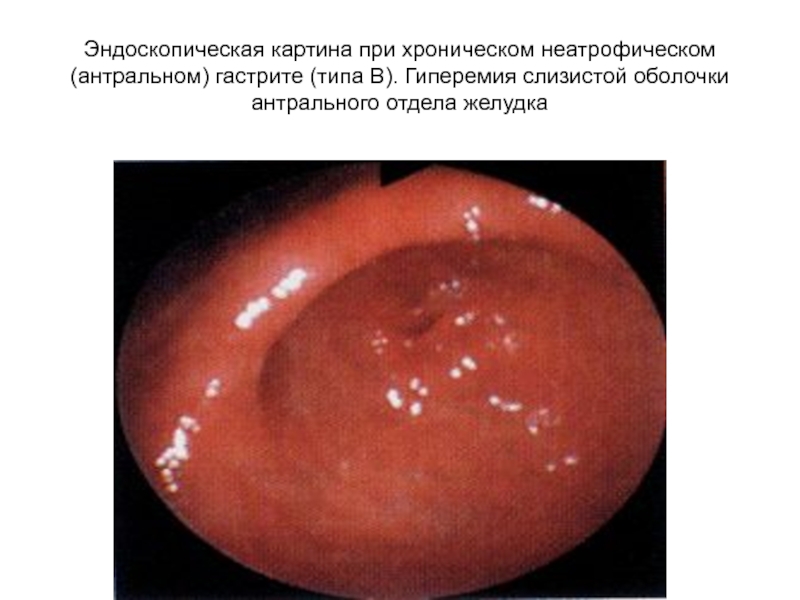
Слайд 35Эндоскопическая картина при хроническом неатрофическом(антральном) гастрите (типа В). Гиперемия слизистой
оболочки антрального отдела желудка
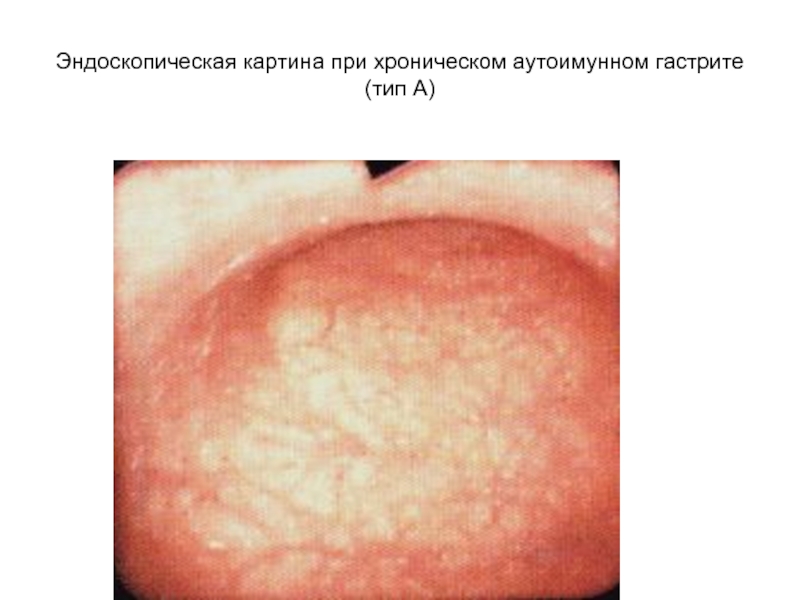
Слайд 36Эндоскопическая картина при хроническом аутоимунном гастрите
(тип А)
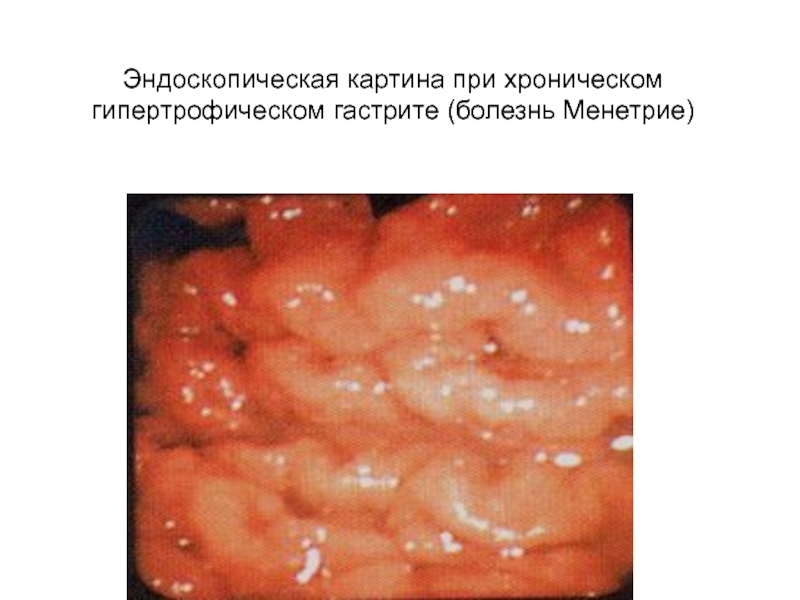
Слайд 37Эндоскопическая картина при хроническом гипертрофическом гастрите (болезнь Менетрие)
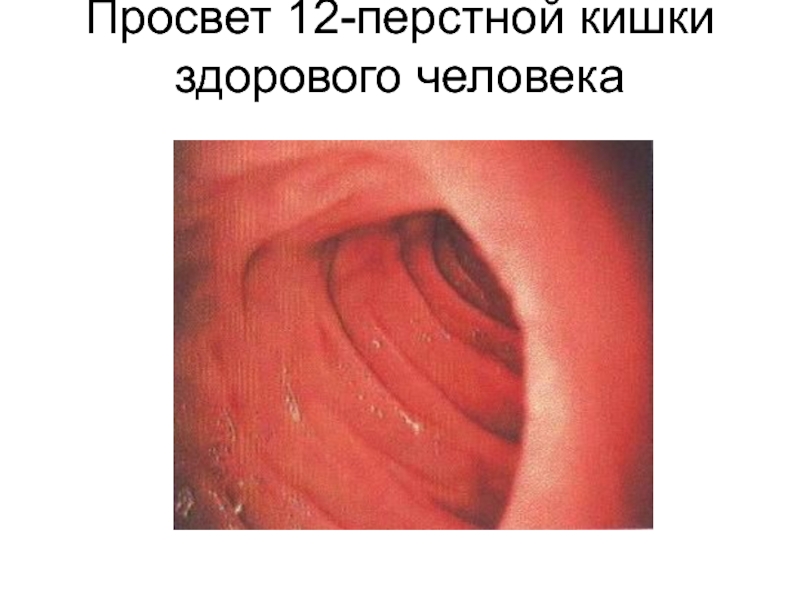
Слайд 38Просвет 12-перстной кишки здорового человека
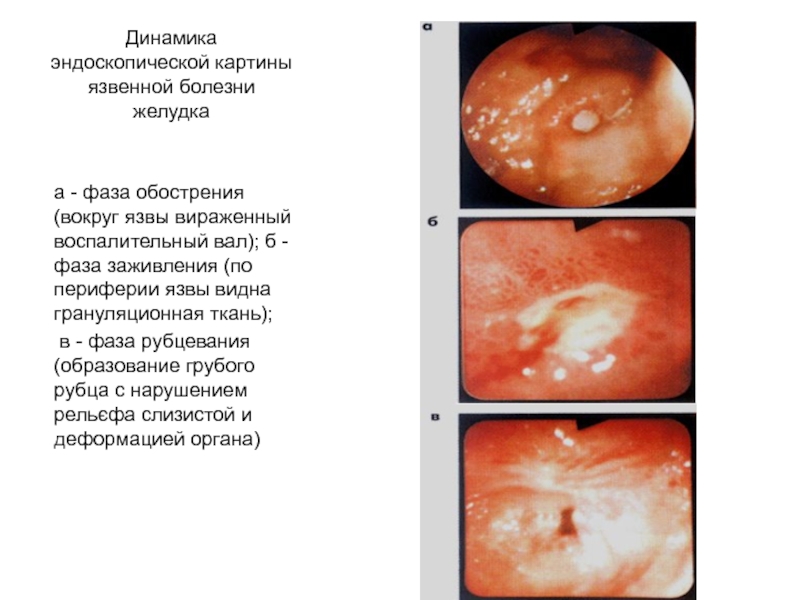
Слайд 39Динамика эндоскопической картины язвенной болезни желудка
а - фаза обострения(вокруг язвы
вираженный воспалительный вал); б - фаза заживления (по периферии язвы
видна грануляционная ткань);
в - фаза рубцевания (образование грубого рубца с нарушением рельєфа слизистой и деформацией органа)
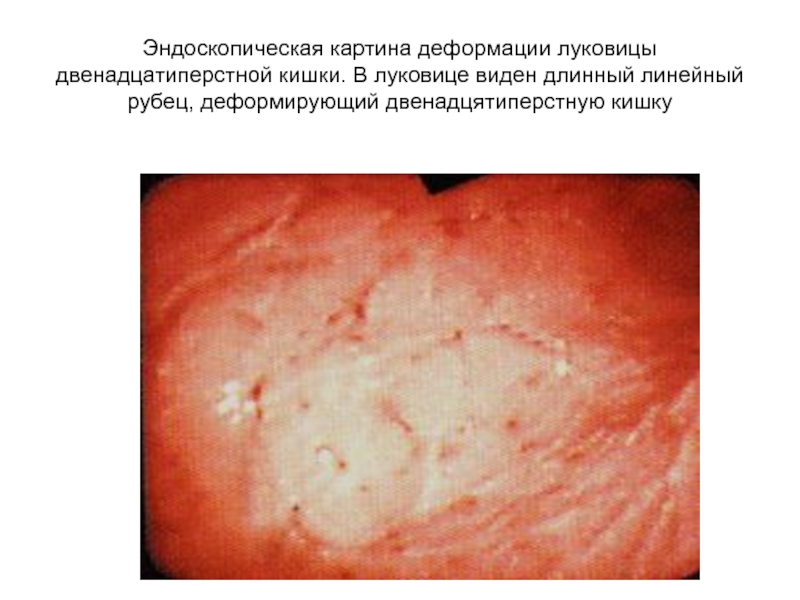
Слайд 40Эндоскопическая картина деформации луковицы двенадцатиперстной кишки. В луковице виден длинный
линейный рубец, деформирующий двенадцятиперстную кишку
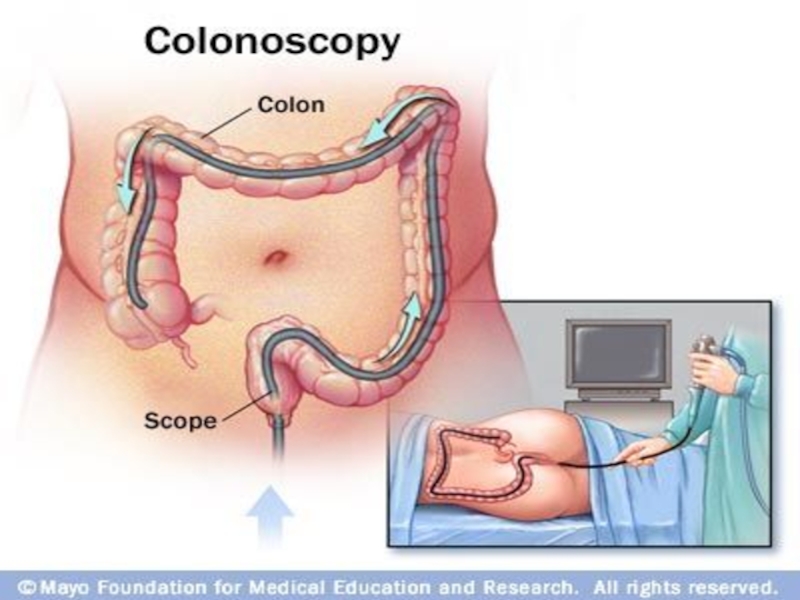
Слайд 42Колоноскопия
метод эндоскопической диагностики заболеваний толстой кишки.
Колоноскопия является
самым информативным методом ранней диагностики доброкачественных и злокачественных опухолей толстой
кишки, неспецифического язвенного колита, болезни Крона и др. и позволяет в 80-90% случаев осмотреть толстую кишку на всем протяжении.
Во время проведения колоноскопии визуально оценивается состояние слизистой оболочки толстой кишки. При колоноскопии возможно также выполнение различных лечебных манипуляций — удаление доброкачественных опухолей, остановка кровотечения, извлечение инородных тел, реканализапия стеноза кишки и др.
Колоноскопию производят с помощью специальных приборов — колоноскопов.
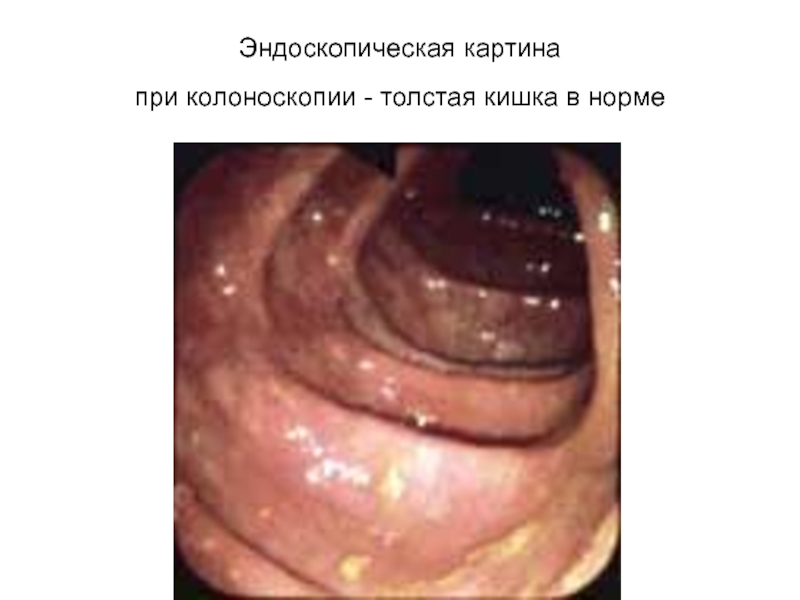
Слайд 45Эндоскопическая картина
при колоноскопии - толстая кишка в норме
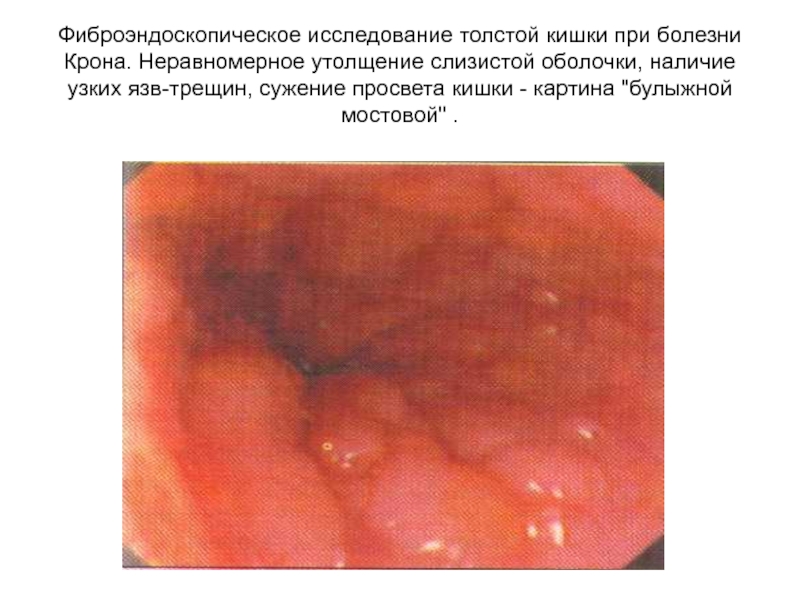
Слайд 47Фиброэндоскопическое исследование толстой кишки при болезни Крона. Неравномерное утолщение слизистой
оболочки, наличие узких язв-трещин, сужение просвета кишки - картина "булыжной
мостовой" .
Слайд 48Показания к колоноскопии.
Показанием к проведению колоноскопии является подозрение на любое
заболевание толстой кишки.
Показания для колоноскопии самые широкие. Прежде всего, она
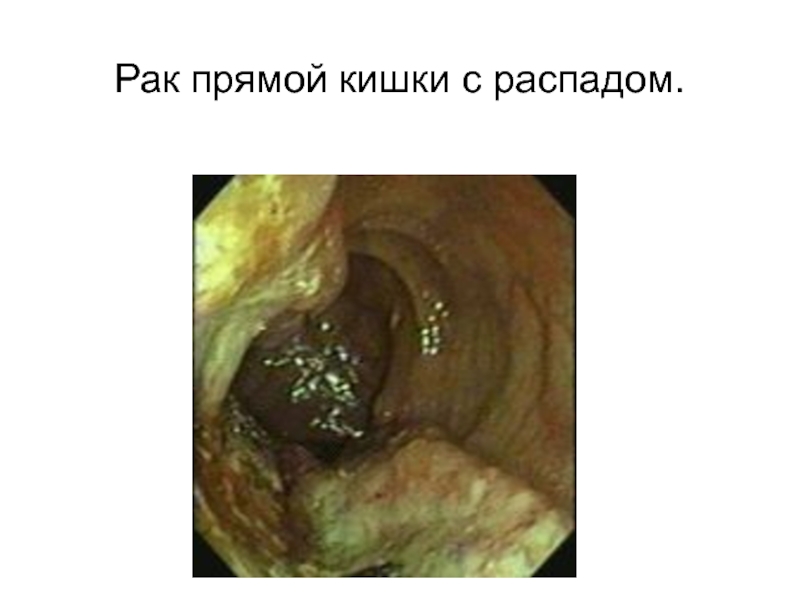
должна выполняться при подозрении на опухоль, в этих случаях ее разрешающая способность значительно выше ирригоскопии. Выявляются опухоли и полипы минимальных размеров.
Показана колоноскопия при воспалительных заболеваниях толстой кишки, особенно при язвенном колите и болезни Крона. Она применяется также в неотложных ситуациях при кишечных кровотечениях, непроходимости, наличии инородных тел.
Иногда перед колоноскопией выполняется рентгенологическое исследование толстой кишки — ирригоскопия.
Слайд 49 Противопоказания.
Противопоказано исследование при
острых инфекционных болезнях, перитоните, а также в поздних стадиях сердечной
и легочной недостаточности, выраженных нарушениях свертывающей системы крови.
Нельзя проводить колоноскопию у больных тяжелыми формами язвенного и ишемического колита.
Слайд 50 Подготовка больного
Успех и информативность исследования
определяется, в основном, качеством подготовки к процедуре,
Для того, чтобы
осмотреть слизистую оболочку толстой кишки необходимо, чтобы в ее просвете не было каловых масс.
Слайд 51 Техника проведения
Больным с выраженными болями в области заднего прохода
показана местная анестезия (дикаиновая мазь, ксилокаингель). В/м трамал 2,0 перед
исследованием.
При тяжелых деструктивных процессах в тонкой кишке, массивном спаечном процессе в брюшной полости целесообразно осуществлять колоноскопию под общей анестезией, которая обязательна детям до 10 лет.
Слайд 52 Ректороманоскопия
Ректороманоскопия - метод исследования внутренней поверхности прямой
и начальной части сигмовидной кишок
Слайд 53Ректоскоп состоит из набора металлических трубок диаметром 20-25 мм и
длиной 25-30 см с обтураторами-мандренами, оптической и осветительной систем и
баллона для нагнетания воздуха в кишку.
В наборе имеются ватодержатели, щипцы для биопсии, ложечки для соскабливания слизистой оболочки.
Слайд 54Накануне вечером и утром, за 2-3 часа до исследования больному
ставят очистительную клизму.
Больной становится на перевязочный стол на раздвинутые
колени так, чтобы ступни ног свисали за край стола. Раздвинутыми локтями он опирается о стол, стараясь максимально приблизить грудную клетку к поверхности стола (коленно-локтевое или коленно-грудное положение).
Другое возможное положение - лежа на боку с приподнятым тазом (на клеенчатой подушке или валике). Больного покрывают простыней с отверстием для введения ректоскопа, на ноги кладут широкую клеенку. Ректоскоп перед введением слегка подогревают и смазывают вазелином.
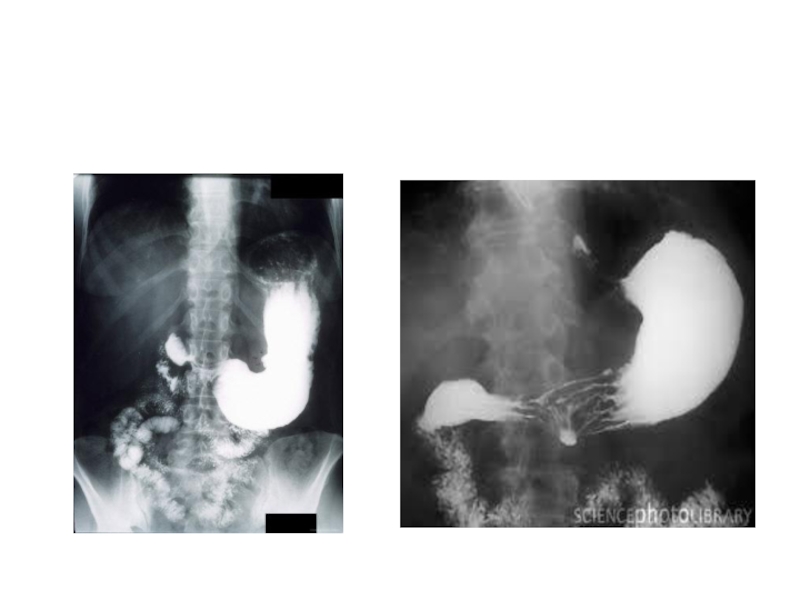
Слайд 57Рентгенологическое исследование желудочно-кишечного тракта
Рентгенологическое исследование верхних отделов желудочно-кишечного тракта, обычно,
именуется как «Рентгеноскопия желудка», нижних отделов – «Ирригоскопия».
Исследование достаточно легко
переносится пациентами, безболезненно, но связано с лучевой нагрузкой. Пациент выпивает специальное контрастное вещество (или контрастное вещество вводится в кишку посредством специального аппарата), после чего врач-рентгенолог исследует пищевод, желудок, двенадцатиперстную кишку или толстую кишку.
Слайд 58Показаниями к рентгеноскопии желудка являются:
Диспепсия, особенно для лиц старше 35
лет.
Ранняя диагностика рака.
Потеря массы тела, особенно немотивированная.
Железодефицитная
анемия.
Невозможность выполнить по тем или иным причинам эндоскопическое исследование.
Немотивированное нарушение стула.
Подготовка к исследованию проста: если обследуется верхние отделы желудочно-кишечного тракта, то натощак, если нижние отделы, то кишка готовится с помощью клизм, слабительных или специальных препаратов (как и при эндоскопическом исследовании).
Слайд 62ИРРИГОСКОПИЯ
Ирригоскопия — рентгенологическое исследование толстой кишки при ретроградном заполнении ее
рентгеноконтрастной взвесью.
Показания
к ирригоскопии.
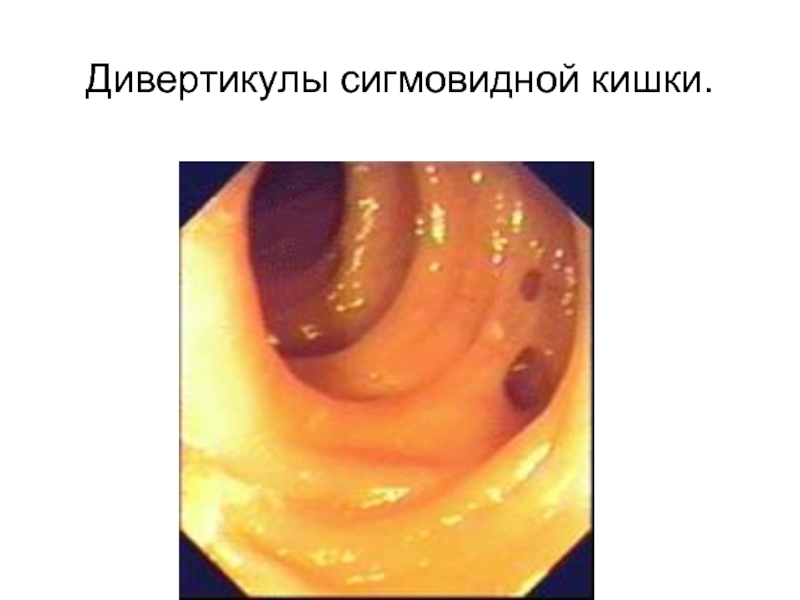
Ирригоскопия применяется для уточнения диагноза заболеваний толстой кишки (пороки развития, опухоли, хронический колит, дивертикулез, свищи, рубцовые сужения и др.).
Слайд 63Ирригоскопия дает возможность получения информации о морфологических изменениях толстой кишки,
что в плане диагностики нозологических форм представляется более ценным.
Ирригоскопия
нередко является решающим методом диагностики опухолей, дивертикулов толстой кишки.
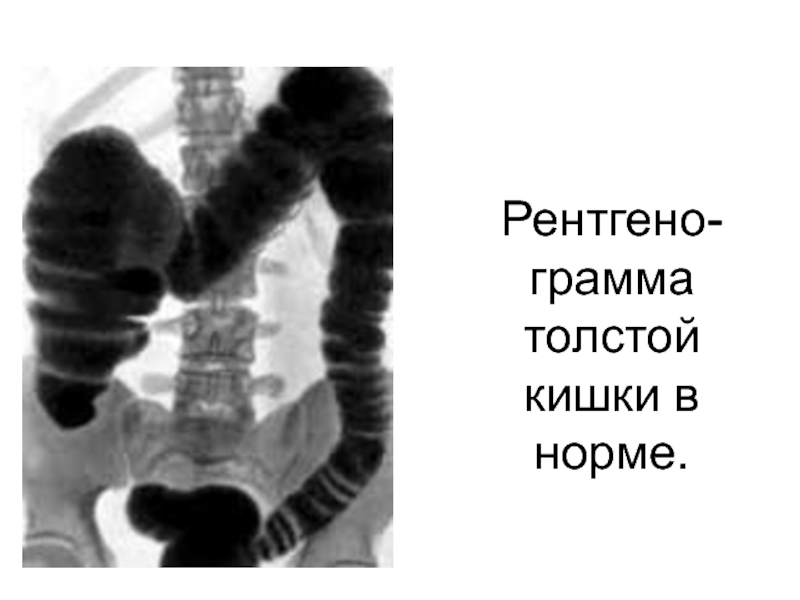
Слайд 64Рентгено-грамма толстой
кишки в норме.
Слайд 65Ирригоскопия противопоказана при тяжелом состоянии больного и при перфорации стенки
толстой кишки.
Подготовка к ирригоскопии.
За 2—3 дня до исследования больному назначают бесшлаковую
диету, 1 сут. — 30 г касторового масла внутрь.
Вечером накануне ирригоскопии делают 1—2 очистительные клизмы. Ужин не разрешается. Утром в день исследования допускается легкий завтрак и вновь делают 1—2 очистительные клизмы.
В качестве рентгеноконтрастного вещества используют водную взвесь сульфата бария из расчета 400 г сухого порошка на 1600—2000 мл воды с добавлением не более 2 г танина. Рентгеноконтрастную взвесь подгревают до 33—35° и вводят в толстую кишку с помощью аппарата Боброва через резиновую трубку без жесткого наконечника.
Слайд 66Техника выполнения.
Под рентгенологическим контролем постепенно заполняют рентгеноконтрастной взвесью толстую кишку
и производят обзорные и прицельные снимки всех ее отделов в
разных положениях больного.
На следующем этапе, после удаления из толстой кишки рентгеноконтрастной взвеси, исследуют рельеф слизистой оболочки кишки.
На заключительном этапе ирригоскопии, особенно при подозрении на опухоль толстой кишки, исследование проводят при дозированном заполнении кишки воздухом, используя аппарат Боброва (двойное контрастирование).
Слайд 67Осложнения.
Ирригоскопия не вызывает серьезных осложнений.
При перерастяжении кишки и передозировке
танина могут отмечаться боль в животе и болезненные позывы.
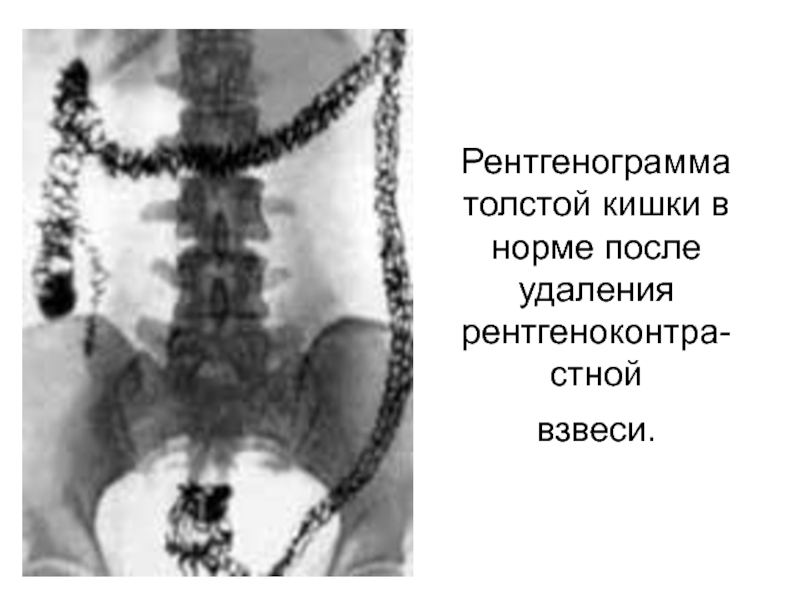
Слайд 68Рентгенограмма толстой кишки в норме после
удаления рентгеноконтра-стной
взвеси.
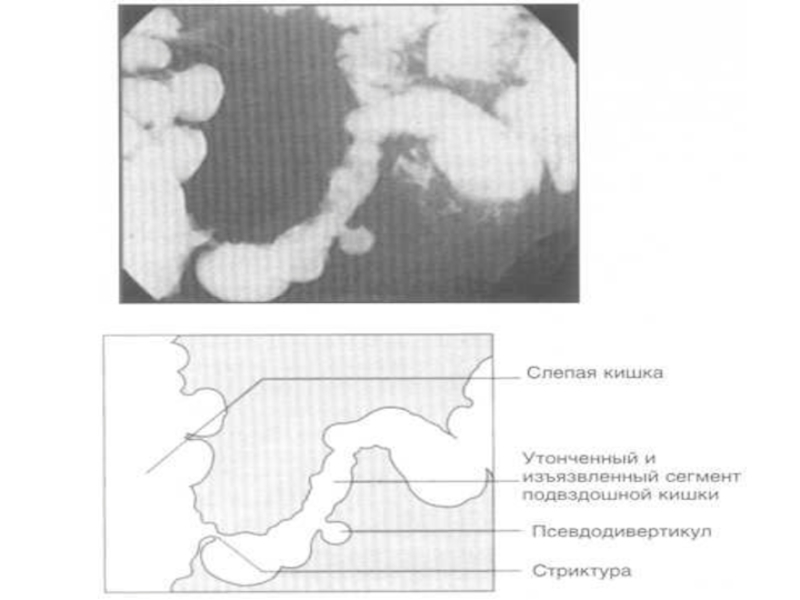
Слайд 69Рентгенограмма сигмовидной ободочной кишки при раке: определяется сужение и неровность
контуров кишки, нарушение рельефа слизистой оболочки.
Слайд 71Ультразвуковое исследование (У3И) органов брюшной полости и забрюшинного пространства (печени,
почек, поджелудочной железы, селезенки, желчного пузыря и желчевыводящих путей) имеет
важное значение в комплексе лучевых методов диагностики различных патологических состояний.
Роль ультрасонографии подчеркивает факт отсутствия достаточно информативных обычных рентгенологических способов исследования многих из этих органов (печень, поджелудочная железа, селезенка) или ограниченной доступности рентгеновских способов (например, компьютерной томографии), а радионуклидное исследование, хотя и является высокочувствительным методом, но обладает недостаточной специфичностью для дифференциальной диагностики.
Кроме того, УЗИ, в отличие от рентгеновского и радионуклидного, безвредно для обследуемых больных.
Слайд 74У3И позволяет определить:
нормальное или неправильное расположение отдельных внутренних органов,
нормальные или измененные размеры органа,
наличие или отсутствие поражения во
внутренних органах (при обнаружении поражения: жидкостное образование или твердое),
смещение внутренних органов из-за наличия опухоли или других поражений,
накопление жидкости вокруг внутренних органов,
выбор участка для пункции при цитологической диагностике, аспирации, введении контрастного вещества, дренировании кист и асцитической жидкости и др.
ПРОТОКОЛ
МЕТОДИКА СОСТАВЛЕНИЯ ПРОТОКОЛА УЗИ
Ф. И. О., возраст, дата исследования, клинический диагноз.
Вид датчика.
Описание: положение, форма, размеры, эхогенность, звукопроводимость, гомогенность, характер контуров, наличие дополнительных патологических образований, их количество, эхогенность, локализация, звукопроводимость, наличие «акустической тени», «дистального усиления», «хало» и др.
Заключение о патоморфологическом субстрате.
ОПИСАНИЕ УЗИ В НОРМЕ
В норме печень расположена в правом
подреберье, передне-задний размер на уровне верхнего полюса правой почки до 140 мм, эхогенность средняя, звукопроводимость обычная, контуры четкие и ровные, структура однородная.
На границе 4 и 5 сегмента печени располагается желчный пузырь, грушевидной или овальной формы, средние размеры 80х30 мм, контуры его четкие и ровные, просвет свободный, стенка не утолщена и не уплотнена, структура анэхогенная, хорошо выражено дистальное усиление звука.
Портальная вена шириной до 15 мм, холедох - до 6 мм.
Слайд 78Поджелудочная железа в норме расположена в эпигастрии, хорошо дифференцируются головка,
тело и хвост железы, контуры ее четкие и ровные, структура
гомогенная, эхогенность средняя, капсула прослеживается на всем протяжении, размеры головки до 27 мм, тела - до 25 мм, хвоста до 20-22 мм.
Селезенка расположена в левом подреберье, имеет вид полумесяца, структура гомогенная, эхогенность средняя, контуры четкие и ровные, размеры 120х40 мм.
Почки располагаются забрюшинно. Размеры их около 125х60 мм, контуры четкие и ровные, паренхима структурна, толщиной не менее 15 мм, чашечно-лоханочная система не расширена.
Слайд 79Спасибо за внимание!
Спасибо за внимание!