Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Энтеровирусные инфекции
Содержание
- 1. Энтеровирусные инфекции
- 2. Энтеровирусные инфекции – это группа заболеваний,
- 3. Характеристики серотипов энтеровирусов
- 4. Коксаки- и ЕСНО-инфекция
- 5. Слайд 5
- 6. Слайд 6
- 7. Восприимчивость: высокая. Контагиозность: высокая (до 90%).
- 8. Периодичность: подъемы заболеваемости с интервалом 3-4 года.
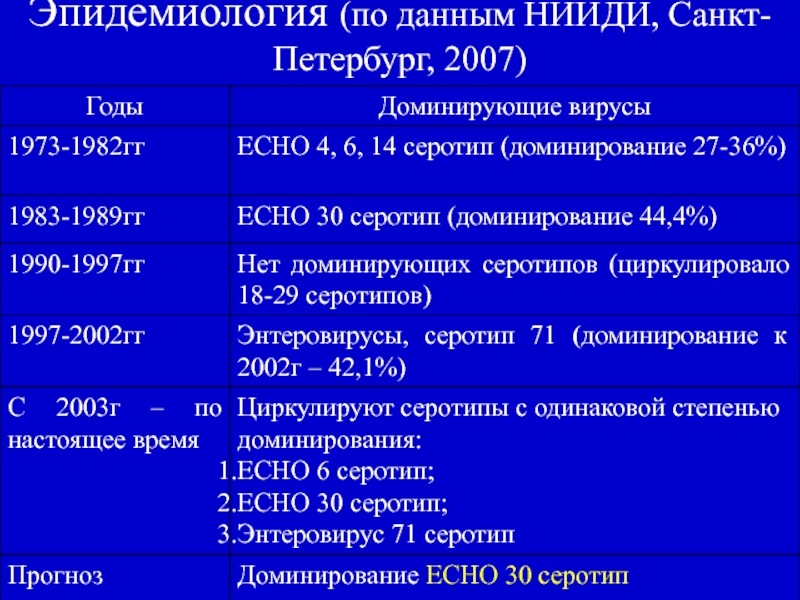
- 9. Эпидемиология (по данным НИИДИ, Санкт-Петербург, 2007)
- 10. Эпидемическая обстановка в различных географических зонах. 1991
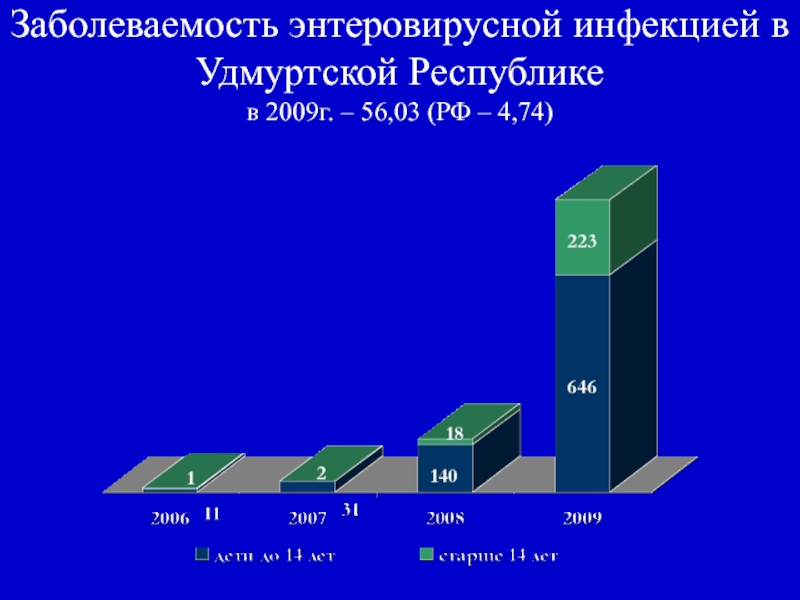
- 11. Заболеваемость энтеровирусной инфекцией в Удмуртской Республике в 2009г. – 56,03 (РФ – 4,74)
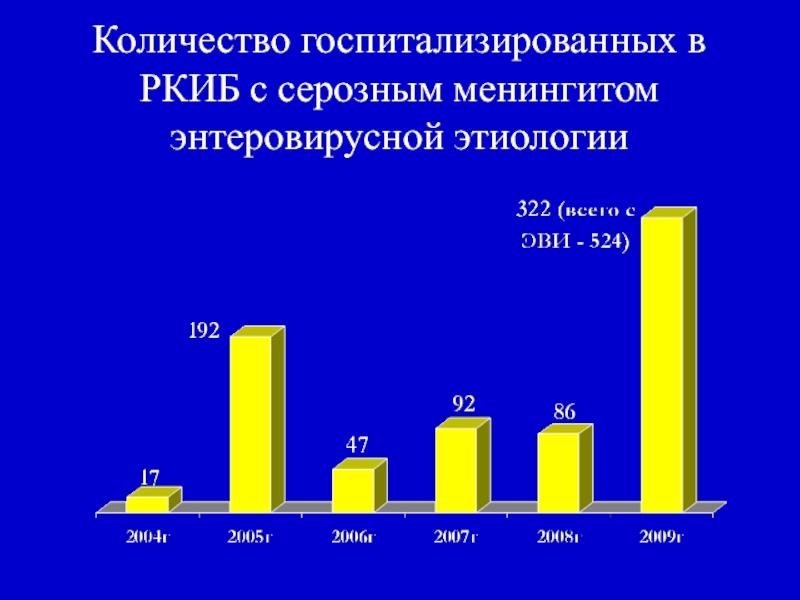
- 12. Количество госпитализированных в РКИБ с серозным менингитом энтеровирусной этиологии
- 13. Слайд 13
- 14. Слайд 14
- 15. Общие клинические черты
- 16. - умеренные симптомы интоксикации; - катаральные явления
- 17. Слайд 17
- 18. Серозный менингит (А 2-4, 6-7, 9-10, В
- 19. Паралитические формы (острые инфекционные миелопатии – ЕСНО
- 20. Энтеровирусная
- 21. Герпетическая ангина:
- 22. Эпидемичекая миалгия: -
- 23. Энтеровирусная
- 24. Серозный менингит – основная клиническая форма ЭВИ
- 25. Тетрада признаков: - общеинфекционные проявления; - общемозговые проявления; - менингеальный синдром; - ликворологический синдром;
- 26. Энтеровирусная диарея (А18, 20-22, 24); Энтеровирусный энцефалит (В 1-6, ЕСНО 2, 6, 9, 19, тип 70-71);
- 27. При Коксаки-инфекции – мышечные боли в спине,
- 28. Принципы диагностикиЭнтеровирусную инфекцию у больного можно заподозрить на основании:сезонности заболевания;клинических проявлений;вирусологического подтверждения;серологического подтверждения;
- 29. ДиагностикаВ клиническом анализе крови изменения неспецифичны:1. умеренный
- 30. Вирусологическая диагностика 1. материал для исследования: смывы
- 31. - Носоглоточные/глоточные смывы отбирают в получения носоглоточного/глоточного
- 32. Методы диагностики, используемые в РКИБ для уточнения
- 33. Лечение 1. Госпитализации подлежат:- при поражении нервной
- 34. Серозный менингит (согласно рекомендациям НИИДИ, СПб, 2007)
- 35. Серозный менингит (согласно рекомендациям НИИДИ, СПб, 2007)3.
- 36. Профилактикачеловеческий лейкоцитарный интерферон: интраназально 5 кап 3-4
- 37. Полиомиелит
- 38. Слайд 38
- 39. - В одном из 200 случаев инфицирования
- 40. Больной Э., 19 лет. Прибыл из Душанбе,
- 41. Вакцинация: V1 – IV.91; V2 –
- 42. Клиника: классика паралитической формы полиомиелита: - боли
- 43. Лабораторные данные: материалы отправлены в национальный центр
- 44. Больной 20 лет, из Узбекистана. Прибыл 25
- 45. Слайд 45
- 46. Слайд 46
- 47. 1. Полиомиелит без поражения нервной системы:
- 48. 2. Формы полиомиелита с поражением ЦНС:
- 49. Слайд 49
- 50. Слайд 50
- 51. Слайд 51
- 52. Восстановительный период: - исчезновение
- 53. Полиомиелит Особенности на современном этапе
- 54. 4 главные стратегии борьбы с полиомиелитом для
- 55. 3. создание и функционирование эффективной системы эпидемиологического
- 56. 2002 г. – Европейская Региональная сертификационная комиссия
- 57. ВАП (вакциноассоциированный полиомиелит) - использование для массовой иммунизации живой оральной вакцины.
- 58. Критерии
- 59. Клинические признаки ВАП: - развитие
- 60. Слайд 60
- 61. 4) серологическая диагностика:(нарастание титра антител в 4 и более раз); 5) электронейромиограмма (признаки переднерогового поражения).
- 62. Причины развития ВАП: -
- 63. Слайд 63
- 64. Этиотропная
- 65. Слайд 65
- 66. - инфузионная терапия с целью дезинтоксикации (5-10%-ные
- 67. Антихолинэстеразные средства (прозерин, галантамин, убретид, оксазил) при появлении первых движений в пораженных мышцах.
- 68. Специфическая профилактика: ОПВ – оральная полиомиелитная
- 69. Скачать презентанцию
Энтеровирусные инфекции – это группа заболеваний, вызываемых различными энтеровирусами, которые характеризуются полиморфизмом клинических проявлений с преимущественным поражением н.с., кожи, мышц, внутренних органов, многоволновостью течения, высокой контагиозностью и строгой сезонностью.
Слайды и текст этой презентации
Слайд 2Энтеровирусные инфекции – это группа заболеваний, вызываемых различными энтеровирусами, которые
Слайд 5
Этиология: Устойчивы во внешней среде: - долго могут обнаруживаться в сточных
водах, в плавательных бассейнах, открытых водоемах, - в фекалиях; - в пищевых продуктах: молоко, хлеб, овощи; - в замороженном состоянии могут сохраняться неопределенно долгое время. Быстро инактивируются при кипячении, погибают при tº 56ºC, по действием хлора, УФО.Слайд 6 Эпидемиология Источник инфекции:
больной или вирусоноситель. Механизм передачи: - воздушно-капельный (в 1-й день вирусы
обнаруживаются в носоглоточной слизи); - фекально-оральный (вирусы размножаются в ЖКТ и длительно выделяются в окр. среду); - возможна трансплацентарная передача (Коксаки и ЕСНО).Слайд 7Восприимчивость: высокая. Контагиозность: высокая (до 90%). Возраст: - дети от 3 до
10 лет; - дети до 3 мес. не болеют; - дети старшего
возраста и взрослые – редко. Сезонность: - весенне-летняя; - летне-осенняя; - спорадическая в течение всего года; - вспышки (как при ОРВИ – 80% – детские коллективы).Слайд 8Периодичность: подъемы заболеваемости с интервалом 3-4 года. Иммунитет: пожизненный, к тому
вирусу, который вызвал заболевание. Внутрибольничное заражение: - перинатальная патология; - детская патология; - одна
их важных проблем современной медицины.Слайд 10Эпидемическая обстановка в различных географических зонах.
1991 г. США, штат
Род Айленд - 408 случаев асептического менингита за одно лето
1998
г. Тайвань – 90 тыс. случаев симптомов рука-нога-рот, 320 случае поражения ЦНС (ЭВ 71 тип)2003 г. США заболеваемость менингитами: Аризона – 465 случая; Калифорния -1753 случая; Джорджия – 320 случаев; Южная Каролина – 130 случаев (ЕСНО 9 и 30)
2004 г. Новосибирск – 364 случая серозного менингита
2004 г. Екатеринбург – 274 случая энтеровирусного менингита
2006 г. Хабаровск – более 1 тыс. случаев энтеровирусного менингита
2007 г. Нижний Новгород – более 300 случаев вирусного менингита
2009 г. Балезинский район (Удмуртская республика) – заболеваемость ЭВИ 704,7 на 100 тыс.населения
Слайд 11Заболеваемость энтеровирусной инфекцией в Удмуртской Республике в 2009г. – 56,03
(РФ – 4,74)
Слайд 13
Патогенез: 4 фазы: 1) энтеральная; 2) лимфогенная; 3) вирусемия; 4) полиорганные нарушения. Входные ворота: носоглотка и
слизистая тонкой кишки.Слайд 14 Клиника. Инкубационный
период: от 2 до 35 дней, в среднем до 1
недели. - полиморфизм клинических проявлений; - тропность вируса к различным органам и системам.Слайд 15 Общие клинические черты энтеровирусной
инфекции: - весенне-летняя сезонность; - продолжительность инкубационного периода от 2 до 10
дней (в среднем 3 суток); - начало заболевания всегда острое с лихорадки до 37,5-38°С; - повторные (2, реже 3) температурные волны с интервалами в 2-7, реже 4-5 дней;Слайд 16- умеренные симптомы интоксикации; - катаральные явления либо дисфункция кишечника; - экзантема,
миалгии, менингеальные симптомы (не у всех больных); - умеренный лейкоцитоз, нейтрофилез,
нормальная или слегка повышенная СОЭ.Слайд 17 Клинические синдромы
энтеровирусной инфекции Энтеровирусная лихорадка (малая
болезнь – А 10, 21, 24; В 2-5; ЕСНО 4, 9, 11, 20, 25); Герпетическая ангина (везикулярный, афтозный фарингит, пустулезная ангина – А 2-6, 8, 10, тип 71); Эпидемическая миалгия (плевродиния, болезнь Бормхольма – А 1-5, ЕСНО 1, 6, 9); Энтеровирусная экзантема (А 4-6, 9-10, В-5, ЕСНО 2, 4, 6, 9, 11, 16, 18 и др.);Слайд 19Паралитические формы (острые инфекционные миелопатии – ЕСНО 1-19, 20-32, редко
А и В, энтеро 68-71); Энцефаломиокардит новорожденных (В 1-5); Перикардит и миокардит
(В 1-5); Мезаденит; Гепатиты (А 4, 9, 20, А 5, ЕСНО 4, 9); Острый геморрагический конъюнктивит (тип 70).Слайд 20 Энтеровирусная
лихорадка: - лихорадка; - двухволновая; - мышечные боли,
головные боли, боли в животе.Слайд 21 Герпетическая ангина: Коксаки А - серозный менингит; -
миалгия;
- tº 39-40ºC;
- гиперемия слизистой ротовой полости;
- папулы→везикулы;
- кисть-стопа-рот.
Слайд 22 Эпидемичекая миалгия: - tº, озноб, головная боль,
недомогание - острые мучительные мышечные боли различной локализации – грудь, живот,
спина, конечности, приступообразный характер, усиливаются при движении. - плевродиния – глубокие болезненные вдохи; - болезненность при пальпации живота имитирует аппендицит; - двухволновое течение.Слайд 23 Энтеровирусная экзантема: ЕСНО – 5,
9, 17, 22 (1-7, 9, 11, 23, 25, 27, 30,
31) Коксаки А – 16 (1-11, 14, 16-18, 22, 24) - 1-2-й день заболевания на высоте лихорадки или после снижения tº (3-4-й день заболевания); - держится несколько часов или суток (2 дня); - кожа лица, туловища, реже на руках, ногах; - сыпь мелкая пятнисто-папулезная (напоминает краснуху); - везикулы на кистях, стопах, слизистых оболочках полости рта (синдром кисть-стопа-рот); - выраженная лихорадка и другие симптомы интоксикации.Слайд 24Серозный менингит – основная клиническая форма ЭВИ Инкубационный период: 2-8 дней. tº
38-39ºC, недомогание, сильная головная боль, больше в височно-лобный областях, многократная
рвота, светобоязнь, адинамия, вялость, сонливость. Клиническим ядром является гипертензионно-гидроцефальный синдром.Слайд 25Тетрада признаков:
- общеинфекционные проявления;
- общемозговые проявления;
- менингеальный синдром;
- ликворологический синдром;
Слайд 26Энтеровирусная диарея (А18, 20-22, 24); Энтеровирусный энцефалит (В 1-6, ЕСНО 2,
6, 9, 19, тип 70-71);
Слайд 27При Коксаки-инфекции – мышечные боли в спине, ногах, схваткообразные боли
в животе, герпетические высыпания в зеве. При ЕСНО-инфекции (13-52%) – кожные
высыпания: петехии, мелкоточечная сыпь, лихорадка – 6-7 дней (чаще 2-3 дня), м.б. двухволновый характер.Слайд 28Принципы диагностики
Энтеровирусную инфекцию у больного можно заподозрить на основании:
сезонности заболевания;
клинических
проявлений;
вирусологического подтверждения;
серологического подтверждения;
Слайд 29Диагностика
В клиническом анализе крови изменения неспецифичны:
1. умеренный лейкоцитоз: до 8-12×109/л;
2.
нейтрофилез;
3. нормальное или повышенное до 13-18 мм/час СОЭ
Ликвор при энтеровирусных
менингитах:1. прозрачный, бесцветный;
2. лимфоцитарный характер плеоцитоза
3. цитоз до 100-500×106/л;
4. белок – норма или слегка понижен;
Слайд 30Вирусологическая диагностика
1. материал для исследования: смывы из зева, кровь,
ликвор, фекалии (наиболее информативны);
2. забор материала:
Две пробы фекалий и для
выделения вируса отбирают в течение 7 дней после начала болезни, но не позднее 14 дней, с интервалом 24 - 48 часов.первые 3-4 дня от начала заболевания.
Слайд 31- Носоглоточные/глоточные смывы отбирают в получения носоглоточного/глоточного смыва можно использовать стерильную дистиллированную
воду, бульон или солевой раствор. Отбор материала с помощью глоточного
тампона производят в те же сроки. Тампоном протирают заднюю стенку глотки, миндалин и небных дужек. Тампоны помещают в пробирку с 1-2 мл раствора Хэнкса; пробу исследуют сразу или хранят в замороженном виде. - Спинномозговую жидкость берут в первые дни болезни в асептических условиях стерильным шприцом только по клиническим показаниям. 3. Вирус выделяют двумя основными методами: ИФА, ПЦР.Слайд 32Методы диагностики, используемые в РКИБ для уточнения этиологии
ПЦР (определение РНК
энтеровируса в ликворе, крови);
ИФА (определение уровня Ig M; Ig G
к энтеровирусам в сыворотке крови)- положительный результат: IgM > 50 U/ml, IgG > 100 U/ml;
Слайд 33Лечение
1. Госпитализации подлежат:
- при поражении нервной системы, сердца, печени;
-
при тяжелом течении;
2. Режим: постельный в остром периоде;
3. Диета: обильное
питье, легкоусвояемые углеводы, калорийная, богатая витаминами;4. Терапевтические мероприятия определяются тяжестью интоксикации и выраженностью клинических синдромов;
Слайд 34Серозный менингит (согласно рекомендациям НИИДИ, СПб, 2007)
1. постельный режим
до нормализации ликвора (несмотря на нормальную температуру и исчезновение патологических
симптомов);2. этиотропная терапия:
а) рекомбинантные интерфероны:
- виферон (свечи): 1 свеча 2 раза в день = 5-7 дней; 1-2 курса
- человеческий лейкоцитарный интерферон: интраназально 5 капель каждые 2 часа;
б) индукторы интерферона:
- циклоферон: 6-10 мг/кг/сут 1 раз в день = 1,2,4,6,8 день терапии (в/м);
- неовир: 4-6 мг/кг/сут 1 раз в день = 7-10 дней;
- анаферон детский: 1 таб (0,3) через 30 минут первые 2 часа;
затем 1 таб 3 раза в этот же день;
далее 1 таб 3 раза в день = 7-10 дней;
- в тяжелых случаях, с угрозой витальным функциям – в/в иммуноглобулины;
Слайд 35Серозный менингит (согласно рекомендациям НИИДИ, СПб, 2007)
3. патогенетическая терапия:
- НПВС
(нурофен): при цитозе более 300 кл/мкл – 100-200 мг 3
раза в день = 14 дней;- дегидратация: лазикс, диакарб;
- сосудистые препараты (кавинтон, трентал, актовегин);
- ноотропы (пикамилон, пантогам и т.д);
4. симптоматическая терапия:
- нейровитамины;
Слайд 36Профилактика
человеческий лейкоцитарный интерферон: интраназально 5 кап 3-4 раза в день
= 10-15 дней;
иммуноглобулин: в/м 0,2 мг/кг 1 раз – новорожденным
и беременным;анаферон детский: 1 таб 1 раз в день = на период подъема энтеровирусной инфекции;