Слайд 1Гематология:
лейкозы, геморрагические диатезы
Слайд 2Вопросы лекции
Синдромы при лейкозах.
Острые лейкозы.
Хронические лейкозы.
Геморрагические диатезы.
Слайд 3Актуальность
В последнее время отмечается рост
онкологической заболеваемости, в том числе острым лейкозом, частота которого достигает
5 на 100 000 населения
В связи с отсутствием лейкозной настороженности у врачей, а нередко — с поздней обращаемостью пациентов за медицинской помощью участились случаи поздней диагностики лейкоза
Около 45% случаев приходится на детей 2-6 лет
В детском возрасте в 80-90% случаев ОЛ отмечаются лимфобластные формы, а после 40 лет наблюдается обратное соотношение – у 80 % больных ОЛ выявляется миелоидный вариант заболевания
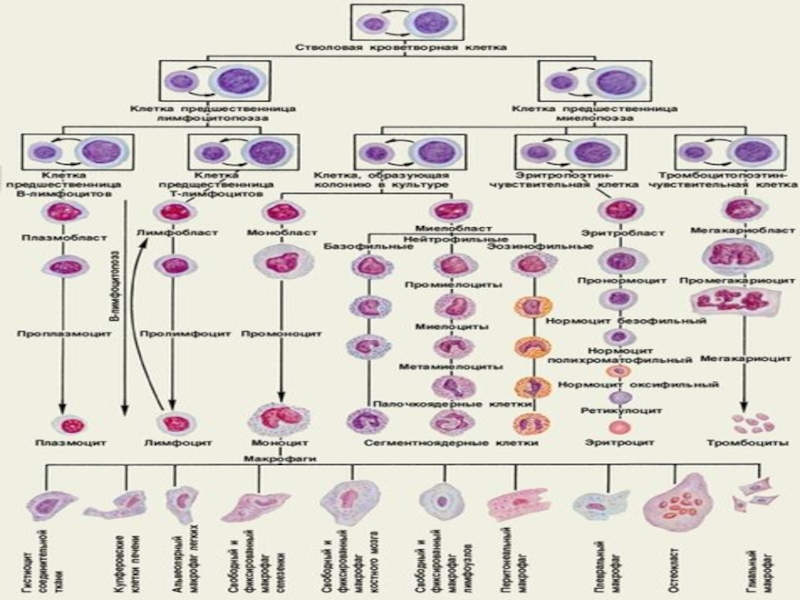
Слайд 4Лейкозы
- группа опухолей, возникающих из кроветворных клеток
Слайд 7Клоновая теория патогенеза лейкозов
Впервые концепция опухолевой прогрессии была выдвинута в
1949 году Фулдсом при изучении поведения опухоли молочной железы мышей
Общие
положения опухолевой прогрессии были введены в лейкозологию А.И.Воробьевым в 1965 г.
Слайд 8Клоновая теория патогенеза лейкозов
лейкозные клетки – потомство одной мутированной клетки
опухолевая прогрессия лейкозов - новые клоны мутантных клеток
период между
воздействием лейкозогенного фактора и появлением клинических признаков лейкоза: от 1 до 3 лет (при остром лейкозе), до 20-30 лет (при хроническом лейкозе)
Слайд 9Острые лейкозы (злокачественные опухоли системы крови)
опухоль - незрелые элементы крови
(бласты)
Острый лейкоз в силу закономерностей опухолевого роста не может стать
хроническим
Злокачественная опухоль не превращается в доброкачественную!!!
Слайд 10Хронические лейкозы (доброкачественные опухоли системы крови)
опухоль - зрелые элементы крови
в
терминальной стадии болезни нередко становятся поликлоновыми, т.е. трансформируются в острый
лейкоз
Слайд 11Этиология
Ионизирующая радиация (острые лейкозы, хронический миелолейкоз)
Химические мутагены: бензол, цитостатики,
левомицетин
Вирусы: вирус Эпштейн-Барр, ЦМВ
Наследственность (хромосомные мутации)
Слайд 12Интоксикации (лейкозы)
Анемии (лейкозы)
Лимфопролиферативный (хр. лимфолейкоз, лимфогрануломатоз)
Миелопролиферативный
Геморрагический
Инфекционных осложнений
Основные синдромы
Слайд 13Неполноценность лейкозных клеток
↑ распад лейкозных клеток
Синдром интоксикации
Общая слабость
Недомогание
Быстрая
утомляемость
Потливость
Слайд 14Поражение костного мозга
↑ кроворазрушения
↓ образования эритроцитов, Hb
Гипоксия
Синдром анемии
Общая слабость
Головокружение
Одышка
Шум
в ушах
Сердцебиение
Пульс учащенный, слабого наполнения
Тоны сердца приглушены
Систолический шум на
верхушке сердца
Слайд 15Лимфопролиферативный
Лимфопролиферативный синдром
↑ л.узлов – безболезненные, тестоватые
↑ селезенки (выраженная при хр.
лейкозах)
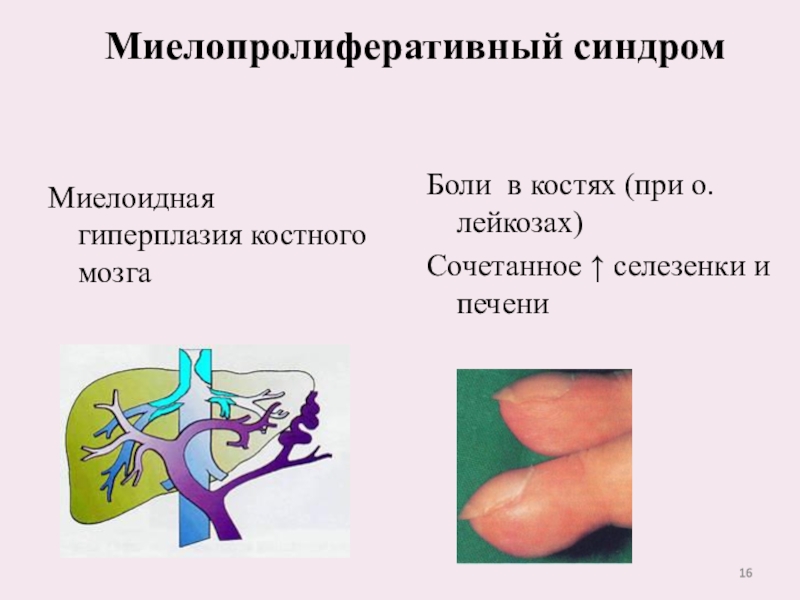
Слайд 16Миелоидная гиперплазия костного мозга
Миелопролиферативный синдром
Боли в костях (при о.лейкозах)
Сочетанное ↑
селезенки и печени
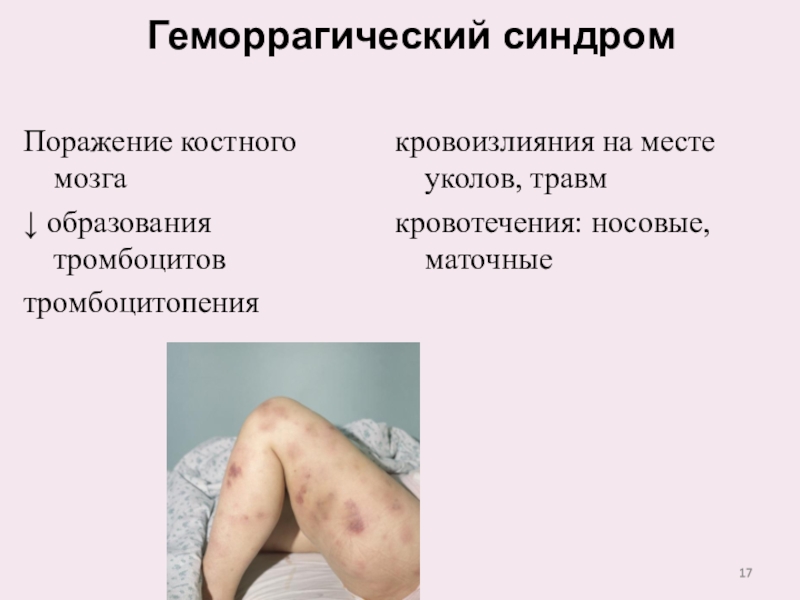
Слайд 17Поражение костного мозга
↓ образования тромбоцитов
тромбоцитопения
Геморрагический синдром
кровоизлияния на месте уколов,
травм
кровотечения: носовые, маточные
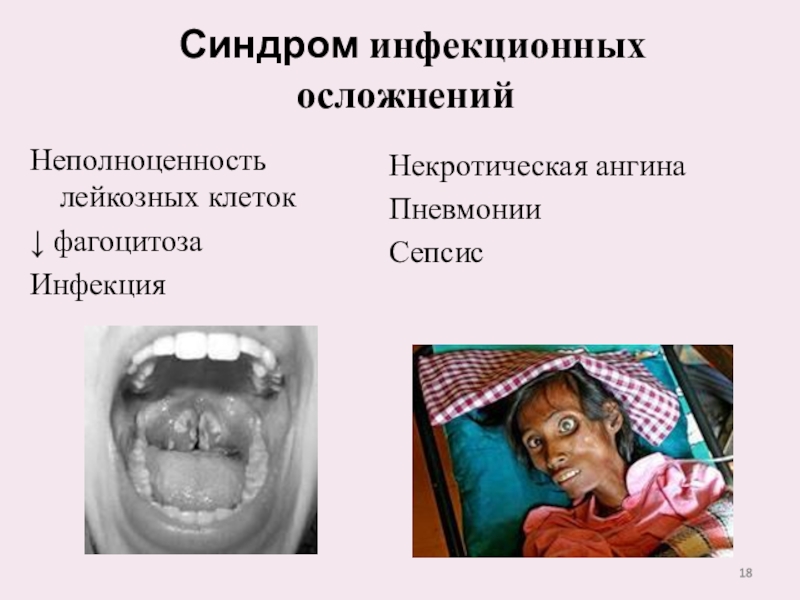
Слайд 18Неполноценность лейкозных клеток
↓ фагоцитоза
Инфекция
Синдром инфекционных осложнений
Некротическая ангина
Пневмонии
Сепсис
Слайд 19Субъективные и физические методы исследования
Жалобы – мышечная слабость, снижение работоспособности,
боли в костях, снижение веса, лихорадка, потливость
Анамнез заболевания (связь
радиацией) и жизни (профессия, средовые факторы и наследственность)
Осмотр – геморрагическая сыпь, увеличение лимфатических узлов
Пальпация и перкуссия – печени, селезенки
Слайд 20Дополнительные методы исследования
ОАК, коагулограмма
УЗИ селезенки
Пункция лимфатических узлов
Стернальная пункция (мазок)
Трепанобиопсия -
жировая ткань замещена опухолевой (н-р миелоидной)
Слайд 21Классификация ОЛ
Миелобластный
Эритробластный
Лимфобластный
Недифференцированноклеточный
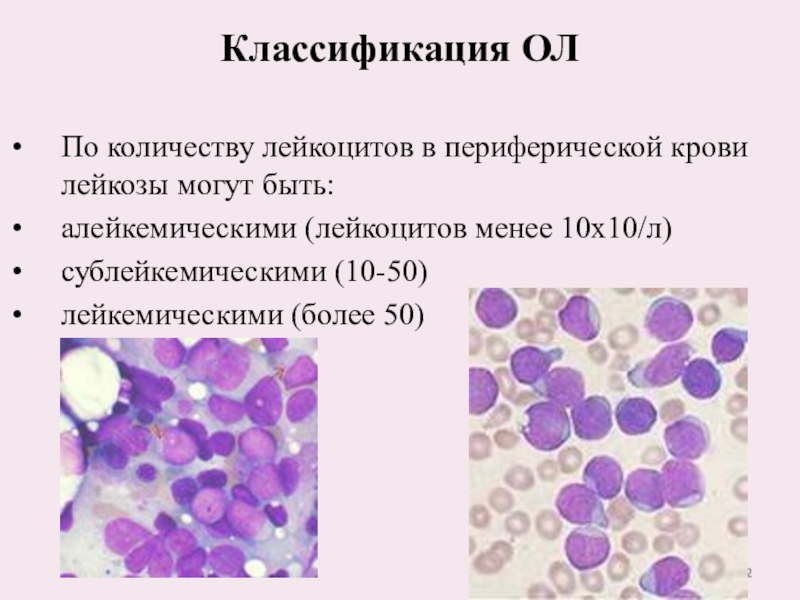
Слайд 22Классификация ОЛ
По количеству лейкоцитов в периферической крови лейкозы могут быть:
алейкемическими
(лейкоцитов менее 10х10/л)
сублейкемическими (10-50)
лейкемическими (более 50)
Слайд 23Течение острых лейкозов
Первая атака заболевания – первый острый период
Ремиссия –
нормализация клинической симптоматики не менее 1 мес. В миелограмме не
более 5% бластных клеток и не более 30% лимфоцитов
Рецидив заболевания – клиника более выражена и труднее поддается лечению
В терминальной стадии истощение нормального кроветворения, резистентность к терапии
Слайд 24Гемограмма при ОЛ
- анемия
тромбоцитопения
увеличение СОЭ
лейкоцитоз до 100х10
лейкемический провал - в
лейкоформуле самые молодые и зрелые формы клеток с отсутствием переходных
форм
отсутствуют эозинофилы, базофилы
бластные клетки – до 80-90%
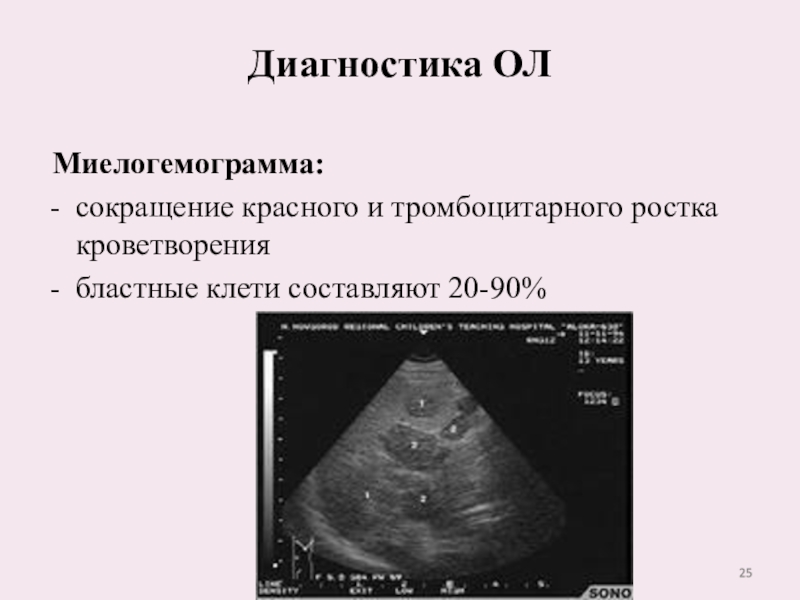
Слайд 25Диагностика ОЛ
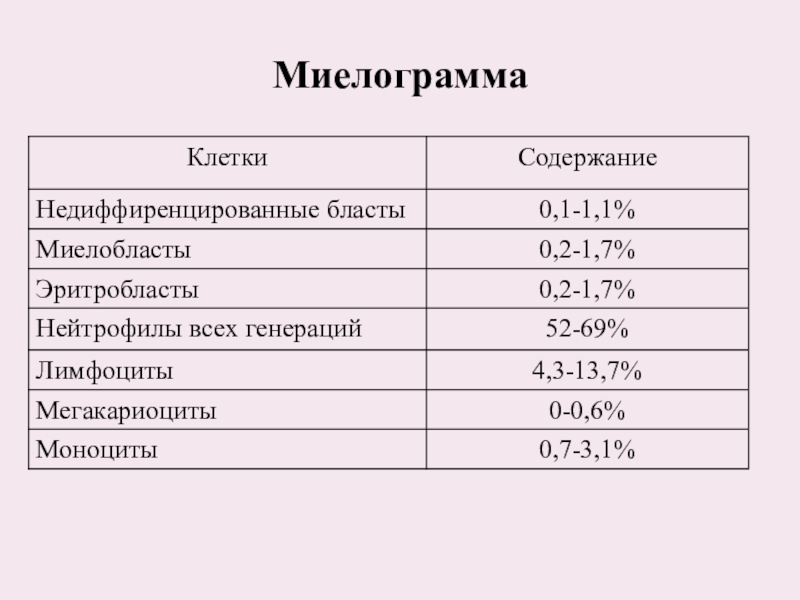
Миелогемограмма:
сокращение красного и тромбоцитарного ростка кроветворения
бластные клети
составляют 20-90%
Слайд 26Хронические лейкозы
При хронических лейкозах выделяют 3 периода в течении заболевания:
Начальный
Развернутой
клинико-гематологической картины
Терминальный
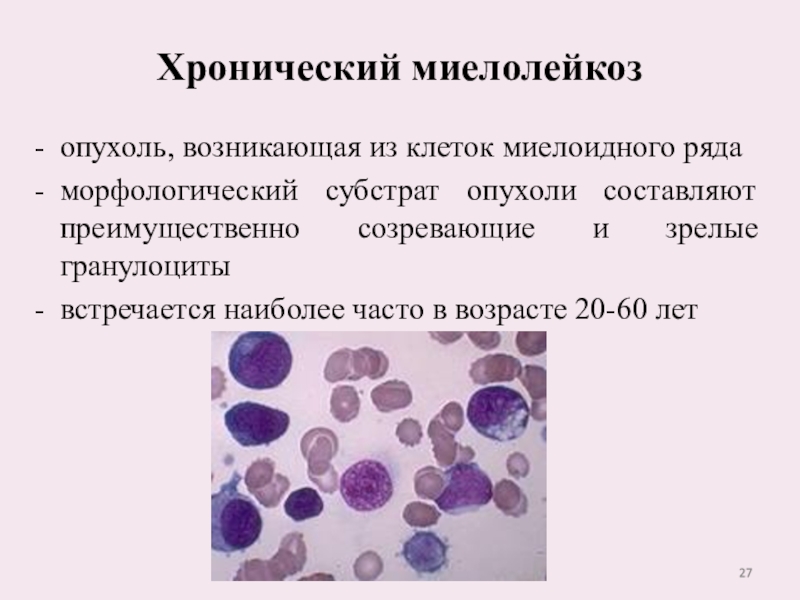
Слайд 27Хронический миелолейкоз
опухоль, возникающая из клеток миелоидного ряда
морфологический субстрат опухоли
составляют преимущественно созревающие и зрелые гранулоциты
встречается наиболее часто в
возрасте 20-60 лет
Слайд 28Начальный период ХМ
Обычно кратковременный
Жалоб больные не предъявляют, может быть небольшое
увеличение селезенки
В анализе крови отмечается умеренное увеличение количества лейкоцитов
Слайд 29Развернутая клинико-гематологическая картина ХМ
Выраженный астенический синдром, потливость
Увеличение размеров
селезенки и печени (селезенка доходит до уровня пупка)
В анализе крови
- умеренная анемия, количество тромбоцитов повышено или нормально (однако они функционально неполноценны), лейкоциты до 30х10/л, сдвиг влево до промиелоцитов
В костном мозге преобладают гранулоциты
Слайд 30Филадельфийская хромосома
Хромосомный маркер опухолевого клона
образуется в результате транслокации t
(9→22)
образуется химерный ген bcr/abl белок, продукт этого химерного гена,
функционирует как тирозин киназа, идентичная продукту гена с-abl, но с повышенной ферментативной активностью
Аномальная хромосома обнаруживается почти во всех клетках миелопоэза
Слайд 31Клиника
Терминальный период носит название бластного криза, когда хронический лейкоз трансформируется
в острый
В костном мозге большое количество бластов
Больные погибают от
кровоизлияния в жизненно-важные органы или от присоединения вторичной инфекции
Слайд 32Диагностические критерии ХМ
1) сочетанное увеличение размеров селезенки и печени
2) постепенным
нарастание содержания лейкоцитов в периферической крови
3) сдвиг в лейкоцитарной формуле
влево до миелобластов и промиелоцитов
4) высокой клеточность костного мозга за счет увеличения содержания клеток нейтрофильного ряда с учетом бластных форм и увеличение количества базофилов и эозинофилов
5) обнаружение в клетках костного мозга такого маркера, как Рh'-хромосомы
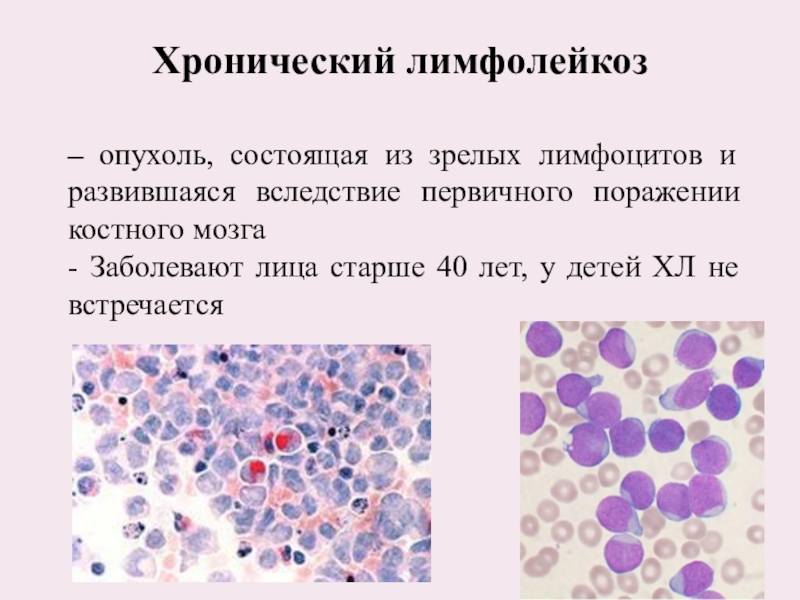
Слайд 33Хронический лимфолейкоз
– опухоль, состоящая из зрелых лимфоцитов и развившаяся
вследствие первичного поражении костного мозга
- Заболевают лица старше 40 лет,
у детей ХЛ не встречается
Слайд 34Клиника ХЛ
Начальный период:
жалоб больные не предъявляют
может определяться
увеличение лимфоузлов – шейных, подмышечных
в анализе крови лейкоцитоз до
20-30х10/л, количество лимфоцитов увеличено до 60-70%
анемии и тромбоцитопении нет
Слайд 35Развернутая клинико-гематологическая картина ХЛ
Характеризуется общей слабостью, утомляемостью, потливостью
Лимфоузлы
увеличиваются в размерах и могут быть видны на глаз
Увеличиваются
печень, селезенка
Слайд 36Развернутая клинико-гематологическая картина ХЛ
В анализе крови количество лейкоцитов достигает 100х10/9,
из них 98-99% - лимфоциты, большое количество клеток Боткина-Гумпрехта –
артефакты (полуразрушенные ядра лимфоцитов), при прогрессировании - признаки анемии, увеличение СОЭ
Миелограмма: резкое увеличение лимфоцитарной метаплазии 30%
Слайд 37Терминальный период
крайняя степень анемии, тромбоцитопения
геморрагический синдром
смерть наступает
главным образом от присоединения инфекции
Слайд 39Геморрагические диатезы
– синдромы, характеризующиеся избыточной кровоточивостью, обусловленной дефектом одного
или нескольких компонентов системы гемостаза
Слайд 40ГД, обусловленные дефектом тромбоцитарного звена (80%)
Недостаточное количество тромбоцитов (тромбоцитопении, ниже
150*109/л)
Функциональная недостаточность тромбоцитов (тромбоцитопатии)
Сочетанная количественная и качественная патология тромбоцитов
Слайд 41Иммунные тромбоцитопении
болезнь Верльгофа (идиопатическая тромбоцитопеническая пурпура) - разрушение тромбоцитов
за счет действия аутоантител
на фоне заболеваний: миеломная болезнь, СКВ,
хронический агрессивный гепатит
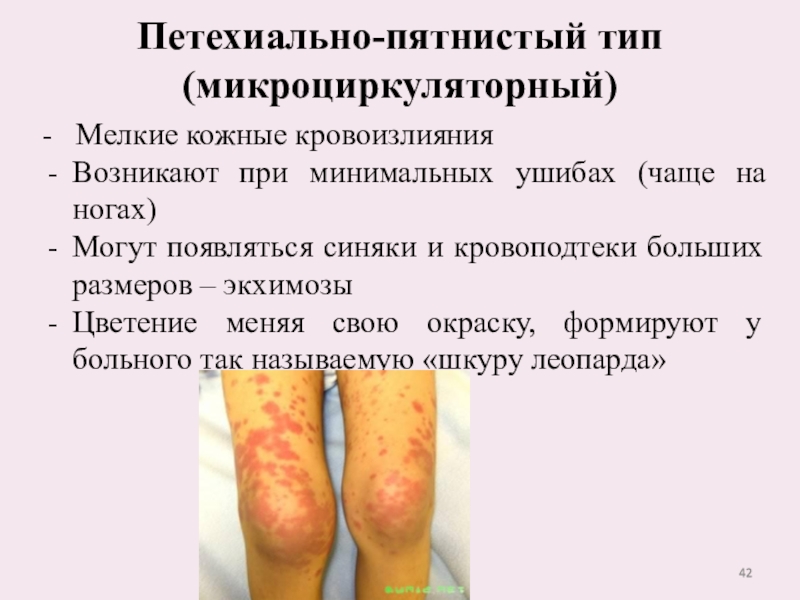
Слайд 42Петехиально-пятнистый тип (микроциркуляторный)
- Мелкие кожные кровоизлияния
Возникают при минимальных ушибах
(чаще на ногах)
Могут появляться синяки и кровоподтеки больших размеров
– экхимозы
Цветение меняя свою окраску, формируют у больного так называемую «шкуру леопарда»
Слайд 43Петехиально-пятнистый тип (микроциркуляторный)
Характерны носовые и десневые кровотечения, могут возникать маточные
и почечные кровотечения (опасны при хирургических вмешательствах - экстракции зуба)
Слайд 44ГД, обусловленные дефектом коагуляционного звена (18-20%)
Недостаточное количество одного или нескольких
факторов, участвующих в формировании фибрина
Недостаточная активность факторов свертывания крови
При передозировке
антикоагулянтов
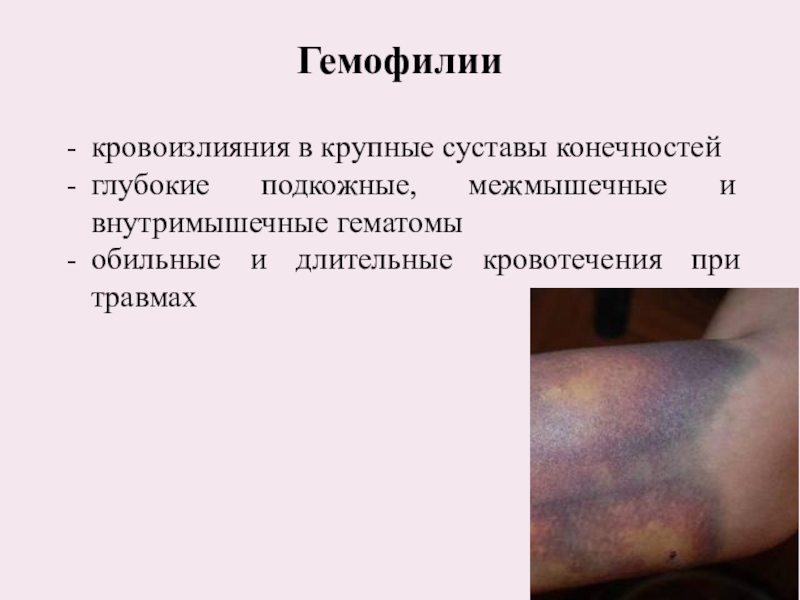
Слайд 45Гемофилии
наиболее часто встречающиеся наследственные геморрагические диатезы коагуляционного звена гемостаза
Среди коагулопатий
около 70% приходится на гемофилию А
Гемофилия А обусловлена
наследственным аномалией фактора VIII
Страдают этим заболеванием мужчины, а женщины являются носительницами и передатчицами гена, сцепленного с Х хромосомой, который и отвечает за развитие гемофилии
Слайд 46Гемофилии
кровоизлияния в крупные суставы конечностей
глубокие подкожные, межмышечные и внутримышечные гематомы
обильные
и длительные кровотечения при травмах
Слайд 47Смешанный тип (микроциркуляторно-гематомный)
- наблюдается при ДВС-синдроме
- характеризуется сочетанием первых двух
типов, с преобладанием микроциркуляторной кровоточивости
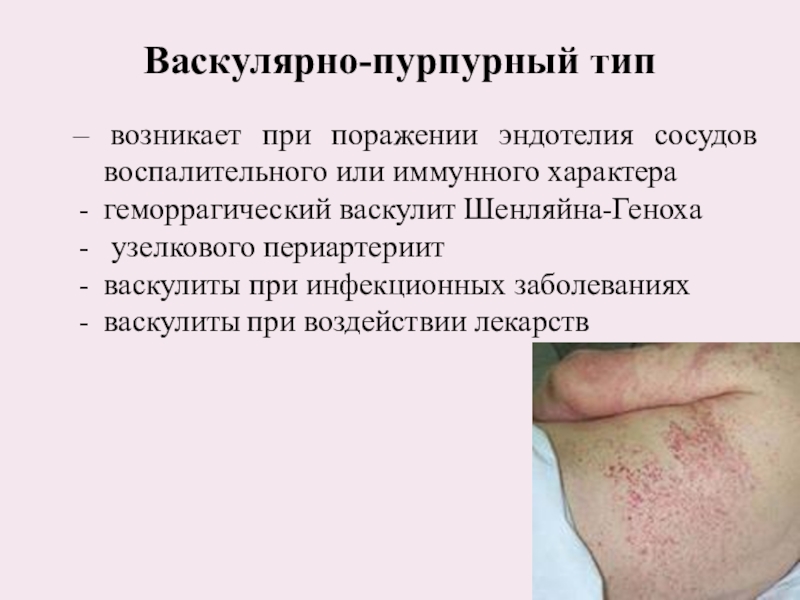
Слайд 48Васкулярно-пурпурный тип
– возникает при поражении эндотелия сосудов воспалительного или иммунного
характера
геморрагический васкулит Шенляйна-Геноха
узелкового периартериит
васкулиты при инфекционных заболеваниях
васкулиты при
воздействии лекарств
Слайд 49Васкулярно-пурпурный тип
- Геморрагические высыпания обычно располагаются на коже нижних конечностей,
внизу живота и спины
Высыпания симметричные, яркие
Характерна легко вызываемая или спонтанная
кровоточивость из слизистых оболочек различной локализации
Слайд 50Ангиоматозный тип
- обусловлен кровотечениями из телеангиэктазий или ангиом
характеризуется упорными кровотечениями
(отсутствуют эластическая мембрана и мышечные волокна)
при надавливании образования бледнеют

















































![ЗВУК [ Ч ]](/img/thumbs/c4bc1279bbfe510346ffbcc6ee93d761-800x.jpg)






