Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Хронический панкреатит
Содержание
- 1. Хронический панкреатит
- 2. Хронический панкреатит
- 3. Эпидемиология панкреатитовЗа последние десятилетия в странах Европы
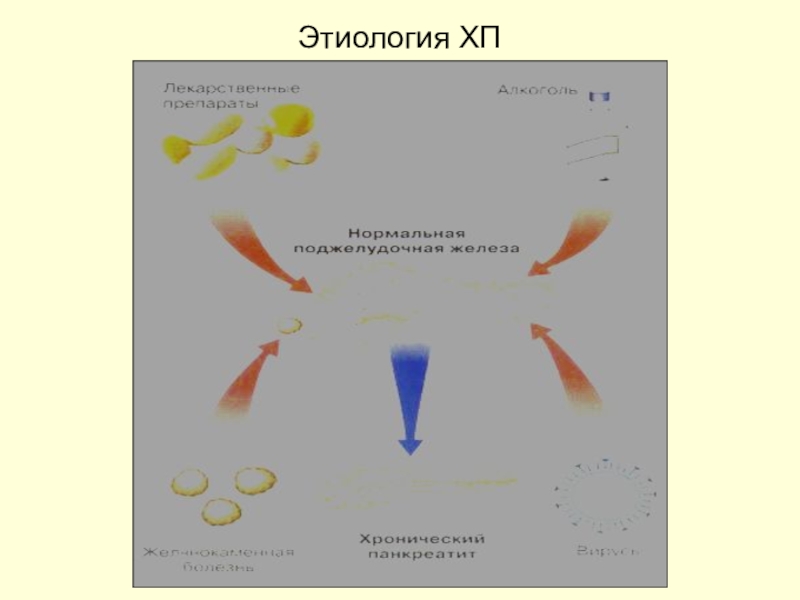
- 4. Этиологические факторы ХПОсновные факторыАлкоголизм (по различным данным от 40 до 93%)ХолелитиазОстрый панкреатитИнфекции Идиопатический
- 5. Этиологические факторы ХПНередкие Лекарственные препаратыГиперлипидемияТравма ЭРПХГХирургические операцииЯзвенная болезнь 12 ПКДругие причины
- 6. Этиология ХП
- 7. Лекарственные препараты, индуцирующие ХП Группа высокого рискаДиуретикиЭстрогеныСульфасалазинСульфаниламидыТетрациклинЦитостатики
- 8. Лекарственные препараты, индуцирующие ХП Группа возможного рискаКортикостероидыМетронидазолНитрофураныПрепараты кальция
- 9. Лекарственные препараты, индуцирующие ХП Группа потенциального рискаНПВС (Салицилаты, Индометацин)ИзониазидАнтикоагулянтыНаркотические препараты
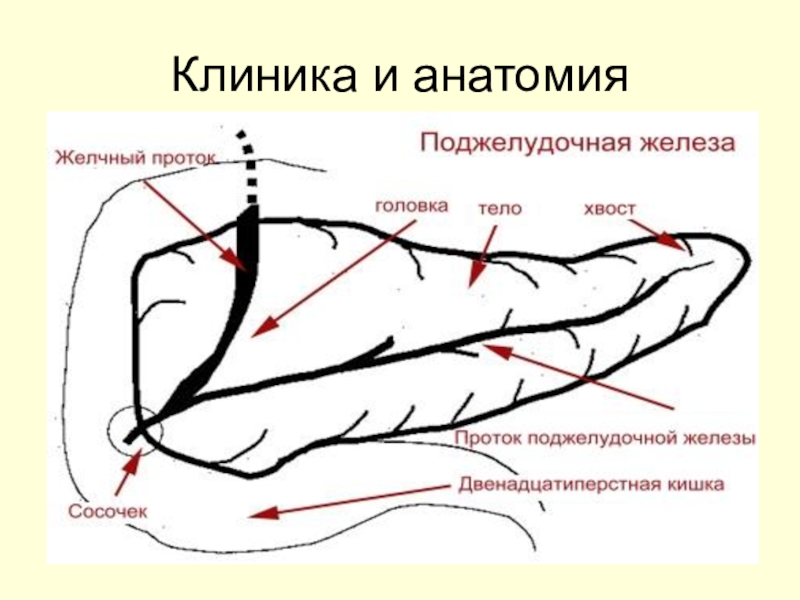
- 10. Клиника и анатомия
- 11. Основные пищеварительные ферменты поджелудочной железы
- 12. Патогенез ХПОбструкция путей выведения секрета поджелудочной железы,
- 13. Патогенез ХП (при алкогольном панкреатите)Накопление в ацинарных
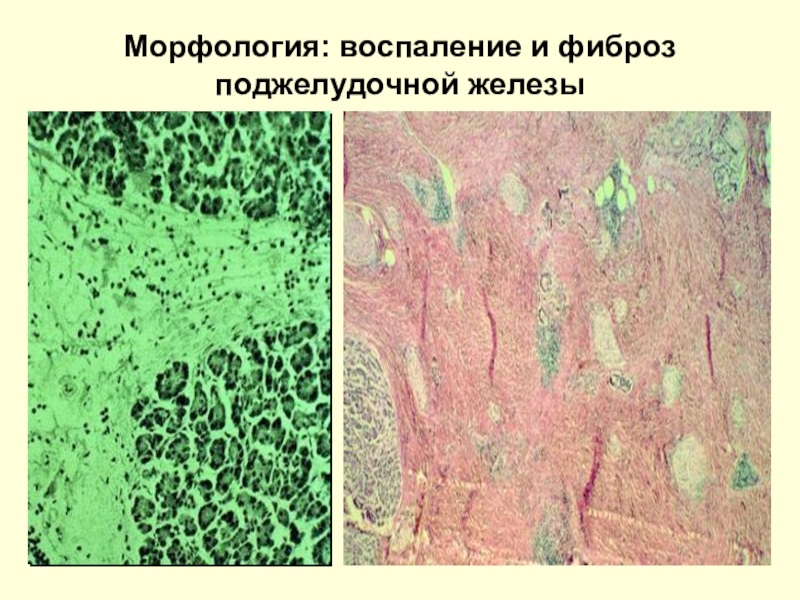
- 14. Морфология: воспаление и фиброз поджелудочной железы
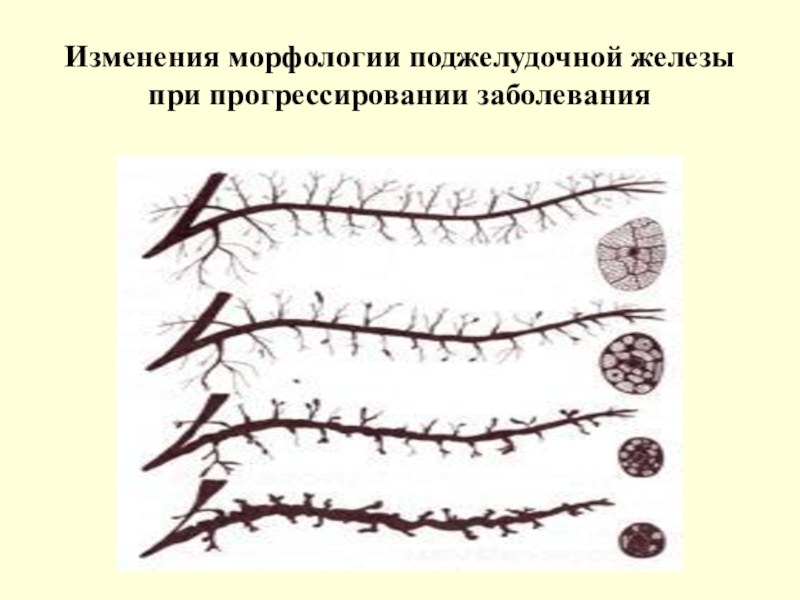
- 15. Изменения морфологии поджелудочной железы при прогрессировании заболевания
- 16. Классификация ХП ( Ивашкин В.Т. И соавт 1990г) Варианты ХП по этиологииБилиарнозависимыйАлкогольныйДисметаболическийИнфекционныйЛекарственныйИдиопатический
- 17. Классификация ХП ( Ивашкин В.Т. И
- 18. Классификация ХП ( Ивашкин В.Т. И соавт 1990г) Варианты ХП по морфологическим признакамИнтерстициально-отечныйПаренхиматозныйФиброзно-склеротический (индуративный)Гиперпластический (псевдотуморозный)Кистозный
- 19. Классификация ХП ( Ивашкин В.Т. И соавт 1990г) Варианты ХП по клиническим проявлениямБолевой ГипосекреторныйАстеноневротическийЛатентныйСочетанный
- 20. Классификация ХППо происхождению:ПервичныеВторичные
- 21. Клиника ХПБоль Диспепсия Потеря массы телаПанкреатические поносыИнкреторная недостаточность (СД)
- 22. Боль при ХПЛокализация зависит от распространенности воспалительного
- 23. Интрапанкреатическая Экстрапанкреатическая Повышение давления в
- 24. Синдром диспепсии и похуданиеСлюноотделение, отрыжка, тошнота, рвота, вздутие животаПохудание
- 25. Панкреатические поносыБольшое количество кашицеобразного зловонного кала с жирным блеском и кусочками пищи
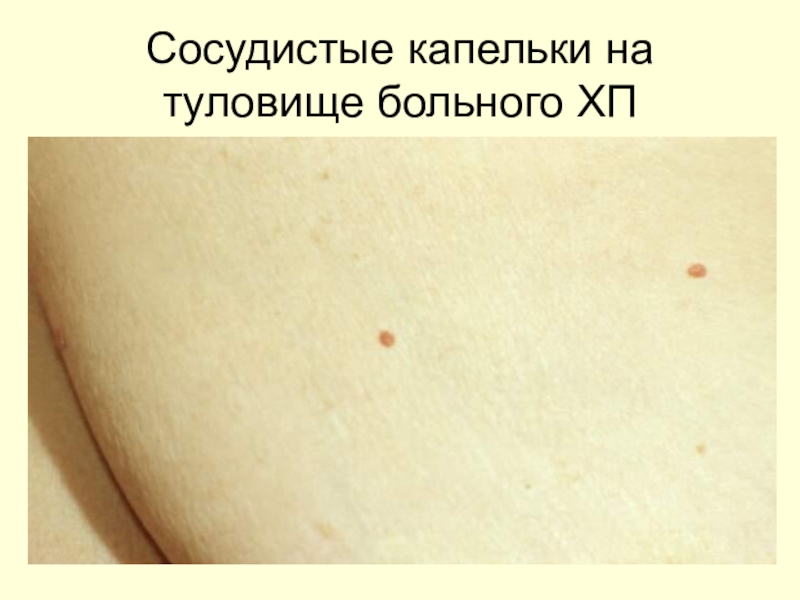
- 26. Сосудистые капельки на туловище больного ХП
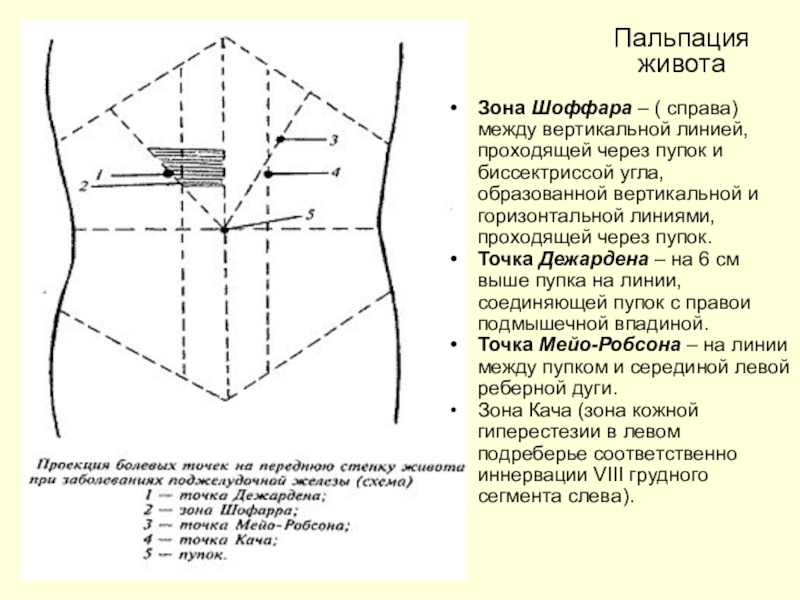
- 27. Зона Шоффара – ( справа) между вертикальной
- 28. Клинические проявления: ХП в различные Периоды развития
- 29. Периоды развития ХП 2. Стадия внешнесекреторной недостаточности
- 30. Периоды развития ХП 3. Осложненный вариант течения
- 31. Осложнения ХПХолестаз (желтушный и безжелтушный варианты)Инфекционные осложнения:Воспалительные инфильтратыГнойный холангитСептические состоянияРеактивный плеврит, пневмония
- 32. Осложнения ХП3. Редкие осложненияПодпеченочная форма портальной гипертензииХроническая дуоденальная непроходимостьЭрозивный эзофагитСиндром Мэллори-ВейсаАбдоминальный ишемический синдромГипогликемические кризы
- 33. Группы ХП по степени тяжести Легкое течение – редкие
- 34. Группы ХП по степени тяжести Средне-тяжелое течение – обострения
- 35. Группы ХП по степени тяжести Тяжелое течение –
- 36. Лабораторно-инструментальная диагностика ХПОАК (лейкоцитоз, увеличение СОЭ)Биохимия
- 37. Лабораторно-инструментальная диагностика ХПвыявление внешнесекреторной недостаточности ПЖОбщеклинические признаки
- 38. Лабораторно-инструментальная диагностика ХП2 Этап – выявление внешнесекреторной
- 39. Лабораторно-инструментальная диагностика ХПопределение панкреатических ферментов в крови
- 40. Рентгенологические признаки ХПОбзорная Р-графия грудной клеткиВысокое расположение
- 41. Рентгенологические признаки ХПОбзорная Р-графия живота и ЖКТКонкременты
- 42. Рентгенологические методикипри ХПХоледоходуоденография (изменения большого дуоденального соска
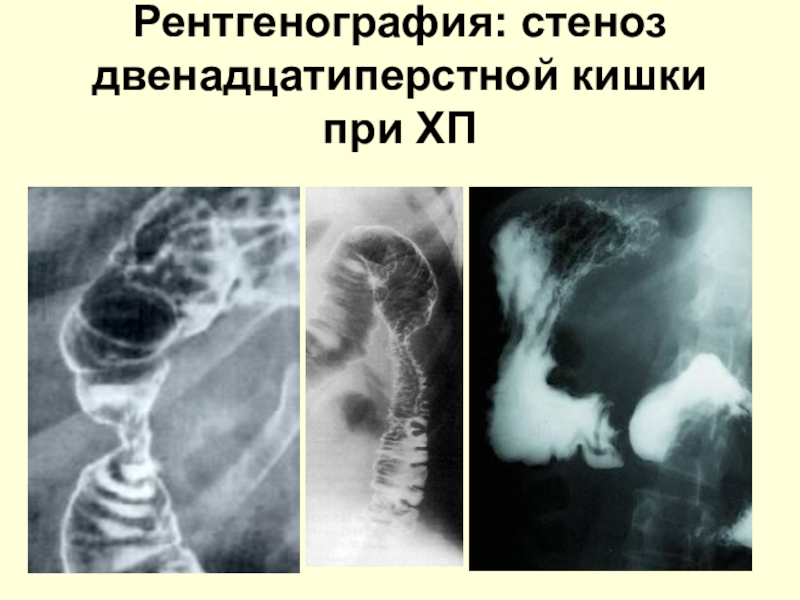
- 43. Рентгенография: стеноз двенадцатиперстной кишки при ХП
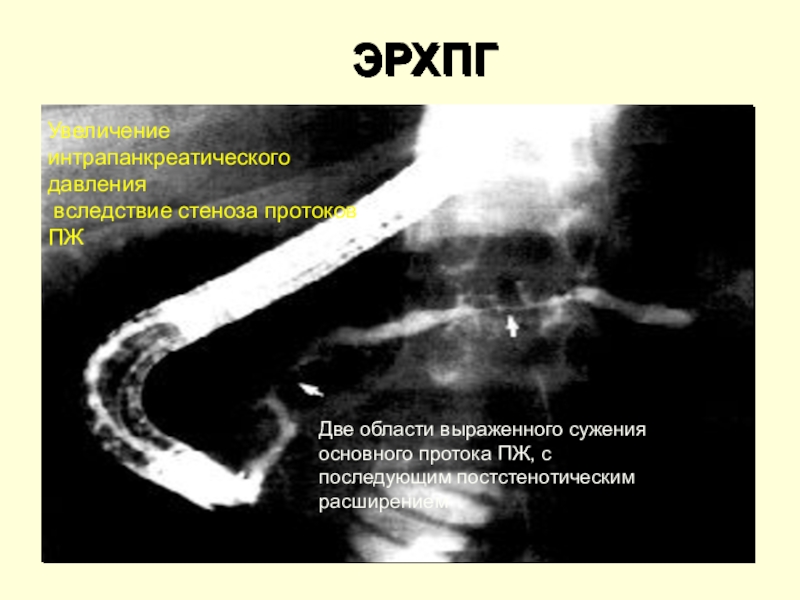
- 44. ЭРХПГДве области выраженного сужения основного протока ПЖ,
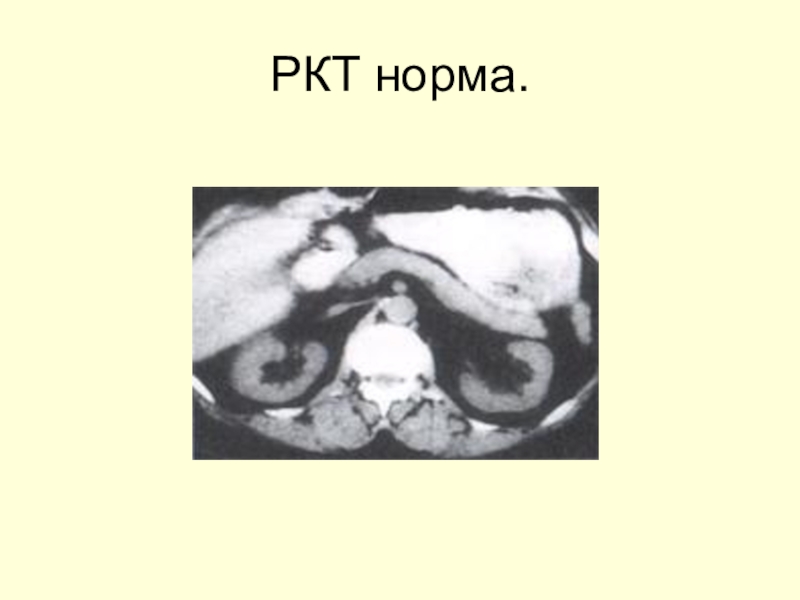
- 45. РКТ норма.
- 46. Сдавление основного
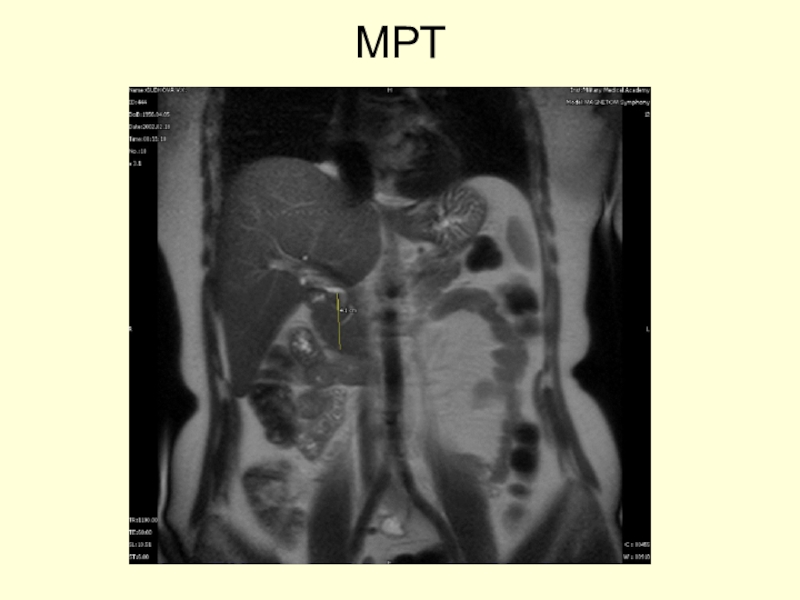
- 47. МРТ
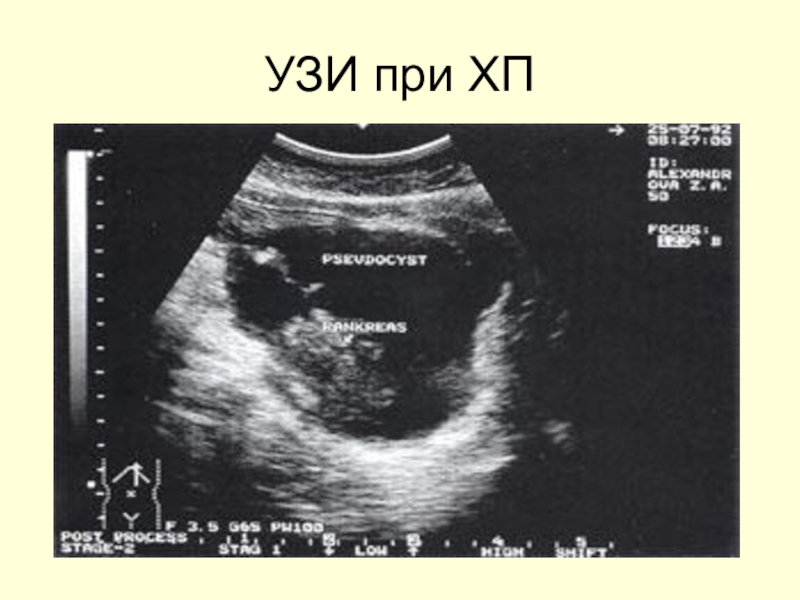
- 48. УЗИ признаки ХПОсновные признаки:Изменение размеров (увеличение в
- 49. УЗИ признаки ХПДополнительные признаки (непостоянно встречающиеся):Кисты ПЖРасширение вирсунгового протокаДуодено-, гастростаз Все признаки характерны для осложненного течения ХП
- 50. УЗИ при ХП
- 51. УЗИ при ХП
- 52. Лабораторно-инструментальная диагностика ХП установление изменений плотности, конфигурации и
- 53. Лабораторно-инструментальная диагностика ХП 2 тип –
- 54. Лабораторно-инструментальная диагностика ХП3 тип –
- 55. ЛЕЧЕНИЕ ХПСтадия обостренияГолодХолод на эпигастрииАктивная назогастральная аспирацияСандостатин
- 56. ЛЕЧЕНИЕ ХПВ/в инфузии антиферментных препаратов (3-7 дней):
- 57. Лечение ХПВ ремиссиюДиета 5пФерменты ( панкреатин, креон,
- 58. Лечение минеральными водами (Ессентуки 4) по 50-100
- 59. ЛЕЧЕНИЕ ХППоказания к хирургическому лечению:абсцессыразвитие псевдокистысужение или
- 60. Диспансеризация ХПЛегкое течение Наблюдение участковым терапевтом. Контрольное исследование
- 61. Диспансеризация ХПСредне-тяжелое или тяжелое течение Наблюдение у терапевта
- 62. Диспансеризация ХП При компенсации хронического процесса и отсутствии
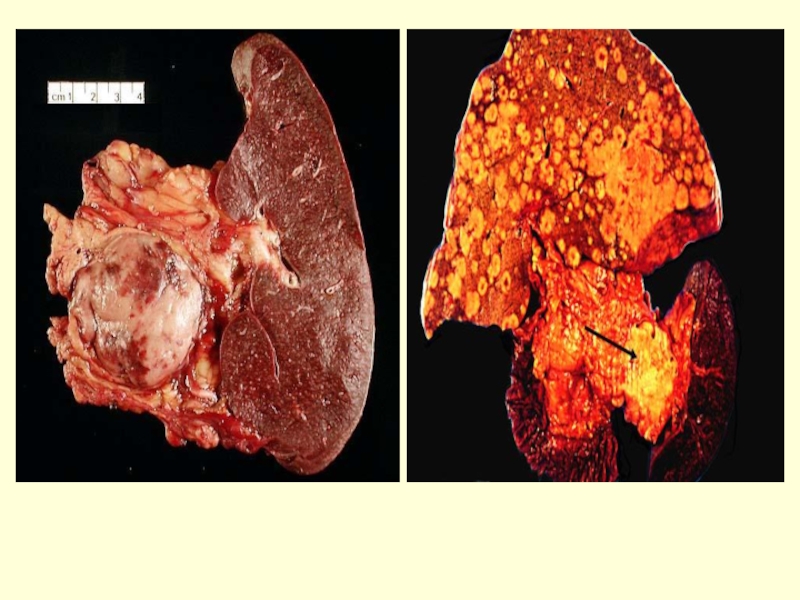
- 63. Опухоли поджелудочной железы Эпидемиология и этиология.
- 64. Опухоли поджелудочной железы
- 65. Слайд 65
- 66. Классификация TNM.Согласно TNM классификации (1989 г.) поджелудочная
- 67. Метастазирование.Пути регионарного метастазирования — лимфатические узлы, расположенные
- 68. Клиника.При аденомах несмотря на значительные размеры опухоли,
- 69. Диагностика.ОАК при РПЖ : анемия, гипербилирубинемия, гипопротеинемия,
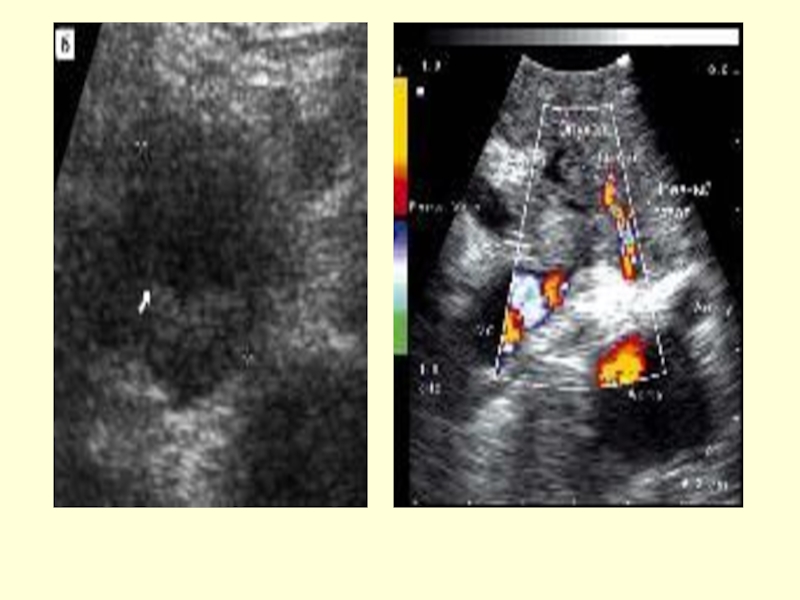
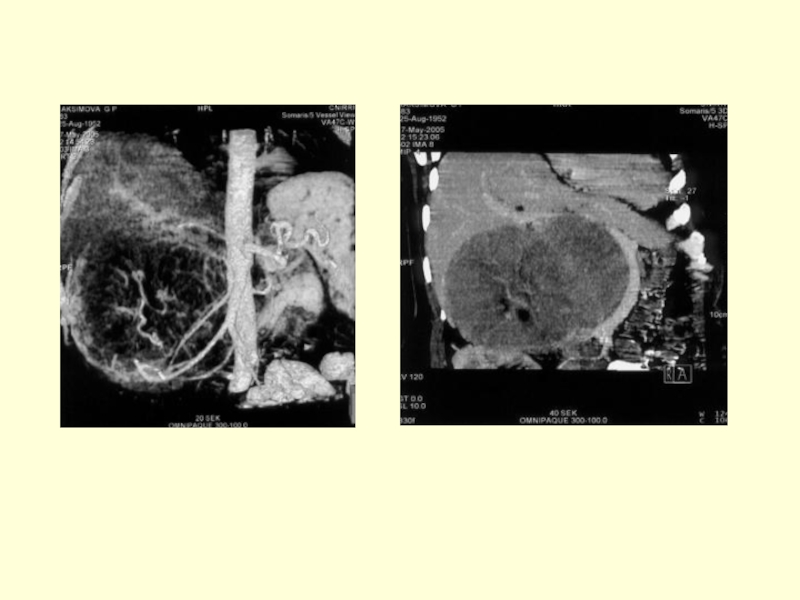
- 70. Инструментальная диагностика.УЗИКТМРТЭФГДСЭРПХГАнтеградная холецисто-, холангиографияЛапароскпияСелективная артериография СцинтиграфияЧреспеченочной портографии Морфология
- 71. Слайд 71
- 72. Слайд 72
- 73. Слайд 73
- 74. Слайд 74
- 75. Лечение.ОперативноеХимио- и лучевая терапияГормонотерапияПрогноз неблагоприятный
- 76. Примеры формулировки диагноза ХПХронический панкреатит, билиарнозависимый, редко
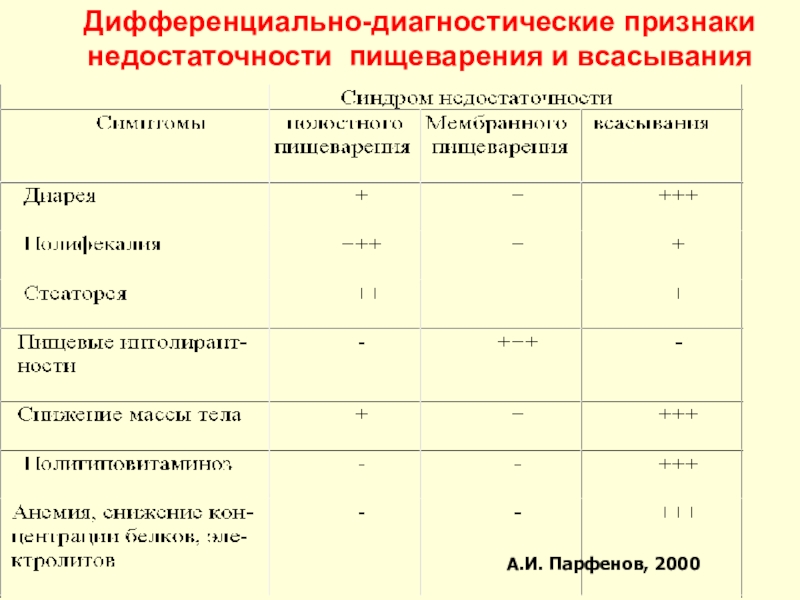
- 77. Дифференциально-диагностические признаки недостаточности пищеварения и всасывания А. А.И. Парфенов, 2000
- 78. Классификационные формы ХПХронический панкреатит алкогольной этиологии (К.86.0)Другие
- 79. Скачать презентанцию
Слайды и текст этой презентации
Слайд 3Эпидемиология панкреатитов
За последние десятилетия в странах Европы и США заболеваемость
панкреатитом увеличилась в 2-3 раза:
заболеваемость острым панкреатитом составила 40-73
на 100.000 населения в год;заболеваемость хроническим панкреатитом - 4-8 на 100.000 населения в год
распространенность 20-25 на 100.000 населения
чаще болеют люди среднего и пожилого возраста, женщины несколько чаще мужчин.
Слайд 4Этиологические факторы ХП
Основные факторы
Алкоголизм (по различным данным от 40 до
93%)
Холелитиаз
Острый панкреатит
Инфекции
Идиопатический
Слайд 5Этиологические факторы ХП
Нередкие
Лекарственные препараты
Гиперлипидемия
Травма
ЭРПХГ
Хирургические операции
Язвенная болезнь 12 ПК
Другие
причины
Слайд 7Лекарственные препараты, индуцирующие ХП
Группа высокого риска
Диуретики
Эстрогены
Сульфасалазин
Сульфаниламиды
Тетрациклин
Цитостатики
Слайд 8Лекарственные препараты, индуцирующие ХП
Группа возможного риска
Кортикостероиды
Метронидазол
Нитрофураны
Препараты кальция
Слайд 9Лекарственные препараты, индуцирующие ХП
Группа потенциального риска
НПВС (Салицилаты, Индометацин)
Изониазид
Антикоагулянты
Наркотические препараты
Слайд 12Патогенез ХП
Обструкция путей выведения секрета поджелудочной железы, повышение внутридуоденального давления
Активация панкреатических ферментов в протоках и паренхиме железы
Отек и секреторная
недостаточность Нарушения микроциркуляции
Ишемия, отек, нарушение проницаемости клеточных мембран
Деструкция ацинарных клеток
Выход в системный кровоток панкреатические ферментов и других биологически активные веществ, в частности вазоактивных аминов
Нарушение микроциркуляции вне поджелудочной железы и повреждение других органов и систем.
Слайд 13Патогенез ХП
(при алкогольном панкреатите)
Накопление в ацинарных клетках продуктов перекисного окисления
липидов, свободных радикалов, вызывающих повреждение клеток, воспаление, синтез белков острой
фазы.Дефект синтеза литостатина, приводящий к преципитации белка и кальция и обструкции мелких протоков с последующим перидуктальным воспалением и фиброзом
Слайд 16Классификация ХП
( Ивашкин В.Т. И соавт 1990г)
Варианты ХП
по этиологии
Билиарнозависимый
Алкогольный
Дисметаболический
Инфекционный
Лекарственный
Идиопатический
Слайд 17Классификация ХП
( Ивашкин В.Т. И соавт 1990г)
Варианты ХП
по характеру клинического течения
Редко рецидивирующий
Часто рецидивирующий
С постоянно присутствующей симптоматикой
Слайд 18Классификация ХП
( Ивашкин В.Т. И соавт 1990г)
Варианты ХП
по морфологическим признакам
Интерстициально-отечный
Паренхиматозный
Фиброзно-склеротический (индуративный)
Гиперпластический (псевдотуморозный)
Кистозный
Слайд 19Классификация ХП
( Ивашкин В.Т. И соавт 1990г)
Варианты ХП
по клиническим проявлениям
Болевой
Гипосекреторный
Астеноневротический
Латентный
Сочетанный
Слайд 21Клиника ХП
Боль
Диспепсия
Потеря массы тела
Панкреатические поносы
Инкреторная недостаточность (СД)
Слайд 22Боль при ХП
Локализация зависит от распространенности воспалительного процесса
Боль усиливается после
еды и при голодании затихает
Боль усиливается в положении лежа
Больнои при
приступе болеи может сидеть, прижав ноги к животуСлайд 23Интрапанкреатическая Экстрапанкреатическая
Повышение давления в
протоках и ткани ПЖ
Ишемия ПЖ
Фиброз
Псевдокисты
Острое воспаление
Повреждение нервовНейроиммунное повреждение
Дуоденальный стеноз
Стеноз общего желчного
протока
Стеноз толстой кишки
Стеноз большого дуоденального
соска
Спазм сфинктера Одди
Мальдигестия
Алкогольный статус
Синдром избыточного
бактериального роста в тонкой
кишке
DiSebastiano et al, 2003
Причины болей при ХП
Слайд 24Синдром диспепсии и похудание
Слюноотделение, отрыжка, тошнота, рвота, вздутие живота
Похудание
Слайд 25Панкреатические поносы
Большое количество кашицеобразного зловонного кала с жирным блеском и
кусочками пищи
Слайд 27Зона Шоффара – ( справа) между вертикальной линией, проходящей через
пупок и биссектриссой угла, образованной вертикальной и горизонтальной линиями, проходящей
через пупок.Точка Дежардена – на 6 см выше пупка на линии, соединяющей пупок с правои подмышечной впадиной.
Точка Мейо-Робсона – на линии между пупком и серединой левой реберной дуги.
Зона Кача (зона кожной гиперестезии в левом подреберье соответственно иннервации VIII грудного сегмента слева).
Пальпация живота
Слайд 28Клинические проявления: ХП в различные Периоды развития
1. Начальный период
(до 10 лет)
Боли разной интенсивности и локализации
Диспептический синдром носит как
правило сопутствующий характер, купируется при лечении в первую очередьСлайд 29Периоды развития ХП
2. Стадия внешнесекреторной недостаточности (через 10 лет
от начала)
Клинические проявления:
Диспептический синдром (желудочная и кишечная диспепсия)
Боли низкой интенсивности
или отсутствуютСлайд 30Периоды развития ХП
3. Осложненный вариант течения ХП
Может быть в
любом периоде, характеристики:
Изменение «привычного» варианта клинической картины - изменение интенсивности,
локализации, иррадиации болевого синдромаВыраженные диспептические расстройства
Гипогликемические расстройства
Слайд 31Осложнения ХП
Холестаз (желтушный и безжелтушный варианты)
Инфекционные осложнения:
Воспалительные инфильтраты
Гнойный холангит
Септические состояния
Реактивный
плеврит, пневмония
Слайд 32Осложнения ХП
3. Редкие осложнения
Подпеченочная форма портальной гипертензии
Хроническая дуоденальная непроходимость
Эрозивный эзофагит
Синдром
Мэллори-Вейса
Абдоминальный ишемический синдром
Гипогликемические кризы
Слайд 33Группы ХП по степени тяжести
Легкое течение –
редкие 1-2 раза в
год, непродолжительные обострения, болевой синдром быстро купируется, функция ПЖ не
нарушена.Масса тела не снижена.
Копрограмма в норме
Вне обострения состояние удовлетворительное
Слайд 34Группы ХП по степени тяжести
Средне-тяжелое течение –
обострения 3-4 раза в
год, с типичными продолжительными обострениями, гиперферментемия.
Нарушения внешнесекреторной
и инкреторной функции умеренные. При УЗИ – признаки поражения подж. железы.
Масса тела снижена
Слайд 35Группы ХП по степени тяжести
Тяжелое течение –
обострения более 4
раза в год, с упорным продолжительным болевым и выраженным диспептическим
синдромом.Выраженные нарушения внешнесекреторной и инкреторной функции «панкреатические» поносы, панкреатический СД
Кисты ПЖ, прогрессирующее истощение,
Внепанкреатические синдромы (плеврит, нефропатия, ЯБДПК)
Слайд 36
Лабораторно-инструментальная диагностика ХП
ОАК (лейкоцитоз, увеличение СОЭ)
Биохимия крови:
умеренное повышение трансаминаз,
умеренная диспротеинемия,
увеличение ЛДГ 3
при компрессии холедоха – синдром
холестазаПреходящая гипер- или гипогликемия (суточный гликемический профиль с однократной или двукратной нагрузкой)
Слайд 37Лабораторно-инструментальная диагностика ХП
выявление внешнесекреторной недостаточности ПЖ
Общеклинические признаки –
полифекалия (более 400г/сут),
стеаторея (более 9% при содержании
всуточном рационе 100г. жиров)
Слайд 38Лабораторно-инструментальная диагностика ХП
2 Этап – выявление внешнесекреторной недостаточности ПЖ
Лабораторные тесты:
Секретин-панкреозиминовый
тест (церулеиновый)
Бентираминовый тест
Лунд-тест Определение эластазы 1
Слайд 39Лабораторно-инструментальная диагностика ХП
определение панкреатических ферментов в крови и моче
Повышение амилазы
(через 2 часа с начала обострения – удерживается на уровне
2-3 дней)Повышение липазы (пиковые значения с 3-4 суток – удерживается до 9-10 суток)
Слайд 40Рентгенологические признаки ХП
Обзорная Р-графия грудной клетки
Высокое расположение левого купола диафрагмы,
ограничение подвижности, неровность, нечеткость
Появление в поддиафрагмальных отделах тяжистости или дисковидных
ателектазовЛевосторонний гидроторакс
Слайд 41Рентгенологические признаки ХП
Обзорная Р-графия живота и ЖКТ
Конкременты в пакнреатическом протоке
или обызвествление ПЖ
Двигательные нарушения (гипо - или гиперкинетические расстроиства в
гастродуоденальной зоне)Смещение желудка и 12 ПК
Деформация желудка и 12 ПК
Слайд 42Рентгенологические методикипри ХП
Холедоходуоденография (изменения большого дуоденального соска при парафатеральных дивертикулах)
ЭРПХГ
(представления о состоянии протоков и БДС, холелелитиаз)
Ангиография (целиакография) – чаще
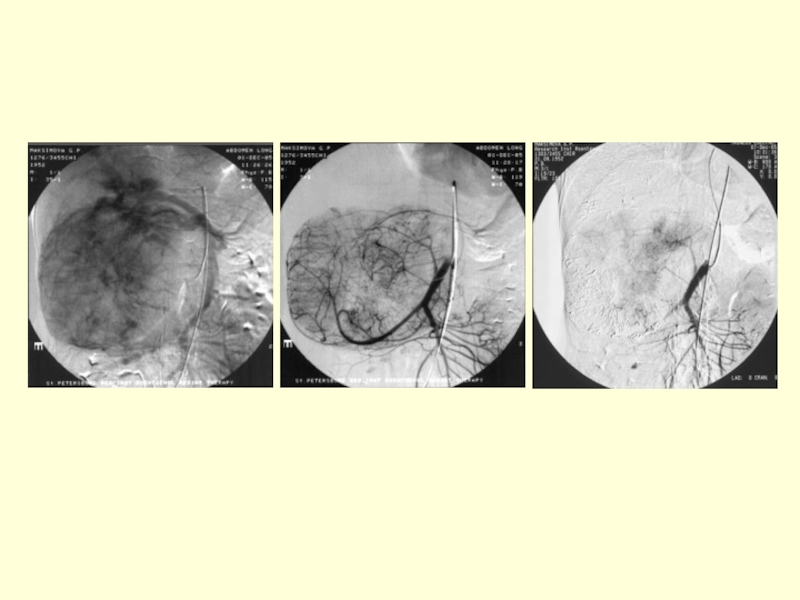
гиперваскуляризация ПЖ, реже обеднение сосудистого рисунка, смещение селезеночной, печеночной, желудочно-двенадцатиперстной артерииКТ ПЖ - представление о размерах ПЖ
Слайд 44ЭРХПГ
Две области выраженного сужения основного протока ПЖ, с последующим постстенотическим
расширением
Увеличение интрапанкреатического давления
вследствие стеноза протоков ПЖ
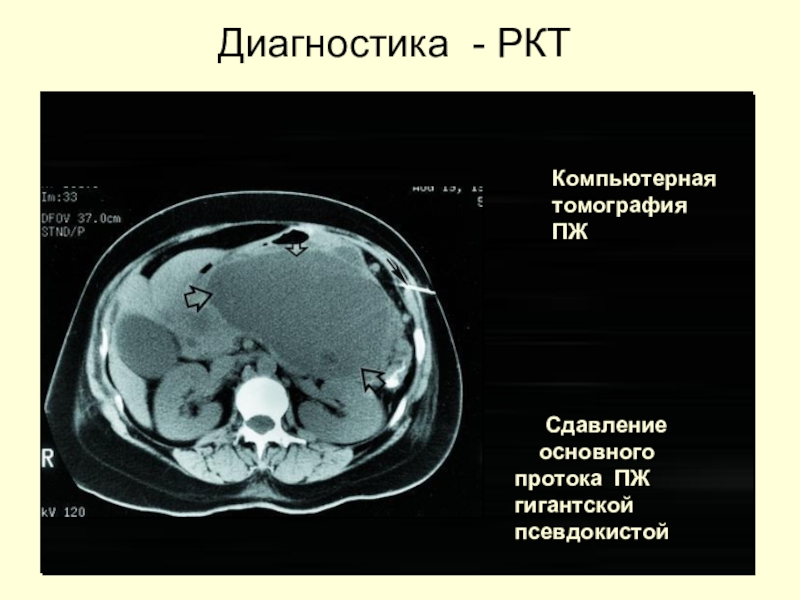
Слайд 46 Сдавление
основного протока ПЖ гигантской
псевдокистой
Компьютерная
томография ПЖ
Диагностика - РКТ
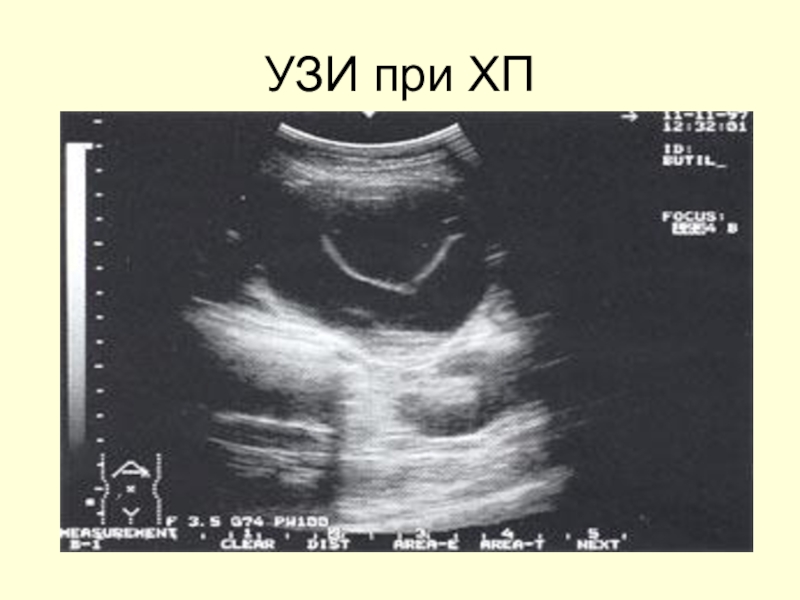
Слайд 48УЗИ признаки ХП
Основные признаки:
Изменение размеров (увеличение в ст обострения)
Изменение структуры:
гомогенная
(1 тип), гетерогенная (2-3 тип)
Изменение контура (неровный, зазубренный, но с
четкой границей)Слайд 49УЗИ признаки ХП
Дополнительные признаки (непостоянно встречающиеся):
Кисты ПЖ
Расширение вирсунгового протока
Дуодено-, гастростаз
Все
признаки характерны для осложненного течения ХП
Слайд 52Лабораторно-инструментальная диагностика ХП
установление изменений плотности, конфигурации и размеров ПЖ:
1 тип
– эхосигналы повышенной интенсивности, сливающиеся (однородность железы) – характерен для
редких обострений (до 5 лет длительность ХП), либо короткий период (1-2года) постоянно-рецидивирующего теченияСлайд 53Лабораторно-инструментальная диагностика ХП
2 тип –
эхоструктура представлена
эхосигналами повышенной интенсивности, разбросанными по всей паренхиме или на ограниченных
участках- неоднородность железы.Слайд 54Лабораторно-инструментальная диагностика ХП
3 тип –
эхоструктура представлена
эхосигналами повышенной или средней интенсивности, разбросанными по всей паренхиме -
неоднородность железы.2-3 тип характерны для ХП до 5 лет с редкими обострениями
Слайд 55ЛЕЧЕНИЕ ХП
Стадия обострения
Голод
Холод на эпигастрии
Активная назогастральная аспирация
Сандостатин 100 мкг 3
р/сут – 5 дней (при отсутствии + динамики – увеличение
дозы)Ранитидин 150 мг в/в каждые 8 часов или Фамотидин 20 мг каждые 12 часов или
Лосек 80 мг болюсно, далее 40 мг каждые 12 часов
В стадии токсемии ( в\в полиглюкин 400 мл/сут, гемодез 300 мл/сут, 5% р-р глюкозы 500 мл/сут
Антибиотики широкого спектра деиствия при лихорадке
Слайд 56ЛЕЧЕНИЕ ХП
В/в инфузии антиферментных препаратов (3-7 дней):
Контрикал 20000-100000 ед/сут,
Гордокс не менее 100000 ед 1-2 р/сут
,,Коктейль,,
анальгетический: новокаин 0.25% - 100 мл
+ атропин 0.1% - 2мл
+ контрикал 30000-40000 ед
+ эуфиллин 2,4% - 10 мл,
+ аскорб к-та 5%-6мл
+ вит В6 -2 мл
+ кокарбоксилаза – 10 мг
(1-2 р/сут)
Слайд 57Лечение ХП
В ремиссию
Диета 5п
Ферменты ( панкреатин, креон, мезим - форте
).
Требования к препаратам заместительнои терапии:
высокое содержание липазы;
защита липазы от агрессивного
действия кислоты; маленькие размеры частиц ферментов;
быстрое высвобождение ферментов в верхних отделах тонкой кишки;
отсутствие желчных кислот
Слайд 58
Лечение минеральными водами (Ессентуки 4) по 50-100 мл 5-6 раз
в сутки без газа между приемами пищи.
Физиотерапия (электрофорез новокаина
5-10%; диадинамические токи).
Санаторно-курортное лечение в Железноводске, Ессентуках, Липецке.
С целью улучшения обменных процессов назначают поливитамины, метилурацил.
Лечение сопутствующих заболеваний органов пищеварения и очагов инфекции.
Лечение ХП
Слайд 59ЛЕЧЕНИЕ ХП
Показания к хирургическому лечению:
абсцессы
развитие псевдокисты
сужение или обтурация холедоха
рубцовое сужение
в области фатерова соска
органический дуоденостаз
асцит
плеврит
Слайд 60Диспансеризация ХП
Легкое течение
Наблюдение участковым терапевтом. Контрольное исследование 2 раза в
год с назначением противоредицивного курса
(диета 5П
стол, ферментные препараты – 4-6 недель, спазмолитики или прокинетики в стандартных дозировках)Слайд 61Диспансеризация ХП
Средне-тяжелое или тяжелое течение
Наблюдение у терапевта или гастроэнтеролога (3-4
раза в год). Противорецидивная терапия каждые 2-3 месяца (продолжительность 8-12
недель). Раннее подключение блокаторов протонной помпы, при необходимости антиферментная инфузионная терапияСлайд 62Диспансеризация ХП
При компенсации хронического процесса и отсутствии обострений в течение
5 лет снятие с Д учета.
Санаторно-курортное лечение – система стационар-санаторий-поликлиника.
Слайд 63Опухоли поджелудочной железы Эпидемиология и этиология.
В
США за последние 50 лет заболеваемость раком поджелудочной железы (РПЖ)
возросла более чем в 3 раза и достигает уровня 9,0 на 100 000 населения.Он является третьей по частоте патологией среди злокачественных опухолей желудочно-кишечного тракта (10%). Занимает 4-е место в структуре причин смерти онкологических больных.
В структуре всех заболеваний поджелудочной железы рак составляет около 20%.
Факторами риска возникновения РПЖ :
сахарный диабет,
желчнокаменная болезнь,
хронический панкреатит,
курение,
чрезмерное употребление алкоголя, кофе, мяса и животных жиров,
генетическая предрасположенность.
чаще заболевают лица пожилого возраста, преимущественно мужчины.
Слайд 64Опухоли поджелудочной железы
Классификация
Эпителиальные опухоли:
Доброкачественные (аденома, цистаденома);
Злокачественные (аденокарцинома, плоскоклеточный рак, цистаденокарцинома, ацинарный рак, недифференци-рованный рак).
Опухоли панкреатических островков.
Неэпителиальные опухоли.
Смешанные опухоли.
Неклассифицируемые опухоли.
Гемопоэтические и лимфоидные опухоли.
Метастатические опухоли.
Слайд 66Классификация TNM.
Согласно TNM классификации (1989 г.) поджелудочная железа подразделяется на
следующие анатомические области и части:
Головка поджелудочной железы (Опухоли, расположенные
справа от левой границы верхней мезентериальной вены. Крючковидный отросток является частью головки). Тело поджелудочной железы (Опухоли, расположенные между левой границей верхней мезентериальной вены и левой границей аорты).
Хвост поджелудочной железы (Опухоли, расположенные между левой границей аорты и воротами селезенки).
Вся поджелудочная железа .
Слайд 67Метастазирование.
Пути регионарного метастазирования — лимфатические узлы, расположенные около поджелудочной железы
и подразделяющиеся на:
верхние: кверху от головки и тела;
нижние:
книзу от головки и тела; передние: передние панкреатодуоденальные;
задние: задние панкреатодуоденальные;
селезеночные: в воротах селезенки и около хвоста поджелудочной железы.
Отдаленные метастазы рака поджелудочной железы наиболее часто локализуются в :
печени
парааортальных и надключичных лимфатических узлах слева (метастаз Вирхова).
Слайд 68Клиника.
При аденомах несмотря на значительные размеры опухоли, общее состояние больного
длительное время остается удовлетворительным.
Гормоносекретирующие опухоли, выделяя в большом количестве биологически
активное вещество (гормон), который не поддается физиологическому регулированию, проявляются характерными яркими клиническими синдромами: инсулинома — гипогликемическим синдромом с гиперинсулинемией,
гастринома — синдромом Золлингера—Эллисона,
випома — синдромом Вернера—Моррисона,
карциноид — карциноидным синдромом с гиперсеротонинемией и пр.
Клинические проявления протокового рака поджелудочной железы разнообразны и зависят от локализации и распространенности опухолевого процесса. Патогномоничных симптомов заболевания нет.
Слайд 69Диагностика.
ОАК при РПЖ : анемия, гипербилирубинемия, гипопротеинемия, гипоальбуминемия, гипергликемия, гиперамилаземия,
ускоренное СОЭ, повышение уровня ферментов ( ШФ, гамма-ГТ, АЛТ, ACT,
ЛДГ, трипсина, эластазы).Сахарный диабет в 33—50% случаев проявляется за 1-5 лет до установления диагноза.
Информативны для диагностики раннего РПЖ являются панкреозимин-секретиновый тест, определение в крови и моче панкреатических ферментов (амилазы, трипсина, эластазы-1), тест на толерантность к глюкозе, определение в крови панкреатического онкофетального и раково-эмбрионального антигенов.
Как маркеры РПЖ оценивают антигены (РЭА, АФП, ПОА-панкреатического онкофетального антигена) и гормоны (инсулина, глюкагона, гастрина, кальцитонина и др.).
наиболее информативный тест в дифференциальной диагностике РПЖ - карбогидратныи антиген (СА-19-9)