Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Хвороби крові і вагітність
Содержание
- 1. Хвороби крові і вагітність
- 2. АнеміїАнемія – патологічний стан, що характеризується зменшенням кількості еритроцитів та/або вмісту гемоглобіну в одиниці об’єму крові.
- 3. Класифікація 1. За етіологією (ВООЗ, 1992)Анемії, пов’язані
- 4. Апластичні анемії:Набута чиста червоноклітинна аплазія (еритробластопенія) (D60)Інші
- 5. 2. За ступенем тяжкості* (ВООЗ, 1991)
- 6. Переважна більшість випадків анемії у вагітних –
- 7. Залізодефіцитна анемія (ЗДА) 1. Тактика попередження та
- 8. 3. Чинники ризику. 3.1. Недостатнє або неповноцінне
- 9. Клінічні прояви. 4.1. Ознаки анемічної гіпоксії
- 10. Діагностика5.1. Для призначення адекватного лікування з’ясовують генез
- 11. 5.4. Залежно від можливостей лабораторії закладу охорони
- 12. Рекомендації щодо харчування. 6.1. Основним джерелом заліза
- 13. Лікування 7.1. Основою лікування ЗДА є призначення
- 14. 7.3.5. Лікувальна добова доза заліза елементарного при
- 15. 7.3.8. Протипоказання до прийому препаратів заліза
- 16. 7.3.10. При проведенні феротерапії, особливо парентеральними препаратами,
- 17. 7.4. У випадках резистентної до монотерапії залізом
- 18. Тактика ведення вагітності та пологівЗДА не впливає на тактику ведення вагітності та пологів.
- 19. Прикінцеві положенняПомірне зниження концентрації гемоглобіну асоціюється з
- 20. Анемія легкого та середнього ступеню зазвичай не
- 21. Фолієводефіцитна анемія1. Преконцепційна підготовка.1.1.Пповноцінне харчування з достатнім
- 22. Профілактика3.1. Додатковий прийом фолієвої кислоти по 0,4
- 23. 4. Діагностика.4.1. Виявлення макроцитів,
- 24. Прикінцеві положення Потреба у фолієвій кислоті від
- 25. Інші види анемій В12-дефіцитна анемія
- 26. 2. Діагностика базується на визначенні вмісту вітаміну
- 27. Таласемія1. Спадково обумовлена (автосомно-рецисивний тип) кількісна недостатність
- 28. 4. Якщо α-таласемія супроводжується спленомегалією, розродження проводять
- 29. Гемолітичні анемії1. 3умовлені посиленим руйнуванням еритроцитів, яке
- 30. Апластична анемія1. Трапляється у вагітних достатньо рідко,
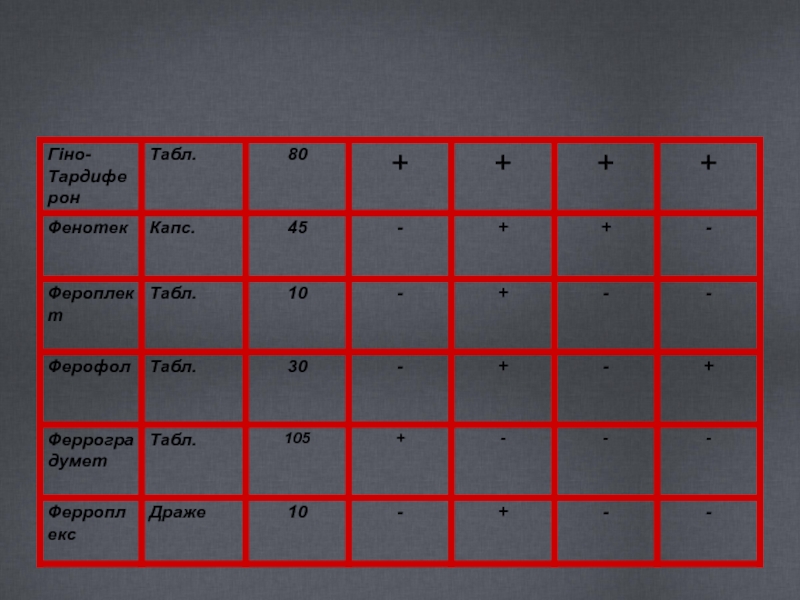
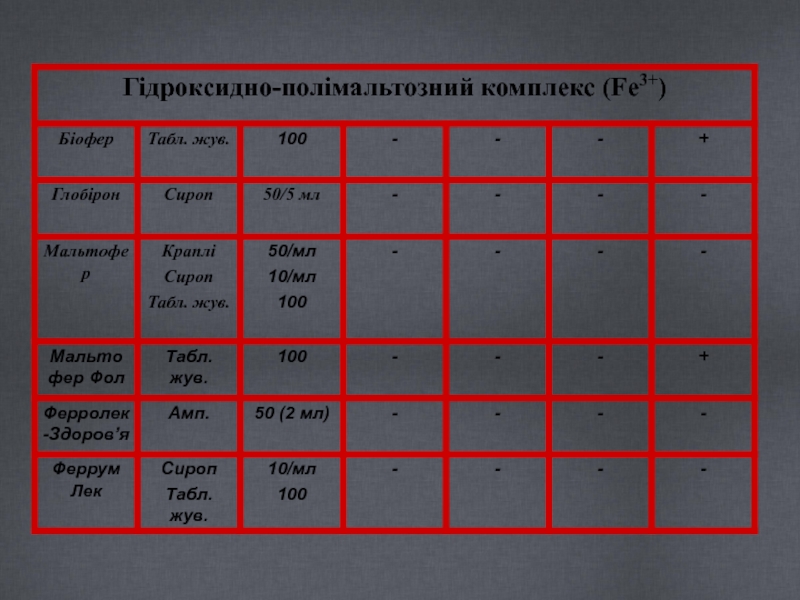
- 31. Препарати заліза Для перорального застосування
- 32. Слайд 32
- 33. Слайд 33
- 34. Слайд 34
- 35. Слайд 35
- 36. Слайд 36
- 37. Для парентерального застосування
- 38. Дякуємо за увагу
- 39. Скачать презентанцию
АнеміїАнемія – патологічний стан, що характеризується зменшенням кількості еритроцитів та/або вмісту гемоглобіну в одиниці об’єму крові.
Слайды и текст этой презентации
Слайд 2Анемії
Анемія – патологічний стан, що характеризується зменшенням кількості еритроцитів та/або
вмісту гемоглобіну в одиниці об’єму крові.
Слайд 3Класифікація
1. За етіологією (ВООЗ, 1992)
Анемії, пов’язані з харчуванням:
-Залізодефіцитна (D50)
-В12-дефіцитна (D51)-Фолієводефіцитна (D52)
-Інші, пов’язані з харчуванням (D53)
Гемолітичні анемії:
-Внаслідок ферментних порушень (D55)
-Таласемія (D56)
-Серпоподібні порушення (D57)
-Інші спадкові гемолітичні анемії (D58)
-Набута гемолітична анемія (D59)
Слайд 4Апластичні анемії:
Набута чиста червоноклітинна аплазія (еритробластопенія) (D60)
Інші апластичні анемії (D61)
Гостра
постгеморагічна анемія (D62)
Анемії при хронічних хворобах (D63)
новоутвореннях (D63.0)
інших хронічних хворобах
(D63.8)Інші анемії (D64)
Слайд 6Переважна більшість випадків анемії у вагітних – це залізодефіцитна анемія
(90%), половина з них має поєднаний залізо- і фолієводефіцитний генез.
Решта видів анемії зустрічається у вагітних відносно рідко.Слайд 7Залізодефіцитна анемія (ЗДА)
1. Тактика попередження та лікування ЗДА –
див. алгоритм.
2. Преконцепційна підготовка.
2.1. Повноцінне харчування з достатнім вмістом м’ясних
продуктів, свіжих овочів та фруктів.2.2. Виявлення та лікування хвороб, що спричиняють ЗДА.
2.3. Виявлення та, за можливості, усунення чинників ризику ЗДА.
2.4. Призначення препарату заліза у разі ЗДА або прихованого залізодефіциту, досягнення задовільної забезпеченості організму жінки залізом до настання вагітності.
Слайд 83. Чинники ризику.
3.1. Недостатнє або неповноцінне харчування.
3.2. Гіперполіменорея.
3.3.
Інтервал після попередніх пологів менше 2 років.
3.4. Багатоплідна вагітність.
3.5. Четверо
чи більше пологів у минулому.3.6. Кровотечі під час вагітності (маткові, носові, з травного тракту, гематурія тощо), геморагічні діатези.
3.7. Хвороби з порушенням всмоктування заліза (стан після гастректомії або субтотальної резекції шлунка, стан після резекції значної частини тонкого кишечнику, синдром мальабсорбції, хронічний ентерит, амілоїдоз кишечнику), постійний прийом антацидних препаратів.
3.8. Хвороби з перерозподілом заліза (системні захворювання сполучної тканини, гнійно-септичні стани, хронічні інфекції, туберкульоз, злоякісні пухлини).
3.9. Паразитарні та глистяні інвазії.
Слайд 9Клінічні прояви.
4.1. Ознаки анемічної гіпоксії (власне анемічний синдром):
- блідість
шкіри та слизових оболонок;
- тахікардія;
- скарги на загальну слабкість, запаморочення,
болі у ділянці серця тощо;- задишка при фізичних навантаженнях.
4.2. Ознаки дефіциту заліза (сидеропенічний синдром):
- втомлюваність;
- погіршення пам’яті;
- спотворення смаку;
- випадіння, ламкість волосся;
- ламкість нігтів;
- “заїди”;
- блакитні склери (зрідка, за тяжкої анемії);
- сухість шкіри;
- гіпо- чи антацидність.
Слайд 10Діагностика
5.1. Для призначення адекватного лікування з’ясовують генез анемії.
5.2. Зниження концентрації
гемоглобіну не є доказом залізодефіциту, тому проводять додаткове обстеження.
5.3. Лабораторні
ознаки залізодефіциту:- мікроцитоз еритроцитів (зазвичай у поєднанні з анізо- та пойкілоцитозом);
- гіпохромія еритроцитів (колірний показник <0,86);
- зниження середнього вмісту гемоглобіну в еритроциті (<27 пг);
- зниження середньої концентрації гемоглобіну в еритроциті (<33%);
- зниження середнього об’єму еритроцитів (<80 мкм3);
- зниження сироваткового заліза (<12,5 мкмоль/л);
- зменшення концентрації феритину сироватки (<13 мкг/л);
- підвищення загальної залізозв’язувальної здатності сироватки (>85 мкмоль/л);
- зниження насичення трансферину залізом (<15%);
- підвищення вмісту протопорфіринів у еритроцитах (<90 мкмоль/л).
Слайд 115.4. Залежно від можливостей лабораторії закладу охорони здоров’я, в якому
спостерігається вагітна, додаткове обстеження для виявлення залізодефіциту може включити від
двох до десяти з вищеперелічених тестів. Обов’язковими є визначення колірного показника та виявлення мікроцитозу у мазку крові (найпростіші та найдоступніші методи). Бажано також визначати концентрацію сироваткового залізаСлайд 12Рекомендації щодо харчування.
6.1. Основним джерелом заліза для вагітної жінки є
м’ясо.
6.2. З метою поліпшення всмоктування заліза до раціону харчування корисно
включати фрукти, ягоди, зелені овочі, соки та морси, мед (темні сорти).6.3. Вживання м’яса та продуктів, які сприяють найповнішому всмоктуванню заліза з нього, слід розділити за часом з чаєм, кавою, консервованими продуктами, зерновими, молоком та молочними продуктами, які містять сполуки, що пригнічують абсорбцію заліза.
6.4. У разі наявності анемії рекомендовані відвари або настої плодів шипшини, бузини, чорної смородини, листя суниці, череди, кропиви.
Слайд 13Лікування
7.1. Основою лікування ЗДА є призначення препаратів заліза.
7.2. Показання
до призначення препаратів заліза під час вагітності (С) – середній,
тяжкий та дуже тяжкий ступені анемії.7.3. Принципи феротерапії.
7.3.1. Усунути, за можливості, причину залізодефіциту (кровотечі шлункові, кишкові, носові, з пологових шляхів, гематурію, порушення згортувальної системи крові тощо).
7.3.2. Препарати заліза (див. додаток), незалежно від ступеня тяжкості анемії, призначати per os. Виключення складають лише випадки, коли внутрішнє вживання залізомістких препаратів є протипоказаним (див. нижче п. 7.3.8).
7.3.3. Пероральні препарати заліза поділяються на іонні та неіонні. Серед іонних препаратів перевагу слід віддавати тим, що містять двовалентне залізо, біодоступність якого значно вища, ніж тривалентного.
7.3.4. Серед сполук двовалентного заліза найкраще всмоктуються (у порядку зменшення): сульфат, глюконат, хлорид, фумарат.
Слайд 147.3.5. Лікувальна добова доза заліза елементарного при пероральному застосуванні має
складати 2 мг/кг маси тіла (у середньому 100-200 мг/доб).
7.3.6. Застосовувати
препарати з високим вмістом заліза (1-2 таблетки відповідають добовій потребі) і сповільненим його вивільненням (ретардні форми, slow release), що дозволяє стабільніше підтримувати достатню концентрацію заліза сироватки та зменшити кількість гастроінтестинальних побічних ефектів (А).7.3.7. Доцільно застосовувати комбіновані препарати, додаткові компоненти яких:
- перешкоджають окисленню двовалентного заліза у тривалентне (аскорбінова, янтарна, щавлева кислоти);
- сприяють всмоктуванню заліза в кишечнику (амінокислоти, поліпептиди, фруктоза);
- попереджують подразнювальну дію іонів заліза на слизову оболонку травного тракту (мукопротеоза);
- зменшують прооксидантну дію двовалентного заліза в організмі (аскорбінова кислота, інші антиоксиданти);
- підтримують щіткову кайму слизової оболонки тонкого кишечнику в активному стані (фолієва кислота).
Слайд 15 7.3.8. Протипоказання до прийому препаратів заліза per os:
- непереносність
заліза (постійна нудота, блювання, діарея);
- стан після резекції тонкого кишечнику;
-
ентерит;- синдром мальабсорбції;
- загострення виразкової хвороби, неспецифічного виразкового коліту або хвороби Крона.
7.3.9. За наявності протипоказань до прийому заліза per or призначають парентеральні препарати (В), які містять тривалентне залізо. У разі парентерального застосування добова доза заліза елементарного не повинна перевищувати 100 мг.
Слайд 167.3.10. При проведенні феротерапії, особливо парентеральними препаратами, слід ретельно стежити
за можливими побічними ефектами залізомістких засобів.
Побічні ефекти пероральних препаратів заліза:
-нудота;-біль в епігастральній ділянці;
-діарея;
-закріп;
-нетяжкі алергічні реакції (шкірні висипи тощо).
Побічні дії парентеральних препаратів заліза:
-артеріальна гіпотензія;
-артралгія;
-збільшення лімфатичних вузлів;
-лихоманка;
-головний біль;
-запаморочення;
-інфільтрати на місці ін’єкцій;
-анафілактоїдні реакції, анафілактичний шок.
Слайд 177.4. У випадках резистентної до монотерапії залізом ЗДА додатково призначають
людський рекомбінантний еритропоетин (В).
7.5. Якщо у пізньому терміні вагітності (≥37
тижнів) має місце тяжка симптомна анемія розглядається питання щодо трансфузії еритроцитарної маси або відмитих еритроцитів.Слайд 18Тактика ведення вагітності та пологів
ЗДА не впливає на тактику ведення
вагітності та пологів.
Слайд 19Прикінцеві положення
Помірне зниження концентрації гемоглобіну асоціюється з кращими наслідками пологів
для плода у порівнянні з нормальним рівнем гемоглобіну (≥110 г/л)
(А).Додаткове призначення заліза вагітним жінкам веде до підвищенні рівня феритину та сироваткового заліза, зниження частоти анемії у пізні терміни вагітності, але не впливає на перебіг вагітності та пологів, стан плода і новонародженого (не змінюється частота прееклампсії, кровотеч під час вагітності та після пологів, передчасних пологів, інфекційно-запальних ускладнень у матері; не змінюються частота народження дітей з низькою масою, мертвонароджень, неонатальної захворюваності й смертності) (А).
На сьогодні не доведено шкідливість рутинного додаткового прийому заліза вагітними, які мають повноцінне харчування, проте відсутність істотної користі є безсумнівною (А).
Слайд 20Анемія легкого та середнього ступеню зазвичай не спричиняє погіршення стану
вагітної, а підвищення концентрації гемоглобіну в результаті прийому заліза не
веде до суб’єктивного поліпшення самопочуття.Тяжка анемія (Hb<70 г/л) дуже негативно впливає на стан матері та плода, призводить до порушення функцій нервової, серцево-судинної, імунної та інших систем організму, збільшення частоти передчасних пологів, післяродових інфекційно-запальних захворювань, затримки росту плода, асфіксії новонароджених та родової травми, а тому потребує лікування.
Підкреслюється, що саме лише зниження концентрації гемоглобіну нижче нормального рівня (<110 г/л) не може вважатися доказом дефіциту заліза в організмі вагітної і бути підставою для призначення лікування. З’ясування наявності залізодефіциту вимагає додаткового обстеження (сироваткове залізо, залізозв’язувальна здатність сироватки, вміст феритину, мікроцити у мазку крові тощо – див. п. 5.3).
Слайд 21Фолієводефіцитна анемія
1. Преконцепційна підготовка.
1.1.Пповноцінне харчування з достатнім вмістом зелених овочів.
1.2.
Призначення жінці, що планує вагітність, фолієву кислоту 0,4 мг/добу у
другій половині кожного менструального циклу.2. Чинники ризику.
2.1. Гемоліз будь-якого генезу.
2.2. Багатопліддя.
2.3. Постійний прийом протисудомних препаратів.
2.4. Стан після резекції значної частини тонкого кишечнику.
Слайд 22Профілактика
3.1. Додатковий прийом фолієвої кислоти по 0,4 мг/добу показаний усім
вагітним, починаючи з самих ранніх термінів (А).
3.2. Вживання достатньої кількості
фруктів та овочів, багатих на фолієву кислоту (шпинат, спаржа, салат, брокколі, капуста, картопля, помаранчі, диня тощо) у сирому вигляді (оскільки під час термічної обробки більша частина фолатів втрачається).3.3. Прийом великої дози фолієвої кислоти (3-5 мг/добу), упродовж усієї вагітності якщо жінка постійно приймає антиконвульсанти або інші антифолієві засоби (сульфасалазин, тріамтерен, зидовудин, ін.).
Слайд 23 4. Діагностика.
4.1. Виявлення макроцитів, анізо- та пойкілоцитозу
у мазку крові.
4.2. Встановлення дефіциту фолієвої кислоти в еритроцитах.
5. Лікування.
Призначення
фолієвої кислоти 1-5 мг/добу.Слайд 24Прикінцеві положення
Потреба у фолієвій кислоті від самого початку вагітності
зростає у 2,5-3 рази і сягає 0,6-0,8 мг/добу.
Додатковий прийом фолієвої
кислоти під час вагітності зменшує частоту дефіциту фолатів та анемії, але не впливає на перебіг вагітності, родів, стан плода і новонароджених (А).Додатковий прийом фолієвої кислоти жінками у преконцепційному періоді та у І триместрі вагітності веде до зниження частоти вроджених вад розвитку ЦНС у 3,5 рази у порівнянні з загальнопопуляційною (А). Прийом фолієвої кислоти, розпочатий після 7 тижнів вагітності не впливає на частоту дефектів невральної трубки (А).
Слайд 25
Інші види анемій
В12-дефіцитна анемія
1. Причина – недостатність синтезу внутрішнього фактору
Касла, необхідного для всмоктування вітаміну В12 (це спостерігається після резекції
або видалення шлунку, при автоімунному гастриті); порушенням процесів всмоктування у клубовій кишці (неспецифічний виразковий коліт, хвороба Крона, гельмінтози, стан після резекції клубової кишки); недостатнім вмістом вітаміну В12 у їжі (відмова від тваринних продуктів). В12-дефіцитна анемія є макроцитарною, гіперхромною і супроводжується неврологічною симптоматикою.Слайд 262. Діагностика базується на визначенні вмісту вітаміну В12 (знижується до
50 пг/мл і нижче) за наявності в крові гіперхромних макроцитів.
3.
Лікування. Призначають ціанокобаламін 1000 мкг внутрішньом’язово 1 раз на тиждень упродовж 5-6 тижнів.Слайд 27Таласемія
1. Спадково обумовлена (автосомно-рецисивний тип) кількісна недостатність синтезу α- або
β-ланцюга молекули гемоглобіну. В Україні зустрічається надзвичайно рідко.
2. У разі
легкої форми α-таласемії вагітність перебігає без ускладнень, лікування не проводять. Тяжкі форми вимагають призначення препаратів заліза per os, нерідко трансфузії еритроцитарної маси.3. Особлива форма α-таласемії, що розвивається за умови мутації усіх чотирьох α-глобінових генів, майже завжди призводить до водянки плода і зрештою до його внутрішньоматкової загибелі. Ця форма також асоціюється з частим розвитком прееклампсії.
Слайд 284. Якщо α-таласемія супроводжується спленомегалією, розродження проводять шляхом кесаревого розтину,
в усіх інших випадках – через природні родові шляхи.
5. Легкі
форми β-таласемії зазвичай не перешкоджають виношуванню вагітності. Остання перебігає без ускладнень. Лікування передбачає призначення фолієвої кислоти, інколи виникає необхідність у трансфузії еритроцитарної маси. Хворі з тяжкою β-таласемією не доживають до дітородного віку.Слайд 29Гемолітичні анемії
1. 3умовлені посиленим руйнуванням еритроцитів, яке не компенсується активацією
еритропоезу. До них відносяться серпоподібноклітинна анемія, що є проявом спадково
обумовленої структурної аномалії β-ланцюга молекули гемоглобіну; спадковий мікросфероцитоз – аномалія структурного білка мембран еритроцитів - спектрину; анемії, обумовлені вродженими ферментативними порушеннями, найчастіше недостатністю глюкозо-6-фосфатдегідрогенази еритроцитів.2. Вагітні з гемолітичними анеміями в усіх випадках потребують кваліфікованого ведення спеціалістом гематологом. Рішення щодо можливості виношування вагітності, характеру лікування, терміну і способу розродження вирішує гематолог.
3. Призначення препаратів заліза протипоказане.
Слайд 30Апластична анемія
1. Трапляється у вагітних достатньо рідко, причина у більшості
випадків залишається невідомою.
2. Діагноз встановлюють на підставі морфологічного дослідження пунктату
кісткового мозку.3. Вагітність протипоказана і підлягає перериванню як у ранньому, так і у пізньому терміні. У разі розвитку або виявлення апластичної анемії після 22 тижнів вагітності показане дострокове розродження.
4. Хворі складають групу високого ризику щодо геморагічних та септичних ускладнень. Високою є материнська смертність, дуже часті випадки антенатальної загибелі плода.