Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Л-2. Задача 1. АНАМНЕЗ Ж. 25 лет, менеджер, без вредных привычек, с анамнезом
Содержание
- 1. Л-2. Задача 1. АНАМНЕЗ Ж. 25 лет, менеджер, без вредных привычек, с анамнезом
- 2. ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕSpO2 95%. Т 36,4ºС. ЧД 18/мин.
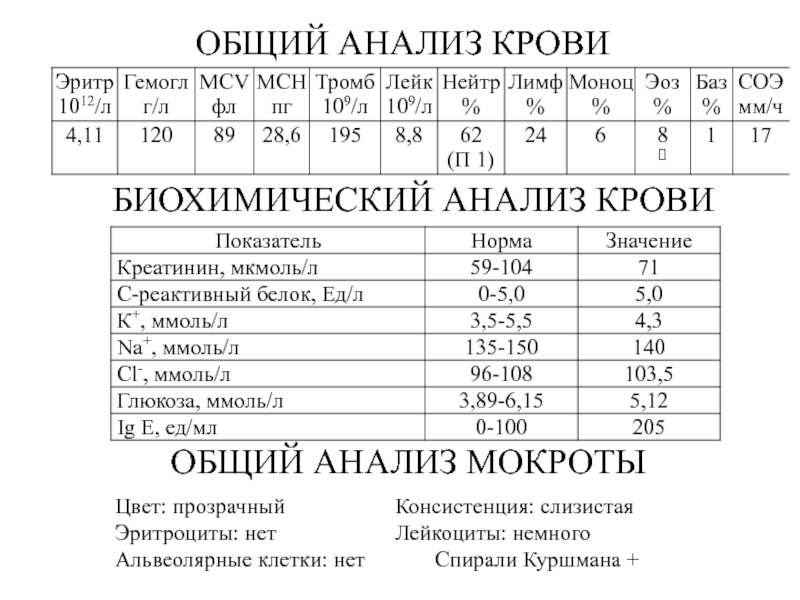
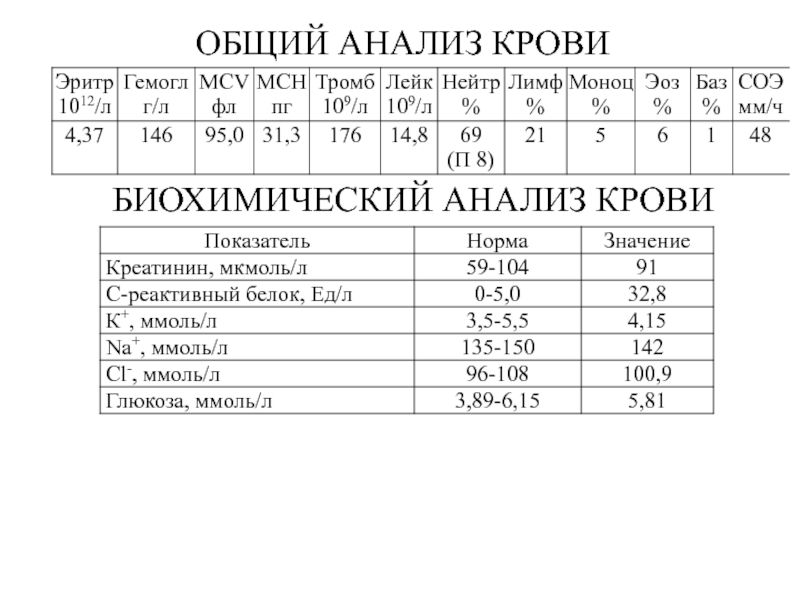
- 3. ОБЩИЙ АНАЛИЗ КРОВИОБЩИЙ АНАЛИЗ МОКРОТЫБИОХИМИЧЕСКИЙ АНАЛИЗ КРОВИЦвет: прозрачный Консистенция: слизистаяЭритроциты: нет Лейкоциты: немногоАльвеолярные клетки: нет Спирали Куршмана +
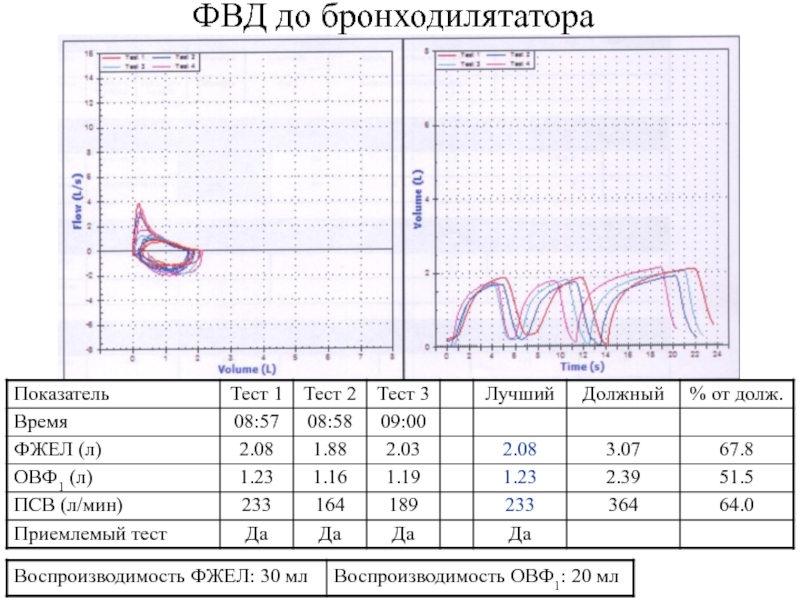
- 4. ФВД до бронходилятатора
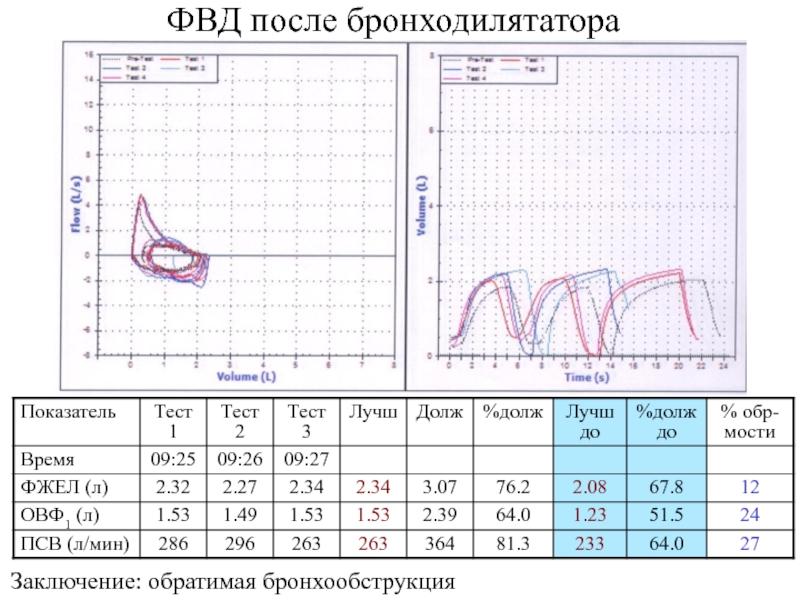
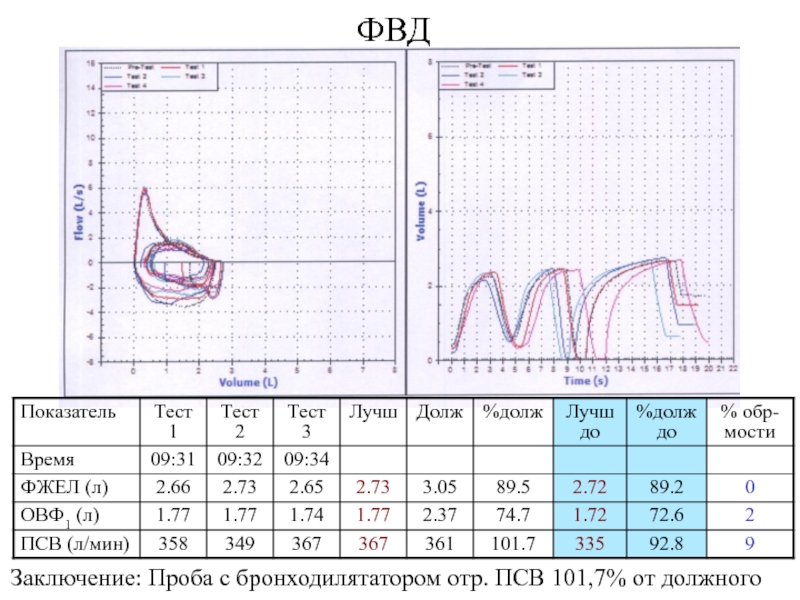
- 5. Заключение: обратимая бронхообструкцияФВД после бронходилятатора
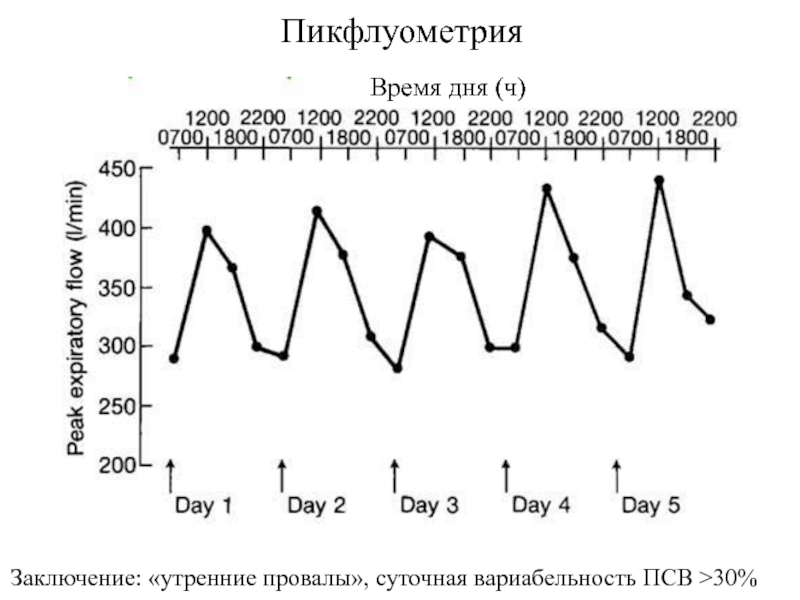
- 6. ПикфлуометрияЗаключение: «утренние провалы», суточная вариабельность ПСВ >30%Время дня (ч)
- 7. ВОПРОСЫДиагнозНазовите характеристики, использующиеся для определения уровня контроляМетоды подтверждения вариабельности ФВДЛечение
- 8. ОТВЕТЫБронхиальная астма атопическая, средней тяжести персистирующая форма,
- 9. Л-2. Задача 2. АНАМНЕЗМ., 43 года, инженер.
- 10. ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕSpO2 95%. Т 36,4ºС. ЧД 14/мин.
- 11. ФВДЗаключение: Проба с бронходилятатором отр. ПСВ 101,7% от должного
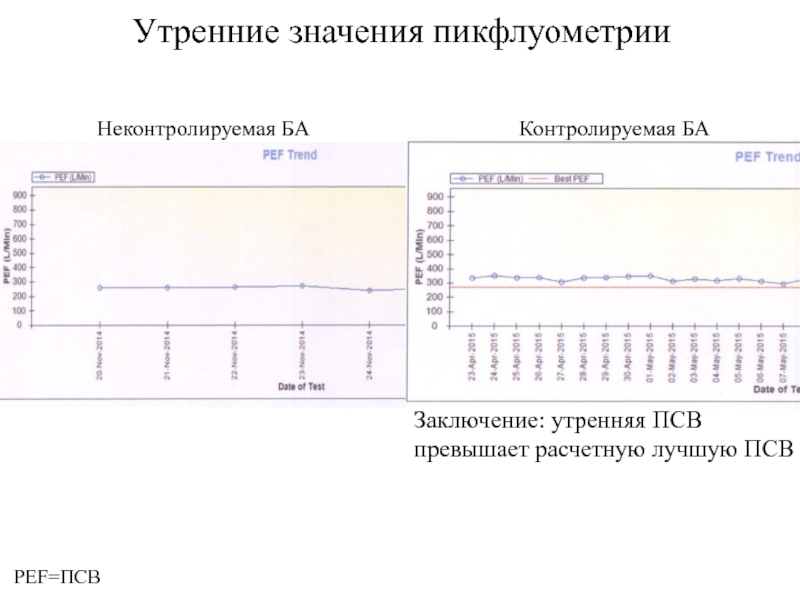
- 12. Утренние значения пикфлуометрииЗаключение: утренняя ПСВ превышает расчетную лучшую ПСВ Неконтролируемая БАКонтролируемая БАPEF=ПСВ
- 13. ВОПРОСЫДиагнозМожно ли отменить лечение
- 14. ОТВЕТЫБронхиальная астма смешанного генеза, легкая интермиттирующая форма,
- 15. Л-2. Задача 3. АНАМНЕЗЖ., 64 года, учитель.
- 16. ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕSpO2 94%. Т 37,4ºС. ИМТ 32
- 17. ОБЩИЙ АНАЛИЗ КРОВИБИОХИМИЧЕСКИЙ АНАЛИЗ КРОВИ
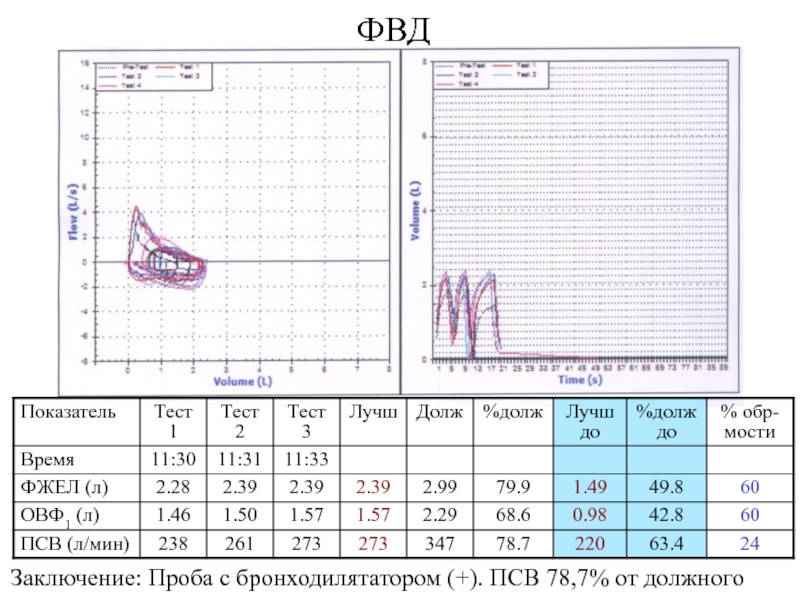
- 18. ФВДЗаключение: Проба с бронходилятатором (+). ПСВ 78,7% от должного
- 19. ПикфлуометрияЗаключение: снижение ПСВ ниже расчетной лучшей ПСВ
- 20. ВОПРОСЫДиагнозФакторы риска обострения БА, имеющиеся у пациентки
- 21. ОТВЕТЫБронхиальная астма смешанного генеза, неконтролируемое течение, средне-тяжелое
- 22. Л-2. Задача 4. АНАМНЕЗМ. 65 лет, санитар,
- 23. ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕSpO2 96%. Т 37,0ºС. ЧД 19/мин.
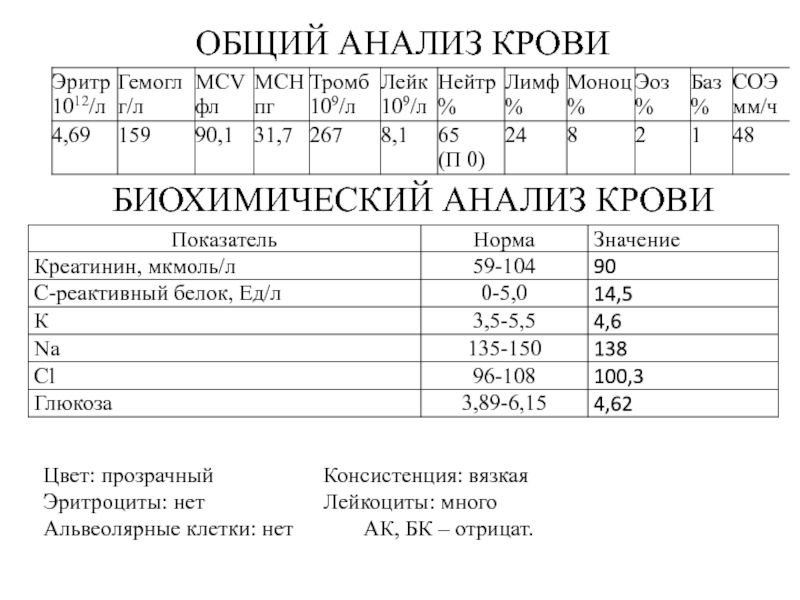
- 24. ОБЩИЙ АНАЛИЗ КРОВИБИОХИМИЧЕСКИЙ АНАЛИЗ КРОВИЦвет: прозрачный Консистенция: вязкаяЭритроциты: нет Лейкоциты: многоАльвеолярные клетки: нет АК, БК – отрицат.
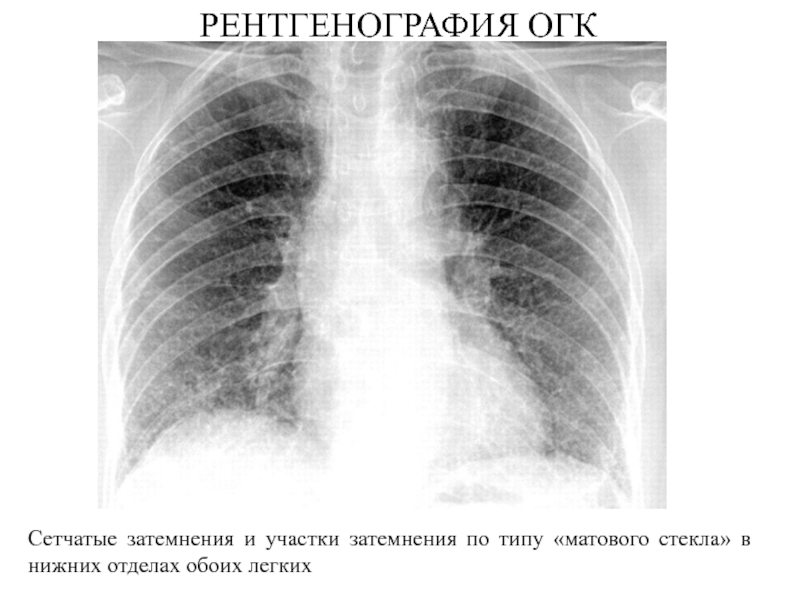
- 25. РЕНТГЕНОГРАФИЯ ОГКСетчатые затемнения и участки затемнения по типу «матового стекла» в нижних отделах обоих легких
- 26. КТ легкихСетчатые затемнения, симптом «медовых сот» преимущественно субплевральной локализации
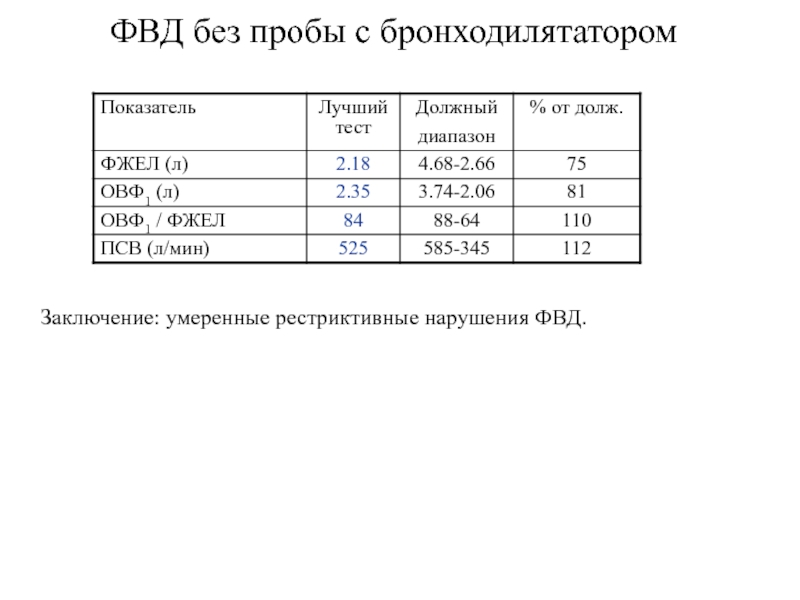
- 27. ФВД без пробы с бронходилятаторомЗаключение: умеренные рестриктивные нарушения ФВД.
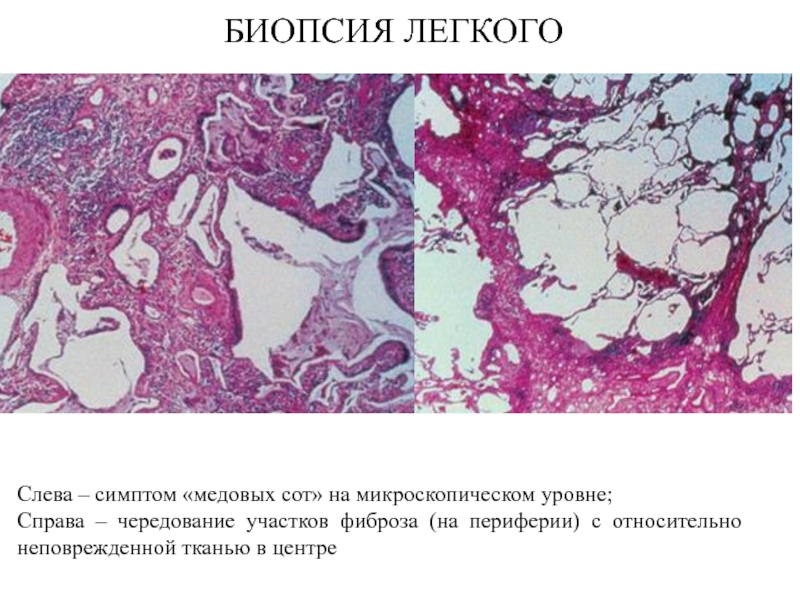
- 28. БИОПСИЯ ЛЕГКОГОСлева – симптом «медовых сот» на
- 29. ВОПРОСЫДиагнозГруппы препаратов для лечения
- 30. ОТВЕТЫИдиопатический фиброзирующий альвеолит (идиопатический легочный фиброз). а)
- 31. Скачать презентанцию
ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕSpO2 95%. Т 36,4ºС. ЧД 18/мин. Грудная клетка обычной формы. Пальпация и перкуссия грудной клетки – вариант нормы, аускультативно – дыхание жесткое, выдох удлинен, выслушиваются сухие свистящие хрипы в умеренном
Слайды и текст этой презентации
Слайд 2ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
SpO2 95%. Т 36,4ºС. ЧД 18/мин. Грудная клетка обычной
формы. Пальпация и перкуссия грудной клетки – вариант нормы, аускультативно
– дыхание жесткое, выдох удлинен, выслушиваются сухие свистящие хрипы в умеренном количестве в нижних и средних отделах обоих легких.Пульс ритмичный, 80 уд/мин., АД 122/76 мм рт. ст.
Слайд 3ОБЩИЙ АНАЛИЗ КРОВИ
ОБЩИЙ АНАЛИЗ МОКРОТЫ
БИОХИМИЧЕСКИЙ АНАЛИЗ КРОВИ
Цвет: прозрачный Консистенция: слизистая
Эритроциты: нет Лейкоциты:
немного
Альвеолярные клетки: нет Спирали Куршмана +
Слайд 7ВОПРОСЫ
Диагноз
Назовите характеристики, использующиеся для определения уровня контроля
Методы подтверждения вариабельности ФВД
Лечение
Слайд 8ОТВЕТЫ
Бронхиальная астма атопическая, средней тяжести персистирующая форма, неконтролируемое течение, вне
обострения.
Дневные симптомы, ночные симптомы, ограничение физической активности, потребность в короткодействующих
бронходилятаторах, функция легких (ФВД, ПФМ), наличие обостренияПроба с бронходилятатором, провокационная проба с гистамином, пикфлуометрия 2 раза в день в течение 2 недель.
Ступень терапии 3: низкодозовый ИГКС + β-агонист длительного действия (например, СЕРЕТИД (50 мкг флутиказона и 25 мкг салметерола) 2 инг.× 2 р/день)
Слайд 9Л-2. Задача 2. АНАМНЕЗ
М., 43 года, инженер. Не курит. Аллергические
реакции на пенициллин, аспирин, домашнюю пыль. Отец умер от приступа
удушья.С 20-летнего возраста приступы затруднения дыхания, периодический кашель при контакте с домашней пылью и в ночное время, на фоне ОРВИ отмечает кашель с трудно отделяемой мокротой и свистящее дыхание, а иногда и без явных признаков респираторной инфекции.
В течение 4 мес. получает симбикорт 1 инг. × 2 р/день. Сальбутомолом 2 инг. на прием пользуется 1 раз в 2 недели. Дневных и ночных симптомом не отмечает
Слайд 10ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
SpO2 95%. Т 36,4ºС. ЧД 14/мин. Грудная клетка обычной
формы. Пальпация и перкуссия грудной клетки – вариант нормы, аускультативно
– дыхание с жестким оттенком, выслушиваются единичные сухие свистящие и жужжащие хрипы в обоих легких.Пульс ритмичный, 72 уд/мин., АД 126/72 мм рт. ст.
Слайд 12Утренние значения пикфлуометрии
Заключение: утренняя ПСВ
превышает расчетную лучшую ПСВ
Неконтролируемая
БА
Контролируемая БА
PEF=ПСВ
Слайд 14ОТВЕТЫ
Бронхиальная астма смешанного генеза, легкая интермиттирующая форма, контролируемое течение, вне
обострения.
Нет. Необходимо перейти на ступень лечения 2
Слайд 15Л-2. Задача 3. АНАМНЕЗ
Ж., 64 года, учитель. В течение 35
лет страдает БА смешанного генеза, получает пульмикорт 2 инг. (400
мкг) × 2 р/день, на фоне которого не отмечала дневных и ночных симптомом. Сальбутомолом пользуется не более 2 раз в неделю. Четыре дня назад на фоне ринорреи и повышения Т до 38,5ºС, стала отмечать затруденное дыхание при обычных физических нагрузках и в утренние часы, появление свистящего дыхания. Увеличила прием сальбутамола до 20 инг. в день без значимого эффекта.Аллергические реакции на шерсть кошек, растительную пыльцу, рыбу. Десять лет назад в связи с обострением БА была госпитализирована в ОРИТ.
Слайд 16ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
SpO2 94%. Т 37,4ºС. ИМТ 32 кг/м2. ЧД 26/мин.
Грудная клетка обычной формы. Пальпация и перкуссия грудной клетки –
вариант нормы, аускультативно – дыхание жесткое, выдох удлинен, выслушиваются в большом количестве сухие свистящие хрипы в обоих легких легком.Пульс ритмичный, 102 уд/мин., АД 142/76 мм рт. ст.
Слайд 21ОТВЕТЫ
Бронхиальная астма смешанного генеза, неконтролируемое течение, средне-тяжелое обострение обострения.
ФР: пищевая
аллергия, госпитализация в ОРИТ в анамнезе, ожирение
Слайд 22Л-2. Задача 4. АНАМНЕЗ
М. 65 лет, санитар, обратился в поликлинику
с жалобами на сухой малопродуктивный кашель в течение длительного времени,
одышку при подъеме на второй этаж.В анамнезе курение с 16 до 50 лет по 2 пачки в сут.
Пять лет назад говорили о наличии хронического бронхита, однако, принимаемые ингаляторы (беклазон, пульмикорт, будесонид, вентолин, ипратропия бромид [спирива], беродуал) эффекта не приносили.
Отмечает снижение массы тела на 2 кг за последний год.
Слайд 23ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
SpO2 96%. Т 37,0ºС. ЧД 19/мин.
Дистальные фаланги пальцев
рук в виде барабанных палочек.
Грудная клетка бочкообразной формы, перкуторынй
звук легочный, при аускультации – жесткое дыхание, крепитация на выдохе в нижних отделах с обеих сторон. Пульс ритмичный 76 уд/мин., акцент II тона на легочной артерии. АД 136/76 мм рт. ст.