Слайд 2Список сотрудников кафедры пропедевтики внутренних болезней
1. Николай Константинович Вознесенский –
заведующий кафедрой д.м.н. профессор
2. Асия Яковлевна Чепурных - к.м.н. доцент, заместитель
заведующего кафедрой по учебно-методической и воспитательной работе
3. Евгения Валерьевна Слобожанинова – к.м.н. ассистент
4. Пояркова Елена Владимировна к.м.н. доцент
5. Елена Алексеевна Мухачева - к.м.н. доцент
6. Елена Александровна Савиных – к.м.н. ассистент
7. Рушанья Агзамовна Шамсутдинова - ассистент
8. Коновалова Надежда Валентиновна - ассистент 9. Ануфриева Елена Николаевна - к.м.н. ассистент
10. Ковалевич Анна Владимировна - ассистент
Галина Васильевна Ивановская – ст. лаб.
Слайд 3ТРЕБОВАНИЯ ЦИКЛА:
ДИСЦИПЛИНА
ОСВОЕНИЕ ПРАКТИЧЕСКИХ НАВЫКОВ
СТУДЕНТУ - «МАЛО ЗНАТЬ О СУЩЕСТВОВАНИИ МЕТОДА
– НАДО УМЕТЬ ЕГО ПРИМЕНЯТЬ У ПОСТЕЛИ БОЛЬНОГО.
ОСНОВА ОСВОЕНИЯ
МЕТОДА – ПРАКТИКА»
ОВЛАДЕНИЕ ТЕОРЕТИЧЕСКИМИ ЗНАНИЯМИ: «ОТ БОЛЬНОГО – К КНИГЕ, ОТ КНИГИ – К БОЛЬНОМУ»
Оснащение, необходимое для клинического обследования больного: бумага и ручка, сантиметровая лента, секундомер, термометр (у медицинской сестры на посту)
тонометр, стетофонондоскоп, шпатель
Слайд 5ПРАВИЛА ПОВЕДЕНИЯ СТУДЕНТОВ В КЛИНИКЕ
Слайд 7ПРОПЕДЕВТИКА ВНУТРЕННИХ БОЛЕЗНЕЙ-
ОСНОВЫ ДИАГНОСТИКИ ВНУТРЕННИХ БОЛЕЗНЕЙ-
СЕМИОТИКИ И СИНДРОМОЛОГИЯ
ВНУТРЕННИХ
БОЛЕЗНЕЙ
Слайд 9Три основные составляющие
пропедевтики внутренних болезней:
Слайд 18История болезни
Составные части и назначение истории болезни
Традиционно история болезни
состоит из нескольких частей, каждая из которых имеет свое назначение.
Вместе они систематизируют сбор информации о больном и собственно историю болезни
Слайд 19История болезни является медицинским, статистическим, финансовым и юридическим документом.
Составные
части и назначение истории болезни
История болезни состоит из нескольких
частей, каждая из которых имеет свое назначение. Вместе они систематизируют сбор информации о больном и собственно историю болезни.
Сведения, носящие вводный характер. Анкетные данные больного
Слайд 20Жалобы больного.
ЖАЛОБЫ ДЕЛЯТСЯ НА ОСНОВНЫЕ, ДОПОЛНИТЕЛЬНЫЕ И ОБЩИЕ.
ОСНОВНЫЕ, КАК
ПРАВИЛО, ПРЕДЪЯВЛЯЮТСЯ БОЛЬНЫМ АКТИВНО, ЧАСТО УКАЗЫВАЮТ НА LOCUS MORBI т.е.
СИСТЕМУ ОРГАНИЗМА, НАРУШЕНИЕ КОТОРОЙ ЛЕЖИТ С ОВНОВЕ ЗАБОЛЕВАНИЯ,
ДОПОЛНИТЕЛЬНЫЕ СОБИРАЮТСЯ АКТИВНО, ИСХОДЯ ИЗ ПОНИМАНИЯ ФУНКЦИОНАЛЬНОГО ЕДИНСТВА ОРГАНИЗМА, В ПРОЦЕССЕ ПРОВЕДЕНИЯ ОПРОСА ОТНОСИТЕЛЬНО ТОЙ СИСТЕМЫ, НА ВЕРОЯТНОЕ ПОРАЖЕНИЕ КО-ТОРОЙ НЕПОСРЕД-СТВЕННО УКАЗЫВАЮТ ОСНОВНЫЕ ЖАЛОБЫ.
ОБЩИЕ ЖАЛОБЫ ХАРАКТЕРИЗУЮТ НЕСПЕ-ЦИФИЧЕСКУЮ РЕАКЦИЮ ОРГАНИЗМА НА ЗАБОЛЕ-ВАНИЕ : ЛИХОРАДКА, СЛАБОСТЬ, НЕДОМОГАНИЕ, СНИЖЕНИЕ ТРУДОСОБНОСТИ И ДР. ВСЕ ЖАЛОБЫ ТРЕБУЮТ ДЕТАЛИЗАЦИИ.
Слайд 21
Жалобы больного. Если возможно, лучше записывать слова самого больного. Нужно
выделить основные жалобы, дополнительные жалобы и общие жалобы. Этот раздел
носит строго аналитический характер, его сила в детализации каждой из описанных жалоб. Сбор жалоб - это активный процесс, который объективно отражает способность врача к клиническому мышлению.
Слайд 22При наличии боли выясните следующие детали:
Детализация боли
1. Локализация. Где локализуется боль? Куда она иррадиирует?
2. Качественная характеристика. Что она напоминает?
3. Интенсивность. Насколько она сильна?
4. Время появления. Когда она началась (начинается)? Как долго она длится? Как часто она появляется?
5. Обстоятельства, при которых она возникает, включая факторы окружающей среды, эмоциональные реакции или другие обстоятельства.
6. Факторы, облегчающие или усугубляющие боль.
7. Сопутствующие проявления.
Аналогичным образом опишите и другие симптомы. Детализация жалоб играет основную роль в распознавании болезни и проведении дифференциальной диагностики.
Слайд 23Методики сбора жалоб:
Основные жалобы больной, как правило, предъявляет самостоятельно. Они
позволяют, при условии понимания врачом патогенеза жалоб, с достаточной точностью
определить, какой орган или система вовлечены в патологический процесс. Практически для каждой системы организма характерны вполне определенные жалобы. Например, при заболевании бронхо-легочной системы это кашель, одышка, удушье, боли в грудной клетке связанные с актом дыхания и кровохарканье. При заболеваниях сердца - боли в области сердца (кардиалгия либо коронарная боль), сердцебиения, одышка, ночные приступы удушья, ортопноэ, боли в правом подреберье и отеки. Основные жалобы мы будем разбирать в дальнейшем при изучении семиотики и сидромологии болезней внутренних органов. Дополнительным жалобам больные в ряде случаев не уделяют достаточного внимания, поэтому их следует собирать активно.
Слайд 24 История настоящего заболевания (Анамнез болезни - ANAMNESIS MORBI)
История настоящего
заболевания должна давать полное представление о динамике течения болезни и
присоединения осложнений. Описание анамнеза болезни должно включать также отношение больного к имеющимся у него симптомам и своему состоянию. Что, по мнению больного, явилось причиной болезни? Что побудило больного обратиться за помощью? Какие у больного основания для беспокойства?
Качество описанного врачом анамнеза болезни отражает его способность к синтезу клинической информации, поэтому следует избегать описания динамики отдельно взятого симптома. Информация исходит от больного, однако систематизировать и упорядочить ее должен врач.
Слайд 25Анамнез болезни собирается по следующей схеме:
а) характеристика начало заболевания: Больной
должен сообщить о начале заболевания, обстоятельствах, при которых оно возникло.
Описывается характер развития болезни: острый, подострый, первично-хронический; о ее проявлениях;
В этом разделе следует ясно, в хронологи ческой последовательности указать те симптомы, которые заставили больного обратиться за помощью и с чем они были связаны, а так же о любом предпринятом лечении. При описании основных симптомов должны быть указаны: 1) локализация; 2) качественные характеристики; 3) их тяжесть; 4) временные характеристики (начало, длительность, частота); 5) обстоятельства их возникновения; 6) факторы, которые их усиливали или облегчали; 7) сопутствующие проявления. Следует отметить также симптомы, которые больной отрицает (отсутствие некоторых симптомов может помочь при дифференциальной диагностике).
Слайд 26б) характер прогрессирования заболевания: следует описать динамику течения заболевания, последовательность
присоединения новых симптомов, как отражающих вовлечение в патологический процесс других
органов и систем, так и развитие недостаточности их функций , влияние лечения на течение болезни.
в) условия возникновения и характеристика последнего обострения - информация свежа в памяти больного, поэтому сбор ее не представляет особых трудностей.
Далее следует отметить, как отразилась болезнь на качестве жизни больного, его работоспособности и
социальной активности, на домашней обстановке, родительских и супружеских функциях. Это особенно важно для понимания больного, страдающего хроническим заболеванием.
Слайд 27ОБЩИЙ ОСМОТР БОЛЬНОГО
1. Общее состояние : удовлетворительное,
средней тяжести, тяжелое, крайне тяжелое.
2. Сознание: ясное,
нарушенное (ступор, сопор, кома).
3. Положение больного: активное, пассивное, вынужденное (какое именно).
4. Конституция: нормостеник, астеник, гиперстеник.
5. Телосложение: правильное, неправильное (какое именно).
6. Индекс Кетле.
7. Осанка и походка.
8. Запах (при наличии патологических запахов).
Слайд 28КОЖНЫЕ ПОКРОВЫ И ВИДИМЫЕ СЛИЗИСТЫЕ
ПОДКОЖНАЯ КЛЕТЧАТКА
ЛИМФАТИЧЕСКИЕ УЗЛЫ
МЫШЦЫ
КОСТИ
СУСТАВЫ
Слайд 29ИЗМЕРЕНИЕ ТЕМПЕРАТУРЫ ТЕЛА
Нормальные колебания температуры кожных покровов в стандартных местах
измерения
Повышенная (субфебрильная, фебрильная, гипертермия) и пониженная (субнормальная) температура кожи
Виды лихорадок:
постоянная, перемежающаяся –интермиттирующая: (колебания >1 гр, min<37 гр), послабляющая – ремиттирующая: (колебания >1 гр, min>37 гр), волнообразная, возвратная, неправильная
Слайд 31СЕМИОТИКА И СИНДРОМОЛОГИЯ
В ПУЛЬМОНОЛОГИИ
Слайд 32ЭТАПЫ ДИАГНОСТИЧЕСКОГО ПОИСКА В ПУЛЬМОНОЛОГИИ
Методологические основы
1. Выявить симптомы, свидетельствующие о
поражении бронхолегочной системы.
2.Объяснить происхождение каждого из симптомов с патогенетических позиций.
3.Сгруппировать
симптомы, основываясь на сущности патогенеза.
4. Выявить синдромы поражения основных анатомических структур:
- бронхов;
- респираторных отделов (паренхимы легких);
- плевры;
- сосудов.
5.Уточнить особенности каждого ив синдромов поражения основных анатомических структур легочной ткани.
Слайд 335.1.Синдромы поражения бронхов:
- бронхитический;
- бронхиальной обструкции;
- бронхоспастический.
- бронхоэктатический;
- обтурационного ателектаза;
5.2.Синдромы
поражения респираторных отделов легочной ткани;
а) характеризующиеся снижением воздушности легочной
ткани:
- очагового уплотнения легочной ткани;
- массивного уплотнения легочной ткани;
- легочной дисcиминации.
б) характеризующиеся повышением воздушности легочной ткани:
- эмфиземы;
- полости в легких.
Слайд 345.3.Синдромы поражения плевры:
- сухого плеврита;
- фиброторакса ("панцирное" легкое)
- гидроторакса;
- пневмоторакса;
-
гидропневмоторакса.
5.4.Синдромы поражения сосудов;
- кровохарканья;
- легочного кровотечения.
Слайд 35
6. Дать характеристику функционального состояния легких:
6.1.Синдром дыхательной недостаточности;
- острой;
- хронической,
в т.ч.:
- вентиляционной (обструктивного типа и рестриктивного типа);
- диффузионной.
6.2.Синдром легочного
сердца.
Слайд 367.Выделить ведущий синдром, определяющий нозологическую принадлежность болезни.
8.Объяснить происхождение и дать
клиническую характеристику дополнительных синдромов:
- воспалительно - интоксикационного;
- астенического;
- астено -
вегетативного;
- опухолевой интоксикации;
- поражения других органов и систем.
9.Охарактеризовать и дать клиническую оценку клинико-анамнестического синдрома.
Слайд 3710.Составить план дополнительных исследований с учетом:
а) клинического минимума обследования;
б) лабораторных,
рентгенологических, функциональных, специальных методов, подтверждающих выявленные синдромы.
11. Интерпретировать результаты дополнительных
исследований, во взаимосвязи с клиническими синдромами.
12. Сформулировать диагноз.
Слайд 38ОСНОВНЫЕ ЖАЛОБЫ ПУЛЬМОНОЛОГИЧЕСКОГО БОЛЬНОГО:
1. КАШЕЛЬ,
2. КРОВОХАРКАНЬЕ (ЛЕГОЧНОЕ КРОВОТЕЧЕНИЕ), 3. БОЛЬ В ГРУДИ, 4. ОДЫШКА (УДУШЬЕ).
Слайд 39Появление кашля обусловлено раздражением рефлексогенных зон трахео-бронхиального дерева или плевры.
При разной локализации и в зависимости от патогенетических особенностей патологического
процесса кашель может быть сухой (непродуктивный) или влажный (продуктивный), постоянный или приступообразный, громкий или тихий.
-- постоянный, приступообразный, зависящий от положения тела больного, возникающий в определенное время суток, связанный с актом дыхания, --сухой, влажный (продуктивный) – с мокротой: слизистой, гнойной, зловонной, с примесью крови, элементов распадающейся легочной ткани.
--громкий, лающий, беззвучный кашель указы-вают на локализацию процесса в гортани.
--тихий, короткий кашель, подкашливание бывает при вовлечении в патологический процесс плевры или при начальных стадиях вовлечения в процесс бронхов (в первой стадии крупозной пневмонии, начальной стадии туберкулеза легких) когда преобладает отек слизистой в области рефлексогенных зон.
Слайд 41КРОВОХАРКАНЬЕ - выделение крови с мокротой во время кашля.
Если количество крови в мокроте, выделенное одномоментно, превышает 50 мл,
это расценивается, как легочное кровотечение.
БОЛИ В ГРУДНОЙ КЛЕТКЕ - легочного проис-хождения связаны с поражением плевры. К легочным болям, не связанным о поражением плевры,относятся боли при остром трахеите, остром бронхите, коклюше.
ОДЫШКА - состояние, характеризующееся наруше-нием частоты, ритма и глубины дыхания, увеличением работы дыхательных мышц и сопровождающееся субъек-тивным ощущением нехватки воздуха или затруднением дыхания.
Различают легочную одышку:
А) ИНСПИРАТОРНУЮ (с затруднением вдоха)
Б) ЭКСПИРАТОРНУЮ (с затруднением выдоха)
В) СМЕШАННУЮ.
Слайд 42Кровохарканье в виде:
отдельных прожилок крови, иногда в сочетании со сгустками
крови - наблюдается при бронхоэктазах;
"ржавой мокроты" - характерно для крупозной
пневмонии в фазе красного опеченения;
"малинового желе" - появляется при распаде злокачественных опухолей легких;
коричневато - желтой, зловонной мокроты - встречается при гангрене и абсцессе легкого;
светло-красной пенистой, почти не свертывающейся крови - возникает на фоне диффузных воспалительных заболеваний легких и тяжелых воспалительных поражениях бронхов (геморрагические бронхиты, бронхиолиты);
Слайд 43Внезапно возникающие сгустки крови в мокроте у больного с повышенным
уровнем свертывания крови указывают на тромбоэмболию легочной артерии (ТЭЛА). Факторами
риска ТЭЛА являются пожилой возраст, наличие в анамнезе варикозной болезни, мерцательной аритмии, бактериального эндокардита, пристеночного тромбэндокардита, гиперкоагуляции крови любого генеза.
Примечание: кровохарканье при заболеваниях легких надо отличать от кровохарканья при остром отеке легких сердечного происхождения, когда клокочущее дыхание сопровождается выделением розовой пены изо рта.
Слайд 44БОЛЬ В ГРУДНОЙ КЛЕТКЕ.
Боли легочного происхождения связаны, главным образом, с
поражением плевры. Плевральные боли проецируются на поверхность грудной клетки. Внезапное
появление болезненной одышки указывает на развитие пневмоторакса. Односторонние боли, усиливающиеся при глубоком вдохе, кашле, чихании, иррадиирующие в подложечную область, в подреберье, в соответствующую половину шеи и плечо (вследствие раздражения диафрагмального нерва) характерны для сухого плеврита. При компрессии грудной клетки и сближении воспаленных листков плевры они усиливаются, при ограничении дыхательной подвижности грудной клетки - стихают (симптом Яновского).
Слайд 45При образовании выпота плевральные боли стихают.
К легочным болям, не связанным
с поражением плевры, относятся боли при остром трахеите, остром бронхите,
коклюше. Они носят жгучий характер и проецируются загрудинно и парастернально, захватывают грудинно-ключичное сочленение, могут распространяться на переднюю поверхность шеи.
Нарастающий непрерывный характер болей, сохраняющихся при задержке дыхания, свидетельствует в пользу опухолевой инфильтраци нервных стволов при бронхогенном раке легкого.
Примечание: слизистая оболочка мелких бронхов и легочная паренхима не содержат болевых рецепторов, поэтому при развитии там патологического процесса (бронхопневмония, периферический рак легких на ранних стадиях) боли не возникают.
Слайд 464. Одышка - состояние, характеризующееся нарушением частоты, ритма и глубины
дыхания, увеличением работы дыхательных мышц и сопровождающееся субъективным ощущением нехватки
воздуха или затруднением дыхания. Одышка возникает вследствие раздражения дыхательного центра и может сопровождать заболевания легких, сердца, анемию тяжелой степени. В зависимости от характера патологического процесса в бронхо-легочной системе может быть нарушена либо фаза вдоха, либо фаза выдоха, либо обе фазы: как вдоха, так и выдоха. В соответствии этим легочная одышка может быть инспираторной (с затруднением вдоха), экспираторной (с затруднением выдоха) либо смешанной (с затруднением как вдоха, так и выдоха). Все виды легочной одышки свидетельствуют о развитии дыхательной недостаточности.
Слайд 47При инспираторной одышке наблюдается дыхание с затрудненным вдохом, часто
слышимом на расстоянии. Дыхание сопровождается частыми движениями гортани, втяжением межреберных
промежутков, напряжением дыхательной мускулатуры. Инспираторная одышка встречается при стенозах гортани, остром отеке гортани (например, при отеке Квинке, при заглоточным и трабекулярным абсцессах), при поражении трахеи и крупных бронхов. Инспираторная одышка возникает при дифтерии, коклюше, зобе, опухоли средостения, аспирации инородного тела. Резко выраженная инспираторная одышка называется "стридор".
Слайд 48При экспираторной одышке затруднен выдох; по продолжительности выдох превышает вдох
более чем в 1,2 раза. Сила струи выдыхаемого воздуха при
этом, как правило, ослаблена. Экспираторная одышка может носить постоянный (при синдроме бронхиальной обструкции) или приступообразный характер в виде приступов удушья (при бронхоспастическом синдроме).
При смешанной одышке наблюдается поверхностное дыхание, явно ускоренные дыхательные движения, особенно после физической нагрузки, не зависящие от положения тела, с чувством нехватки воздуха. Встречается при всех заболеваниях с поражением респираторных отделов легочной ткани.
Слайд 49ОСОБЕННОСТИ АНАМНЕЗА ПРИ ЗАБОЛЕВАНИЯХ БРОНХО-ЛЕГОЧНОЙ СИСТЕМЫ.
Острое начало заболевания наблюдается при
острой пневмонии, остром бронхите, сухом плеврите. Подострое нарастание симптомов отмечается
при экссудативном плеврите.
Начало острого бронхита или пневмонии связано, как правило, с охлаждением организма, в развитии туберкулеза имеет значение предшествующий контакт с больными. Незаметное начало, постепенное появление кашля, позднее присоединение одышки характерно для хронического бронхита. Развитие четко очерченных клинических приступов удушья при контакте с аллергеном, либо при обострении воспалительного процесса органов дыхания свидетельствует об атопической (экзогенной) или инфекционно-зависимой (эндогенной) бронхиальной астме.
Слайд 50Постепенное появление и прогрессирование болезненных симптомов характерно для рака легких,
саркоидоза и в ряде случаев - туберкулеза легких. Присоединение легочной
одышки свидетельствует о развитии дыхательной недостаточности периферических отеков - о декомпенсации легочного сердца.
Непосредственной причиной обострения хронического бронхо-легочного заболевания является, как правило, снижение защитных сил организма вследствие переохлаждения, переутомления, травмы либо другого заболевания.
Слайд 51Особенности анамнеза жизни при заболеваниях легких.
При сборе анамнеза жизни следует
обратить внимание на следующие вопросы:
Ранее перенесенные заболевания: частые респираторно-вирусные заболевания
носоглотки и придаточных пазух, вирусные заболевания, аллергозы;
заболевания, снижающие резистентность организма (сахарный диабет),
на прием больным препаратов, способных снизить защитные силы организма (кортикостероидные гормоны, цитостатики и др.)
Слайд 52Недостаточное лечение предшествующих заболеваний органов дыхания.
Контакт с больными туберкулезом.
Табакокурение.
Алкоголизм.
Неудовлетворительные жилищно
- бытовые и производственные условия (контакт с химическими раздражителями, пылевыми
факторами).
Аллергологический анамнез.
Семейный анамнез (наследственные дефекты иммунной системы, дефицит протеолитических ферментов).
Слайд 53ДАННЫЕ ОБЪЕКТИВНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ
ОБЩИЙ ОСМОТР
При общем осмотре вначале оценивается тяжесть
состояния больного. Тяжесть состояния больного это интегральный показатель, оцениваемый по
нарушению функционального состояния органов дыхания (по синдрому дыхательной недостаточности), сердечно-сосудистой системы (по синдрому легочного сердца) и интоксикации (по степени выраженности лихорадки, по поражению других органов и систем, чаще сердца, сосудов, печени, почек) и их сочетанию.
Слайд 54Удовлетворительное состояние: - отсутствуют признаки декомпенсации дыхательной и сердечно-сосудистой систем.
Интоксикация не выражена. Поражение других органов и систем отсутствует.
Состояние средней тяжести - имеются признаки дыхательной недостаточности II - III степени, недостаточности кровообращения, вследствие хронического легочного сердца. Выражены признаки интоксикационно-воспалительного синдрома (лихорадка, слабость, ознобы), признаки поражения сердечно-сосудистой системы (тахикардия, снижение АД), печени (токсический гепатит), почек (лихорадочная протеинурия, нефротический синдром).
Тяжелое состояние - легочная или легочно-сердечная декомпенсация, крайняя выраженность интоксикационно-воспалительного синдрома. Развитие угрожающих жизни легочных и внелегочных осложнений.
Слайд 55Сознание при заболеваниях легких чаще всего сохранено. Расстройства сознания в
виде галлюцинаций, бреда могут наблюдаться при пневмонии у алкоголиков. Подавленность,
апатия возникают на фоне выраженной гиперкапнии при бронхиальной астме, бронхиолитах, альвеолитах, раке легкого. Возможно развитие сопорозного состояния в тяжелых случаях крупозной пневмонии. Ступор и кома при заболеваниях легких встречаются крайне редко.
Слайд 56Повышение температуры (лихорадка) при заболеваниях легких может быть обусловлено бактериальным
или вирусным воспалением, либо являться проявлением опухолевой интоксикации.
Длительный немотивированный субфебрилитет
и слабость без выраженного похудания характерны для саркоидоза.
Прогрессирующее похудание и слабость могут быть признаками хронического воспалительного процесса при бронхоэктазах, хроническом абсцессе легких, туберкулезе легких или злокачественных опухолях.
Слайд 57Положение.
Активное положение больного характерно для острого бронхита, очаговой пневмонии;
большинства диффузных заболеваний легких;
пассивное положение может занимать больной крупозной
пневмонией, гангреной легкого;
вынужденное положение (ортопноэ) больной принимает для уменьшения или прекращения имеющихся у него болей, кашля, одышки.
Положение с высоким головным концом при легочном сердце связано с депонированием крови в венах нижних конечностей; при этом уменьшается масса циркулирующей крови, облегчается работа сердца, улучшается кровоснабжение головного мозга.
Слайд 58ОСМОТР КОЖНЫХ ПОКРОВОВ.
Красная окраска преходящего характера вследствие гиперемии кожи
наблюдается при лихорадочных состояниях; постоянного характера - при эритроци-тозе, являющемся
компенсаторной реакцией организма на длительную дыхательную недостаточность.
При развитии дыхательной недостаточности возникает теплый цианоз (в отличие от холодного цианоза при недостаточности кровообращения). При сочетании с эритроцитозом он приобретает багровый оттенок (багровый цианоз).
"Серый цианоз" возникает при анемии и интоксика-ции, характерной для рака легких, туберкулеза, бронхоэктатической болезни.
"Чугунный цианоз" наблюдается при декомпенсиро-ванном легочном сердце у больных с хроническим обструктивным бронхитом.
Слайд 59Повышенная влажность кожи встречается у лихорадящих больных чаще при критическом
падении температуры.
Подкожно - жировой слой недостаточно развит вплоть до кахексии
вследствие постоянной интоксикации при туберкулезе, раке легкого, бронхоэктатической болезни.
Отеки наблюдаются при декомпенсированном легочном сердце.
Осмотр конечностей позволяет обнаружить изменение пальцев в виде "барабанных палочек" вследствие трофических изменений тканей в дистальных отделах на фоне хронической дыхательной недостаточности и длительной интоксикации. Широкие утолщенные ногти ("часовые стекла") появляются при бронхоэктатической болезни, хроническом обструктивном бронхите, в результате хронической дыхательной недостаточности.
Слайд 60ДЕТАЛЬНЫЙ ОСМОТР ГРУДНОЙ КЛЕТКИ.
При заболеваниях легких, осложненных эмфиземой, наблюдается эмфизематозная
грудная клетка. Ее признаками является увеличение передне-заднего размера грудной клетки
и расширение межреберных промежутков.
В акте дыхания активно участвуют вспомогательные мышцы плечевого пояса и межреберные мышцы, обуславливающие втяжение межреберных промежутков.
Форма грудной клетки может изменяться вследствие увеличения или уменьшения объема только одной половины грудной клетки. Эти изменения могут быть как временными, так и постоянными.
Слайд 61Асимметрия грудной клетки с увеличением объёма ее одной половины наблюдается
при выпоте в плевральную полость значительного количества жидкости (экссудат или
транссудат), а также при наличии воздуха в плевральной полости (пневмоторакс). При этом на увеличенной половине отмечается сглаживание или выбухание межреберных промежутков, асимметричное расположение ключиц и лопаток и отставание при дыхании движения пораженной половины грудной клетки от движения здоровой. После ликвидации из плевральной полости воздуха или жидкости грудная клетка приобретает нормальную симметричную форму.
Слайд 62Уменьшение объема половины грудной клетки происходит в результате:
развития плевральных спаек
или полного заращения плевральной щели после длительно не рассасывающегося
экссудативного плеврита;
после операции удаления части или целого легкого;
при уменьшении легкого в результате разрастания соединительной ткани (пневмосклероз, карнификация) после крупозной пневмонии, инфаркта легкого, абсцесса, туберкулеза;
при спадении легкого или его доли в результате ателектаза, причиной которого являются рак бронха или закупорка бронха инородным телом.
Слайд 63Грудная клетка при уменьшении одной половины в результате вышеперечисленных причин
становится асимметричной. Плечо на стороне уменьшенной половины опущено. Ключица и
лопатка расположены ни-
же, движения их во время глубокого дыхания замедлены. Надключичные и подключичные ямки западают, межреберные промежутки уменьшены или вовсе не выражены. Иногда более сильное западение надключичной ямки на одной стороне зависит от уменьшения верхушки легкого за счет фиброза.
Слайд 64Частота дыхания у взрослого человека в покое составляет от 16
до 20 в минуту, во сне - до 12 -
14 в минуту. Учащение дыхания наблюдается при осложнении болезни легких синдромом дыхательной недостаточности, а также у здорового человека при физической нагрузке, эмоциях, после приема обильной пищи. Глубина дыхания в норме у взрослых (объём вдыхаемого воздуха) составляет от 300 до 900 мл, в среднем 500 мл. В зависимости от изменения глубины различают глубокое и поверхностное дыхание.
Слайд 65Редкое поверхностное дыхание наблюдается при резком угнетении дыхательного центра, при
выраженной эмфиземе, а также при сужении голосовой щели или трахеи.
Частым дыхание становится при развитии дыхательной недостаточности. Из нелегочных причи к учащению дыхания приводят лихорадка, анемия, тиреотоксикоз, повышени тонуса парасимпатической НС.
Дыхание у здорового человека ритмичное. При патологических состояниях встречается аритмичное дыхание Биота, Чейн-Стокса, Грокка, что как правило, связано с нарушением мозгового кровообращения по различным причинам.
Слайд 66ПАЛЬПАЦИЯ ГРУДНОЙ КЛЕТКИ.
Пальпация грудной клетки применяется для диагностики заболеваний органов
дыхания и включает в себя следующие методы:
Пальпация
лимфатических узлов.
Как правило при острых заболеваниях органов дыхания, а так же при туберкулезе, отмечается увеличение лимфатических узлов преимущественно на стороне поражения. Саркоидоз, рак легкого, лимфогранулематоз и др. - сопровождаются увеличением всех групп лимфатических узлов.
Слайд 67ПАЛЬПАЦИЯ ГРУДНОЙ КЛЕТКИ.
Определение эластичности грудной клетки.
В
норме грудная клетка упругая, эластичная, т.е. подат-ливая. Нарушение эластичности грудной
клетки возникает в виде повышения ее резистентности. Резистентность грудной клетки определяют по сопротивлению ее сдавлению в раз-личных направлениях. Врач кладет ладонь одной руки на межлопаточное пространство чуть правее от позвоночника, а ладонь другой руки правее от грудины над местом распо-ложения ребер. Сдавливает грудную клетку в передне-зад-нем направлении. Затем аналогичным образом производят сдавление левее от грудины. После этого кладут ладони на симметричные участки боковых отделов грудной клетки и сдавливают ее в поперечном направлении. Повышенное сопротивление (ригидность) грудной клетки наблюдается при эмфиэеме легких, при выпотном плеврите, опухоли плевры, а также у пожилых.
Слайд 68ОПРЕДЕЛЕНИЕ БОЛЕЗНЕННОСТИ ГРУДНОЙ КЛЕТКИ.
Ощупывают ребра, межреберные промежутки
и грудные мышцы. Локальная боль, выявляемая более чем в одном
межреберье, но не на всем протяжении межреберных промежутков, усиливающаяся во время вдоха и при наклоне туловища в здоровую сторону и, ослабевающая при ограничении подвижности грудной клетки при сдавлении ее с обеих сторон ладонями, может быть вызвана сухим фибринозным плевритом.
Слайд 69Иногда при пальпации можно определить вибрацию грудной стенки в результате
появления побочных дыхательных шумов.
Трение плевры пальпаторно определяется при сухом плеврите,
фибротораксе. Подкожная крепитация, определяемая над местом припухлости подкожной клетчатки свидетельствует о подкожной эмфиземе.
Слайд 70ОПРЕДЕЛЕНИЕ ГОЛОСОВОГО ДРОЖАНИЯ.
Голосовое дрожание представляет собой
возникающие при разговоре и ощущаемые пальпаторно колебания грудной клетки, которые
передаются на нее с вибрирующих голосовых связок по столбу воздуха в трахее и бронхах. При определении голосового дрожания больной низким голосом повторяет слова, содержащие звук «Р» В норме голосовое дрожание ощущается симметрично одинаковой силы, но несколько громче в верхних, и слабее в нижних отделах.
Слайд 71Ослабление голосового дрожания над всей поверхностью наблюдается при эмфиземе легких.
Локальное ослабление голосового дрожания наблюдается при скоплении в плевральной полости
жидкости или газа, что препятствует проведению голоса на грудную клетку; при обтурационном ателектазе (закупорке бронха опухолью).
Усиление голосового дрожания связано с патологией респираторных отделов легких, в результате уплотнения легочной ткани (пневмо-ния, инфаркт легкого, туберкулез, компресси-онный ателектаз) и при наличии полости в легком, заполненной воздухом и сообщающейся с бронхом.
Слайд 72ПЕРКУССИЯ ЛЕГКИХ.
Виды перкуссии легких: громкая - для выявления очагов расположенных
глубоко в ткани легкого 4 - 7 см и тихая
- для выявления поверхностно расположенных очагов.
Общие правила перкуссии
1.Положение врача и больного: врач находится справа, лицом к больному.
2.Палец-плессиметр прижимается плотно к коже.
3.Палец-модоточек перпендикулярен пальцу-плессиметру.
4. Правая рука расположена параллельно левой.
5.Наносится два отрывистых перкуторных удара.
6.Движения правой руки - только в лучезапястном суставе.
7. Руки врача должны быть теплыми.
Слайд 73СРАВНИТЕЛЬНАЯ ПЕРКУССИЯ ЛЕГКИХ.
Цель сравнительной перкуссии:
сравнение звуков над симметричными участками
легких.
Правила сравнительной перкуссии:
1. Сила удара - средняя (проникновение 6-7 см).
2.
Перкуссия проводится по межреберьям.
3. При проведении перкуссии легких следует ориентироваться на топографические линии поверхности грудной клетки
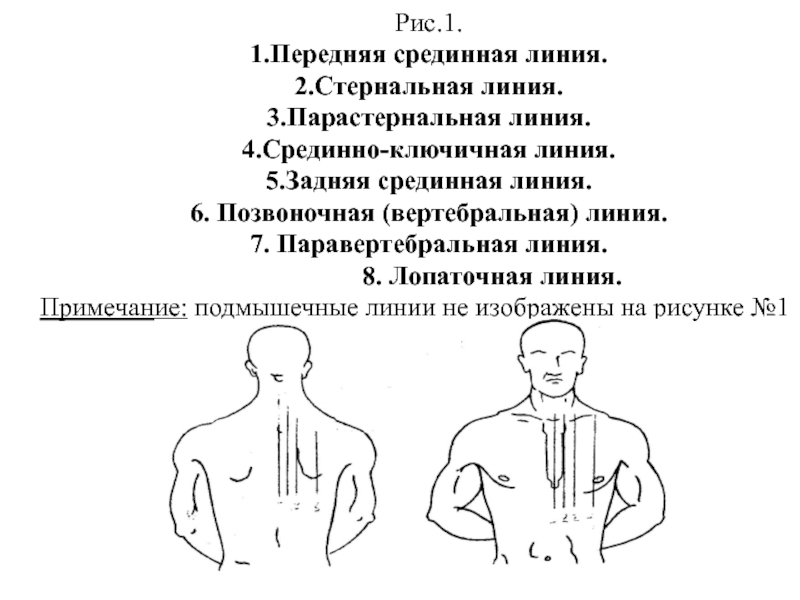
Слайд 74Рис.1.
1.Передняя срединная линия.
2.Стернальная линия.
3.Парастернальная линия.
4.Срединно-ключичная линия.
5.Задняя срединная линия.
6. Позвоночная (вертебральная)
линия.
7. Паравертебральная линия.
8. Лопаточная линия.
Примечание: подмышечные линии не изображены на рисунке №1
Слайд 75Причины изменения перкуторного тона при сравнительной перкуссии:
уменьшение содержания
воздуха в легочной ткани (пневмония, ателектаз, пневмосклероз, туберкулез вызывает появление
притупления перкуторного тона;
заполнение плевральной полости жидкостью (транссудат, экссудат, кровь) вызывает развитие на стороне поражения «печеночной» («бедренной») тупости;
повышение воздушности легочной ткани при эмфиземе легких вызывает появление «коробочного» перкуторного тона;
повышение воздушности легкого в результате образования гладкостенной полости (абсцесс, туберкулезная каверна) вызывает тимпанический перкуторный звук.
Слайд 76ТОПОГРАФИЧЕСКАЯ ПЕРКУССИЯ ЛЕГКИХ.
1. Топографические линии (см. рис.1).
2. Сила удара -
тихая (проникновение 2 - 3 см).
3. Перкуссия по ребрам и
межреберьям.
4. Направление перкуссии от легочного к тупому звуку.
5. Отметка границы легкого - по краю пальца, обращенному к легочному звуку (единственное исключение - при определении дыхательной экскурсии нижнего края легкого на выдохе).
Слайд 77Цель топографической перкуссии легких:
1. Определение высоты стояния верхушек легкого справа
и слева.
У здоровых они выступают спереди над ключицами на
3 – 4 см. По задней поверхности высота стояния верхушек соответствует уровню остистого отростка VII шейного позвонка.
2. Определение ширины полей Кренига (или ширины верхушек легкого) -
проводится по переднему краю m. trapezius и составляет в среднем от 3 до 8 см.
3. Определение нижних границ по всем топографическим линиям.
4. Определение подвижности нижнего легочного края.
Слайд 78Высота стояния верхушек легкого, границы легких и подвижность их нижнего
края могут изменяться при многих патологических состояниях.
Нижние границы опущены
1.Низкое стояние диафрагмы
2.Эмфизема легких
Нижние границы приподняты
1.Высокое стояние диафрагмы
2.Сморщиваиие (рубцевание)
легкого в нижних долях
Верхние границы опущены
1.Сморщиваяие (рубцевание)
легкого в верхних долях
(например, при туберкулезе)
Верхние границы приподняты
1.Эмфизема легких