Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
лекция БРЮШНОЙ ТИФ
Содержание
- 1. лекция БРЮШНОЙ ТИФ
- 2. ИСТОРИЧЕСКАЯ СПРАВКА
- 3. ЭТИОЛОГИЯВозбудитель брюшного тифа – Salmonella typhi
- 4. ЭТИОЛОГИЯSalmonella typhi имеет сложную антигенную структуру: -
- 5. ЭТИОЛОГИЯПо чувствительности к типовым бактериофа- гам
- 6. ЭПИДЕМИОЛОГИЯИсточники инфекции: больные (особенно атипичными формами) опасны
- 7. ПАТОГЕНЕЗ (по Ш. Ашару и В. Лаверне,
- 8. ПАТОГЕНЕЗ (по Ш. Ашару и В. Лаверне,
- 9. ПАТОГЕНЕЗ (по Ш. Ашару и В. Лаверне,
- 10. ПАТОМОРФОЛОГИЯ1-я стадия – «мозговидное набухание» (1-я неделя
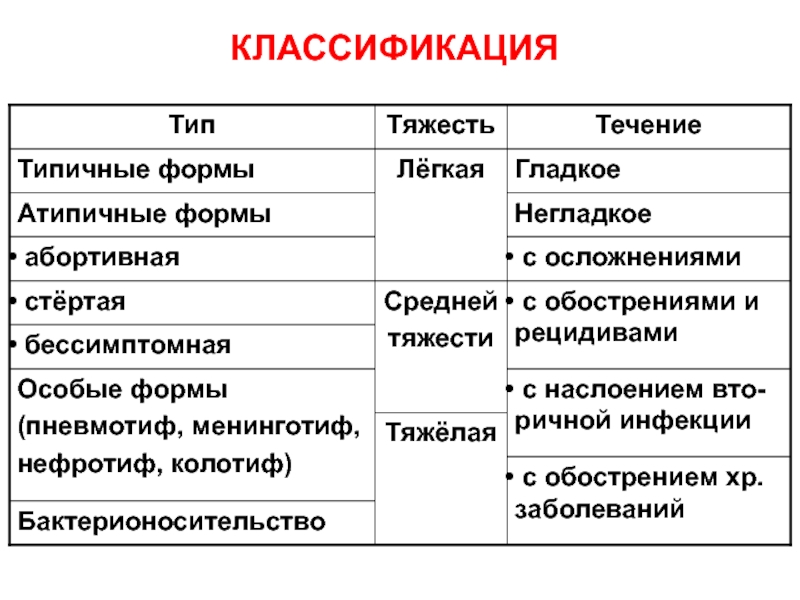
- 11. КЛАССИФИКАЦИЯ
- 12. КЛИНИКА ТИПИЧНОЙ ФОРМЫИнкубационный период - составляет 7-21
- 13. КЛИНИКА ТИПИЧНОЙ ФОРМЫПериод разгара – длится также
- 14. КЛИНИКА ТИПИЧНОЙ ФОРМЫПериод угасания основных клинических проявлений
- 15. КЛИНИКА АТИПИЧНЫХ ФОРМАбортивная форма – характерные симптомы
- 16. ОСОБЕННОСТИ НЕГЛАДКОГО ТЕЧЕНИЯС обострениями, - когда происходит
- 17. СПЕЦИФИЧЕСКИЕ ОСЛОЖНЕНИЯКишечное кровотечение – возможно на 3-й
- 18. ОСОБЕННОСТИ ТЕЧЕНИЯ БРЮШНОГО ТИФА НА СОВРЕМЕННОМ ЭТАПЕПреобладают
- 19. ОСОБЕННОСТИ ТЕЧЕНИЯ БРЮШНОГО ТИФА У ДЕТЕЙ РАННЕГО
- 20. ЛАБОРАТОРНАЯ ДИАГНОСТИКАБактериологический метод – является основным; материал
- 21. ОСОБЕННОСТИ ТЕЧЕНИЯ ПАРАТИФОВПаратиф А – возбудитель Salmonella
- 22. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКАГрипп – характеризуется, как и брюшной
- 23. ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКАБруцеллёз – несмотря на высокую лихорадку,
- 24. ЛЕЧЕНИЕГоспитализация в стационар обязательна для всех больных,
- 25. ЛЕЧЕНИЕ - Альтернативные средства этиотропной терапии:
- 26. ЛЕЧЕНИЕПатогенетическая терапия: - дезинтоксикация: при лёгкой форме
- 27. ЛЕЧЕНИЕ СПЕЦИФИЧЕСКИХ ОСЛОЖНЕНИЙПри кишечном кровотечении: - абсолютный
- 28. ЛЕЧЕНИЕ БАКТЕРИОНОСИТЕЛЕЙАнтибактериальная терапия: ампициллин или амоксициллин –
- 29. УСЛОВИЯ ВЫПИСКИ ИЗ СТАЦИОНАРА (САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП
- 30. ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ (САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП 3.1.1.2137-06
- 31. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА (САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП 3.1.1.2137-06 «ПРОФИЛАКТИКА
- 32. ПРОТИВОЭПИДЕМИЧЕСКИЕ МЕРОПРИЯТИЯ (САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП 3.1.1.2137-06 «ПРОФИЛАКТИКА
- 33. ПРОТИВОЭПИДЕМИЧЕСКИЕ МЕРОПРИЯТИЯ (САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП 3.1.1.2137-06 «ПРОФИЛАКТИКА
- 34. СПАСИБО ЗА ВНИМАНИЕ !СПАСИБО ЗА ВНИМАНИЕ !
- 35. Скачать презентанцию
ИСТОРИЧЕСКАЯ СПРАВКА Тиф (от греческого «typhоs» - «дым», «туман») известен со
Слайды и текст этой презентации
Слайд 1БРЮШНОЙ ТИФ
Брюшной тиф – антропонозное инфекционное заболевание с фекально-оральным механизмом
Слайд 2ИСТОРИЧЕСКАЯ СПРАВКА
Тиф (от греческого «typhоs» - «дым»,
«туман») известен со времён Гиппо-крата и Цельсия. Первое достовер-
ное описание брюшного тифа в Рос-
сии сделано в 1750 г. во время эпи-
демии "сумнительной болезни" в Но-
Гиппократ восеченской крепости. В 1804 г. И.П. Л.В. Громашевский
Пятницкий подробно описал клини-
ческую картину брюшного тифа. Во-
просами эпидемиологии и профилак-
тики занимались Л.А. Тарасевич, Л.В.
Громашевский. Особенности брюш-
ного тифа у детей изучали Н.Ф. Фи-
латов, А.А. Кисель, М.Г. Данилевич.
Л.А. Тарасевич Н.Ф. Филатов
Слайд 3ЭТИОЛОГИЯ
Возбудитель брюшного тифа – Salmonella
typhi – открыта в
1880 году К. Эбертом, в
1881 году Г. Гаффки
выделил её чистуюкультуру.
Представляет собой грамотрицательную
палочку, которая относится к семейству
энтеробактерий, роду сальмонелл, виду
Salmonella typhi группы D.
Имеет перитрихиально расположенные
жгутики, подвижна, спор и капсул не об-
разует, возможно образование L-форм.
Хорошо растёт на обычных питательных
средах с добавлением желчи.
Слайд 4ЭТИОЛОГИЯ
Salmonella typhi имеет сложную антигенную структуру:
- О-антиген – поверхностный
термостабильный липополисахарид, обеспечивает видовую специфичность (по нему выделяют серогруппы);
-
Н-антиген – жгутиковый термолабильный (по нему выделяют серотипы);- Vi-антиген – поверхностный термолабильный, входит в состав О-антигена, определяет вирулентность;
- К-антиген – поверхностный белково-полисахаридный комплекс, отвечает за проникновение в макрофаги.
Слайд 5ЭТИОЛОГИЯ
По чувствительности к типовым бактериофа-
гам возбудители брюшного тифа
подразделя-
ются на 80 стабильных фаготипов. В России
распространены фаготипы Аb Bi, F, Е.Патогенность S. typhi определяется эндоток-
сином, а также выделяемыми биологически
активными веществами: гемолизином, гиалу-
ронидазой, гемотоксином, фибринолизином.
S. typhi чрезвычайно устойчива во внешней
среде: на белье – 14 сут., в кале – 30 сут.,
в воде – 4 мес., в почве – 9 мес., в мясе, моло-
ке – 90 сут., в овощах и фруктах – 10 сут.
Хорошо переносит низкие температуры, при
кипячении и действии дез. средств погибает.
Слайд 6ЭПИДЕМИОЛОГИЯ
Источники инфекции: больные (особенно атипичными формами) опасны с 1-го дня
болезни; бактерионосители (могут выделять возбудителя от 3-х месяцев до нескольких
лет).Механизм передачи инфекции – фекально-оральный.
Пути передачи: водный (основной), пищевой (молоко), контактно-бытовой (редко).
Фактор передачи инфекции – мухи.
Индекс контагиозности в очагах инфекции – 0,4 - 0,5.
Сезонность – летне-осенняя.
Восприимчивость наибольшая в возрасте 15 - 30 лет, дети раннего возраста болеют редко. Группу высокого риска составляют лица БОМЖ.
Заболеваемость в России в течение многих лет составляет менее 1 на 100 тыс. населения, летальность – 0,1-0,3% при осложнённых формах.
В настоящее время регистрируются в основном завозные случаи из эндемичных регионов (Пакистан, Индия, страны Африки и Латинской Америки). Из стран ближнего зарубежья неблагополучная ситуация в Казахстане, Грузии и Армении.
Постинфекционный иммунитет – стойкий, длительный.
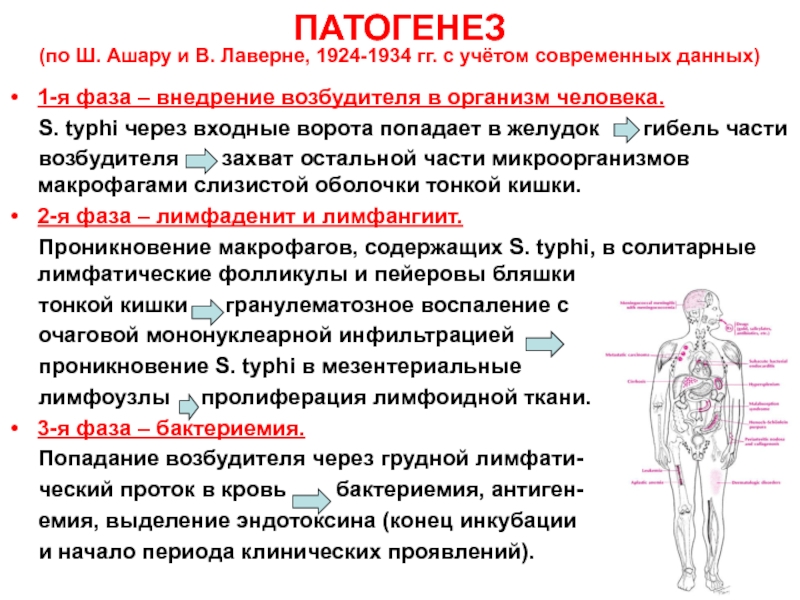
Слайд 7ПАТОГЕНЕЗ (по Ш. Ашару и В. Лаверне, 1924-1934 гг. с учётом
современных данных)
1-я фаза – внедрение возбудителя в организм человека.
S. typhi через входные ворота попадает в желудок гибель частивозбудителя захват остальной части микроорганизмов макрофагами слизистой оболочки тонкой кишки.
2-я фаза – лимфаденит и лимфангиит.
Проникновение макрофагов, содержащих S. typhi, в солитарные лимфатические фолликулы и пейеровы бляшки
тонкой кишки гранулематозное воспаление с
очаговой мононуклеарной инфильтрацией
проникновение S. typhi в мезентериальные
лимфоузлы пролиферация лимфоидной ткани.
3-я фаза – бактериемия.
Попадание возбудителя через грудной лимфати-
ческий проток в кровь бактериемия, антиген-
емия, выделение эндотоксина (конец инкубации
и начало периода клинических проявлений).
Слайд 8ПАТОГЕНЕЗ (по Ш. Ашару и В. Лаверне, 1924-1934 гг. с учётом
современных данных)
4-я фаза – токсемия.
Воздействие эндотоксина на
ЦНС (диэнцефальные структуры)нарушение сознания, инверсия сна, анорексия, вегетативные и трофические расстройства; воздействие эндотоксина на симпатические окончания чревных нервов и вегетативных ганглиев трофические и сосудистые нарушения в слизистой оболочке и лимфоидной ткани тонкой кишки (образование язв, расстройство стула, приток крови к органам
брюшной полости – pletora abdominalis, уменьше-
ние венозного притока, нарушение микроцирку-
ляции, гиповолемия, возможное развитие ИТШ);
воздействие эндотоксина на миокард токси-
ческая кардиопатия или миокардит.
5-я фаза – паренхиматозная диффузия.
Захват возбудителя из крови клетками ретикуло-
эндотелиальной системы формирование вто-
ричных очагов инфекции (менингит, пневмония,
остеомиелит, пиелит, абсцесс и др.).
Слайд 9ПАТОГЕНЕЗ (по Ш. Ашару и В. Лаверне, 1924-1934 гг. с учётом
современных данных)
6-я фаза – выделение возбудителя из организма.
Со 2-й недели происходит выделение S. typhi через печень с желчью в просвет кишечника выведение части возбудителя с калом (75-80%), повторное внедрение другой части в лимфоидную ткань тонкой кишки; выделение микроорганизмов происходит также через почки с мочой (20-25%), в небольшом количестве с потом, слюной и грудным молоком.7-я фаза – аллергические реакции.
Длительное сохранение S. typhi в лимфоидной
ткани ЖКТ аллергизация организма (экзантема).
8-я фаза – формирование иммунитета и восста-
новление нарушенных функций организма.
Образование специфических IgM с 4-5-го дня бо-
лезни, а со 2-3-й недели – IgG незавершённый
фагоцитоз образование L-форм персистен-
ция, бактерионосительство рецидивы при низ-
ком уровне секреторного IgA, наибольшее коли-
чество которого вырабатывается на 8-й неделе.
Слайд 10ПАТОМОРФОЛОГИЯ
1-я стадия – «мозговидное набухание» (1-я неделя болезни).
Гиперплазия лимфоидной ткани тонкой кишки, имеющей на разрезе серо-розовый цвет,
сходный с мозгом новорождённого.2-я стадия – некротическая (2-я неделя болезни).
Лимфоидная ткань некротизируется и приобретает грязно-серый или жёлто-серый цвет из-за пропитывания желчными пигментами.
3-я стадия – изъязвление (3-я неделя болезни).
В центре лимфатических фолликулов образуются продольные язвы ладьевидной формы, края фолликулов остаются гиперплазированными и служат источником их регенерации; возможно развитие осложнений – кишечного кровотечения и перфорации кишки с развитием перитонита.
4-я стадия – «стадия чистых язв» (4-я неделя болезни).
После отторжения некротизированных масс дно язв становится чистым и доходит до мышечного слоя стенки тонкой кишки.
5-я стадия – регенерация (5-6-я недели болезни).
Язвы заживают с образованием пигментированных рубчиков.
Слайд 12КЛИНИКА ТИПИЧНОЙ ФОРМЫ
Инкубационный период - составляет 7-21 день (в среднем
14 дней).
Начальный период – длится около 7 дней, характеризуется появлением
и постепенным усилением следующих симптомов:- интоксикация: слабость, утомляемость, анорексия, головная боль;
- лихорадка: ступенеобразно повышается к 4-7-му дню до 39-40оС и держится без существенных колебаний при отсутствии лечения 2-3 нед.;
- инверсия сна: сонливость днём и бессонница ночью;
- фулигинозный язык: сухой, утолщён, с отпечатками зубов, грязно-серым (иногда коричневым) налётом, кроме гиперемированных краёв и кончика;
- поражение ЖКТ: вздутие живота, задержка стула (чаще) или понос (реже), болезненность и урчание при пальпации слепой кишки, гепатоспленомегалия, положительный симптом Падалки – укорочение перкуторного звука в правой подвздошной области из-за увеличения мезентериальных лимфоузлов;
- поражение респираторного тракта: возможно развитие бронхита, реже пневмонии.
Особенности течения начального периода у детей
В отличие от взрослых, у детей АД не снижается, тоны сердца остаются ясными, отмечается относительная брадикардия, иногда дикротия пульса. У детей раннего возраста возможно начало по типу гастроэнтерита с резкой болью в животе, рвотой и кашицеобразным стулом без патологических примесей, развитием эксикоза.
Слайд 13КЛИНИКА ТИПИЧНОЙ ФОРМЫ
Период разгара – длится также около 7 дней,
для него характерны:
- максимальная выраженность лихорадки: может снижаться
по утрам не более, чем на 1оС от исходного уровня, имеет волнообразный характер;- инфекционно-токсическая энцефалопатия (status typhosus): нарушение сознания в виде делирия, бреда или галлюцинаций, адинамия, резкая заторможенность, вплоть до ступора, выраженная головная боль, иногда явления менингизма;
- экзантема: появляется на 8-10-й день болезни в виде бледно-розовых мономорфных пятен, несколько возвышающихся над уровнем кожи (roseola elevata); локализуется на животе, груди, плечах, реже - спине, пояснице, сгибательных поверхностях локтевых суставов; количество элементов 6-10, при тяжёлом течении болезни у детей раннего возраста сыпь распространённая и обильная, имеет геморрагический характер; возможны периодические подсыпания; экзантема держится 3-5 дней и бесследно исчезает (иногда слабо пигментируется);
- симптом Филипповича – желтушное окрашивание кожи ладоней и стоп.
Слайд 14КЛИНИКА ТИПИЧНОЙ ФОРМЫ
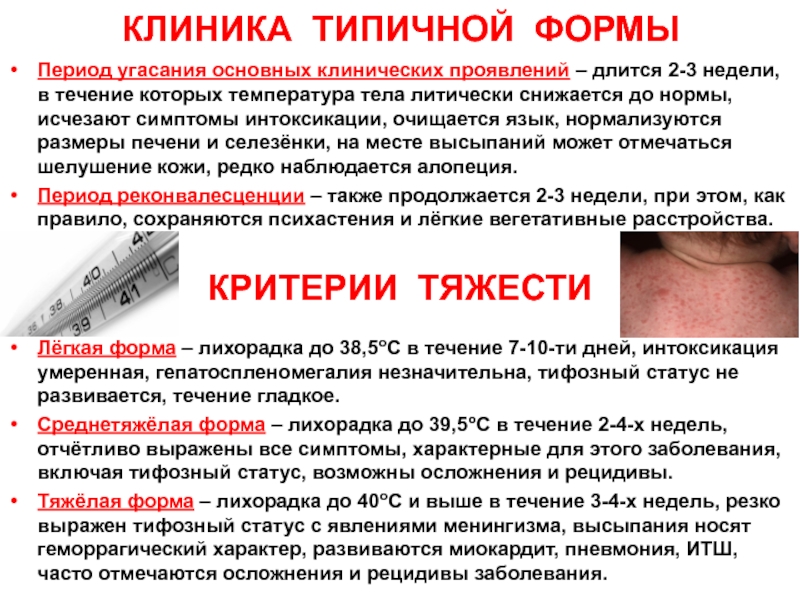
Период угасания основных клинических проявлений – длится 2-3
недели, в течение которых температура тела литически снижается до нормы,
исчезают симптомы интоксикации, очищается язык, нормализуются размеры печени и селезёнки, на месте высыпаний может отмечаться шелушение кожи, редко наблюдается алопеция.Период реконвалесценции – также продолжается 2-3 недели, при этом, как правило, сохраняются психастения и лёгкие вегетативные расстройства.
КРИТЕРИИ ТЯЖЕСТИ
Лёгкая форма – лихорадка до 38,5оС в течение 7-10-ти дней, интоксикация умеренная, гепатоспленомегалия незначительна, тифозный статус не развивается, течение гладкое.
Среднетяжёлая форма – лихорадка до 39,5оС в течение 2-4-х недель, отчётливо выражены все симптомы, характерные для этого заболевания, включая тифозный статус, возможны осложнения и рецидивы.
Тяжёлая форма – лихорадка до 40оС и выше в течение 3-4-х недель, резко выражен тифозный статус с явлениями менингизма, высыпания носят геморрагический характер, развиваются миокардит, пневмония, ИТШ, часто отмечаются осложнения и рецидивы заболевания.
Слайд 15КЛИНИКА АТИПИЧНЫХ ФОРМ
Абортивная форма – характерные симптомы заболевания быстро регрессируют
в течение 2-7 дней.
Стёртая форма – часть типичных для брюшного
тифа симптомов отсутствует или слабо выражена.Бессимптомная (инаппарантная) форма – клинические симптомы заболевания отсутствуют, отмечается лишь высев возбудителя и специфические антитела, положительные серологические реакции.
БАКТЕРИОНОСИТЕЛЬСТВО
Формируется у 4% детей, перенесших брюшной тиф, независимо от тяжести.
Острое бактерионосительство – выделение S. typhi до 3-х месяцев после перенесённого заболевания.
Хроническое бактерионосительство - выделение S. typhi свыше 3-х месяцев (иногда в течение всей жизни) после перенесённого заболевания.
Транзиторное бактерионосительство – возникает при попадании S. typhi в организм невосприимчивого человека (переболевшего или привитого) или при заражении малой дозой (менее 105 микробных клеток), которая не проникает в кровь и лимфатическую ткань, а выделяется из ЖКТ, как правило, однократно.
Перемежающееся бактерионосительство – непостоянное.
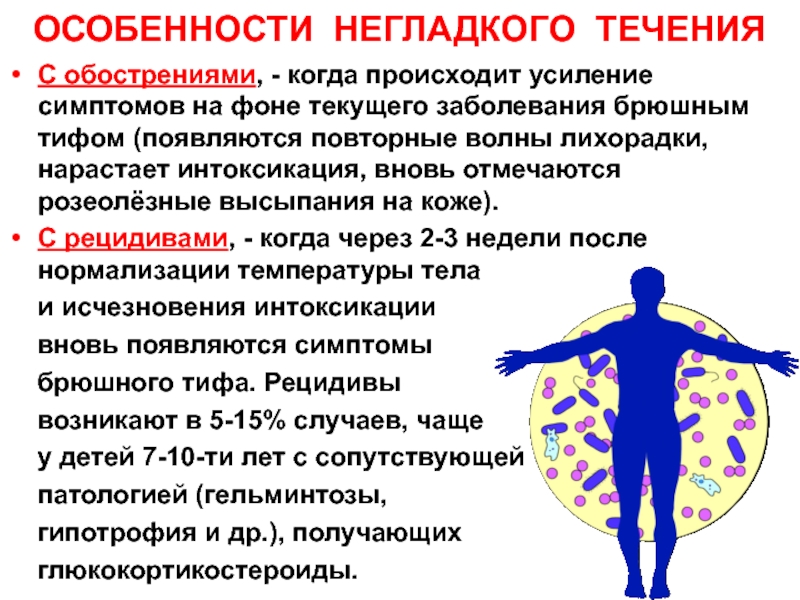
Слайд 16ОСОБЕННОСТИ НЕГЛАДКОГО ТЕЧЕНИЯ
С обострениями, - когда происходит усиление симптомов на
фоне текущего заболевания брюшным тифом (появляются повторные волны лихорадки, нарастает
интоксикация, вновь отмечаются розеолёзные высыпания на коже).С рецидивами, - когда через 2-3 недели после нормализации температуры тела
и исчезновения интоксикации
вновь появляются симптомы
брюшного тифа. Рецидивы
возникают в 5-15% случаев, чаще
у детей 7-10-ти лет с сопутствующей
патологией (гельминтозы,
гипотрофия и др.), получающих
глюкокортикостероиды.
Слайд 17СПЕЦИФИЧЕСКИЕ ОСЛОЖНЕНИЯ
Кишечное кровотечение – возможно на 3-й
неделе
заболевания; для него характерно:
- критическое снижение температуры тела;
- прояснение сознания, иногда даже эйфория;- резкая бледность, холодный пот, слабость;
- головокружение, снижение АД, тахикардия;
- примесь крови в кале («дёгтеобразный» стул).
С целью своевременной диагностики со 2-й недели болезни следует каждые 5-7 дней сдавать анализ кала на скрытую кровь.
Перфорация кишечника – возможна на 3-4-й неделе заболевания у 1,5-2% больных детей; характеризуется следующими симптомами:
- резкая боль в животе, его вздутие;
- рвота;
- парез кишечника, задержка отхождения газов;
- напряжение мышц передней брюшной стенки;
- болезненность при пальпации живота;
- симптомы раздражения брюшины.
Слайд 18ОСОБЕННОСТИ ТЕЧЕНИЯ БРЮШНОГО ТИФА НА СОВРЕМЕННОМ ЭТАПЕ
Преобладают лёгкие формы со
слабо выраженной интоксикацией и непродолжительной лихорадкой
(2-7 дней).
Начало болезни
чаще не постепенное, а острое(у 60-80% больных).
Нет типичного фулигинозного языка.
Отсутствует экзантема.
Селезёнка не увеличивается в размерах.
Редко встречаются осложнения и рецидивы.
В общем анализе крови у половины больных отмечается нормоцитоз, сохраняется некоторое количество эозинофилов.
Серологические реакции могут быть отрицательными.
Слайд 19ОСОБЕННОСТИ ТЕЧЕНИЯ БРЮШНОГО ТИФА У ДЕТЕЙ РАННЕГО ВОЗРАСТА
Преобладают среднетяжёлые и
тяжёлые формы болезни.
Характерно острое, а не постепенное начало по типу
гастроэнтерита с рвотой и частым жидким стулом, что может привести к развитию эксикоза.Лихорадка часто имеет неправильный тип.
Интоксикация резко выражена, но тифозный статус наблюдается редко.
Часто отмечается поражение ЦНС в виде менингита и менингоэнцефалита.
Характерна тахи-, а не брадикардия, глухость тонов сердца, функциональный шум на верхушке.
Экзантема встречается редко.
Специфические осложнения также редки.
Слайд 20ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Бактериологический метод – является основным; материал для исследования: кровь
(1-я и 2-я недели болезни), кал и моча (с 5-го
дня болезни), реже желчь (не ранее 5-10-го дня нормальной температуры), пунктат костного мозга (в любые сроки заболевания) и соскоб с розеол.Отрицательный результат бак. посева не является основанием для исключения диагноза брюшного тифа при наличии типичных клинико-эпидемиологических данных и положительных серологических реакциях.
Серологические методы – реакция Видаля и РНГА с эритроцитарными диагностикумами О-, Н- и Vi-антигенов (диагностический титр – 1:200), которые берут в парных сыворотках с 8-9-го дня и на 2-3-й неделе болезни; кроме того, используют ИФА для выявления IgM и IgG к S. typhi.
В общем анализе крови при брюшном тифе типичны следующие изменения: лейкоцитоз на 2-3-й день сменяется стойкой лейкопенией с относительным лимфоцитозом и анэозинофилией.
Слайд 21ОСОБЕННОСТИ ТЕЧЕНИЯ ПАРАТИФОВ
Паратиф А – возбудитель Salmonella paratyphi A, содержит
О- и Н-, но не имеет Vi-антигена; встречается реже, чем
брюшной тиф и паратиф В; клинически характеризуется гиперемией лица, инъекцией сосудов склер, катаральными явлениями со стороны верхних дыхательных путей, herpes labialis; экзантема появляется уже на 4-7-й день болезни, имеет полиморфный характер (розеолы, макулы, макуло-папулы, петехии); осложнения и рецидивы наблюдаются реже, чем при брюшном тифе.Паратиф В – возбудитель Salmonella schoettmuelleri, имеет ту же антигенную структуру, что и S. paratyphi A; источником инфекции могут быть не только люди, но и животные (крупный рогатый скот, свиньи, домашняя птица); клинически протекает легче по сравнению с брюшным тифом, начало острое по типу гастроэнтерита, затем присоединяются остальные симптомы, сходные с брюшным тифом, однако лихорадка отличается большими суточными колебаниями, розеолёзная сыпь появляется на 4-6-й день болезни, она более обильная, чем при брюшном тифе.
Паратиф С – как и паратиф В, является антропозоонозом; клинически может протекать в 3-х вариантах: тифоподобном, гастроэнтеритическом (по типу пищевой токсикоинфекции или сальмонеллёза) и септическом (в основном у детей раннего возраста) с минимальным поражением ЖКТ и формированием вторичных очагов инфекции с развитием гнойного менингита, гепатита, остеомиелита, септического эндокардита.
Слайд 22ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Грипп – характеризуется, как и брюшной тиф, высокой лихорадкой,
выраженной интоксикацией с возможным поражением ЦНС и пневмонией, лейкопенией с
лимфоцитозом. В отличие от брюшного тифа при гриппе поражаются преимущественно верхние отделы дыхательных путей, лихорадка менее продолжительна, характерны боли в мышцах, костях, суставах и глазных яблоках, нет гепатоспленомегалии и мезаденита.Малярия – лихорадка высокая, имеет циклический характер, в течение суток колебания температуры тела составляют более 1оС, при этом отмечаются повторные ознобы и выраженная потливость, селезёнка увеличивается в ранние сроки от начала заболевания и болезненна при пальпации, в отличие от брюшного тифа не характерно поражение кишечника.
Слайд 23ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Бруцеллёз – несмотря на высокую лихорадку, самочувствие не страдает,
при этом выражена потливость, отмечаются боли в пояснично-крестцовой области и
крупных суставах, фиброзиты, бурситы, лимфаденопатия без гепатоспленомегалии.Туберкулёз – гематогенная диссеминированная форма характеризуется, как и брюшной тиф, длительной лихорадкой и интоксикацией, иногда метеоризмом, гепатоспленомегалией и розеолёзной сыпью. Однако при туберкулёзе начало всегда острое, со 2-й недели заболевания отмечаются значительные суточные колебания температуры тела, потливость, тахикардия (а не брадикардия, как при брюшном тифе), одышка, в крови лейкопения с эозинофилией, на рентгенограмме выявляется милиарное поражение лёгких, реакция Манту и прик-тест положительные, высев МБТ.
Слайд 24ЛЕЧЕНИЕ
Госпитализация в стационар обязательна для всех больных, независимо от тяжести
состояния.
Режим постельный на весь период лихорадки + 10 дней после
нормализации температуры тела, при осложнениях – строгий постельный режим.Диета - механически и химически щадящая, протёртая, в виде пюре, богатая белками, с ограничением жиров.
Этиотропная терапия – показана всем больным, независимо от формы и тяжести заболевания.
- Хлорамфеникол (левомицетин) – препарат
выбора; назначается в дозе 50 мг/кг/сутки в
4 приёма per os (детям раннего возраста – в/м)
на весь период лихорадки + 10
дней апирексии (на это время
в дозе 25-30 мг/кг/сутки).
Слайд 25ЛЕЧЕНИЕ
- Альтернативные средства этиотропной терапии:
ампициллин – 50
мг/кг/сутки в 3-4 приёма per os, в/м;
амоксициллин –
50 мг/кг/сутки в 3 приёма per os, в/м;амоксициллин/клавуланат – 40 мг/кг/сутки в 3 приёма;
рифампицин – 15 мг/кг/сутки в 2 приёма per os;
ко-тримоксазол – 8 мг/кг/сутки в 2 приёма per os;
- Препараты резерва:
цефтриаксон – 50 мг/кг/сутки в 1 введение в/м или в/в;
цефоперазон – 50 мг/кг/сутки в 2-3 приёма в/м или в/в;
ципрофлоксацин – 10 мг/кг/сутки в 2 приёма per os.
Ранняя отмена антибактериальных препаратов может привести к развитию осложнений и рецидивов!
В этих случаях этиотропное лечение продолжают, сменив препарат, с учётом антибиотикограммы.
Слайд 26ЛЕЧЕНИЕ
Патогенетическая терапия:
- дезинтоксикация: при лёгкой форме – оральная регидратация,
при среднетяжёлой и тяжёлой формах – инфузионная терапия глюкозо-солевыми растворами;
- энтеросорбция: смекта - 1-3 пакета/сутки, энтеродез – 0,3 г/кг/сутки в 2-3 приёма, полифепан – по 1 г порошка в 3 приёма, разведя водой, per os, курс – 5-7 дней;- противовоспалительные средства: индометацин - 1-1,5 мг/кг/сутки в 3 приёма per os, курс – 6 дней (снижает риск развития миокардита, осложнений и рецидивов);
- витамины: В1, В2, Е, фолиевая кислота, аскорутин – в терапевтических дозах per os, курс – 1-2 месяца;
- стимуляторы лейкопоэза и репарации: метилурацил – по 250 мг х 3 раза/сутки per os, актовегин – 0,15 мл/кг/сутки в/в, курс – 3-4 недели;
- экстракорпоральная детоксикация: гемосорбция или плазмаферез при отсутствии эффекта от терапии.
Слайд 27ЛЕЧЕНИЕ СПЕЦИФИЧЕСКИХ ОСЛОЖНЕНИЙ
При кишечном кровотечении:
- абсолютный покой, холод на
живот, голод на 12 часов;
- гемостатическая смесь (5% ε-аминокапроновая
кислота 100 мл + 12,5% дицинон 2 мл + сухой тромбин 1 ампула) – по 1 столовой ложке х 3 раза/сутки per os;- 1% викасол – по 0,1 мл/год жизни х 2 раза/сутки в/м;
- 10% СаCl2 или 10% Са глюконат – по 1 мл/год жизни
х 2 раза/сутки в/м;
- свежезамороженная плазма – 5-8 мл/кг в/в капельно;
- хирургическое лечение при отсутствии эффекта от консервативной терапии.
При перфорации кишечника: экстренное оперативное вмешательство (ушивание язв, резекция части кишки).
Слайд 28ЛЕЧЕНИЕ БАКТЕРИОНОСИТЕЛЕЙ
Антибактериальная терапия: ампициллин или амоксициллин – 50 мг/кг/сутки в
3 приёма per os, курс – 7-10 дней;
Вакцинация: проводится наряду
с лечением антибиотиками;Специфическая фаготерапия: альтернатива вакцинации.
Слайд 29УСЛОВИЯ ВЫПИСКИ ИЗ СТАЦИОНАРА (САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП 3.1.1.2137-06 «ПРОФИЛАКТИКА БРЮШНОГО ТИФА И
ПАРАТИФОВ»)
Выписка проводится после исчезновения клинических симптомов и отрицательного 3-х кратного
бактериологического посева кала и мочи (1-е исследование проводят на 5-й день апирексии, 2-е и 3-е –с интервалами в 5 дней от предыдущего).Реконвалесцентов, получавших антибиотики, выписывают не ранее 21-го дня, а лиц, не получавших этиотропную терапию – не ранее 14-го дня с момента нормализации температуры тела.
Положительный результат контрольного бактериологического посева у реконвалесцентов брюшного тифа или паратифов А, В, С, не относящихся к декретированным контингентам, не может быть препятствием для выписки их из стационара при условии полного клинического выздоровления.
Лица из декретированных контингентов в этом случае подлежат повторному лечению и контрольному обследованию. Если у них вновь отмечается высев возбудителя, то они подлежат выписке из стационара с постановкой на диспансерный учёт в КИЗе как бактерионосители и отстраняются от работы.
Слайд 30ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ
(САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП 3.1.1.2137-06
«ПРОФИЛАКТИКА БРЮШНОГО ТИФА И ПАРАТИФОВ»)
Все
переболевшие брюшным тифом и паратифами, не относящиеся к декретированным контингентам,
после выписки из стационара подлежат диспансерному наблюдению в течение 3-х месяцев с медицинским осмотром инфекционистом (участковым педиатром, терапевтом) и термометрией – 1 раз/неделю в течение 1-го месяца и не реже 1 раза в 2 недели в последующие 2 месяца.В конце этого срока они подвергаются 2-х кратному бактериологическому (кал и моча с интервалом в 2 дня)
и 1-кратному серологическому обследованию.
При отрицательном результате контрольных исследований эти лица снимаются с диспансерного учёта, при положительном – ещё 2 раза обследуются бактериологически в течение года.
При отрицательных результатах в этом случае они снимаются с диспансерного учёта, а при положительных – ставятся на учёт как хронические бактерионосители.
Переболевшие, относящиеся к декретированным контингентам, наблюдаются не менее 1-го года с повторными обследованиями.
Слайд 31СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА (САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП 3.1.1.2137-06
«ПРОФИЛАКТИКА БРЮШНОГО ТИФА И ПАРАТИФОВ»)
Иммунопрофилактика
- проводится по эпидемическим показаниям следующими отечественными вакцинами:
- Вианвак
– полисахаридная, содержит в 1 дозе (0,5 мл) 25 мкг очищенного Vi-антигена, вводится п/к с 3-х лет, ревакцинация проводится каждые 3 года;- Тифивак – спиртовая сухая инактивированная вакцина, из-за реактогенности применяется только у взрослых.
Фагопрофилактика - внутрь за 2 часа до еды 1 раз в 3-е
суток, детям от 6-ти месяцев до 3-х лет - по 1 таб., детям старше 3-х лет и взрослым - по 2 таб., курс – 2 недели.
Противопоказаний нет,
поэтому может исполь-
зоваться как альтерна-
тива вакцинации.
Слайд 32ПРОТИВОЭПИДЕМИЧЕСКИЕ МЕРОПРИЯТИЯ (САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП 3.1.1.2137-06
«ПРОФИЛАКТИКА БРЮШНОГО ТИФА И ПАРАТИФОВ»)
В
очагах проводится выявление больных и бактерионосителей, их бактериологическое и серологическое
обследование.Обследованию на тифо-паратифозные заболевания подлежат все подозрительные в этом отношении больные, пациенты с лихорадкой неясного генеза в течение 5-ти дней и более, а также декретированные контингенты (пищевики, сотрудники водоканала, бак. лабораторий и пр.).
Медицинское наблюдение за контактными лицами (сбор анамнеза, осмотр и термометрию), 1-кратное лабораторное обследование по распоряжению эпидемиолога проводят инфекционисты, участковые педиатры и терапевты в течение 3-х недель (при паратифах в течение 2-х недель).
В отдельных очагах и при вспышках брюшного тифа контактным лицам проводят профилактику специфическим бактериофагом.
Контроль качества питьевой воды, систем водоочистки, водопровода и канализации.
Слайд 33ПРОТИВОЭПИДЕМИЧЕСКИЕ МЕРОПРИЯТИЯ (САНИТАРНО-ЭПИДЕМИОЛОГИЧЕСКИЕ ПРАВИЛА СП 3.1.1.2137-06
«ПРОФИЛАКТИКА БРЮШНОГО ТИФА И ПАРАТИФОВ»)
Не
допускается реализация населению молочных и других пищевых продуктов непосредственно из
очагов бактерионосительства.В очаге брюшного тифа проводится текущая дезинфекция с момента выявления больного до его госпитализации, а также в течение 3-х месяцев после выписки из стационара и постоянно в очагах хронического бактерионосительства; не позднее 6-ти часов после госпитализации последнего больного проводится заключительная дезинфекция.
Проводится борьба с мухами как основными переносчиками инфекции.
Учёт всех хронических бактерионосителей брюшного тифа и паратифов в территориальных органах Роспотребнадзора по установленной форме.
Дети, посещающие общеобразовательные школы и находящиеся в школах-интернатах, при выявлении у них носительства возбудителей брюшного тифа и паратифов не освобождаются от посещения школы, но не допускаются к исполнению обязанностей, связанных с приготовлением, транспортировкой и раздачей пищевых продуктов.
Дети дошкольного возраста при выявлении у них бактерионосительства не допускаются в ясли и детские сады, а при необходимости госпитализируются для обследования и лечения.
Усиливается санитарно-просветительская работа с населением в очагах.