Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ЛЕКЦИЯ Лучевая диагностика заболеваний молочной железы
Содержание
- 1. ЛЕКЦИЯ Лучевая диагностика заболеваний молочной железы
- 2. ИСТОРИЧЕСКИ, НА ПРОТЯЖЕНИИ ДЕСЯТИЛЕТИЙ АЛГОРИТМ ОБСЛЕДОВАНИЯ И
- 3. Клинический осмотрВ возрасте 20-40 лет – 1
- 4. Маммография Используется для скрининга Профилактическом
- 5. МАММОГРАФИЧЕСКИЙ СКРИНИНГ ?ИМЕЕТСЯ В НАЛИЧИИ3,7 маммографа на
- 6. Современные маммографические аппараты Федеральных округов России (данные Н.И. Рожковой 2007 год)
- 7. ОГРАНИЧЕНИЯ РЕНТГЕНОВСКОЙ МАММОГРАФИИ: ПЛОТНАЯ И МАССИВНАЯ ТКАНЬ
- 8. Недостатки рентгеновской маммографииУчастки молочной железы, которые могут
- 9. УЗИ, УЗКТ, УЗДГНе отвечает требованиям скрининговой диагностикиРазрешающая
- 10. УЗИ Анализ узловых образований молочных желез
- 11. УЗИ-визуализацияИнфильтрирующий характер ростаЭкспансивный характер ростаФиброаденомаВарианты узловой формы рака
- 12. Возможности ультразвукового исследования в выявлении кальцинатов (twinkling – artifact)Применение допплеровских методик при РМЖ режим триплексаЦДКЭДИмпульсный допплерВ-режим
- 13. Прицельная пункция солидного компонента в полости кисты
- 14. УЗИ Возможность прицельной биопсии под контролем УЗИ
- 15. Наиболее эффективно осуществление программ обследования в условиях рентгеновского маммографического кабинета с наличием УЗИ оборудования сдоплерсонографией
- 16. Прицельная биопсия системой «пистолет-игла»
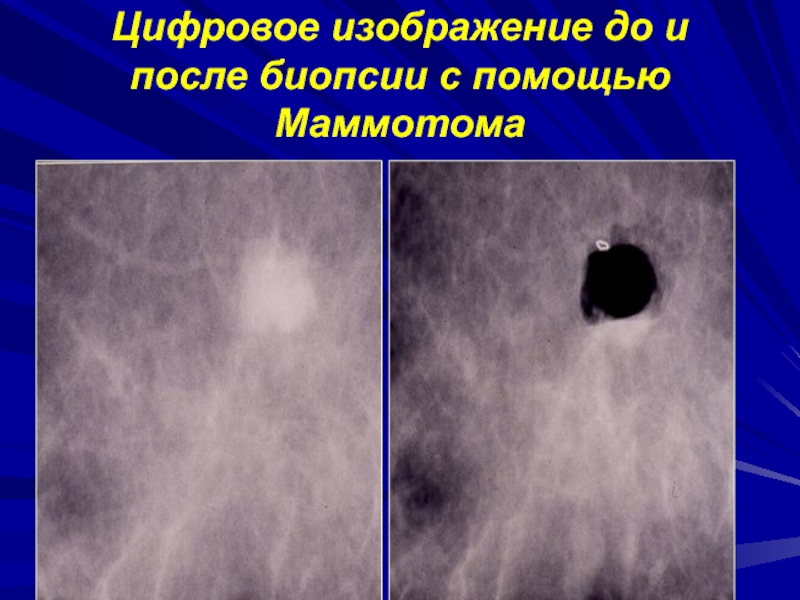
- 17. «МАММАТОМ» - аспирационная вакуумная биопсия
- 18. Цифровое изображение до и после биопсии с помощью Маммотома
- 19. Спиральная КТ Вспомогательный метод (не оценивает микрокальцинаты,
- 20. Маммосцинтиграфия – метод радионуклидной диагностики патологии молочной
- 21. Радионуклидные методы диагностикиДифференциальная диагностика злокачественных и доброкачественных
- 22. ДРУГИЕ МЕТОДЫ ДИАГНОСТИКИ Ретростерноскопия Цитологический метод (пункционная
- 23. ДРУГИЕ МЕТОДЫ ДИАГНОСТИКИ для оценки распространённости процессаСцинтиграфия
- 24. ТЕРМОГРАФИЯ Микроволновая радиотермометрияЭтот метод основан на измерении
- 25. Анатомия молочных желёз
- 26. В зрелом возрасте МЖ расположена на уровне
- 27. Анатомия молочных желёзкожа сосок подкожно-жировой слойжелезистая тканьсосуды
- 28. Строение молочной железыМолочная железа – это сложный
- 29. Строение молочной железыдольки погружены в соединительнотканную строму
- 30. Строение молочной железы долька заканчивается концевыми пузырьками
- 31. Эпителиальная выстилка молочной железы:альвеолы выстланы кубическим эпителием;протоки
- 32. Система выводных протоков МЖ1- основной млечный
- 33. Типы ветвлений млечных протоков Магистральный (21%)
- 34. Кровоснабжение МЖ a. mammaria interna (a. subclavia)
- 35. Иннервация МЖШейное и плечевые сплетенияМежреберные нервыЧасти симпатического
- 36. Т1 ВИ fsСтроение молочной железыТ2 ВИ
- 37. локализация патологических участковдля локализации патологического процесса молочная
- 38. Возрастные изменения молочных желёз
- 39. Развитие МЖРазвивается из полипотентных клеток базального слоя
- 40. Подростковый период в период появления менструаций –
- 41. Какие гормоны влияют на МЖяичников,стероидные гормоны коры
- 42. Схематическое изображение изменений молочных желез до (a) и после (б) менструации
- 43. 27 день цикла8 день цикла
- 44. Возрастная МР-анатомия молочной железыТ2 ВИПрепубертатный периодУзкий подкожно-жировой
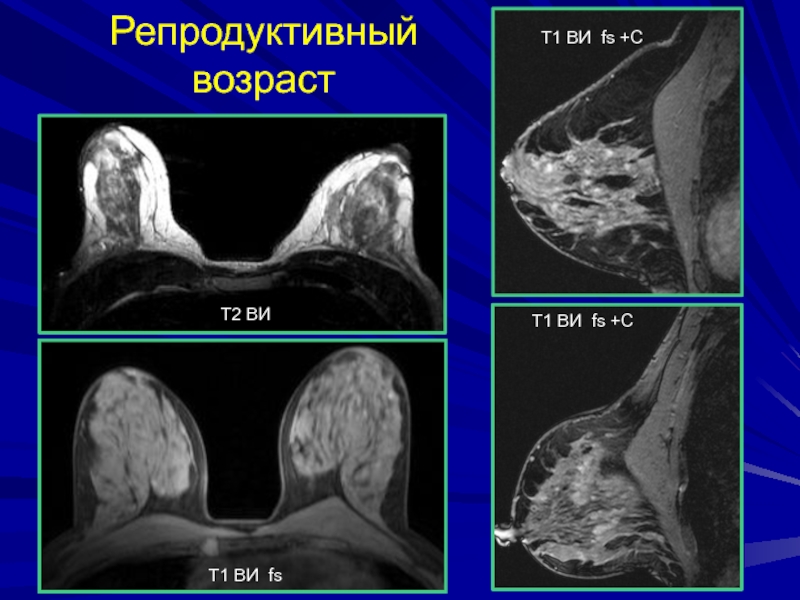
- 45. Репродуктивный возрастТ2 ВИТ1 ВИ fsТ1 ВИ fs +СТ1 ВИ fs +С
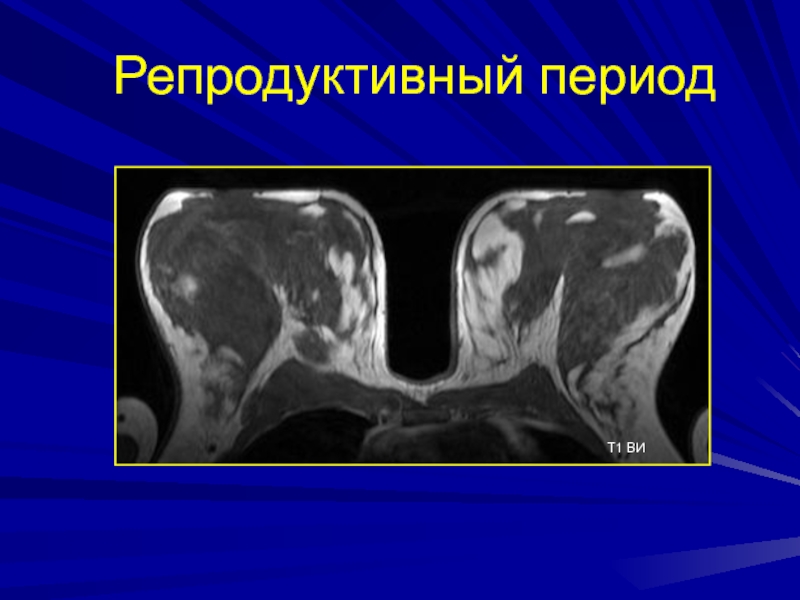
- 46. Репродуктивный период Т1 ВИ
- 47. Молочная железа в репродуктивном периодеТ1 ВИ fsТ1 ВИ fsТ1 ВИ fsТ1 ВИТ1 ВИ fs
- 48. МЖ во время беременности и лактации8-12 недель
- 49. схема строения молочной железы при беременности та
- 50. Молочная железа в период лактацииТ2 ВИ fsТ2 ВИ fsТ2 ВИ fsТ1 ВИ fs
- 51. Климактерический или предменопаузальный период 45-55 летПостепенно
- 52. Молочная железа в пременопаузе Т2 ВИ
- 53. Тотальное жировое перерождение. Мелкие отложения извести по
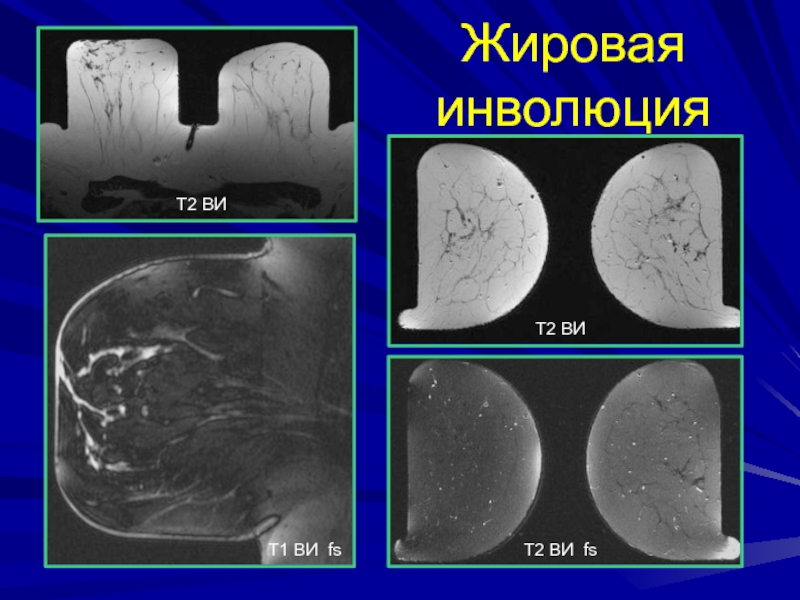
- 54. Жировая инволюцияТ2 ВИТ1 ВИ fsТ2 ВИ fsТ2 ВИ
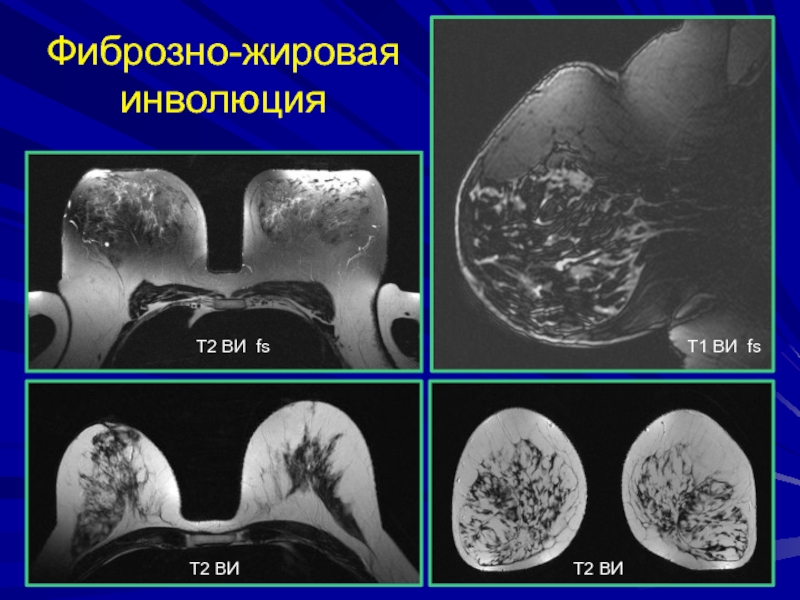
- 55. Фиброзно-жировая инволюцияТ2 ВИ fsТ2 ВИТ2 ВИТ1 ВИ fs
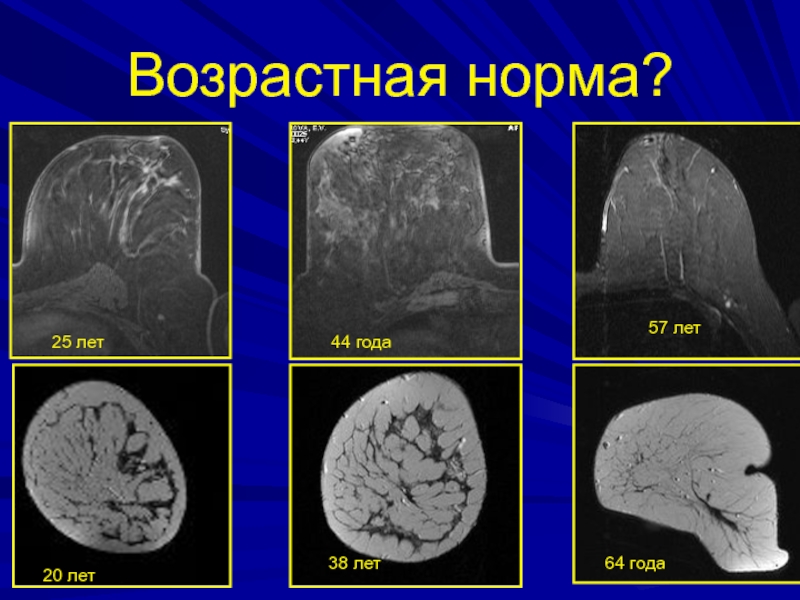
- 56. Возрастная норма?57 лет25 лет44 года20 лет38 лет64 года
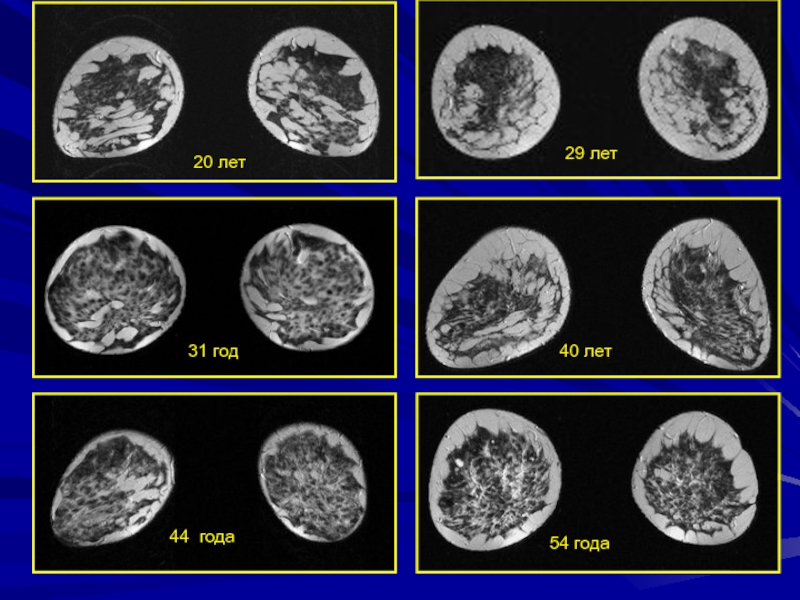
- 57. 40 лет20 лет29 лет54 года44 года31 год
- 58. Методика МР-маммографии
- 59. Широкое внедрение МРМ с ДКУ в
- 60. Методика МРМ исследования пациенток проводят в
- 61. Слайд 61
- 62. МЕТОДИКА МРМПри выборе проекций исследования необходимо учитывать
- 63. Общий алгоритм проведения МРМПервый этап - «нативная»
- 64. Методики МРМ с контрастным усилениемМРМ с динамическим
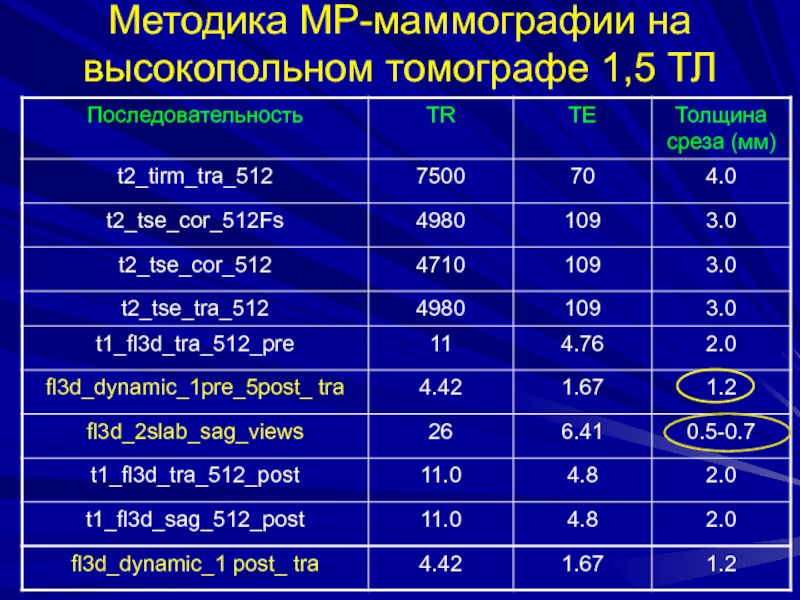
- 65. Методика МР-маммографии на высокопольном томографе 1,5 ТЛ
- 66. Магневист (Gd-DTPA, гадопентетат, открытый, ионный) Schering AG,
- 67. Объем введения0,1 ммоль/кг75 кг0,5 ммоль/л – 15
- 68. Динамическая МРМ с контрастным усилением – основана
- 69. Методика проведения ДКУСначала выполняется одна преконтрастная серия
- 70. СубтракцияПостконтрастное Т1 ВИПреконтрастное Т1 ВИПостпроцессорная обработка Методика субтракции
- 71. SSD MIPMIP-реконструкция в сагиттальной плоскостиПостпроцессорная обработка Оценка васкуляризации
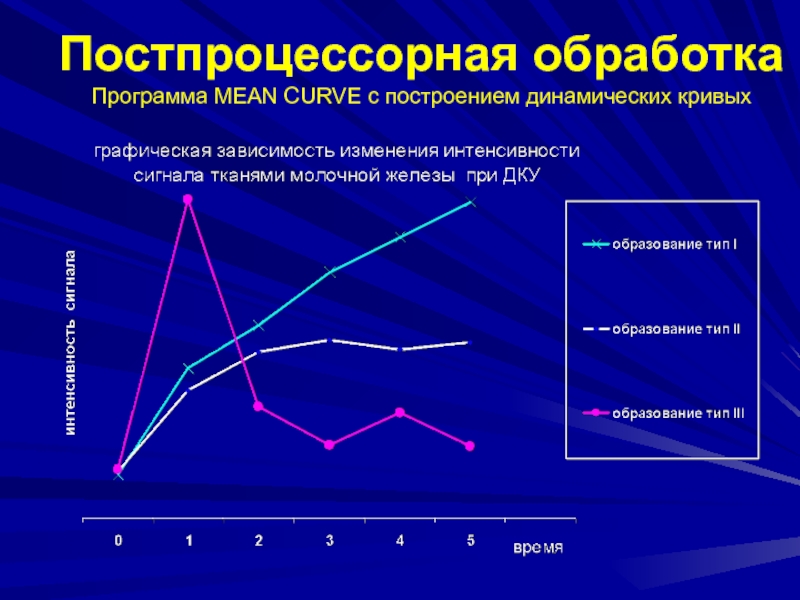
- 72. Постпроцессорная обработкаПрограмма MEAN CURVE с построением динамических
- 73. Постпроцессорная обработкаПрограмма MEAN CURVE с построением динамических кривых
- 74. Постпроцессорная обработкаПрограмма MEAN CURVE с построением динамических кривых
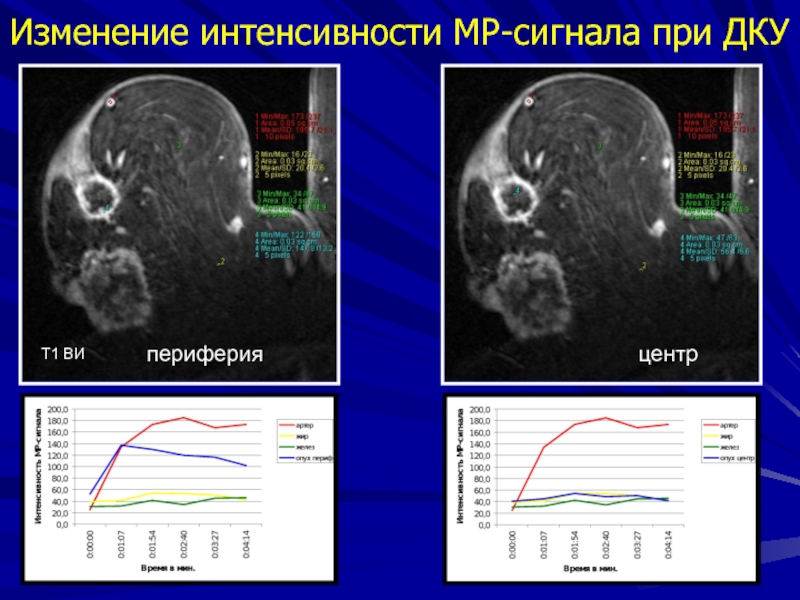
- 75. периферияцентрИзменение интенсивности МР-сигнала при ДКУТ1 ВИ
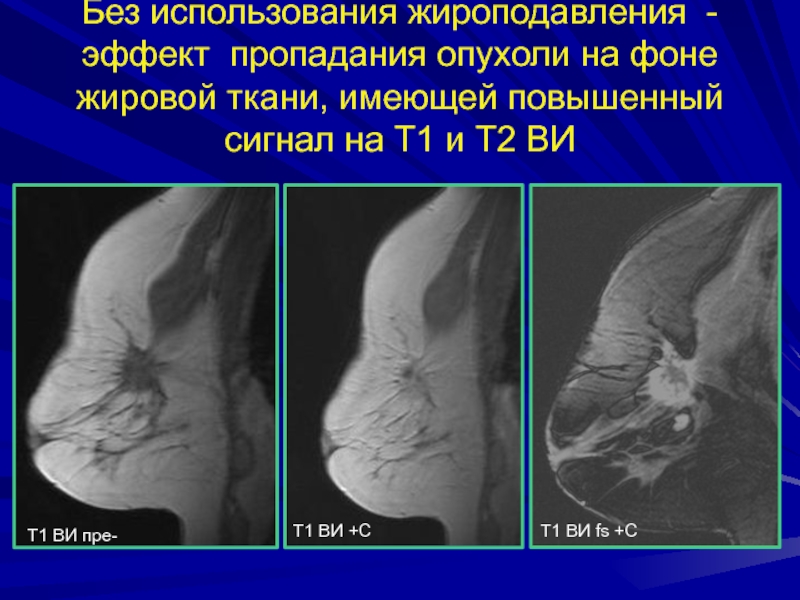
- 76. Без использования жироподавления - эффект пропадания опухоли
- 77. Перфузионные изображения тканей в МРТ –
- 78. ПЕРФУЗИЯ – это определяемый физиологический процесс, который
- 79. Wash in / Wash out Приток
- 80. Wash in / Wash out Приток
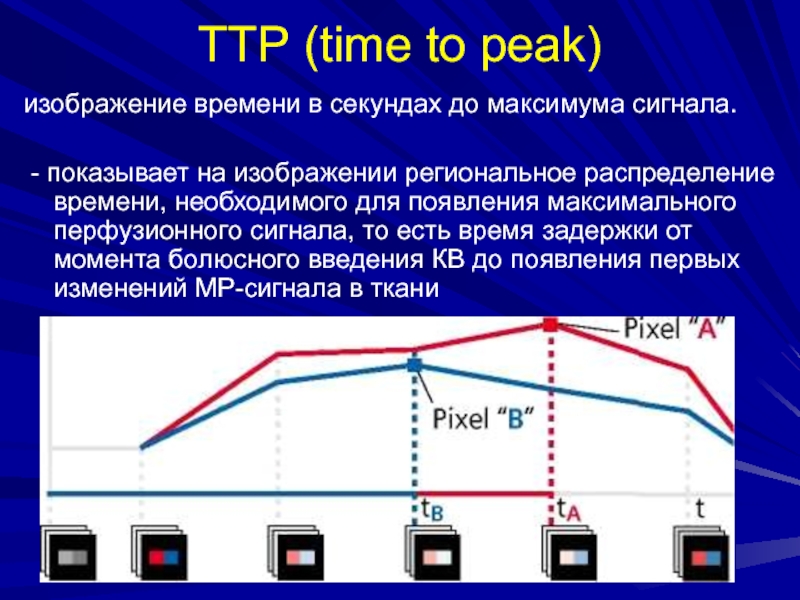
- 81. ТТР (time to peak) изображение времени в
- 82. MIPt - MIP time (maximum intensity
- 83. PEI (positive enhancement integral) – интеграл положительного
- 84. Площади под графиком
- 85. Перфузионные карты принцип их построенияТ. О. перфузия
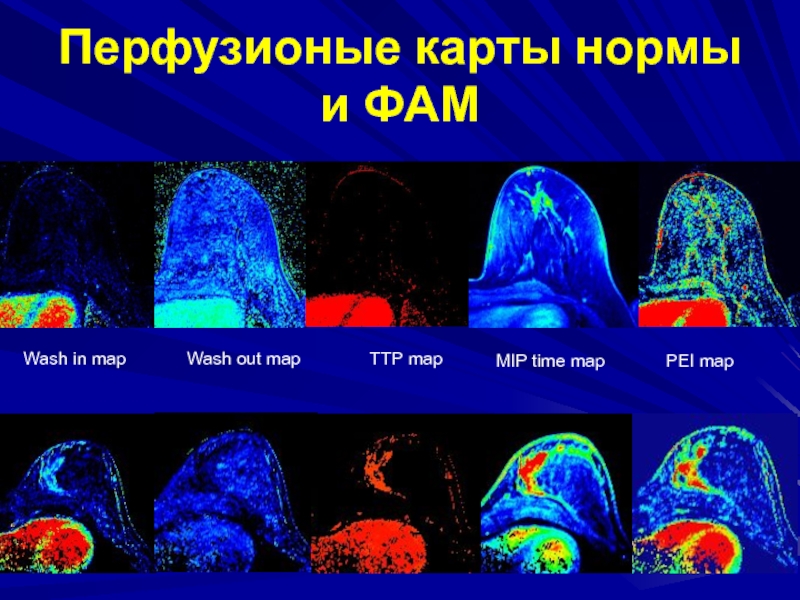
- 86. Перфузионые карты нормы и ФАМ
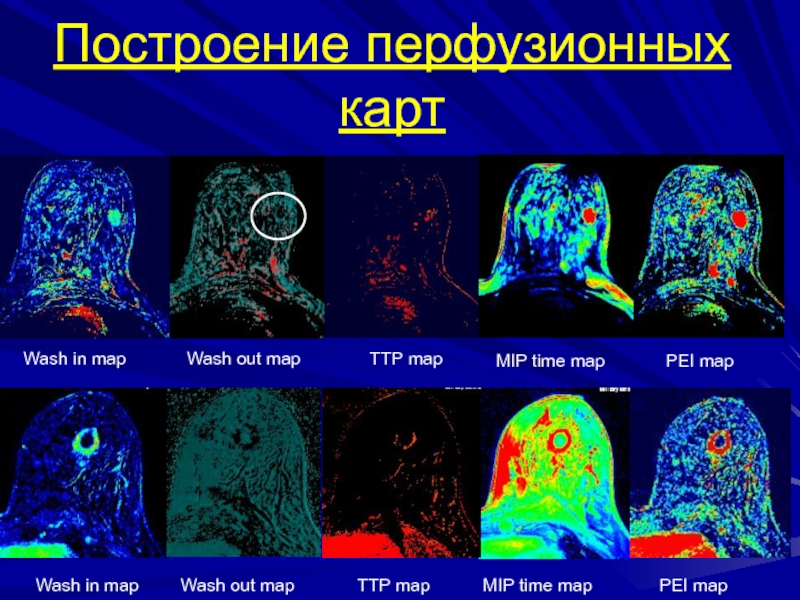
- 87. Построение перфузионных картWash in mapPEI mapMIP time mapWash out mapТТР map
- 88. ПРОТОННАЯ МР-СПЕКТРОСКОПИЯ С ОПРЕДЕЛЕНИЕМ ПИКА ХОЛИНА КАК
- 89. МР-спектроскопияявляется многообещающей технологией, которая в сочетании с
- 90. Слайд 90
- 91. Слайд 91
- 92. ДИФФУЗНОЕ ВЗВЕШЕННОЕ ИЗОБРАЖЕНИЕ – простой путь к
- 93. Классификация клинических синдромов МЖ (Н.И. Рожкова)Диффузные измененияУзловое
- 94. КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ МОЛОЧНОЙ ЖЕЛЕЗЫ пороки развития, нарушение
- 95. пороки развития, нарушение роста (гипертрофия,
- 96. Пороки развитияК порокам развития принадлежит и гамартома.
- 97. добавочная молочная железа или добавочная доляТ2 ВИ
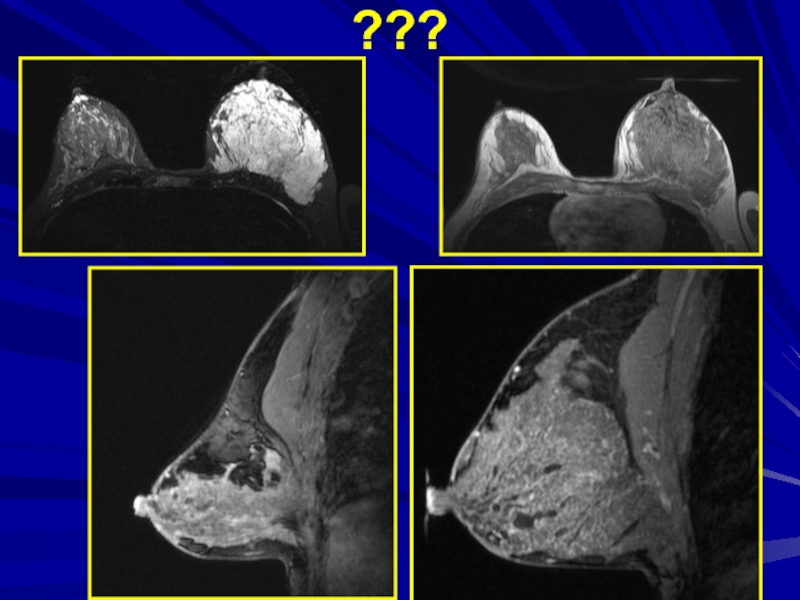
- 98. ???
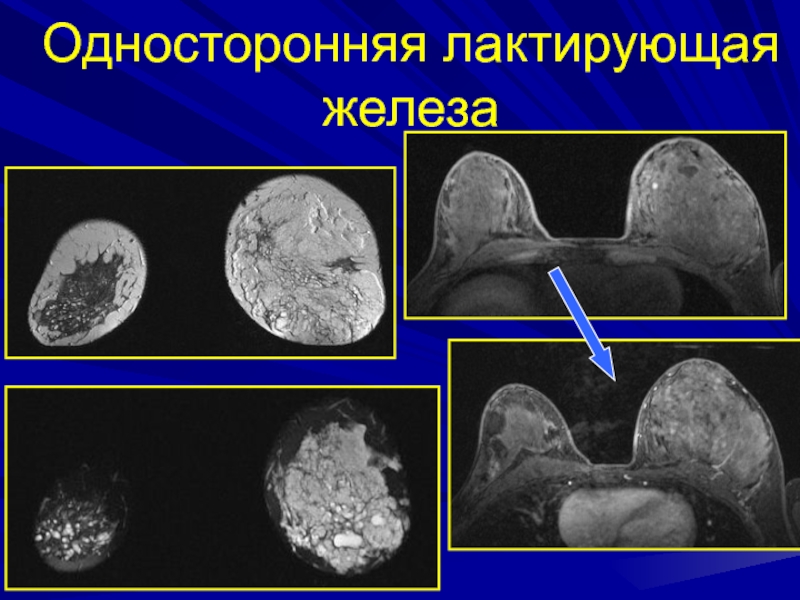
- 99. Односторонняя лактирующая железа
- 100. Молочная железа находится под постоянным гормональным влиянием
- 101. Физиологические процессы, происходящие в молочных железах здоровых
- 102. Патологические гиперпластическими заболеваниями гениталий при которых развиваются
- 103. Синдром диффузных изменений молочных желёзДиффузные изменения молочных
- 104. Смешанная форма фиброаденоматозаПатоморфологическая основа довольно пестрая -
- 105. Диффузный фиброаденоматоз (смешанный тип с преобладанием железистого
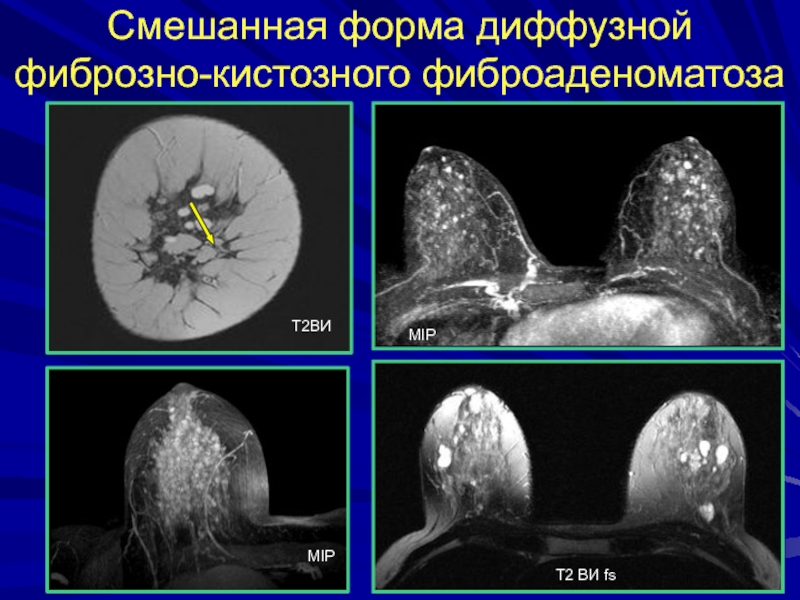
- 106. Смешанная форма диффузной фиброзно-кистозного фиброаденоматозаMIPТ2ВИ
- 107. Диффузно-фиброзно-жировая перестройкаТ2 ВИ fsТ2 ВИТ2 ВИ fsMIPУЗИ
- 108. Остаточные появления ФАМ с фиброзом вдоль протоков
- 109. Кривые контрастного усиления (непролиферативные дисплазии) Кривая А
- 110. Т1 ВИ fs +CТ2 ВИТ1 ВИ fs +CПролиферативный фиброаденоматоз
- 111. Пролиферирующий ФАМ
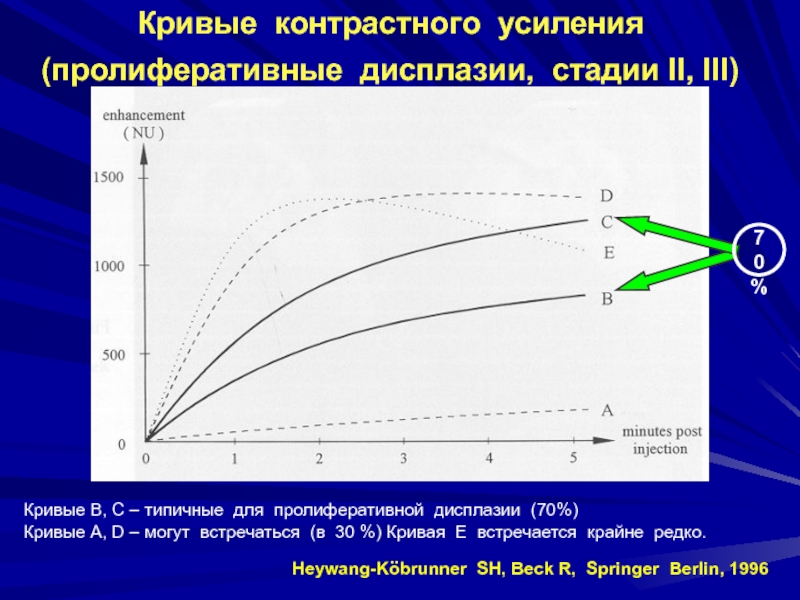
- 112. Кривые контрастного усиления (пролиферативные дисплазии, стадии
- 113. Гормональная перестройка гипертрофия долей
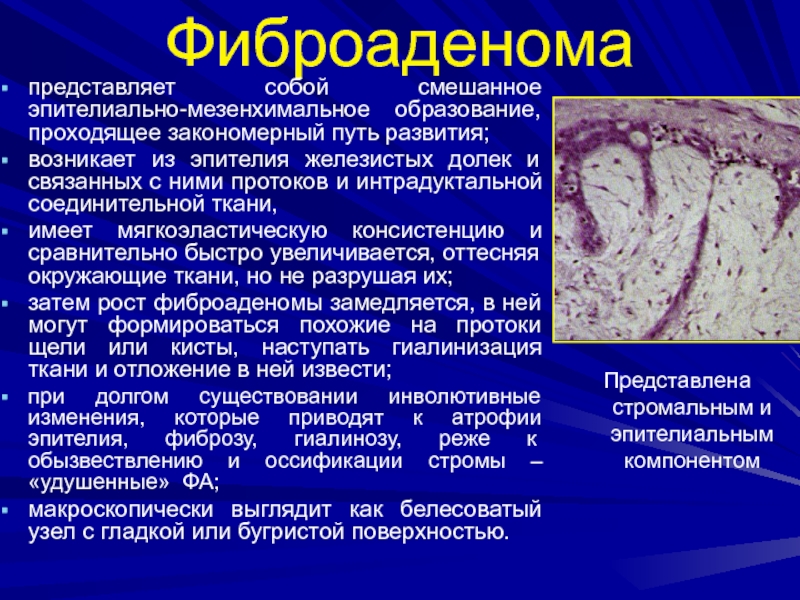
- 114. Слайд 114
- 115. функциональные и органические изменения со стороны яичников
- 116. Диагностический алгоритм при диффузных изменениях молочных желёз
- 117. Синдром пальпируемого узлового образования в молочной железеДоброкачественныеФиброаденомыКистыЛипомы
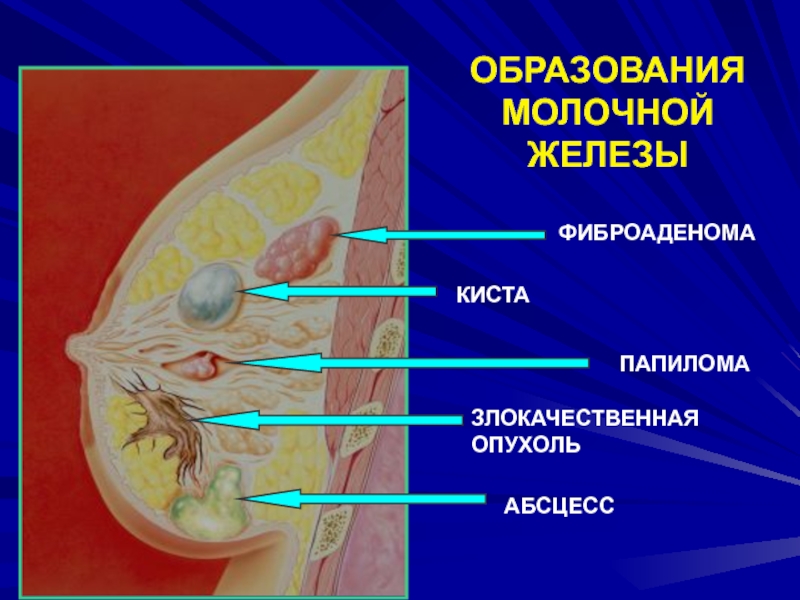
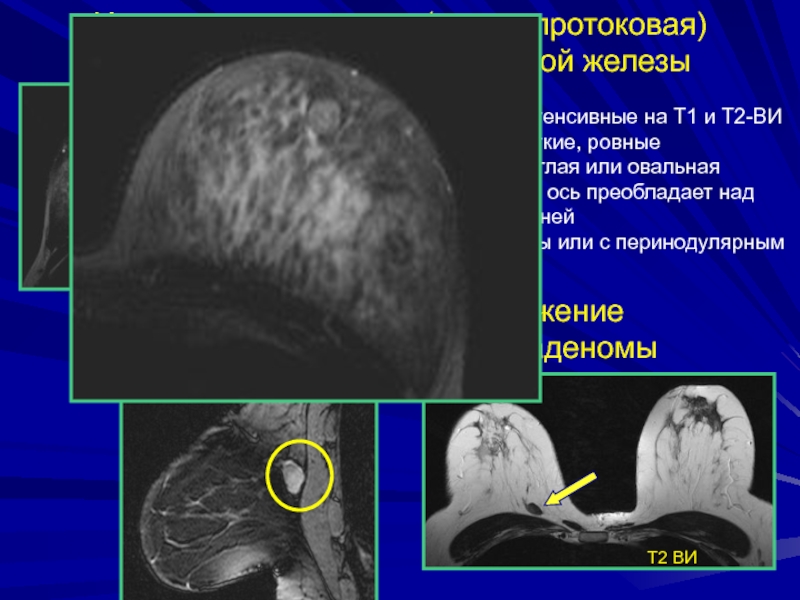
- 118. ОБРАЗОВАНИЯМОЛОЧНОЙ ЖЕЛЕЗЫ
- 119. МОРФОЛОГИЯ КОНТРАСТНОГО УСИЛЕНИЯУВЕЛИЧЕНИЕ ИНТЕНСИВНОСТИ МР-СИГНАЛА МЕНЕЕ ЧЕМ
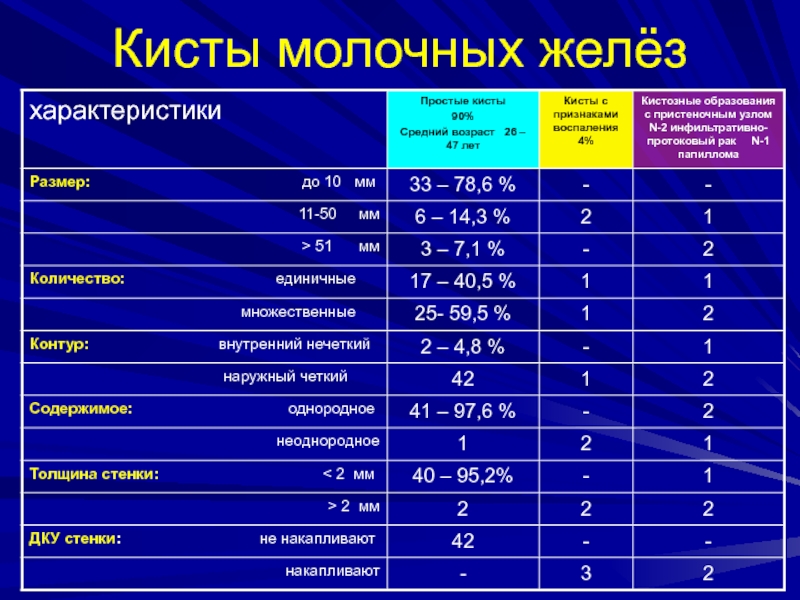
- 120. Этиология кист МЖ
- 121. Простые кистыНаиболее часто встречаемые объемные образования
- 122. У старых женщин через 10-15-20 лет после
- 123. Простые кистыСостоят из двух слоев клеток:внутренний – эпителиальный, наружный – миоэпителиальный
- 124. Простые кистыТипичные МР-признаки:Форма округлая,Контуры четкие ровные,Содержимое однородное,Толщина
- 125. Простые кистыТ2-ВИ traТ2-ВИ FS traТ1-ВИ sagТ1-ВИ sag
- 126. Простые кистыSUB traТ2-ВИ FS tra
- 127. Кисты молочных желёзРентгенограмма левой молочной железы, прямая
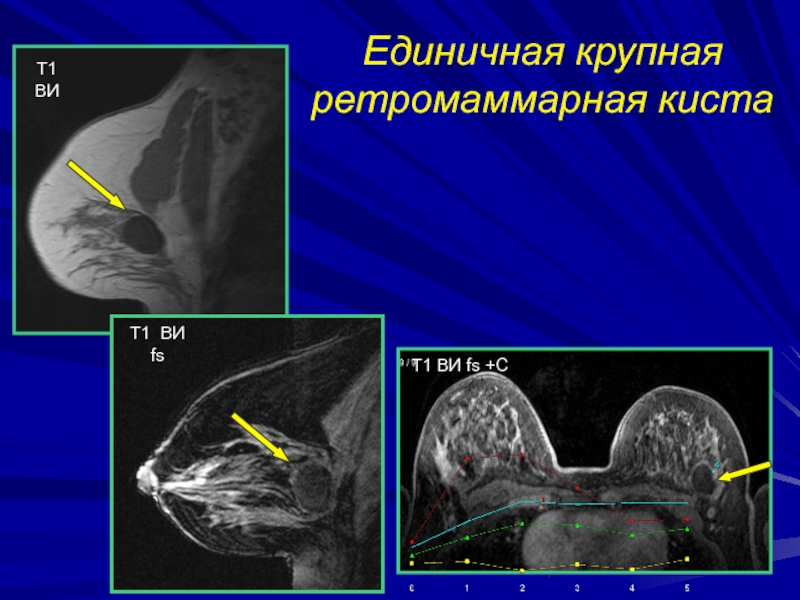
- 128. Единичная крупная ретромаммарная кистаТ1 ВИТ1 ВИ fsТ1 ВИ fs +С
- 129. Это кисты, осложненные воспалением и/или кровотечением, или
- 130. Кисты с геморрагическим содержимымНа преконтрастных Т1-ВИ МР-сигнал от геморрагического содержимого кисты повышенТ1-ВИ
- 131. Сложная киста состояние после пункции крупной
- 132. Смешанный тип фиброаденоматоза, множественные кисты (1) и
- 133. Та же пациентка контроль через годТ2 ВИТ2 ВИТ2 ВИMIP
- 134. MIP
- 135. Смешанная форма пролиферативного фиброаденоматоза, МР-признаки воспалительных изменений
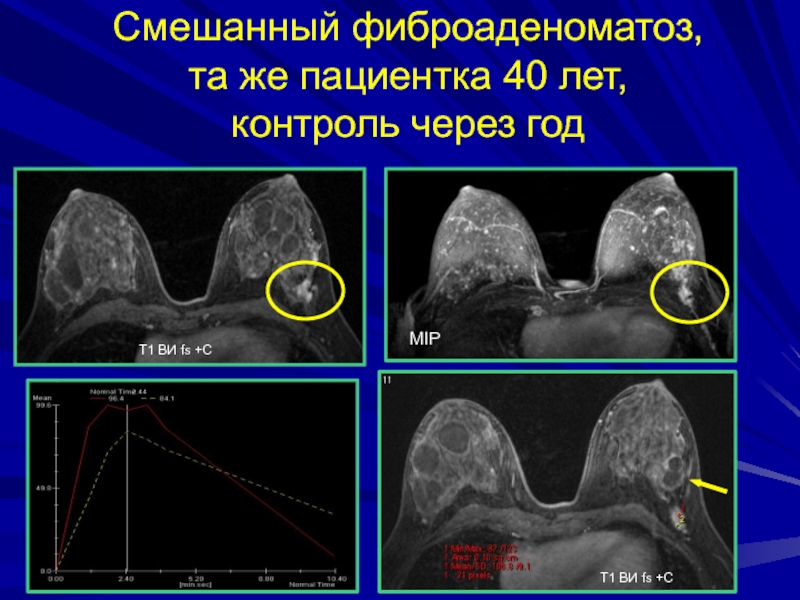
- 136. Смешанный фиброаденоматоз, та же пациентка 40 лет, контроль через годТ1 ВИ fs +CMIP
- 137. ИСПОЛЬЗОВАНИЕ “Сульфакрилата” ПРИ ЛЕЧЕНИИ КИСТ МОЛОЧНОЙ ЖЕЛЕЗЫ
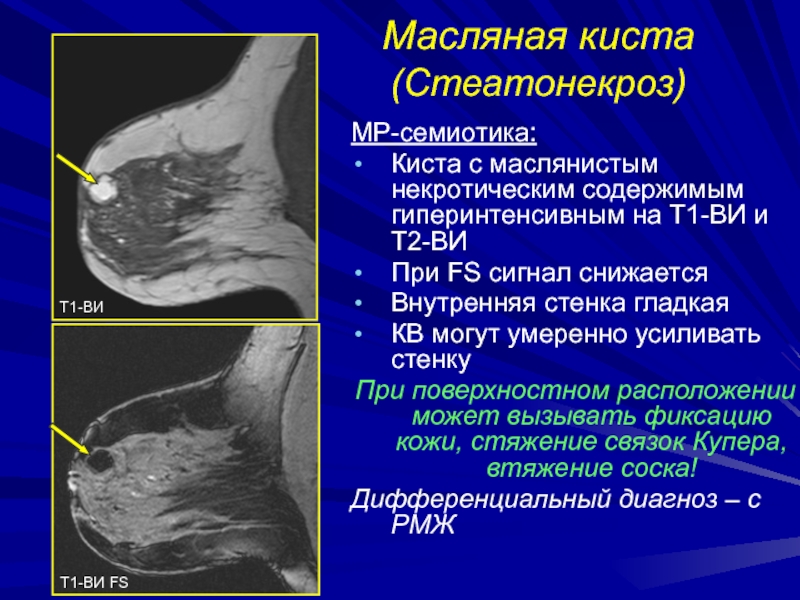
- 138. Масляная киста (Стеатонекроз)Причина: травма, оперативное вмешательство, пункционная
- 139. Масляная киста (Стеатонекроз)МР-семиотика:Киста с маслянистым некротическим содержимым
- 140. Кисты молочных желёз
- 141. Динамика развития кист, их диагностика и лечениеВ
- 142. Слайд 142
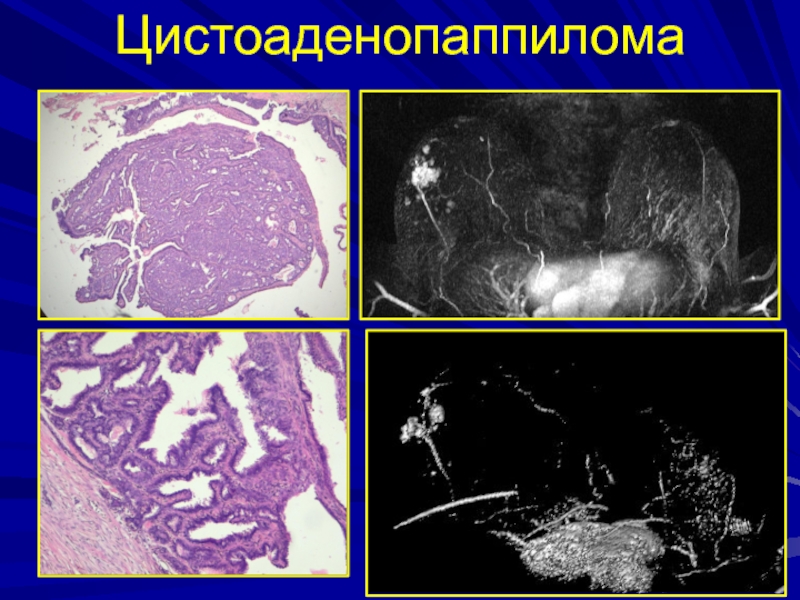
- 143. Типичным вариантом фиброэпителиальной пролиферации являются цистоаденопапилломы
- 144. Фиброаденома (ФА) – это доброкачественная опухоль, исходящая
- 145. ФиброаденомаСчитается, что фиброаденомы формируются при повышенной концентрации
- 146. Фиброаденомапредставляет собой смешанное эпителиально-мезенхимальное образование, проходящее закономерный
- 147. Гистологическая классификация фиброаденомПериканаликулярная фиброаденома (51%)Интраканаликулярная фиброаденома (46%)Смешанная фиброаденома (2%)Листовидная (филлоидная) фиброаденома (1%)
- 148. Маммографические признаки обоих типов фиброаденомы сходны. Существуют
- 149. ФиброаденомаНередко фиброаденома по маммографической картине напоминает кисту
- 150. Интраканаликулярная (внутрипротоковая) фиброаденома левой молочной железы Ретромаммарное
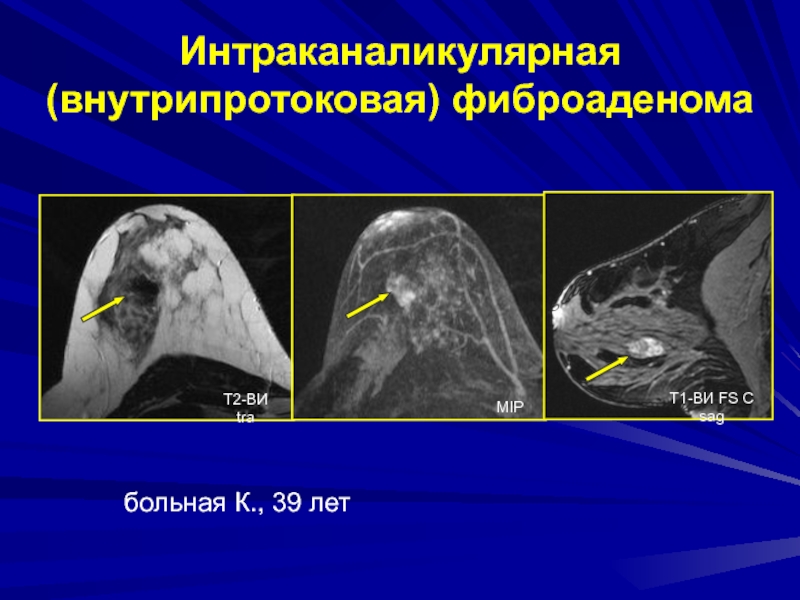
- 151. Интраканаликулярная (внутрипротоковая) фиброаденомаВ структуре преобладают эпителиальные элементыЧастота
- 152. Интраканаликулярная (внутрипротоковая) фиброаденомабольная К., 39 летТ2-ВИ traMIPТ1-ВИ FS С sag
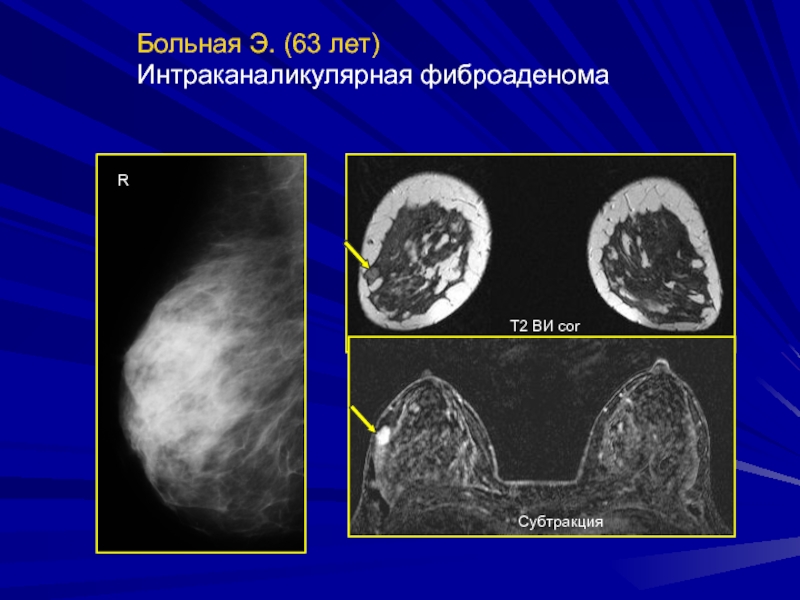
- 153. Больная Э. (63 лет) Интраканаликулярная фиброаденомаRТ2 ВИ corСубтракция
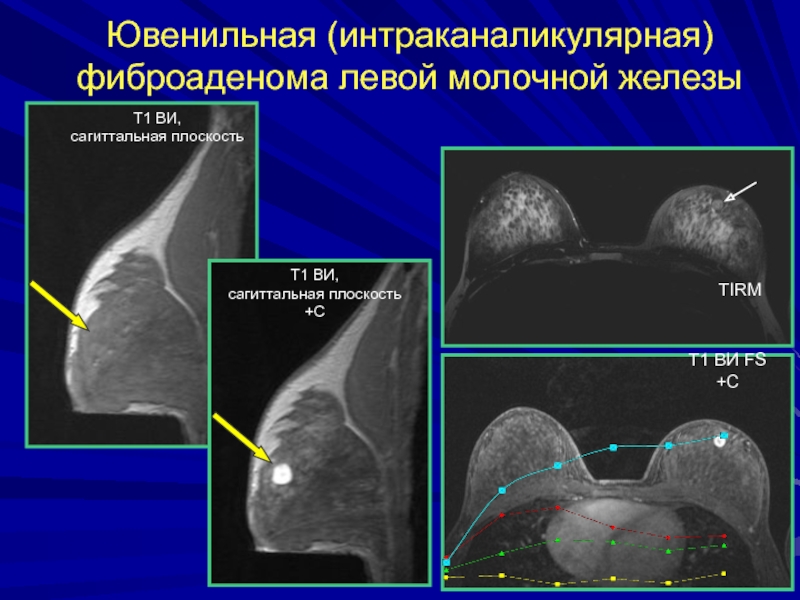
- 154. Ювенильная (интраканаликулярная) фиброаденома левой молочной железыТ1 ВИ,сагиттальная плоскостьТ1 ВИ,сагиттальная плоскость+CТIRMТ1 ВИ FS+C
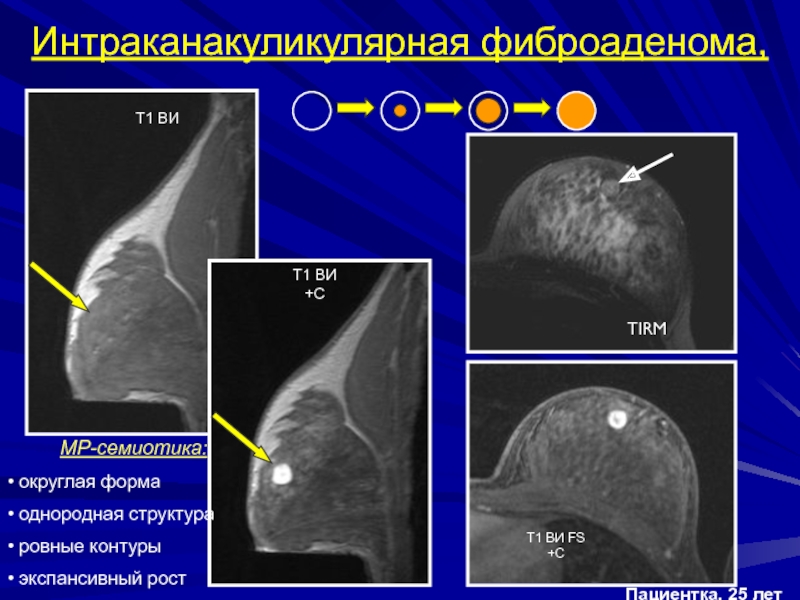
- 155. Интраканакуликулярная фиброаденома, Т1 ВИТ1 ВИ+CМР-семиотика: округлая форма однородная структура ровные контуры экспансивный ростПациентка, 25 лет
- 156. Перфузионные карты
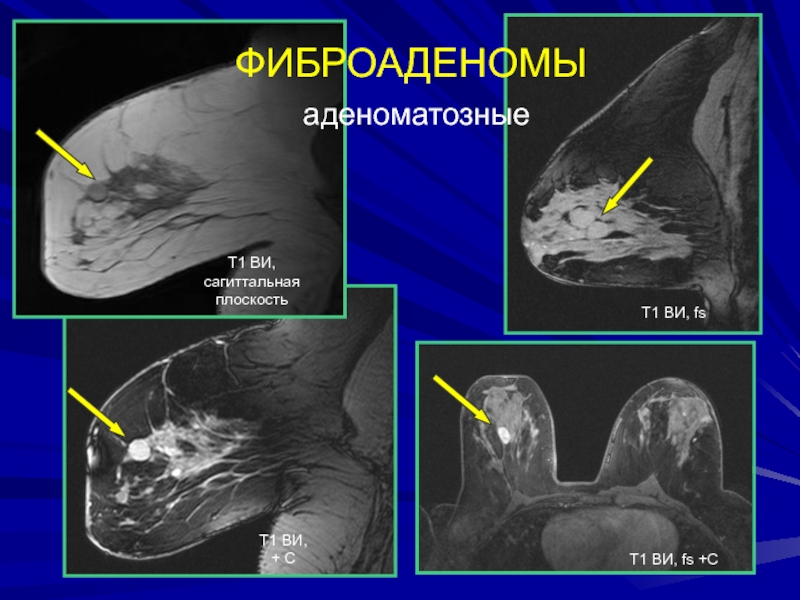
- 157. ФИБРОАДЕНОМЫ аденоматозныеТ1 ВИ fs + СТ2 ВИТ1 ВИТ1 ВИ fs + СMIP
- 158. Т1 ВИ,сагиттальная плоскостьТ1 ВИ,+ СТ1 ВИ, fs +СФИБРОАДЕНОМЫ аденоматозные
- 159. Смешанная форма фиброаденоматоза, единичные крупные кисты (1)
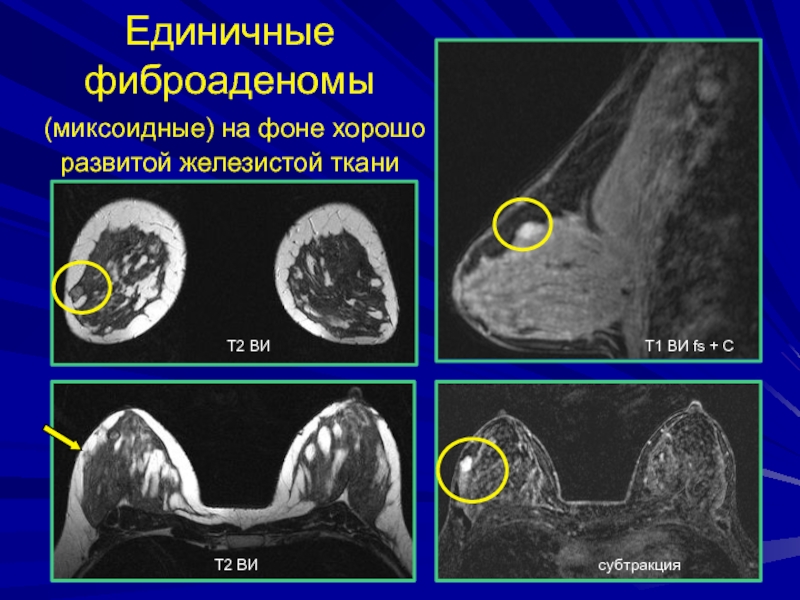
- 160. Единичные фиброаденомы (миксоидные) на фоне хорошо развитой железистой тканиТ1 ВИ fs + СсубтракцияТ2 ВИТ2 ВИ
- 161. Крупные фиброаденомы левой молочной железы (фиброзно-аденоматозные)Т2 ВИТ1 ВИ fs+СMIP
- 162. Периканаликулярная фиброаденомаВ структуре преобладают соединительнотканные элементыСоединительная ткань
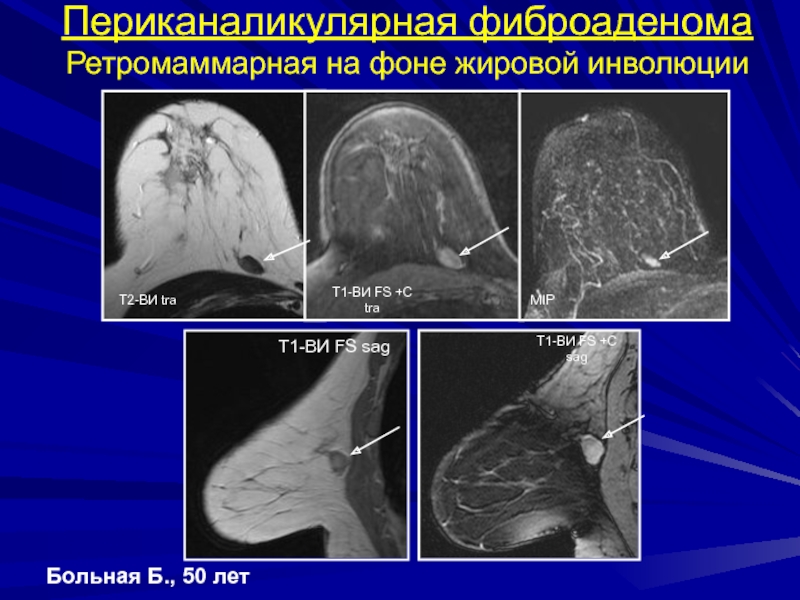
- 163. Периканаликулярная фиброаденомабольная Б., 50 лет Т2-ВИ traТ1-ВИ FS С sagТ1-ВИ FS С tra
- 164. Больная Б., 50 летТ2-ВИ traТ1-ВИ FS +С traПериканаликулярная фиброаденома Ретромаммарная на фоне жировой инволюцииMIP
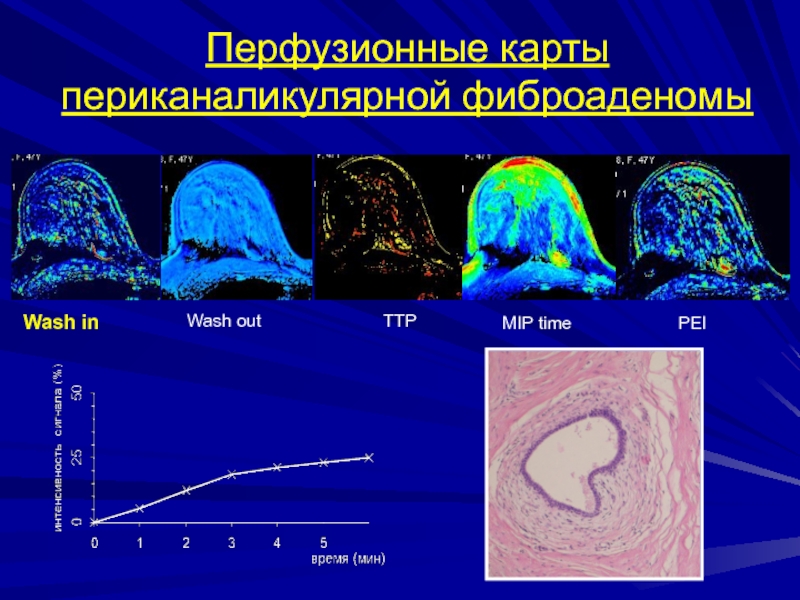
- 165. Перфузионные карты периканаликулярной фиброаденомы
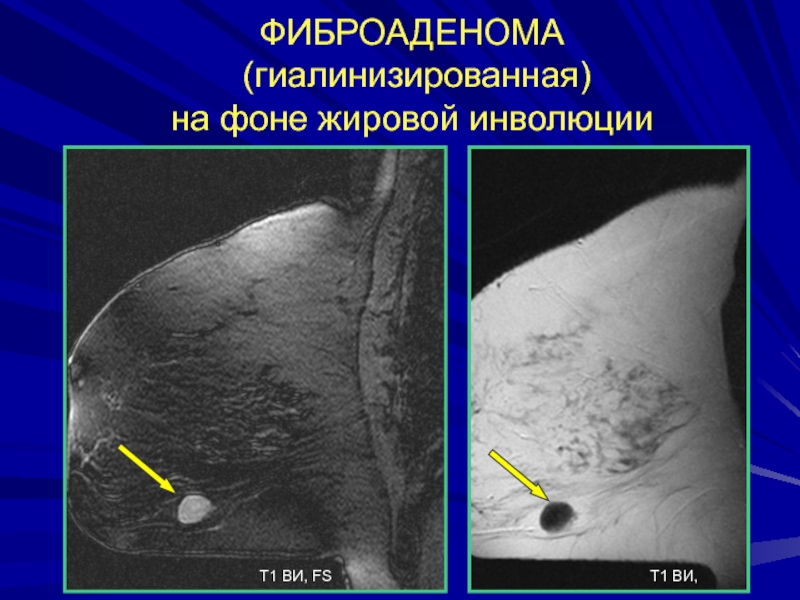
- 166. ФИБРОАДЕНОМА (гиалинизированная) на фоне жировой инволюцииТ1 ВИ, FSТ1 ВИ,
- 167. Фиброзно-узловая перестойка МЖТ1 ВИ fs Рентгенограмма в косо-сагиттальной плоскости
- 168. Т2 ВИФиброзно-узловая перестройка МЖMIPТ2 ВИПЭТ-КТ + С
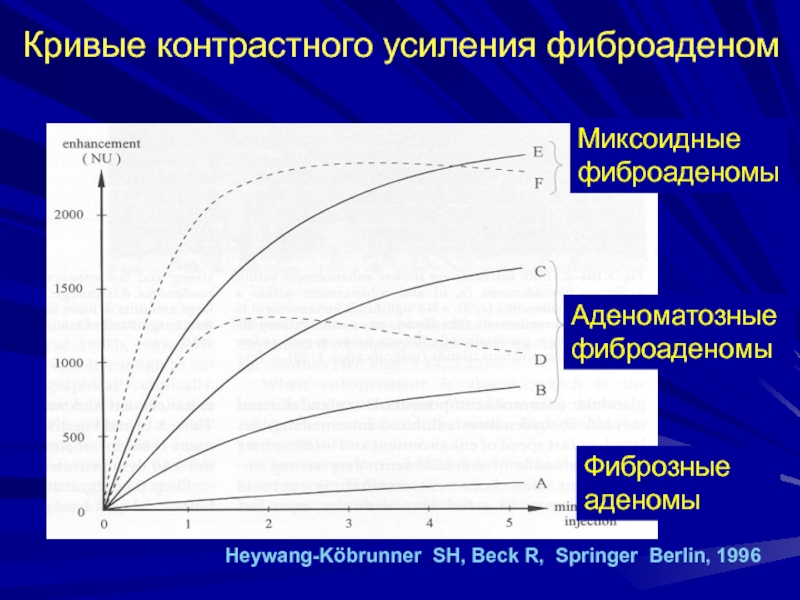
- 169. Кривые контрастного усиления фиброаденом Миксоидные фиброаденомыАденоматозные фиброаденомыФиброзные аденомыHeywang-Köbrunner SH, Beck R, Springer Berlin, 1996
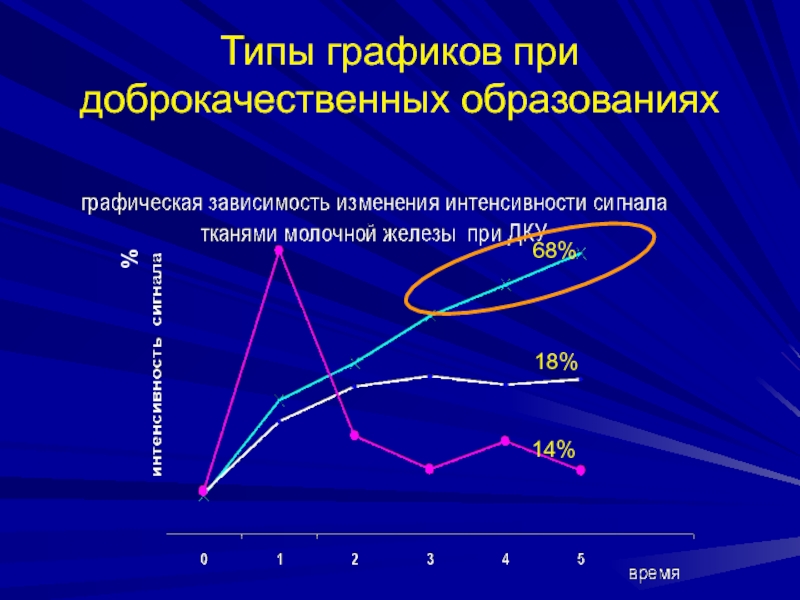
- 170. Типы графиков при доброкачественных образованиях68%18%14% %
- 171. Вопрос лечения фиброаденом очень спорный и в
- 172. Своеобразным вариантом фиброаденом является филлоидная опухоль (гигантская
- 173. Листовидная фиброаденомаСоставляет 2 – 5 % всех
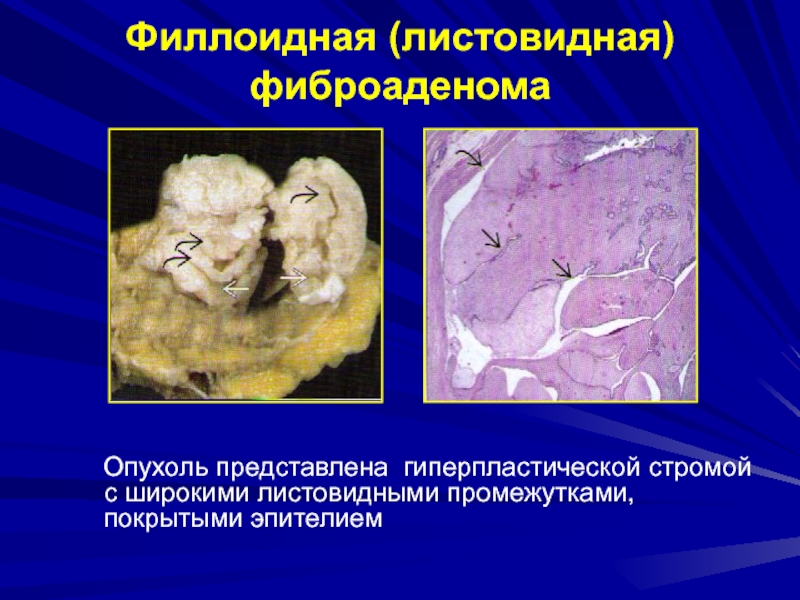
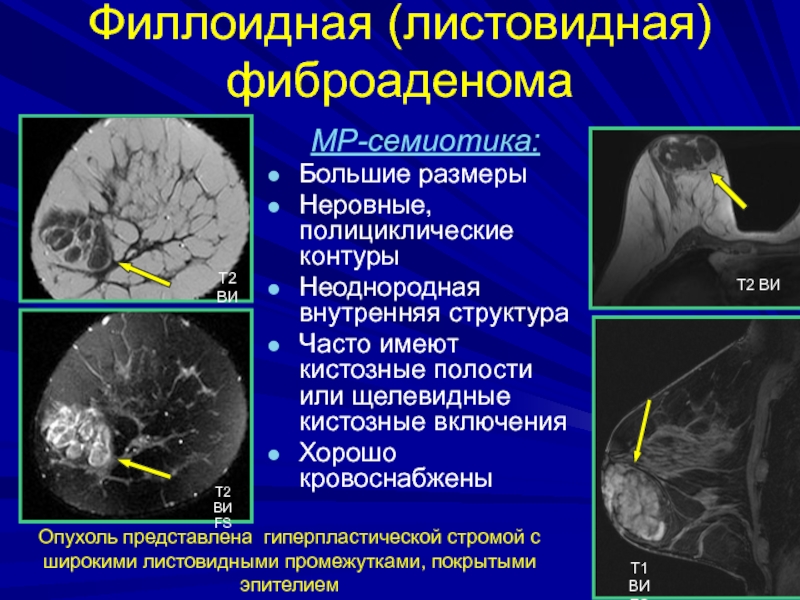
- 174. Филлоидная (листовидная) фиброаденома Опухоль представлена гиперпластической стромой с широкими листовидными промежутками, покрытыми эпителием
- 175. Филлоидная (листовидная) фиброаденомаОпухоль представлена гиперпластической стромой с
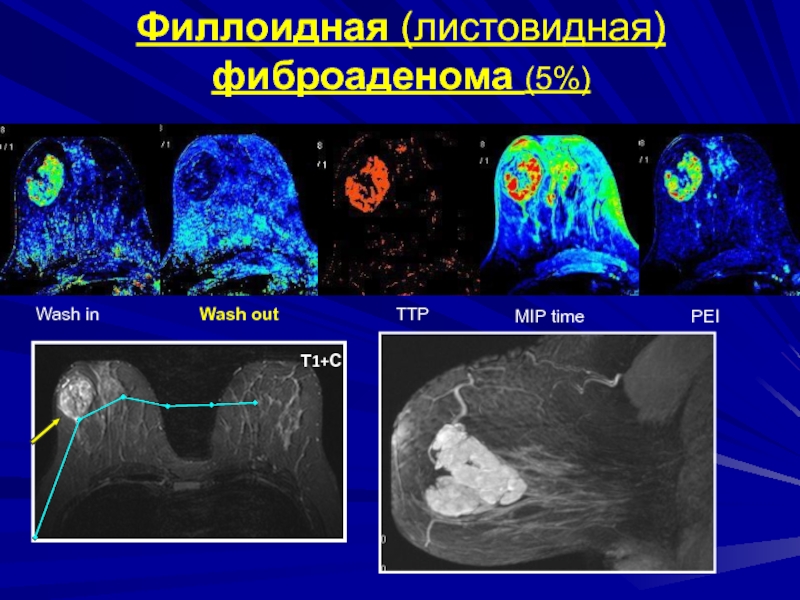
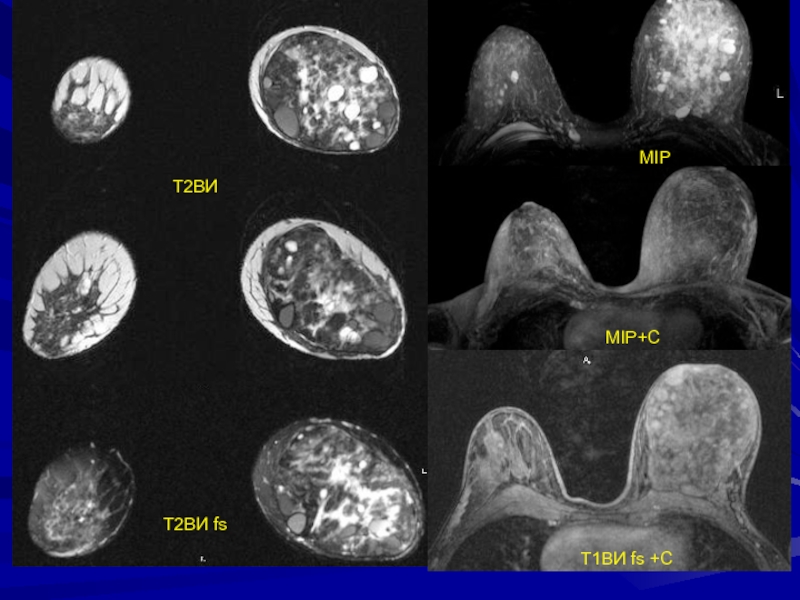
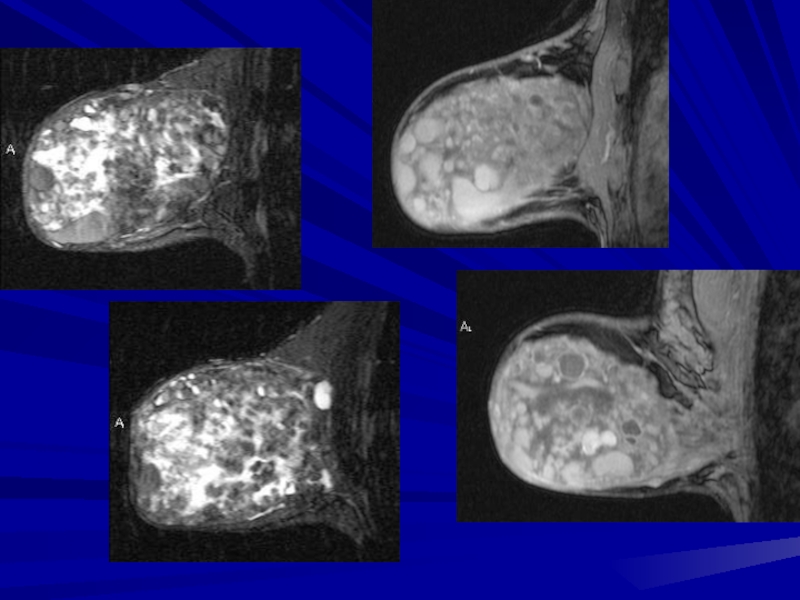
- 176. Филлоидная (листовидная) фиброаденома (5%)Т1+С
- 177. Слайд 177
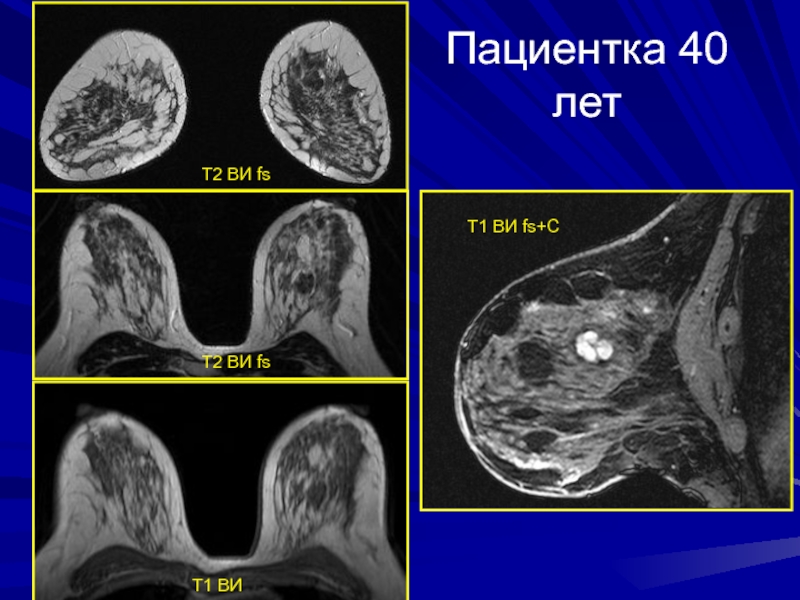
- 178. Пациентка 40 летТ1 ВИ fs+СТ2 ВИ fsТ2 ВИ fsТ1 ВИ
- 179. Слайд 179
- 180. Листовидная фиброаденома в правой молочной железе (1)
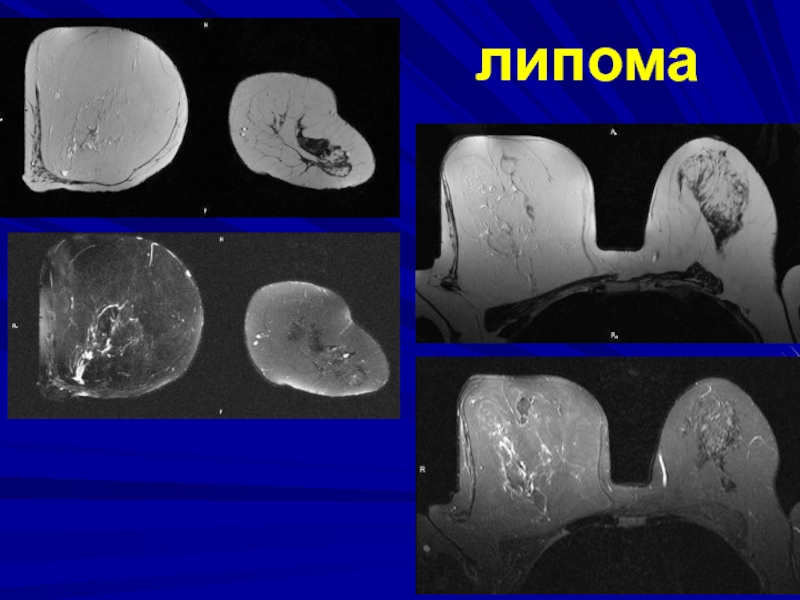
- 181. Больная С. (25 лет) R
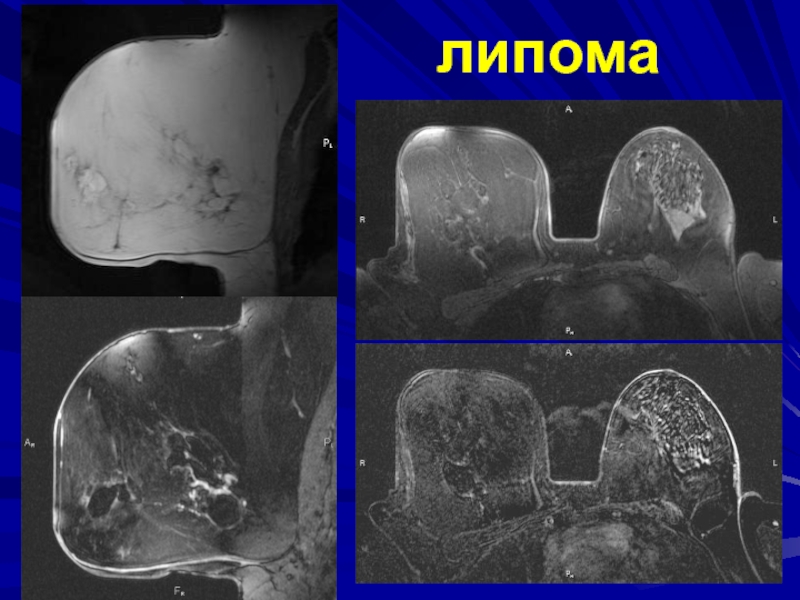
- 182. Больная С. (25 лет)
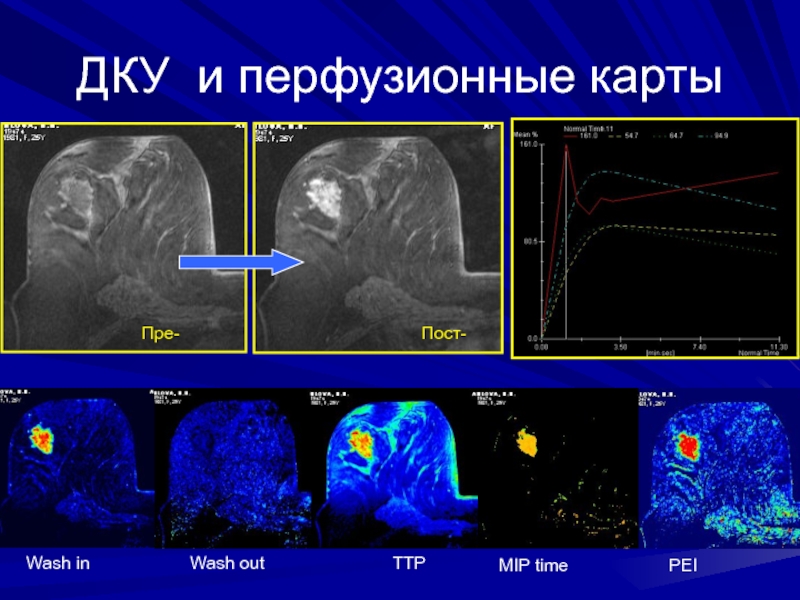
- 183. ДКУ и перфузионные картыПре-Пост-
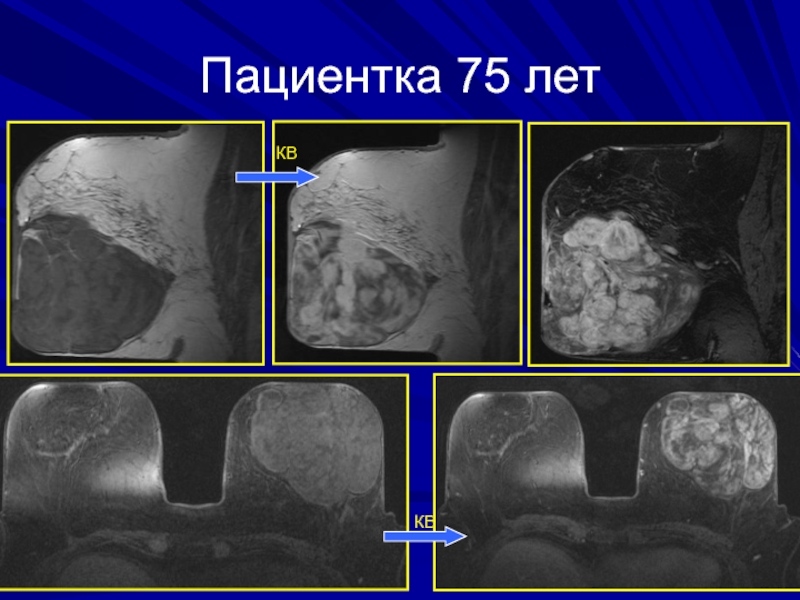
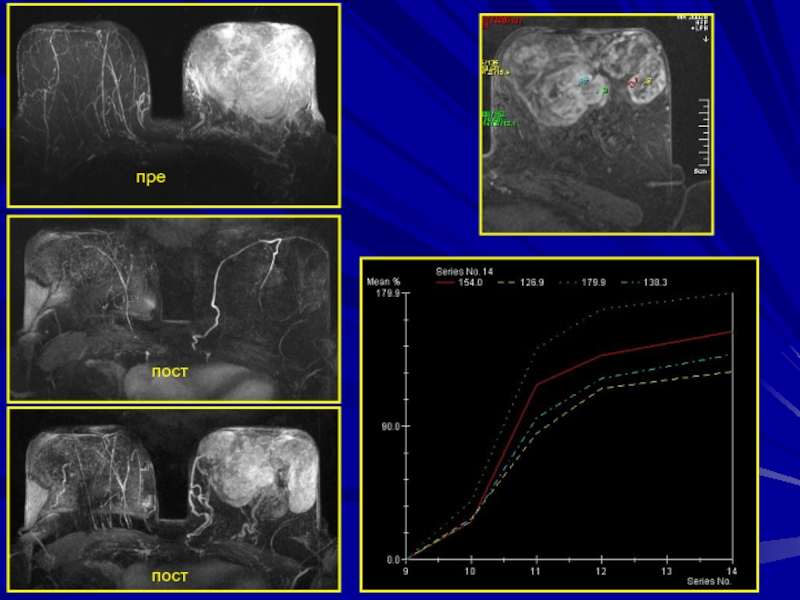
- 184. Клиническое наблюдение
- 185. Пациентка 75 летКВКВ
- 186. препостпост
- 187. саркомаКрайне редкая патология частота встречаемости – 0,2-0,6%М.б.
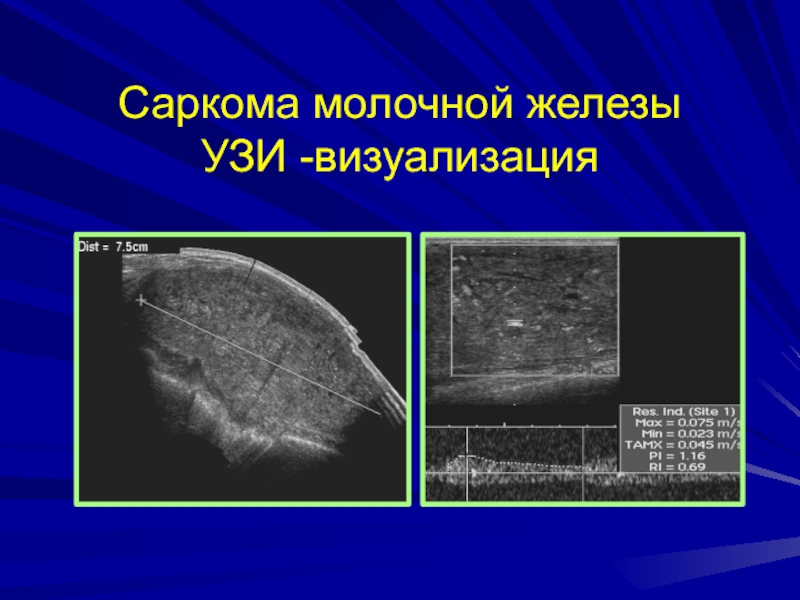
- 188. Саркома молочной железы УЗИ -визуализация
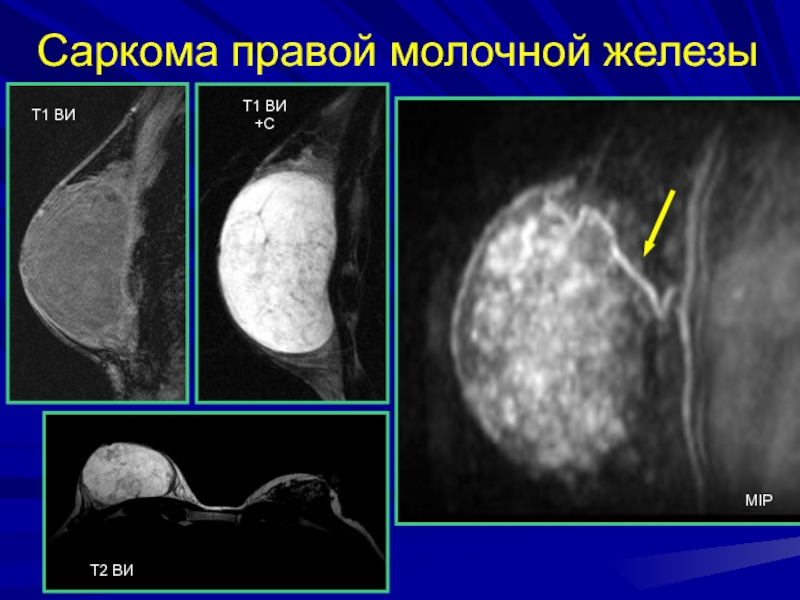
- 189. Саркома правой молочной железыТ1 ВИТ1 ВИ +СMIP
- 190. Доброкачественные и редкие узловые образования молочных
- 191. Редко встречающиеся образования истинные аденомы, фибромы, лейомиомы,
- 192. папилломыИнтрадуктальные (внутрипротоковые) папилломы составляют до 3% всех
- 193. папилломыНа сонограммах обусловливает плотный узел с небольшой
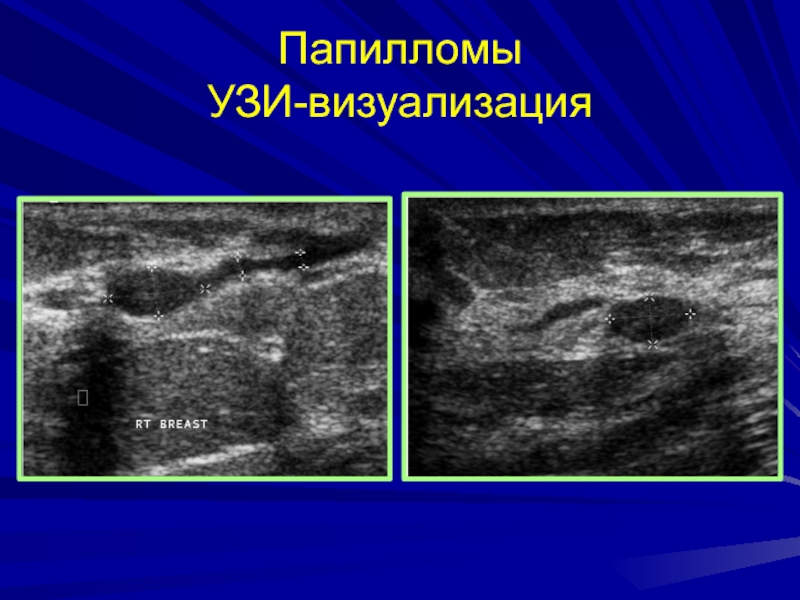
- 194. Папилломы УЗИ-визуализация
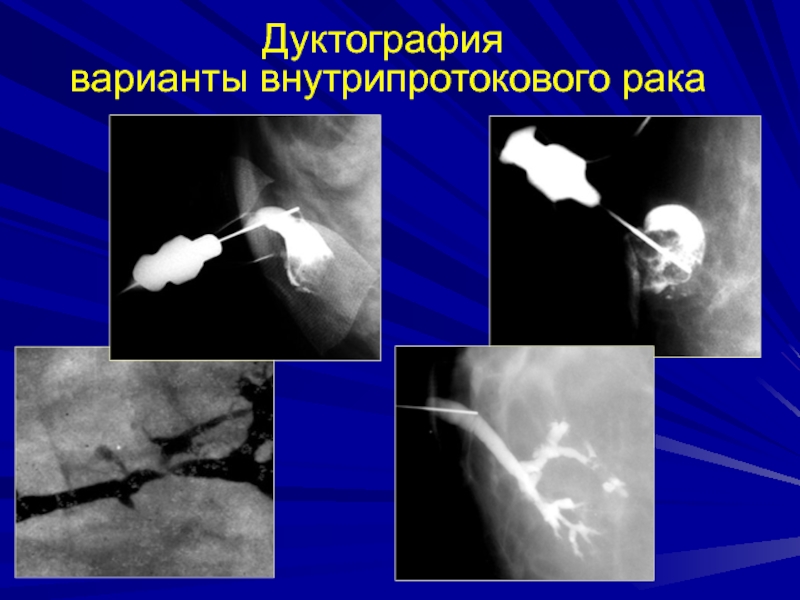
- 195. Дуктография варианты внутрипротокового рака
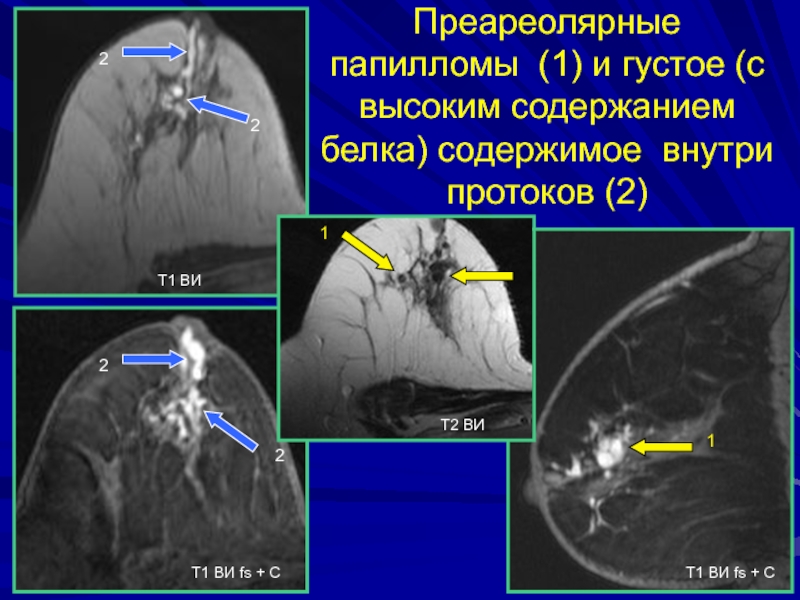
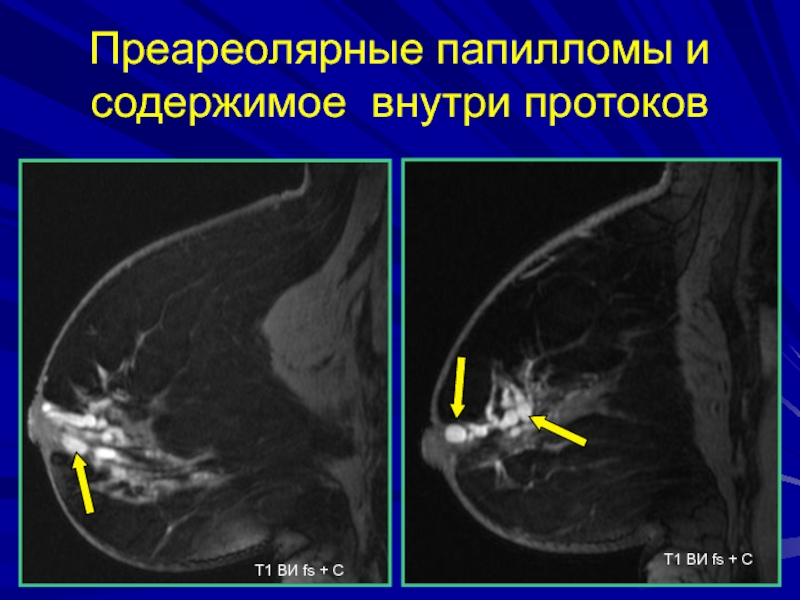
- 196. Преареолярные папилломы (1) и густое (с высоким
- 197. Преареолярные папилломы и содержимое внутри протоков Т1 ВИ fs + СТ1 ВИ fs + С
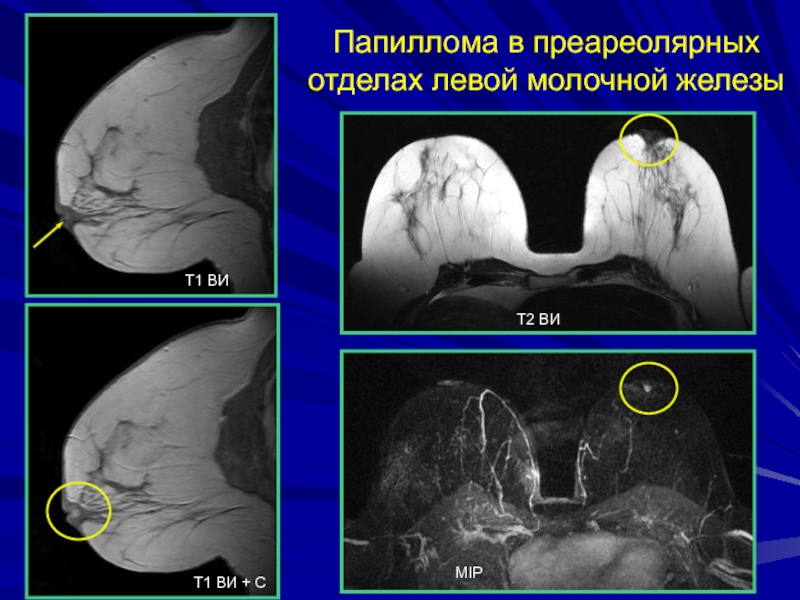
- 198. Папиллома в преареолярных отделах левой молочной железыТ1 ВИТ1 ВИ + СТ2 ВИMIP
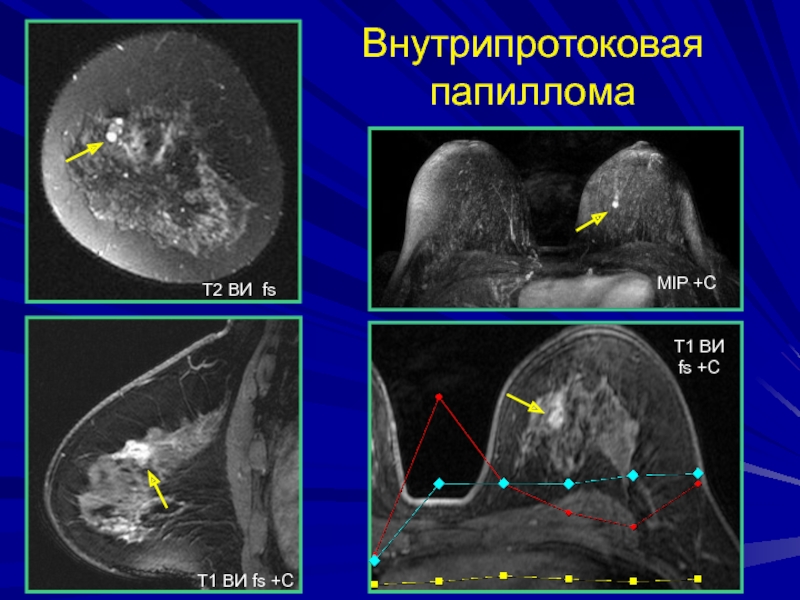
- 199. Внутрипротоковая папилломаТ1 ВИ fs +СТ2 ВИ fsТ1 ВИ fs +CMIP +C
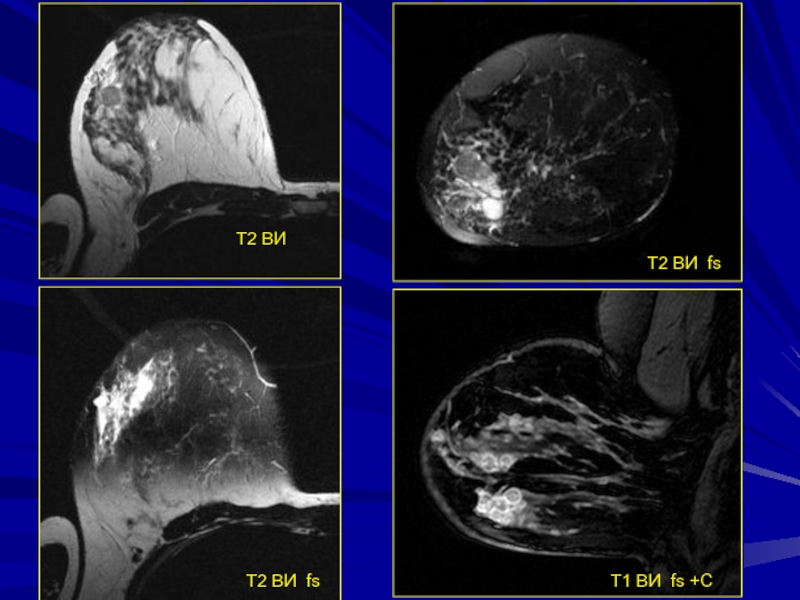
- 200. Клиническое наблюдение девушка 20 лет
- 201. Т2 ВИТ2 ВИ fsТ2 ВИ fsТ1 ВИ fs +С
- 202. Слайд 202
- 203. Цистоаденопаппилома
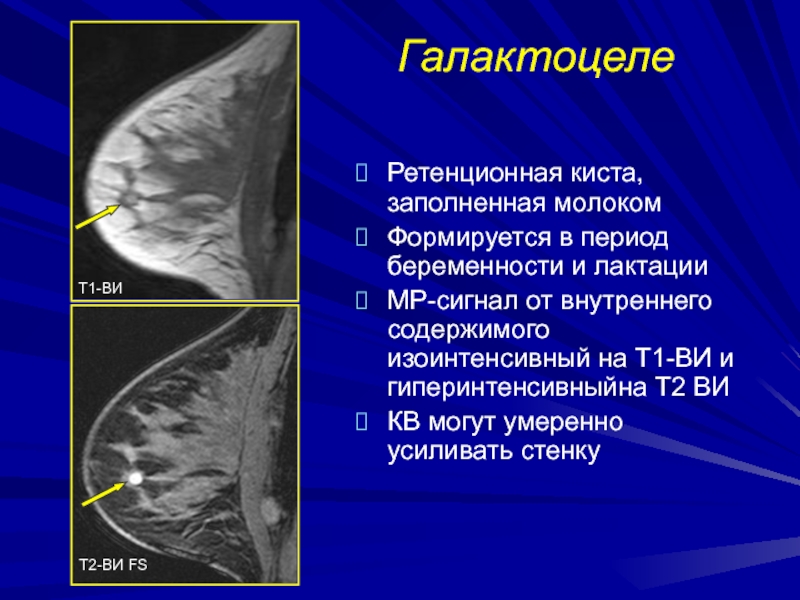
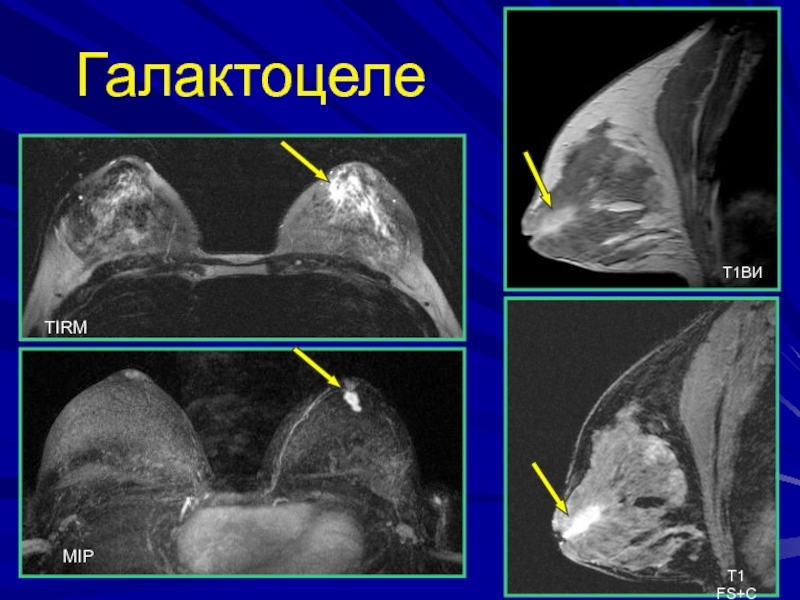
- 204. Галактоцелепредставляет собой ретенционную кисту развивается в период
- 205. ГалактоцелеРетенционная киста, заполненная молокомФормируется в период беременности
- 206. MIPТIRMТ1ВИТ1 FS+СГалактоцеле
- 207. секреторная болезнь В основе заболевания - пролиферация
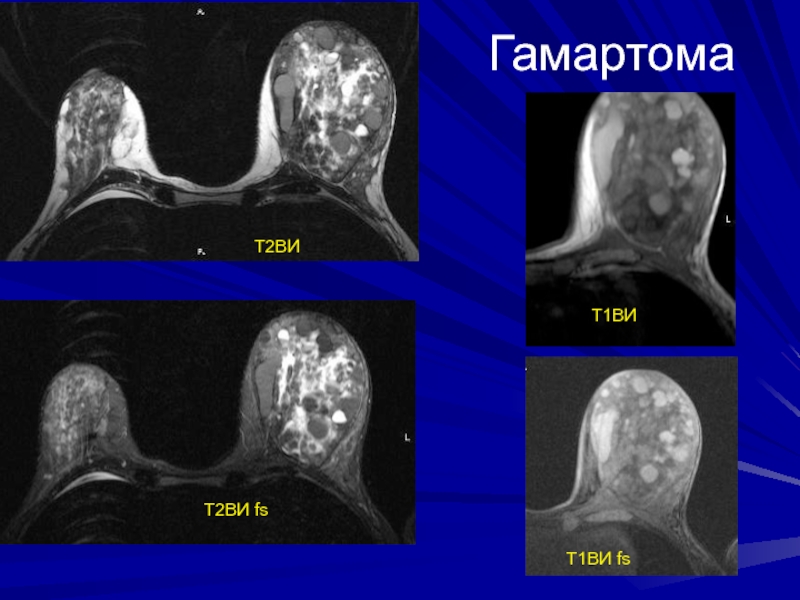
- 208. Гамартома (аденофибролипома)Редкая доброкачественная опухоль (0,1%)Состоит из жировой
- 209. Гамартома (аденофибролипома)МР-семиотика: Неоднородная МР-структура, за счет участков
- 210. ГамартомаТ1ВИТ2ВИТ2ВИ fsТ1ВИ fs
- 211. Т2ВИТ2ВИ fsMIPMIP+CТ1ВИ fs +C
- 212. Слайд 212
- 213. липома
- 214. липома
- 215. Локальный фиброзКак проявление узловой формы мастопатии или
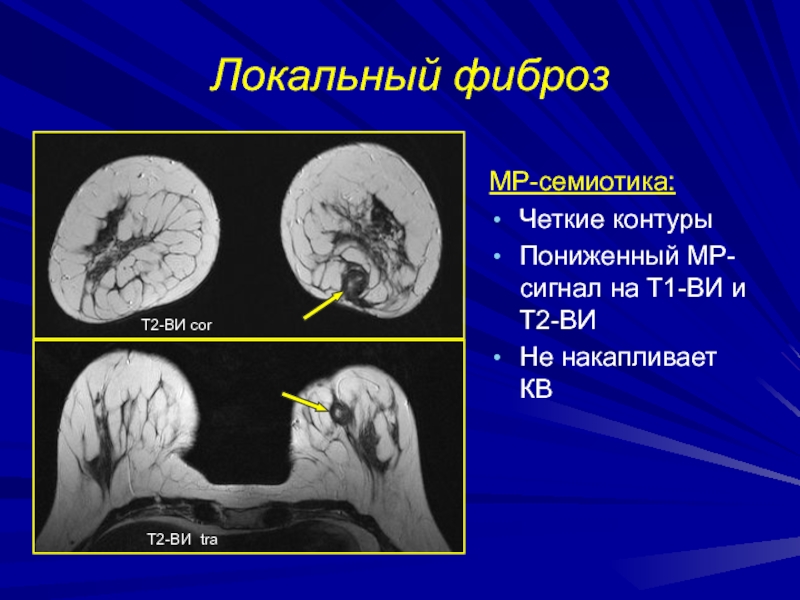
- 216. Локальный фиброзМР-семиотика: Четкие контурыПониженный МР-сигнал на Т1-ВИ и Т2-ВИНе накапливает КВТ2-ВИ corТ2-ВИ tra
- 217. Рекомендации женщинам, не имеющим заболеваний молочных железЖенщинам
- 218. Диагностический алгоритм при синдроме узлового образования молочной железы
- 219. Лечебная тактика доброкачественных образований любое
- 220. Заболевания грудной железы у мужчин.Рак грудной железы
- 221. Методика МР-грудных желёз и МР-картина гинекомастии
- 222. Спасибо за внимание !
- 223. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1ЛЕКЦИЯ
Лучевая диагностика заболеваний молочной железы
врач отделения МРТ, д.м.н.
Серебрякова
Светлана
Владимировна
Слайд 2ИСТОРИЧЕСКИ, НА ПРОТЯЖЕНИИ ДЕСЯТИЛЕТИЙ АЛГОРИТМ ОБСЛЕДОВАНИЯ И ВЫЯВЛЕНИЯ ЗАБОЛЕВАНИЙ МОЛОЧНОЙ
ЖЕЛЕЗЫ СВОДИТСЯ К ЕДИНОМУ ПОДХОДУ :
ТРОЙНОЙ ТЕСТ + УЛЬТРАЗВУКОВОЕ
ИССЛЕДОВАНИЕ. ТРОЙНОЙ ТЕСТ :
КЛИНИЧЕСКИЙ ОСМОТР
РЕНТГЕНОВСКАЯ МАММОГРАФИЯ
ЦИТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ ТКАНИ ПОСЛЕ
АСПИРАЦИОННОЙ БИОПСИИ МОЛОЧНОЙ ЖЕЛЕЗЫ
ДИАГНОСТИКА В РОССИИ
Слайд 3Клинический осмотр
В возрасте 20-40 лет – 1 раз в 3
года на 5-7 день цикла
40 лет и более – ежегодно
При
клиническом обследовании узловые образования выявляется в 67% и у половины из них на основании пальпаторных данных дифференциальная диагностика затруднительна (зависит от опыта и «фона» МЖ)Слайд 4Маммография
Используется для скрининга
Профилактическом осмотре старше 40
лет
! Микрокальцинаты !
Дозовая нагрузка, до конца
еще не дан ответ: влияние маммографии на индуцированность развития ракаСлайд 5МАММОГРАФИЧЕСКИЙ СКРИНИНГ ?
ИМЕЕТСЯ В НАЛИЧИИ
3,7 маммографа на 1 млн. населения
(1294 маммографа)
741 аппарат подлежит замене
НЕОБХОДИМО
12 маммографов на 1 млн.
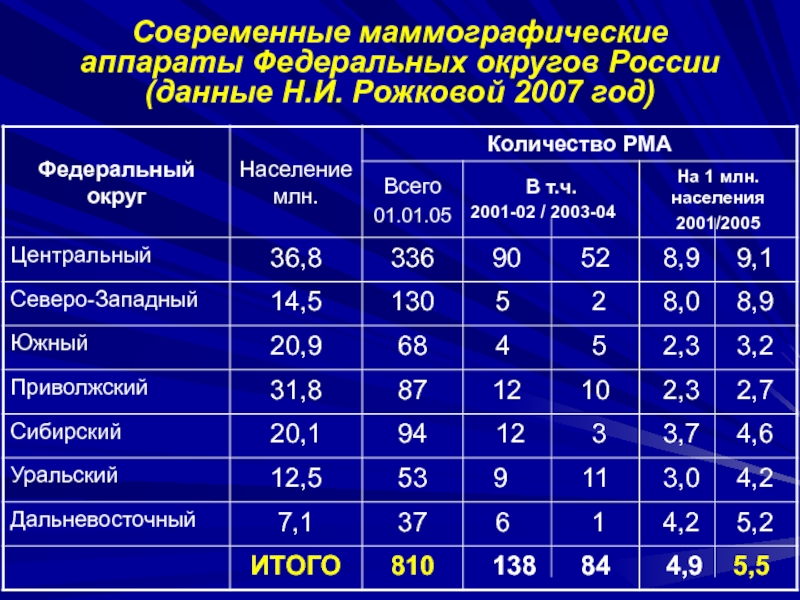
населения Слайд 6Современные маммографические аппараты Федеральных округов России (данные Н.И. Рожковой 2007
год)
Слайд 7ОГРАНИЧЕНИЯ
РЕНТГЕНОВСКОЙ МАММОГРАФИИ:
ПЛОТНАЯ И МАССИВНАЯ ТКАНЬ МОЛОЧНОЙ ЖЕЛЕЗЫ
(молодые женщины до 40 лет)
РЕТРОМАММАРНОЕ РАСПОЛОЖЕНИЕ ОБРАЗОВАНИЙ, БОЛЬШОЙ ОБЪЁМ ЖЕЛЕЗЫ
НАЛИЧИЕ РУБЦОВОЙ ТКАНИ В МОЛОЧНОЙ ЖЕЛЕЗЕ (состояние после операции, химио- и лучевой терапии)
НАЛИЧИЕ СИЛИКОНОВОГО ИМПЛАНТАТА
Чувствительность маммографии 45 – 95 %
(более 70 % только для опухолей больше 1 см)
Специфичность 25 %
Kopans DB. The positive predictive value of mammography.
Am J Radiol 1992; 158: 521-526.
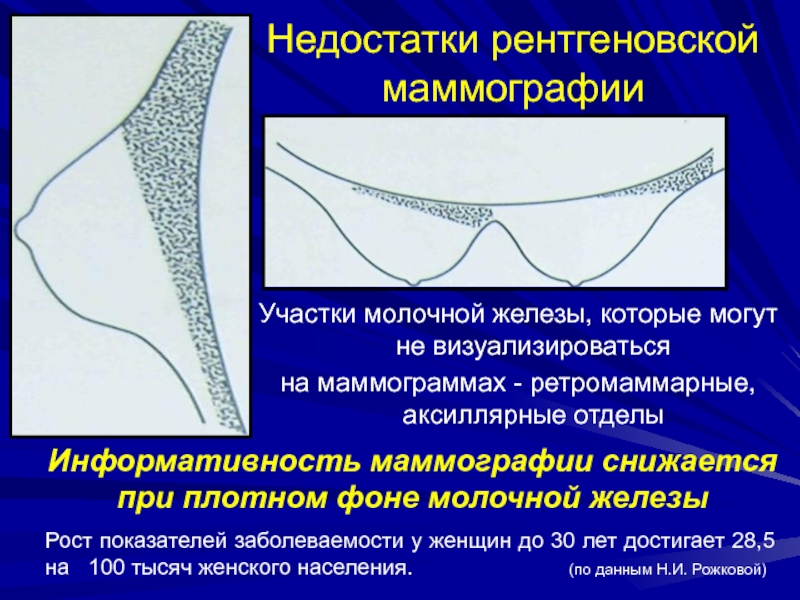
Слайд 8Недостатки рентгеновской маммографии
Участки молочной железы, которые могут не визуализироваться
на
маммограммах - ретромаммарные, аксиллярные отделы
Информативность маммографии снижается при плотном фоне
молочной железыРост показателей заболеваемости у женщин до 30 лет достигает 28,5 на 100 тысяч женского населения. (по данным Н.И. Рожковой)
Слайд 9УЗИ, УЗКТ, УЗДГ
Не отвечает требованиям скрининговой диагностики
Разрешающая способность не более
85%
Опухоли менее 1см диагностируются плохо
По выявлению микрокальцинатов уступают РМ
УЗДГ –
степень развития сосудистого русла (патологические сосуды), выраженность сосудистого кровотокаЭластография, специфические УЗ-КВ – микропузырьки воздуха – увеличивают специфичность (в нашей стране нет лицензии)
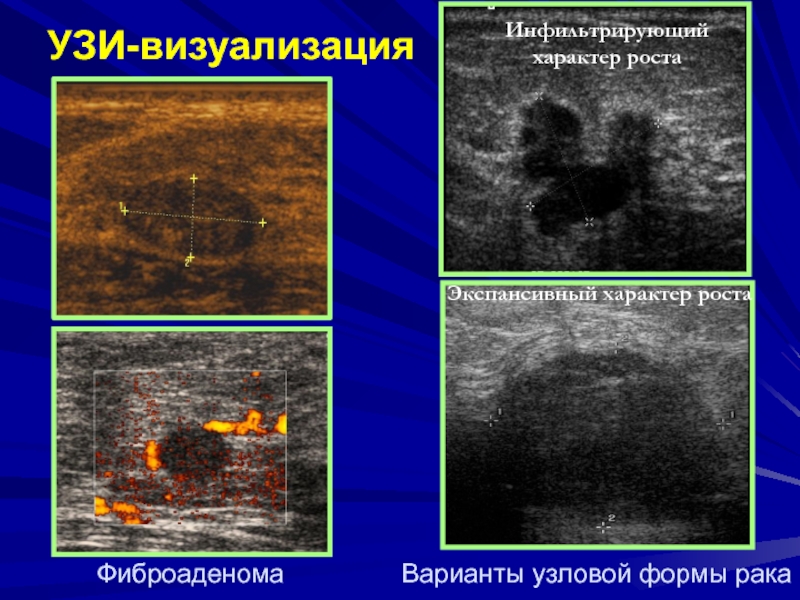
Слайд 11УЗИ-визуализация
Инфильтрирующий характер роста
Экспансивный характер роста
Фиброаденома
Варианты узловой формы рака
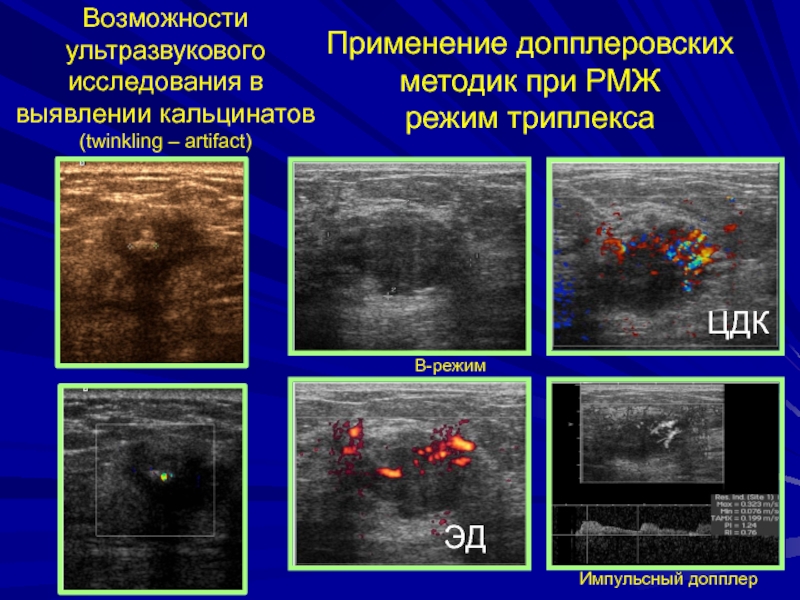
Слайд 12Возможности ультразвукового исследования в выявлении кальцинатов
(twinkling – artifact)
Применение допплеровских методик
при РМЖ
режим триплекса
ЦДК
ЭД
Импульсный допплер
В-режим
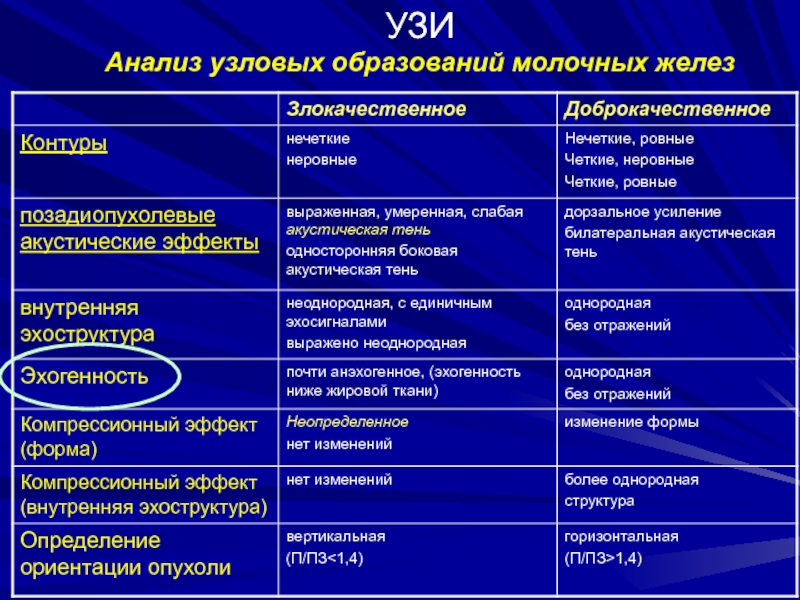
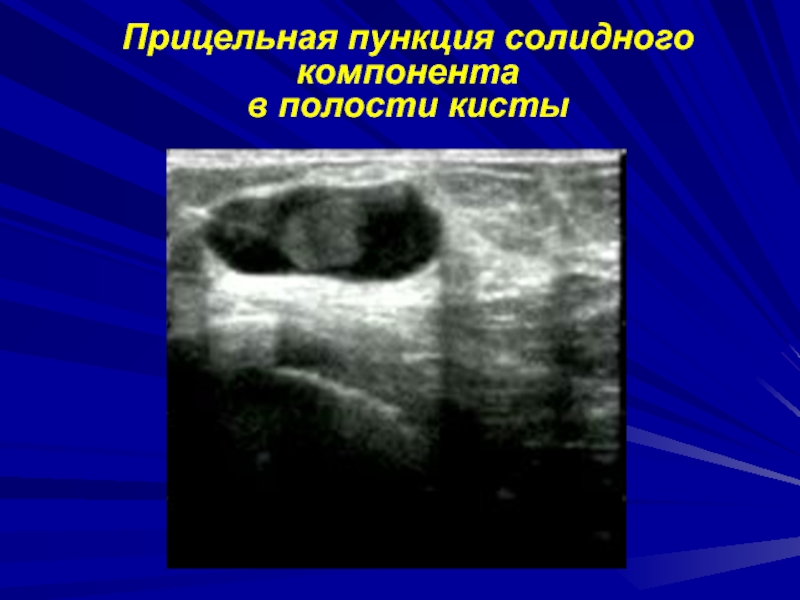
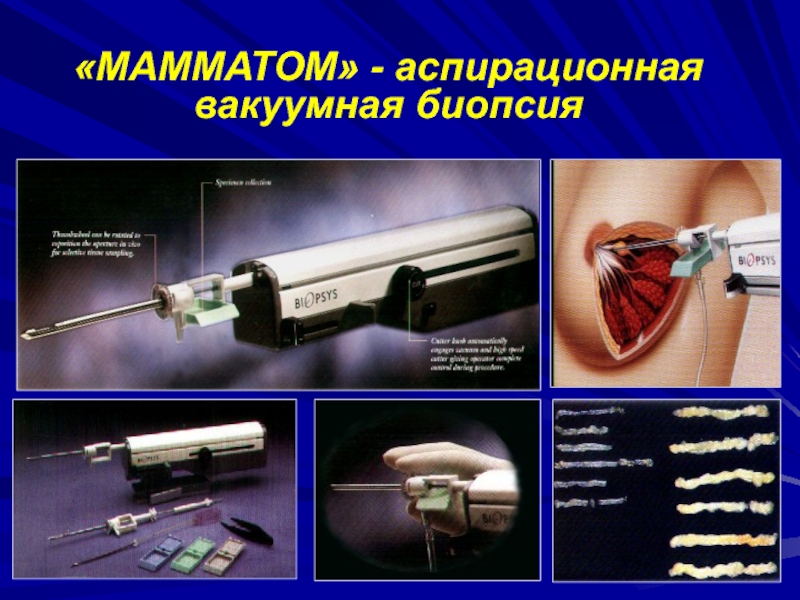
Слайд 14УЗИ
Возможность прицельной биопсии под контролем УЗИ
оценка состояния регионарных
л/узлов (подмышечных, над-, подключичных) -предпочтительна
Диф. диагностика солидных и кистозных
образованийВыявление внутрикистозных образований
Поликистоз МЖ
Слайд 15Наиболее эффективно осуществление программ обследования в условиях рентгеновского маммографического кабинета
с наличием УЗИ оборудования с
доплерсонографией
Слайд 19Спиральная КТ
Вспомогательный метод
(не оценивает микрокальцинаты, внутрипротоковые разрастания, непальпируемые
образования)
Имеет некоторые преимущества в диагностике ретромамарных образований, диффузных формах
рака, внутригрудных л/узлов! Большая лучевая нагрузка !
Слайд 20Маммосцинтиграфия – метод радионуклидной диагностики патологии молочной железы, основанный на
оценке распределения в ткани железы радиофармпрепаратов на основе технеция, обладающих
повышенной тропностью к злокачественным новообразованиям молочной железы, 99mTc-MIBI (метоксиизобутилизонитрил) электростатически связывается с цитозолью внутри клетки и с мембранами митохондрий в пораженных клеткахОставаясь методом второго эшелона диагностики рака молочной железы, маммосцинтиграфия, позволяет устанавливать диагноз в 20% случаев при неясных результатах маммографии и УЗИ.
ПЭТ с ФДГ специфична к эстрогеновым рецепторам, которые активируются при некоторых типах рака молочной железы.
Недостатком радиоизотопных методов диагностики является усиленная аккумуляция РФП в 2-5%, которая встречается:
при воспалительных изменениях (при маститах, послеоперационных осложнениях),
при фиброзно-кистозной форме фиброаденоматоза с повышенной гиперплазией железистой ткани (склерозирующий аденоз, при гормональной замещающей терапии),
при постлучевых фиброзно-рубцовых изменениях
Слайд 21Радионуклидные методы диагностики
Дифференциальная диагностика злокачественных и доброкачественных образований, в том
числе у пациенток, перенесших косметические операции
Предоперационная диагностика новообразований, оценка распространённости
опухолевого процесса, TNM – стадирование опухолевого процессаДиагностика рецидива
Динамическое наблюдение и контроль эффективности химио- лучевой терапии
Слайд 22ДРУГИЕ МЕТОДЫ ДИАГНОСТИКИ
Ретростерноскопия
Цитологический метод
(пункционная биопсия – 98%),
определяют плоидность, S-фазу, содержание рецепторов к эстрогену (РЭ), прогестерону (РП),
эпителиальный фактор роста (HER-2), степень злокачественностиТрепанбиопсия (III стадия)
Слайд 23ДРУГИЕ МЕТОДЫ ДИАГНОСТИКИ
для оценки распространённости процесса
Сцинтиграфия скелета (до 30%, очаги
от 15 мм, на ранних стадиях без поражения л/узлов точность
диагностики снижается)Прицельная рентгенография очагов накопления РФП (литический, бластический, смешанный)
УЗИ БП и МТ (печень, л/узлы, гиперплазия эндометрия, полипоз, аденомиоз, кисты яичников и т.д.), исключение множественности поражения
Исследование опухолевых маркеров, нескриниговые тесты (СА15-3, + РЭА) – специфичность от 85% и более по мере нарастания стадии процесса – эффективность лечения, предсказать прогрессирование процесса и т.д.
Слайд 24ТЕРМОГРАФИЯ
Микроволновая радиотермометрия
Этот метод основан на измерении излучения тканей в микроволновом
диапазоне
Измеряет на глубине нескольких см
Дает данные о «энергетических» данных
тепловой активности тканей, выраженности пролиферативных процессов, риске малигнизации, прогноз злокачественных образований, мониторинг эффективности проводимого леченияНекоторые предлагают использовать для профилактических осмотров, выявлении групп риска
Выделяют термопозитивные, термонегативные, «пылающие» опухоли
Чувствительность 84-96%, специфичность 56-81%
Рожкова Н.И., Смирнова Н.А., Назаров А.А., «Радиотермия молочных желёз и факторы, влияющие на её эффективность» Опухоли женской репродуктивной системы 2007;(3): 21-5
С.Г.Веснин, М.А.Каплан, Р.С.Авакян, «современная микроволновая радиотермометрия МЖ» журнал маммология/онкогинекология 2008 №3
Слайд 26В зрелом возрасте МЖ расположена на уровне II-VI ребрами, между
краем грудины и передней подмышечной линией;
Может быть подмышечный отросток,
реже подключичный отросток, а иногда распространяется на грудную стенку ниже субмаммарной складки, могут не иметь связь с железой и являются дополнительными дольками;
МЖ отделена от фасции грудной мышцы и от кожи жировой прослойкой
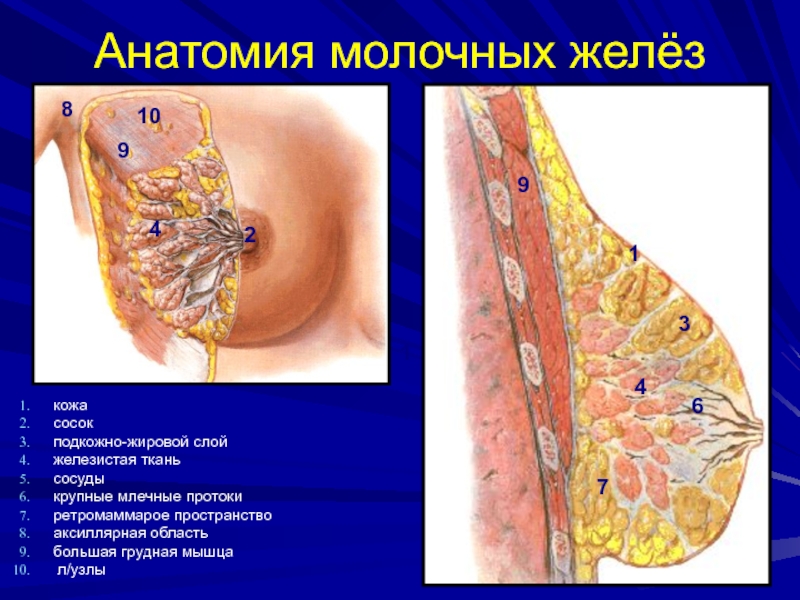
Слайд 27Анатомия молочных желёз
кожа
сосок
подкожно-жировой слой
железистая ткань
сосуды
крупные млечные протоки
ретромаммарое пространство
аксиллярная область
большая грудная мышца
л/узлы
1
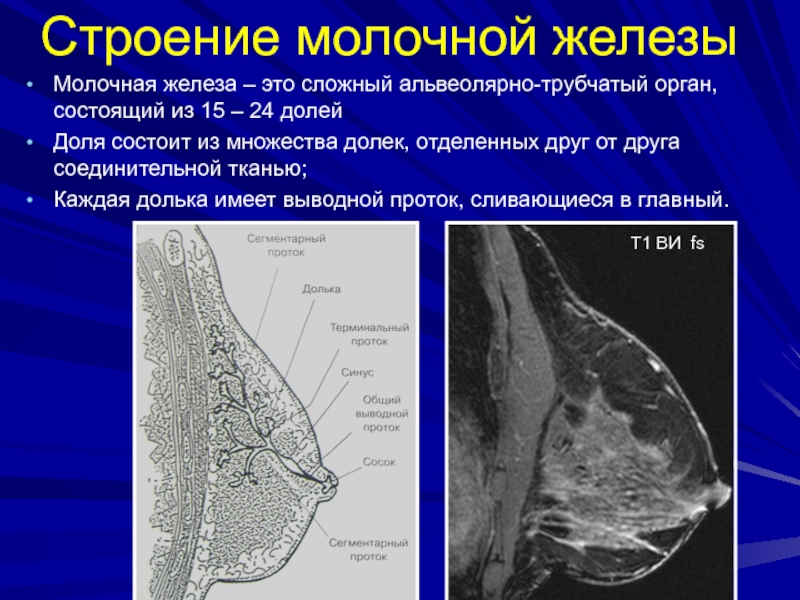
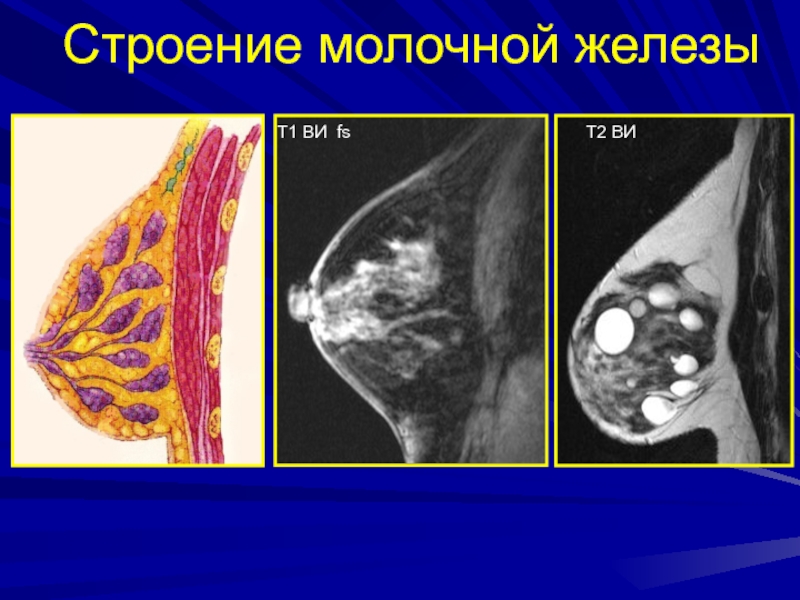
Слайд 28Строение молочной железы
Молочная железа – это сложный альвеолярно-трубчатый орган, состоящий
из 15 – 24 долей
Доля состоит из множества долек, отделенных
друг от друга соединительной тканью;Каждая долька имеет выводной проток, сливающиеся в главный.
Т1 ВИ fs
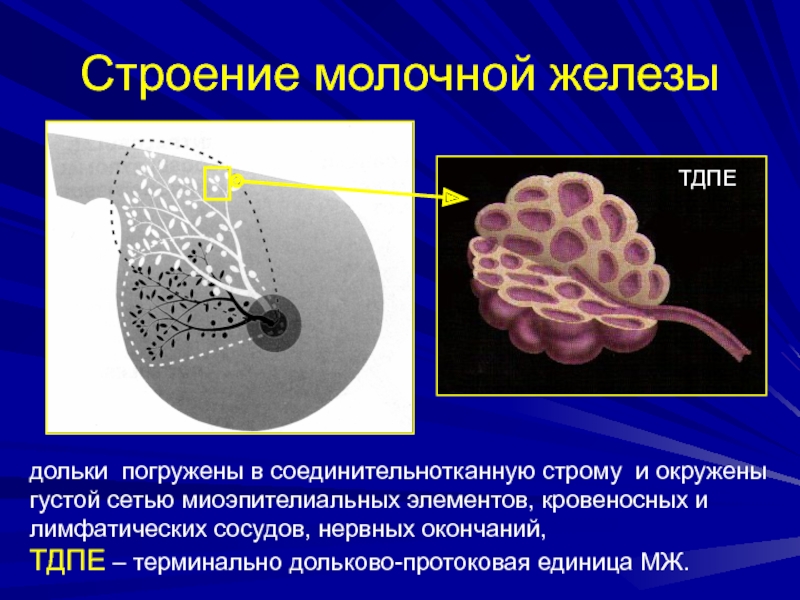
Слайд 29Строение молочной железы
дольки погружены в соединительнотканную строму и окружены густой
сетью миоэпителиальных элементов, кровеносных и лимфатических сосудов, нервных окончаний,
ТДПЕ
– терминально дольково-протоковая единица МЖ.ТДПЕ
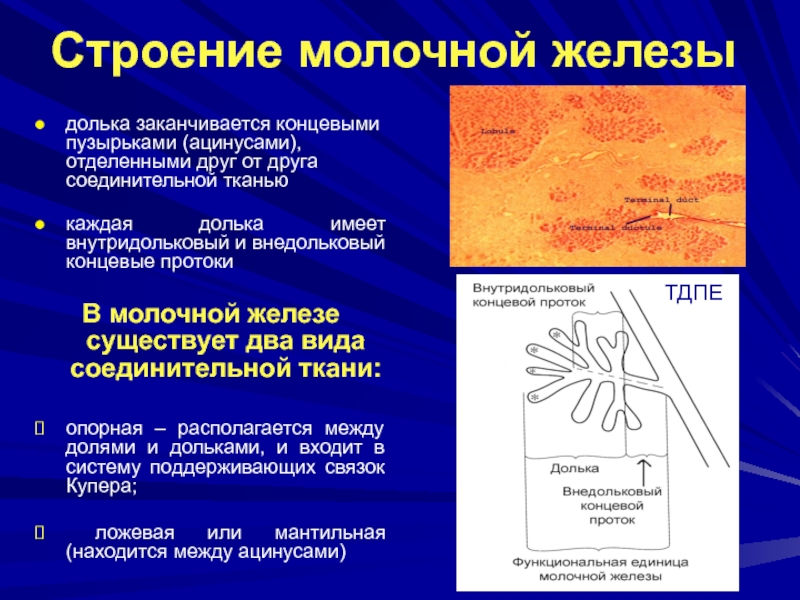
Слайд 30Строение молочной железы
долька заканчивается концевыми пузырьками (ацинусами), отделенными друг
от друга соединительной тканью
каждая долька имеет внутридольковый и внедольковый
концевые протокиВ молочной железе существует два вида соединительной ткани:
опорная – располагается между долями и дольками, и входит в систему поддерживающих связок Купера;
ложевая или мантильная (находится между ацинусами)
ТДПЕ
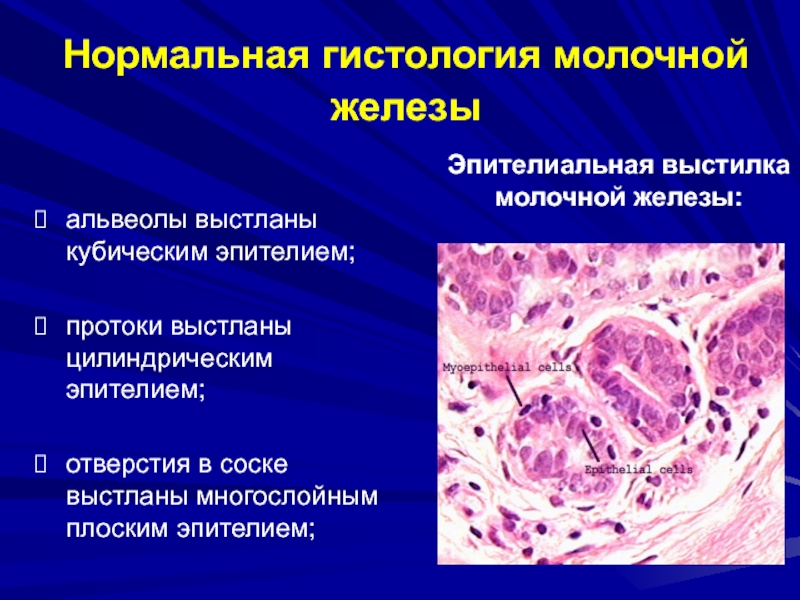
Слайд 31Эпителиальная выстилка молочной железы:
альвеолы выстланы кубическим эпителием;
протоки выстланы цилиндрическим эпителием;
отверстия
в соске выстланы многослойным плоским эпителием;
Нормальная гистология молочной железы
Слайд 32
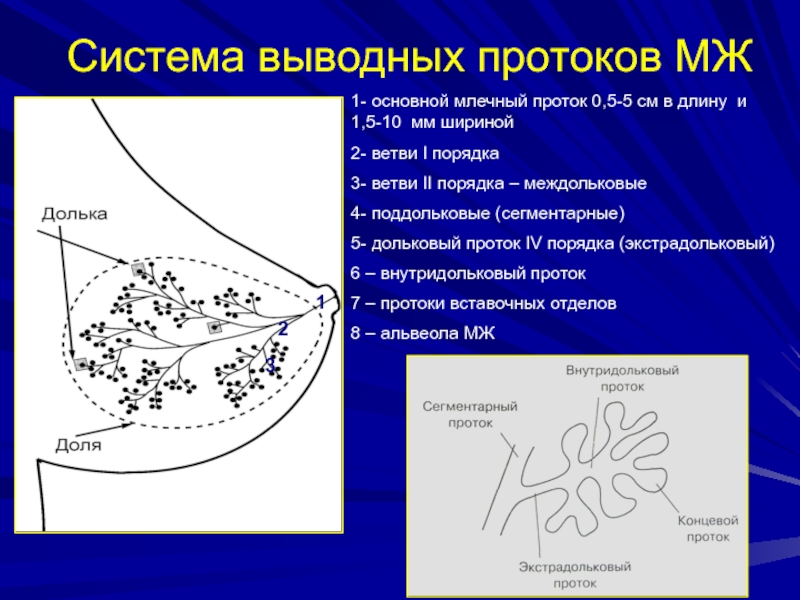
Система выводных протоков МЖ
1- основной млечный проток 0,5-5 см в
длину и 1,5-10 мм шириной
2- ветви I порядка
3- ветви II
порядка – междольковые4- поддольковые (сегментарные)
5- дольковый проток IV порядка (экстрадольковый)
6 – внутридольковый проток
7 – протоки вставочных отделов
8 – альвеола МЖ
1
2
3
Слайд 33Типы ветвлений млечных протоков
Магистральный (21%)
Рассыпной (67,1%)
Раздвоенный (7%)
Петлистый (4,9 %)
Слайд 34Кровоснабжение МЖ
a. mammaria interna (a. subclavia)
a. thoracica lateralis
(a. axillaris)
a. intercostalis
Все артерии анастомозируют между собой и
окружающей артериальной сетью железистые дольки и протокиВенозные сосуды сопровождают артерии и вливаются в подмышечную и надключичные вены, во внутреннюю грудную и верхнюю полую вены
Слайд 35Иннервация МЖ
Шейное и плечевые сплетения
Межреберные нервы
Части симпатического ствола
некоторые веточки
несут в своем составе секреторные, двигательные и чувствительные волокна, которые
образуют сеть нервных сплетенийНаибольшей густоты нервные сплетения достигают в области соска и ареолы
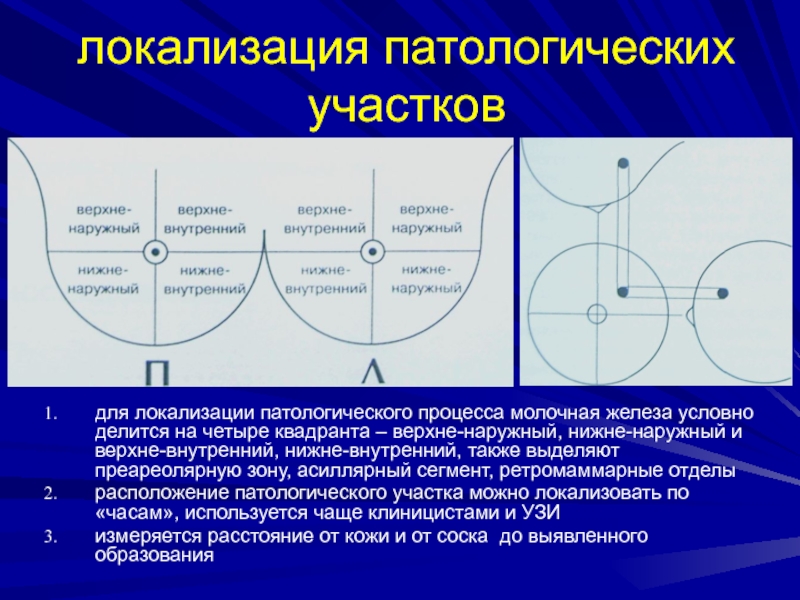
Слайд 37локализация патологических участков
для локализации патологического процесса молочная железа условно делится
на четыре квадранта – верхне-наружный, нижне-наружный и верхне-внутренний, нижне-внутренний, также
выделяют преареолярную зону, асиллярный сегмент, ретромаммарные отделырасположение патологического участка можно локализовать по «часам», используется чаще клиницистами и УЗИ
измеряется расстояние от кожи и от соска до выявленного образования
Слайд 39Развитие МЖ
Развивается из полипотентных клеток базального слоя кожи плода, является
дериватом кожи и по эмбриогенезу тесно связана с потовыми железами
2-3-м
месяцах внутриутробного развития в эпидермисе возникают очаги гиперплазии базальных клеток – по 8 с каждой стороны (кроме 4-пары, 7 из них регрессируют) – полимастия5-месяц в/у – пролиферируют эпителиальные тяжи погружаются в подкожно-жировую клетчатку
6-7месяц в/у – появляются трубчатые структуры и формируется сосок
Мастит новорожденных
У детей до 10-12 лет - МЖ состоит из волокнистой фиброзной и жировой ткани с железистыми трубочками (протоки), у мальчиков и у девочек строение одинаковое
Подростковый возраст – под воздействием фолликуллярного аппарата яичников увеличивается количество протоков за счёт их почкования + увеличивается соединительная ткань – опорная и ложевая
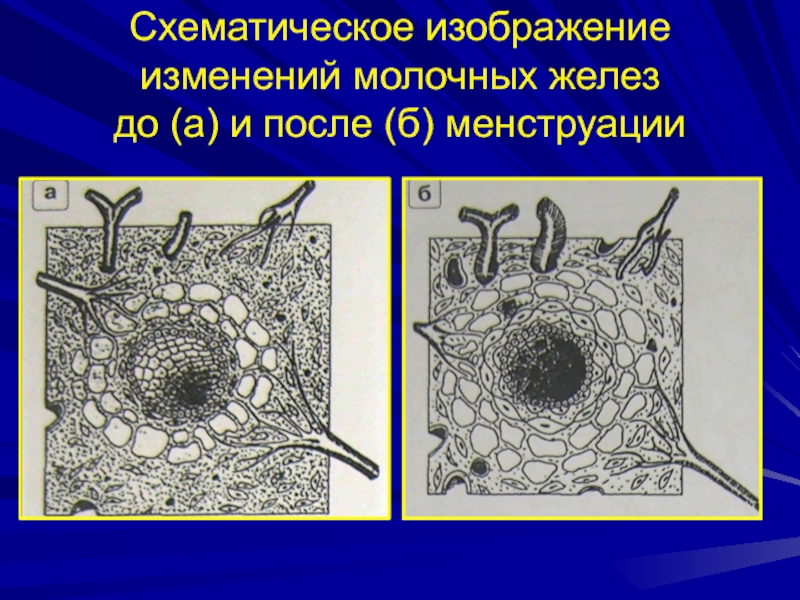
Слайд 40Подростковый период
в период появления менструаций – развиваются конечные железистые
элементы – альвеолы, из которых формируются дольки
ложевая и опорная
строма еще более четко разделяютсяПеред менструацией
альвеолы увеличиваются в объёме, в них появляются просветы – соответственно увеличиваются в размерах дольки и МЖ
Появляются признаки секреции в альвеолах
Отёк внутридольковой стромы
Повышение количества клеточных элементов (фибробласты, лимфоциты, плазмоциты)
После менструации
Нет признаков секреции
нет отёка
Уменьшается количество клеточных элементов
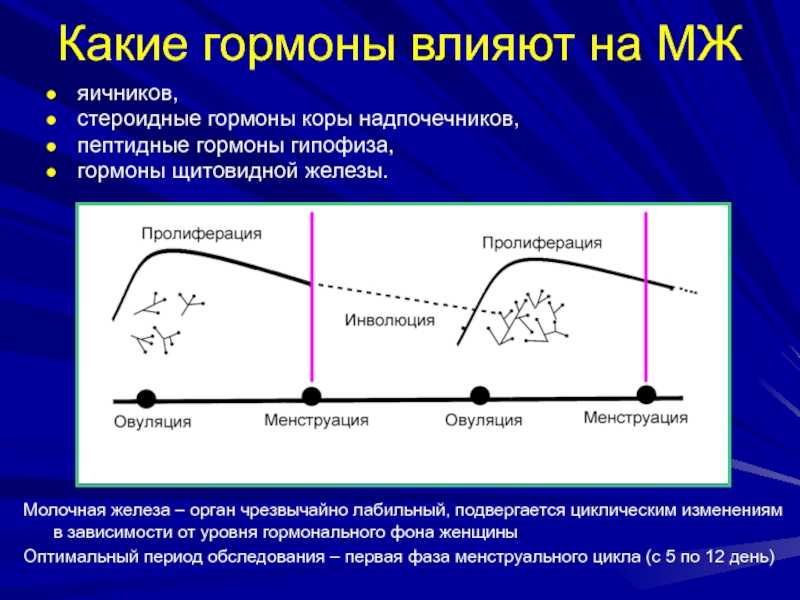
Слайд 41Какие гормоны влияют на МЖ
яичников,
стероидные гормоны коры надпочечников,
пептидные гормоны
гипофиза,
гормоны щитовидной железы.
Молочная железа – орган чрезвычайно лабильный, подвергается
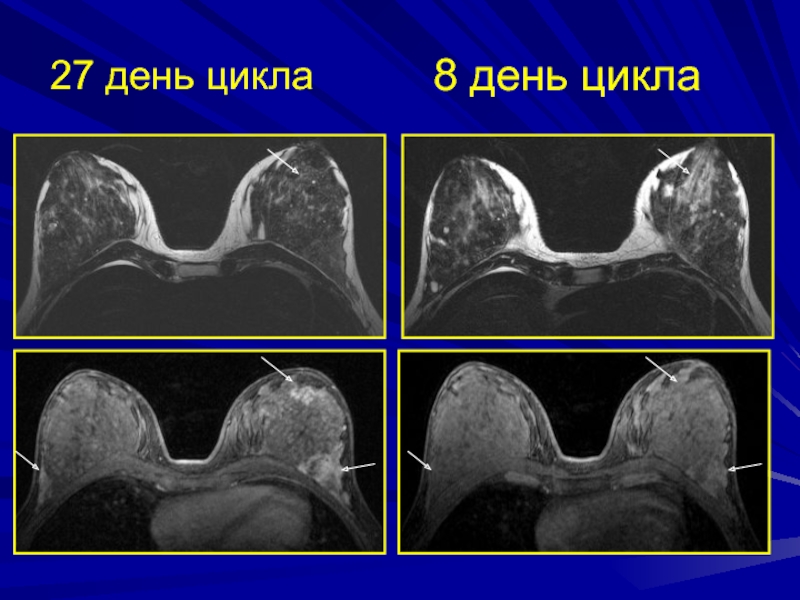
циклическим изменениям в зависимости от уровня гормонального фона женщиныОптимальный период обследования – первая фаза менструального цикла (с 5 по 12 день)
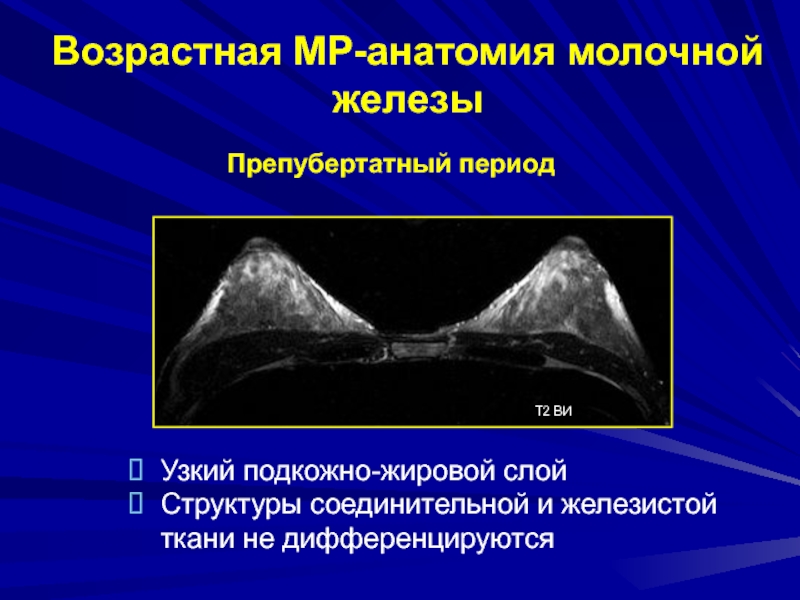
Слайд 44Возрастная МР-анатомия молочной железы
Т2 ВИ
Препубертатный период
Узкий подкожно-жировой слой
Структуры соединительной и
железистой ткани не дифференцируются
Слайд 48МЖ во время беременности и лактации
8-12 недель – разрастание мелких
протоков, формирование многочисленных функционально активных элементов – долек
На всем протяжении
беременности – идет процесс образования новых долекК родам – масса крупных долек, разделенных узкими соединительнотканными прослойками
В просветах альвеол и протоков скапливается гомогенная эозинофильная масса с каплями жира
Отдельные дольки находятся в спавшемся неактивном состоянии (резерв)
К 7 месяцам нормально протекающего вскармливания – в дольках начинается атрофия, они уменьшаются в размерах, уменьшается их объём и просвет, увеличивается количество внутридольковой соединительной ткани и они становятся шире
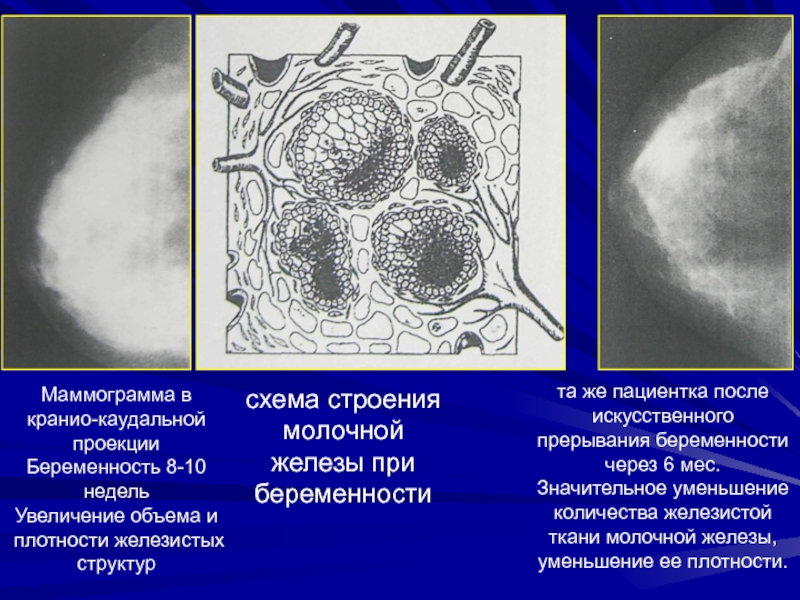
Слайд 49схема строения молочной железы при беременности
та же пациентка после
искусственного прерывания беременности через 6 мес.
Значительное уменьшение количества железистой
ткани молочной железы, уменьшение ее плотности.Маммограмма в кранио-каудальной проекции Беременность 8-10 недель
Увеличение объема и плотности железистых структур
Слайд 51Климактерический или предменопаузальный период
45-55 лет
Постепенно исчезают альвеолы долек
Эпителий подвергается
атрофии
Соответственно угасанию функции яичников теряется различия в строении ложевой и
опорной стромы (дистрофические изменения коллагеновых волокон и увеличивается количество жировых клеток)Слайд 53Тотальное жировое перерождение. Мелкие отложения извести по ходу молочных протоков
рентгенограмма
молочной железы в позднем климактерическом периоде
схема патологоанатомической модели жировой инволюции
Слайд 59 Широкое внедрение МРМ с ДКУ в отечественной медицине сдерживается
как недостаточной доступностью МР-систем и, как результат, слабой осведомленностью специалистов
о высокой диагностической эффективности этого метода, так и разночтениями в определении методических особенностей проведения МРМ с введением КВ и без их использования.В связи с этим целью настоящей лекции является уточнить методические особенности комплексного проведения магнитно-резонансной маммографии при различных заболеваниях молочных желёз.
Слайд 60Методика МРМ
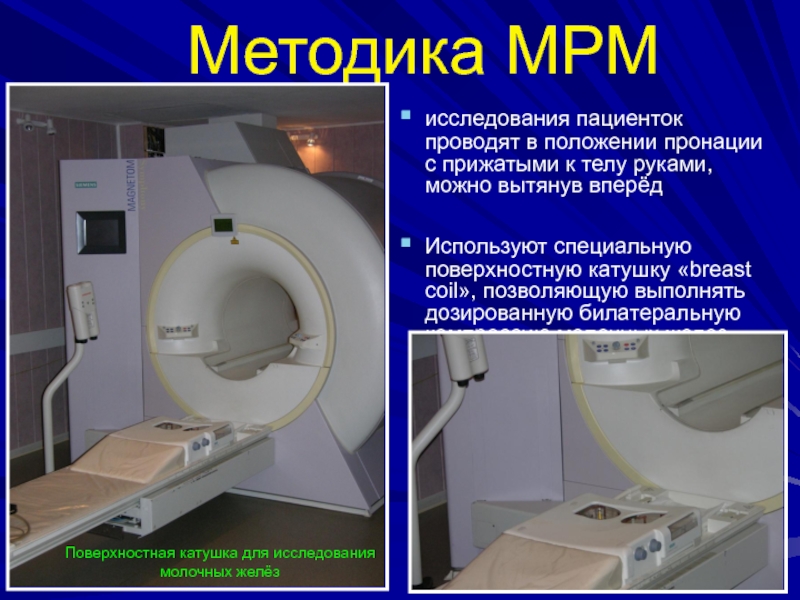
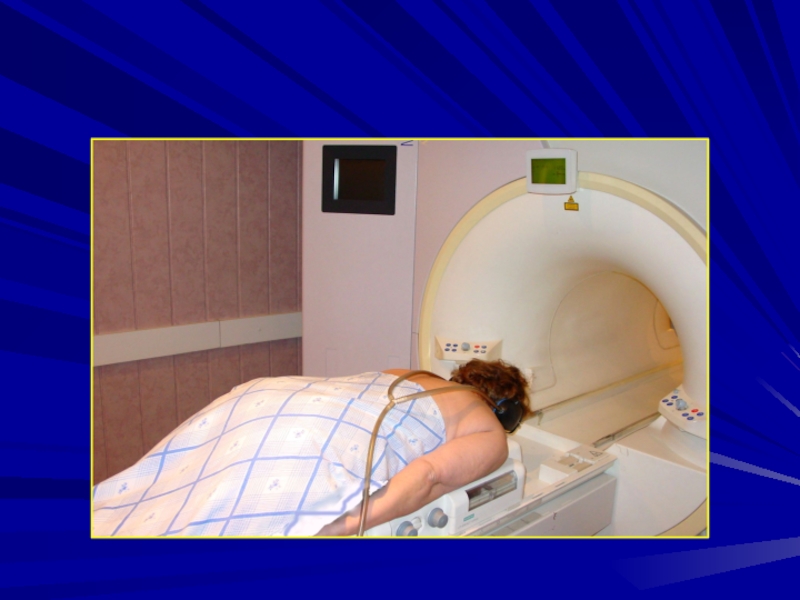
исследования пациенток проводят в положении пронации с
прижатыми к телу руками, можно вытянув вперёд
Используют специальную поверхностную катушку
«breast coil», позволяющую выполнять дозированную билатеральную компрессию молочных желез Поверхностная катушка для исследования молочных желёз
Слайд 62МЕТОДИКА МРМ
При выборе проекций исследования необходимо учитывать то, что молочные
железы – парный орган, следовательно, предпочтение отдается коронарной и аксиальной
проекциям, сагиттальная плоскость является дополнительной.Однако при наличии одной молочной железы (после односторонней мастэктомии) вполне может быть использована и сагиттальная плоскость.
Нельзя значительно уменьшать поле исследования!
Всегда в поле обзора должны попадать не только вся ткань молочных желёз, но и обязательно подмышечная область
Слайд 63Общий алгоритм проведения МРМ
Первый этап - «нативная» МРМ без введения
КВ, при этом получают:
Т2ВИ в аксиальной или коронарной плоскости с
помощью быстрой импульсной последовательности инверсия-восстановление (TIR, STIR), при толщине срезов не более 3-4 мм и максимально возможным разрешением (желательная размерность матрицы - до 512 или даже 1024 пикселей) с коротким временем инверсии ТI (обычно 90-150 мсек), которая позволяет получать Т2ВИ с эффективным подавлением сигнала жира даже на низкопольных МР- системах;Т2ВИ в быстрой импульсной последовательности спиновое эхо (TSE или FSE), фактор ускорения не менее 128 для получения «гидрографического» изображения, в той же геометрии и, по возможности (на МРТ-системах с напряженностью магнитного поля более 1,0 Тл), с частотным подавлением сигнала от жировой ткани;
Т2ВИ с помощью той же быстрой импульсной последовательности, фактор ускорения 7-25, в аналогичной геометрии, но с получением дополнительно коронарной и сагиттальной проекций, с частотным подавлением сигнала жировой ткани (МРТ-системы с напряженностью магнитного поля более 1,0 Тл) и без такого подавления;
Слайд 64Методики МРМ с контрастным усилением
МРМ с динамическим контрастированием – имеет
высокое временное разрешение, позволяет оценить ДКУ за определённый промежуток времени,
что помогает проводить диф. диагностику доброкачественных и злокачественных образований, но данные последовательности имеют низкое пространственное разрешение в выявлении мелких инвазивных образований, не все образования имеют характерные кривые накопленияМРМ со статическим контрастированием – оценка накопления через определённый достаточно длительный период времени, очень тонкие срезы, оценка морфологических характеристик образования, высокая чувствительность в выявлении мелких инвазивных образований
Невозможно одновременно сочетать высокое временное и пространственное разрешение, позволяющее совмещать эти две методики , необходима
дальнейшая разработка новых импульсных последовательностей
Слайд 66Магневист (Gd-DTPA, гадопентетат, открытый, ионный) Schering AG, 1988 г.
Дотарем (Gd-DOTA,
гадотерат, макроциклическеий, ионный) Guerbet, 1990 г.
Омнискан (Gd-DTPA-BMA, гадодиамид, открытый нейтральный)
Salutar, продается компанией Никомед. 1992 г.Проханс (Gd- HP-DO3A, гадотеридол, ионный нейтральный ) Bracco, 1994 г.
Мультиханс (Gd-BOPTA, гадобенат, открытый, ионный) Bracco, 1998г.
Оптимарк (Gd-DTPA-BMEA, гадоверсетамид, открытый нейтральный), 2000г.
Гадовист (Gd-DO3A-гадобутрол, макроциклический, нейтральный) Schering AG. 1998 г.
Современные внеклеточные
МР-контрастные средства
Слайд 67Объем введения
0,1 ммоль/кг
75 кг
0,5 ммоль/л – 15 мл 1 ммоль/л –
7,5 мл
5 мл физиологического раствора
0,375 ммоль/л 0,6 ммоль/л
особенности гемодинамики
сердечный выброс гемодилюция
Слайд 68Динамическая МРМ с контрастным усилением – основана на получении серии
изображений
до, во время и после введения КВ,
определяемая интенсивность
сигнала зависит от перфузии опухоли, проницаемости сосудов и объема внеклеточного-внесосудистого пространства,позволяет дифференцировать злокачественное образование от доброкачественного и определять целесообразность проведения фармакотерапии
Динамическое контрастное усиление (ДКУ)
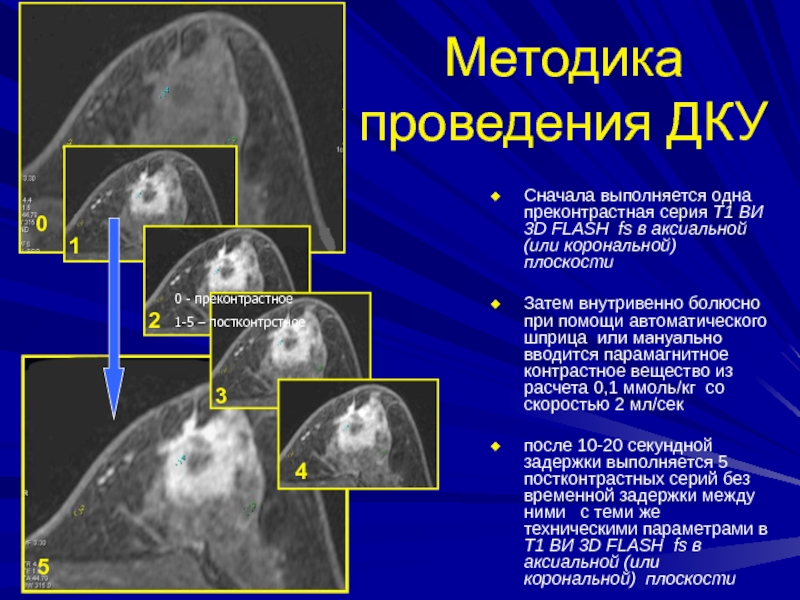
Слайд 69Методика проведения ДКУ
Сначала выполняется одна преконтрастная серия Т1 ВИ 3D
FLASH fs в аксиальной (или корональной) плоскости
Затем внутривенно болюсно при
помощи автоматического шприца или мануально вводится парамагнитное контрастное вещество из расчета 0,1 ммоль/кг со скоростью 2 мл/сек после 10-20 секундной задержки выполняется 5 постконтрастных серий без временной задержки между ними с теми же техническими параметрами в Т1 ВИ 3D FLASH fs в аксиальной (или корональной) плоскости
0 - преконтрастное
1-5 – постконтрстное
Слайд 70
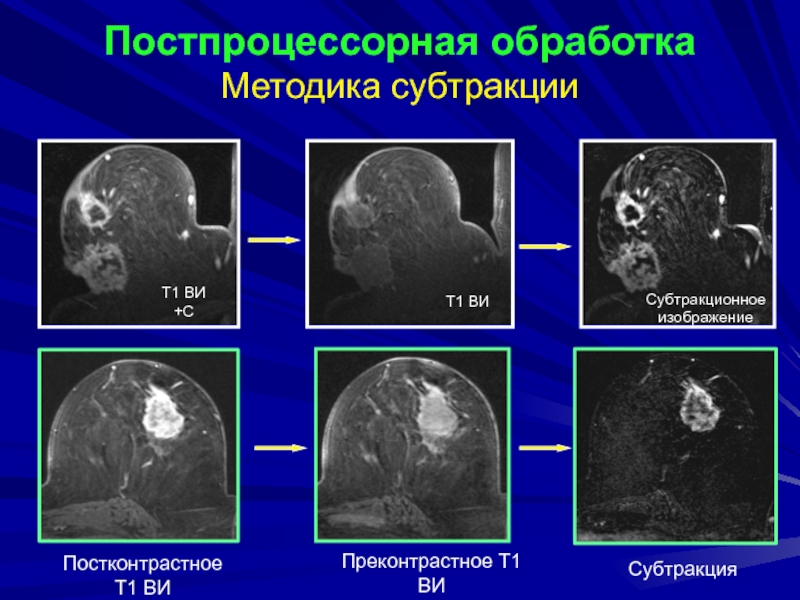
Субтракция
Постконтрастное
Т1 ВИ
Преконтрастное Т1 ВИ
Постпроцессорная обработка
Методика субтракции
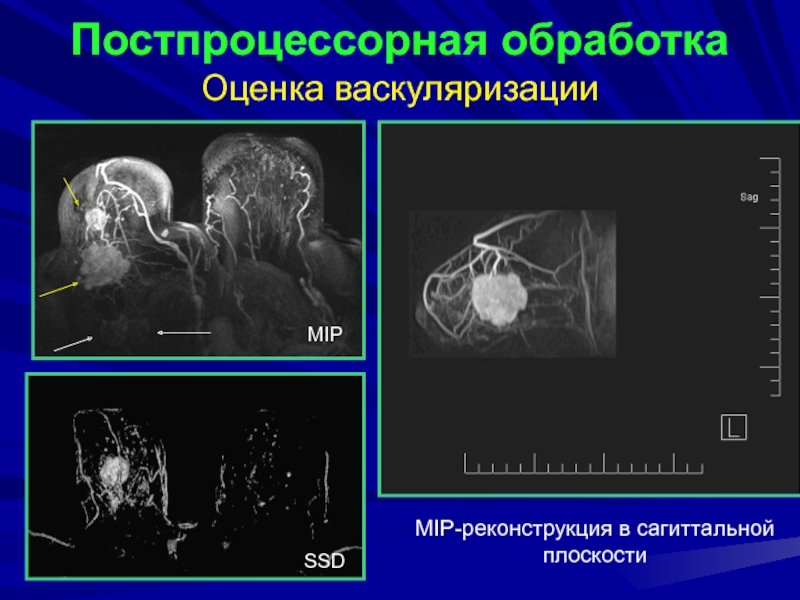
Слайд 71SSD
MIP
MIP-реконструкция в сагиттальной плоскости
Постпроцессорная обработка
Оценка васкуляризации
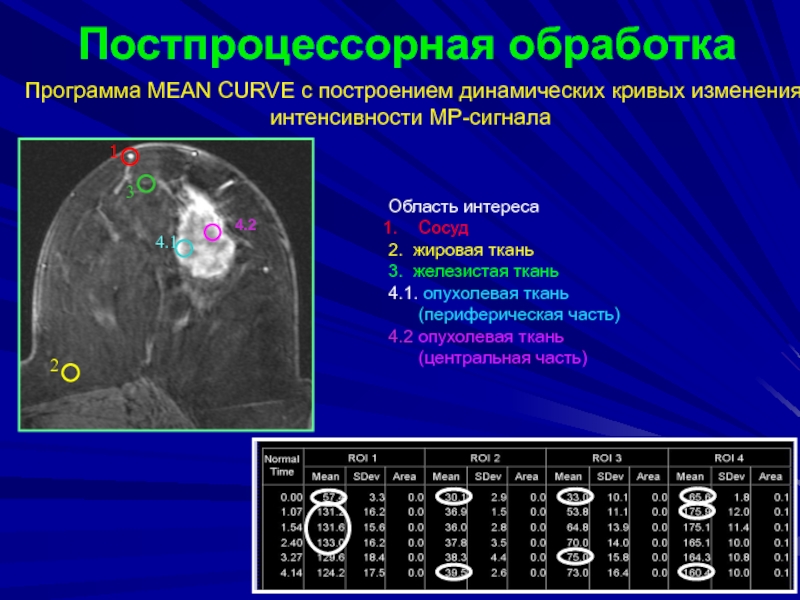
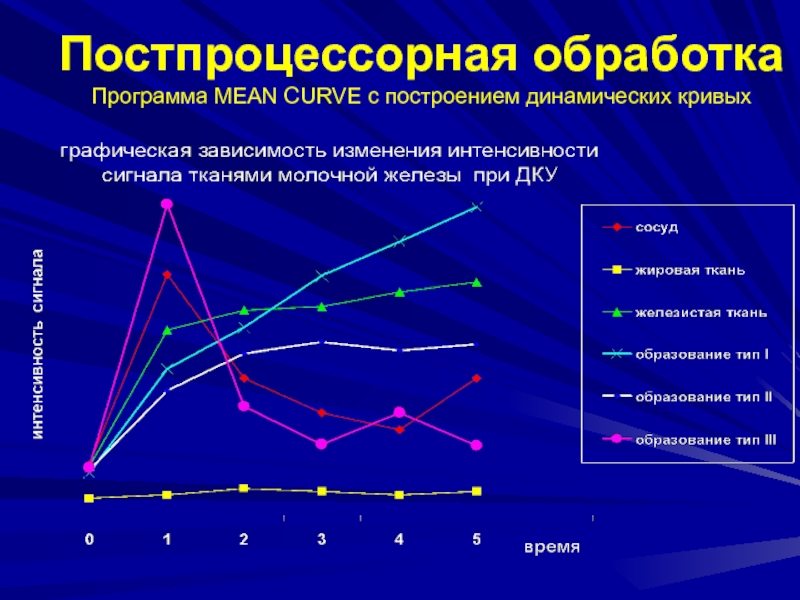
Слайд 72Постпроцессорная обработка
Программа MEAN CURVE с построением динамических кривых изменения интенсивности
МР-сигнала
Область интереса
Сосуд
2. жировая ткань
3. железистая ткань
4.1.
опухолевая ткань (периферическая часть) 4.2 опухолевая ткань (центральная часть)
4.2
Слайд 76Без использования жироподавления - эффект пропадания опухоли на фоне жировой
ткани, имеющей повышенный сигнал на Т1 и Т2 ВИ
Т1 ВИ
пре-Т1 ВИ +С
Т1 ВИ fs +С
Слайд 77Перфузионные изображения тканей в МРТ – это оценка относительного объема
и интенсивности кровотока в тканях за счет исследования похождения через
ткани, по картам распределения на изображениях ткани следующих параметров гемодинамики:Визуализация перфузии может быть осуществлена с помощью отслеживания движения болюса КВ через капиллярное русло благодаря возникновению неоднородностей магнитного поля и снижению интенсивности сигнала в окружающей ткани.
Слайд 78ПЕРФУЗИЯ – это определяемый физиологический процесс, который зависит:
объема локального кровотока
проницаемости эндотелия капилляров
площади поверхности капилляров
выход из межтканевой жидкости КВ
кинетические параметры
- объем и скорость кровотокавремя транзита КВ
константы скорости и проницаемости,
корреляции с патологическими состояниями
тип опухоли и количество сосудов/микрососудов в элементарном объеме ткани
Слайд 79Wash in / Wash out
Приток / Отток
увеличение сигнала в
области накопления КВ
Изображения параметра Wash in / Wash out показывают
изменения сигнала в старте и областях конца динамических кривых. После контрастного усиления злокачественные образования характеризуются увеличением интенсивности сигнала с более ранним формированием плато и эффектом вымывания.
Процентное соотношение изменения сигнала в минуту вычисляется в первые минуты и преобразуется в серые и цветные карты.
Вычисление параметра wash in гарантирует, что изменение сигнала соответствует максимуму.
Это предотвращает "ложные" результаты в случае, если есть точки между началом и конца с более высокой интенсивностью сигнала чем точки конца.
Слайд 80Wash in / Wash out
Приток / Отток
отток: изменение сигнала
после максимального пика
Вниз скошенная кривая оттока.
Для оценки цветового
картирования используются инвертированные изображенияСлайд 81ТТР (time to peak)
изображение времени в секундах до максимума
сигнала.
- показывает на изображении региональное распределение времени, необходимого для
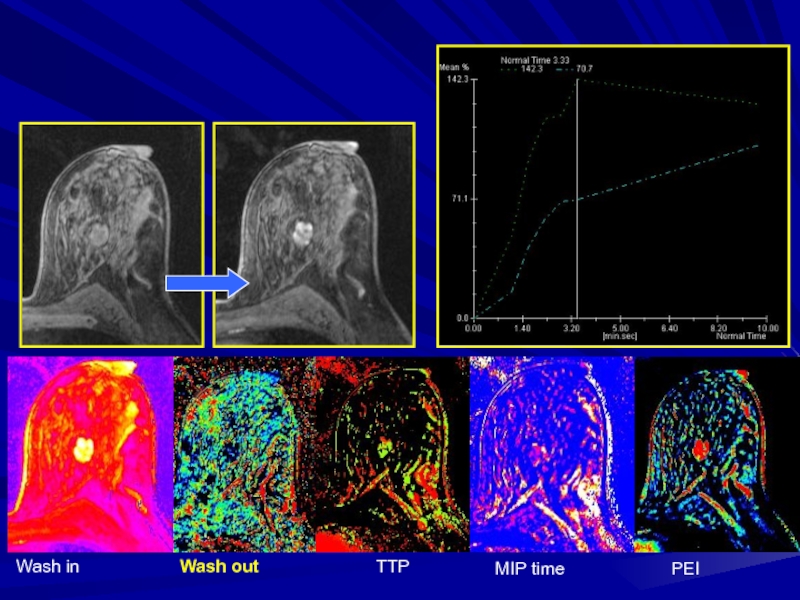
появления максимального перфузионного сигнала, то есть время задержки от момента болюсного введения КВ до появления первых изменений МР-сигнала в тканиСлайд 82MIPt - MIP time (maximum intensity projection) – проекция максимальной
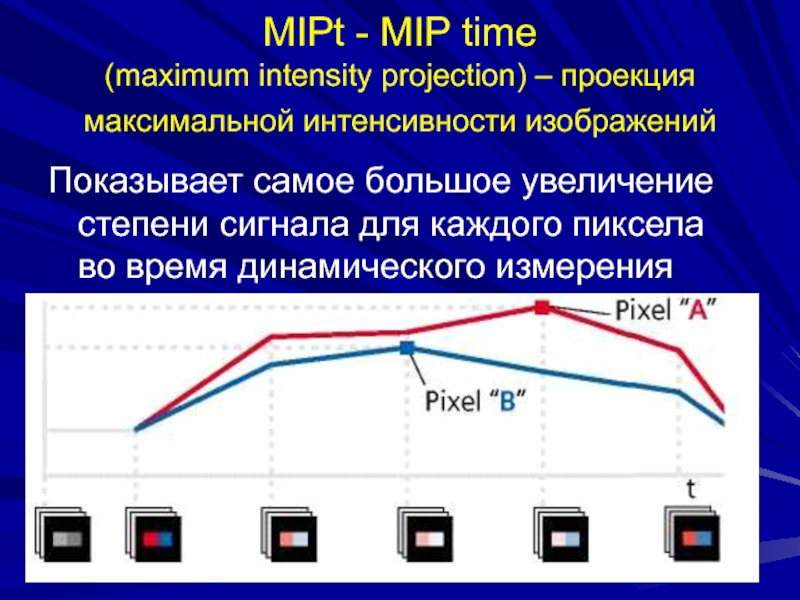
интенсивности изображений
Показывает самое большое увеличение степени сигнала для каждого
пиксела во время динамического измерения Слайд 83PEI (positive enhancement integral) – интеграл положительного накопления (площадь под
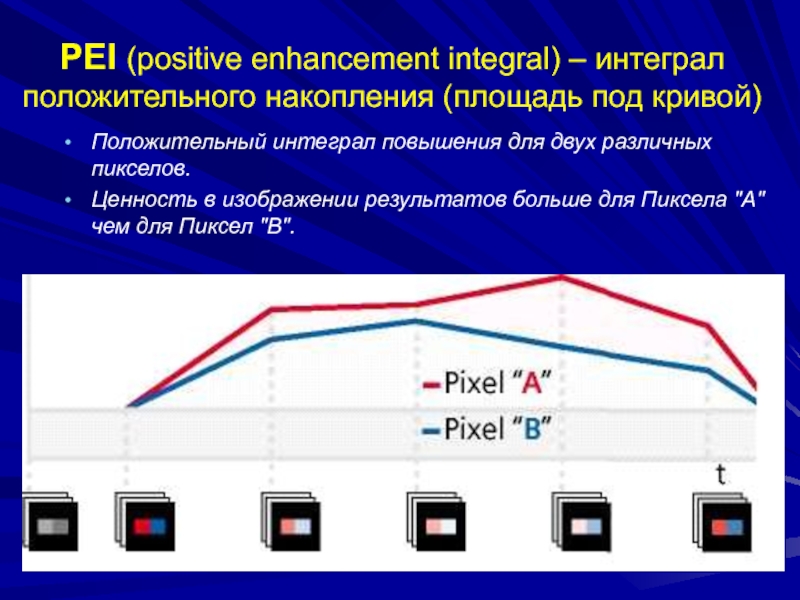
кривой)
Положительный интеграл повышения для двух различных пикселов.
Ценность в изображении результатов
больше для Пиксела "A" чем для Пиксел "B".Слайд 85Перфузионные карты принцип их построения
Т. О. перфузия - это оценка
относительного объема и интенсивности кровотока в тканях за счет исследования
прохождения через ткани КВ, по картам их распределения на изображенияхПри проведении перфузионных исследований молочных желез или перфузионной МРМ определяют следующие параметры
wash in (приток)
wash out (отток)
ТТР (время до максимума сигнала)
MIPt (самое большое увеличение сигнала)
PEI (интеграл положительного накопления)
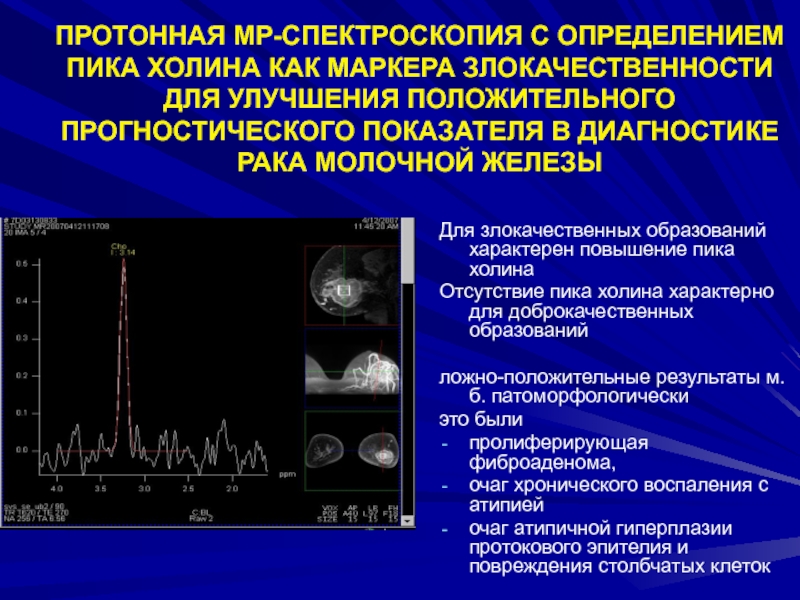
Слайд 88ПРОТОННАЯ МР-СПЕКТРОСКОПИЯ С ОПРЕДЕЛЕНИЕМ ПИКА ХОЛИНА КАК МАРКЕРА ЗЛОКАЧЕСТВЕННОСТИ ДЛЯ
УЛУЧШЕНИЯ ПОЛОЖИТЕЛЬНОГО ПРОГНОСТИЧЕСКОГО ПОКАЗАТЕЛЯ В ДИАГНОСТИКЕ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
Для злокачественных
образований характерен повышение пика холинаОтсутствие пика холина характерно для доброкачественных образований
ложно-положительные результаты м.б. патоморфологически
это были
пролиферирующая фиброаденома,
очаг хронического воспаления с атипией
очаг атипичной гиперплазии протокового эпителия и повреждения столбчатых клеток
Слайд 89МР-спектроскопия
является многообещающей технологией, которая в сочетании с МРТ в клинической
практике позволит уменьшить число биопсий доброкачественных образований.
Данное исследование хорошо переносится
пациентами и не требует большого количества времени, Дополнительное использование МР спектроскопии позволило бы значительно повысить положительный прогностический показатель биопсии образований, выявленных при МРТ, с 35% до 82%, что позволило бы избежать выполнения биопсии в 58% случаев, не пропустив при этом ни одного злокачественного образования.
Если полученные результаты будут подтверждены в более крупных исследованиях, одно-воксельная МР спектроскопия может использоваться при МР исследовании подозрительных образований молочной железы для решения вопроса о необходимости выполнения биопсии.
Для более детальной оценки этого многообещающего метода требуется проведение дополнительных исследований с большей выборкой и более разнообразными гистологическими типами образований.
В будущем МРТ химического сдвига позволит нам исследовать всю молочную железу, а магниты с большей силой поля – образования меньших размеров. На сегодняшний день для МР спектроскопии дверь в клиническую практику начинает приоткрываться.
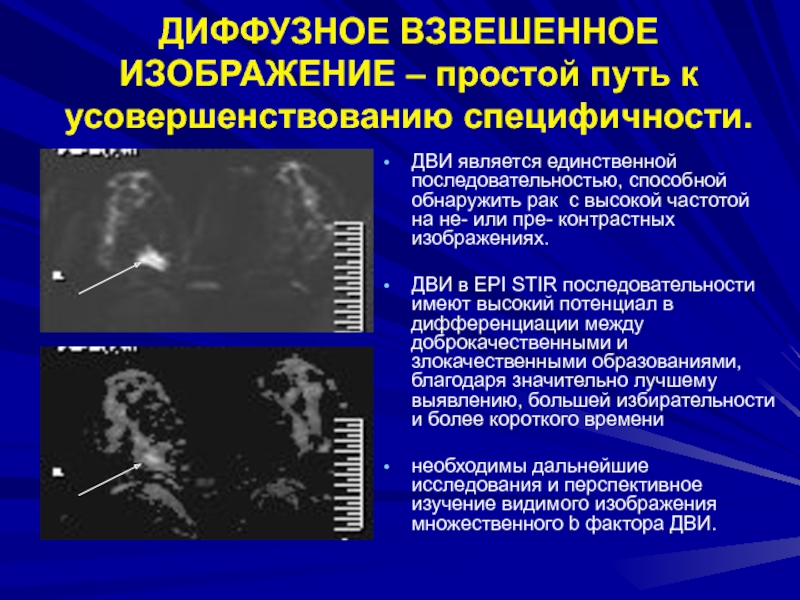
Слайд 92ДИФФУЗНОЕ ВЗВЕШЕННОЕ ИЗОБРАЖЕНИЕ – простой путь к усовершенствованию специфичности.
ДВИ является
единственной последовательностью, способной обнаружить рак с высокой частотой на не-
или пре- контрастных изображениях.ДВИ в EPI STIR последовательности имеют высокий потенциал в дифференциации между доброкачественными и злокачественными образованиями, благодаря значительно лучшему выявлению, большей избирательности и более короткого времени
необходимы дальнейшие исследования и перспективное изучение видимого изображения множественного b фактора ДВИ.
Слайд 93Классификация клинических синдромов МЖ (Н.И. Рожкова)
Диффузные изменения
Узловое образование
Узловое образование в
подмышечной области
Отёчная МЖ
Патологическая секреция из соска
Втянутый сосок
Оперированная железа
Оставшаяся МЖ
Увеличение
грудной железы у мужчинСлайд 94КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ МОЛОЧНОЙ ЖЕЛЕЗЫ
пороки развития, нарушение роста
травмы
воспалительные заболевания (острые маститы, хронические, сифилис, tbs)
дисгормональные гиперплазии, аденозы
опухоли – доброкачественные и злокачественныеСлайд 95пороки развития, нарушение роста (гипертрофия, мастоптоз,
дополнительные дольки и т.д.)
чаще определяются клинически
у
30% женщин отмечается асимметрия молочных желёзразмеры молочных желёз практически не имеют значение для проведения МРМ, хотя при очень больших размерах приходится использовать различные дополнительные приёмы с использованием других поверхностных катушек, например брюшной
Слайд 96Пороки развития
К порокам развития принадлежит и гамартома.
Она представляет собой
ограниченное опухолеподобное образование, содержащее элементы жировой, железистой и соединительной ткани.
Поэтому структура ее неоднородна.
рассмотрим в узловых доброкачественных образованиях
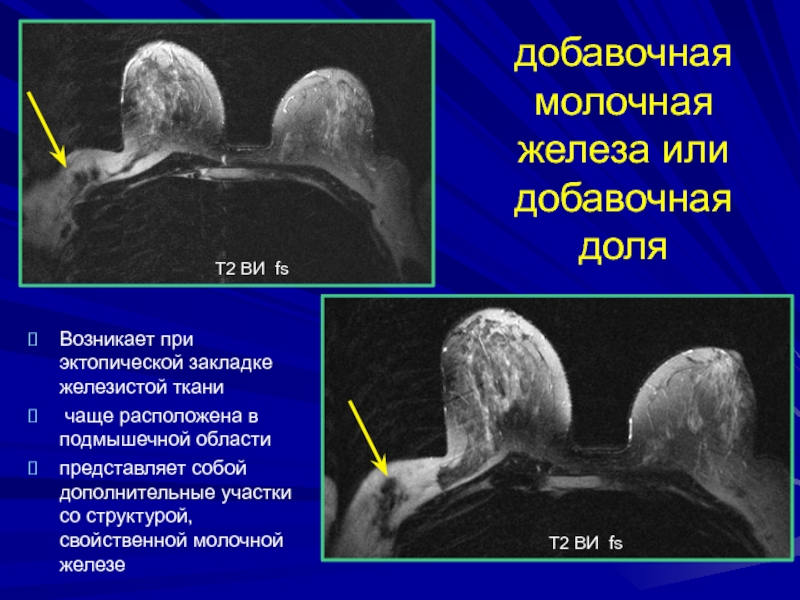
Слайд 97добавочная молочная железа или добавочная доля
Т2 ВИ fs
Т2 ВИ fs
Возникает
при эктопической закладке железистой ткани
чаще расположена в подмышечной
области представляет собой дополнительные участки со структурой, свойственной молочной железе
Слайд 100Молочная железа находится под постоянным гормональным влиянием и так же,
как и матка, является органом-мишенью для следующих гормонов
стероидные гормоны яичников
(фолликулин, эстроген, эстрадиол, прогестерон, тестостерон),стероидные гормоны коры надпочечников (кортикостерон), количество, качество, ритм выделения
пептидные гормоны гипофиза (пролактин, ЛГ,ФСГ, ТТГ),
гормоны щитовидной железы
гормоны поджелудочной железы,
биологически активные соединения
стероидные гормоны регулируются гипотоламо-гипофизарной областью
Слайд 101Физиологические процессы, происходящие в молочных железах здоровых женщин, тесно связаны
с циклическими изменениями яичников, поэтому патологические изменения в молочных железах
часто сочетаются с нейроэндокринными гинекологическими заболеваниямиСостояние молочных желез и картина их структуры - чуткий показатель нарушений гормонального статуса
Таким образом, молочная железа является звеном сложной гипоталамо-гипофизарно-яичниковой системы и тем или иным образом реагирует на различные нарушения гомеостаза
Слайд 102Патологические гиперпластическими заболеваниями гениталий при которых развиваются наиболее выраженные патологические
изменения в молочных железах
эндометриоз
миома
стойкая гиперплазия эндометрия
полипы в изолированном и сочетанном
вариантахСлайд 103Синдром диффузных изменений молочных желёз
Диффузные изменения молочных желёз имеют различный
патогенез, отличаются исходом и требуют дифференцированного подхода к выбору лечебной
тактикиВ основе многообразных перестроек лежат изменения в эндокринной системе, у 75 % имеется сопутствующая патология.
Ранний рак может возникнуть на фоне пролиферирующего фиброаденоматоза, риск в это группе в 4-37 раз больше
Наиболее информативный метод диагностики – УЗИ, который позволяет проводить динамическое наблюдение, выявлять узловые образования на фоне дисгормональной перестройки молочных желёз, выявлять смежную патологию, в частности щитовидной железы и органов малого таза
В молочных железах женщин в репродуктивный период ежемесячно происходит смена пролиферативных и регрессивных изменений в эпителиальных и опорных тканях.
Нарушение регуляции этих процессов может привести к диффузным перестройкам, которые встречаются у 39% обследуемых женщин
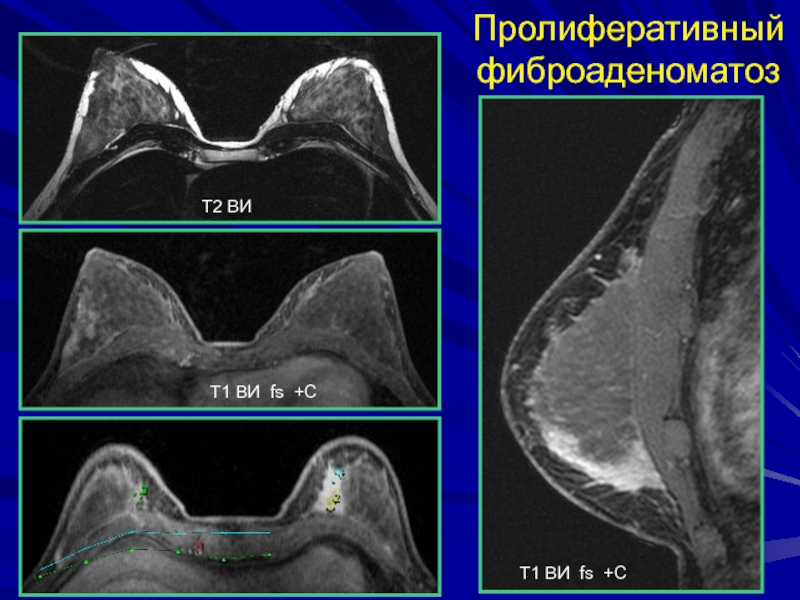
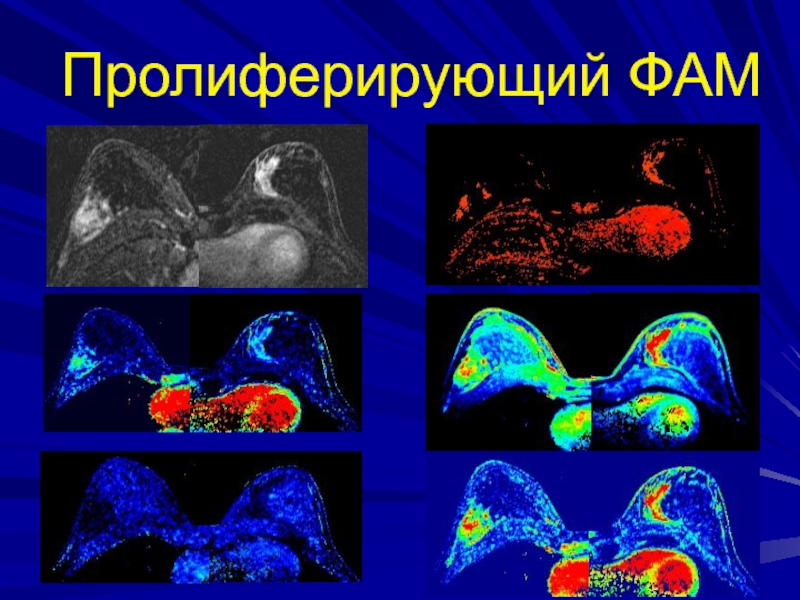
Слайд 104Смешанная форма фиброаденоматоза
Патоморфологическая основа довольно пестрая - отмечается гиперплазия железистых
долек, склерозирование внутридольковой и междольковой соединительной ткани, превращение альвеол в
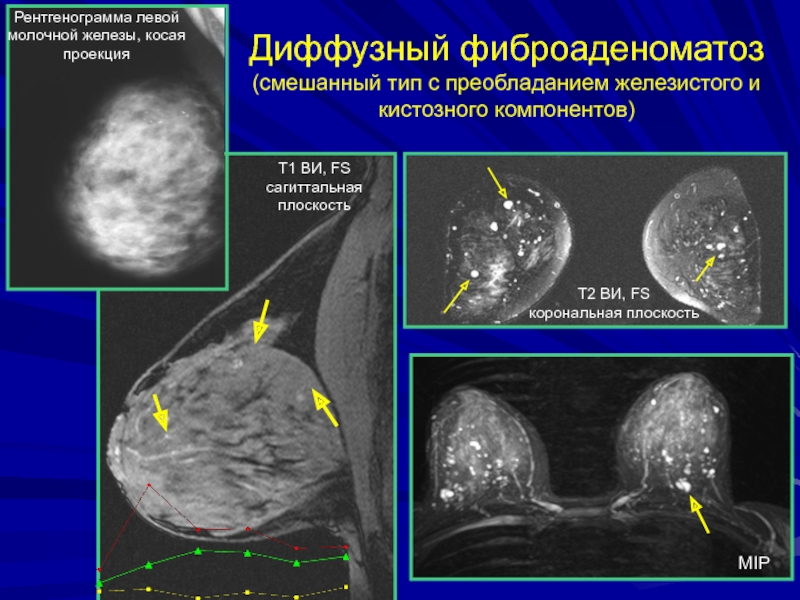
микро- и макрокисты.Слайд 105Диффузный фиброаденоматоз
(смешанный тип с преобладанием железистого и кистозного компонентов)
Т1 ВИ,
FS
сагиттальная плоскость
Т2 ВИ, FS
корональная плоскость
Рентгенограмма левой молочной железы, косая проекция
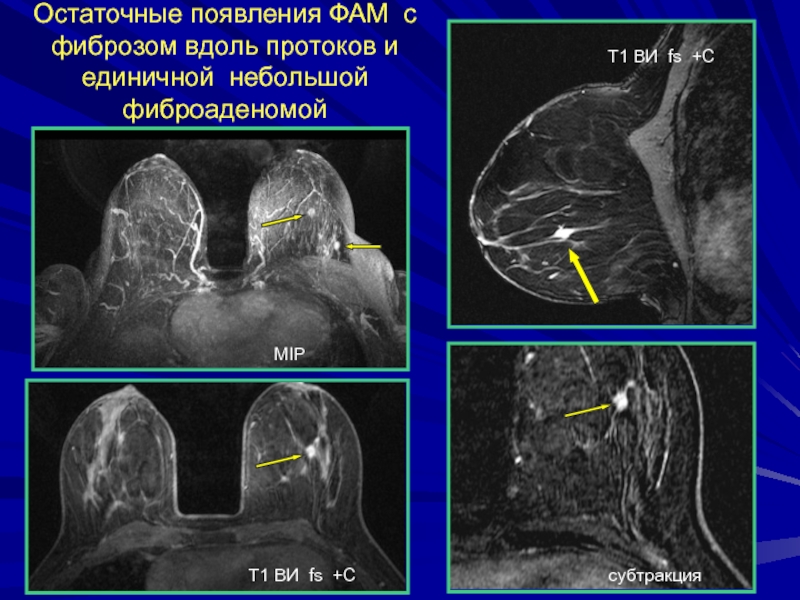
Слайд 108Остаточные появления ФАМ с фиброзом вдоль протоков и единичной небольшой
фиброаденомой
Т1 ВИ fs +C
субтракция
Т1 ВИ fs +C
MIP
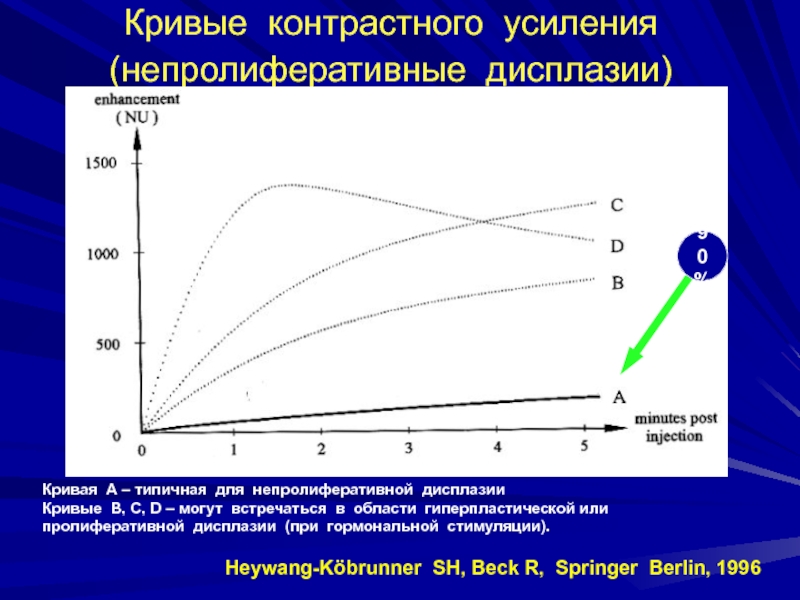
Слайд 109Кривые контрастного усиления (непролиферативные дисплазии)
Кривая А – типичная для
непролиферативной дисплазии
Кривые В, С, D – могут встречаться в области
гиперпластической илипролиферативной дисплазии (при гормональной стимуляции).
Heywang-Köbrunner SH, Beck R, Springer Berlin, 1996
90%
Слайд 112Кривые контрастного усиления
(пролиферативные дисплазии, стадии II, III)
Heywang-Köbrunner SH,
Beck R, Springer Berlin, 1996
Кривые В, С – типичные для
пролиферативной дисплазии (70%)Кривые А, D – могут встречаться (в 30 %) Кривая Е встречается крайне редко.
70%
Слайд 115функциональные и органические изменения со стороны яичников (нарушение цикла)
отсутствие беременности,
нет нормальной половой жизни, частые аборты, поздние роды, кратковременная или
отсутствие лактациизаболевания психоэмоциональной сферы
повышенная активность, напряжение, стрессы
заболевания щитовидной железы, изменения эпителия молочных желёз
состояние печени, инактивация стероидных гормонов, увеличение их циркуляции в крови
Этиология и патогенез (дисгормональных и опухолевых заболеваний), факторы способствующие их развитию
Слайд 117Синдром пальпируемого узлового образования в молочной железе
Доброкачественные
Фиброаденомы
Кисты
Липомы
редко
Листовидные фиброаденомы
Атеромы
Гамартомы
Сосудистые опухоли
Галактоцелле
Олеогранулёма (жировой некроз) и др.
Злокачественные
Опухоли эпителиальной природы - различные формы
ракаредко соединительнотканной природы - саркомы
Слайд 119МОРФОЛОГИЯ КОНТРАСТНОГО УСИЛЕНИЯ
УВЕЛИЧЕНИЕ ИНТЕНСИВНОСТИ МР-СИГНАЛА МЕНЕЕ ЧЕМ НА 90%
В ТЕЧЕНИЕ ПЕРВОЙ МИНУТЫ ПОСЛЕ ВВЕДЕНИЯ КОНТРАСТНОГО ВЕЩЕСТВА
ПОСТЕПЕННОЕ НАРАСТАНИЕ
ИНТЕНСИВНОСТИ СИГНАЛА (ЧАСТО ВПЛОТЬ ДО 10 МИНУТЫ ИССЛЕДОВАНИЯ)ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ
МОЛОЧНОЙ ЖЕЛЕЗЫ
ЧЕТКИЕ РОВНЫЕ КОНТУРЫ
НАЛИЧИЕ ВНУТРЕННИХ ПЕРЕГОРОДОК В ЗОНЕ НАКОПЛЕНИЯ КОНТРАСТА
ОДНОРОДНАЯ ВНУТРЕННЯЯ СТРУКТУРА
ДИНАМИКА КОНТРАСТНОГО УСИЛЕНИЯ
Слайд 121Простые кисты
Наиболее часто встречаемые объемные образования молочных желез
Чаще
у женщин 17 - 45 лет
Возникает при гиперплазии железистых
долек, склерозировании внутридольковой и междольковой соединительной ткани и превращение альвеол в микро- и макрокистыВ 70% случаев располагается в верхне-наружных квадрантах
Размеры от нескольких мм до 5-6 см
Могут быть двухсторонними (37%), множественными (23%)
Слайд 122У старых женщин через 10-15-20 лет после наступления климакса железистые
элементы представлены протоками – одни из них сужены, с полностью
слипшимися просветами, другие наоборот, растянуты, нередко кистозно растянуты – такое кистовидное расширение протоков является возрастными физиологическими изменениями и его не следует путать с проявлениями фиброкистозной болезниСлайд 123Простые кисты
Состоят из двух слоев клеток:
внутренний – эпителиальный,
наружный –
миоэпителиальный
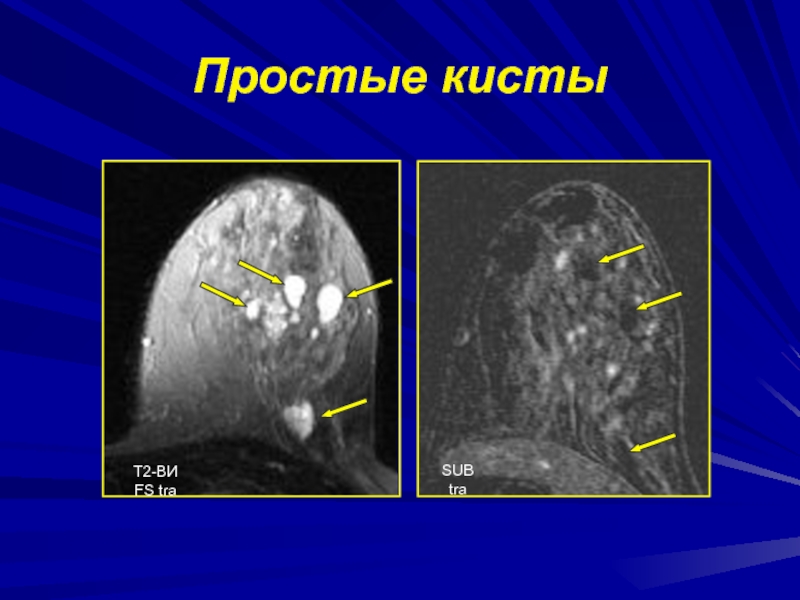
Слайд 124Простые кисты
Типичные МР-признаки:
Форма округлая,
Контуры четкие ровные,
Содержимое однородное,
Толщина стенки до 2
мм,
МР-сигнал повышен на Т2-ВИ и снижен на Т1-ВИ,
Не накапливают КВ
КВ
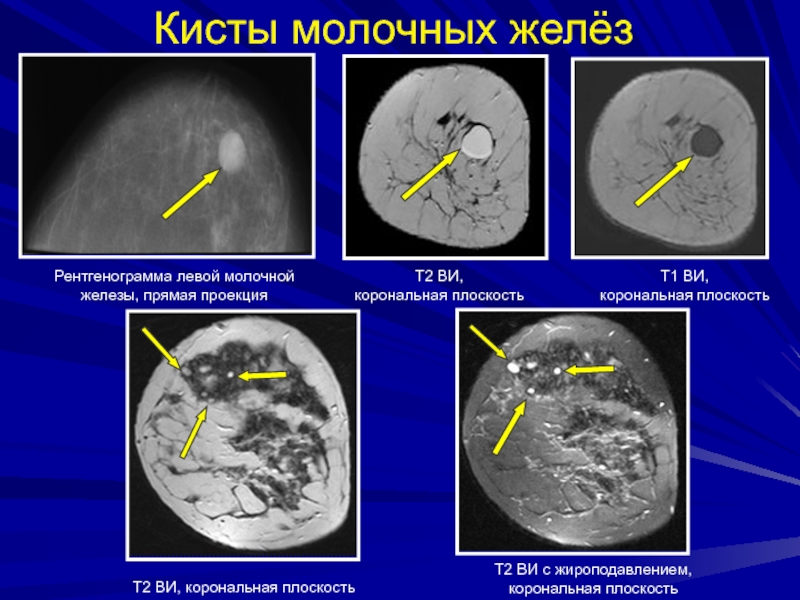
Слайд 127Кисты молочных желёз
Рентгенограмма левой молочной железы, прямая проекция
Т2 ВИ,
корональная
плоскость
Т2 ВИ, корональная плоскость
Т2 ВИ с жироподавлением, корональная плоскость
Т1 ВИ,
корональная плоскость
Слайд 129Это кисты, осложненные воспалением и/или кровотечением, или содержащие неопластическую ткань
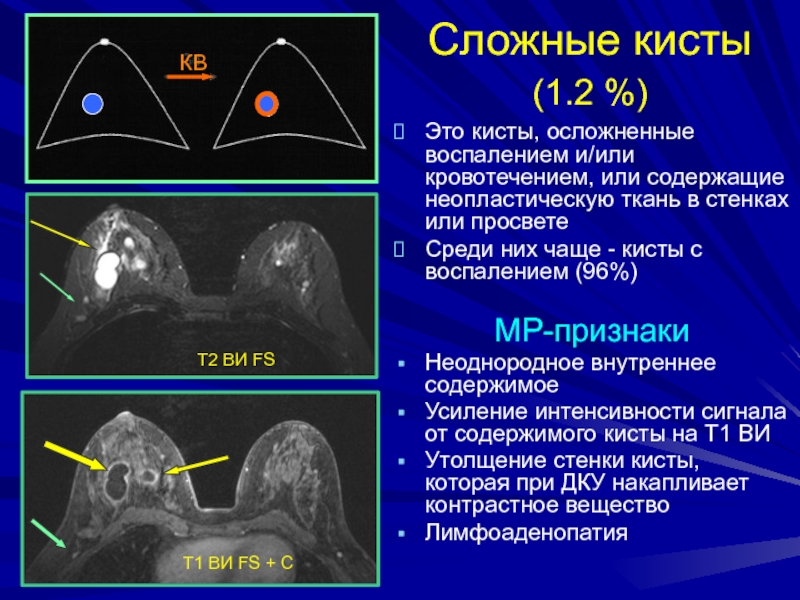
в стенках или просвете
Среди них чаще - кисты с воспалением
(96%) МР-признаки
Неоднородное внутреннее содержимое
Усиление интенсивности сигнала от содержимого кисты на Т1 ВИ
Утолщение стенки кисты, которая при ДКУ накапливает контрастное вещество
Лимфоаденопатия
Т2 ВИ FS
Т1 ВИ FS + С
Сложные кисты (1.2 %)
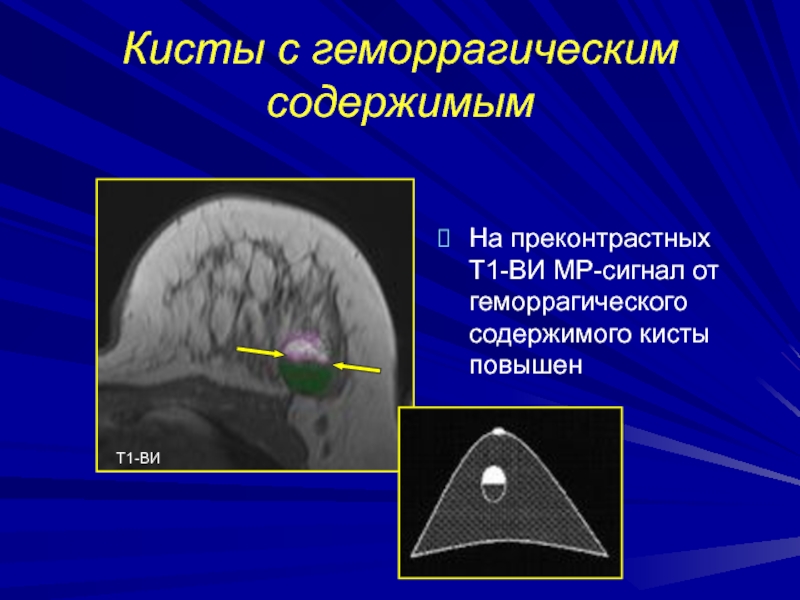
Слайд 130Кисты с геморрагическим содержимым
На преконтрастных Т1-ВИ МР-сигнал от геморрагического содержимого
кисты повышен
Т1-ВИ
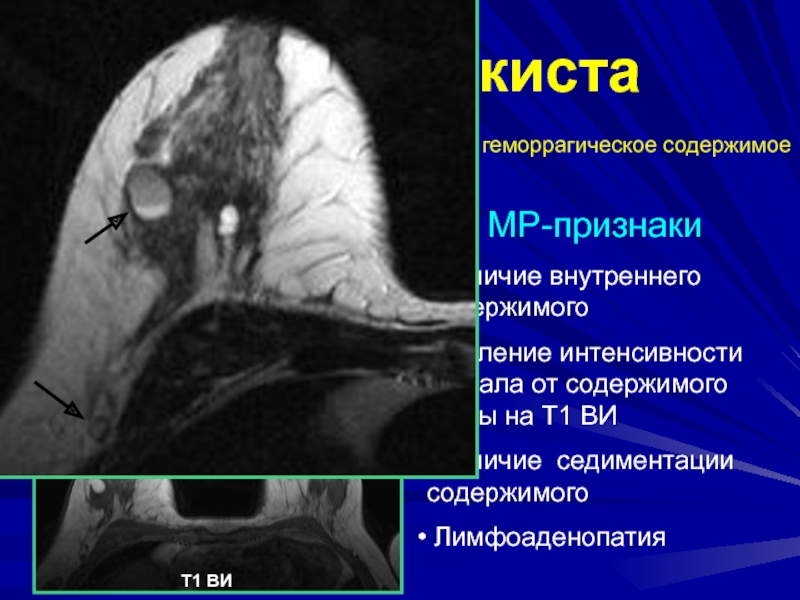
Слайд 131Сложная киста
состояние после пункции крупной кисты, геморрагическое содержимое
МР-признаки
Наличие внутреннего содержимого
Усиление интенсивности сигнала от содержимого кисты на
Т1 ВИНаличие седиментации содержимого
Лимфоаденопатия
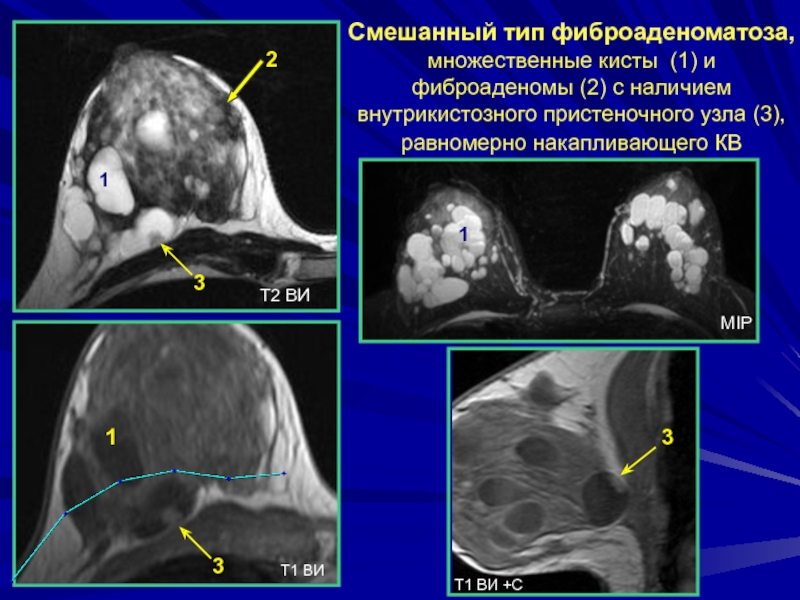
Слайд 132Смешанный тип фиброаденоматоза, множественные кисты (1) и фиброаденомы (2) с наличием
внутрикистозного пристеночного узла (3), равномерно накапливающего КВ
Т2 ВИ
Т1 ВИ
1
2
1
3
3
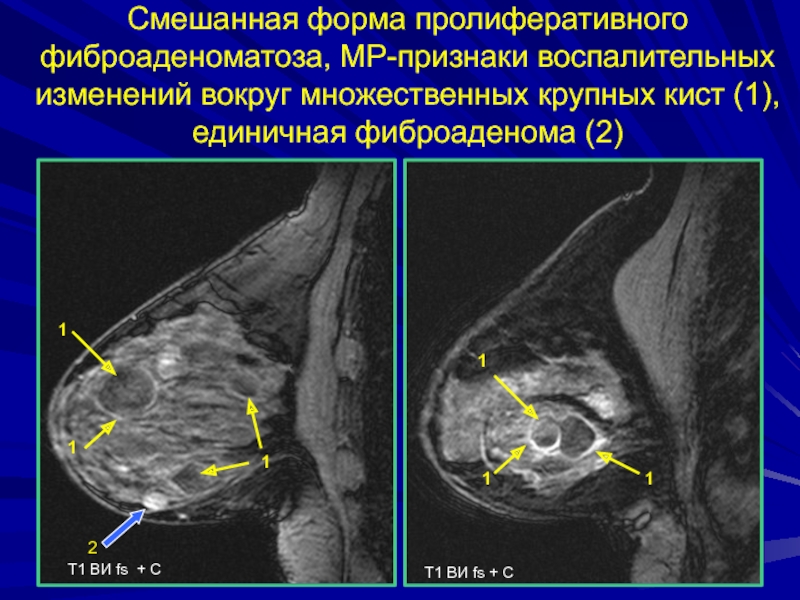
Слайд 135Смешанная форма пролиферативного фиброаденоматоза, МР-признаки воспалительных изменений вокруг множественных крупных
кист (1), единичная фиброаденома (2)
Т1 ВИ fs + С
Т1 ВИ
fs + С1
1
1
1
1
1
2
Слайд 138Масляная киста (Стеатонекроз)
Причина:
травма,
оперативное вмешательство, пункционная биопсия,
сосудистая патология (тромбоз сосуда и ишемия тканей)
Выделяют:
Некроз глубоко
расположенной жировой клетчатки Некроз подкожной жировой клетчатки
Слайд 139Масляная киста (Стеатонекроз)
МР-семиотика:
Киста с маслянистым некротическим содержимым гиперинтенсивным на Т1-ВИ
и Т2-ВИ
При FS сигнал снижается
Внутренняя стенка гладкая
КВ могут умеренно усиливать
стенкуПри поверхностном расположении может вызывать фиксацию кожи, стяжение связок Купера, втяжение соска!
Дифференциальный диагноз – с РМЖ
Т1-ВИ FS
Т1-ВИ
Слайд 141Динамика развития кист, их диагностика и лечение
В ряде случаев отмечается
самопроизвольное исчезновение кисты,
R.J. Brenner с соавт. (1994) наблюдали в
течение пяти лет за 68 кистами. За этот срок произошло спонтанное излечение 47 из них, а три кисты уменьшились, одна увеличилась,Вопрос о методе лечения больших кист остается спорным,
Но в любом случае необходимо начинать диагностику необходимо с сонографии и установить отсутствие разрастаний на стенках кисты,
То же может быть осуществлено посредством пневмокистографии
МР-маммография позволяет проводить динамическое наблюдение за кистами, выявлять внутрикистозные образования
Слайд 143Типичным вариантом фиброэпителиальной пролиферации являются цистоаденопапилломы и фиброаденомы которые часто сочетаются
с другими вариантами пролиферации в виде мелких узелков среди фокусов
аденоза, очагов склерозаЭпителиальные
Внутрипротоковая папиллома
Аденома соска
Аденомы МЖ (тубулярная, аденома с признаками лактации, миоэпителиома)
Очень редко – плеоморфная аденома и сирингоаденома
Смешанные соединительнотканные и эпителиальные
Фиброаденома
Листовидная опухоль (гигантская миксоматозная фиброаденома, интраканаликулярная фиброаденома с клеточной стромой)
карциносаркома
Слайд 144Фиброаденома (ФА) – это доброкачественная опухоль, исходящая из железистой ткани
95%
всех доброкачественных опухолей
Имеет экспансивный (раздвигающий) характер роста !
Чаще встречается
у женщин репродуктивного возраста (20 - 40 лет) и составляет до 18% всех узловых образований молочных желёз В 50% случаев располагается в верхненаружных квадрантах
Размеры ФА от нескольких мм до 5-6 см
ФА могут быть двухсторонними (7%), множественными (27%)
Слайд 145Фиброаденома
Считается, что фиброаденомы формируются при повышенной концентрации эстрогенов, а при
нормализации уровня эстрогенов ведут себя так же, как и обычные
дольки молочной железы в зависимости от фазы менструального цикла.У подростков в период полового созревания и у женщин при прерывании беременности могут возникать гигантские фиброаденомы, которые характеризуется быстрым ростом. Поэтому некоторые исследователи относят фиброаденому к дисгормональным дисплазиям
По данным различных авторов озлокачествление фиброаденом составляет от 0,1 до 2-3% и риск злокачественности связан с её гистологическим строением, в частности интраканаликулярная ФА озлокачествляется в 2-7,5 раз чаще
Слайд 146Фиброаденома
представляет собой смешанное эпителиально-мезенхимальное образование, проходящее закономерный путь развития;
возникает из
эпителия железистых долек и связанных с ними протоков и интрадуктальной
соединительной ткани,имеет мягкоэластическую консистенцию и сравнительно быстро увеличивается, оттесняя окружающие ткани, но не разрушая их;
затем рост фиброаденомы замедляется, в ней могут формироваться похожие на протоки щели или кисты, наступать гиалинизация ткани и отложение в ней извести;
при долгом существовании инволютивные изменения, которые приводят к атрофии эпителия, фиброзу, гиалинозу, реже к обызвествлению и оссификации стромы – «удушенные» ФА;
макроскопически выглядит как белесоватый узел с гладкой или бугристой поверхностью.
Представлена стромальным и эпителиальным компонентом
Слайд 147Гистологическая классификация фиброаденом
Периканаликулярная фиброаденома (51%)
Интраканаликулярная фиброаденома (46%)
Смешанная фиброаденома (2%)
Листовидная (филлоидная)
фиброаденома (1%)
Слайд 148Маммографические признаки обоих типов фиброаденомы сходны. Существуют указания, что периканаликулярные
опухоли чаще имеют правильную округлую форму и ровные четкие контуры,
тогда как интраканаликулярные чаще отличаются дольчатым строением, но для дифференциальной диагностики эти опорные пункты ненадежны.Для интраканаликулярных ФА характерен высокий процент васкуляризации – 33,4%, при выраженном пролиферативном процессе появляются участки асимметричного усиления кровотока, а периканаликулярные ФА чаще аваскулярны
Периканаликулярные ФА обызвествляются в 90% случаев
Слайд 149Фиброаденома
Нередко фиброаденома по маммографической картине напоминает кисту или медуллярный рак.
В этих случаях вступает в права достаточно ответственная дифференциальная диагностика.
Впрочем, отбросить мысль о фиброаденоме нетрудно, если на сонограмме обнаруживаются характерные признаки полости, заполненной жидкостью.
Предположение о раке или злокачественном переходе фиброаденомы обоснованно, если определяются неровность контура узла в каком-либо месте, а также спикулы и прорыв светлого ободка.
Слайд 150Интраканаликулярная (внутрипротоковая) фиброаденома левой молочной железы
Ретромаммарное расположение периканаликулярной фиброаденомы
Изо-гипоинтенсивные на Т1 и Т2-ВИ
Контуры четкие, ровные
Форма округлая или овальнаяПоперечная ось преобладает над передне-задней
Аваскулярны или с перинодулярным кровотоком
Слайд 151Интраканаликулярная (внутрипротоковая) фиброаденома
В структуре преобладают эпителиальные элементы
Частота малигнизации 2-7%
МР-семиотика:
Дольчатая форма
(похожа на нескольких соединившихся образований)
Неоднородная структура
Неровные контуры
Линденбратен Л.Д. Маммография
(Учебный атлас) // Москва, «Видар». – 1997.
Слайд 152Интраканаликулярная (внутрипротоковая) фиброаденома
больная К., 39 лет
Т2-ВИ tra
MIP
Т1-ВИ FS С sag
Слайд 154Ювенильная (интраканаликулярная) фиброаденома левой молочной железы
Т1 ВИ,
сагиттальная плоскость
Т1 ВИ,
сагиттальная плоскость
+C
ТIRM
Т1
ВИ FS
+C
Слайд 155Интраканакуликулярная фиброаденома,
Т1 ВИ
Т1 ВИ
+C
МР-семиотика:
округлая форма
однородная структура
ровные контуры
экспансивный рост
Пациентка, 25 лет
Слайд 159Смешанная форма фиброаденоматоза, единичные крупные кисты (1) и фиброаденомы (2)
1
2
1
2
2
Т2
ВИ fs
Т2 ВИ fs
Т1 ВИ fs + С
Т1 ВИ fs
+ ССлайд 160Единичные фиброаденомы
(миксоидные) на фоне хорошо развитой железистой ткани
Т1 ВИ
fs + С
субтракция
Т2 ВИ
Т2 ВИ
Слайд 162Периканаликулярная фиброаденома
В структуре преобладают соединительнотканные элементы
Соединительная ткань развивается концентрически вокруг
протоков
МР-семиотика:
Округлая или овальная форма
Четкие, ровные контуры
Однородная структура
Линденбратен Л.Д. Маммография (Учебный
атлас) // Москва, «Видар». – 1997.
Слайд 164Больная Б., 50 лет
Т2-ВИ tra
Т1-ВИ FS +С tra
Периканаликулярная фиброаденома
Ретромаммарная на
фоне жировой инволюции
MIP
Слайд 169Кривые контрастного усиления фиброаденом
Миксоидные
фиброаденомы
Аденоматозные
фиброаденомы
Фиброзные аденомы
Heywang-Köbrunner SH, Beck
R, Springer Berlin, 1996
Слайд 171Вопрос лечения фиброаденом очень спорный и в отечественной литературе до
сих пор детально не решен.
Считается, что никто не может
прогнозировать в какой момент доброкачественная опухоль может озлокачествиться, а дифференциально-диагностические признаки, как при маммографии, так и при УЗИ, не являются достоверными и требуют гистологического подтверждения. В связи с невозможностью дооперационного распознавания гистологической принадлежности ФА – её обнаружение является показанием к хирургическому лечению
Слайд 172Своеобразным вариантом фиброаденом является филлоидная опухоль (гигантская фиброаденома)
Она напоминает
обычную фиброаденому, но достигает крупных размеров.
Контуры тени опухоли часто
полициклические, но резкие. Обызвествления отмечаются редко.
На сонограммах определяется гипоэхогенное солидное образование.
Встречаются злокачественные формы гигантских фиброаденом.
В них нередко при ультразвуковом исследовании выявляются кистозные полости разной величины
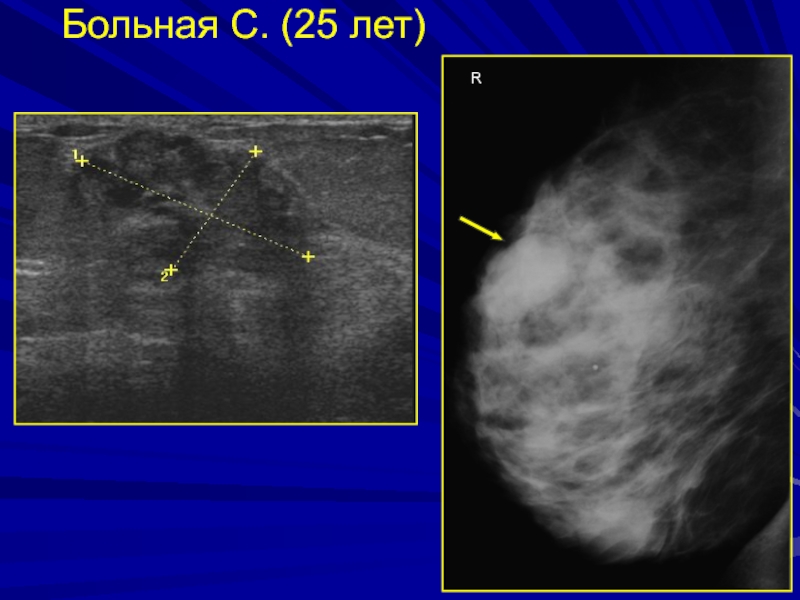
Слайд 173Листовидная фиброаденома
Составляет 2 – 5 % всех фиброаденом
Развивается из предшествующей
интраканаликулярной или смешанной ФА
В 3-5% случаев перерождается в саркому и
дает метастазы в легкие и костиВыделяют: доброкачественную, переходную и злокачественную формы
Может возникнуть в любом возрасте, но чаще встречается у женщин 25 -45 лет
Размеры могут варьировать от небольших до гигантских (до 20 кт)
Характерен быстрый рост опухоли
Лечение - хирургическое
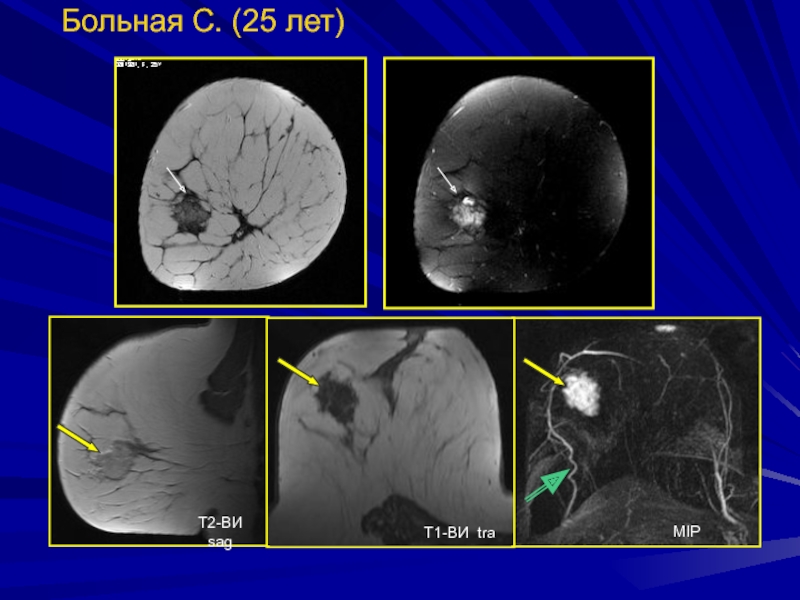
Слайд 174Филлоидная (листовидная) фиброаденома
Опухоль представлена гиперпластической стромой с широкими
листовидными промежутками, покрытыми эпителием
Слайд 175Филлоидная (листовидная) фиброаденома
Опухоль представлена гиперпластической стромой с широкими листовидными промежутками,
покрытыми эпителием
МР-семиотика:
Большие размеры
Неровные, полициклические контуры
Неоднородная внутренняя структура
Часто имеют кистозные
полости или щелевидные кистозные включенияХорошо кровоснабжены
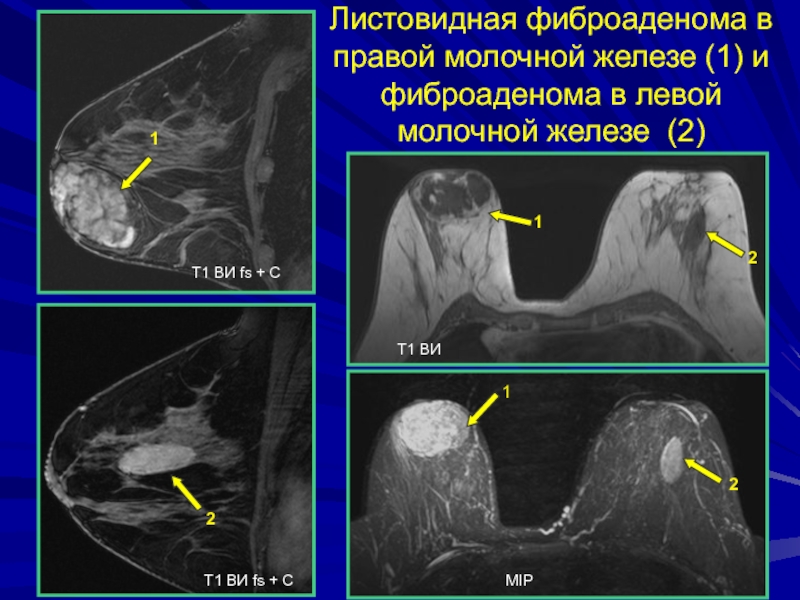
Слайд 180Листовидная фиброаденома в правой молочной железе (1) и фиброаденома в
левой молочной железе (2)
1
1
1
2
2
2
Т1 ВИ fs + С
Т1 ВИ fs
+ СТ1 ВИ
MIP
Слайд 187саркома
Крайне редкая патология
частота встречаемости – 0,2-0,6%
М.б. у мужчин
Очень крупные,
безболезненные
Характерна 2-х фазность течения (стабильный, быстрый рост)
18% содержат гормонорецепторы
Гормональная терапия
не эффективнаСредняя 5-летняя выживаемость 30-60%
Склонны к местному рецидивированию
Слайд 190Доброкачественные и
редкие узловые образования молочных желёз
Название это чисто условное,
поскольку все они представляют собой не истинные опухоли, а пороки
развития, результат нарушения гормональной регуляции или обменных процессовСлайд 191Редко встречающиеся образования
истинные аденомы, фибромы, лейомиомы, нейрофибромы, хондромы.
На маммограммах
они отображаются в виде ограниченной тени округлой, овальной или дольчатой
формы с достаточно резкими очертаниями. Тень интенсивна и однородна, но при плотной молочной железе может быть плохо различима, размеры тени примерно совпадают с истинной величиной новообразования.Своеобразна лишь картина липомы. Она состоит из жировой ткани и поэтому на маммограммах обусловливает не затемнение, а просветление, окаймленное тонкой ровной капсулой.
Ограниченное скопление жира наблюдается также при галактоцеле, жировом некрозе, гамартоме, фиброаденолипоме (обычно в сочетании с уплотнениями ткани).
Слайд 192папилломы
Интрадуктальные (внутрипротоковые) папилломы составляют до 3% всех доброкачественных поражений молочной
железы;
С наибольшей частотой встречаются у женщин в возрасте 40-60
лет. Диагноз основывается на данных клиники, маммографии, дуктографии, сонографии и цитологического исследования выделений из соска.
Папиллома возникает в просвете молочного протока в виде мягкой желтоватой опухоли.
В отличие от интрадуктального рака чаще локализуется в нижне-наружном и нижне-внутреннем квадрантах
Маленькая папиллома (размерами до 0,3-0,5 см) неразличима на маммограммах.
При дальнейшем росте она обнаруживается как дополнительная тень в субареолярной или даже в субмамиллярной области, изредка с отложением извести.
Слайд 193папилломы
На сонограммах обусловливает плотный узел с небольшой гипоэхогенной зоной по
периферии. Может быть расширение пораженного протока.
При выделениях из соска
ведущим методом диагностики является дуктография.В тени заполненного контрастным раствором протока папиллома обусловливает краевой или центральный дефект наполнения.
Он невелик, порой едва заметен, имеет неровные контуры.
Пузырек воздуха, проникший в проток при инъекции, в отличие от папилломы вызывает круглое просветление с гладкими очертаниями.
Он смещается при дальнейшем введении контрастного вещества.
Помимо дефекта наполнения могут определяться и другие изменения протоков: их расширение, незаполнение проксимальных ветвей.
Кажущаяся простота описанной картины обманчива.
Дефекты наполнения бывают очень мелкими. К тому же не всегда удается контрастировать всю систему долевого протока.
Впрочем, даже при одной внутрипротоковой опухоли ставится вопрос об удалении всей системы ввиду потенциальной опасности рецидива.
Распространенный папилломатоз ведет к деформации системы протоков, варикозным их расширениям, иногда к появлению кистозных полостей
Слайд 196Преареолярные папилломы (1) и густое (с высоким содержанием белка) содержимое
внутри протоков (2)
Т1 ВИ fs + С
Т1 ВИ fs
+ СТ1 ВИ
Т2 ВИ
1
1
2
2
2
2
Слайд 204Галактоцеле
представляет собой ретенционную кисту
развивается в период лактации в районе
одного из субареолпрных протоков
неотличима от других кист, заполненных жидкостью
может
быть с признаками воспаления вокруг – отёк, инфильтрацияСлайд 205Галактоцеле
Ретенционная киста, заполненная молоком
Формируется в период беременности и лактации
МР-сигнал
от внутреннего содержимого изоинтенсивный на Т1-ВИ и гиперинтенсивныйна Т2 ВИ
КВ
могут умеренно усиливать стенкуТ1-ВИ
Т2-ВИ FS
Слайд 207секреторная болезнь
В основе заболевания - пролиферация эпителия и субэпителиального
слоя молочных протоков. Протоки расширены, но имеют ровные контуры. Процесс
может осложниться плазмоклеточным маститом. При этом на маммограммах определяется инфильтрат, чаще локализующийся в субареолярной зоне.В ходе длительного течения болезни могут появиться отложения извести в виде однотипных микрокальцинатов небольшой величины с ровными контурами
Слайд 208Гамартома (аденофибролипома)
Редкая доброкачественная опухоль (0,1%)
Состоит из жировой и / или
фиброгландулярной ткани
Чаще встречается у женщин 40 - 45 лет
В 70%
случаев располагается в преареолярной зоне и в верхненаружных квадрантахРазмеры чаще менее 3 см
Слайд 209Гамартома (аденофибролипома)
МР-семиотика:
Неоднородная МР-структура, за счет участков жировой ткани гиперинтенсивных
на Т2 ВИ и Т1 ВИ
Сигнал от участков жировой
ткани понижается при жироподавленииНеровная утолщенная капсула
Слайд 215Локальный фиброз
Как проявление узловой формы мастопатии или послеоперационных изменений
Чаще у
женщин 25-40 лет
Средний размер фокусов 1-3 см
Слайд 216Локальный фиброз
МР-семиотика:
Четкие контуры
Пониженный МР-сигнал на Т1-ВИ и Т2-ВИ
Не накапливает
КВ
Т2-ВИ cor
Т2-ВИ tra
Слайд 217Рекомендации женщинам, не имеющим заболеваний молочных желез
Женщинам в возрасте до
40 лет необходимо:
каждый месяц проводить самообследование молочных желез;
не реже одного
раза в 3 года проходить обследование у врача.Женщинам в возрасте 40-49 лет:
каждый месяц проводить самообследование молочных желез;
каждый год проходить обследование у врача;
проводить рентгеновское обследование молочных желез один раз в 1 -2 года.
Женщинам в возрасте 50 лет и старше:
каждый месяц проводить самообследование молочных желез;
каждый год проходить обследование молочных желез у врача-маммолога;
раз в 1-2 года проводить рентгеновское обследование молочных желез.
В случае обнаружения каких-либо изменений необходимо срочно обратиться к врачу-специалисту
Если имеется какое-либо заболевание молочных желез, то лечение и периодичность обследования назначает врач
Слайд 219Лечебная тактика доброкачественных образований
любое узловое образование более
1 см подлежит удалению с последующим гистологическим исследованием
женщины с ФАМ подлежат профилактическому обследованию 1-2 раза в годосновный метод лучевой диагностики диффузных и доброкачественных заболеваний - УЗИ
Слайд 220Заболевания грудной железы у мужчин.
Рак грудной железы у мужчин чрезвычайно
редок, его маммографическая картина ничем не отличается от таковой у
женщин. Столь же редки метастазы рака других органов в грудную железу (рака легкого, рака предстательной железы и пр.).Относительно частым поражением является гинекомастия. Этим термином обозначают усиленное развитие грудной железы у мужчин.
Увеличение грудной железы у мальчиков (пубертатная гинекомастия) связана с повышением секреции эстрогенов и регрессирует за несколько месяцев. У взрослых (обычно старше 45 лет) увеличение грудной железы может быть обусловлено разными причинами. Первичная или персистирующая пубертатная гинекомастия выражается в развитии волоконножелезистой ткани на почве дисгормональных процессов, вторичная наблюдается при длительном приеме ряда медикаментозных препаратов, например дигиталиса и антигипертензивных средств, при циррозе печени, хронических заболеваниях почек, простатите, сахарном диабете и других болезнях. Жалобы пациентов обычно сводятся к указанию на болезненность или "напряженность" грудной железы, ее увеличение, уплотнение