Слайд 1Министерство образования и науки Российской Федерации
Федеральное государственное бюджетное образовательное учреждение
Высшего
образования “Новгородский государственный университет имени Ярослава Мудрого”
Институт медицинского образования
Кафедра внутренних
болезней
Выполнил:
Студент группы 8325
Власов И.Р.
Проверил:
Старший преподаватель кафедры внутренних болезней
Кулик Н.А.
Тема : «Расспрос больных с заболеваниями органов дыхания. Общий осмотр и пальпация грудной клетки. Сравнительная и топографическая перкуссия лёгких.
Аускультация легких: основные и побочные дыхательные шумы.»
Слайд 2Перкуссия
Перкуссия — физический метод медицинской диагностики, заключающийся в простукивании определённых
участков тела и анализе звуков, возникающих при этом. По характеру
свойств звука врач определяет топографию внутренних органов, физическое состояние и отчасти их функцию.
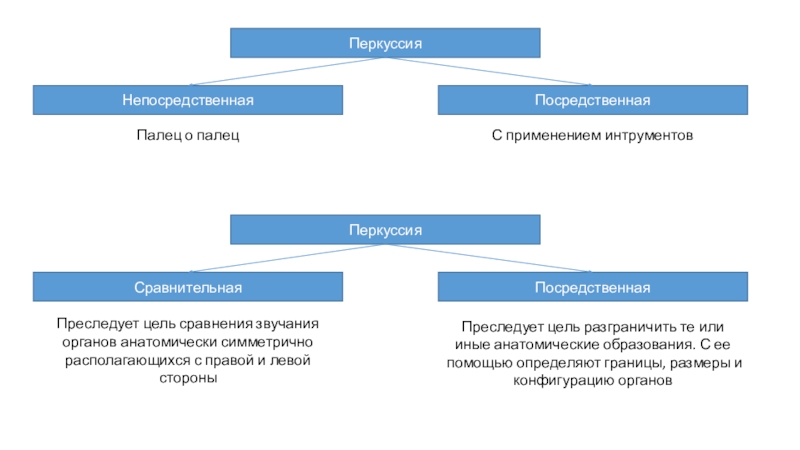
Слайд 3Перкуссия
Непосредственная
Посредственная
Палец о палец
С применением интрументов
Перкуссия
Сравнительная
Посредственная
Преследует цель сравнения звучания органов анатомически
симметрично располагающихся с правой и левой стороны
Преследует цель разграничить те
или иные анатомические образования. С ее помощью определяют границы, размеры и конфигурацию органов
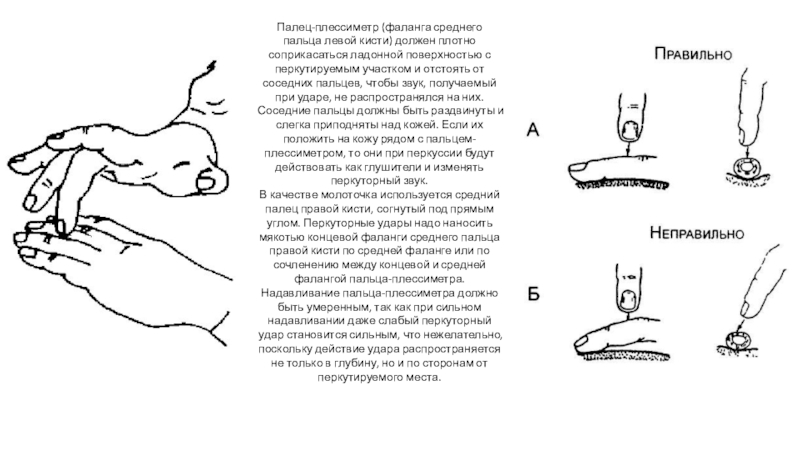
Слайд 4Палец-плессиметр (фаланга среднего пальца левой кисти) должен плотно соприкасаться ладонной
поверхностью с перкутируемым участком и отстоять от соседних пальцев, чтобы
звук, получаемый при ударе, не распространялся на них. Соседние пальцы должны быть раздвинуты и слегка приподняты над кожей. Если их положить на кожу рядом с пальцем-плессиметром, то они при перкуссии будут действовать как глушители и изменять перкуторный звук.
В качестве молоточка используется средний палец правой кисти, согнутый под прямым углом. Перкуторные удары надо наносить мякотью концевой фаланги среднего пальца правой кисти по средней фаланге или по сочленению между концевой и средней фалангой пальца-плессиметра.
Надавливание пальца-плессиметра должно быть умеренным, так как при сильном надавливании даже слабый перкуторный удар становится сильным, что нежелательно, поскольку действие удара распространяется не только в глубину, но и по сторонам от перкутируемого места.
Слайд 5При проведении перкуссии обязательны следующие общие правила:
1. Фельдшер-акушер располагается справа
от пациента, спиной к источнику света (чтобы лучше видеть пациента
и наблюдать его) и по возможности принимает удобное для себя положение (движения должны быть свободны и не стеснены).
2. Прикасаться к телу пациента можно только чистыми, теплыми руками; ногти должны быть коротко острижены.
3. Пациента удобнее перкутировать в положении стоя или сидя.
В положении стоя при перкуссии спереди у пациента руки опущены вниз. При перкуссии сзади в этом же положении пациент скрещивает руки на груди и слегка сгибает позвоночник в шейном и поясничном отделах.
В положении сидя при перкуссии спереди пациент опускает руки на колени, при перкуссии сзади — садится на стул, слегка наклоняется, сгибая позвоночник в шейном и поясничном отделах, лопатки должны быть разведены.
При перкуссии боковых отделов грудной клетки пациент поднимает одну или обе руки и кладет их на голову.
4. При перкуссии в помещении соблюдается тишина.
5. Вначале производится сравнительная перкуссия, затем топографическая.
При проведении сравнительной перкуссии необходимо:
перкутировать строго на симметричных местах; наносить удары одинаковой силы на той и другой стороне.
При проведении топографической перкуссии следует: всегда перкутировать от ясного звука к тупому (переход от ясного звука к тупому улавливается ухом легче, чем от тупого к ясному); палец-плессиметр ставить параллельно границе ожидаемой тупости; перкуссию проводить по линии, перпендикулярной к определяемой границе; границу органа отмечать по наружному краю пальца-плессиметра, обращенному к органу, дающему ясный звук.

Слайд 6Перкуторные звуки
Тимпанический перкуторный звук
Ясный, или громкий
Тупой перкуторный звук
Интенсивный, отчетливый, хорошо
различимый, слышится над тканями, содержащими определенное количество воздуха. Возникает в
нормальных условиях при перкуссии грудной клетки в области прилегания к ней легких, а также живота в области расположения желудка и кишечника.
Громкий и продолжительный. Возникает в норме над органами или образованиями, содержащими значительное количество газа или воздуха (над кишечником, желудком и трахеей). Напоминает звук, возникающий при ударе в барабан (отсюда и название — «тимпанон», в переводе с греч.обозначает — барабан). При очень высокой степени пневматизации ткани, что бывает только при патологии (например, над большой полостью в легких), возникает близкий к тимпаническому коробочный перкуторный звук.
Глухой, слабый, тихий. Возникает в нормальных условиях при перкуссии безвоздушных и мягких органов и тканей, не обладающих упругостью. Такой звук выслушивается, например, у здорового человека при перкуссии грудной клетки над передней поверхностью печени и напоминает звук, возникающий при ударе по дереву или стенке. Классическим образцом его является звук, возникающий при перкуссии бедра, поэтому он получил еще название бедренного.

Слайд 7Последовательность проведения сравнительной перкуссии легких Сравнительная перкуссия легких спереди:
положение больного
- руки опущены;
положение врача - спереди и справа от больного;
перкуссия
спереди начинается с верхушек. Для этого надо установить палец-плессиметр в надключичную ямку параллельно ключице, среднеключичная линия должна пересекать середину средней фаланги плессиметра. Пальцем-молоточком наносят по пальцу-плессиметру удары средней силы. После этого палец-плессиметр устанавливают в симметричную надключичную ямку в такое же положение и наносят удары той же силы. Перкуторный звук оценивается в каждой точке перкуссии, и сравниваются звуки в симметричных точках;
затем проводят перкуссию по ключицам, которые являются в данном случае естественными плессиметрами (пальцем-молоточком наносят удары средней силы по середине ключицы);
на следующем этапе проводится перкуссия в подключичной области по трем межреберьям (I, II, III). При этом палец-плессиметр установливают в межреберье параллельно ребрам так, что середина средней фаланги пересекается среднеключичной линией.
Слайд 8Сравнительная перкуссия легких в боковых отделах:
положение больного - руки опущены;
положение
врача - перед больным к нему лицом;
палец-плессиметр установливают на грудную
клетку в подмышечной впадине (по межреберью) параллельно ребрам так, чтобы середина средней фаланги пересекалась среднеподмышечной линией. Проводят перкуссию симметричных боковых участков грудной клетки по межреберьям до VII включительно.
Сравнительная перкуссия легких сзади:
положение больного - руки скрещены на груди. Лопатки при этом расходятся, расширяя межлопаточное пространство;
положение врача - по левую руку больного;
сначала проводится перкуссия в надлопаточной области. Палец-плессиметр устанавливают горизонтально над остью лопатки параллельно ребрам;
затем переходят к перкуссии в межлопаточной области. Палец-плессиметр устанавливают вертикально параллельно позвоночнику. После каждого перкуторного удара слева и справа плессиметр постепенно передвигают вниз до угла лопатки;
после этого проводят сравнительную перкуссию в подлопаточной области по VII, VIII, IX межреберьям. Палец-плессиметр кладут горизонтально по межреберьям так, чтобы середина средней фаланги пересекалась лопаточной линией.

Слайд 91. Притупленный – выявляется при уменьшении количества воздуха в ограниченной
части или во всем легком: при очаговом пневмосклерозе (замещение легочной
ткани соединительной); воспалительной инфильтрации легочной ткани – крупноочаговой или сливной мелкоочаговой пневмонии, в I и III стадии крупозной пневмонии; отеке легких при левожелудочковой сердечной недостаточности; сдавлении легочной ткани плевральной жидкостью (компрессионный ателектаз); полной закупорке крупного бронха и постепенном рассасывании воздуха в легком (обтурационный ателектаз). При этих состояниях звук становится тише, короче, а по тембру выше.
2. Тупой – определяется при полном исчезновении воздуха из легких: во II стадии крупозной пневмонии (стадия опеченения), при опухоли легких больших размеров, остром абсцессе легкого до вскрытия, скоплении жидкости в плевральной полости (экссудат или транссудат). Тупой звук высокий по тональности, тихий и короткий.
Перкуторные звуки при различных патологиях
Слайд 103. Коробочный – выявляется при повышении воздушности легочной ткани. Наблюдается
при эмфиземе легких. При этом снижается так же эластичность легочной
ткани. По сравнению с ясным легочным звуком при эмфиземе перкуторный звук становится еще более низким, громким и длительным, приобретает тимпанический оттенок. Он напоминает звук при ударе по пустой коробке.
4. Тимпанический (от tympanos – барабан) – возникает при наличии в легком большой, гладкостенной воздухосодержащей полости диаметром не менее 5 см. Этот звук очень громкий, продолжительный, напоминает звук барабана. По высоте он может быть высоким (при полости небольших размеров) или низким (при больших полостях). По своим характеристикам он приближается к музыкальному тону, так как является результатом колебания однородного субстрата в полости – воздуха. Этот звук бывает при абсцессе легкого после вскрытия, туберкулезной каверне, наличии воздуха в плевральной полости (пневмоторакс). Иногда при наличии большой поверхностно расположенной гладкостенной полости звук может напоминать удар по металлу. Такая разновидность тимпанического звука называется металлическим перкуторным звуком. Другой разновидностью тимпанита является так называемый звук треснувшего горшка. Он возникает при наличии в легком полости, сообщающейся с бронхом через очень узкое, щелевидное отверстие. Так как тонус стенок такой полости снижается, то при перкуссии возникает своеобразный дребезжащий звук, напоминающий звук при ударе по треснувшему горшку.

Слайд 11Верхняя граница легких определяется по высоте стояния их верхушек.
Спереди
ее находят следующим образом : палец-плессиметр устанавливают параллельно ключице в
надключичной ямке и перкутируют от середины ключицы вверх по лестничным мышцам до смены ясного легочного звука тупым. Верхушки легких спереди располагаются на 3—4 см выше ключицы.
Для определения верхней границы легких сзади палец-плессиметр помещают в надостную ямку параллельно ости лопатки и перкутируют от ее середины к точке, располагающейся на 3—4 см латеральнее остистого отростка VII шейного позвонка до появления тупого звука. У здоровых людей высота стояния верхушек сзади соответствует уровню остистого отростка VII шейного позвонка.
Высота стояния верхушек легких спереди и сзади, справа и слева.
Затем на каждой стороне (слева и справа) определяют высоту стояния верхушек легких сзади: перкуссию проводят от ости лопатки вверх и медиально до тупости.
Палец-плессиметр устанавливают в надключичную область перпендикулярно ключице (не касаясь ее) соответственно ее середине (можно ориентироваться на середину переднего края трапециевиден мышцы). Перкуссию проводят латерально к плечу, а затем медиально к шее до точки перехода ясного звука в тупой.
Высота стояния верхушек легких в норме: спереди 3-4 см, сзади — на уровне остистого отростка VII шейного позвонка. Ширина полей Кренига в норме — 4-7 см (слева на 1-1,5 см больше, чем справа).

Слайд 12Поля Кренига представляют собой зоны над верхушками легкого, где перкутируется
ясный легочный звук. Для определения ширины полей Кренига палец-плессиметр кладут
на середину трапециевидной мышцы перпендикулярно к ее переднему краю и перкутируют сначала медиально к шее, место перехода ясного легочного звука в тупой помечают точкой; затем — латерально к плечу и снова точкой помечают место смены ясного легочного звука тупым. Расстояние между этими точками и будет шириной полей Кренига (рис. 31). Оно измеряется в сантиметрах и в норме колеблется от 4 до 7 см. Слева эта зона на 1—1,5 см больше, чем справа.
Границы между легочными долями сзади начинаются с обеих сторон на уровне ости лопаток. С левой стороны граница идет вниз и кнаружи до средней подмышечной линии на уровне IV ребра и заканчивается на левой срединно-ключичной линии на VI ребре. Справа она проходит между легочными долями, сначала так же, как и слева, а на границе между средней и нижней третями лопатки делится на две ветви: верхнюю (граница между верхней и средней долями), идущую кпереди до места прикрепления к грудине IV ребра, и нижнюю (граница между средней и нижней долями), направляющуюся вперед и оканчивающуюся у правой срединно-ключичной линии на VI ребре. Таким образом, справа спереди располагаются верхняя и средняя доли, сбоку — верхняя, средняя и нижняя, слева спереди — верхняя, сбоку — верхняя и нижняя, сзади с обеих сторон — в основном нижние, сверху — небольшие участки верхних долей (рис. 32).

Слайд 13В здоровом легком при помощи перкуссии нельзя установить границы между
долями. Однако при воспалительном уплотнении можно определить, соответствуют ли его
границы границам целой доли или только части ее.
При патологических состояниях границы легких могут смещаться книзу или кверху по сравнению с нормальными. Смещение нижних краев легких книзу наблюдается, например, при эмфиземе легких, во время приступа бронхиальной астмы, при опущении органов брюшной полости. Смещение же кверху может быть при сморщивании легких, обусловленном разрастанием в них соединительной ткани (пневмосклероз) с последующим ее рубцеванием (пневмофиброз). Это наблюдается после абсцесса или ранения легкого, после перенесенного плеврита, особенно гнойного, а также при накоплении жидкости в плевральной полости (жидкость оттесняет легкое кверху); при асците, беременности, метеоризме (скопление газа в кишечнике), когда легкое оттесняется кверху диафрагмой (в связи с повышением давления в брюшной полости). Возможно и кажущееся смещение нижнего края легкого вверх при воспалительном уплотнении его в области нижнего края.
Смещение верхней границы легких вниз и уменьшение полей Кренига наблюдается при сморщивании верхушек легких. Наиболее часто это бывает при туберкулезном их поражении. Смещение верхней границы легких вверх и увеличение полей Кренига отмечается при эмфиземе легких, приступе бронхиальной астмы.

Слайд 14Расположение нижних границ лёгких в норме
Слайд 15Переднюю стенку грудной клетки проектируются верхние доли легких. Справа проекция
верхней доли занимает большую часть правой половины грудной клетки до
уровня 4-го межреберья. Ниже распологается узкая полоска проекции средней доли.
Слева средняя доля отсутствует и представлена язычковыми сегментами верхней доли легкого. Проекция ее на переднюю стенку грудной клетки занимает практически всю поверхность. Нижняя доля проектируется кнаружи от передней подмышечной линии, ниже 7-го межреберья.
Задняя поверхность грудной клетки представлена преимущественно проекцией нижних долей легких справа и слева. Верхние доли проектируются только на ограниченный участок задней поверхности грудной клетки выше остистого отростка лопатки. Справа проекция средней доли попадает на лопатку и, поэтому, перкуторно не определяется. Она проектируется на боковую поверхность грудной клетки справа, занимая пространство между передней и задней подмышечными линиями между 4-м и 5-м межреберьями.
Проекция границ между долями легких справа и слева
Слайд 16Подвижность нижнего легочного края
Определение подвижности нижнего легочного края относится к
топографической перкуссии грудной клетки.
Различают активную и пассивную подвижность нижнего легочного
края. Активная подвижность — это способность легочных краев менять свое положение в зависимости от фаз дыхания. Пассивная подвижность легочных краев заключается в их способности смещаться в зависимости от перемены положения тела.
Обычно определяют подвижность только нижнего края легких (причем справа) по трем линиям — срединно-ключичной, средней подмышечной и лопаточной (слева—по двум последним). При определении активной подвижности нижнего легочного края вначале находят нижнюю границу легкого при нормальном дыхании и отмечают ее на коже дермографом. Затем исследуемому предлагают сделать максимальный вдох и на высоте его задержать дыхание, после чего приступают к перкутированию вниз от первоначально найденной границы легких до появления абсолютно тупого звука и делают вторую отметку по верхнему краю пальца-плессиметра, обращенному к ясному легочному звуку. Далее исследуемого просят сделать максимальный выдох, задержать дыхание и вновь определяют положение края легкого, перкутируя снизу вверх от первоначально найденной границы до появления ясного легочного звука; третью отметку делают по нижнему краю пальца-плессиметра. Подвижность нижнего легочного края на выдохе можно определить, перкутируя сверху вниз, т. е. от ясного легочного звука к тупому.

Слайд 17Расстояние между средней и нижней отметками (подвижность нижнего края на
вдохе), а также между средней и верхней (подвижность нижнего края
на выдохе) измеряют в сантиметрах. Подвижность нижнего легочного края по линиям срединно-ключичной (справа) и лопаточной в среднем составляет 2—3 см, по средним подмышечным линиям — 3—4 см как на вдохе, так и на выдохе.
Расстояние между крайними отметками (верхней и нижней) составляет максимальную (дыхательную) экскурсию нижнего края легкого. По срединно-ключичной (справа) и лопаточным линиям она составляет 4—6 см, по средним подмышечным 6—8 см. У женщин величина дыхательной экскурсии нижнего легочного края несколько меньше, чем у мужчин, поскольку диафрагма меньше участвует в акте дыхания.
Когда из-за тяжести состояния больной не может задерживать дыхание, определяют пассивную подвижность краев легких. При этом следует помнить, что при смене вертикального положения больного на горизонтальное (на спине) передний край печени смещается кзади. В результате в костно-диафрагмальном синусе создается отрицательное давление и нижний край легкого опускается на 1—2 см.
При эмфиземе легких, очагах уплотнения в области легочных краев и сморщивании их активная и пассивная подвижность краев легких частично или полностью отсутствует, что связано с изменением способности легочной ткани к расправлению и эластическому спадению. Это может быть при высоком стоянии диафрагмы (асцит, метеоризм, беременность), плевральных сращениях (спайках), при заполнении плеврального синуса экссудатом, транссудатом или кровью и вызывается не патологическими изменениями легочной ткани, а препятствием к ее расправлению при вдохе.

Слайд 18Аускультация (лат. auscultatio — «выслушивание») — физический метод медицинской диагностики,
заключающийся в выслушивании звуков, образующихся в процессе функционирования внутренних органов.
Слайд 191. Аускультация легких проводится в симметричных участках грудной клетки по
межреберьям в следующей последовательности:
спереди, в боковых отделах, сзади.
2. Аускультацию начинают
со здоровой стороны, если имеются указания на одностороннее поражение легких. Если указания на наличие патологического процесса в легких отсутствуют, то исследование начинают справой стороны.
3. Больной во время исследования может находиться в положении сидя, стоя (необходимо следить за возможным появлением признаков гипервентиляции: головокружение, обмороки) или лежа - у больных, находящихся в тяжелом состоянии.
4. При аускультации передней поверхности грудной клетки руки больного опущены, боковых отделов - руки больного должны быть сложены в замок и подняты на голову, задних отделов - руки больного должны быть скрещены на груди.
5. Начинают аускультацию с верхушек легких и продолжают сверху вниз.
6. Аускультацию начинают с одной и той же стороны.
Основные правила
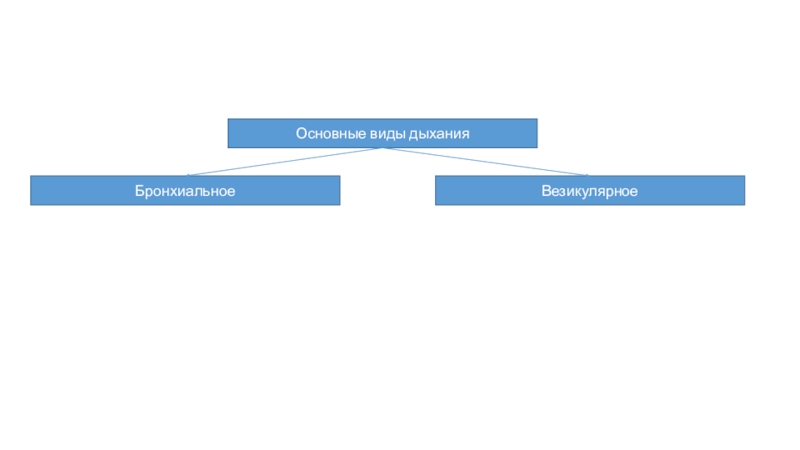
Слайд 20Основные виды дыхания
Бронхиальное
Везикулярное
Слайд 21ФИЗИОЛОГИЧЕСКОЕ БРОНХИАЛЬНОЕ ДЫХАНИЕ
Оно возникает при прохождении воздуха с большой скоростью
при вдохе и выдохе через узкие места в начальных отделах
дыхательных путей. Это вызывает одинаково звучные на вдохе и выдохе громкие звуковые феномены, не
прявлящиеся, однако, в норме на большую часть поверхности грудной клетки (вследствие высокой степени разнородности окружающих сред). Зона выслушивания бронхиального дыхания в норме ограничена спереди областью яремной вырезки, местом проекции трахеи, а сзади — межлопаточной областью на уровне XII шейного позвонка. Именно к этим участкам прилежат гортань и начало трахеи — место сужения на пути проходящего с большой скоростью воздушного потока через голосовую щель — основной источник грубых звуковых колебаний
Лаэннек так описывал бронхиальное дыхание: «Это звук, который вдох и выдох делают уловимым на слух в гортани, трахее, крупных бронхиальных стволах. находящихся у корней лёгких. Этот звук, слышимый при прикладывании
стетоскопа над гортанью или шейным отделом трахси, носит вполне характерные черты: дыхательный шум утрачивает мягкое потрескивание, он более сухой и можно отчётливо ощутить, что воздух проходит в пустое и довольно широкое пространство». Следует ещё раз подчеркнуть, что выслушивание бронхиального дыхания над любыми другими участками лёгких всегда свидетельствует о патологическом процессе.

Слайд 22Бронхиальное дыхание
При прохождении воздуха через голосовую щель возникает бронхиальное дыхание.
Появляющиеся при этом звуковые волны распространяются по всему бронхиальному дереву.
Бронхиальное дыхание напоминает звук «х». Оно прослушивается на обеих фазах дыхания, но более продолжительно на выдохе (выдох в отличие от вдоха — пассивный акт и поэтому более длительный).
Бронхиальное дыхание выслушивается над гортанью, трахеей, иногда в местах проекции на грудную клетку бифуркации трахеи, спереди — в области рукоятки грудины, сзади — в межлопаточной области на уровне II—IV грудных позвонков. Над остальными участками грудной клетки у здорового человека оно не выслушивается, поскольку между бронхами и поверхностью грудной стенки располагается массивный слой альвеолярной ткани. Выслушивание же его в этих местах свидетельствует о наличии патологического бронхиального дыхания. Это может наблюдаться в случае уплотнения легочной ткани (в результате она становится хорошим проводником звуковых волн) и достаточной проходимости бронха, находящегося рядом с уплотненным участком (при закупорке бронха ни бронхиальное, ни везикулярное дыхание не выслушивается).
Уплотнение легочной ткани, как указывалось, может быть при заполнении альвеол экссудатом (очаговая сливная пневмония или крупозная пневмония во II стадии) либо кровью (инфаркт легкого), при сдавлении легкого скапливающимися в полости плевры воздухом или жидкостью (если из альвеол полностью вытесняется воздух), при разрастании в легких соединительной ткани.

Слайд 23Патологическое бронхиальное дыхание выслушивается и при образовании в легком полости
(абсцесс, каверна), сообщающейся с бронхом. Проведению бронхиального дыхания в данном
случае на поверхность грудной клетки способствует уплотнение легочной ткани вокруг полости, усиление звуковых волн в самой полости как резонаторе и возникновение стенотических звуков при прохождении воздуха из бронха в полость во время вдоха и из полости в бронх при выдохе.
Бронхиальное дыхание может быть амфорическим и металлическим.
Амфорическое дыхание возникает при наличии гладкостенной полости большого диаметра, сообщающейся узким отверстием с бронхом. При этом дыхании появляется звук, подобный звуку, возникающему при прохождении струи воздуха над узкогорлым сосудом (амфорой).
Металлическое дыхание отличается громким звуком и низким тембром. Этот звук напоминает звук при ударе по металлу. Такое дыхание выслушивается при открытом пневмотораксе.
Различают также смешанное, или неопределенное, дыхание (бронхо-везикулярное или везикулярное с бронхиальным оттенком). Оно характеризуется тем, что фаза вдоха при нем носит черты везикулярного, а выдоха — бронхиального дыхания. Выслушивается такое дыхание при пневмосклерозе, очаговой пневмонии, инфильтративном туберкулезе, когда очаги уплотнения располагаются в глубине легочной ткани.

Слайд 24ВЕЗИКУЛЯРНОЕ ДЫХАНИЕ
* возникает в момент вхождения воздуха в альвеолы и
быстрого их расправления, когда растяжение и вибрация упругих эластических стенок
множества альвеол во время вдоха создаёт суммарные звуковые колебания (сохраняющиеся также в самом начале выдоха), воспринимаемые человеческим.
ухом как равномерный мягкий нежный шум.
* Выслушивание над данным участком лёгкого везикулярного дыхания или.
его вариантов (см. дадее) всегда свидетельствует о том. что этот участок лёгкого «дышит» и вентилирующие его бронхи проходимы.
Кроме того, очень важно наличие однородности или разнородности окружающей ткани, поскольку чем она разнороднее, тем меньше выражены сё резонирующие свойства и тем хуже доходят звуковые феномены до поверхности тела, и наоборот.
Лучше всего везикулярное дыхание выслушивается на передней поверхности грудной клетки, а также в подмышечных и подлопаточных областях. В области верхушек и краев легких, где масса альвеол меньше, оно слышно хуже.
Слайд 25Физиологическое усиление везикулярного дыхания наблюдается в момент выполнения большой физической
работы, когда увеличивается экскурсия грудной клетки, вследствие чего в легкие
поступает больше воздуха и амплитуда колебания стенок альвеол возрастает, и у людей с тонкой грудной клеткой (в данном случае легкое располагается ближе к уху врача). У детей везикулярное дыхание усилено за счет более тонкой грудной стенки, большей эластичности стенок альвеол и их способности к колебаниям. Такое дыхание называется пуэрильным.
Усиленное везикулярное дыхание выслушивается также над участками легкого, располагающимися рядом с патологически измененными или на противоположной (здоровой) половине грудной клетки. В таких случаях здоровые участки легкого как бы берут на себя функцию пораженных и расправляются больше, чем обычно.
Физиологическое ослабление везикулярного дыхания наблюдается при утолщенной грудной стенке (ожирение, хорошо развитая мускулатура), т. е. когда оно плохо проводится на поверхность грудной клетки.
Слайд 26Патологически ослабленное везикулярное дыхание отмечается при сужении воздухоносных путей (гортани,
трахеи, бронха) вследствие их частичной закупорки (опухолью или инородным телом)
либо сдавления извне (опухолью, лимфоузлом или рубцом). Из-за этого альвеолы меньше наполняются воздухом и амплитуда колебаний их стенок снижается. В случае полной закупорки просвета крупного бронха (обтурационный ателектаз) дыхание на соответствующей стороне грудной клетки не выслушивается.
Везикулярное дыхание ослабляется и при сращении листков плевры, в результате чего легкое недостаточно расправляется при вдохе. Если листки плевры утолщены, везикулярное дыхание кажется ослабленным (выслушивается через более толстые, чем в норме, плевральные листки).
При эмфиземе легких (уменьшено количество альвеол в результате гибели межальвеолярных перегородок и снижены их эластические свойства, а следовательно, и способность быстро расправляться при вдохе), наличии в легких мелких рассеянных очагов уплотнения (куда воздух не поступает и где меньше альвеол, участвующих в акте дыхания) везикулярное дыхание также ослабляется.
Ослабление везикулярного дыхания наблюдается в начальной и конечной стадиях крупозной пневмонии (уменьшено напряжение легочных альвеол при пропитывании их стенок экссудатом), в начальной стадии компрессионного ателектаза (альвеолы менее напряжены и амплитуда их колебаний снижена, но воздух из них еще полностью не вытеснен). При переломе ребер, межреберной невралгии, сухом плеврите из-за болей рефлекторно уменьшается дыхательная подвижность больной половины грудной клетки, что ведет к меньшему расправлению альвеол и, следовательно, к ослаблению везикулярного дыхания.

Слайд 27В случае накопления воздуха или жидкости в плевральной полости везикулярное
дыхание также ослабляется вследствие уменьшения дыхательной экскурсии легкого на пораженной
половине. Кроме того, жидкость или газ в полости плевры ухудшает проведение звука к поверхности грудной клетки. При значительном накоплении жидкости или воздуха в плевральной полости дыхание совсем не прослушивается.
Качественные изменения везикулярного дыхания наблюдаются, как правило, при патологических состояниях.
Шероховатое, неровное везикулярное дыхание (называется жестким) отмечается при неравномерном сужении просвета бронхов вследствие воспалительного набухания их слизистой (бронхит). Это вызывает образование стенотических шумов, накладывающихся на везикулярное дыхание и придающих ему грубый шероховатый характер.
Жесткое дыхание может быть саккадированным (прерывистым). Оно возникает в связи с затруднением прохождения воздуха из бронхиол в альвеолы. При этом фаза вдоха состоит из отдельных коротких прерывистых вдохов. Саккадированное дыхание наблюдается в случае неравномерного сокращения дыхательных мышц при воспалении или при заболеваниях их нервов, а также при нервной дрожи. Саккадированное дыхание, выслушивающееся на ограниченном участке, указывает на воспалительный процесс в мелких бронхах (бронхиолит) чаще всего туберкулезной этиологии.

Слайд 28К дополнительным (побочным) дыхательным шумам относятся:
Хрипы.
Крепитация.
Шум трения плевры.
Слайд 29Хрипы – патологические звуковые явления, образующиеся в бронхах.
Различают сухие и
влажные хрипы.
Сухие свистящие хрипы (ronchi sibilantes) – высокие, дискантовые –
образуются в мелких бронхах и бронхиолах. Они возникают при сужении просвета бронхов в результа- те спазма и воспалительного отека и выслушиваются в основном при бронхиальной астме и реже при бронхиолитах у детей. Свистящие хрипы слышны в обе фазы, но преимуще- ственно во время выдоха, и нередко – на расстоянии от больного.
Сухие жужжащие хрипы (ronchi sonori) – низкие, басовые – образуются в бронхах среднего калибра и крупных бронхах. Причина и механизм их возникновения – воспа- лительный процесс в стенке бронхов, скопление густого секрета, мокроты, образующей нити, колебания которых при прохождении воздуха и создают "гудящие" звуки.
Они выслушиваются в обе фазы дыхания при бронхитах, бронхоэктатической болезни, пневмо- склерозе с деформацией стенки бронхов и характеризуются непостоянством: количество их увеличивается или уменьшается при кашле
Сухие свистящие хрипы (ronchi sibilantes) – высокие, дискантовые – образуются в мелких бронхах и бронхиолах. Они возникают при сужении просвета бронхов в результа- те спазма и воспалительного отека и выслушиваются в основном при бронхиальной астме и реже при бронхиолитах у детей. Свистящие хрипы слышны в обе фазы, но преимуще- ственно во время выдоха, и нередко – на расстоянии от больного.

Слайд 30Влажные хрипы. Механизм образования. Диагностическое значение.
Механизм их возникновения связан с
прохождением потока воздуха через жидкий секрет, содержащийся в трахее, бронхах
или полостях легких и возникновением в результате этого пузырьков, которые лопаясь, издают звук напоминающий «треск» или «потрескивание» (crackles). Влажные хрипы выслушиваются в обе фазы дыхания, но больше выражены на вдохе.
Слайд 31В случае накопления воздуха или жидкости в плевральной полости везикулярное
дыхание также ослабляется вследствие уменьшения дыхательной экскурсии легкого на пораженной
половине. Кроме того, жидкость или газ в полости плевры ухудшает проведение звука к поверхности грудной клетки. При значительном накоплении жидкости или воздуха в плевральной полости дыхание совсем не прослушивается.
Качественные изменения везикулярного дыхания наблюдаются, как правило, при патологических состояниях.
Шероховатое, неровное везикулярное дыхание (называется жестким) отмечается при неравномерном сужении просвета бронхов вследствие воспалительного набухания их слизистой (бронхит). Это вызывает образование стенотических шумов, накладывающихся на везикулярное дыхание и придающих ему грубый шероховатый характер.
Жесткое дыхание может быть саккадированным (прерывистым). Оно возникает в связи с затруднением прохождения воздуха из бронхиол в альвеолы. При этом фаза вдоха состоит из отдельных коротких прерывистых вдохов. Саккадированное дыхание наблюдается в случае неравномерного сокращения дыхательных мышц при воспалении или при заболеваниях их нервов, а также при нервной дрожи. Саккадированное дыхание, выслушивающееся на ограниченном участке, указывает на воспалительный процесс в мелких бронхах (бронхиолит) чаще всего туберкулезной этиологии.

Слайд 32
Крепитация, шум трения плевры. Механизм образования. Диагностическое значение.
Крепитация –
то звуковое явление, которое возникает на высоте вдоха при наличии
небольшого секрета в спавшихся альвеолах. В результате поступления воздуха в альвеолы, происходит их разлипание и возникает звук, напоминающий, как писал Лаэннек, «хруст соли на нагретой сковородке» или трение волос над ухом.
Крепитация может встречаться у здоровых пожилых лиц и ослабленных больных в нижних отделах по задней поверхности грудной клетки и исчезать после первых глубоких вдохов. В патологии крепитацию можно выслушать в начальной и конечной стадии пневмококковой пневмонии, при синдроме компрессионного ателектаза, хронической сердечной недостаточности.
Отличие от мелкопузырчатых хрипов: 1. Крепитация выслушивается только на ысоте вдоха, хрипы-в обе фазы дыхания. 2. Крепитация не изменяется после кашля, хрипы- или увеличиваются или уменьшаются. 3. Количество звуков крепитации значительно больше количества хрипов, так как на один мельчайший бронх приходится несколько десятков альвеол
Шум трения плевры.Это грубый громкий с преобладанием низкочастотного компонента шум, возникающий в результате трения неровных (шероховатых) листков плевры друг о друга. В норме, из-за наличия определенного количества жидкости в плевральной полости, этого трения не возникает и шума нет. В патологии он обычно возникает при сухости листков плевры (обезвоживание), при отложении нитей фибрина (сухой плеврит, плевропневмония), при образовании туберкулезных бугорков на поверхности плевры, азотистых шлаков (хроническая почечная недостаточность), при спаечном процессе и коллагенозах.
Аускультативными свойствами шума трения плевры являются:
1. Выслушивается в обе фазы дыхания, но преимущественно на вдохе, так как в эту фазу движения листков плевры сильнее.
2. Не изменяется при кашле.
3. Выслушивается, как правило, локально, в области пораженного участка, чаще в нижне-задних отделах.
4. Громкий, обычно длительный и низкочастотный, напоминающий «хруст снега» или «шорох бумаги».
5. Иногда может пальпироваться.
6. Может усиливаться при надавливании стетофонендоскопом из-за сближения и усиления трения листков плевры.
7. Может сопровождаться болевыми ощущениями.
8. Изменяется в динамике: при появлении жидкости в плевральной полости исчезает, так как трение листков плевры прекращается.
В практике очень важно отличать шум трения плевры от влажных хрипов и крепитации.

Слайд 33Признаками отличия от влажных хрипов(мелкопузырчатых) являются:
– шум трения плевры после
кашля не изменяется, а хрипы могут изменяться или ослабевать;
– шум
трения плевры более продолжительный по времени;
– более громкий и низкочастотный;
– может ощущаться при пальпации, а влажные хрипы нет;
– усиливаются при надавливании фонендоскопом, а влажные хрипы нет;
– сохраняются в пробе с имитацией дыхания: при закрытых ротовой и носовой полостях больного просят совершать движения передней брюшной стенкой. Шум трения плевры слышен, а хрипы исчезают.
Отличия шума трения плевры от крепитации:
– выслушивается в обе фазы дыхания, а крепитация на высоте вдоха;
– может сопровождаться болевыми ощущениями, а крепитация нет;
– может пальпироваться, а крепитация нет;
– усиливается при надавливании фонендоскопом, а крепитация нет;
– не исчезает в пробе с имитацией дыхания, а крепитация отсутствует;
– выслушивается только в патологии, а крепитация может и в норме.
В редких случаях приходится отличать шум трения плевры от шума трения перикарда. Различием является исчезновение шума трения плевры при задержке дыхания.

Слайд 34Бронхофония — проведение голоса с гортани по воздушному столбу бронхов
на поверхность грудной клетки. Оценивается с помощью аускультации. В отличие
от определения голосового дрожания слова, содержащие букву «р» или «ч», при исследовании бронхофонии произносят шепотом. В физиологических условиях голос, проводимый на поверхность кожи грудной клетки, выслушивается очень слабо и одинаково с обеих сторон в симметричных точках. Усиление проведения голоса — усиленная бронхофония, как и усиленное голосовое дрожание, появляется при наличии уплотнения легочной ткани, которая лучше проводит звуковые волны, и полостей в легком, резонирующих и усиливающих звуки. Бронхофония позволяет лучше, чем голосовое дрожание, выявлять очаги уплотнения в легких у ослабленных лиц с тихим и высоким голосом.
Слайд 35Ослабленное везикулярное дыхание («ватное» дыхание)
Аускультативная картина при повышенной воздушности легочной
ткани и ее уплотнении?
Аускультативная картина зависит от морфологической ситуации, возникшей
в результате деструкции легочной ткани. При наличии небольшой полости (< 5 см), окруженной мощным воспалительным валом и сообщающейся с бронхом, выслушивается бронхиальное дыхание. Над большими полостями (> 5 см) с гладкими стенками и выраженными резонирующими свойствами может определяться своеобразный гудящий звук - амфорическое или даже металлическое дыхание. Из побочных дыхательных шумов характерны крупнопузырчатые звучные влажные хрипы. Бронхофония усилена.
Аускультативная картина в легком над полостью, сообщающейся и несообщающейся с бронхом?
Везикулярное дыхание и бронхофония резко ослаблены или отсутствуют.
Аускультативная картина в легком при наличии в бронхах жидкого содержимого и при воспалении альвеол?
Аускультативная картина при наличии жидкости или воздуха в плевральной полости?
Дыхание над областью скопления жидкости ослаблено или полностью отсутствует. В случае прижатия ателектазированного легкого к корню непосредственно выше уровня жидкости на ограниченном пространстве может выслушиваться ослабленное бронхиальное дыхание. Бронхофония отрицательная или ослабленая, в зоне бронхиального дыхания возможно ее усиление.