Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Нарушения гемодинамики глаза Возрастная макулярная дегенерация
Содержание
- 1. Нарушения гемодинамики глаза Возрастная макулярная дегенерация
- 2. Сосуды глазного яблока
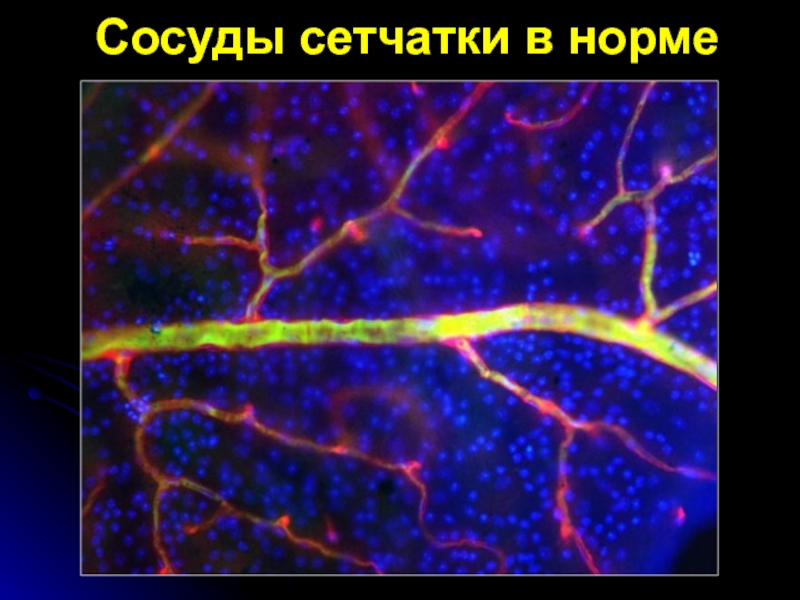
- 3. Сосуды сетчатки в нормеПретрабекулярный блок
- 4. Окклюзия сосудов нарушение проходимости некоторых полых образований
- 5. Острые окклюзии артерийострое нарушение кровообращения дис-тальнее
- 6. Заболевания, предрасполагающие к артериальной окклюзии сетчатки гипертоническая
- 7. Механизмы окклюзии ЦАССпазм центральной артерии (50%);Тромбоз (45%);Эмболия
- 8. Механизмы окклюзии ЦАСМолодой возраст эмболия фрагментами тромба
- 9. Механизмы окклюзии ЦАССредний возраст спазм ретинальных артерий
- 10. Механизмы окклюзии ЦАСПожилой возраст тромбоз склерозированного участка
- 11. фрагменты пораженного сердечного клапана при ревматизме;Холестериновый эмбол
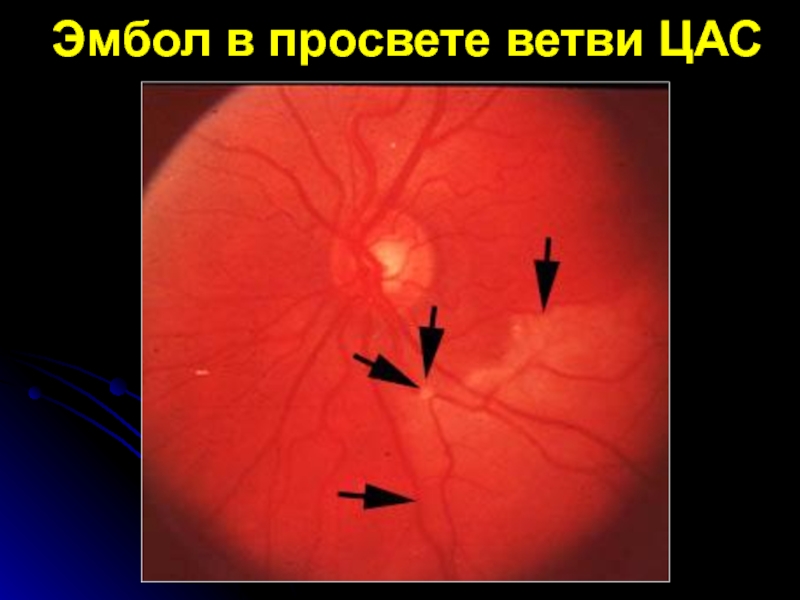
- 12. Эмбол в просвете ветви ЦАС
- 13. Диагностика окклюзии центральной артерии сетчаткианамнез заболевания;офтальмоскопическая картина;флюоресцентная ангиография.
- 14. Жалобы и анамнезвнезапное начало;безболезненное течение заболевания;стойкий характер
- 15. Офтальмоскопические признакираспространённый ишемический отек сет-чатки с ярким
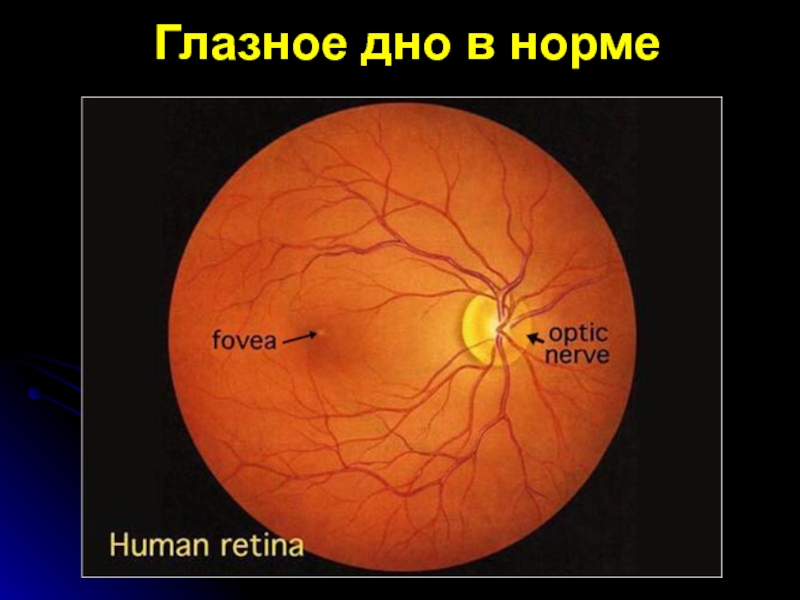
- 16. Глазное дно в норме
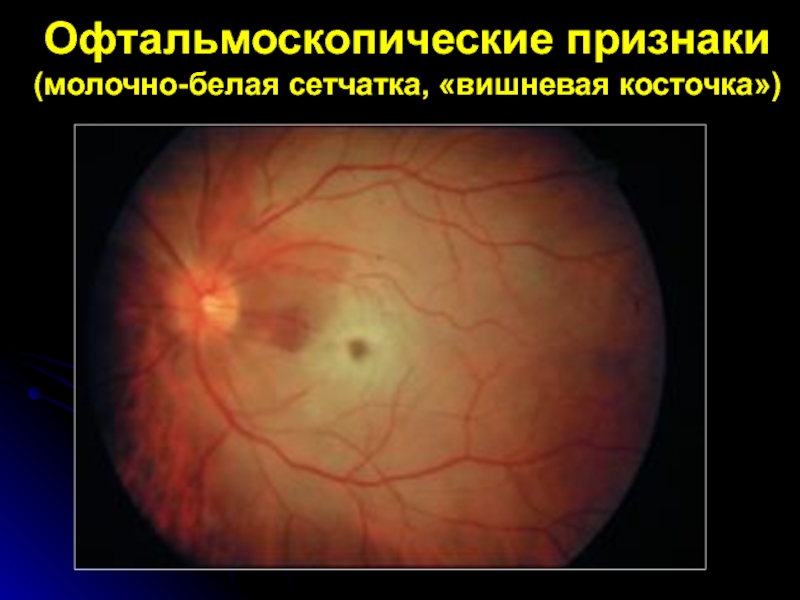
- 17. Офтальмоскопические признаки (молочно-белая сетчатка, «вишневая косточка»)
- 18. Офтальмоскопические признаки
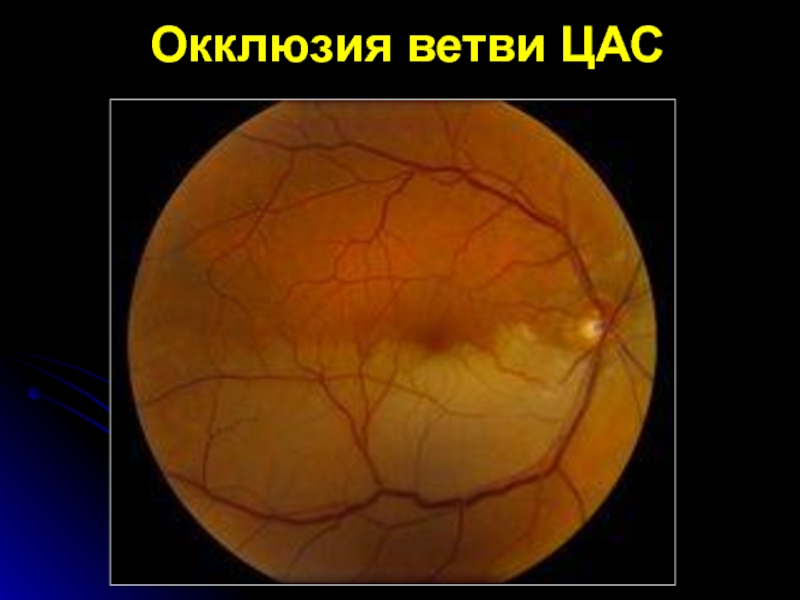
- 19. Окклюзия ветви ЦАС
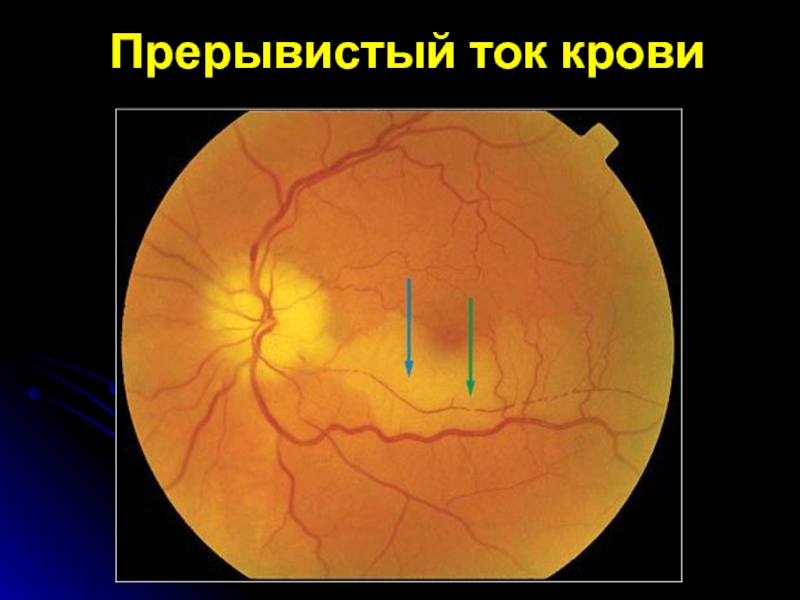
- 20. Прерывистый ток крови
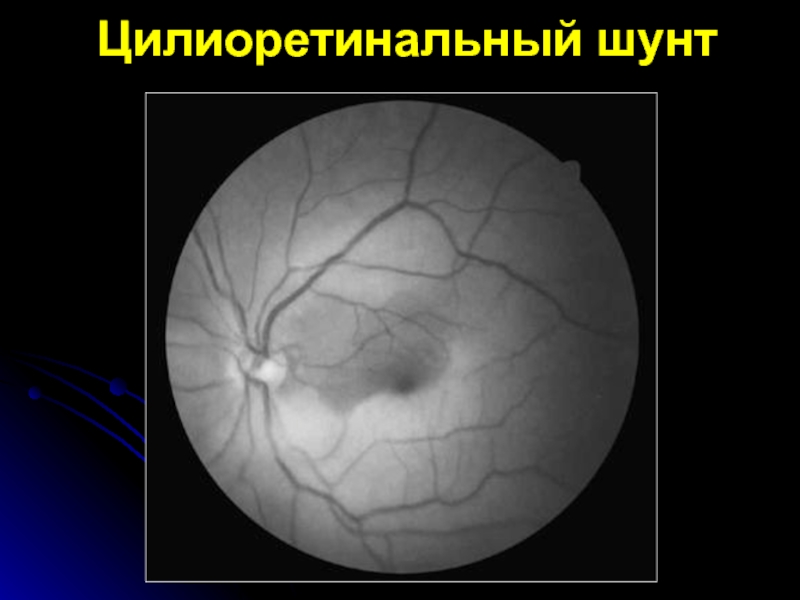
- 21. Цилиоретинальный шунт
- 22. Лечение окклюзии ЦАС После 45 минут ишемии наступает
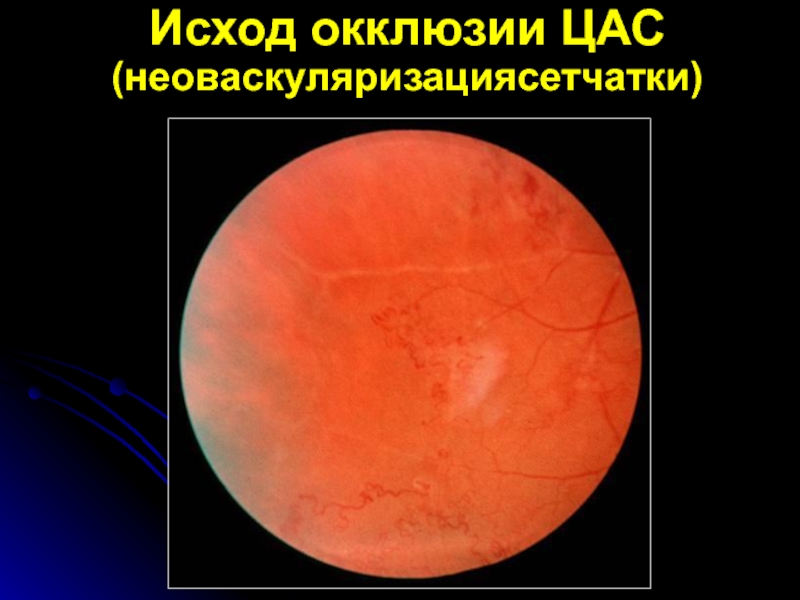
- 23. Исход окклюзии ЦАС (неоваскуляризациясетчатки)
- 24. Слайд 24
- 25. Окклюзия сонных артерийпожилой и средний возраст; Основные
- 26. Глазной ишемический синдром− застойная инъекция конъюнктивы;− иридоциклит
- 27. Слайд 27
- 28. Тромбоз центральной вены сетчатки (ЦВС)«апоплексия сетчатки» (Leibreich,
- 29. Факторы риска тромбоза ЦВС Общие: 1. Сужающие
- 30. Патогенез тромбоза ЦВС
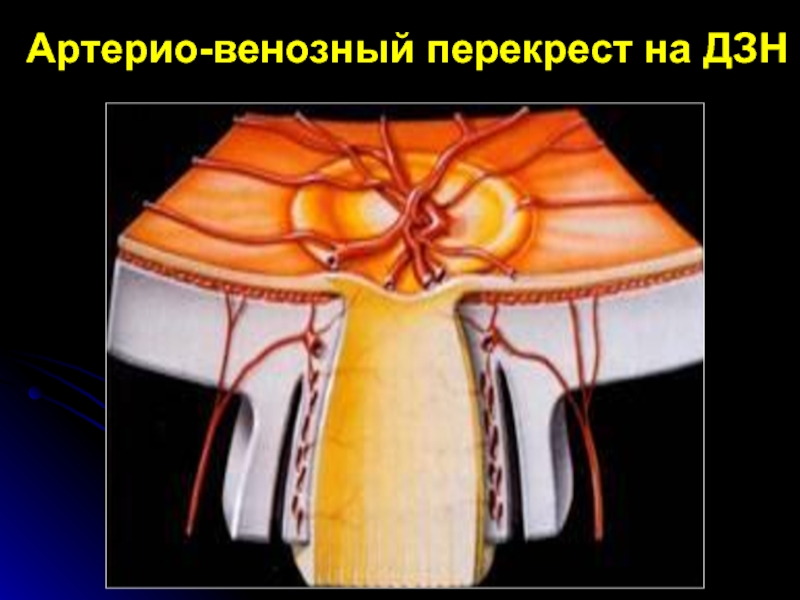
- 31. Артерио-венозный перекрест на ДЗН
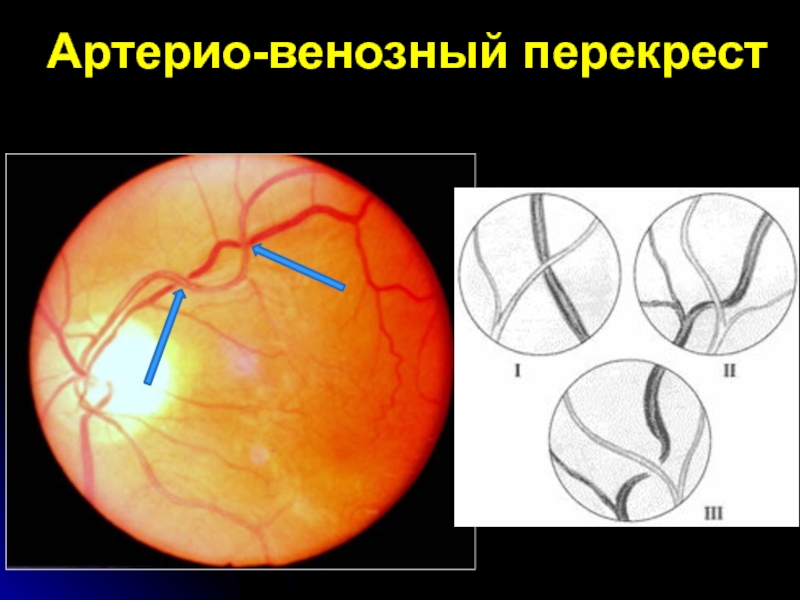
- 32. Артерио-венозный перекрест
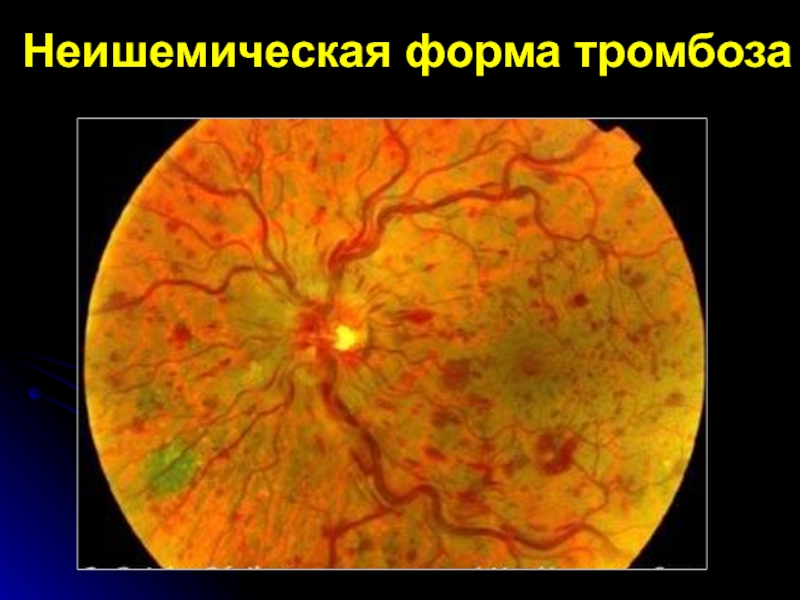
- 33. Неишемическая форма тромбоза
- 34. Классификация тромбоза ЦВС 1. Тромбоз центральной вены
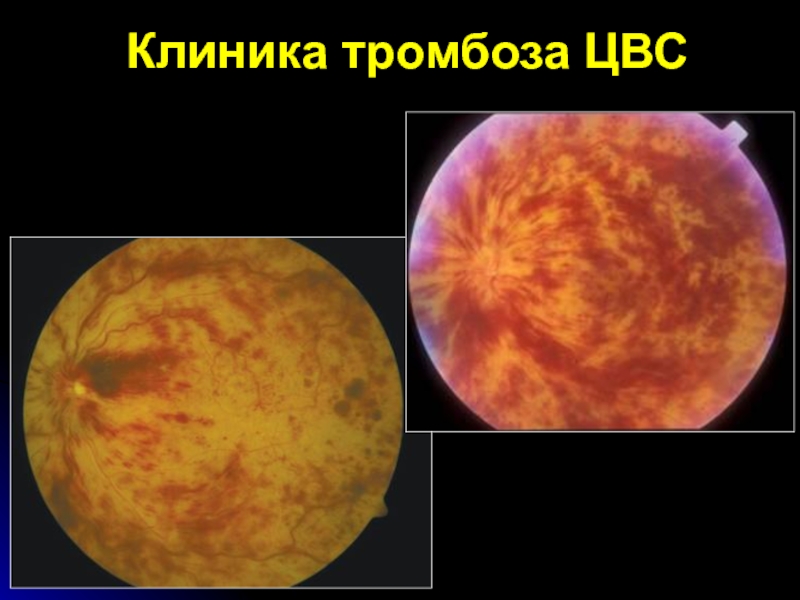
- 35. Клиника тромбоза ЦВСбыстрое безболезненное снижение ос-троты зрения
- 36. Клиника тромбоза ЦВС
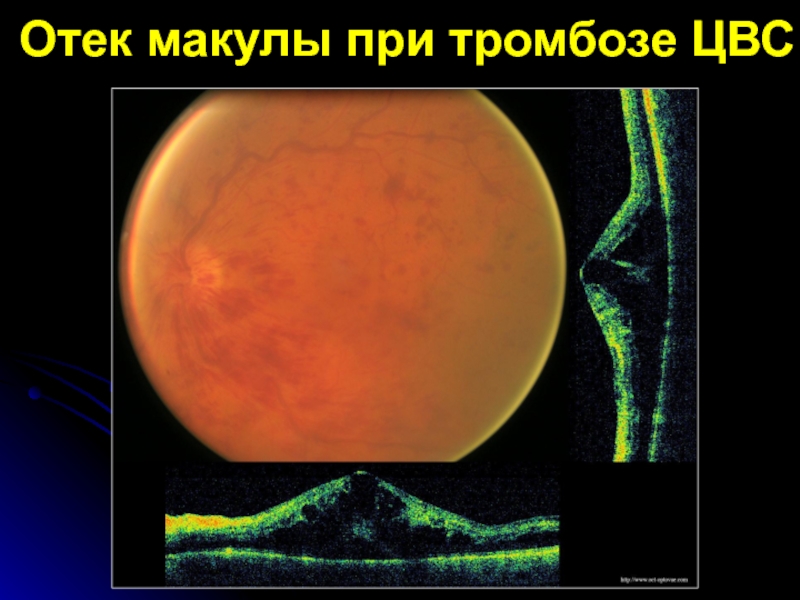
- 37. Отек макулы при тромбозе ЦВС
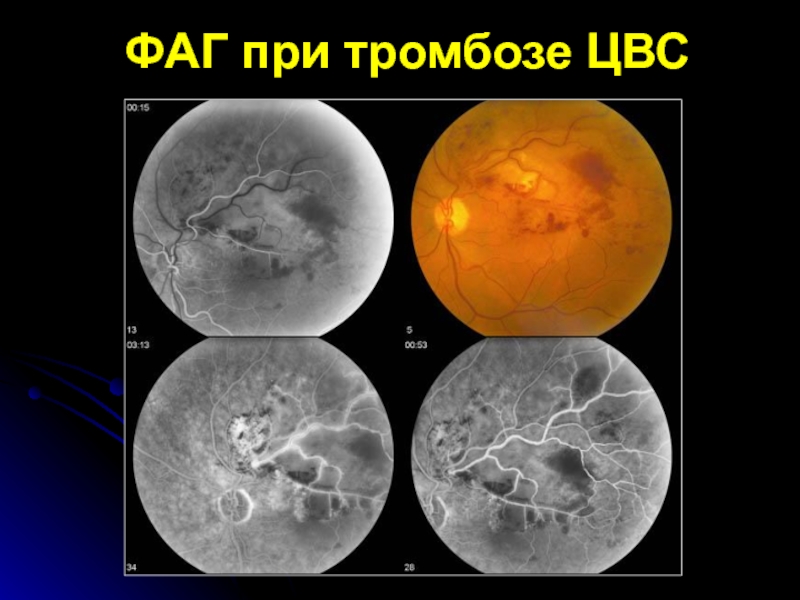
- 38. ФАГ при тромбозе ЦВС
- 39. Тромбоз ветви центральной вены сетчатки аналогичная картина
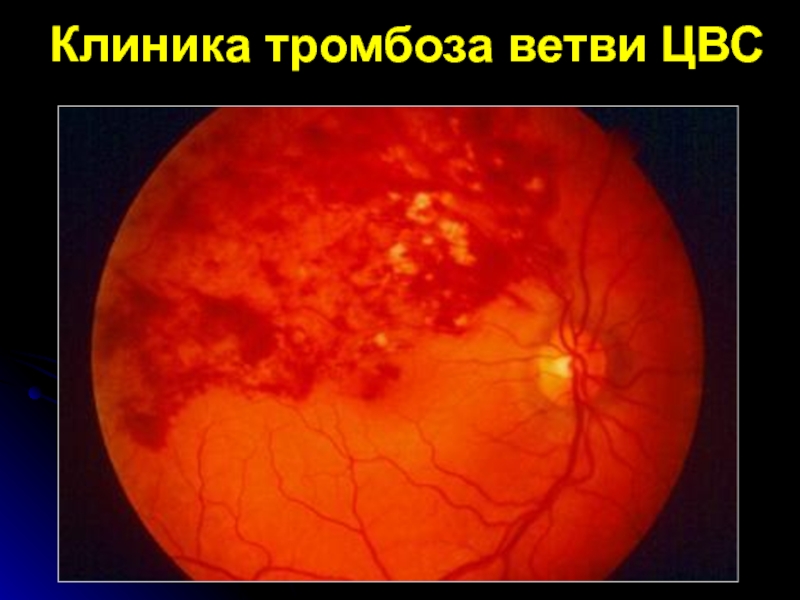
- 40. Клиника тромбоза ветви ЦВС
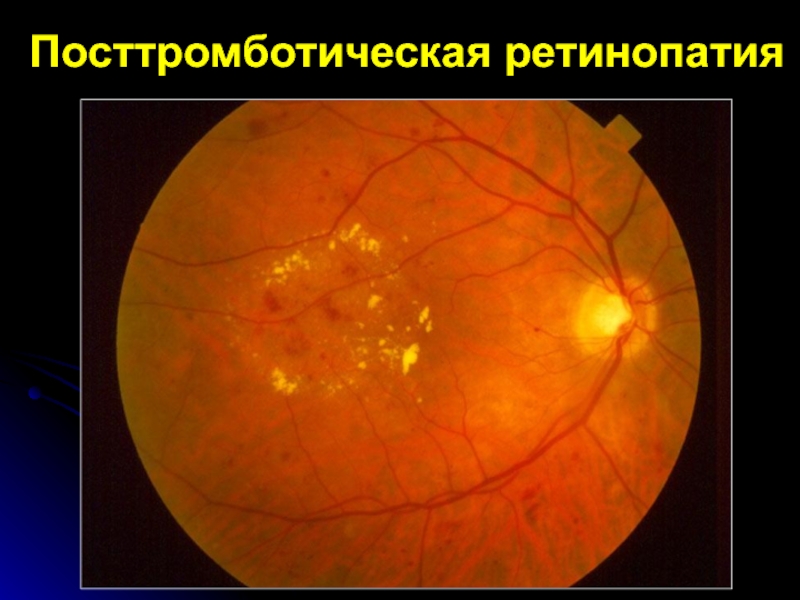
- 41. Посттромботическая ретинопатияПретрабекулярный блок
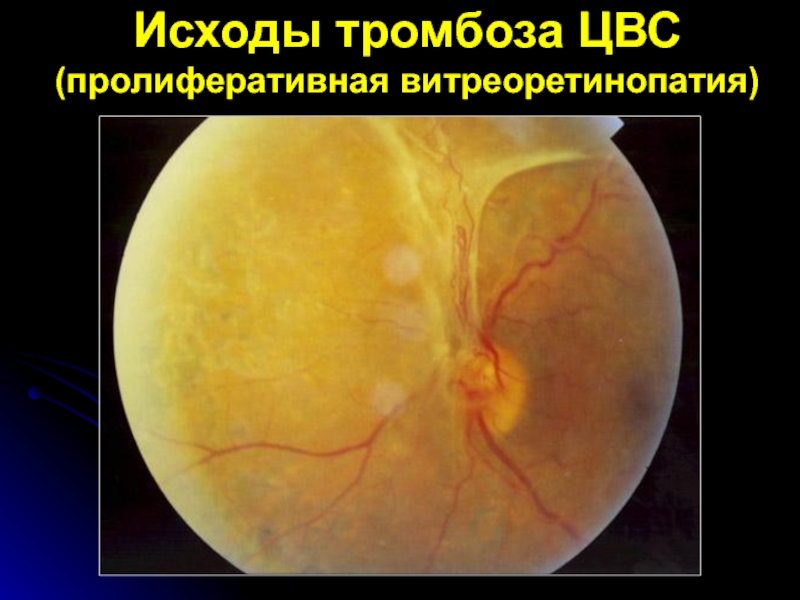
- 42. Исходы тромбоза ЦВС (пролиферативная витреоретинопатия)
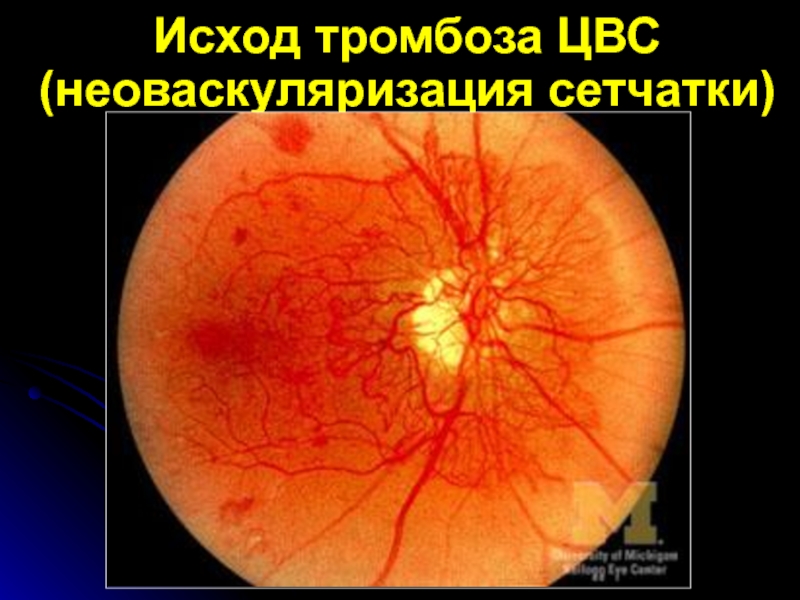
- 43. Исход тромбоза ЦВС (неоваскуляризация сетчатки)
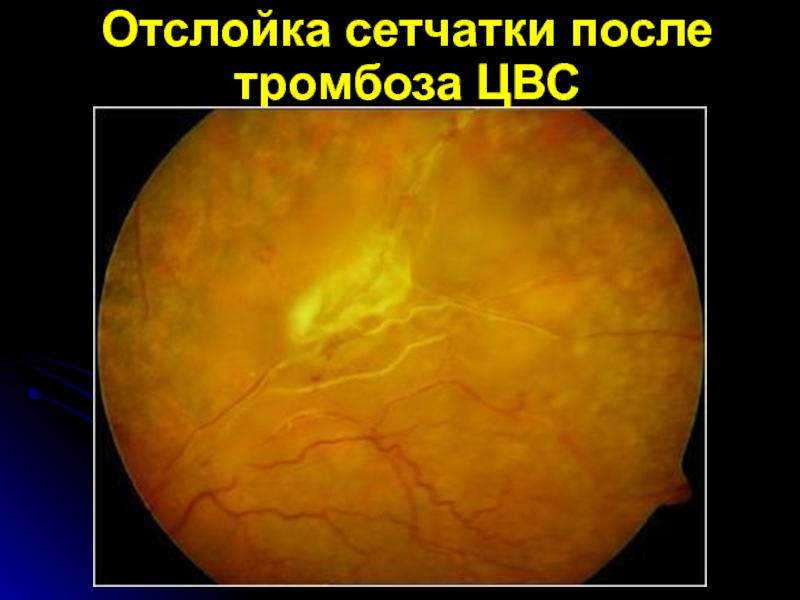
- 44. Отслойка сетчатки после тромбоза ЦВС
- 45. Принципы лечения тромбоза ЦВС внутривенные инфузии и
- 46. Слайд 46
- 47. Ишемическая нейрооптикопатия Предрасполагающие факторы:артериальная гипертензия;атеросклероз сосудов;сахарный диабет;острая гипотония;гигантоклеточный височный артериит
- 48. Ишемическая нейрооптикопатия Классификация (в зависимости от уровня
- 49. Передняя ишемическая нейрооптикопатия Классификацияне связанная с височным артериитом(95%)ассоциированная с височным артери-итом (5%).
- 50. Височный артериитболь, припухлость и эритема над по-раженной
- 51. Передняя ишемическая нейрооптикопатия Клиникаишемический (молочный) отек ДЗН;стушеванность
- 52. Передняя ишемическая нейрооптикопатия
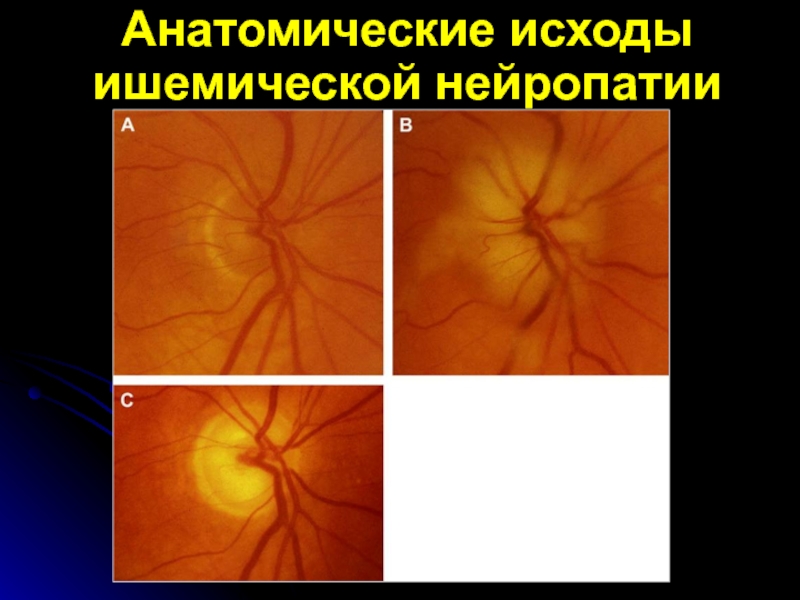
- 53. Анатомические исходы ишемической нейропатии
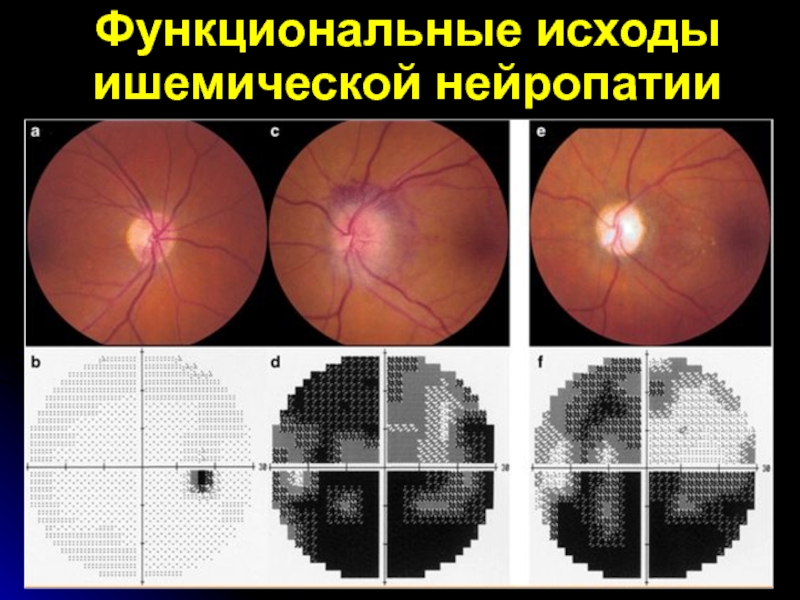
- 54. Функциональные исходы ишемической нейропатии
- 55. Возрастная макулярная дегенерацияпрогрессирующее заболевание, про-являющее себя хроническим
- 56. Патогенез ВМДокислительный стресс;Повреждение сетчатки синим светом;нарушение функции пигментного эпи-телия сетчатки;ухудшение хориоидального кровото-ка в зоне фовеолы.
- 57. Основные признаки ВМДобразование друз (желтых очажков на
- 58. Классификация ВМДОтсутствие ВМД – отсутствие или не-большое
- 59. Классификация ВМДПоздняя стадия ВМД – характеризуется одним
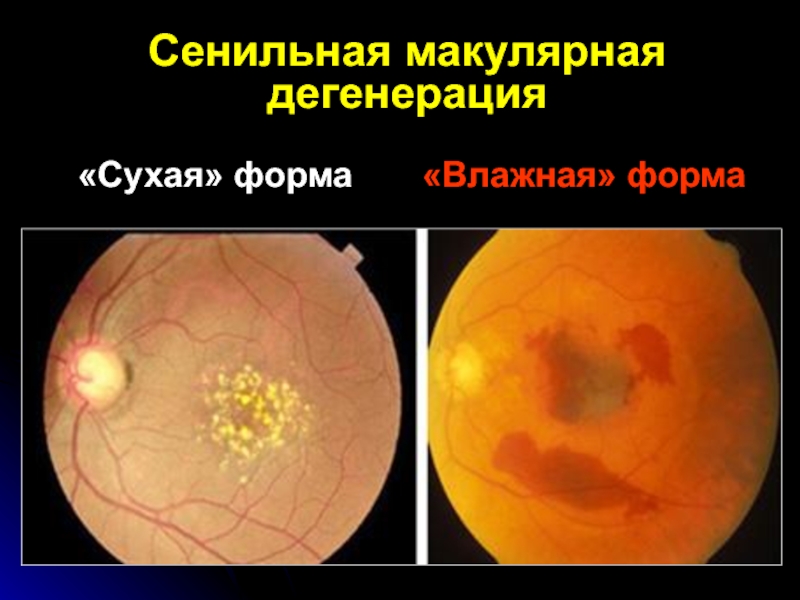
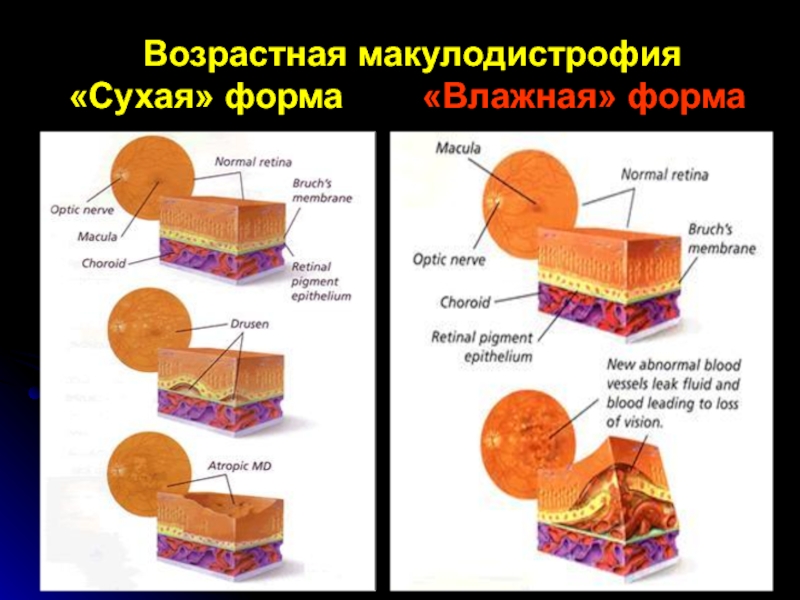
- 60. Сенильная макулярная дегенерация «Сухая» форма «Влажная» форма
- 61. Большинство пациентов отмечают ухудше-ние зрения уже
- 62. Возрастная макулодистрофия «Сухая» форма «Влажная» форма
- 63. Слайд 63
- 64. «Влажная» (экссудативная) форма сенильной макулодистрофии
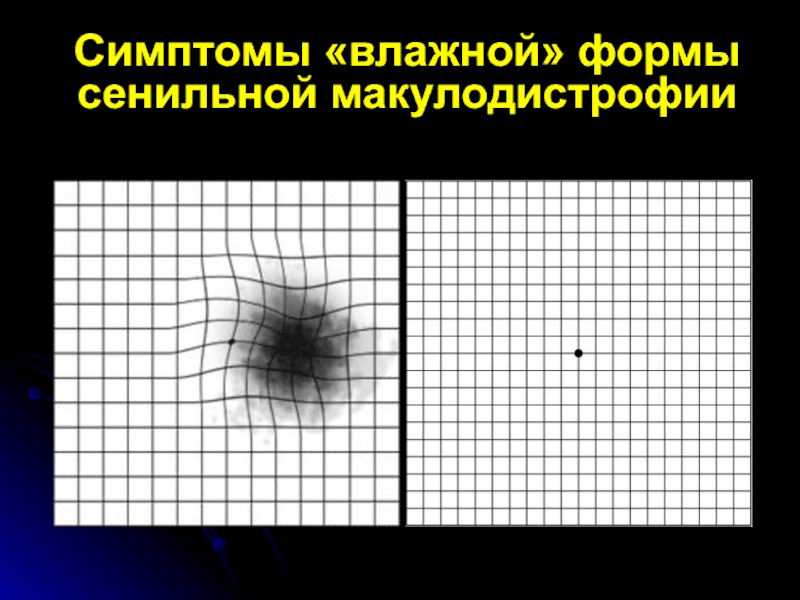
- 65. Симптомы «влажной» формы сенильной макулодистрофии
- 66. Симптомы «влажной» формы сенильной макулодистрофии
- 67. Лечение ВМДнаблюдение;прием антиоксидантных пищевых и ми-неральных добавок;интравитреальное введение анти-VEGF – средств;фотодинамическая терапия;лазеркоагуляция.
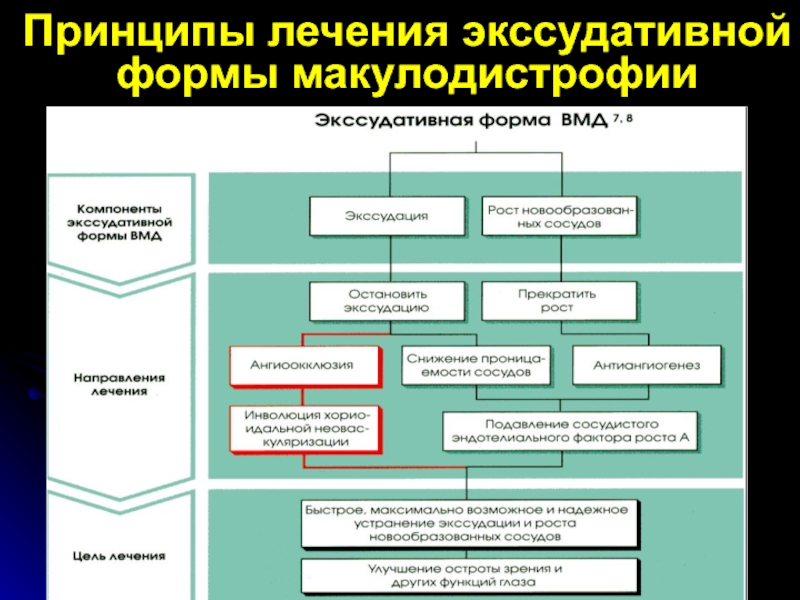
- 68. Принципы лечения экссудативной формы макулодистрофии
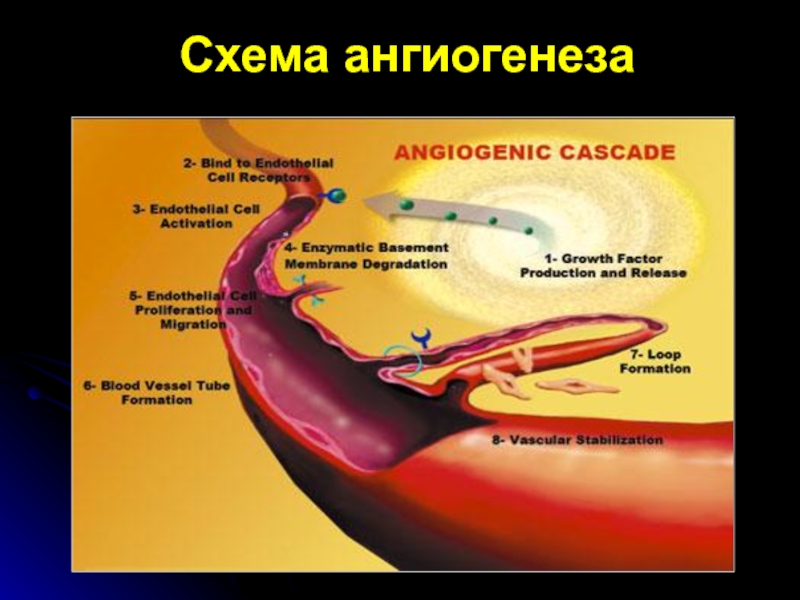
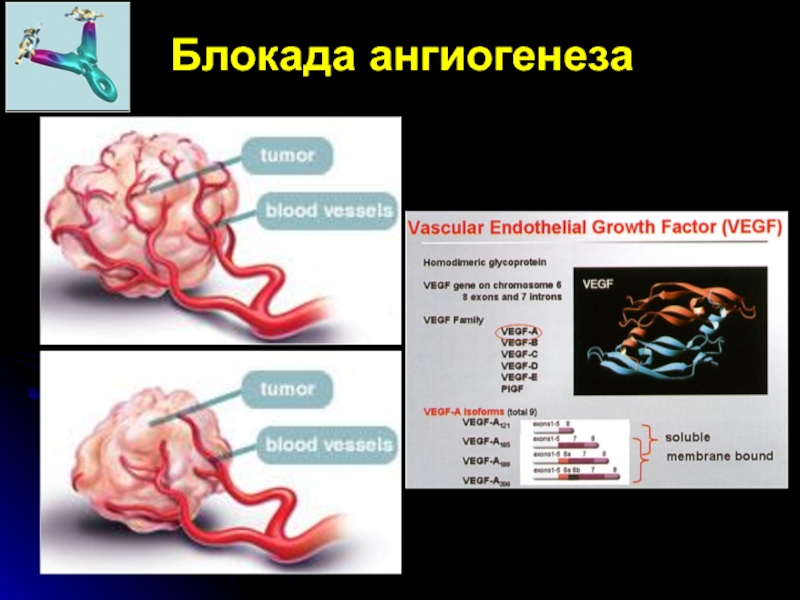
- 69. Схема ангиогенеза
- 70. Хориоидальная неоваскуляризация
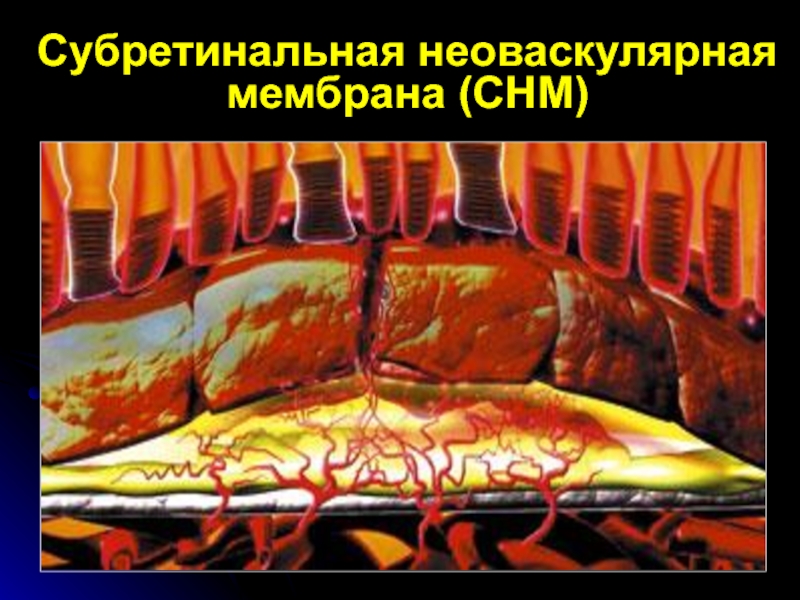
- 71. Субретинальная неоваскулярная мембрана (СНМ)
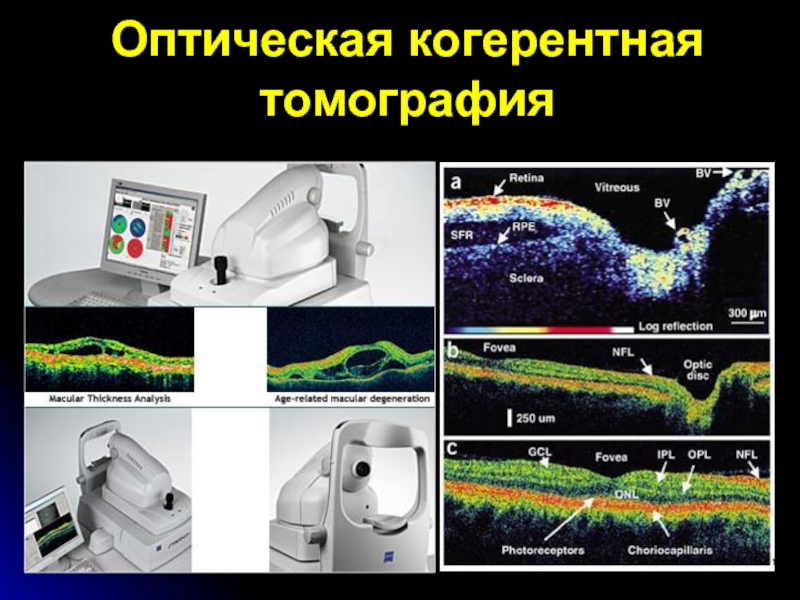
- 72. Оптическая когерентная томография
- 73. Оптическая когерентная томография при «влажной» форме макулодистрофии
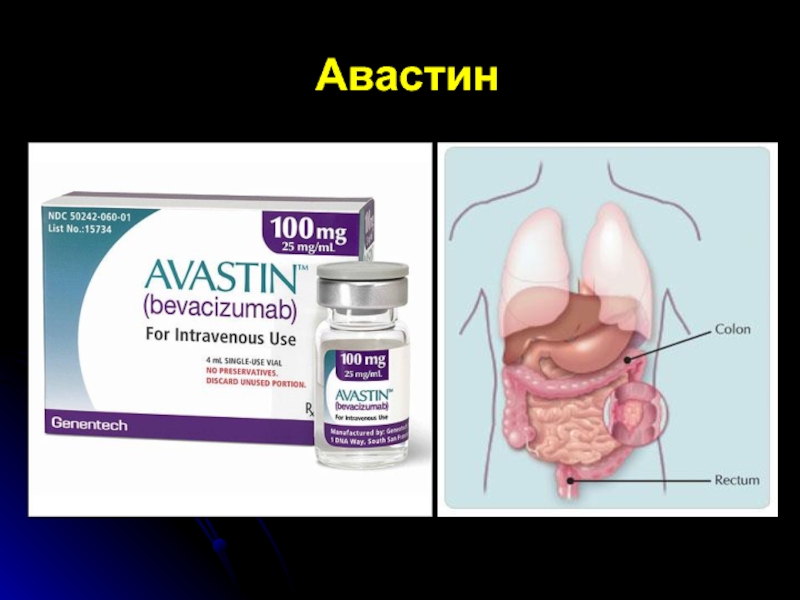
- 74. Авастин
- 75. Авастин
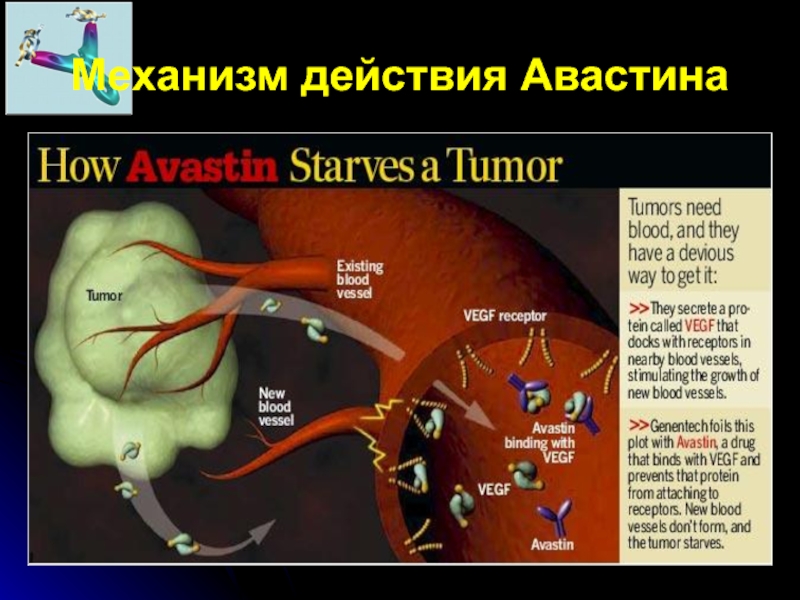
- 76. Механизм действия Авастина
- 77. Блокада ангиогенеза
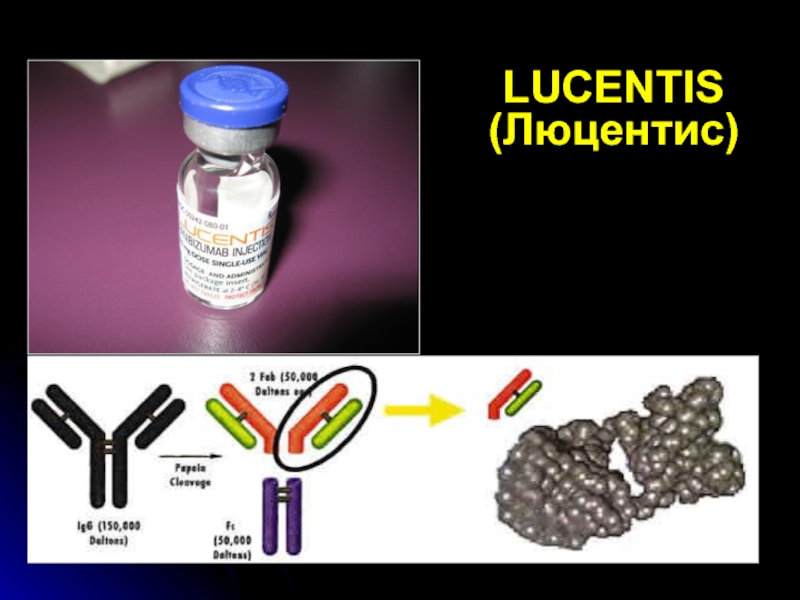
- 78. LUCENTIS (Люцентис)
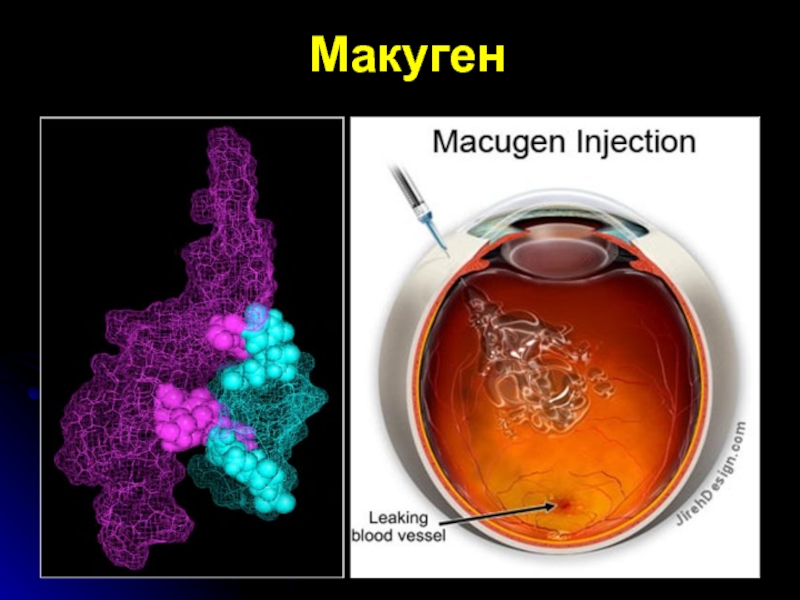
- 79. Макуген
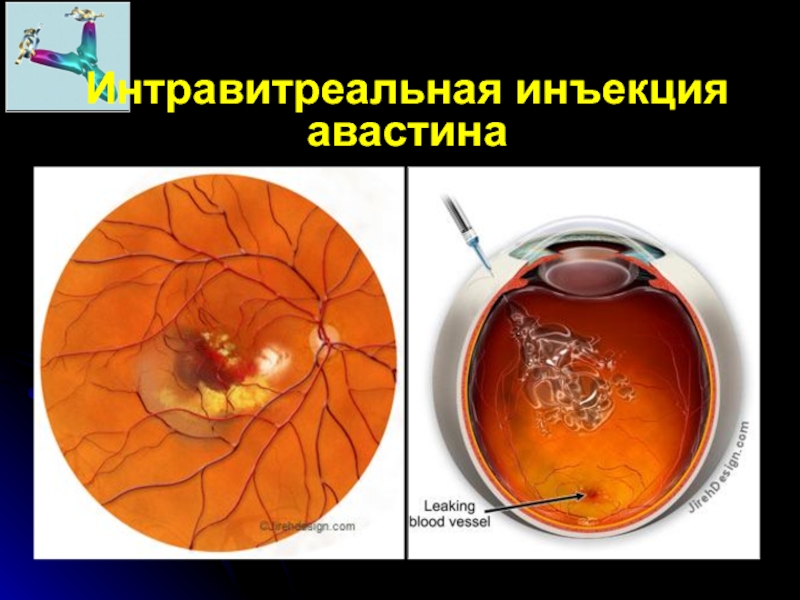
- 80. Интравитреальная инъекция авастина
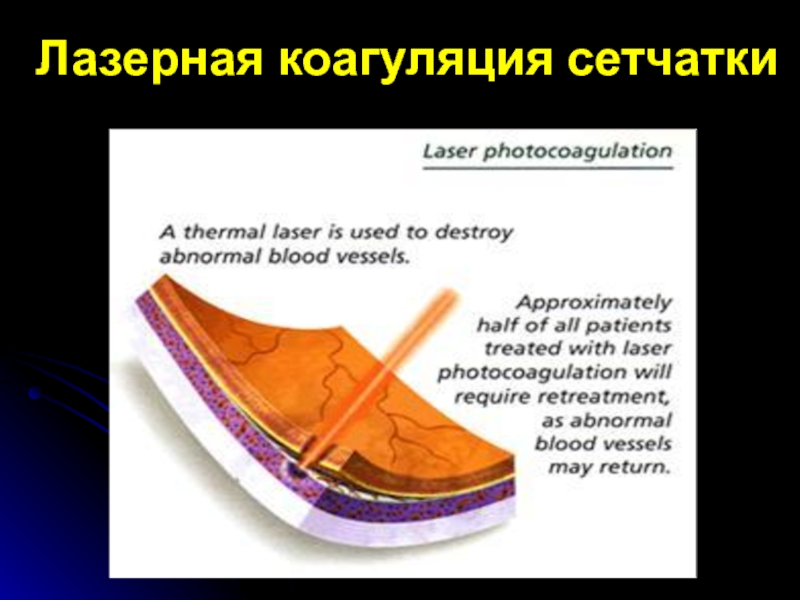
- 81. Лазерная коагуляция сетчатки
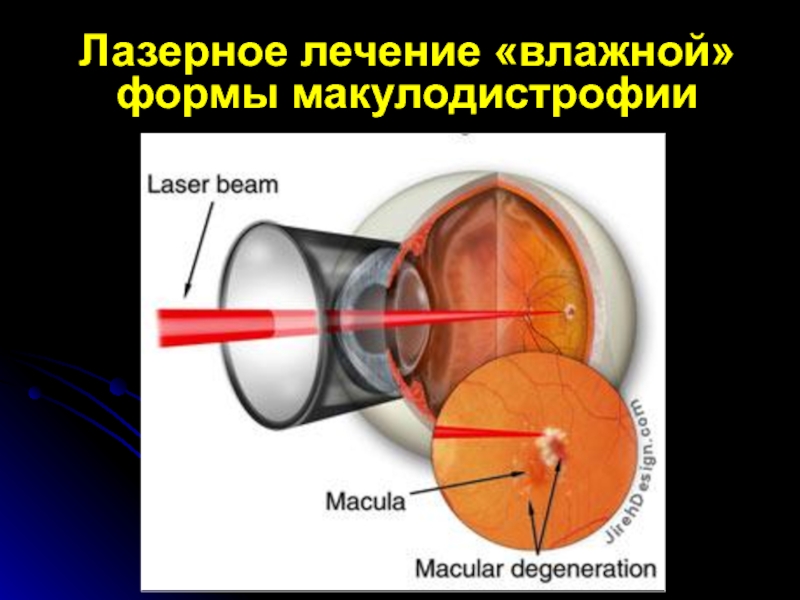
- 82. Лазерное лечение «влажной» формы макулодистрофии
- 83. Лазерная коагуляция сетчаткиАргоновая лазеркоагуляция;Криптоновая лазеркоагуляция;Поэтапное “послойное” воздействие
- 84. Криптоновая коагуляция первого этапа (0,647 мкм) направлена
- 85. Лазеркоагуляция второго этапа (аргоновая) – на-правлена на
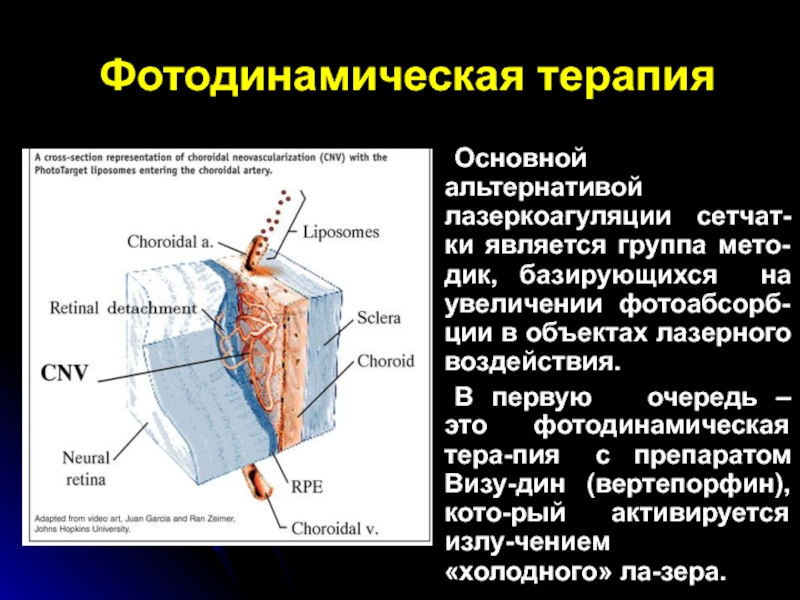
- 86. Фотодинамическая терапия Основной альтернативой лазеркоагуляции сетчат-ки является группа
- 87. Фотодинамическая терапия Фотодинамическая терапия заключается в пред-варительном внутривенном
- 88. Фотодинамическая терапия
- 89. Фотодинамическая терапия
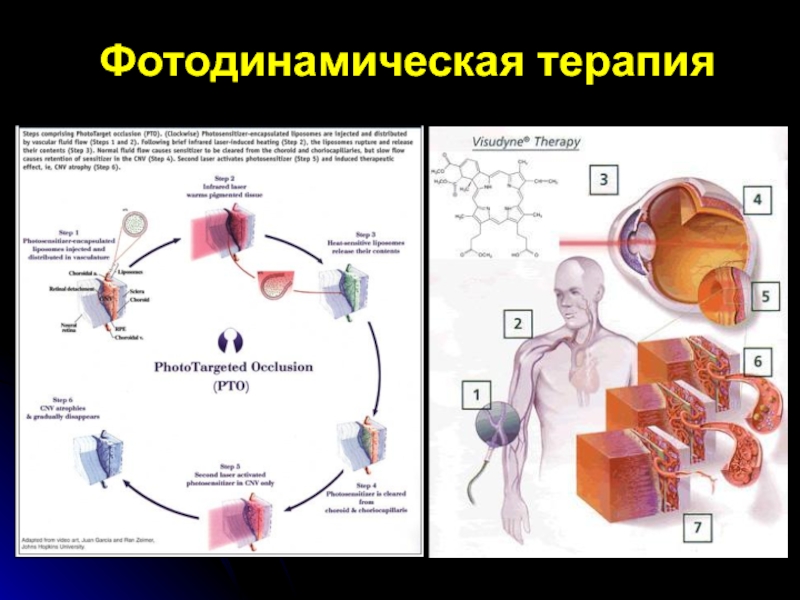
- 90. Фотодинамическая терапияПрименение Визудина происходит в два этапа.
- 91. Спасибо!!
- 92. Скачать презентанцию
Сосуды глазного яблока
Слайды и текст этой презентации
Слайд 4Окклюзия сосудов
нарушение проходимости некоторых полых образований в организме (кро-веносных
Слайд 5Острые окклюзии артерий
острое нарушение кровообращения дис-тальнее места окклюзии артерии
эмболом или тромбом.
нарушение нормального тока крови при-водит к дополнительному тромбообразо-ванию
проксимальнее и дистальнее учас-тка окклюзии. Окклюзия центральной артерии сетчатки − чаще встречается у мужчин в возрасте 60 − 70 лет.
Слайд 6Заболевания, предрасполагающие к артериальной окклюзии сетчатки
гипертоническая болезнь − 25%;
атеросклероз сосудов – 35%;
ревмокардит – 7%;
височный артериит − 3%;
криптогенная
окклюзия − 25-30%.Слайд 7Механизмы окклюзии ЦАС
Спазм центральной артерии (50%);
Тромбоз (45%);
Эмболия (3 – 5%);
Коллапс
сосудов сетчатки при мас-сивной кровопотере (1%).
При эмболии носит односторонний характер,
спазме и коллапсе воз-можно двустороннее поражение.Слайд 8Механизмы окклюзии ЦАС
Молодой возраст
эмболия фрагментами тромба предсер-дия (приобретенные пороки
сердца), раз-рушенных клапанов сердца (инфекцион-ный эндокардит),
спазм при нейроциркуляторной дистонии;
тромбоз
сосуда, суженного из-за ретино-васкулита (ревматические заболевания, цитомегаловирусный ретинит, геморраги-ческий ВИЧ-ретиноваскулит). Слайд 9Механизмы окклюзии ЦАС
Средний возраст
спазм ретинальных артерий на фоне:
нейроциркуляторной дистонии,
гипертонической болезни,
экзогенных и эндогенных интоксикаций организма.
Слайд 10Механизмы окклюзии ЦАС
Пожилой возраст
тромбоз склерозированного участка ЦАС кзади от
решетчатой пластинки склеры;
окклюзия эмболом, оторвавшимся от пристеночного тромба в
сонной арте-рии, усугубленных спазмом ретиналь-ных артерий; на фоне гигантоклеточного височного артериита.
Слайд 11фрагменты пораженного сердечного клапана при ревматизме;
Холестериновый эмбол из липидно-го ядра
распадающейся атероскле-ротической бляшки сонной артерии;
пристеночные тромбы из полости
сердца (мерцательная аритмия, ин-фаркт);микробная эмболия при бактериаль-ном эндокардите или сепсисе.
Эмболия
Слайд 13Диагностика окклюзии центральной артерии сетчатки
анамнез заболевания;
офтальмоскопическая картина;
флюоресцентная ангиография.
Слайд 14Жалобы и анамнез
внезапное начало;
безболезненное течение заболевания;
стойкий характер утраты предметного зрения
(при окклюзии ствола ЦАС) или дефектов поля зрения (при окклюзии
ветви ЦАС).В 12% случаев заболеванию предшествует кратковременная преходящая слепота.
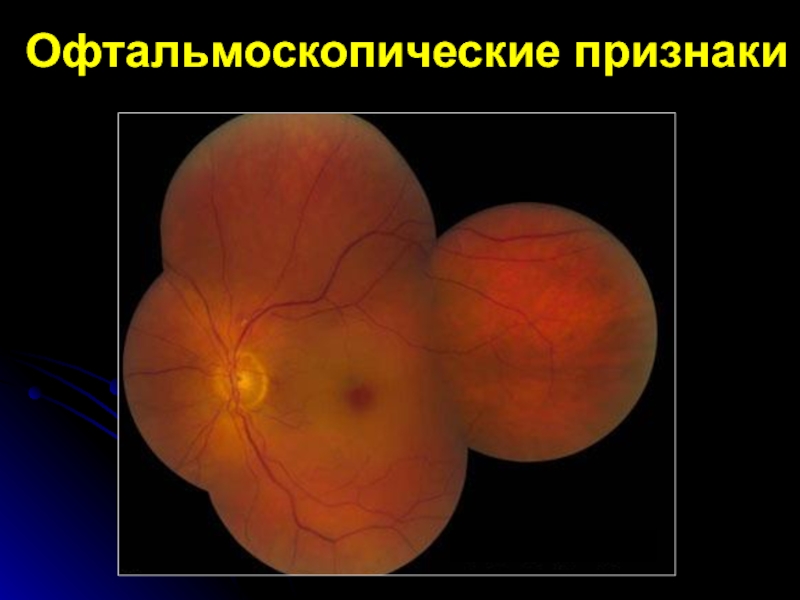
Слайд 15Офтальмоскопические признаки
распространённый ишемический отек сет-чатки с ярким красным пятном в
макуляр-ной области (с-м "вишневой косточки");
стушеванность границ неизмененного диска зрительного нерва
из-за отека окружающей сетчатки;резкое сужение и неравномерный калибр артериол, сужение венул;
при сохранении кровотока дистальнее ок-клюзии он носит сегментарный характер;
возможно обнаружение эмболов в просве-те сосуда.
Слайд 22Лечение окклюзии ЦАС
После 45 минут ишемии наступает тиг-ролиз ганглиозных клеток
сетчатки.
повышение перфузионного давления (массаж глазного яблока, парацентез передней камеры, инстилляции
бета-блокаторов);назначение вазодилататоров (папаверин, эуфиллин);
осмотическая терапия (диакарб, фуросемид);
улучшение реологических свойств крови;
местное применение глюкокортикоидов;
тромболизис;
ингаляции карбогена.
Слайд 25Окклюзия сонных артерий
пожилой и средний возраст;
Основные нозологические формы –
острая транзиторная слепота и глазной ишемический синдром;
острая транзиторная слепота –
при локализации бляшки в брахио-цефальных артериях или наличии у пациента неспецифического аор-тоартериита.Слайд 26Глазной ишемический синдром
− застойная инъекция конъюнктивы;
− иридоциклит с формированием задних
синехий;
− офтальмогипертензия;
− окклюзия капилляров, полнокровие вен сетчатки, интраретинальные кровоизлия-ния на
средней периферии), неоваскуля-ризация ДЗН и сетчатки, «ватообразные» очаги. − неоваскулярная глаукома и осложнен-ная катаракта.
Слайд 28Тромбоз центральной вены сетчатки (ЦВС)
«апоплексия сетчатки» (Leibreich, 1854);
составляют 60%
от всей острой сосу-дистой патологии органа зрения;
второе место после
диабетической ре-тинопатии по тяжести поражения сет-чатки; в 15% случаев причиной инвалидности по зрению явился тромбоз ЦВС;
среди лиц старше 70 лет тромбоз встре-чается почти в 5% случаев.
Слайд 29Факторы риска тромбоза ЦВС
Общие:
1. Сужающие просвет сосуда (артериальная
гипертензия, атероскле-роз, васкулиты);
2. Повышающие вязкость крови (сахарный диабет,
миеломная болезнь, полицитемия). Местные:
- отек или друзы ДЗН;
- офтальмогипертензия;
- сдавление вены опухолью.
Слайд 34Классификация тромбоза ЦВС
1. Тромбоз центральной вены сетчатки;
2. тромбоз
ветвей центральной вены сетчатки:
- с отеком макулярной зоны;
- без отека
макулярной зоны; 3. Посттромботическая ретинопатия.
Слайд 35Клиника тромбоза ЦВС
быстрое безболезненное снижение ос-троты зрения до десятых или
сотых;
резкое расширение и извитость вен;
множественные массивные кровоизли-яния в слое нервных
волокон в виде лучей, направленных от зрительного нерва к периферии; − отек сетчатки, в том числе, и макулы.
Слайд 39Тромбоз ветви центральной вены сетчатки аналогичная картина наблюдается в бассей-не
пораженной ветви.
Посттромботическая ретинопатия
-реканализация тромбированных сосу-дов;
- формирование коллатералей
и шунтов; - кистозный макулярный отек;
- твердые экссудаты.
Слайд 45Принципы лечения тромбоза ЦВС
внутривенные инфузии и ретробуль-
барные инъекции тромболитиков (акти-лизе, стрептокиназа, фибринолизин), ан- тикоагулянтов
прямого действияспазмолитики;
осмотическая терапия (диуретики);
дезагреганты;
ангиопротекторы (дицинон; Вессел-дуэ);
интравитреальное введение ТАР – тка-невого активатора плазминогена;
гемодилюция (при неишемических тром-бозах ЦВС);
хирургические методы (витрэктомия с адвентициотомией).
Слайд 47Ишемическая нейрооптикопатия
Предрасполагающие факторы:
артериальная гипертензия;
атеросклероз сосудов;
сахарный диабет;
острая гипотония;
гигантоклеточный височный артериит
Слайд 48Ишемическая нейрооптикопатия
Классификация
(в зависимости от уровня поражения)
1. Передняя ишемическая
нейроопти-копатия (сопровождающаяся отеком диска зри-тельного нерва);
2. Задняя ишемическая нейрооптико-патия.
Слайд 49Передняя ишемическая нейрооптикопатия
Классификация
не связанная с височным артериитом
(95%)
ассоциированная с височным
артери-итом (5%).
Слайд 50Височный артериит
боль, припухлость и эритема над по-раженной поверхностной височной
артерией;
сильная головная боль;
нередко боль в нижней челюсти;
ускорение СОЭ.
повышение
концентрация протеинов острой фазы (особенно протеина С).Слайд 51Передняя ишемическая нейрооптикопатия
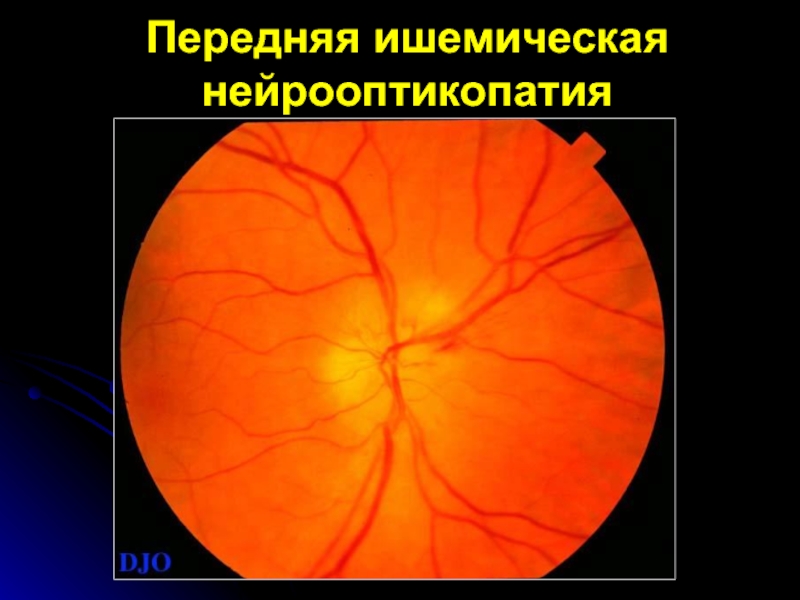
Клиника
ишемический (молочный) отек ДЗН;
стушеванность контуров диска;
легкая проминенция
в стекловидное тело;
исчезновение физиологической экска-вации;
возможны штрихообразные геморра-гии по краю ДЗН;
полнокровие
ретинальных вен.Слайд 55Возрастная макулярная дегенерация
прогрессирующее заболевание, про-являющее себя хроническим дегене-ративным процессом в
пигментном эпителии, мембране Бруха и хорио-капиллярном слое макулярной сет-чатки;
одна
из основных причин слепоты в развитых странах;число больных к 2020 году удвоится.
Слайд 56Патогенез ВМД
окислительный стресс;
Повреждение сетчатки синим светом;
нарушение функции пигментного эпи-телия сетчатки;
ухудшение
хориоидального кровото-ка в зоне фовеолы.
Слайд 57Основные признаки ВМД
образование друз (желтых очажков на уровне базальной мембраны
пигментного эпителия сетчатки);
изменения в пигментном эпителии сетчатки, такие как
гипо- или гиперпигментация;географическая атрофия пигментного эпите-лия и хориокапиллярного слоя в области цен-тральной ямки сетчатки – крайнее выражение предыдущего симптома;
неоваскулярная макулопатия – исходящие из хориокапилляриса сосуды, прорастающие мем-брану Бруха,и проникающие под пигментный эпителий сетчатки и/или в субретинальное пространство.
Слайд 58Классификация ВМД
Отсутствие ВМД – отсутствие или не-большое количество мелких друз
(диа-метр менее 63 мкм);
Ранняя стадия ВМД – множественные мелкие друзы,
небольшое количество друз среднего размера (63 – 124 мкм) или изменения пигментного эпителия сетчатки;Промежуточная стадия ВМД – множест-во друз среднего размера, по крайней мере, одна большая друза (≥ 125 мкм) или географическая атрофия, не затрагивающая центральной ямки.
Слайд 59Классификация ВМД
Поздняя стадия ВМД – характеризуется одним или несколькими из
следующих признаков:
- географическая атрофия пигментно-го эпителия сетчатки и хориокапил-лярного слоя
в области центральной ямки сетчатки;- неоваскулярная макулопатия:
хориоидальная неоваскуляризация;
серозная или геморрагическая отслой-ка нейроэпителия или пигментного эпителия;
твердые экссудаты;
субретинальная фиброваскулярная пролиферация;
дисковидный рубец.
Слайд 61Большинство пациентов отмечают ухудше-ние зрения уже через 3 месяца
после возник-новения данной формы макулодистрофии.
Более чем у 40 %
пациентов с новообразова-нием сосудов в одном глазу в течение бли-жайших лет этот процесс развивается и в другом глазу. Почти 50% пациентов с влажной формой макулодистрофии становятся практически слепыми через 5 лет с момента выявления болезни.
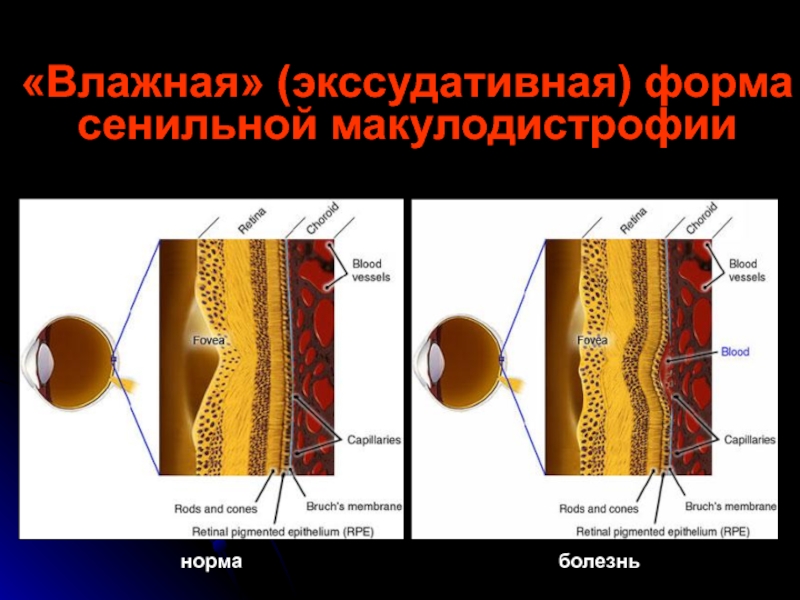
«Влажная» (экссудативная) форма сенильной макулодистрофии
Слайд 67Лечение ВМД
наблюдение;
прием антиоксидантных пищевых и ми-неральных добавок;
интравитреальное введение анти-VEGF –
средств;
фотодинамическая терапия;
лазеркоагуляция.
Слайд 83Лазерная коагуляция сетчатки
Аргоновая лазеркоагуляция;
Криптоновая лазеркоагуляция;
Поэтапное “послойное” воздействие на зону неоваскуляризации
с использова-нием лазеров с разными уровнями (глу-биной) абсорбции излучения в
хориоре-тинальном комплексе – криптонового (0,647 мкм) и аргонового (0,514 мкм) ла-зеров.Слайд 84 Криптоновая коагуляция первого этапа (0,647 мкм) направлена на облитерацию и
деструкцию питающих мембрану сосудов на уровне максимальной абсорбции излучения красной
полосы криптонового лазера – на уровне хориокапилляриса и мембра-ны Бруха – до внедрения их в субретинальное пространство.Лазерная коагуляция сетчатки
Слайд 85Лазеркоагуляция второго этапа (аргоновая) – на-правлена на радикальную деструкцию самой
суб-ретинальной неоваскулярной мембраны.
«Послойная” лазеркоагуляция требует суммарно существенно меньших количеств
энергии (в 1,5 – 1,8 раза) по сравнению с “монолазерными” мето-диками – за счет в среднем двукратного уменьше-ния мощности и экспозиции импульсов. Лазерная коагуляция сетчатки
Слайд 86Фотодинамическая терапия
Основной альтернативой лазеркоагуляции сетчат-ки является группа мето-дик, базирующихся
на увеличении фотоабсорб-ции в объектах лазерного воздействия.
В первую
очередь – это фотодинамическая тера-пия с препаратом Визу-дин (вертепорфин), кото-рый активируется излу-чением «холодного» ла-зера. Слайд 87Фотодинамическая терапия
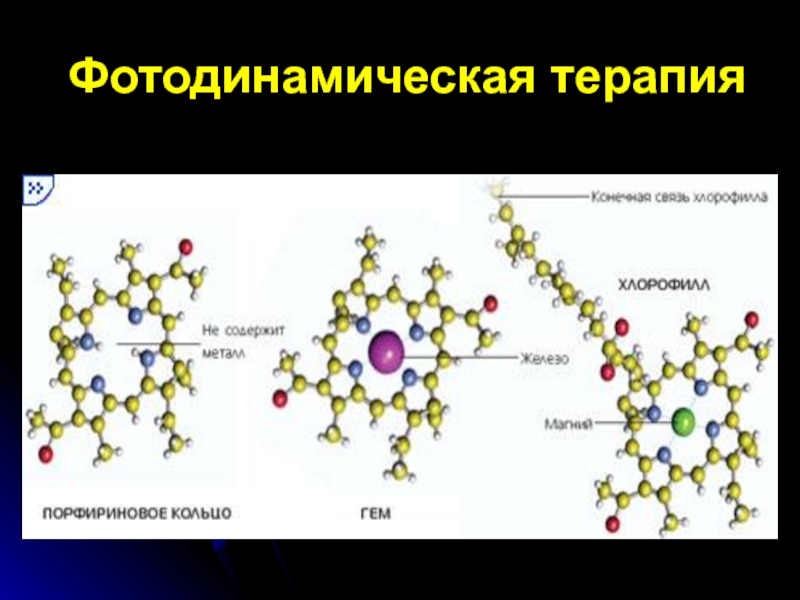
Фотодинамическая терапия заключается в пред-варительном внутривенном введении фотосен-сибилизаторов –
гематопорфиринов, селективно накапливающихся в клетках патологических тка-ней (новообразованных сосудов, опухоли)
и по-следующим облучением этих тканей низкоинтен-сивным лазерным излучением, не представляю-щим опасности для окружающих структур, в ре-зультате чего вещество фотосенсибилизатора становится токсичным и приводит к избиратель-ному некрозу патологического образования. Таким образом, фотодинамическая терапия реа-лизуется за счет опосредованных фотохимичес-ких эффектов, но не за счет нагрева тканей.Слайд 90Фотодинамическая терапия
Применение Визудина происходит в два этапа.
На первом этапе
производится 10-минутное вну-тривенное введение приготовленного раствора Визудина в дозировке 6
мг/м2 .На втором этапе через 15 минут после начала ин-фузии Визудина производится его активация не-термическим красным светом, генерируемым диодным лазером (длиной волны 689 ± 3 нм, ин-тенсивностью 600 мВт/ см2 и необходимой энер-гией излучения 50 Дж/см2 .
Из кровотока Визудин избирательно поглощается только вновь образованными сосудами глаза, вызывая их запустевание, и практически не оказывает влияния на пигментный эпителий сет-чатки.