Слайд 1ГОУ ВПО «Хакасский государственный университет
им. Н.Ф. Катанова»
Медико-психолого-социальный институт
Кафедра педиатрии,
акушерства и гинекологии
НЕВЫНАШИВАНИЕ
И
ПЕРЕНАШИВАНИЕ БЕРЕМЕННОСТИ
Зав. каф. к.м.н.,
Гладкая Валентина Сергеевна
ЛЕКЦИЯ
ДЛЯ СТУДЕНТОВ
IV КУРСА
Слайд 2Невынашивание
- самопроизвольное прерывание беременности в различные сроки от зачатия
до 37 недель, считая с 1-го дня последней менструации.
Слайд 3Недонашивание
самопроизвольное прерывание беременности в сроки от 28 до 37
недель (менее 259 дней).
Слайд 4Привычное невынашивание – самопроизвольное прерывание беременности подряд 2 раза и
более.
Слайд 5Частота невынашивания
10-30% от всех беременностей и не имеет тенденции к
снижению.
Актуальность проблемы невынашивания беременности заключается в высоких перинатальных потерях.
Слайд 7Перинатальный период
начинается с 28 недель беременности, включает период родов и
заканчивается через 7 полных дней жизни новорожденного.
Смерть плода или
новорожденного в эти сроки составляет перинатальную смертность.
По рекомендации ВОЗ перинатальную смертность учитывают с 22 недель беременности при массе плода 500 г и более.
Слайд 8Прерывание беременности
в сроке первых 28 недель называется абортом
или выкидышем, но, если родившийся ребенок в сроке беременности от
22 до 28 недель весит от 500,0 до 999,0 граммов и прожил более 168 часов (7 суток), то он подлежит регистрации в органах ЗАГСа как новорожденный.
В этих случаях выкидыш переводится в разряд ранних преждевременных родов.
Слайд 9Этиология невынашивания беременности
В I триместре беременности:
Хромосомные аномалии эмбриона;
Недостаточность гормональной функции
яичников беременной;
Гиперандрогения у беременной;
Гипоплазия матки и/или аномалии развития матки;
Сахарный диабет;
Гипо-
и гипертиреоз;
Острый вирусный гепатит;
Гломерулонефрит.
Слайд 10Этиология невынашивания беременности
Во II триместре беременности:
Плацентарная недостаточность;
Истмико-цервикальная недостаточность (ИЦН);
Антифосфолипидный синдром;
Соматическая
патология матери (гипертоническая болезнь, бронхиальная астма, заболевания мочевыводящих путей, заболевания
нервной системы).
Слайд 11Этиология невынашивания беременности
В III триместре беременности:
Гестоз;
Аномалии расположения плаценты;
Преждевременная отслойка нормально
расположенной плаценты (ПОНРП);
Многоводие и/или многоплодие;
Неправильное положение плода;
Разрыв плодных оболочек и
хориоамнионит.
Слайд 12На любом сроке беременность может прерваться из-за:
Генитальной инфекции;
Аномалий развития матки
и миомы матки;
Сахарного диабета;
Стресса;
Профессиональных вредностей;
Иммунологических нарушений;
Любой причины, приводящей к гипоксии
плода.
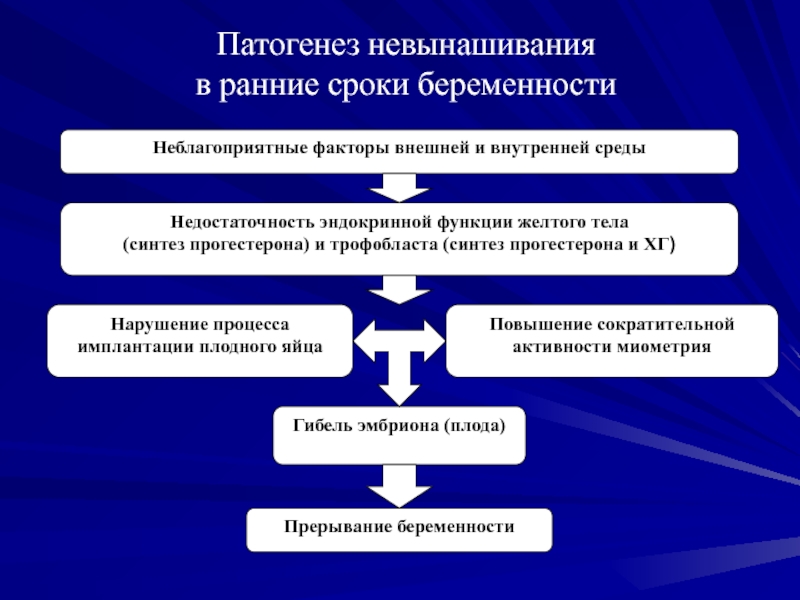
Слайд 13Патогенез невынашивания
в ранние сроки беременности
Слайд 14Терминология и классификация
По срокам прерывания
беременности
аборты делятся на:
ранние
- до 12 недель
поздние - после 12 до 28
недель.
Слайд 15Терминология и классификация
По клиническому течению:
Угрожающий аборт
ощущение тяжести внизу живота или
небольшие тянущие боли при отсутствии кровянистых выделений, величина матки при
этом соответствует сроку беременности, наружный зев закрыт.
Начавшийся аборт
схваткообразные боли внизу живота и небольшие кровянистыми выделения (связаны с отслойкой плодного яйца от стенок матки). Величина матки соответствует сроку беременности. Маточный зев может быть приоткрыт. Сохранение беременности возможно.
Аборт в ходу
плодное яйцо, отслоившееся от стенок матки, выталкивается через расширенный цервикальный канал, что сопровождается значительным кровотечением. Сохранение беременности невозможно. Плодное яйцо удаляется кюреткой в неотложном порядке.
Слайд 16продолжение
Неполный аборт характеризуется задержкой в полости матки частей плодного яйца,
сопровождается кровотечением. Канал шейки матки приоткрыт, величина матки меньше, чем
предполагаемый срок беременности.
Инфицированный (лихорадящий) аборт. При проникновении в матку микрофлоры и инфицирование оболочек плодного яйца (амнионит, хориоамнионит), самой матки (эндометрия). Особенно часто инфицирование происходит при искусственном прерывании беременности вне лечебного учреждения (криминальный аборт).
Инфицированный выкидыш в зависимости от степени распространения инфекции различают:
- неосложненный лихорадящий выкидыш (инфекция локализована в матке)
- осложненный лихорадящий выкидыш (инфекция вышла за пределы матки, но процесс ограничен областью малого таза)
-септический выкидыш (инфекция приняла генерализованный характер).
Задержавшийся (несостоявшийся) аборт, происходит гибель эмбриона. При УЗ исследовании: либо отсутствие эмбриона (анэмбриония), либо визуализация эмбриона с отсутствием регистрации его сердечной деятельности (размеры эмбриона, КТР - чаще меньше нормативных значений предполагаемого срока гестации).
Врачебная тактика - инструментальное удаление плодного яйца.

Слайд 17Терминология и классификация
По характеру возникновения аборт может быть самопроизвольным и
искусственным.
Искусственные аборты делятся на: медицинские и криминальные (произведенные вне
лечебного учреждения).
Слайд 18Обследование женщин с невынашиванием
Успех профилактики и лечения невынашивания зависит от
умения, возможности и настойчивости врача выявить причины невынашивания беременности.
Обследование
целесообразно проводить вне беременности, на этапе планирования
и во время беременности.
Слайд 19Обследование перед планированием беременности:
1. осмотры специалистов:
акушера – гинеколога,
терапевта,
иммунолога,
андролога –
уролога,
психотерапевта,
генетика (при привычном невынашивании)
Слайд 20
Тщательный сбор анамнеза
Изучение менструальной функции
Изучение детородной функции
Общий
осмотр (рост, вес, телосложение, вторичные половые признаки, наличие и характер
ожирения, гирсутизм, осмотр молочных желез)
Гинекологическое обследование
Слайд 21Обследование перед планированием беременности:
2. Гистеросальпингография для исключения ИЦН и пороков
развития матки.
3. УЗИ гениталий на 5–7, 9–14 и 21 день
менструального цикла.
4. Проведение тестов функциональной диагностики:
Кольпоцитология,
Базальная температура,
Симптом зрачка,
Симптом папоротника.
5. гормоны крови (в зависимости от фазы менструального цикла)
на 5 день цикла определяют ФСГ, ЛГ, пролактин;
на 12 день эстрадиол, ФСГ, ЛГ;
на 21 день прогестерон.
Слайд 22Обследование перед планированием беременности:
6. анализ мочи на 17-кетостероиды в суточной
моче для исключения гиперандрогении.
7. гемостазиограмма + антитела к хорионическому гонадотропину
и волчаночному антигену (для исключения АФС).
8. спермограмма полового партнера.
9. Бак. посев содержимого цервикального канала.
10. вирусологическое обследование и обследование на трансплацентарные инфекции (токсоплазма, трепонема, листерия, вирусы краснухи, цитомегалии, герпеса, кори).
11. Оценка иммунного статуса.
Слайд 23Обследование во время беременности:
1. УЗИ в 10 – 12, 22,
32 недели.
Одним из ранних признаков угрозы прерывания беременности является
локальное утолщение миометрия на одной из стенок матки и увеличение диаметра внутреннего зева.
2. Гемостазиограмма 1 раз в месяц при аутоиммунном генезе невынашивания.
3. Бак. посев содержимого из цервикального канала в 1,2,3 триместре.
4. Вирусологическое исследование в 1, 2, 3 триместре.
Слайд 24Обследование во время беременности:
5. Оценка состояния шейки матки с 12
по 24 недели для исключения ИЦН.
Женщинам с риском развития ИЦН вагинальные исследования с конца первого триместра производят один раз в 10 дней.
6. КТГ плода.
7. Допплерометрия с 16 недель беременности.
Слайд 258. Определение содержания гормонов фетоплацентарного комплекса.
Плацентарные гормоны:
Прогестерон,
Хорионический гонадотропин (ХГ),
Плацентарный
лактоген (Пл)
Фетальные гормоны:
Эстриол,
Альфа-фетопротеин (АФП)
Слайд 269. Тесты функциональной диагностики
Цитология влагалищных мазков свидетельствует о насыщенности
организма эстрогенами.
Кариопикнотический индекс – соотношение клеток с пикнотическими ядрами
к общему количеству поверхностных клеток.
КПИ в I триместре – не более 10%; во II триместре – 5%, в III триместре – 3%. При угрозе прерывания беременности КПИ увеличивается до 20 – 50%.
Базальная температура при неосложненном течении беременности равна 37,2 – 37,4ОС.
При угрозе прерывания беременности снижение базальной температуры до 37оС свидетельствует о недостатке прогестерона.
Слайд 27Лечение невынашивания
Лечение пациенток с невынашиванием беременности должно быть патогенетически обоснованным
и широко сочетаться с симптоматической терапией.
Обязательным условием проведения сохраняющей
терапии должно быть:
согласие матери,
исключение пороков развития плода,
исключение экстрагенитальной патологии, являющейся противопоказанием для вынашивания беременности.
Слайд 28Противопоказания к вынашиванию беременности:
Сахарный инсулинозависимый диабет с кетоацидозом;
сахарный диабет +
туберкулез;
гипертоническая болезнь II, III;
пороки сердца с нарушением кровообращения;
эпилепсия с деградацией
личности;
тяжелые заболевания крови.
Слайд 29Лечение угрозы прерывания беременности в I триместре:
Постельный покой.
Седативные средства (пустырник,
триоксазин, нозепам, седуксен, димедрол), психотерапия.
Спазмолитики (папаверин, но-шпа).
Гормональная терапия.
Профилактика ФПН.
Метаболическая терапия.
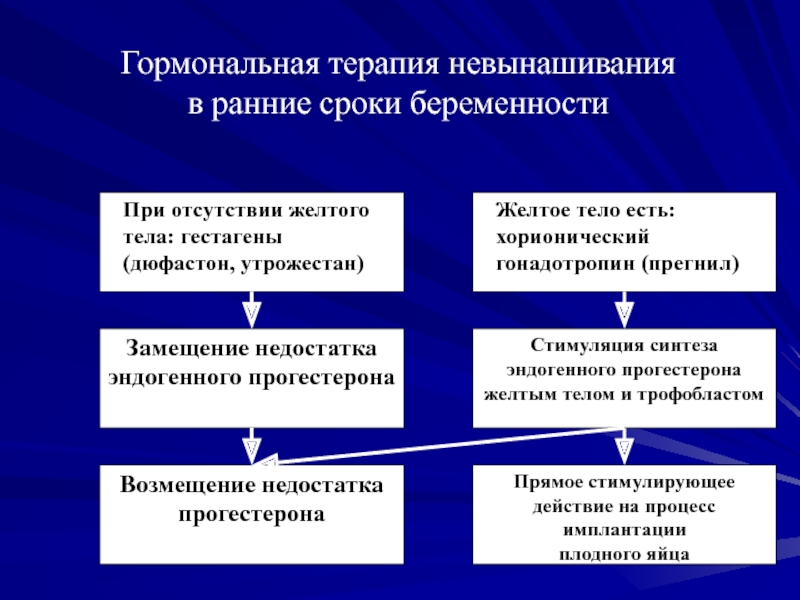
Слайд 30Гормональная терапия невынашивания
в ранние сроки беременности
Слайд 31Гормональная терапия невынашивания
в ранние сроки беременности
При отсутствии желтого тела
в яичнике (гормональное обследование и УЗИ) назначаются гестагены (замещение недостатка
эндогенного прогестерона).
а) дюфастон: угрожающий аборт - 40 мг одномоментно, затем по 10 мг каждые 8 часов до исчезновения симптомов; привычный аборт - 10 мг дважды в день до 20 недель беременности.
б) утрожестан: угрожающий аборт или в целях профилактики привычных абортов, возникающих на фоне недостаточности прогестерона: 2-4 капсулы ежедневно в два приема до 12 недель беременности (вагинально).
При наличии желтого тела в яичнике - хорионический гонадотропин (стимуляция синтеза эндогенного прогестерона желтым телом и трофобластом, прямое стимулирующее действие ХГ на процесс имплантации плодного яйца)
а) прегнил: Начальная доза – 10 000 ME- однократно (не позднее 8 недель беременности), затем по 5 000 ME два раза в неделю до 14 недель беременности.
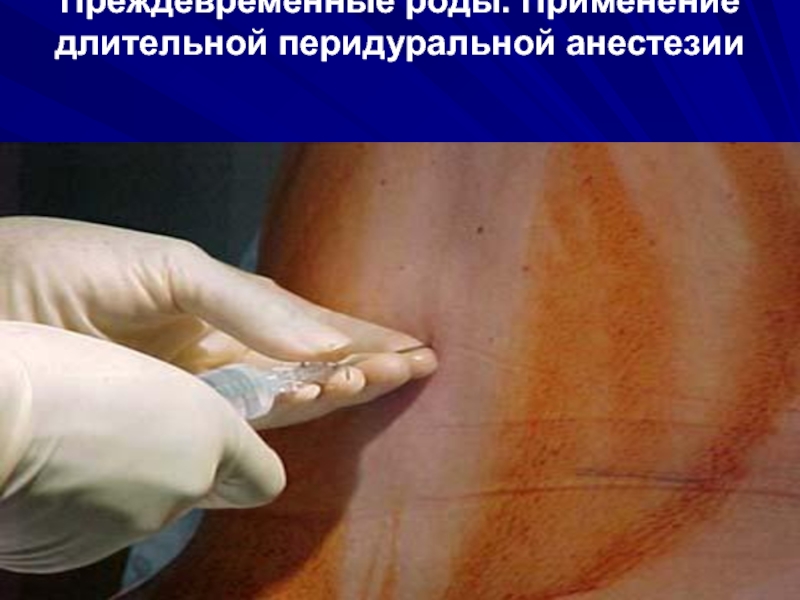
Слайд 32Лечение угрозы прерывания беременности во II и III триместрах:
1. постельный
покой,
2. β-адреномиметики (токолитики),
3.
блокаторы кальциевых каналов,
3. гормональная поддержка: 17-ОПК (оксипрогестерон капронат),
4. магнезиальная терапия,
5. ингибиторы синтеза простагландинов (индометацин)
6. спазмолитики,
7. седативные препараты,
8. профилактика гипоксии плода,
9. профилактика плацентарной недостаточности.
Слайд 33Истмико-цервикальная недостаточность (ИЦН).
Это неполноценность циркулярной мускулатуры в области внутреннего маточного
зева, которая способствует развитию недостаточности перешейка и шейки матки. Частота
ИЦН 7 – 13%.
Различают органическую и функциональную ИЦН.
Органическая ИЦН развивается в результате травматических повреждений истмического отдела шейки матки при искусственном аборте, родах крупным плодом, оперативных родах (акушерские щипцы).
Функциональная ИЦН обусловлена гормональной недостаточностью, как правило, развивается во время беременности и наблюдается чаще, чем органическая.
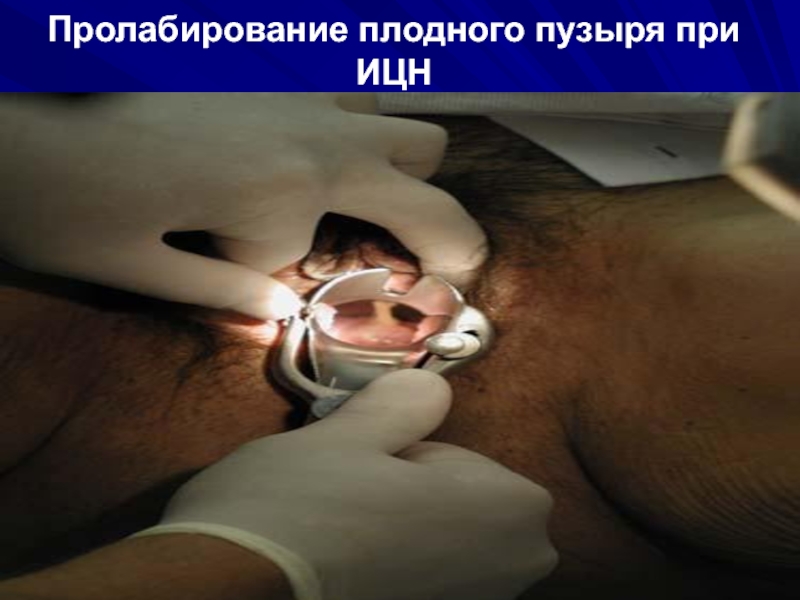
Слайд 34Пролабирование плодного пузыря при ИЦН
Слайд 35Диагностика ИЦН:
Жалоб нет, матка в нормальном тонусе.
При исследовании в зеркалах:
зияющий наружный зев с вялыми краями, пролабирование плодного пузыря.
При влагалищном
исследовании: укорочение шейки матки, цервикальный канал пропускает палец за область внутреннего зева.
УЗИ области внутреннего зева: длина шейки матки менее 2 см – абсолютный УЗИ-признак ИЦН и показание к наложению шва на шейку матки.
Слайд 36Оптимальный срок для наложения шва на шейку матки – 14
– 16 недель, максимум до 22 – 24 недель.
Шов
снимается в 37 недель, или в любой срок при появлении родовой деятельности.
Слайд 37Лечебные мероприятия при беременности пациенток
с инфекционным генезом невынашивания
Слайд 38Лечебные мероприятия при беременности пациенток
с гормональном генезом невынашивания
Слайд 39Лечебные мероприятия при беременности пациенток
с аутоиммунным генезом невынашивания
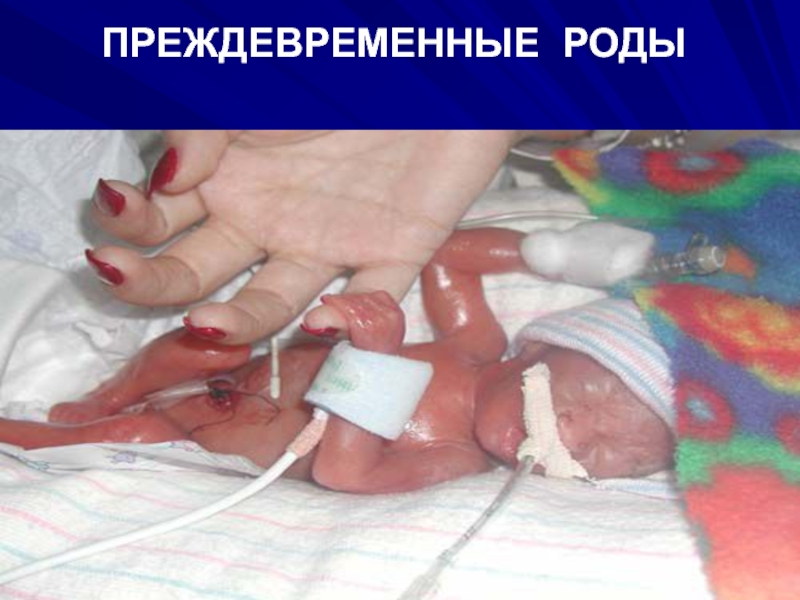
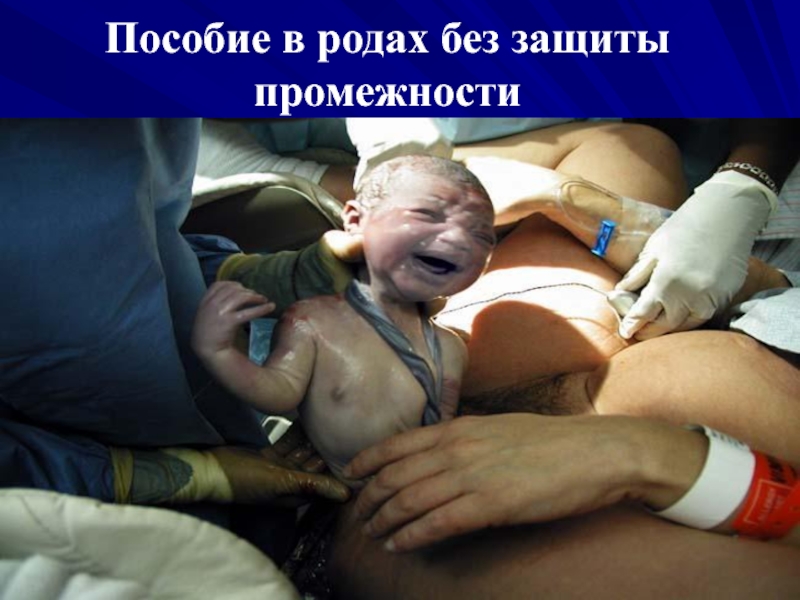
Слайд 41Преждевременными родами (ПР)
Называют роды, наступившие в сроке от 28 до
37 недель.
При прерывании беременности в сроке от 22 до 27
недель проводится антропометрия и реанимационная помощь новорожденному.
Если вес новорожденного 1000 г и он прожил более 7 дней, эта клиническая ситуация называется родами.
Слайд 42ПР делятся на три группы:
ПР в 22 – 27 недель;
ПР
в 28 – 33 недели;
ПР в 34 – 36 недель.
Разделение на группы связано с особенностями акушерской тактики и разным исходом родов для плода.
Слайд 43Группы риска по ПР
(медицинские факторы):
Внутриутробная инфекция (хорионамнионит)
Преждевременное излитие околоплодных
вод
Истмико-цервикальная недостаточность
Отслойка N- или низко расположенной плаценты
Перерастяжение матки (многоводие, многоплодие,
макросомия)
Аномалии развития матки, миома матки
Инфекция почек (пиелонефрит, бактериурия)
Хирургические операции во время беременности
Травмы
Наркомания, интенсивное курение (более 10 сигарет в день)
Слайд 44Группы риска по ПР (социальные и анамнестические факторы):
Возраст младше 18
и старше 30 лет
Неблагоприятные условия труда
Курение и наркомания (особенно кокаин)
Наличие
ПР в анамнезе (одних – риск выше в 4 раза, двух – в 6 раз)
Слайд 45Классификация ПР
Угрожающие
Начинающиеся (до 3 - 4 см открытия ЦК)
Начавшиеся
Индуцированные ПР
Самопроизвольные
ПР
СПР, начинающиеся с родовой деятельности (40-50%)
СПР, начинающиеся с излития
околоплодных вод (30-40%)
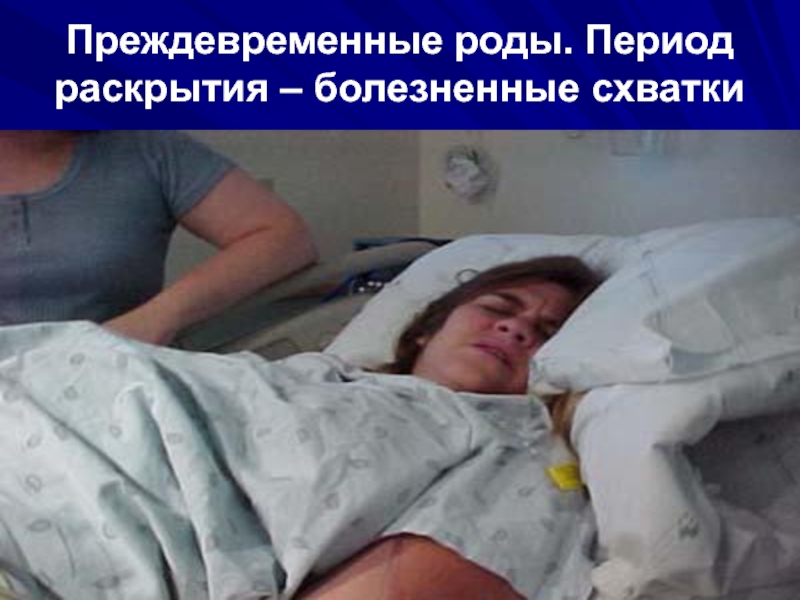
Слайд 46Диагностика угрожающих преждевременных родов:
Тянущие, ноющие боли внизу живота и в
пояснице
Ощущения давления, распирания в области влагалища, промежности, прямой кишки
Возможно
учащенное болезненное мочеиспускание
Повышение возбудимости и тонуса матки
Изменения в шейке матки (длина 2 – 2,5 см, цервикальный канал расширен не более 1 см.
Слайд 47Дифференциальная диагностика угрожающих ПР
Острый аппендицит
Острый цистит
Острый пиелонефрит, МКБ
Несостоятельный рубец на
матке
Нарушение трофики миоматозного узла
Слайд 48Принципы терапии УПР
Постельный режим (?)
Психотерапия, седативные средства
Спазмолитическая терапия
Средства снижающие активность
матки (сульфат магния, токолитики, антагонисты ионов кальция)
Немедикаментозные методы (иглоукалывания, электроаналгезия
и др.)
Физиотерапевтические методы (электрофорез магния синусоидальными токами и т.д.)
Акушерство: Учебник для студентов мед. вузов /под ред. Г.М. Савельевой, В.И. Кулакова, А.Н. Стрижакова и др. (2000)
Слайд 49Медикаментозное лечение при угрожающих ПР
Блокаторами ПР являются:
Бета-миметики (партусистен, гинипрал, ритодрин,
тербуталин, сальбутамол, гексопреналин, фенотерол и др.;
Ингибиторы синтеза простагландинов (индометацин);
Препараты магния
(сульфат магния, магне Б-6)
Блокаторы кальциевых канальцев (нифедипин, верапамил, изоптин)
Слайд 50Механизм действия препаратов при лечение угрожающих ПР
Бета-миметики: увеличивают внутриклеточное
содержание цАМФ, который снижает содержание свободного кальция.
Сульфат магния: конкурирует
с кальцием за проникновение в клетку.
Ингибиторы простагландин синтетазы: уменьшают продукцию ПГ, блокируют превращение свободной арахидоновой кислоты в ПГ
Блокаторы кальциевых канальцев: Предотвращение поступления кальция в мышечные клетки. Потенцирует действие сульфата магния, но конкурирует с ß-адреномиметиками.
Слайд 51Схема применение сульфата магния при начинающихся ПР
4 – 6 г
магния сульфата разводят в 100 мл раствора глюкозы и вводят
в/в в течение 20 – 30 мин в качестве нагрузочной дозы;
40 г магния сульфата разводят в 1000 мл раствора глюкозы, что обеспечивает концентрацию препарата, равную 1 г на 25 мл раствора;
Начинают дозированную инфузию: исходная скорость введения обычно равняется 2 г/час (50 мл /час) и при необходимости увеличивают на 1 г/час до максимальной дозы 4 – 5 г/час
Побочные эффекты: приливы жара и головные боли. Редко угнетение дыхания и сердечной деятельности.
Эффективность токолиза 70 - 90%. и
Клинические рекомендации МЗ РФ (2005)
(Российское общество акушеров – гинекологов
и Ассоциация медицинских обществ по качеству РФ)
Слайд 52Схема применение сульфата магния при угрожающих ПР
20 мл 25% магния
сульфата разводят в 200 мл 5%раствора глюкозы или 200 мл
или 0,9% раствора натрия хлорида и вводят в/в со скоростью 20 кап в мин.;
Внутримышечно 25% раствора магния сульфата по 10 мл – 2 раза в сутки;
Клинические рекомендации МЗ РФ (2005)
(Российское общество акушеров – гинекологов
и Ассоциация медицинских обществ по качеству РФ)
Слайд 53Медикаментозное лечение при угрожающих ПР
Блокаторами ПР являются:
Бета-миметики (партусистен, гинипрал)
Ингибиторы синтеза
простагландинов (индометацин);
Препараты магния (сульфат магния,
Магне Б-6)
Блокаторы кальциевых
канальцев (нифедипин)
Слайд 54Схема применение партусистена при угрожающих и начинающихся ПР
0,5 партусистена
в 250 -400 мл р – ра натрия хлорида в/в
капельно
начальная скорость введения 5 – 8 кап. в мин.
средняя скорость введения 15 – 20 кап. в мин.
длительность введения 4 – 12 час.
по окончании в/в введения внутрь по 5 мг через 4 – 6 часов или по 2,5 мг через 2 – 3 часа
доза снижается постепенно 8 – 10 дней
лечение можно проводить длительно до 2-х месяцев.
Клинические рекомендации МЗ РФ (2005)
(Российское общество акушеров – гинекологов
и Ассоциация медицинских обществ по качеству РФ)
Слайд 55Ведение начавшихся преждевременных родов
зависит от выраженности клинической картины этого
осложнения,
целости околоплодных вод,
срока беременности.
Слайд 56Ведение ПР при целом плодном пузыре:
Срок беременности 22 - 27
недели (масса плода 500 — 1000 г):
Попытаться снять родовую
деятельность назначением β-адреномиметиков при отсутствии противопоказаний к вынашиванию беременности.
При наличии ИЦН – наложить шов на шейку. Проводить курсами метаболическую терапию. По возможности выявить причину невынашивания и провести коррекцию.
Слайд 57Ведение ПР при целом плодном пузыре:
Срок беременности 28 — 33
недели (масса плода 1000—1800 г):
назначение β-адреномиметиков,
профилактика РДС плода
Исход для плода более благоприятен, чем в предыдущей группе.
Слайд 58Ведение ПР при целом плодном пузыре:
Срок беременности 34 — 37
недель (масса плода 1900 — 2500 г и более):
в связи с тем, что легкие плода практически зрелые, пролонгирования беременности не требуется.
Слайд 59Ведение ПР при дородовом излитии околоплодных вод:
Тактика зависит от наличия
инфицирования и срока беременности.
Выжидательная тактика является предпочтительней, так как при
удлинении времени безводного промежутка отмечается ускоренное созревание сурфактанта легких плода и, соответственно, снижение частоты болезни гиалиновых мембран у новорожденного.