Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Общее учение об опухолях. Морфологические особенности опухолей из тканей,
Содержание
- 1. Общее учение об опухолях. Морфологические особенности опухолей из тканей,
- 2. ОпухолиОпухоль - это новообразовавшаяся гетерогенная ткань, в
- 3. Сформированная опухоль отличается особенностями своего роста, обменом
- 4. Опухоль может возникать из любой ткани, которая
- 5. Наиболее важными являются следующие теории опухолевого роста: физико-химическая тория (теория канцерогенов), вирусогенетическая теория,дисонтогенетическая ,полиэтиологическая теория.
- 6. В соответствии с физико-химической теорией основная роль
- 7. К физическим канцерогенам относят: солнечную, космическую, ионизирующую
- 8. Канцерогенный эффект обозначенных факторов может потенцироваться так
- 9. ДНК-вирусы дают злокачественную трансформацию клеток в 1:107
- 10. Полиэтиологическая теория объединяет все остальные существующие факторы,
- 11. Стадии опухолиРазличают следующие стадии:Стадия инициации предусматривает изменения в геноме соматической клетки под влиянием патогенных (канцерогенных) агентов.
- 12. Промежуточная стадия - активация протоонкогенов (нормальные гены
- 13. Механизмы активации протоонкогена:Инсерционный механизм - появление вирусных
- 14. МорфогенезМорфогенез - это процесс становления и развития
- 15. 1. Появление опухолей без каких-либо предшествующих изменений
- 16. 2. Появление опухоли происходит не случайно, а
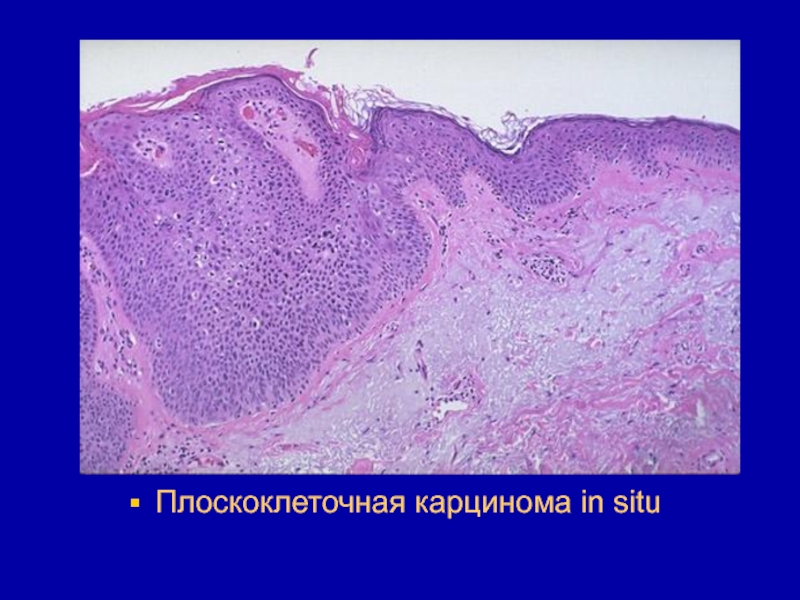
- 17. Плоскоклеточная карцинома in situ
- 18. c) Стадия инвазивного роста - стадия сформированной злокачественной опухоли;
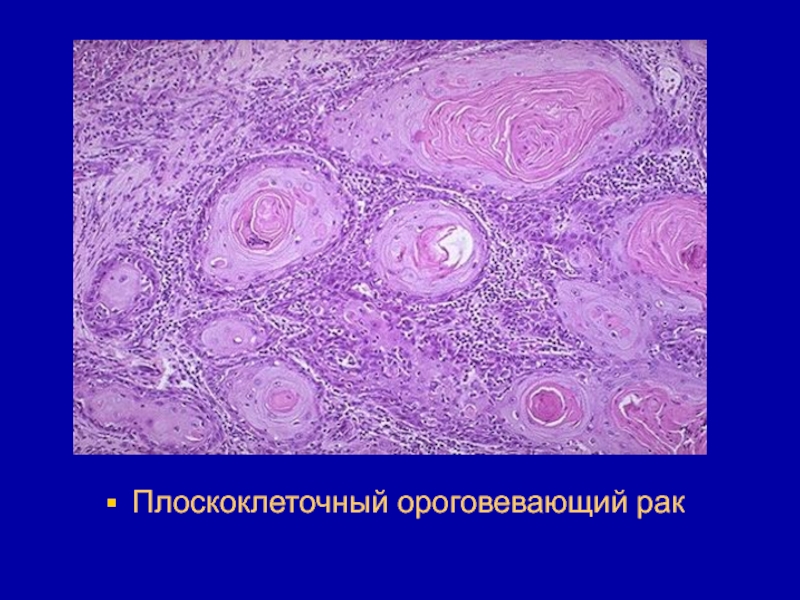
- 19. Плоскоклеточный ороговевающий рак
- 20. d) Метастазирование.Некоторые из опухолей могут проходить стадию доброкачественной опухоли (рак желудка, толстой кишки).
- 21. Селезёнка с метастазами меланомы
- 22. Характеристика отдельных признаковВнешний вид опухоли разнообразен. Чаще
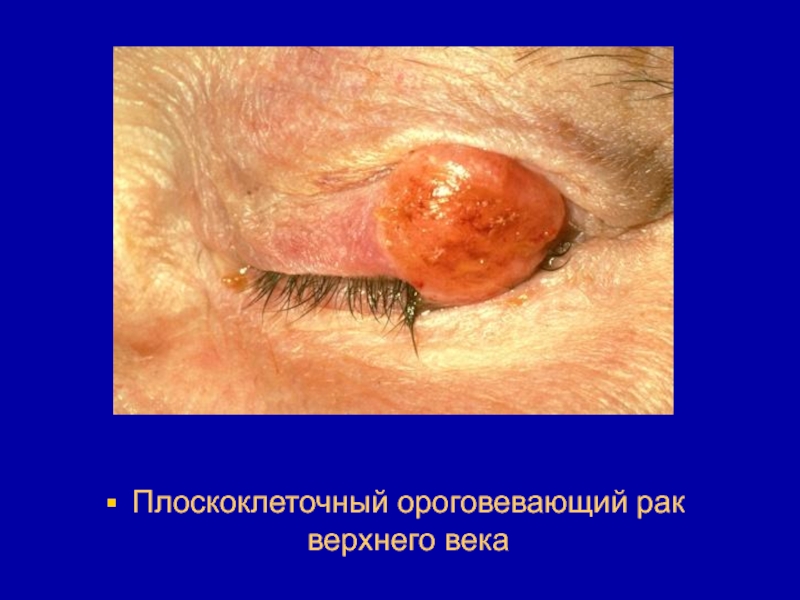
- 23. Плоскоклеточный ороговевающий рак верхнего века
- 24. Цистаденома яичника
- 25. Врождённая назофарингеальная тератома
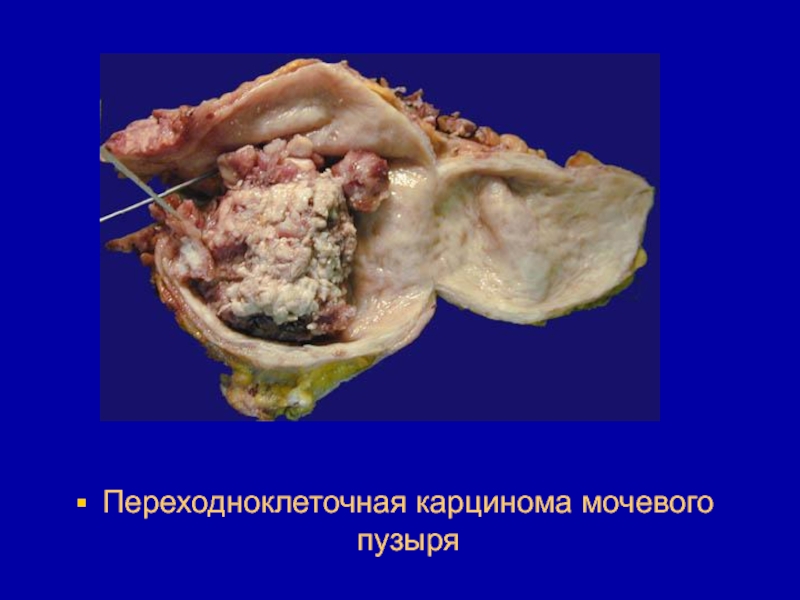
- 26. Переходноклеточная карцинома мочевого пузыря
- 27. Размер опухоли зависит от её "возраста", хотя
- 28. Консистенция опухоли также бывает разной: то более
- 29. Кроме того, на её рост влияет иммунная
- 30. Они растут быстро, разрушая материнскую ткань; в
- 31. Строение опухолейСтроение опухолей разнообразно в зависимости от
- 32. Они не изолированы друг от друга, а
- 33. В другом случае в некоторых опухолях строма
- 34. Опухолевые клетки влияют на образование стромы -
- 35. Рост опухоли Рост опухоли характеризуется значительной разнообразностью.
- 36. В отдельных случаях происходит неопластическая трансформация в
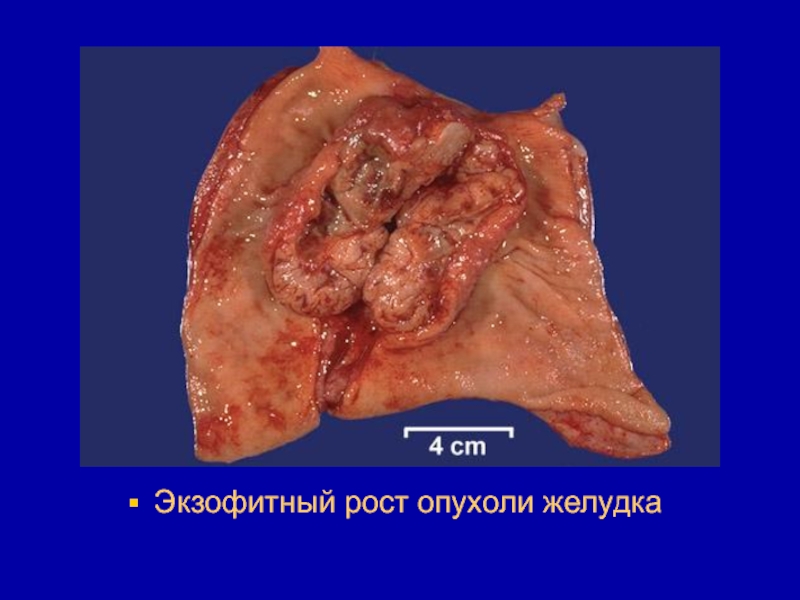
- 37. Экзофитный рост опухоли желудка
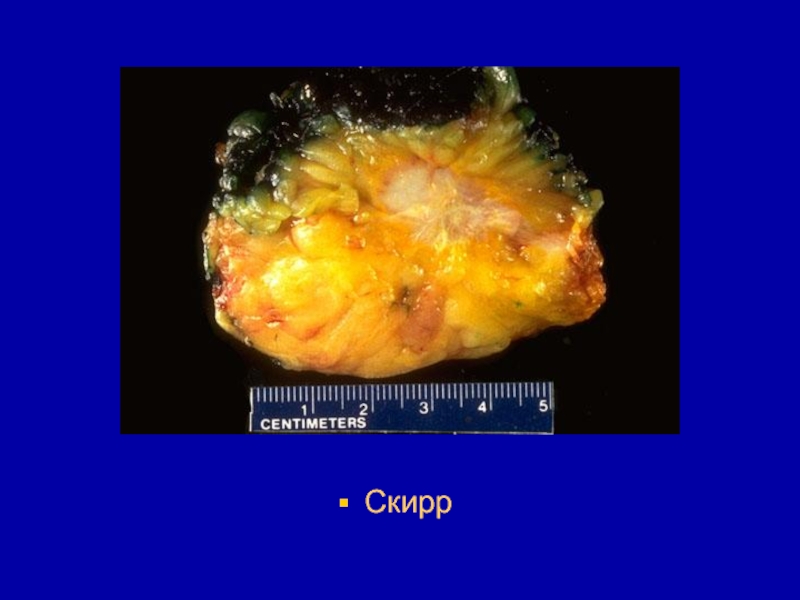
- 38. Скирр
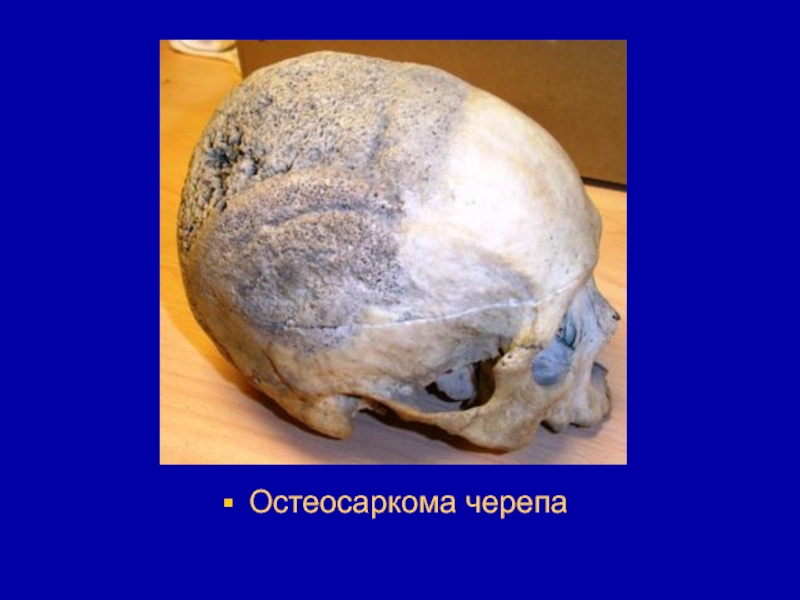
- 39. Остеосаркома черепа
- 40. При экспансивном росте (характерный для доброкачественных опухолей)
- 41. Лейомиома матки
- 42. Инвазивный (инфильтративный) рост, наоборот характерен для злокачественных опухолей. Он характеризуется разрушением окружающих тканей (гистолиз).
- 43. Вместе с тем, инвазивный рост не всегда
- 44. Скорость роста опухоли зависит от её вида.
- 45. Поэтому можно сказать, что наиболее быстро растут
- 46. При экзофитном росте опухоль растет наружу или
- 47. При возникновении опухоли из одного зародыша говорят
- 48. Такие опухоли практически всегда носят системный характер,
- 49. Одной из важных признаков опухолей является их
- 50. По мере роста опухоль становится всё более
- 51. Атипизм (катаплазия клеток) Рост опухоли характеризуется значительной
- 52. Атипизм является едва ли не самым важным
- 53. Морфологический атипизм опухоли может быть тканевым и
- 54. Клеточный атипизм на светооптическом уровне характеризуется полиморфизмом
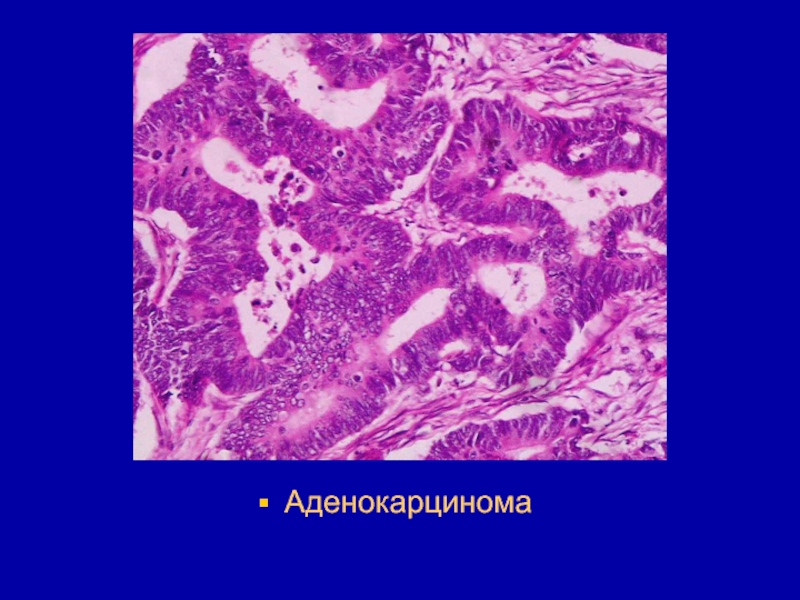
- 55. Аденокарцинома
- 56. Клеточный атипизм иногда бывает настолько выраженным, что
- 57. На ультраструктурном уровне морфологический атипизм характеризуется изменениями
- 58. В ядрах находятся разнообразные включения (пузырьки, бухтообразные
- 59. Биохимически анаплазия (атипизм) проявляется рядом особенностей обмена
- 60. Гистохимический атипизм отражает как морфологические, так и
- 61. Антигенный атипизм характеризуется антигенной разнообразностью антигенного состава
- 62. Функциональные нарушения в опухолевых клетках зависят от
- 63. Метастазирование опухолейЛюбая опухоль вначале образует, так называемый,
- 64. Злокачественные опухоли, напротив, благодаря инвазивному росту проникают
- 65. Процесс метастазирования носит каскадный характер и проявляется
- 66. Все опухоли можно классифицировать по двум наиболее распространенным принципам: клинико-анатомическим и гистогенетическим.
- 67. Классификация опухолейПо клинико-анатомическому принципу различают зрелые, гомологичные
- 68. Доброкачественные опухоли состоят из более дифференцированной ткани
- 69. Как правило, в этих опухолях редко наблюдается
- 70. На основании гистогенетического принципа различают опухоли
- 71. 6. Опухоли системы крови7. Тератомы Таким
- 72. В последние годы выделяются отдельные тенденции относительно
- 73. Выявлены половые отличия частоты заболеваемости определёнными формами
- 74. Неэпителиальные опухолиК неэпителиальным опухолям относятся новообразования мезенхимального
- 75. В конце 40-х годов этого столетия по
- 76. На сегодняшний день эта группа опухолей мягких
- 77. С чем была связана необходимость выделения такой
- 78. Принятие и использование специалистами разных стран единой
- 79. Особенной численностью различных гистологических вариантов структур отличается
- 80. ОПУХОЛИ МЯГКИХ ТКАНЕЙКлассификации опухолей мягких тканей отличаются
- 81. 1. Опухоли фиброзной ткани:1. 1. Зрелые, доброкачественные:фиброма;десмоид.1. 2. Незрелые, злокачественные:фибросаркома.
- 82. 2. Опухоли из жировой ткани: 2. 1. Зрелые, доброкачественные:липома;гибернома.2. 2 Незрелые, злокачественные:липосаркома;злокачественная гибернома.
- 83. 3. Опухоли мышечной ткани (из гладкой и
- 84. 3. 4. Незрелые, злокачественные из поперечно-полосатых мышц:рабдомисаркома.
- 85. 4 Опухоли кровеносных и лимфатических сосудов:4. 1
- 86. 5. Опухоли синовиальних тканей: 5.1. Зрелые, доброкачественные:доброкачественная синовиома. 5. 2 Незрелые, злокачественные злокачественная синовиома.
- 87. 6 Опухоли мезотелиальной ткани: 6.1. Зрелые, доброкачественные:доброкачественная мезотелиома. 6.2. Незрелые, злокачественные:злокачественная мезотелиома.
- 88. Кроме опухолей мягких тканей, к неэпителиальным опухолям
- 89. ЗРЕЛЫЕ, ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ СОБСТВЕННО СОЕДИНИТЕЛЬНОЙ ТКАНИФиброма -
- 90. Локализуется чаще между эпидермисом и костью в
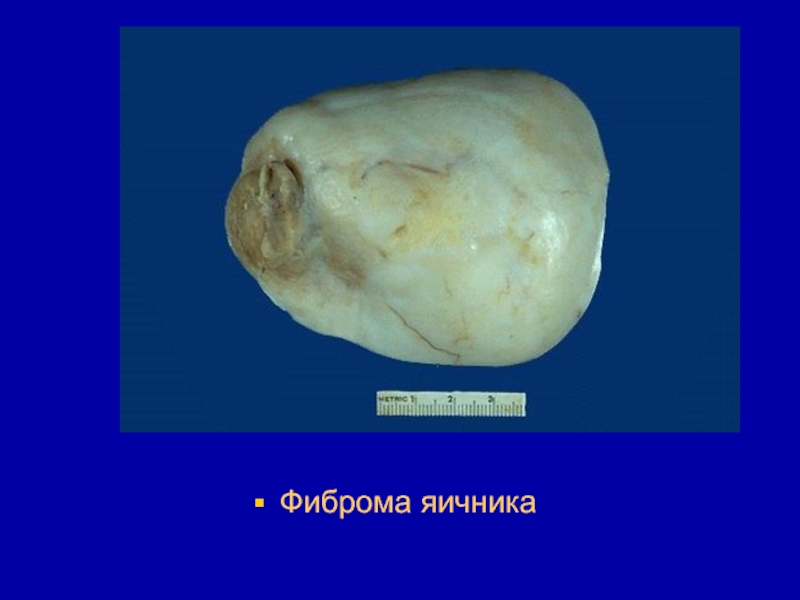
- 91. Фиброма яичника
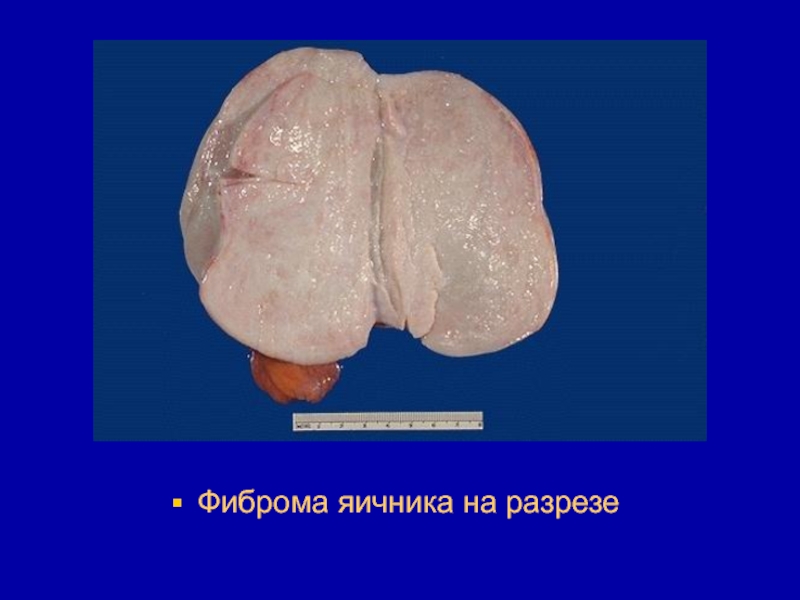
- 92. Фиброма яичника на разрезе
- 93. Микроскопически фиброма представлена пучками соединительнотканных волокон, которые
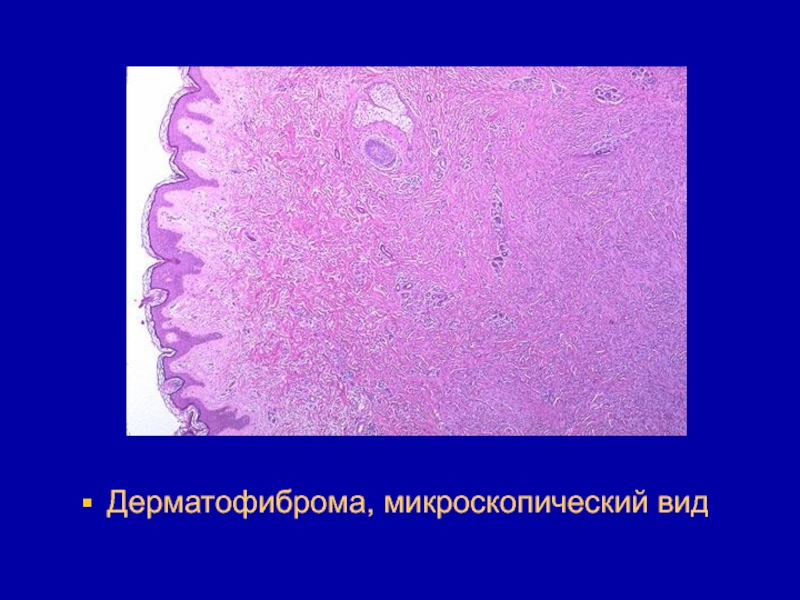
- 94. Дерматофиброма, микроскопический вид
- 95. В зависимости от преобладания клеточного или волокнистого
- 96. Клинически фиброма растёт медленно, не имеет общего
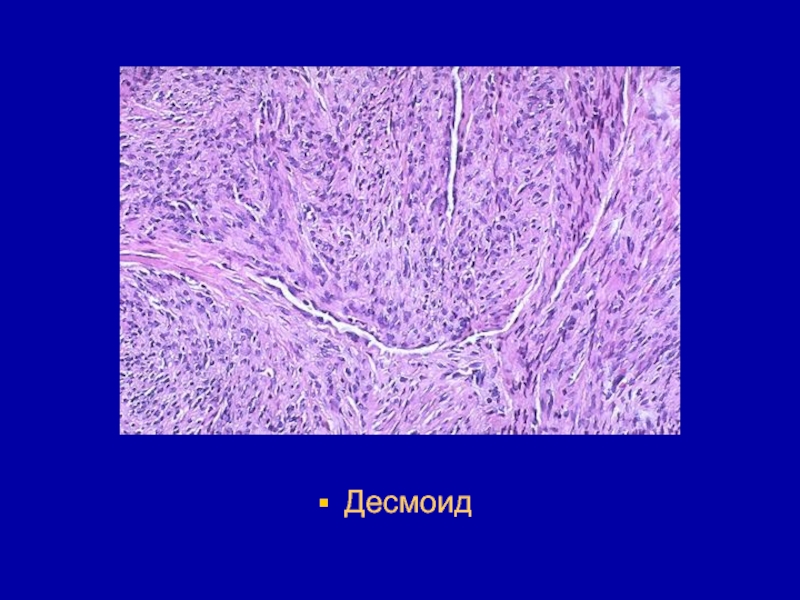
- 97. Десмоид (десмоидная фиброма) - соединительное новообразование которое
- 98. - абдоминальный десмоид ( при локализации в
- 99. Отличается быстрым агрессивным инфильтративным ростом, несмотря на отсутствие большого количества митозов. Часто рецидивирует, нередко малигнизируется.
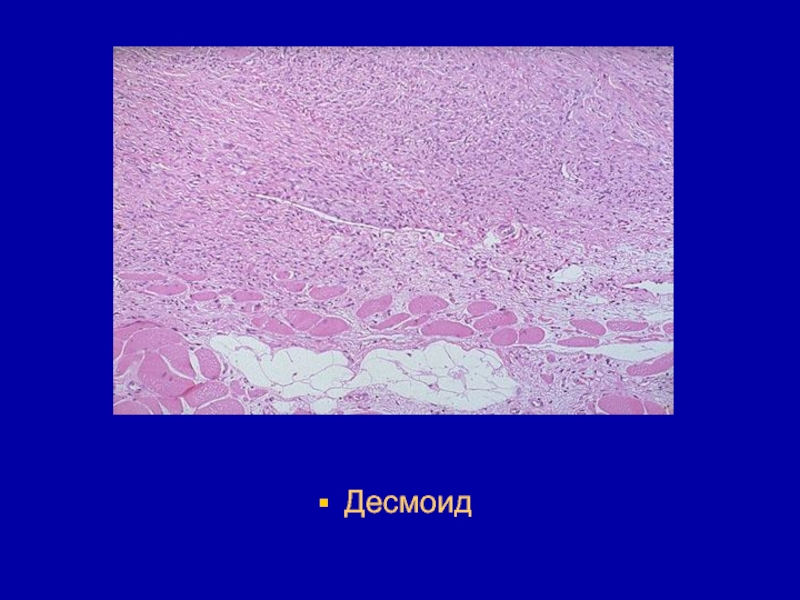
- 100. Десмоид
- 101. Десмоид
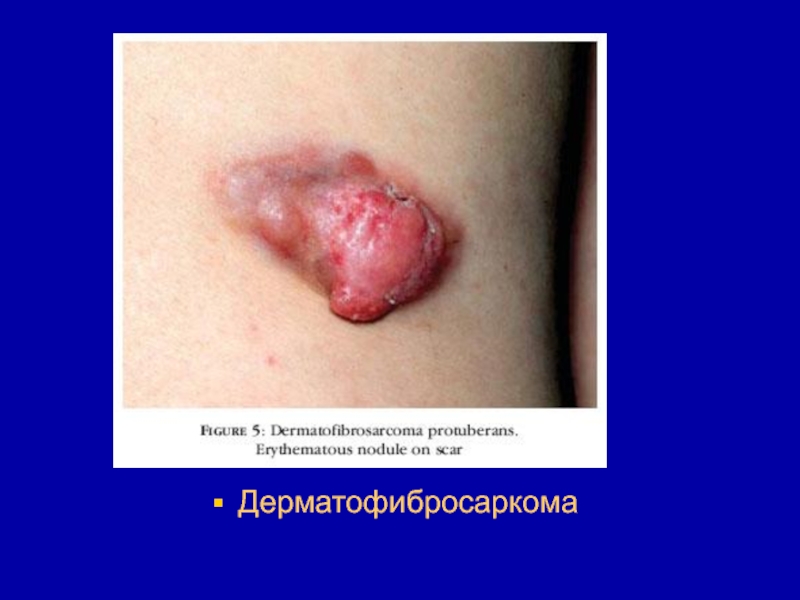
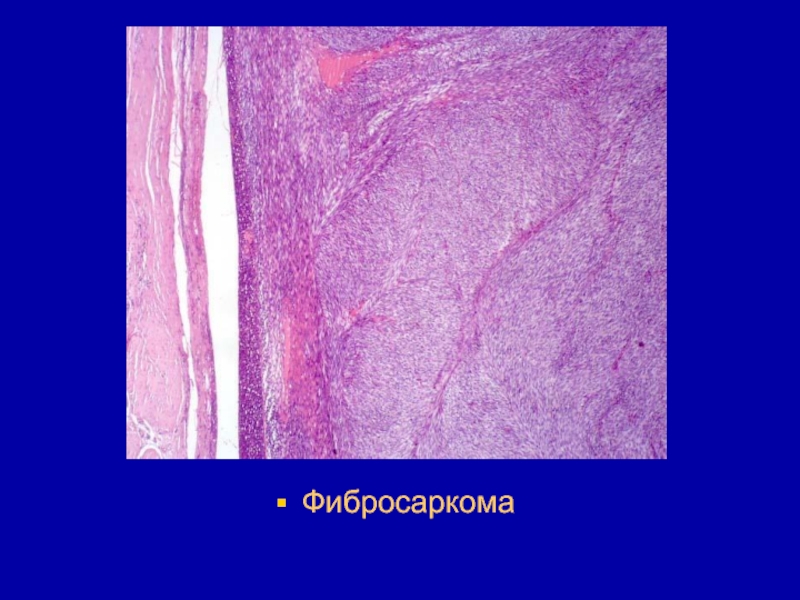
- 102. Злокачественные опухоли собственно соединительной тканиФибросаркома - незрелая
- 103. После того, как по предложению Стаута фибросаркомами
- 104. Макроскопически фибросаркома может расти в виде узла
- 105. Дерматофибросаркома
- 106. Фибросаркома
- 107. Дифференцированные фибросаркомы характеризуются выраженным полиморфизмом и гиперхромией
- 108. Метастазируют фибросаркомы в большинстве случаев гематогенным путем
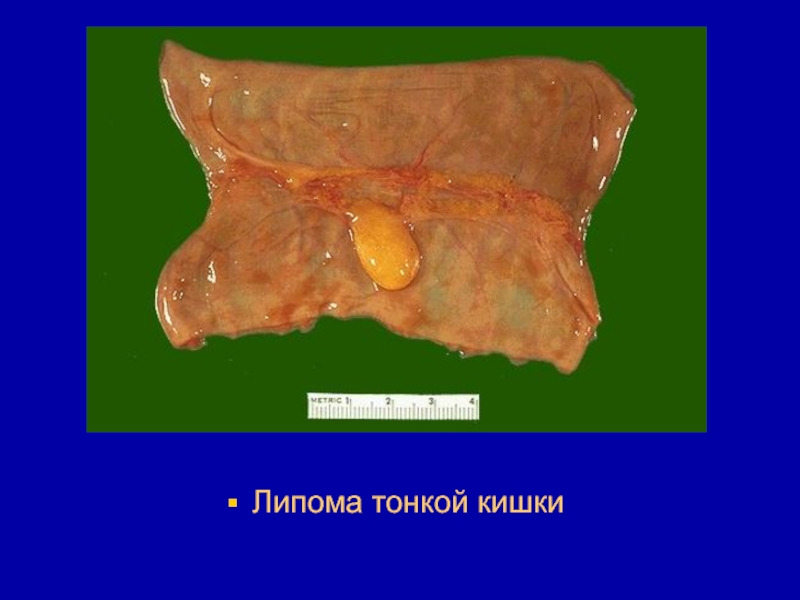
- 109. Зрелые, доброкачественные опухоли из жировой тканиЛипома -
- 110. Макроскопически липома чаще имеет вид узла частичной
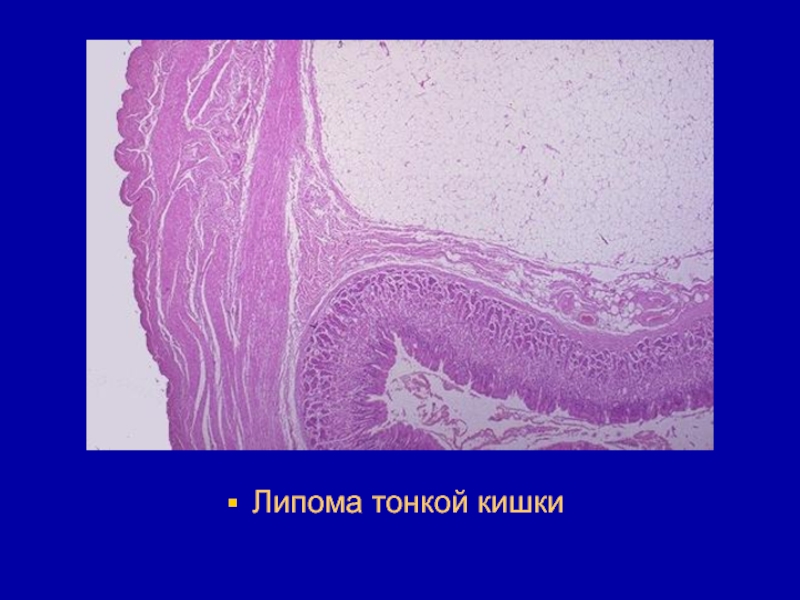
- 111. Липома тонкой кишки
- 112. Липома тонкой кишки
- 113. Липома тонкой кишки
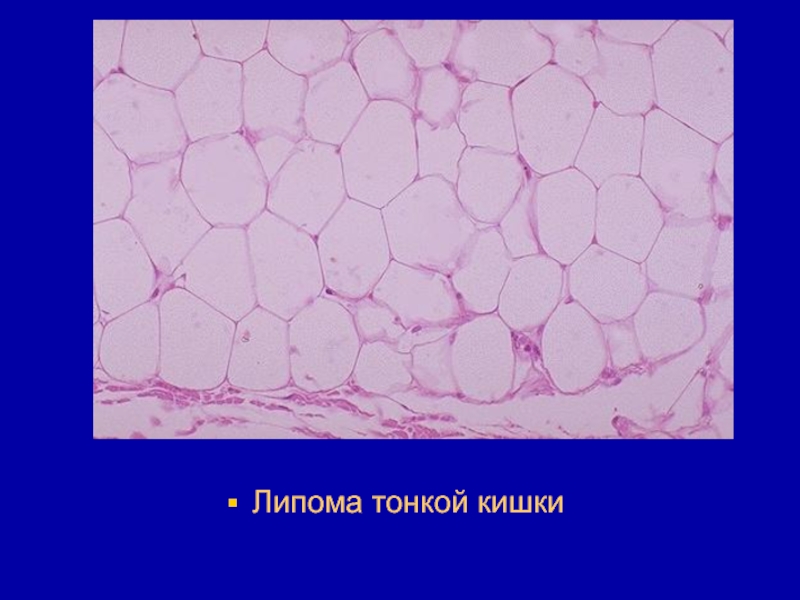
- 114. Микроскопически опухоль в основном построена, как обычная
- 115. Клинически в большинстве случаев липома отличается доброкачественным
- 116. Гибернома - зрелая доброкачественная опухоль из бурого
- 117. Гибернома локализуется чаще всего на шее, спине,
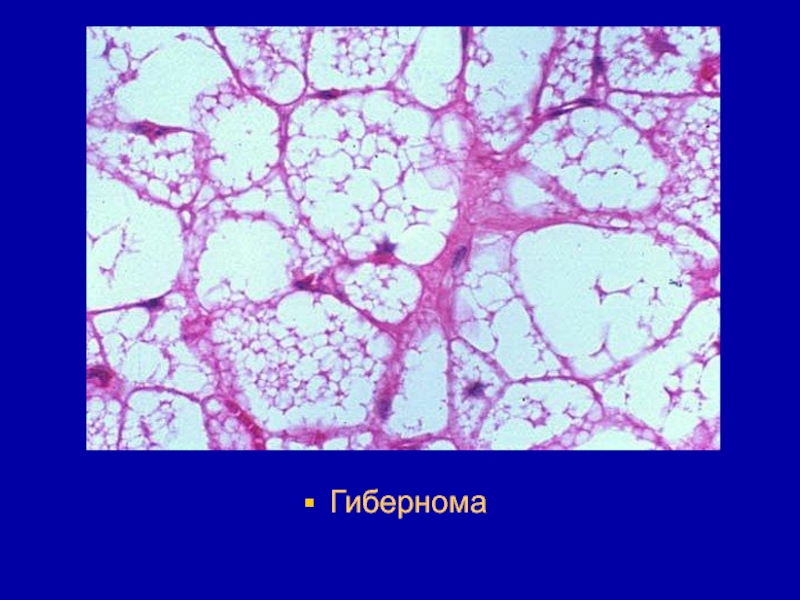
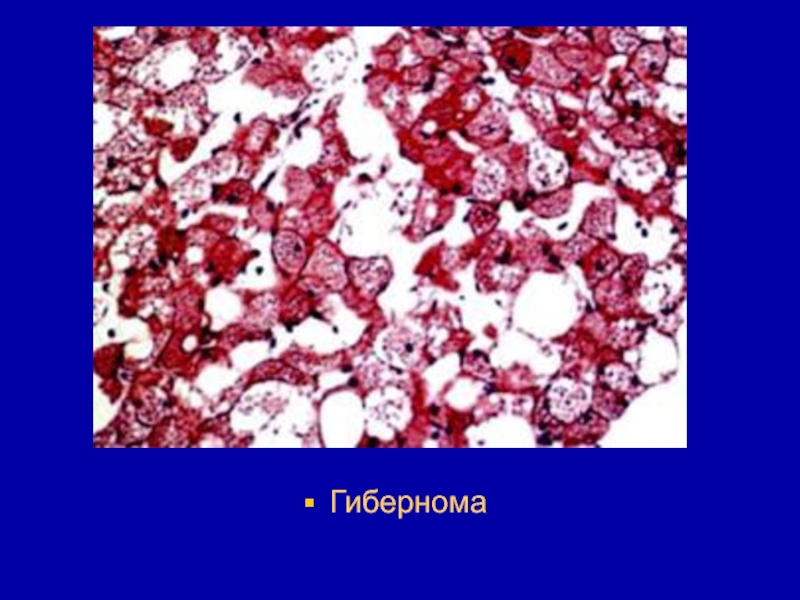
- 118. Микроскопически состоит из полигональных и круглых клеток,
- 119. Гибернома
- 120. Гибернома
- 121. Гибернома не рецидивирует и не метастазирует.
- 122. Незрелые, злокачественные опухоли из жировой тканиЛипосаркома -
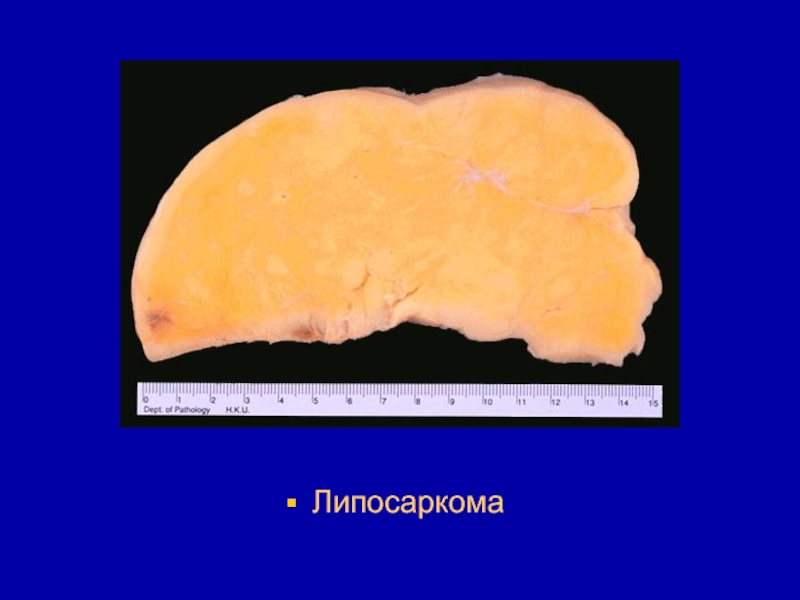
- 123. Макроскопически липосаркома имеет форму узла или конгломерата
- 124. Липосаркома
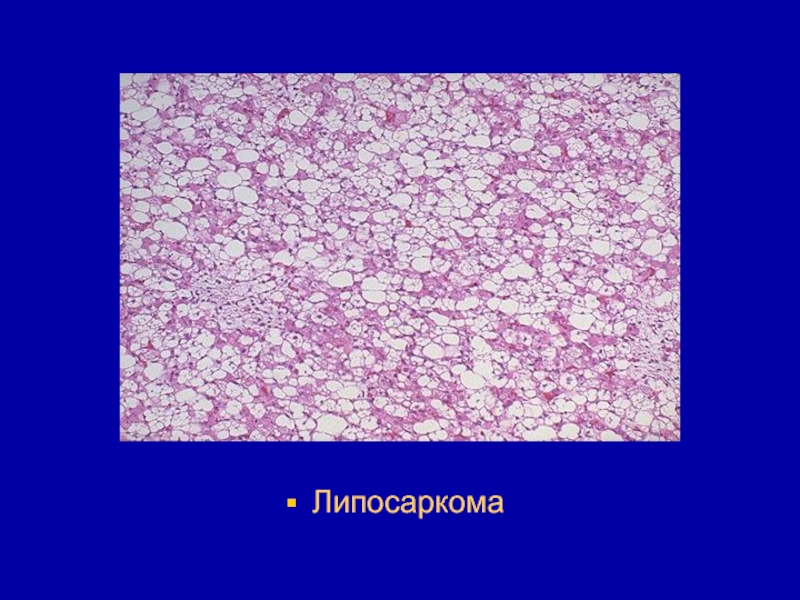
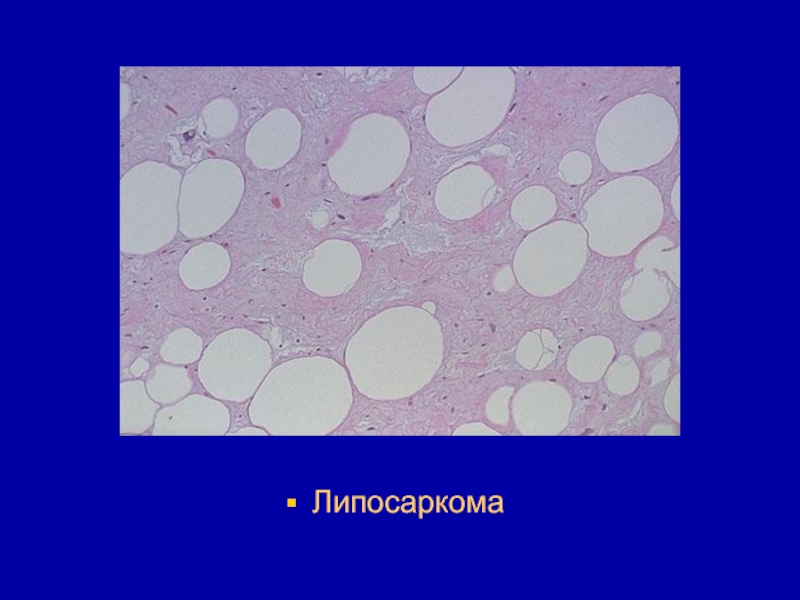
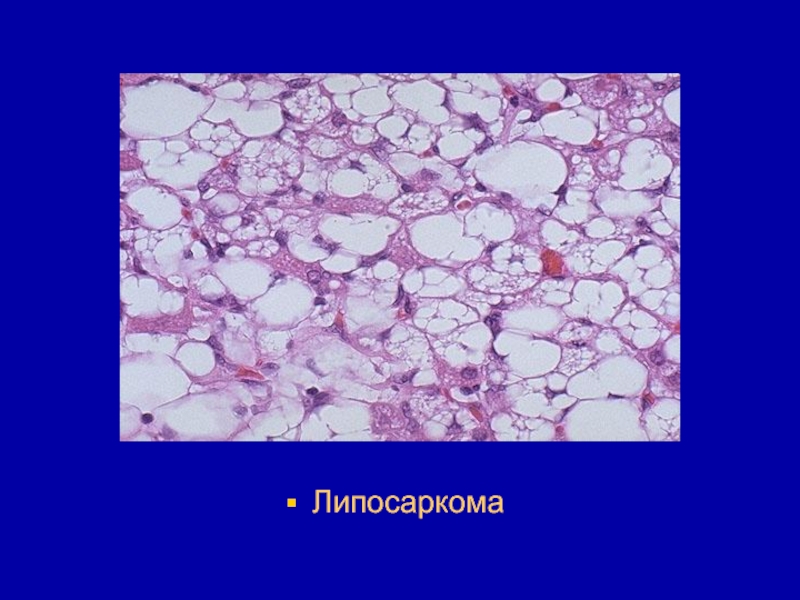
- 125. Липосаркома
- 126. Липосаркома
- 127. Липосаркома
- 128. На основании доминирования других клеточных форм, которые составляют опухоль, различают:высоко-дифференцированную липосаркому;полиморфную (низкодифференцированную липосаркому).
- 129. Последняя отличается наиболее злокачественным протеканием. Поскольку липосаркомы
- 130. Некоторые из них, например, круглоклеточная липосаркома, не
- 131. Злокачественная гибернома - незрелая, злокачественная опухоль из
- 132. Микроскопически характерный резко выраженный полиморфизм мультилокулярных клеток,
- 133. Опухоли мышечной ткани (из гладкой и поперечно-полосатой)Лейомиома
- 134. Макроскопически опухоль представляет собой четко отделенный узел
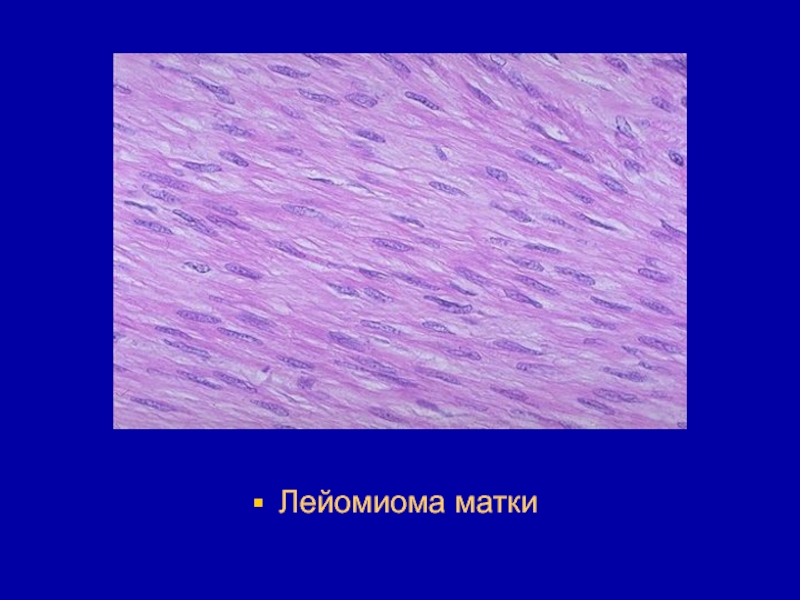
- 135. Лейомиома матки
- 136. Микроскопически лейомиома образована из опухолевых клеток веретенообразной
- 137. Чем больше в опухоли соединительной ткани, тем
- 138. Лейомиома матки
- 139. Лейомиома матки
- 140. В зависимости от локализации в матке различают лейомиомы:субмукозные;интрамуральные (в толще мышечной стенки);субсерозный.
- 141. Интрамурально расположенные фибромиомы практически протекают бессимптомно, при
- 142. В постклимактерический период описано обратное развитие опухолевых
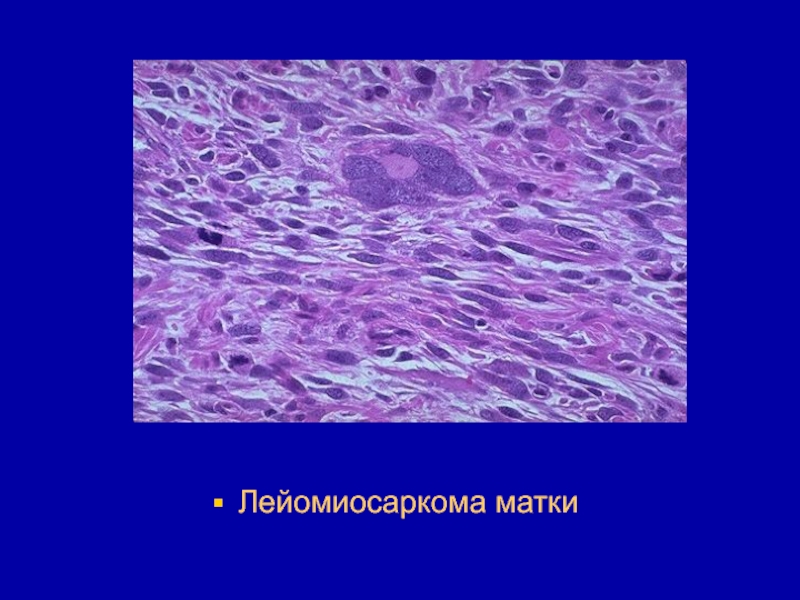
- 143. Лейомиосаркома (злокачественная лейомиома) - незрелая злокачественная опухоль
- 144. Макроскопически чаще имеет форму узла, который может
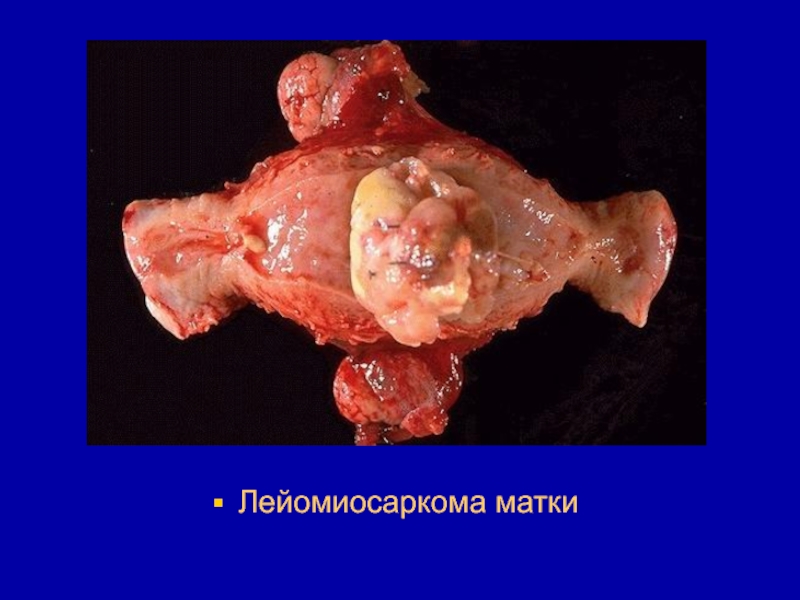
- 145. Лейомиосаркома матки
- 146. Микроскопически есть два варианта лейомиосарком - высоко- и низкодифференцированные. Высокодифференцированные очень тяжело отличить микроскопически от лейомиом
- 147. Самым важным дифференциальным признаком является наличие множества
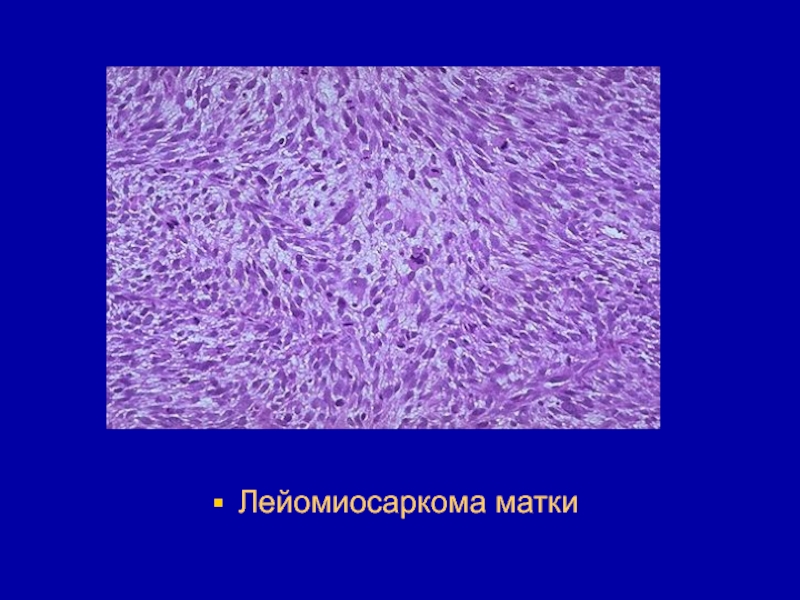
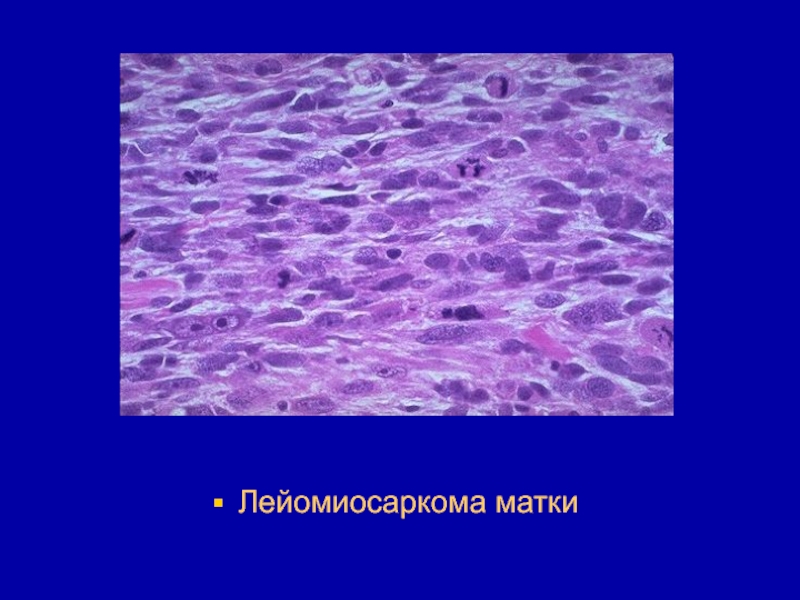
- 148. Лейомиосаркома матки
- 149. Лейомиосаркома матки
- 150. Лейомиосаркома матки
- 151. Лейомиосаркомы рано и широко метастазируют большей частью
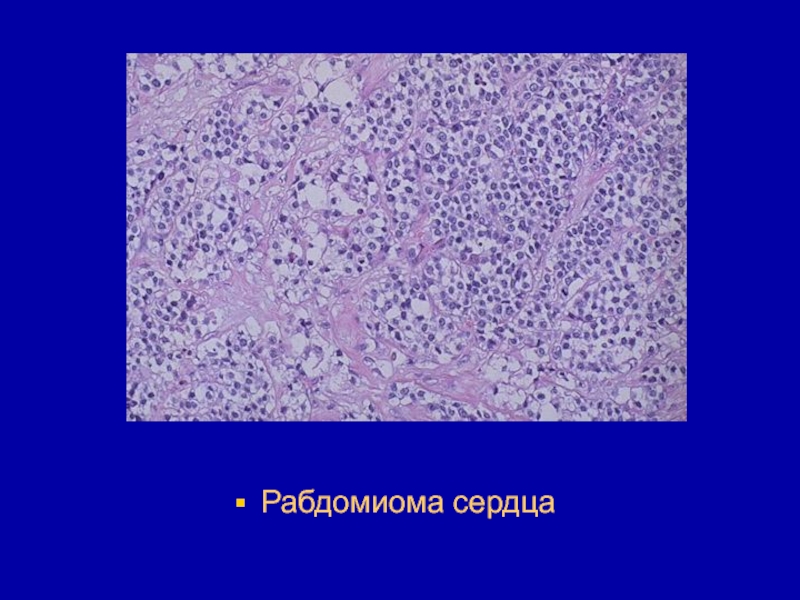
- 152. Рабдомиома - зрелая, доброкачественная опухоль из поперечно-полосатых
- 153. Рабдомиома сердца
- 154. Микроскопически клетки опухоли копируют разной степени дифференцирования
- 155. Рабдомиома сердца
- 156. Клинически протекают доброкачественно, за исключением рабдомиом сердца и языка, которые являются причиной смерти больных.
- 157. Рабдомиосаркома - незрелая, злокачественная опухоль из поперечно-полосатых
- 158. Локализуется в толще мышц нижних, реже -
- 159. Рабдомиосаркома
- 160. Микроскопически характерный полиморфизм, обусловленный тем, что опухолевые
- 161. Для постановки диагноза используют методики, которые позволяют
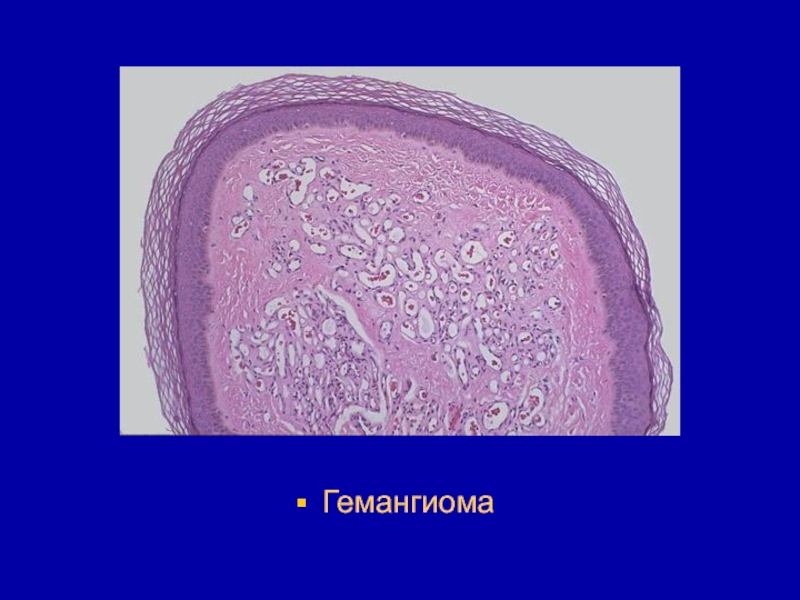
- 162. Опухоли кровеносных и лимфатических сосудовГемангиома - зрелая,
- 163. В зависимости от того, какие сосуды копируют
- 164. Капиллярная гемангиома - это истинное новообразование с
- 165. Макроскопически представлена красным или синюшным узлом с
- 166. Капилляры могут формировать нечетко отделенные дольки, которые создают вид инфильтрирующего роста.
- 167. Гемангиома
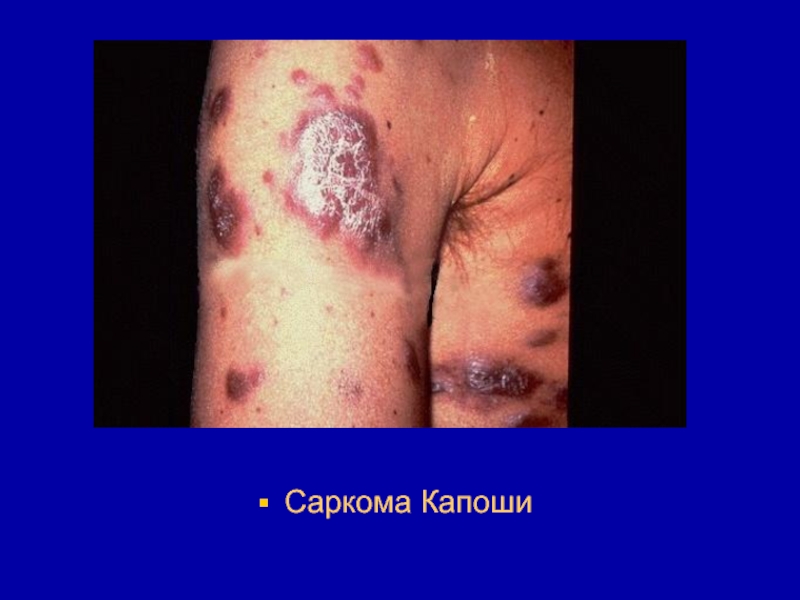
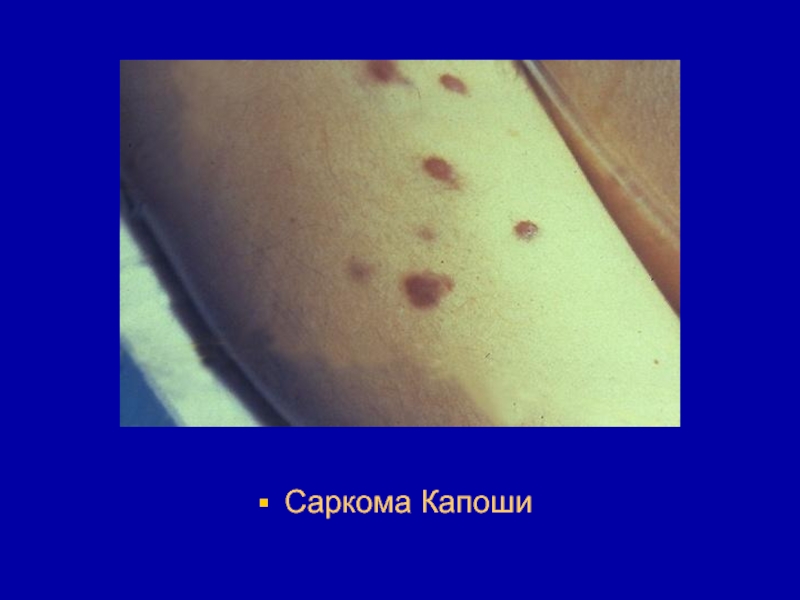
- 168. Саркома Капоши (ангиосаркома Капоши) представляет собой множественные
- 169. Обычно опухоль имеет пурпурную окраску, но цвет
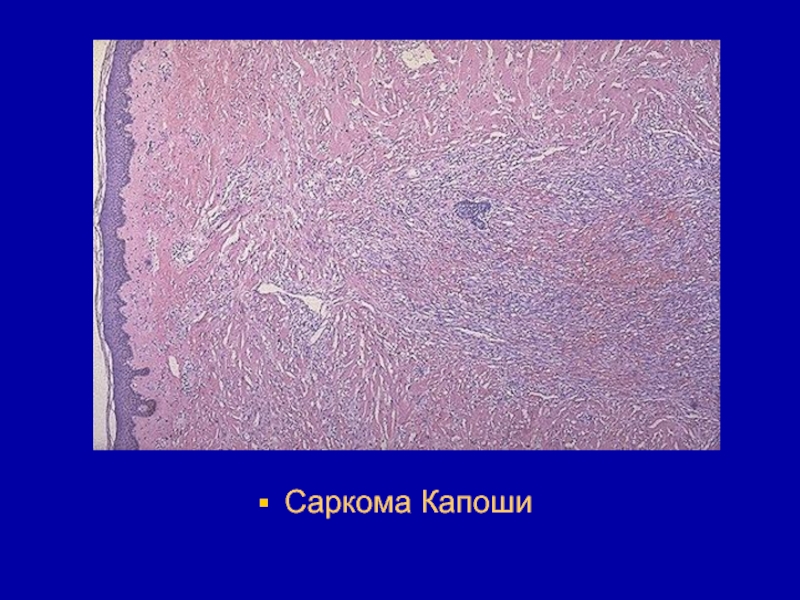
- 170. Гистологическая структура опухоли характеризуется множеством хаотично расположенных
- 171. Саркома Капоши
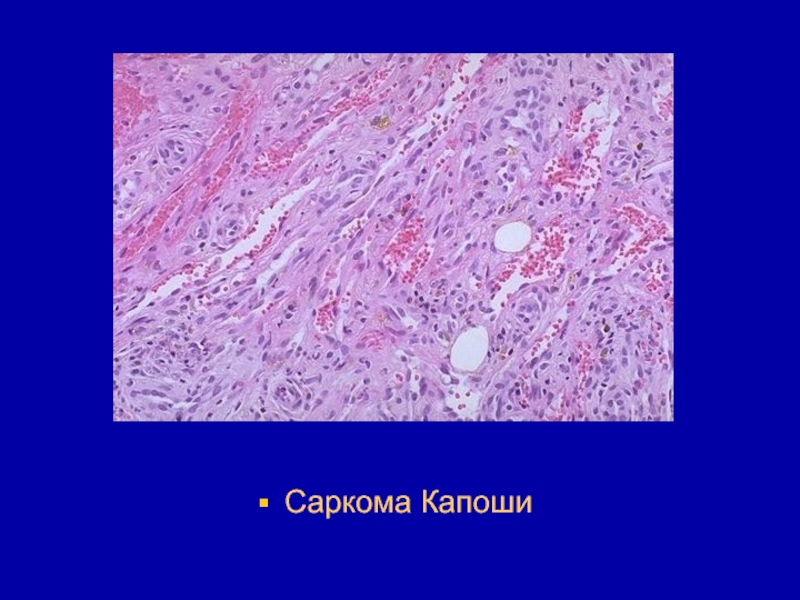
- 172. Саркома Капоши
- 173. Саркома Капоши
- 174. Саркома Капоши
- 175. Кавернозная гемангиома - новообразование, которые состоит из
- 176. Макроскопически имеет вид четко отделенного от окружающих
- 177. Гемангиома печени
- 178. Артериальная ангиома - представляет собой конгломерат развитых
- 179. Гломусангиома (опухоль Барре - Массона) - зрелая
- 180. Чаще всего встречается в виде одиночных узлов
- 181. Микроскопически состоит из щелеподобных сосудов синусоидного типа,
- 182. В 1936 году Маргарет Мюррей ( ученица
- 183. Встречается в любом возрасте, часто у детей.
- 184. Поэтому Стоут и другие авторы предлагают рассматривать
- 185. Чаще встречается кистозный и кавернозный варианты структуры
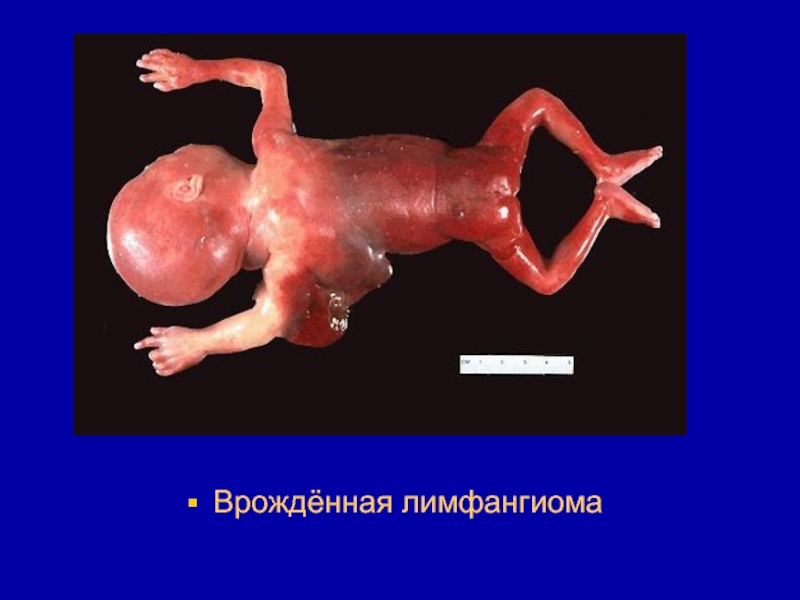
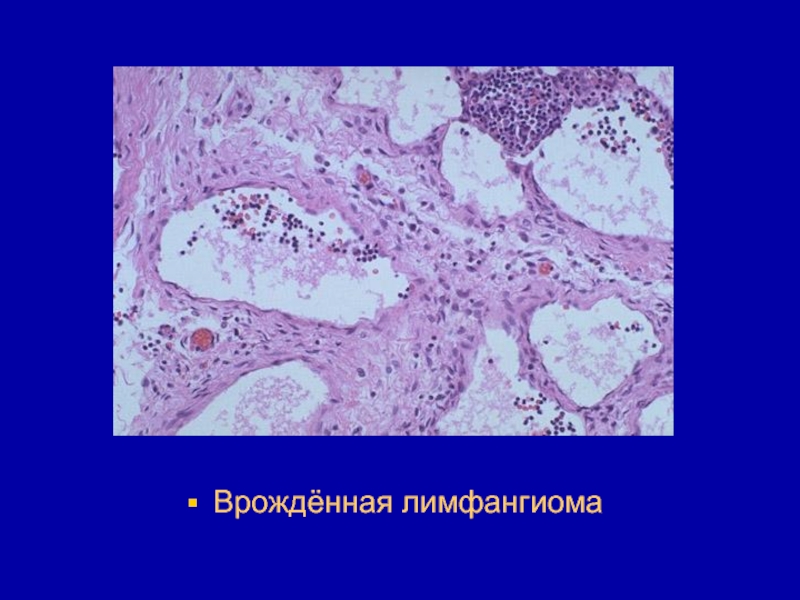
- 186. Врождённая лимфангиома
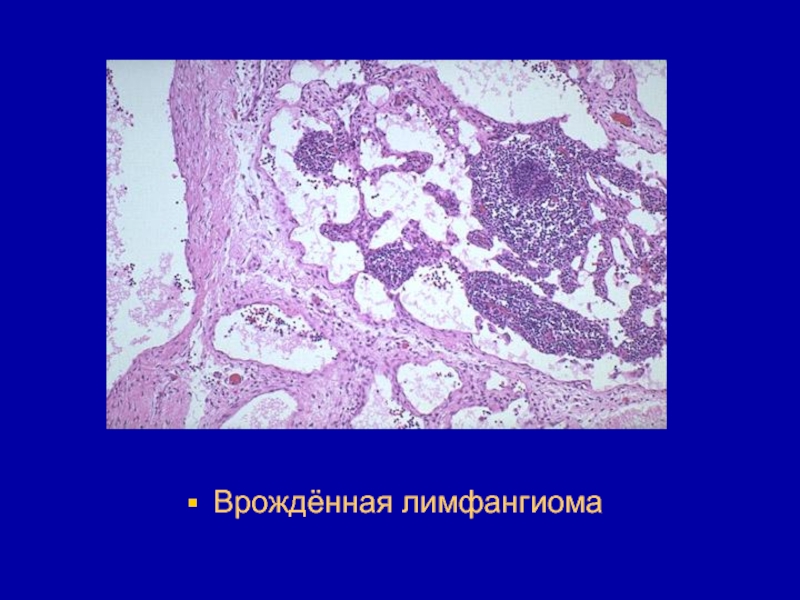
- 187. Врождённая лимфангиома
- 188. Врождённая лимфангиома
- 189. Макроскопически предсталяет собой узел до 10 см
- 190. Метастазирует гемангиоэндотелиома широко, чаще гематогенным путем в
- 191. Опухоли синовиальной тканиСиновиомы встречаются чаще всего в
- 192. Микроскопически опухоль полиморфна, в ней встречаются щели
- 193. Поскольку морфологические и биологические черты синовиом часто
- 194. Опухоли мезотелиальной тканиМезотелиома - зрелая, доброкачественная опухоль,
- 195. Макроскопически представляет собой четко отделённый узел, который
- 196. Макроскопически опухоль имеет форму инфильтрата толщиной 2-
- 197. Гистологическая классификация как зрелой, так и незрелой
- 198. Доброкачественная папиллярная мезотелиома
- 199. Костнообразующие и хрящеобразующие опухолиХондрома - зрелая доброкачественная
- 200. Макроскопически хондрома представляет собой узел дольчатого строения,
- 201. Хрящевые клетки нерезко отличаются по величине, с
- 202. Остеома - зрелая, доброкачественная костная опухоль. Преобладающая
- 203. Макроскопически имеет вид узла, по консистенции более
- 204. Микроскопически остеомы делят на компактные и губчатые.
- 205. Объединение множественных остеом, которые локализуются в нижней
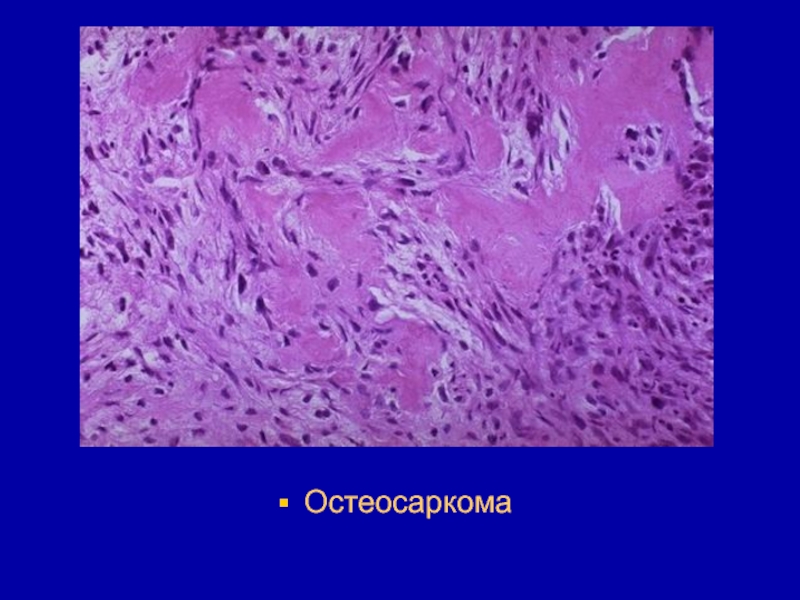
- 206. Остеосаркома - это сборное понятие, которое включает
- 207. Возраст больных колеблется от 6 до 60
- 208. Остеосаркома бедренной кости
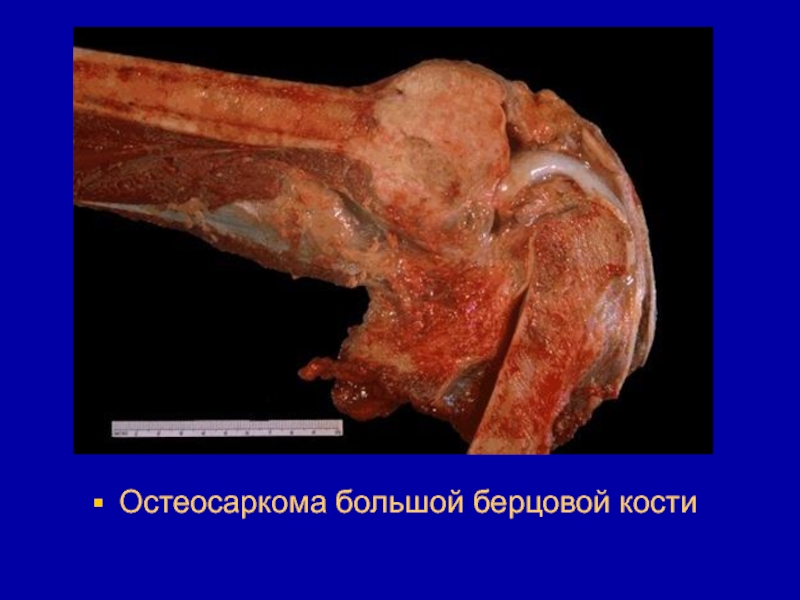
- 209. Остеосаркома большой берцовой кости
- 210. Микроскопически основной тканевой компонент опухоли представлен костевыми
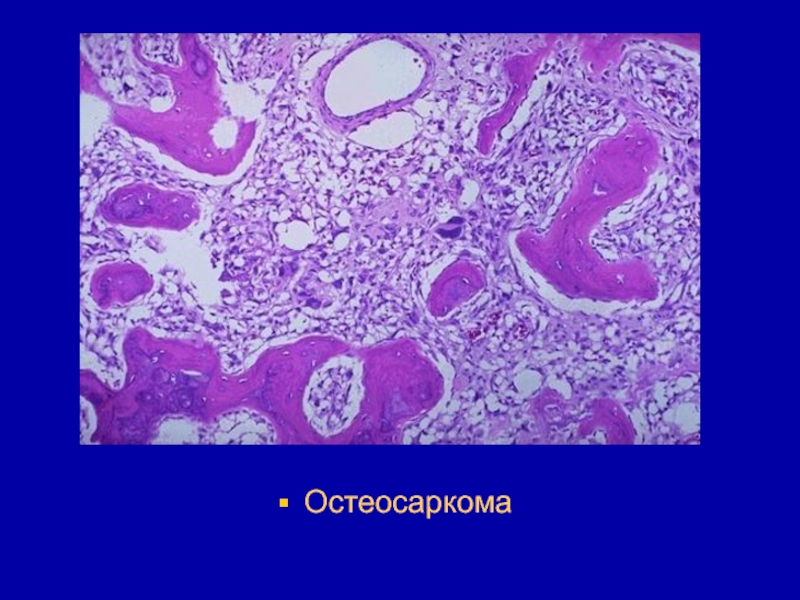
- 211. Остеосаркома
- 212. Остеосаркома
- 213. Скачать презентанцию
ОпухолиОпухоль - это новообразовавшаяся гетерогенная ткань, в основе формирования которой лежит бесконечное размножение клеток, обусловленное изменениями в их генетическом аппарате.
Слайды и текст этой презентации
Слайд 1Общее учение об опухолях. Морфологические особенности опухолей из тканей, производных
мезенхимы
Слайд 2Опухоли
Опухоль - это новообразовавшаяся гетерогенная ткань, в основе формирования которой
лежит бесконечное размножение клеток, обусловленное изменениями в их генетическом аппарате.
Слайд 3Сформированная опухоль отличается особенностями своего роста, обменом веществ, взаимоотношениями с
другими тканями, т.е характеризуется определённой автономностью по отношению к целостному
организму, которую можно рассматривать и как определенную самостоятельность в дальнейшем её развитии.Слайд 4Опухоль может возникать из любой ткани, которая способна к процессам
пролиферации, но из высокоспециализированных, зрелых клеток она не возникает. Уровень
заболеваемости и смертности от опухолей различен, что объясняют состоянием экологии, этническими обычаями, наследственностью.Слайд 5Наиболее важными являются следующие теории опухолевого роста:
физико-химическая тория (теория
канцерогенов),
вирусогенетическая теория,
дисонтогенетическая ,
полиэтиологическая теория.
Слайд 6В соответствии с физико-химической теорией основная роль принадлежит действию физических
и химических канцерогенов, то есть веществ, способных вызвать опухоль.
Слайд 7К физическим канцерогенам относят:
солнечную, космическую, ионизирующую радиацию,
радиоактивные вещества.
Физические канцерогены реализуют своё действие через повреждение генома клетки.
Слайд 8Канцерогенный эффект обозначенных факторов может потенцироваться так же действием других
канцерогенных агентов - химических (табакокурение, анилин, асбест) и вирусных (вирус
папилломы человека, вирус Абштайна-Барра, вирус гепатита В и С). Сторонники вирусно-генетической теории считают, что опухоли могут вызываться так называемыми онкогенными вирусами, в составе которых выявлены ДНК и РНК.Слайд 9ДНК-вирусы дают злокачественную трансформацию клеток в 1:107 случаев, чаще всего
они вызывают инфекционные заболевания (аденовирус, вирус ветряной оспы, вирус гепатита
В). РНК-вирусы чаще вызывают злокачественные трансформации клеток, потому что, выходя из клетки, они не повреждают её мембран и она не погибает, как в случае с ДНК-вирусами.Слайд 10Полиэтиологическая теория объединяет все остальные существующие факторы, которые могут изменять
геном клетки и приводить к их злокачественной трансформации.
На основе
обозначенных теорий можно сформулировать пато- и морфогенез опухолей. Патогенез (канцерогенез) рассматривает механизмы зарождения опухолей, виды и механизмы бластоматозного действия разнообразных патогенных агентов.Слайд 11Стадии опухоли
Различают следующие стадии:
Стадия инициации предусматривает изменения в геноме соматической
клетки под влиянием патогенных (канцерогенных) агентов.
Слайд 12Промежуточная стадия - активация протоонкогенов (нормальные гены клеток) с их
переходом в онкогены, которые кодируют продукцию онкобелков в результате нарушения
функции регуляторных генов. Активация протоонкогенов сопровождается супрессией антионкогенов.Стадия промоции - происходит опухолевая трансформация клетки с неограниченным, бесконтрольным их ростом и образование опухоли.
Слайд 13Механизмы активации протоонкогена:
Инсерционный механизм - появление вирусных генов в составе
генома соматической клетки активирует расположенные рядом протоонкогены.
Хромосомные транслокации - наблюдаются
при лимфоме Беркита, хроническом миелолейкозе.Точечные мутации.
Амплификация - увеличение количества копий гена.
Слайд 14Морфогенез
Морфогенез - это процесс становления и развития опухоли в морфологическом
отображении. Различают два морфогенетических варианта возникновения опухолей.
Слайд 151. Появление опухолей без каких-либо предшествующих изменений в материнской ткани
- одномоментное, внезапное, на фоне нормальной ткани. Онкопроцесс возникает "de
novo" из одной трансформированной клетки (уницентрический характер роста).Слайд 162. Появление опухоли происходит не случайно, а постепенно, поэтапно, по
отдельным стадиям возникающих изменений в материнской ткани:
a) Предопухолевая стадия -
диффузная или очаговая гиперплазия, дисплазия;b) Стадия "cancer in situ" - неинвазивный рак, когда сохраняется целостность базальной мембраны, не образовываются строма и сосуды;
Слайд 20d) Метастазирование.
Некоторые из опухолей могут проходить стадию доброкачественной опухоли (рак
желудка, толстой кишки).
Слайд 22Характеристика отдельных признаков
Внешний вид опухоли разнообразен. Чаще всего она имеет
вид узла с неровной поверхностью или представлена диффузной формой, в
виде утолщения из материнской ткани, отличаясь от неё только цветом и консистенцией.Слайд 27Размер опухоли зависит от её "возраста", хотя имеет значение, как
характер самой опухоли, так и строение материнской ткани. Если опухоль
не имеет заметного вредного воздействия на организм, то может достигнуть значительных размеров, в других случаях организм гибнет значительно раньше.Слайд 28Консистенция опухоли также бывает разной: то более плотной (опухоли из
костной, хрящевой, фиброзной ткани), то более рыхлой, когда в опухоли
преобладает паренхима над стромой.Одной из характеристик опухолей является автономность их развития, которая носит относительный характер, потому что опухолевая ткань постоянно получает от макроорганизма разнообразные продукты питания, кислород, гормоны, цитокины, которые поступают с током крови.
Слайд 29Кроме того, на её рост влияет иммунная система. Иначе говоря,
автономность опухоли необходимо понимать не как определенную независимость опухолевых клеток
от организма, а как приобретение ими свойств саморегуляции. У злокачественных опухолей (раки, саркомы) автономность более выражена.Слайд 30Они растут быстро, разрушая материнскую ткань; в доброкачественных опухолях она
менее выражена, некоторые из них поддаются регуляторным воздействиям организма, растут
медленно, не разрушая материнской ткани. В обоих случаях клетки переходят на аутокринный механизм регуляции своего развития, продуцируя факторы роста или онкобелки - аналоги факторов роста.Слайд 31Строение опухолей
Строение опухолей разнообразно в зависимости от того, из какой
ткани они образуются, каков характер и направление их роста. Различают
органоидный и гистоидный типы строения. В первом случае опухоль состоит из чётко ограниченных двух элементов: паренхимы и стромы.Слайд 32Они не изолированы друг от друга, а тесно связаны между
собой биологически и гистогенетически в единое целое. Питание паренхимы зависит
от состояния кровоснабжения через сосуды стромы, с другой стороны паренхима влияет на состояние стромы (количество и характер стромы зависят от характера и состояния паренхимы).Слайд 33В другом случае в некоторых опухолях строма может быть нерезко
выраженной и представлена только сосудами с небольшим количеством соединительной ткани
(гистоидный тип строения)Сегодня получены убедительные экспериментальные данные про появление клеточных элементов стромы опухолей из предшествующих нормальных соединительнотканных производных тканей, окружающих опухоль.
Слайд 34Опухолевые клетки влияют на образование стромы - выделяют цитокины, которые
активируют пролиферацию соединительнотканных клеток, секретируют коллаген, фибронектин, стимулируют процессы ангиогенеза,
а так же миграцию в строму клеток гематогенного происхождения - моноцитов, плазмоцитов, лимфоидных элементов.Слайд 35Рост опухоли
Рост опухоли характеризуется значительной разнообразностью. Однако она всегда
растёт сама из себя, т.е за счет размножения своих собственных
клеток, каких бы размеров и распространённости она бы не достигала. Как правило, никакие новые клетки в процесс роста не включаются.Слайд 36В отдельных случаях происходит неопластическая трансформация в границах опухолевого поля.
Различают разные типы роста опухолей - экспансивный, инфильтративный, экзофитный, эндофитный,
уницентрический, мультицентрический.Слайд 40При экспансивном росте (характерный для доброкачественных опухолей) не наблюдается разрушение
окружающих тканей, рост идет с постепенным отделением опухоли и появлением
капсулы, что отделяет опухоль от материнской ткани.Слайд 42Инвазивный (инфильтративный) рост, наоборот характерен для злокачественных опухолей. Он характеризуется
разрушением окружающих тканей (гистолиз).
Слайд 43Вместе с тем, инвазивный рост не всегда совпадает с злокачественностью
опухоли - существует группа так называемых полузлокачественных опухолей, которые растут
инфильтративно ,но не дают метастазов, а морфологически являются зрелыми формами. Вследствие инвазивного роста злокачественные опухоли бывают спаянными с окружающими тканями и поэтому клинически, являются недвижимыми. Их граница с материнской части бывает нечеткой.Слайд 44Скорость роста опухоли зависит от её вида. Незрелые (злокачественные) опухоли,
которые преимущественно состоят из паренхимы, растут довольно быстро, тогда как
зрелые, а так же опухоли с относительно развитой стромой растут довольно медленно. Скорость роста опухоли является одной из самых важных признаков злокачественности опухоли, потому что от этого зависит степень прорастания и разрушения окружающих тканей.Слайд 45Поэтому можно сказать, что наиболее быстро растут злокачественные опухли, элементы
которых наименее зрелые. Некоторые значения для скорости роста могут иметь
такие факторы, как наличие воспалительного процесса, период полового созревания, беременность, стресс и др.Инвазия чаще всего наблюдается в направлении наименьшего сопротивления: по межтканевым щелям, по ходу нервных волокон, кровеносных и лимфатических сосудов.
Слайд 46При экзофитном росте опухоль растет наружу или внутрь органа. При
этом она может заполнять значительную его часть (рак желудка, кишечника,
бронха). При энодофитном росте опухоль растёт в средину органа. При этом внешне она может быть незаметна и выявляется только на разрезе ткани, в виде ткани, которая прорастает стенку полого органа.Слайд 47При возникновении опухоли из одного зародыша говорят про уницентрический характер
ее роста, при росте опухоли из нескольких опухолевых зародышей говорят
про мультицентрический характер роста. В последнем случае появляется несколько опухолевых узлов в одном органе (хондрома пальцев), в других случаях можно говорить про однотипные опухоли, которые возникают одновременно или постепенно в разных частях организма абсолютно независимо одно от другой.Слайд 48Такие опухоли практически всегда носят системный характер, то есть возникают
в определённых системах организма (многочисленные опухоли кожи - липоматоз; нервной
системы - нейрофиброматоз или болезнь Реклингаузена, гемобластозы и др.). кроме того возможно и одновременное образование нескольких опухолей у одного и того же больного.Слайд 49Одной из важных признаков опухолей является их прогрессия, то есть
тенденция в направлении постоянной клональной эволюции опухолевых клеток. Определено, что
большинство опухолей возникает из одной клетки одного опухолевого зародыша, то есть имеют моноклональный характер роста.Слайд 50По мере роста опухоль становится всё более гетерогенной, т.е появляются
разнообразные клеточные клоны, которые "обеспечивают" разнообразные признаки растущей злокачественной опухоли
(рецидивы, метастазы, инвазивный рост, атипизм).Слайд 51Атипизм (катаплазия клеток)
Рост опухоли характеризуется значительной разнообразностью. Однако она
всегда растёт сама из себя, т.е за счет размножения своих
собственных клеток, каких бы размеров и распространённости она бы не достигала. Как правило, никакие новые клетки в процесс роста не включаются.Слайд 52Атипизм является едва ли не самым важным признаком опухоли, который
определяет происхождение опухоли, её морфологию, место в квалификационной схеме, особенности
клинических проявлений и прогноз. Этот признак лежит в основе таких проявлений опухолевого роста, которые раньше объединялись терминами анаплазия и катаплазия, которые употребляются и до сегодняшнего дня.Слайд 53Морфологический атипизм опухоли может быть тканевым и клеточным. Тканевой атипизм
характеризуется нарушением тканевых взаимоотношений, характерных для нормальных тканей либо органов.
Основу его составляют нарушения соотношений паренхимы и стромы, а также изменения размеров и формы тканевых структур.Слайд 54Клеточный атипизм на светооптическом уровне характеризуется полиморфизмом либо, напротив, мономорфностью
клеток, ядер и ядрышек, гиперхроматозом, нарушением (увеличением) кариоплазматического индекса вследствие
увеличения размеров ядер, ассиметричных гипо- и гиперхромных митозов и др.Слайд 56Клеточный атипизм иногда бывает настолько выраженным, что установить гистогенез опухоли
невозможно, а при достижении ею крайней степени катаплазии возникает мономорфность
опухолевых клеток, что клинически отличается значительной агрессивностью в своем развитии. Появление безграничного размножения клеток в опухоли, а так же патологических фигур митозов поясняется снижением концентрации в ней кейлонов - белков-регуляторов клеточной пролиферации.Слайд 57На ультраструктурном уровне морфологический атипизм характеризуется изменениями ядра и цитоплазмы
опухолевой клетки. В ядре наблюдается неупорядоченность в расположении хроматина в
виде скоплений под кариолеммой: вырастает количество гетерохроматина (содержит неактивную ДНК) по отношению к эухроматину (содержит активную ДНК).Слайд 58В ядрах находятся разнообразные включения (пузырьки, бухтообразные инвагинации кариолеммы), возрастают
размеры ядрышек. В цитоплазме уменьшается количество митохондрий, появляются большие по
размерам органеллы, возрастает количество рибосом, увеличивается количество контактов кариолеммы с мембранами органелл.Слайд 59Биохимически анаплазия (атипизм) проявляется рядом особенностей обмена веществ в опухолевых
клетках, что включает различные комбинации отклонений от нормы. Ткани опухоли
богаты холестерином, гликогеном и нуклеиновыми кислотами, гликолитические процессы преобладают над окислительными, что характеризуется накоплением молочной кислоты.Слайд 60Гистохимический атипизм отражает как морфологические, так и биохимические особенности опухоли.
Он характеризуется тем, что в клетках наблюдаются различные гистохимические изменения
в активности различных ферментов, накоплении и перераспределении гликоаминогликанов, белков и липидов. В отдельных опухолях выявлены специфические ферменты, что имеет важное значение для дифференциальной морфологической диагностики.Слайд 61Антигенный атипизм характеризуется антигенной разнообразностью антигенного состава опухоли. Различают: антигены
вирусных опухолей, антигены опухолей, вызываемых канцерогенами, опухолеспецифические антигены, эмбриональные антигены,
гетероорганные антигены.Слайд 62Функциональные нарушения в опухолевых клетках зависят от степени морфологической и
биохимической атипии (катаплазии). Более дифференцированные опухоли сохраняют функциональные особенности клеток
материнской ткани. Малодифференцированные теряют, как правило функции материнской ткани (органа), что может иметь неблагоприятные последствия (опухоли надпочечниковой, поджелудочной желез).Слайд 63Метастазирование опухолей
Любая опухоль вначале образует, так называемый, первичный узел. Доброкачественные
опухоли так и остаются в виде медленно растущего узла.
Слайд 64Злокачественные опухоли, напротив, благодаря инвазивному росту проникают в лимфатические и
кровеносные сосуды, их клетки переносятся в другие органы, где образуются
вторичные узлы (метастазы), которые бывают гематогенными, лимфогенными, имплантационными, периневральными.Слайд 65Процесс метастазирования носит каскадный характер и проявляется в виде отдельных
стадий: инвазии опухолевых клеток в просвет сосуда; транспорт опухолевого эмбола;
адгезия клеток к поверхности эндотелия и выход в периваскулярное пространство (экстравазация); формирование вторичных узлов (метастазов).Слайд 66Все опухоли можно классифицировать по двум наиболее распространенным принципам: клинико-анатомическим
и гистогенетическим.
Слайд 67Классификация опухолей
По клинико-анатомическому принципу различают зрелые, гомологичные либо доброкачественные опухоли
и незрелые, гетерологичные, либо злокачественные опухоли (раки и саркомы).
Слайд 68Доброкачественные опухоли состоят из более дифференцированной ткани с признаками тканевого
(а не клеточного атипизма), растут в основном экспансивно (исключение составляют,так
называемые, опухоли с местно деструирующим ростом, или полузлокачественные опухоли из сосудов, хряща, фиброзной ткани и др.), не дают метастазов.Слайд 69Как правило, в этих опухолях редко наблюдается некроз (распад), однако
иногда возникает амилоидоз или гиалиноз стромы, кровоизлияния. Злокачественными являются опухоли,
которые состоят из недифференцированной ткани с признаками клеточного и тканевого атипизма, для них характерными являются инфильтративный рост, возникновение метастазов, рецидивы, а так же некроз (распад) с развитием кровотечений и кровоизлияний.Слайд 70 На основании гистогенетического принципа различают опухоли добро- и злокачественного
характера:
1. Органонеспецифические эпителиальные опухоли
2. Органоспецифические эпителиальные опухоли
3. Мезенхимальные опухоли
4. Опухоли
из меланинбразующей ткани5. Опухоли нервной системы и оболочек мозга
Слайд 716. Опухоли системы крови
7. Тератомы
Таким образом, проблема опухолей
является одной из наиболее актуальных в современной медицине. Это связано
с высокой частотой их распространения и отсутствием чётких представлений в разных аспектах проблемы (этиология, пато- и морфогенез, классификация и др.).Слайд 72В последние годы выделяются отдельные тенденции относительно эпидемиологии разных опухолей.
Так, например, наблюдается возрастание показателей заболеваемости и смертности от рака
во всех странах мира. Раковые заболевания начинают появляться во всех возрастных группах, хотя чаще всего - после 50 лет.Слайд 73Выявлены половые отличия частоты заболеваемости определёнными формами рака среди мужчин
и женщин, а также структура заболеваемости и смертности от онкозаболеваний
постоянно изменяется в связи с повышением частоты одних заболеваний и уменьшением частоты других.Слайд 74Неэпителиальные опухоли
К неэпителиальным опухолям относятся новообразования мезенхимального и нейроэктодермального происхождения.
Это наиболее многочисленная и наиболее разнообразная по гистологической структуре группа
опухолей.Слайд 75В конце 40-х годов этого столетия по предположению выдающегося американского
онкопатолога A.P.Stout значительная часть этих опухолей, расположенных между эпидермисом и
костной системой, была выделена в отдельную группу под названием "опухоли мягких тканей ". Через 20 лет этот термин был принят во всех странах и положен в основу международной организации ВОЗ.Слайд 76На сегодняшний день эта группа опухолей мягких тканей насчитывает 115
отдельных нозологических форм опухолей и опухолеподобных процессов.
Слайд 77С чем была связана необходимость выделения такой группы? Она обусловлена
тем, что при диагностике и классификации неэпителиальных опухолей возникают значительные
трудности, связанные со странным морфологическим видом различных по происхождению новообразований как в группе злокачественных, так и доброкачественных опухолей, а также наличием довольно большой группы опухолеподобных и так называемых псевдосаркоматозных процессов.Слайд 78Принятие и использование специалистами разных стран единой классификации сделало возможным
сопоставить материал их наблюдений, накопить большой опыт по дифференциации этих
опухолей, что способствовало профессиональному росту всех онкологов - как клиницистов, так и морфологов.Слайд 79Особенной численностью различных гистологических вариантов структур отличается группа опухолей мезенхимального
происхождения. Мезенхима в онтогенезе даёт начало соединительной ткани, сосудам, мышцам,
тканям опорно-двигательного аппарата, серозным оболочкам, которые при определённых условиях могут служить источником возникновения опухолей.Слайд 80ОПУХОЛИ МЯГКИХ ТКАНЕЙ
Классификации опухолей мягких тканей отличаются сложностью и неоднозначностью.
Как все опухоли, новообразования мягких тканей классифицируют по гистогенезу, степенью
зрелости и клиническому течению:Слайд 811. Опухоли фиброзной ткани:
1. 1. Зрелые, доброкачественные:
фиброма;
десмоид.
1. 2. Незрелые, злокачественные:
фибросаркома.
Слайд 822. Опухоли из жировой ткани:
2. 1. Зрелые, доброкачественные:
липома;
гибернома.
2. 2
Незрелые, злокачественные:
липосаркома;
злокачественная гибернома.
Слайд 833. Опухоли мышечной ткани (из гладкой и поперечно-полосатой):
3. 1. Зрелые,
доброкачественные из гладких мышц:
лейомиома.
3. 2. Зрелые, доброкачественные из поперечно-полосатых мышц:
рабдомиома
3.
3 Незрелые, злокачественные из гладких мышц;лейомиосаркома.
Слайд 854 Опухоли кровеносных и лимфатических сосудов:
4. 1 Зрелые, доброкачественные:
гем- (лимф-)
ангиома;
гемангиоперицитома;
гломусанпома.
4. 2. Незрелые, злокачественные:
гем- (лимф-) ангиоендотелиома;
злокачественная гемангиоперицитома.
Слайд 865. Опухоли синовиальних тканей:
5.1. Зрелые, доброкачественные:
доброкачественная синовиома.
5. 2
Незрелые, злокачественные
злокачественная синовиома.
Слайд 876 Опухоли мезотелиальной ткани:
6.1. Зрелые, доброкачественные:
доброкачественная мезотелиома.
6.2. Незрелые,
злокачественные:
злокачественная мезотелиома.
Слайд 88Кроме опухолей мягких тканей, к неэпителиальным опухолям относятся новообразования из
меланинобразующей ткани, а так же костей, которые делятся на костнообразующие
и хрящеобразующие: из них зрелые, доброкачественные - хондростеома,незрелые, злокачественные - хондроостеосаркома.Слайд 89ЗРЕЛЫЕ, ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ СОБСТВЕННО СОЕДИНИТЕЛЬНОЙ ТКАНИ
Фиброма - это зрелая опухоль,
из волокнистой соединительной ткани. Встречается во всех возрастных группах с
одинаковой частотой и у мужчин, и у женщин. Судить про истинную частоту этих новообразований очень тяжело, потому что многие авторы относят к фибромам различные по гистогенезу опухоли, в которых преобладает соединительнотканный компонент.Слайд 90Локализуется чаще между эпидермисом и костью в подкожно-жировой клетчатке, в
сухожилиях и фасциях верхних и нижних конечностей, туловища. Во внутренних
органах эта опухоль встречается крайне редко.Макроскопически фиброма имеет вид узла с четкими границами, плотной или мягкой консистенции в зависимости от гистологического строения, на разрезе розово-бежевого цвета с выраженной волокнистостью.
Слайд 93Микроскопически фиброма представлена пучками соединительнотканных волокон, которые имеют разную длину
и толщину, расположенных в разных направлениях. Полиморфизм фибробластов выражен слабо,
ядра гиперхромны.Слайд 95В зависимости от преобладания клеточного или волокнистого компонентов различают два
вида фибром: плотную- с доминированием коллагеновых пучков над клетками и
рыхлую, которая состоит из рыхлой волокнистой соединительной ткани, с большим количеством клеток.Слайд 96Клинически фиброма растёт медленно, не имеет общего воздействия на организм,
если не располагается в жизненно важных органах, то её течение
- доброкачественное. Вероятность малигнизации невелика. Исключение составляют мягкие фибромы, которые нередко рецидивируют. Некоторые авторы мягкую фиброму относят к дифференцированным фибросаркомам.Слайд 97Десмоид (десмоидная фиброма) - соединительное новообразование которое по гистологической картине
напоминает фиброму. Отличается инфильтративным ростом. Тканевой и клеточный атипизм выражены
слабо. Встречается в большинстве случаев у женщин после родов. В редких случаях наблюдается у мужчин и детей. В зависимости от локализации различают:Слайд 98- абдоминальный десмоид ( при локализации в толще передней брюшной
стенки);
- экстраабдоминальный десмоид.
Абдоминальный десмоид протекает относительно доброкачественно, не склонен к
малигнизации. Экстраабдоминальный десмоид или агрессивный фиброматоз наблюдается часто в молодом возрасте и у мужчин, и у женщин. Локализуется в зоне апоневрозов и фасции на конечностях, в плечевом поясе, ягодицах. Слайд 99Отличается быстрым агрессивным инфильтративным ростом, несмотря на отсутствие большого количества
митозов. Часто рецидивирует, нередко малигнизируется.
Слайд 102Злокачественные опухоли собственно соединительной ткани
Фибросаркома - незрелая злокачественная опухоль волокнистой
соединительной ткани. Фибросаркомы являются относительно редкими опухолями. В прошлом они
по частоте занимали первое место среди неэпителиальных злокачественных новообразований.Слайд 103После того, как по предложению Стаута фибросаркомами начали считать только
те злокачественные опухоли, которые продуцируют зрелый коллаген I или III
типа и не образуют других структур. Многие опухоли, которые расценивались как фибросаркомы, были классифицированы как синовиальные саркомы, злокачественные гистиоцитомы, лейомиосаркомы. Локализуются опухоли чаще всего на бедре, плече, туловище.Слайд 104Макроскопически фибросаркома может расти в виде узла и в виде
инфильтрата
Микроскопически она состоит из незрелых фибробластоподобных клеток и коллагеновых волокон.
В зависимости от степени катаплазии клеток различают дифференциированные и низкодифференциированные фибросаркомы. Слайд 107Дифференцированные фибросаркомы характеризуются выраженным полиморфизмом и гиперхромией ядер. Для низкодифференциированных
фибросарком характерен моноформизм, дихромия и гипохромия ядер, много атипичных митозов.
Два наиболее неблагоприятных в прогностическом отношении признака фибросарком - это гипохромия ядер и участки миксоматоза.Слайд 108Метастазируют фибросаркомы в большинстве случаев гематогенным путем в легкие, реже
в печень , после этого лимфогенно в регионарные лимфоузлы. Прогноз
при низкодифференцированных фибросаркомах значительно хуже (в первые пять лет умирают около 50 % больных)Слайд 109Зрелые, доброкачественные опухоли из жировой ткани
Липома - одна из наиболее
часто встречающихся опухолей мягких тканей. Встречается чаще у женщин всех
возрастных групп. Может возникнуть везде, где есть жировая ткань. Редко может локализоваться во внутренних органах. Нередко бывают множественные.Слайд 110Макроскопически липома чаще имеет вид узла частичной структуры (много прослоек
соединительной ткани), мягко-эластичной консистенции, желтого цвета, по внешнему виду напоминает
жировую ткань. При локализации между мышцами может быть нечетко отделена, симулируя инфильтративный рост. Может достигать больших размеров (свыше 20 см), особенно при забрюшинной локализации.Слайд 114Микроскопически опухоль в основном построена, как обычная жировая ткань и
отличается от нее разными размерами частиц и жировых клеток. Наличие
большого количества прослоек плотной волокнистой соединительной ткани говорит о фибролипоме. Достаточное количество сосудов в опухоли в некоторых случаях позволяет говорить об ангиолипоме.Слайд 115Клинически в большинстве случаев липома отличается доброкачественным протеканием. Однако, в
связи с мультицентрическим ростом, могут возникать рецидивы вследствие неполного удаления
опухолевого поля. При забрюшинной локализации нередко отмечается малигнизация опухоли.Слайд 116Гибернома - зрелая доброкачественная опухоль из бурого жира. Чаще встречается
у женщин всех возрастных групп. Бурый жир обычно встречается у
человека в эмбриональном периоде. Микроскопически клетки бурого жира отличаются наличием в цитоплазме множества жировых вакуоль, которые придают ей пенистый вид, ядра располагаются в центре клетки.Слайд 117Гибернома локализуется чаще всего на шее, спине, бедрах, стенке живота,
в средостении, т.е. в местах, где в норме и в
эмбриогенезе содержится бурый жир.Макроскопически имеет форму узла частичной структуры, бурого цвета.
Слайд 118Микроскопически состоит из полигональных и круглых клеток, они формируют частицы,
которые отделены тонкими прослойками соединительной ткани. Ядра клеток размещены центрально,
содержат одно ядрышко. Цитоплазма мелкозернистая, эозинофильная или пенистая (мультилокулярные жировые клетки). Химический состав жира различается даже в одной клетке. Часто выявляется холестерин, который хорошо виден в поляризованном свете.Слайд 122Незрелые, злокачественные опухоли из жировой ткани
Липосаркома - незрелая злокачественная опухоль
из жировой ткани. Опухоли чаще встречаются у мужчин всех возрастных
групп. Чаще всего они возникают в мягких тканях бедер, голени и забрюшинной области. Опухоли могут достигать больших размеров, а их масса может достигать нескольких килограммов.Слайд 123Макроскопически липосаркома имеет форму узла или конгломерата узлов с инфильтрацией
окружающих тканей. Консистенция плотная, поверхность разреза сочная, пестрая - с
ячейками ослизнения, кровоизлияний и некроза. Нередко бывает белой, сочной, напоминает "рыбье мясо".Микроскопически резко выраженный тканевой и клеточный полиморфизм. Она состоит из липобластов разной степени зрелости, встречаются гигантские клетки с химерическими ядрами.
Слайд 128На основании доминирования других клеточных форм, которые составляют опухоль, различают:
высоко-дифференцированную
липосаркому;
полиморфную (низкодифференцированную липосаркому).
Слайд 129Последняя отличается наиболее злокачественным протеканием. Поскольку липосаркомы зачастую могут быть
множественными, развиваясь одновременно или последовательно в одной или в разных
участках тела, очень тяжело судить о частоте метастазирования. Большинство вариантов липосарком клинически протекают медленно и редко дают метастазы.Слайд 130Некоторые из них, например, круглоклеточная липосаркома, не отличается течением от
других сарком - растет быстро, рецидивирует и дает большей частью
гематогенные метастазы в легком.Слайд 131Злокачественная гибернома - незрелая, злокачественная опухоль из бурого жира. Локализация
опухоли, пол и возраст больных совпадают с аналогичными показателями для
гиберномы.Макроскопически злокачественная гибернома напоминает липосаркому. При локализации под кожей нередко покрывается язвами.
Слайд 132Микроскопически характерный резко выраженный полиморфизм мультилокулярных клеток, которые имеют полигональную
форму. Очень много гигантских одно- и многоядерных клеток с базофильной
гомогенной и мелкозернистой цитоплазмой. Митозов мало.Очень редко метастазирует - большей частью в легкие гематогенным путем.
Слайд 133Опухоли мышечной ткани (из гладкой и поперечно-полосатой)
Лейомиома - зрелая, доброкачественная
опухоль из гладких мышц. Возникает в любом возрасте и у
мужчин, и у женщин.Локализуется лейомиома в коже (из мышц, которые поднимают волосы из стенки сосудов), в матке, в мышечной оболочке желудочно-кишечного тракта.
Слайд 134Макроскопически опухоль представляет собой четко отделенный узел плотной консистенции, волокнистый
на разрезе. Размеры опухоли очень изменчивы, иногда лейомиома может достигать
размера 30 см и больше. Нередко лейомиомы бывают множественными или изолированными, или формируют конгломерат узлов.Слайд 136Микроскопически лейомиома образована из опухолевых клеток веретенообразной формы, которые формируют
пучки, идущие в разных направлениях. При специальных методах исследования в
цитоплазме обнаруживаются миофибриллы. Иногда ядра в миоме образовывают ритмические структуры, так называемые палисадные структуры, которые служат показателем роста опухоли. При преобладании компонента соединительной ткани говорят о фибромиоме.Слайд 137Чем больше в опухоли соединительной ткани, тем медленнее она растет.
При достаточном количестве сосудов опухоль называют ангиолейомиомой. По форме клетки
выделяют эпителиоидную лейомиому. Все варианты лейомиом протекают доброкачественно. Наибольшее клиническое значение имеют фибромиомы матки. Лейомиомы матки часто возникают у женщин в возрасте 30-50 лет. По гистологической картине они чаще имеют строение фибромиомы.Слайд 140В зависимости от локализации в матке различают лейомиомы:
субмукозные;
интрамуральные (в толще
мышечной стенки);
субсерозный.
Слайд 141Интрамурально расположенные фибромиомы практически протекают бессимптомно, при субмукозной локализации нередко
в клинике наблюдаются частые мелкие кровотечения, иногда возможные выраженные маточные
кровотечения, которые требуют оперативного вмешательства. Субсерозно расположенные узлы могут сдавливать мочеточники с развитием гидронефроза, пиелонефрита.Слайд 142В постклимактерический период описано обратное развитие опухолевых узлов. Необходимо знать,
что быстрый рост опухоли в этот период свидетельствует о возможной
малигнизации новообразования.Слайд 143Лейомиосаркома (злокачественная лейомиома) - незрелая злокачественная опухоль из гладкой мышечной
ткани. Локализуется чаще в желудочно-кишечном тракте, большей частью в толстой
кишке, после этого - в забрюшинной полости, в мягких тканях конечностей, в матке. Встречается чаще в молодом возрасте, крайне редко у детей.Слайд 144Макроскопически чаще имеет форму узла, который может достигать в диаметре
свыше 30 см. Инфильтрирующий рост не всегда очевиден.
Слайд 146Микроскопически есть два варианта лейомиосарком - высоко- и низкодифференцированные. Высокодифференцированные
очень тяжело отличить микроскопически от лейомиом
Слайд 147Самым важным дифференциальным признаком является наличие множества атипичных митозов. Низкодифференцированные
лейомиосаркомы характеризуются резкой катаплазией опухолевых клеток, появлением гигантских клеток, значительно
выраженным полиморфизмом.Слайд 151Лейомиосаркомы рано и широко метастазируют большей частью гематогенным путем, давая
множественные метастазы в печень, легкие, нередко - в головной мозг.
Иногда метастазы могут быть выявлены в клинике раньше, чем основная опухоль. Особенно при ее забрюшинной локализации и локализации в толстой кишке.Слайд 152Рабдомиома - зрелая, доброкачественная опухоль из поперечно-полосатых мышц. Встречается редко.
Описана во всех возрастных группах, чаще у детей и новорожденных.
Локализуется на голове, шее, туловище, верхних и нижних конечностях. Выделяют отдельно рабдомиомы языка, сердца и женских половых органов.Макроскопически может иметь форму узла и инфильтрата.
Слайд 154Микроскопически клетки опухоли копируют разной степени дифференцирования мышечные элементы разной
формы - большие овальные, полосовидные. Поперечная полосатость выявляется тяжело, в
основном в вытянутых полосатых клетках. В цитоплазме клеток обнаруживают гликоген. Фигуры митоза будут отсутствовать.Слайд 156Клинически протекают доброкачественно, за исключением рабдомиом сердца и языка, которые
являются причиной смерти больных.
Слайд 157Рабдомиосаркома - незрелая, злокачественная опухоль из поперечно-полосатых мышц. Встречается чаще,
чем рабдомиомы. У детей рабдомиосаркома является одной из наиболее частых
опухолей, уступая по частоте лишь нефробластоме (опухоль Вильмса) и нейробластоме.Слайд 158Локализуется в толще мышц нижних, реже - верхних конечностей, в
забрюшинной клетчатке, средостении, на лице, шее, носоглотке, в мочеполовых органах.
Макроскопически
опухоль представляет собой узел, диаметром до 20 см и более. Слайд 160Микроскопически характерный полиморфизм, обусловленный тем, что опухолевые клетки копируют в
своем строении зародышевые мышечные клетки на разных этапах эмбриогенеза и
отличаются значительной катаплазией.Слайд 161Для постановки диагноза используют методики, которые позволяют выявить поперечную полосатость
в цитоплазме клеток, электронную микроскопию для выявления миофибрил, а также
иммунногистохимическое типирование с использованием моноклональных антител.Рабдомиосаркома отличается высокой степенью злокачественности. Часто рецидивирует, дает множественные гематогенные метастазы в печень и легкие.
Слайд 162Опухоли кровеносных и лимфатических сосудов
Гемангиома - зрелая, доброкачественная опухоль из
сосудов. Часть этих опухолей относится к недостаткам развития сосудистой системы
опухолеподобного характера, часть - к истинным бластомам.Слайд 163В зависимости от того, какие сосуды копируют новообразование, различают следующие
виды гемангиом:
капиллярную;
венозную;
кавернозную;
артериальную.
Слайд 164Капиллярная гемангиома - это истинное новообразование с пролиферацией эндотелиальных клеток
и формированием атипичных капилляров. Локализуется чаще всего в коже, слизистых
оболочках желудочно-кишечного тракта. Нередко бывает множественной. Чаще встречается у детей женского пола.Слайд 165Макроскопически представлена красным или синюшным узлом с гладкой или бугристой
поверхностью, в разрезе имеет пористое строение. Если опухоль локализуется в
коже, при нажиме узел становится белым.Микроскопически опухоль состоит из разветвленных сосудов капиллярного типа с узким просветом, который не всегда заполнен кровью. Эндотелий отечный, гиперхромный.
Слайд 166Капилляры могут формировать нечетко отделенные дольки, которые создают вид инфильтрирующего
роста.
Слайд 168Саркома Капоши (ангиосаркома Капоши) представляет собой множественные злокачественные новообразования дермы
(собственно кожи). Распространенность этого заболевания в целом невелика, однако саркома
Капоши занимает первое место среди злокачественных новообразований, поражающих больных ВИЧ-инфекцией, достигая цифр 40-60%.Слайд 169Обычно опухоль имеет пурпурную окраску, но цвет может иметь различные
оттенки: красный, фиолетовый или бурый. Опухоль может быть плоской или
слегка возвышаться над кожей, представляет собой безболезненные пятна или узелки. Почти всегда располагается на коже, реже - на внутренних органах. Саркома Капоши часто сочетается с повреждением слизистой неба, лимфоузлов. Течение заболевания медленное.Слайд 170Гистологическая структура опухоли характеризуется множеством хаотично расположенных тонкостенных новообразованных сосудов
и пучков веретенообразных клеток. Характерна инфильтрация опухоли лимфоцитами и макрофагами.
Сосудистый характер опухоли резко увеличивает риск кровотечений.Слайд 175Кавернозная гемангиома - новообразование, которые состоит из химерических пустот типа
синусоидов разной величины, которые связаны между собой. Чаще всего встречается
в печени, желудочно-кишечном тракте, головном мозге.Слайд 176Макроскопически имеет вид четко отделенного от окружающих тканей багрово-синюшного узла,
который в разрезе напоминает губку. Микроскопически состоит из тонкостенных каверн
(пустот), устланных одним пластом эндотелиальных клеток и заполненных кровью.Слайд 178Артериальная ангиома - представляет собой конгломерат развитых сосудов артериального типа,
среди которых встречаются участки, напоминающие капиллярную гемангиому.
Венозная гемангиома - микроскопически
представлена в большой степени сосудами венозного типа, вместе с которыми встречаются сосуды капиллярного и атрериального типов. Располагаются в глубине мягких тканей между мышцами.Слайд 179Гломусангиома (опухоль Барре - Массона) - зрелая доброкачественная опухоль сосудистого
происхождения (миоартериального гломуса). Встречаются с одинаковой частотой у мужчин и
женщин преимущественно зрелого возраста.Макроскопически выделяют два типа
солитарную гломусангиому
множественную (семейную гломусангиому).
Слайд 180Чаще всего встречается в виде одиночных узлов диаметром 0,3 -0,8см,
мягкой консистенции, серовато-розового цвета. Наиболее часто встречающаяся локализация в кистях
и стопах, в большинстве случаев - пальцах, в области ногтевого ложа.Клинически проявляются резкой болью из-за большого количества нервных окончаний.Слайд 181Микроскопически состоит из щелеподобных сосудов синусоидного типа, которые выстланы эндотелием
и окружены муфтами из эпителиоидных клеток и напоминают гломусные клетки.
Гиоперицитома
- опухоль сосудистого происхождения, в которой вместе с формированием сосудов происходит пролиферация периваскулярных клеток( перицитов Циммермана). Слайд 182В 1936 году Маргарет Мюррей ( ученица Стоута) в культуре
тканей доказала, что периваскулярные клетки геменгиоперицитомы идентичны по структуре перицитам
Циммермана. Впервые опухоль описана Стоутом и Мюрреем в 1942 году. В англоязычной литературе эта опухоль получила название гемангиоперицитомы СтоутаСлайд 183Встречается в любом возрасте, часто у детей. Как правило, имеет
доброкачественное течение. Может рецидивировать через несколько лет. При определённой локализации,
например, в забрюшинной области, на верхних конечностях, голове и шее независимо от зрелости клеток, которые составляют опухоль, может давать метастазы.Слайд 184Поэтому Стоут и другие авторы предлагают рассматривать разные варианты гемангиоперицитом
как "потенциальные злокачественные опухоли".
Лимфоангиома - опухоль из лимфатических сосудов. чаще
встречается у детей как порок развития. Локализуется чаще всего в области слизистой оболочки полости рта, забрюшинном пространстве, сальниках. Слайд 185Чаще встречается кистозный и кавернозный варианты структуры опухоли. Микроскопическое строение
аналогично строению гемангиом.
Гемангиоэндотелиома - многими авторами рассматривается как наиболее злокачественная
опухоль. Чаще встречается в возрасте 30 -50 лет но, может нередко встречаться в детском возрасте. Локализуется чаще всего в коже, мягких тканях конечностей, туловища, головы, реже во внутренних органах.Слайд 189Макроскопически предсталяет собой узел до 10 см в диаметре, долькового
строения,местами с инфильтративным ростом. Узлы мягкие, сочные розового или красного
цвета с участками некроза.Микроскопически опухоль построена из атипичных , беспорядочно анастомозирующих сосудов , выстеленных несколькими слоями атипичных эндотелиальных клеток. Выраженный клеточный полиморфизм, гиперхромия ядер.
Слайд 190Метастазирует гемангиоэндотелиома широко, чаще гематогенным путем в легкие, кости, печень.
Могут наблюдаться метастазы в регионарые лимфатические узлы.
Лимфангиоэндотелиома - аналогична по
структуре гемангиоэндотелиоме. Часто возникает на фоне хронического лимфостаза.Слайд 191Опухоли синовиальной ткани
Синовиомы встречаются чаще всего в возрасте 30 -
40 лет, преобладает у мужчин.
Макроскопически имеет вид потного узла размером
5 см и больше, однородного на разрезе, бело- розового цвета, локализуется на конечностях в области суставов(область колена, предплечья, пальцев кистей и стоп).Слайд 192Микроскопически опухоль полиморфна, в ней встречаются щели и кисты разных
размеров, выстеленные овальными кубическими, призматическими клетками, которые напоминают клетки железистого
эпителия. Кроме этого, существуют клетки веретенообразной формы, которые образуют строму опухли. Они так же полиморфны. Встречаются громадные одиночные многоядерные клетки.Слайд 193Поскольку морфологические и биологические черты синовиом часто не совпадают, и
морфологически зрелая опухоль может оказаться злокачественной, поэтому сегодня большинство авторов
считают, что все синовиомы следует рассматривать как злокачественные, независимо от степени зрелости.Слайд 194Опухоли мезотелиальной ткани
Мезотелиома - зрелая, доброкачественная опухоль, встречается относительно редко,
по гистологической картине она имеет строение фибромы, богатой клеточными элементами,
поэтому ее называют фиброзной мезателиомой.Слайд 195Макроскопически представляет собой четко отделённый узел, который медленно растёт чаще
всего в висцеральной плевре, плотный, шарообразный на разрезе.
Злокачественная мезотелиома
- это редкое новообразование развивается из мезотелиальных клеток, главным образом в плевре, но так же может наблюдаться в брюшине и перикарде. Почти все больные злокачественной мезотелиомой имеют в анамнезе работу с асбестом. Слайд 196Макроскопически опухоль имеет форму инфильтрата толщиной 2- 3 см и
больше, на серозных оболочках. В перикарде и сальнике может иметь
вид нечетко отделённых узлов с ворсинчатой поверхностью.Микроскопически опухоль напоминает аденокарциному или гемангиоэндотелиому. Чаще всего встречается эпителиоидная мезотелиома тубулярного или сосочкового строения.
Слайд 197Гистологическая классификация как зрелой, так и незрелой мезотелиомы очень тяжелая.
Точный диагноз можно поставить с помощью иммуногистохимического типирования с использованием
моноклональных антител.Слайд 199Костнообразующие и хрящеобразующие опухоли
Хондрома - зрелая доброкачественная опухоль, которая копирует
по морфологии зрелый гиалиновый хрящ. Часто локализуется в фалангах пальцев
кисти, костях запястья, но может встречаться так же в больших трубчатых костях (бедро, плечо, большеберцовая кость) и в легких. Встречается во всех возрастных группах, но чаще у детей. Клинически растет медленно, годами.Слайд 200Макроскопически хондрома представляет собой узел дольчатого строения, плотный, голубого и
белого цвета, напоминает хрящ.
Микроскопически опухоль имеет строение зрелого гиалинового хряща.
Клеточный атипизм выражен слабо. Слайд 201Хрящевые клетки нерезко отличаются по величине, с одним, а иногда
двумя, мелкими ядрами, распологающимися беспорядочно в типичных лакунах, отделённых одна
от другой большим или меньшим количеством основного вещества гиалинового типа. Значение опухоли определяется ее локализацией. Например, при размещении в бронхе она может вести ателектазу легкого.Слайд 202Остеома - зрелая, доброкачественная костная опухоль. Преобладающая локализация остеом -
кости черепа, особенно придаточные пазухи. Редко встречается остеома в трубчатых
костях. Чаще всего она обнаруживается в детском возрасте.Слайд 203Макроскопически имеет вид узла, по консистенции более плотного, чем нормальная
ткань. В придаточных пазухах черепа они иногда бывают множественными, растут
в виде полипа на ножке. По отношению к кости остеома может быть периостальной, кортикальной или эндостальной. В большинстве случаев остеомы диагностируются случайно при рентгенологическом исследовании.Слайд 204Микроскопически остеомы делят на компактные и губчатые. Компактная остеома состоит
почти полностью из костной массы, тонковолокнистой или пластинчатой структуры сочень
узкими сосудистыми каналами. Губчатая остеома представлена четкой сеткой костных балок, но размещенных беспорядочно. Межбалочные пространства заполнены клеточно-волокнистой тканью. Она не имеет четких границ с внешней костной тканью.Слайд 205Объединение множественных остеом, которые локализуются в нижней челюсти, своде черепа
и длинных костях, с полипозом кишки и опухолями мягких тканей
получило название синдрома Гарднера.Слайд 206Остеосаркома - это сборное понятие, которое включает незрелые злокачественные опухоли
костной и хрящевой ткани, такие как периостальная хондросаркома, пери- и
интракортикальная остеогенная саркома, злокачественная остеобластома. Необходимо знать, что для верификации остеогенных опухолей обязательно рентгенологическое исследование. Таким образом, диагноз является рентгено-морфологическим.Слайд 207Возраст больных колеблется от 6 до 60 лет, 50% составляют
пациенты моложе 30 лет. Рентгенологически отмечается утончение и разрушение кортикального
шара кости.Макроскопически опухоль пестрого вида - от бело-серого до коричнево-красного окраса, мягкой консистенции, несмотря на наличие очагового известкования.