Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Осуществление общего сестринского ухода в паллиативной медицине. Питание
Содержание
- 1. Осуществление общего сестринского ухода в паллиативной медицине. Питание
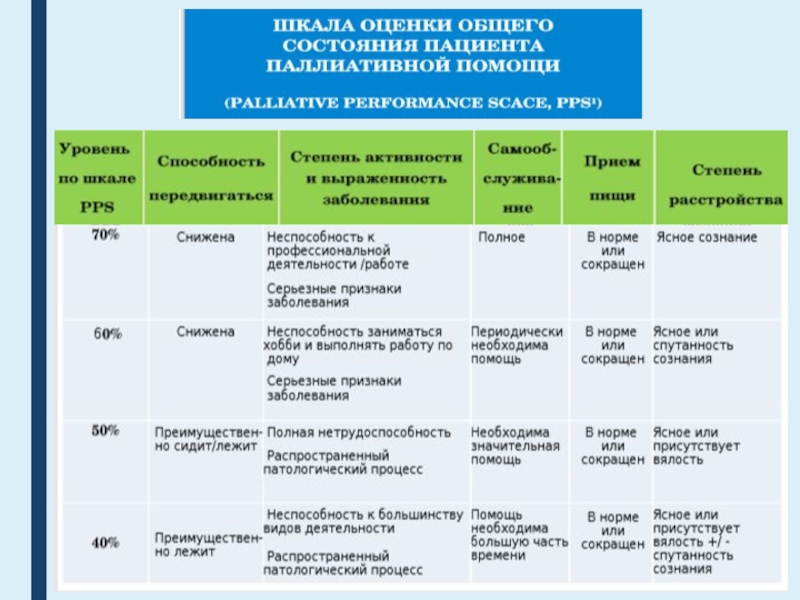
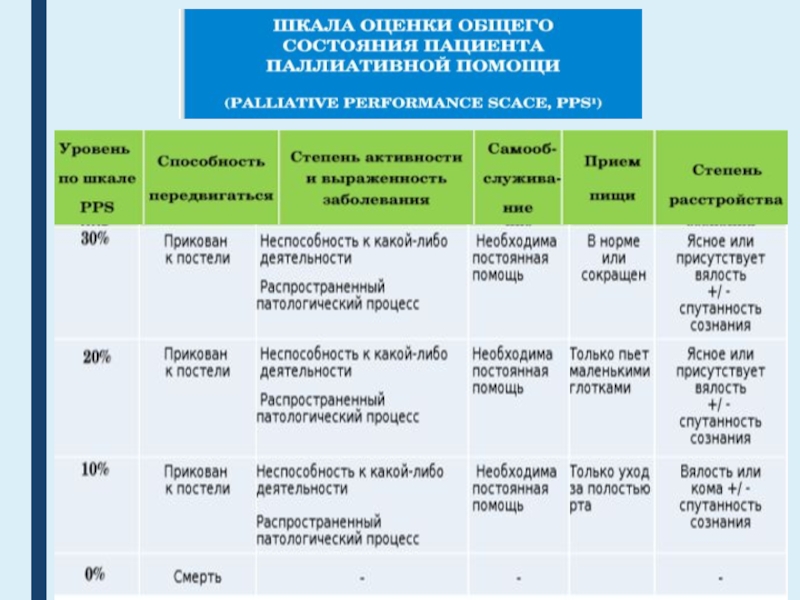
- 2. СОДЕРЖАНИЕОбеспечение лечебно-охранительного режима. Шкала оценки общего состояния
- 3. Обеспечение лечебно-охранительного режимаЛечебно-охранительный режим - это комплекс профилактических и
- 4. Обеспечение лечебно-охранительного режимаЛечебно-охранительный режим заключается в следующем:внешнее
- 5. Обеспечение лечебно-охранительного режимаЛечебно-охранительный режим включает:1) санитарно-гигиенический режим
- 6. Обеспечение лечебно-охранительного режимаЛечебно-охранительный режим включает:3) мероприятия по
- 7. Обеспечение лечебно-охранительного режимаЛечебно-охранительный режим включает:6) правила этики
- 8. Обеспечение лечебно-охранительного режимаПотребность в движении – физиологическая
- 9. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск нарушений целостности кожи: пролежни, опрелости, инфицирование ран
- 10. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск развития воспалительных изменений в полости рта
- 11. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск
- 12. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск
- 13. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск изменений в сердечно-сосудистой системе: гипотония, ортостатический коллапс
- 14. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск нарушений со стороны мочевыделительной системы: уроинфекция, образование конкрементов
- 15. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск атонических запоров и метеоризма
- 16. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск обезвоживания
- 17. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск падений и травм при перемещениях
- 18. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск нарушения сна
- 19. Обеспечение лечебно-охранительного режимаПотенциальные проблемы инкурабельных пациентовриск дефицита общения
- 20. Слайд 20
- 21. Слайд 21
- 22. Слайд 22
- 23. Обеспечение общего ухода за пациентамиПод уходом за
- 24. Обеспечение общего ухода за пациентамиИтак, под уходом
- 25. Обеспечение общего ухода за пациентамиОсновные принципы ухода
- 26. Обеспечение общего ухода за пациентамиКритерии оценки качества
- 27. Обеспечение общего ухода за пациентамиОсобенности ухода за
- 28. Обеспечение общего ухода за пациентамиОсобенности ухода за
- 29. Обеспечение общего ухода за пациентамиРабота медицинской сестры
- 30. Обеспечение оптимальных условий для жизнедеятельности пациентаИндекс активности
- 31. Слайд 31
- 32. Индекс активности повседневной жизни БартелаПри подсчете индекса
- 33. Индекс активности повседневной жизни Бартела4. Обычно оценивается
- 34. Индекс активности повседневной жизни БартелаСуммарный балл — 100.
- 35. Индекс активности повседневной жизни БартелаПрием пищи 10
- 36. Индекс активности повседневной жизни БартелаОдевание 10 -
- 37. Индекс активности повседневной жизни БартелаКонтроль тазовых функций
- 38. Индекс активности повседневной жизни БартелаВставание с постели
- 39. Индекс активности повседневной жизни БартелаПередвижение 15 -
- 40. Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения манипуляций по обеспечению личной гигиены
- 41. Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения манипуляций по обеспечению личной гигиены
- 42. Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения манипуляций по обеспечению личной гигиены
- 43. Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения манипуляций по обеспечению личной гигиены
- 44. Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения манипуляций по обеспечению личной гигиены
- 45. Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения манипуляций по обеспечению личной гигиены
- 46. Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения манипуляций по обеспечению личной гигиены
- 47. Питание тяжелобольногоОдна из важных составляющих правильного ухода
- 48. Питание тяжелобольногоЕсли человек долго болеет и пребывает
- 49. Питание тяжелобольногоЧтобы поддерживать желание больного есть, рацион
- 50. Питание тяжелобольногоПитание для лежачих больных подбирается с
- 51. Питание тяжелобольногоОсновные требования, которым должна соответствовать диета
- 52. Питание тяжелобольногопреимущественно медленные углеводы (быстро усвояемые сахара
- 53. Питание тяжелобольногоБлюда должны включать в себя только
- 54. Питание тяжелобольногоНутритивные проблемы- это проблемы, часто возникающие
- 55. Питание тяжелобольногоНутритивная недостаточность– это дисбаланс между потребностями организма
- 56. Питание тяжелобольногоОценка антропометрических (соматометрических) показателей недостаточного питания (по А. В. Пугаеву и Е. Е. Ачкасову, 2007).
- 57. Питание тяжелобольногоОпределение нутритивного статуса по шкале Nutritional
- 58. Питание тяжелобольногоШкала NRS 2002.Если при Первичной оценке
- 59. Питание тяжелобольногоБлок 2. Финальная оценка
- 60. Питание тяжелобольногоБлок 2. Финальная оценка (продолжение)
- 61. Питание тяжелобольногоЕсли возраст больного 70 лет и
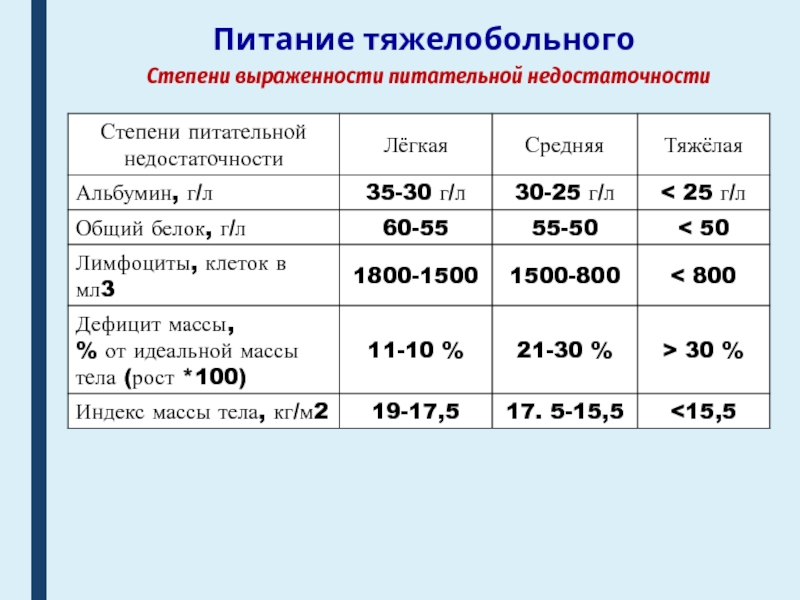
- 62. Питание тяжелобольногоСтепени выраженности питательной недостаточности
- 63. Питание тяжелобольногоНутриционную поддержку можно определить как комплекс
- 64. Питание тяжелобольногоОсновными задачами нутритивной поддержки являются: купирование
- 65. Питание тяжелобольногоПоказаниями к проведению нутритивной поддержки являются:1)
- 66. Питание тяжелобольногоПоказаниями к проведению НП являются:6) сопутствующие
- 67. Питание тяжелобольногоНутритивная поддержка включает в себя: энтеральное питание
- 68. Питание тяжелобольногоВыбор формы питания должен определяться: степенью тяжести
- 69. Питание тяжелобольногоНа начальном этапе предпочтение отдаётся парентеральному
- 70. Питание тяжелобольногоТем не менее, проведение парентерального питания
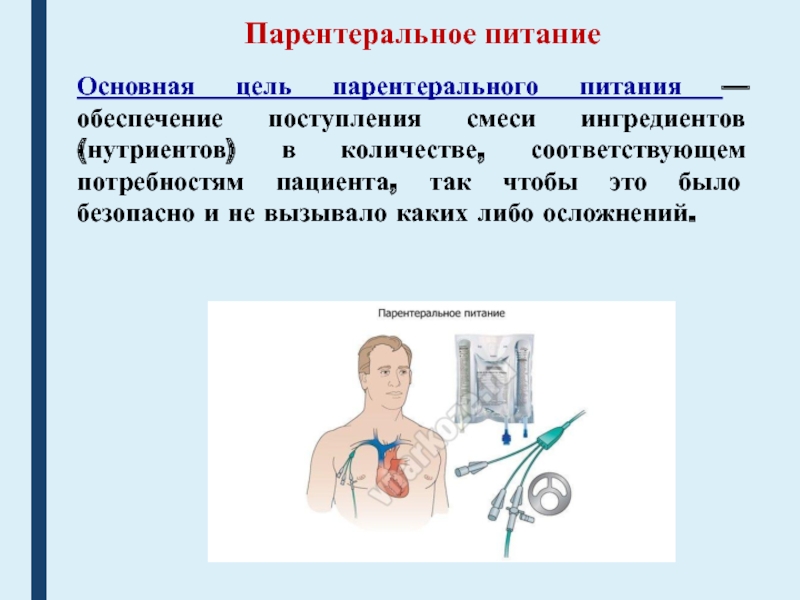
- 71. Питание тяжелобольногоПарентеральное питание— способ введения питательных веществ
- 72. Парентеральное питаниеПарентеральное питание — неотъемлемая часть комплексной
- 73. Парентеральное питаниеОсновная цель парентерального питания — обеспечение
- 74. Виды парентерального питанияВ настоящее время применяют следующие
- 75. Виды парентерального питанияЧастичное (или неполное), предусматривающее внутривенное введение
- 76. Питание тяжелобольногоГлавные цели парентерального питания состоят:В обеспечении
- 77. Показания и противопоказанияОснованием для назначения полного парентерального
- 78. Питание тяжелобольногоЧастичное парентеральное питание может быть назначено
- 79. Питание тяжелобольногоЧастичное парентеральное питание может быть назначено
- 80. Питание тяжелобольногоПарентеральное питание противопоказано больным:имеющим аллергию на
- 81. Питание тяжелобольногоВ условиях современных клиник могут применяться
- 82. Питание тяжелобольногоПарентеральное питание может осуществляться в режиме:круглосуточного
- 83. Питание тяжелобольногоПоскольку протеины усваиваются в расщепленном виде,
- 84. Питание тяжелобольногоЭнтеральное питание, ЭП (от др.-греч. ἔντερον — «кишечник») — тип
- 85. Питание тяжелобольногоЦель энтерального питания – обеспечить полноценное
- 86. Питание тяжелобольногоЭнтеральное питание для ослабленных больных разработано для
- 87. Питание тяжелобольногоПРИЧИНЫ ДЛЯ НАЗНАЧЕНИЯ ЭНТЕРАЛЬНОГО ПИТАНИЯЕсть 4
- 88. Питание тяжелобольногоПРИЧИНЫ ДЛЯ НАЗНАЧЕНИЯ ЭНТЕРАЛЬНОГО ПИТАНИЯНевозможность нормально
- 89. Питание тяжелобольногоВИДЫ ЭНТЕРАЛЬНОГО ПИТАНИЯНе смотря на то,
- 90. Питание тяжелобольногоЖидкие смеси для энтерального питания по
- 91. Питание тяжелобольного2. Полуэлементные – их компоненты частично гидролизованы
- 92. Питание тяжелобольного3. Модульные (только один компонент) – врач
- 93. Питание тяжелобольногоСпособы введения энтерального питания довольно разнообразны,
- 94. Питание тяжелобольного2. Энтеральное зондовое питание – смеси подаются
- 95. Питание тяжелобольного3. Энтеральное питание через стому означает,
- 96. Питание тяжелобольногоПОДАЧА ЭНТЕРАЛЬНОГО ПИТАНИЯРежим подачи смесей подбирается
- 97. Питание тяжелобольногоПОДАЧА ЭНТЕРАЛЬНОГО ПИТАНИЯКапельно в течение дня,
- 98. Питание тяжелобольногоПОДАЧА ЭНТЕРАЛЬНОГО ПИТАНИЯБолюсно, т.е. небольшими порциями,
- 99. ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ ВО ВРЕМЯ ЭНТЕРАЛЬНОГО ПИТАНИЯСамое тяжелое осложнение
- 100. Скачать презентанцию
СОДЕРЖАНИЕОбеспечение лечебно-охранительного режима. Шкала оценки общего состояния пациента паллиативной помощи. Обеспечение общего ухода за пациентом. Создание оптимальных условий для жизнедеятельности пациента. Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения
Слайды и текст этой презентации
Слайд 1Осуществление общего сестринского ухода в
паллиативной медицине.
Питание инкурабельных пациентов
Слайд 2СОДЕРЖАНИЕ
Обеспечение лечебно-охранительного режима.
Шкала оценки общего состояния пациента паллиативной помощи.
Обеспечение общего ухода за пациентом.
Создание оптимальных условий для жизнедеятельности
пациента. Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения манипуляций по обеспечению личной гигиены (уход за полостью рта, за глазами, за полостью носа, за ушами, за промежностью и наружными половыми органами, смена нательного и постельного белья).
Питание тяжелобольного. Нутритивные проблемы. Энтеральное питание. Кормление пациента (через рот, гастростому, назогастральный зонд). Парентеральное питание.
Слайд 3Обеспечение лечебно-охранительного режима
Лечебно-охранительный режим - это комплекс профилактических и лечебных мероприятий, которые
направлены на восстановление утраченного здоровья пациентов.
Для организации работы по обеспечению
должного лечебно-охранительного режима в ЛПУ разработаны в документе «Инструктивно-методические указания по организации лечебно-охранительного режима в ЛПУ», утвержденные приказом МЗ СССР от 16.11.87 № 1204 «О лечебно-охранительном режиме в лечебно-профилактических учреждениях». Этот документ сохраняет свою актуальность и в настоящее время.Слайд 4Обеспечение лечебно-охранительного режима
Лечебно-охранительный режим заключается в следующем:
внешнее преобразование больничной среды
обитания пациента;
продление естественного ночного сна;
защита пациента от отрицательных эмоций и
болевых ощущений;дополнение режима покоя физической активностью (лечебная физкультура);
улучшение нервно-психического состояния пациентов.
Слайд 5Обеспечение лечебно-охранительного режима
Лечебно-охранительный режим включает:
1) санитарно-гигиенический режим с определенными требованиями
к устройству и расположению учреждений паллиативной помощи, ее корпусов и
внутренней отделке помещений, оборудованию палат, мебели, освещению, отоплению, вентиляции, санитарному состоянию территории2) санитарно-противоэпидемические мероприятия, направленные на предупреждение распространения внутрибольничной инфекции, обеспечение санитарно-гигиенического режима;
Слайд 6Обеспечение лечебно-охранительного режима
Лечебно-охранительный режим включает:
3) мероприятия по дезинфекции предметов ухода
за инкурабельными больными
4) комплекс мероприятий по обеспечению личной гигиены пациента
и медицинского работника. Объем мероприятий личной гигиены зависит от тяжести больного, его индивидуального режима, методов лечения5) индивидуальный режим пациента (постельный, полупостельный, активный): двигательная активность зависит от физических возможностей пациента, и также должна включать гимнастические упражения
Слайд 7Обеспечение лечебно-охранительного режима
Лечебно-охранительный режим включает:
6) правила этики и деонтологии медицинских
работников
7) внутрибольничный
режим - определенный порядок, установленный в учреждении паллиативной помощи. Правила внутреннего распорядка дня устанавливают строго определенное время для питания пациентов, выполнения лечебно-диагностических процедур, санитарно-гигиенических мероприятий, обхода врача, посещения родственников. Слайд 8Обеспечение лечебно-охранительного режима
Потребность в движении – физиологическая потребность человека.
Для больных
неизлечимыми заболеваниями характерно снижение физической активности.
Зависимость, возникающая при ограничении подвижности,
влечет за собой нарушение удовлетворения таких необходимых для человека видов повседневной деятельности, как употребление пищи и жидкости, физиологические отправления, общение (коммуникативная деятельность) и поддержание безопасности окружающей среды. Слайд 9Обеспечение лечебно-охранительного режима
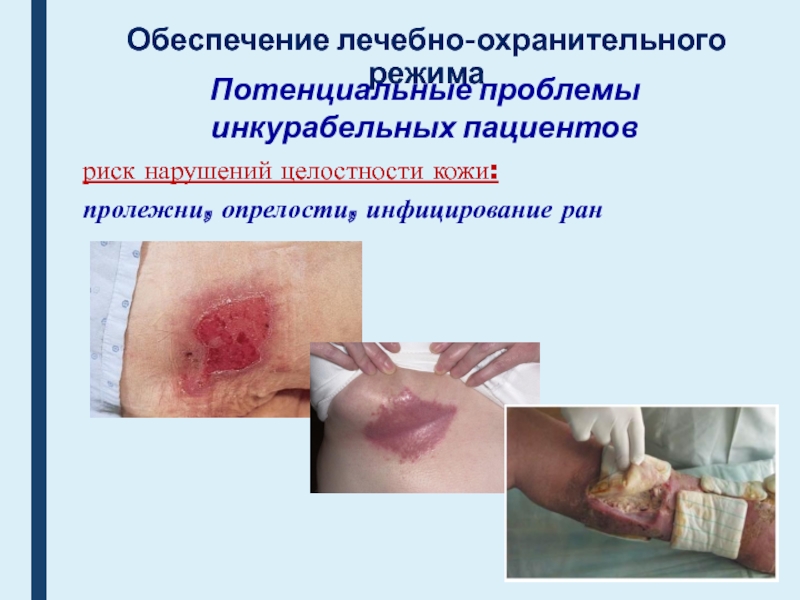
Потенциальные проблемы
инкурабельных пациентов
риск нарушений целостности кожи:
пролежни,
опрелости, инфицирование ран
Слайд 10Обеспечение лечебно-охранительного режима
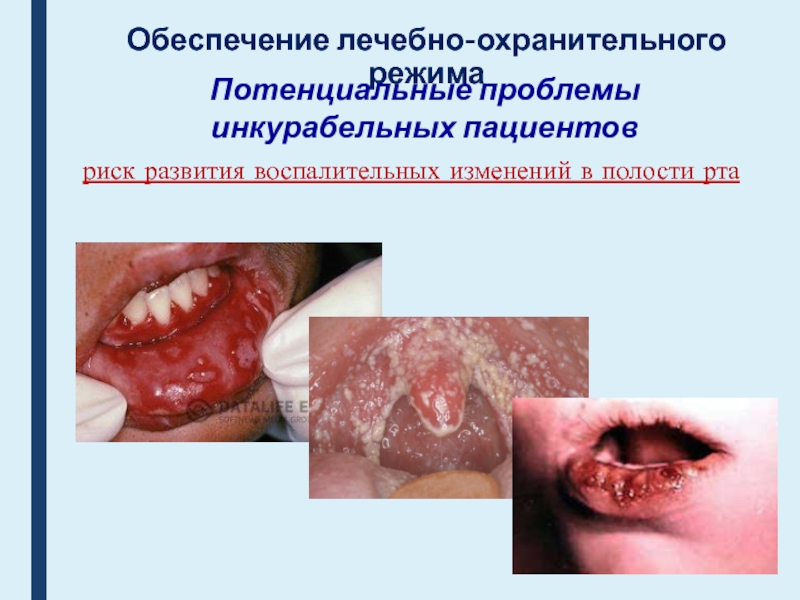
Потенциальные проблемы
инкурабельных пациентов
риск развития воспалительных изменений в
полости рта
Слайд 11Обеспечение лечебно-охранительного режима
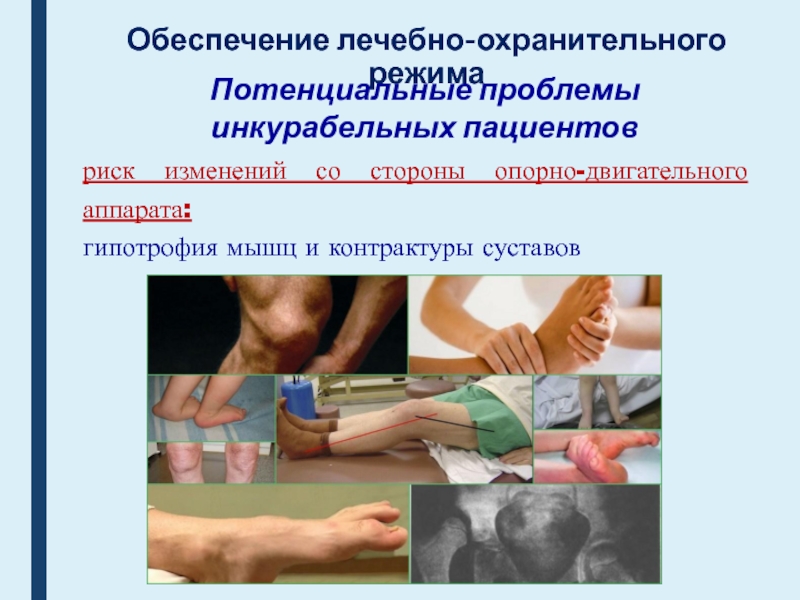
Потенциальные проблемы
инкурабельных пациентов
риск изменений со стороны опорно-двигательного
аппарата:
гипотрофия мышц и контрактуры суставов
Слайд 12Обеспечение лечебно-охранительного режима
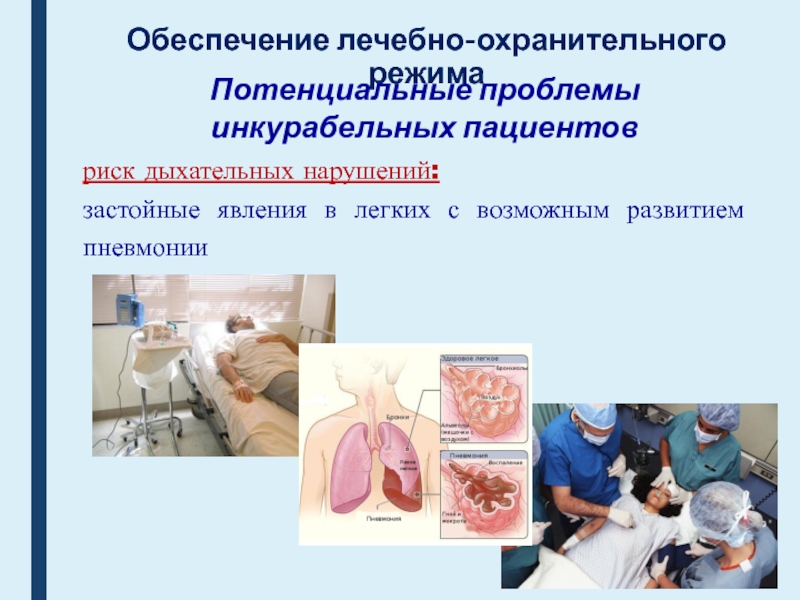
Потенциальные проблемы
инкурабельных пациентов
риск дыхательных нарушений:
застойные явления
в легких с возможным развитием пневмонии
Слайд 13Обеспечение лечебно-охранительного режима
Потенциальные проблемы
инкурабельных пациентов
риск изменений в сердечно-сосудистой системе:
гипотония, ортостатический коллапс
Слайд 14Обеспечение лечебно-охранительного режима
Потенциальные проблемы
инкурабельных пациентов
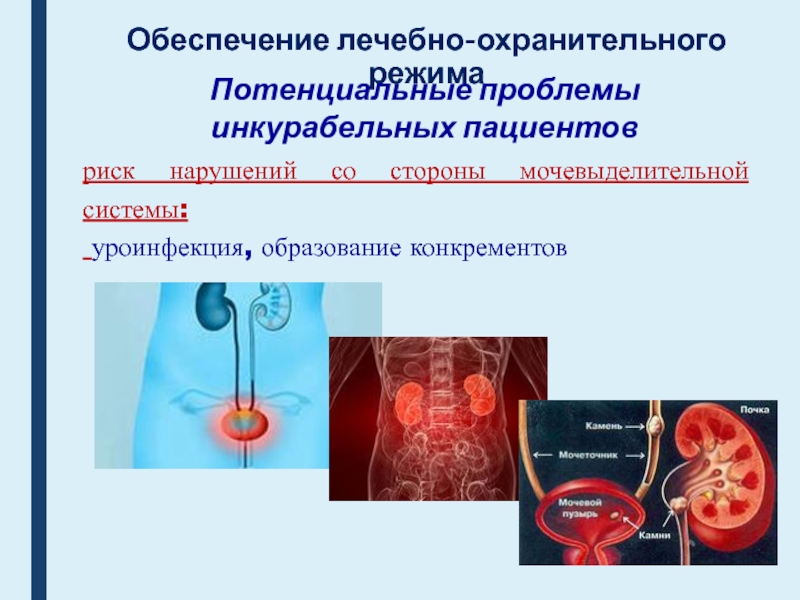
риск нарушений со стороны мочевыделительной
системы:
уроинфекция, образование конкрементов
Слайд 15Обеспечение лечебно-охранительного режима
Потенциальные проблемы
инкурабельных пациентов
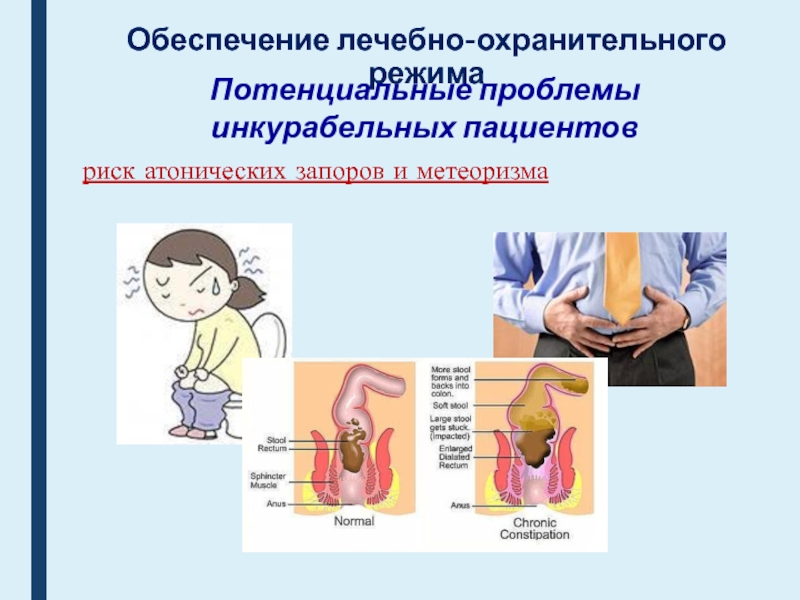
риск атонических запоров и метеоризма
Слайд 16Обеспечение лечебно-охранительного режима
Потенциальные проблемы
инкурабельных пациентов
риск обезвоживания
Слайд 17Обеспечение лечебно-охранительного режима
Потенциальные проблемы
инкурабельных пациентов
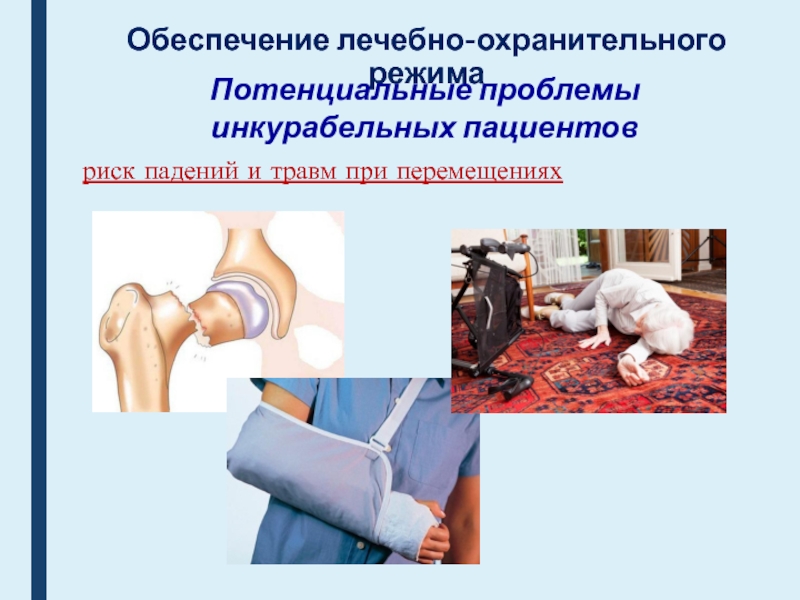
риск падений и травм при
перемещениях
Слайд 18Обеспечение лечебно-охранительного режима
Потенциальные проблемы
инкурабельных пациентов
риск нарушения сна
Слайд 19Обеспечение лечебно-охранительного режима
Потенциальные проблемы
инкурабельных пациентов
риск дефицита общения
Слайд 23Обеспечение общего ухода за пациентами
Под уходом за пациентами понимают оказание
больному помощи в удовлетворении его потребностей.
К таким потребностям относятся
еда, питье, умывание, движение, освобождение кишечника и мочевого пузыря. В стационаре уход осуществляют, как правило, младший и средний медицинский персонал, а дома – родственники больного.
Слайд 24Обеспечение общего ухода за пациентами
Итак, под уходом понимают:
создание и
поддержание санитарно-гигиенической обстановки в палате и дома;
устройство удобной постели
и содержание ее в чистоте; гигиеническое содержание больного, оказание ему помощи во время туалета, приема пищи, физиологических и болезненных отправлений организма;
выполнение врачебных назначений; организацию досуга больного;
поддержание в больном бодрого настроения.
Слайд 25Обеспечение общего ухода за пациентами
Основные принципы ухода за тяжелобольными и
обездвиженными пациентами:
безопасность (предупреждение травматизма пациента)
конфиденциальность (подробности личной жизни не должны
быть известны посторонним)уважение чувства достоинства (выполнение всех процедур с согласия пациента, обеспечение уединения, если необходимо)
общение (расположение пациента и членов его семьи к беседе, обсуждение хода предстоящей процедуры и плана ухода в целом).
независимость (поощрение каждого пациента к самостоятельности)
инфекционная безопасность (осуществление соответствующих мероприятий)
Слайд 26Обеспечение общего ухода за пациентами
Критерии оценки качества ухода за тяжелобольными:
Соблюдение
стандартов технологий ухода за пациентами.
Соблюдение стандартов технологий выполнения манипуляций и
процедур.Соблюдение стандартов ведения медицинской документации по уходу за больными.
Своевременность и точность выполнения врачебных назначений.
Соблюдение технологий санитарно-противоэпидемических мероприятий.
Соблюдение деонтологических принципов (с учетом мнения пациентов о медицинском работнике).
Слайд 27Обеспечение общего ухода за пациентами
Особенности ухода за тяжелобольным на дому
Тяжелобольной
лучше чувствует себя дома. Для организации эффективного целенаправленного домашнего ухода
за тяжелобольным нужно помнить об основных потребностях и о тяжести состояния пациента, насколько пациент сам способен удовлетворить нарушенные потребности. Но часто тяжелобольной не может удовлетворить свои потребности в полном объеме, он становится зависимым от окружающих его людей.Ухаживающий должен выявить нарушенные потребности, определить настоящие, возможные проблемы пациента и создать наиболее благоприятные и комфортные условия для пациента.
Слайд 28Обеспечение общего ухода за пациентами
Особенности ухода за тяжелобольным на дому
Уход
за тяжелобольным пациентом на дому имеет свои особенности. Имеет значение:
выраженность
патологии пациента и способность к самообслуживаниюстепень нарушения потребностей
психологическая обстановка в семье
особенности питания
соблюдение санитарно-гигиенических условий
взаимоотношение между лицами различного возраста
социально - бытовые условия
финансовые возможности семьи.
Слайд 29Обеспечение общего ухода за пациентами
Работа медицинской сестры и ухаживающего персонала
не должна быть механической. В центре внимания должен быть сам
больной, жаждущий заботой и внимания лично к себе. Пациенту необходимо обеспечить сохранение своей индивидуальности, его привычек.Медсестра, выполняя рекомендации врача, обучает родственников, используя элементы стандартов ухода.
Важны такие черты как терпение, чувство такта, сострадание. Установление психологического контакта подразумевает способность приспособиться к больному, узнать и понять его особенности.
Необходимо стараться уменьшить неудобства, с которыми сталкивается больной, не ущемляя его инициативы в смысле самообслуживания.
Больного надо стимулировать уходу за собой, сохранению привлекательности, опрятности, к контактам с окружающими.
Слайд 30Обеспечение оптимальных условий для жизнедеятельности пациента
Индекс активности повседневной жизни Бартела
позволяет определить степень независимости от каких-либо видов помощи.
Индекс Бартела включает
10 пунктов, относящихся к сфере самообслуживания и мобильности. Оценка уровня повседневной активности производится по сумме баллов, определенных у больного по каждому из разделов теста.
Слайд 32Индекс активности повседневной жизни Бартела
При подсчете индекса Бартела необходимо придерживаться
следующих правил:
Индекс отражает реальные действия больного, а непредполагаемые.
Необходимость
присмотра означает, что больной не относится к категории тех, кто не нуждается в помощи (больной не независим).Уровень функционирования определяется наиболее оптимальным для конкретной ситуации путем расспроса больного, его друзей/родственников, однако важны непосредственное наблюдение и здравый смысл. Прямое тестирование не требуется.
Слайд 33Индекс активности повседневной жизни Бартела
4. Обычно оценивается функционирование больного в
период предшествовавших 24-48 часов, однако иногда обоснован и более продолжительный
период оценки.5. Средние категории означают, что больной осуществляет более 50% необходимых для выполнения той или иной функции усилий.
6. Категория «независим» допускает использование вспомогательных средств.
7. Шкалой удобно пользоваться как для определения изначального уровня активности пациента, так и для проведения мониторинга с целью определения эффективности ухода.
Слайд 34Индекс активности повседневной жизни Бартела
Суммарный балл — 100.
Показатели от 0
до 20 баллов соответствует полной зависимости,
от 21 до 60
баллов — выраженной зависимости, от 61 до 90 баллов — умеренной,
от 91 до 99 баллов — легкой зависимости в повседневной жизни.
Слайд 35Индекс активности повседневной жизни Бартела
Прием пищи
10 - не нуждаюсь
в помощи, способен самостоятельно пользоваться всеми необходимыми столовыми приборами
5
- частично нуждаюсь в помощи, например, при разрезании пищи 0 - полностью зависим от окружающих (необходимо кормление с посторонней помощью)
Персональный туалет (умывание лица, причесывание, чистка зубов, бритье)
5 - не нуждаюсь в помощи
0 - нуждаюсь в помощи
Слайд 36Индекс активности повседневной жизни Бартела
Одевание
10 - не нуждаюсь в
посторонней помощи
5 - частично нуждаюсь в помощи, например, при
одевании обуви, застегивании пуговиц и т. д. 0 - полностью нуждаюсь в посторонней помощи
Прием ванны
5 - принимаю ванну без посторонней помощи
0 - нуждаюсь в посторонней помощи
Слайд 37Индекс активности повседневной жизни Бартела
Контроль тазовых функций (мочеиспускания, дефекации)
20
- не нуждаюсь в помощи
10 - частично нуждаюсь в
помощи (при использовании клизмы, свечей, катетера) 0 - постоянно нуждаюсь в помощи в связи с грубым нарушением тазовых функций
Посещение туалета
10 - не нуждаюсь в помощи
5 - частично нуждаюсь в помощи (удержание равновесия, использование туалетной бумаги, снятие и одевание брюк и т. д. )
0 - нуждаюсь в использовании судна, утки
Слайд 38Индекс активности повседневной жизни Бартела
Вставание с постели
15 - не
нуждаюсь в помощи
10 - нуждаюсь в наблюдении или минимальной
поддержке 5 - могу сесть в постели, но для того, чтобы встать, нужна существенная поддержка
0 - не способен встать с постели даже с посторонней помощью.
Подьем по лестнице
10 - не нуждаюсь в помощи
5 - нуждаюсь в наблюдении или поддержке
0 - не способен подниматься по лестнице даже с поддержкой
Слайд 39Индекс активности повседневной жизни Бартела
Передвижение
15 - могу без посторонней
помощи передвигаться на расстояния до 500 м
10 - могу
передвигаться с посторонней помощью в пределах 500 м 5 - могу передвигаться с помощью инвалидной коляски
0 - не способен к передвижению
Шкалой удобно пользоваться как для определения изначального уровня активности пациента, так и для проведения мониторинга с целью определения эффективности ухода.
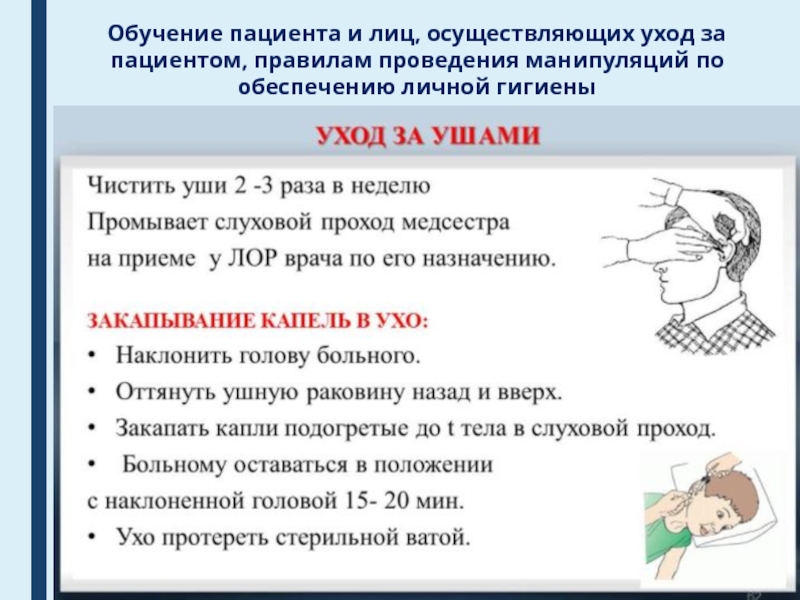
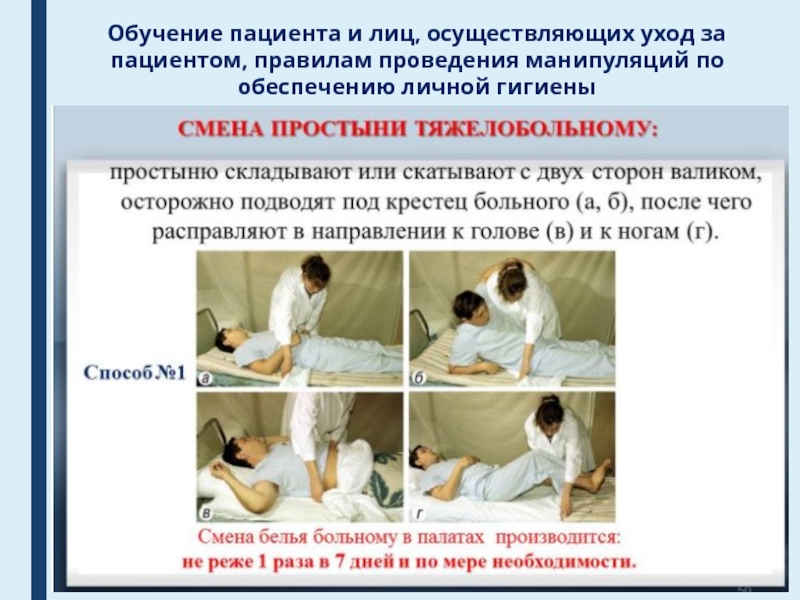
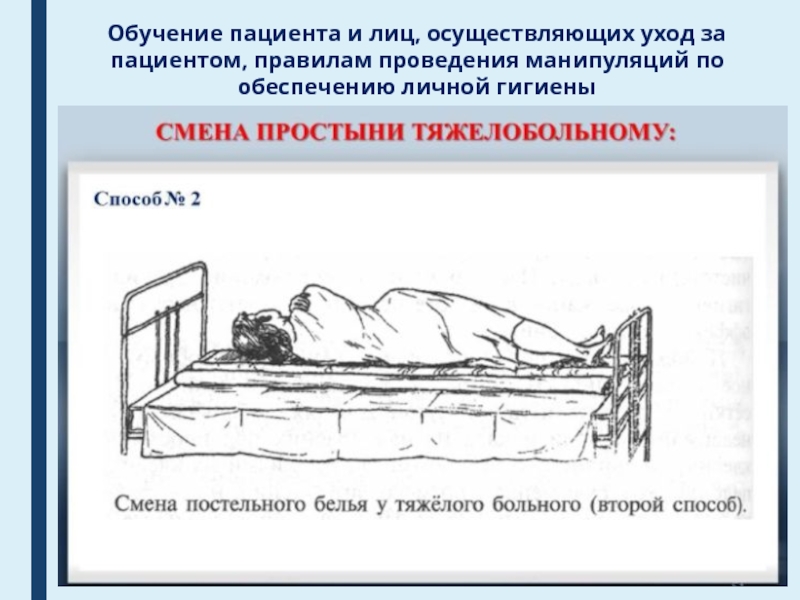
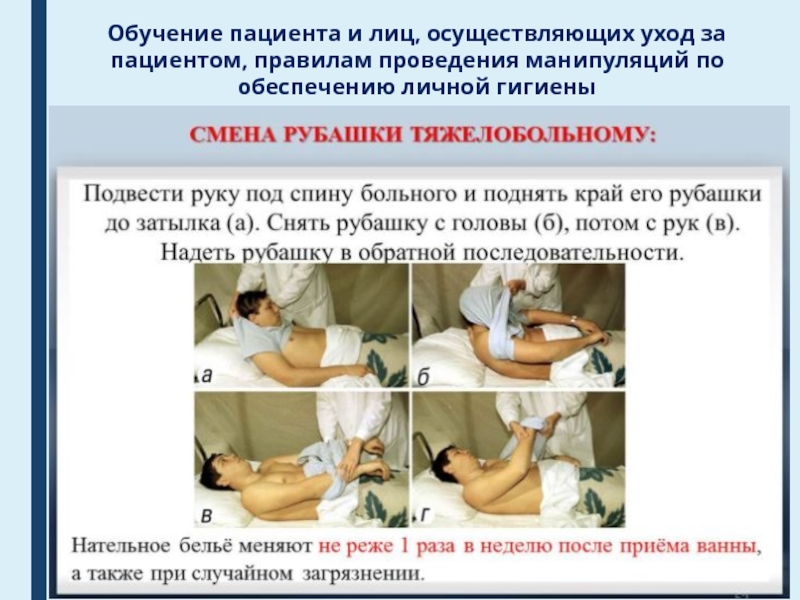
Слайд 40Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения
манипуляций по обеспечению личной гигиены
Слайд 41Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения
манипуляций по обеспечению личной гигиены
Слайд 42Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения
манипуляций по обеспечению личной гигиены
Слайд 43Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения
манипуляций по обеспечению личной гигиены
Слайд 44Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения
манипуляций по обеспечению личной гигиены
Слайд 45Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения
манипуляций по обеспечению личной гигиены
Слайд 46Обучение пациента и лиц, осуществляющих уход за пациентом, правилам проведения
манипуляций по обеспечению личной гигиены
Слайд 47Питание тяжелобольного
Одна из важных составляющих правильного ухода за тяжелобольными людьми
– рациональное питание.
Пациент должен получать достаточно питательных веществ, витаминов
и микроэлементов. Диета для лежачих больных планируется, как правило, врачом. Он дает рекомендации родным, обращая их внимание на разрешенные и запрещенные продукты, способы их приготовления.
Слайд 48Питание тяжелобольного
Если человек долго болеет и пребывает в лежачем положении,
то аппетит пропадает. Умирающие больные часто вовсе отказываются от еды.
Процесс кормления должен не только удовлетворять физиологическую потребность в еде, но и производить психотерапевтический эффект – вызывать положительные эмоции и давать позитивный настрой на выздоровление.
Слайд 49Питание тяжелобольного
Чтобы поддерживать желание больного есть, рацион лучше составлять из
тех продуктов, вкус которых ему нравится.
При этом не стоит
забывать о правилах сбалансированного питания и рекомендациях по питанию с учетом основного заболевания.Слайд 50Питание тяжелобольного
Питание для лежачих больных подбирается с учетом его особенных
потребностей.
Несмотря на отсутствие физических нагрузок, таким людям требуется еда
с повышенным содержанием калорий и белка. Это обеспечивает нормальное течение восстановительных процессов.
Слайд 51Питание тяжелобольного
Основные требования, которым должна соответствовать диета для лежачих больных:
присутствие полного набора питательных веществ, витаминов и микроэлементов, их оптимальное
соотношение; повышенное содержание белка (120-150 г в сутки);
достаточная калорийность (2,5-3,5 тыс. ккал в зависимости от роста и веса человека);
Слайд 52Питание тяжелобольного
преимущественно медленные углеводы (быстро усвояемые сахара свести к минимуму);
сниженное потребление жиров (до 100 г);
наличие клетчатки в рационе
(натуральной в виде овощей или аптечной в виде порошка); достаточный объем воды (30-40 мл на 1 кг веса) для активного выведения метаболитов из организма.
Слайд 53Питание тяжелобольного
Блюда должны включать в себя только то, что можно
есть лежачему больному. В процессе приготовления пищи отдается преимущество варке,
готовке на пару, запеканию.Овощи и фрукты можно давать в сыром виде, предварительно тщательно вымыв их.
Еда для лежачих больных должна быть мягкой, не пересушенной, порезанной на небольшие куски для удобства или измельчена в блендере. Оптимальная форма пищи – пюре.
Слайд 54Питание тяжелобольного
Нутритивные проблемы
- это проблемы, часто возникающие в паллиативной практике
и обусловленные дефицитарным питанием по содержанию пищевого рациона и по
калорийностиСлайд 55Питание тяжелобольного
Нутритивная недостаточность
– это дисбаланс между потребностями организма в питательных веществах и количеством
поступающих нутриентов.
Нутритивная недостаточность зависит не только от количества потребляемых питательных веществ,
но и от изменений потребностей организма в связи с заболеванием, а также усваиваемости нутриентов.Слайд 56Питание тяжелобольного
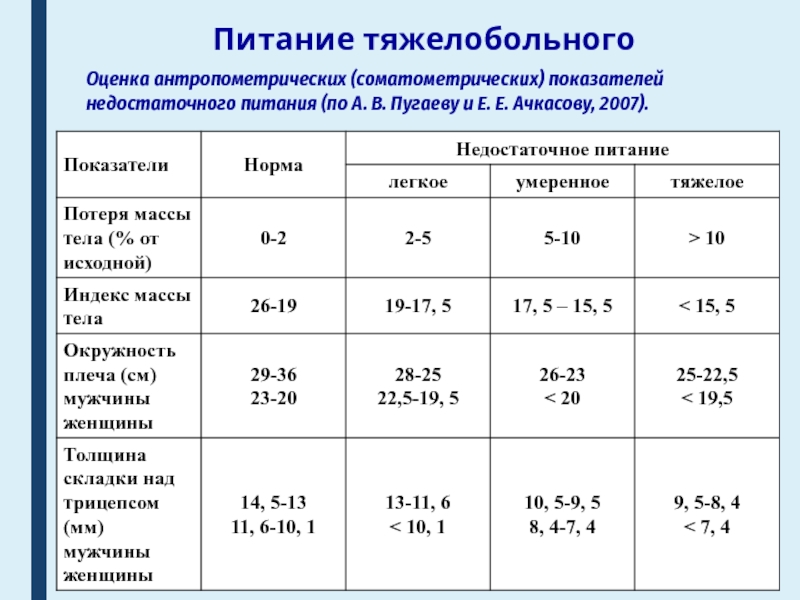
Оценка антропометрических (соматометрических) показателей недостаточного питания (по А. В.
Пугаеву и Е. Е. Ачкасову, 2007).
Слайд 57Питание тяжелобольного
Определение нутритивного статуса по шкале Nutritional Risk Screening (NRS)
— Оценка Нутритивного Риска - была впервые использована в 2002
году и основана на поэтапном исключении из всей совокупности больных пациентов без трофологических нарушений.На первом этапе (первичная оценка) проводится скрининг пациентов всего по трем параметрам.
Слайд 58Питание тяжелобольного
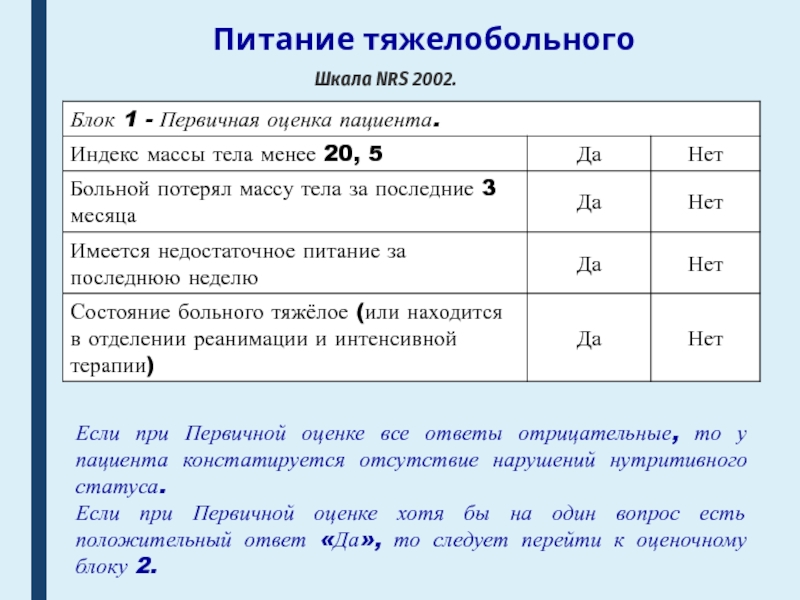
Шкала NRS 2002.
Если при Первичной оценке все ответы отрицательные,
то у пациента констатируется отсутствие нарушений нутритивного статуса.
Если при Первичной
оценке хотя бы на один вопрос есть положительный ответ «Да», то следует перейти к оценочному блоку 2.Слайд 61Питание тяжелобольного
Если возраст больного 70 лет и более, то необходимо
добавить ещё один балл к общей сумме.
Полученные баллы суммируются.
Если сумма баллов по шкале NRS 2002 составляет не менее 3, то проводится оценка критериев питательной недостаточности с использованием ряда лабораторных и клинических показателей: общий белок, альбумин сыворотки крови, лимфоциты периферической крови, индекс массы тела (ИМТ).
Питательная недостаточность и ее степень диагностируется при наличии одного и более критериев, представленных в таблице.
Слайд 63Питание тяжелобольного
Нутриционную поддержку можно определить как комплекс лечебных мероприятий, направленных
на поддержание cтруктурно-функционального и метаболического равновесия в организме тяжелых больных.
Слайд 64Питание тяжелобольного
Основными задачами нутритивной поддержки являются:
купирование проявлений синдрома гиперметаболизма-гиперкатаболизма;
сохранение соматического и висцерального пулов белков;
профилактика и лечение иммуносупрессии;
снижение рисков инфекционных осложнений;
активация репаративных процессов;
повышение уровня качества жизни больных.
Слайд 65Питание тяжелобольного
Показаниями к проведению нутритивной поддержки являются:
1) потеря 10% и
более массы тела за 1 месяц и/или 20% за 3
месяца;2) снижение индекса массы тела до 19 кг/м2 и менее;
3) гипопротеинемия и гипоальбуминемия (60 и 30 г/л соответственно);
4) гиперметаболизм (по экскреции с мочой азота более 6 г/сутки);
5) парентеральное питание проводится при неэффективности или невозможности проведения энтеральной нутритивной поддержки;
Слайд 66Питание тяжелобольного
Показаниями к проведению НП являются:
6) сопутствующие заболевания (эрозивно-язвенные поражения
пищевода и зоны анастомоза, желчнокаменная болезнь, наличие расстройств опорожнения кишечника
и др.).Критериями эффективности проведения лечебного питания в паллиативной медицине служат сохранение массы тела, купирование белково-энергетической недостаточности и метаболических нарушений.
Слайд 67Питание тяжелобольного
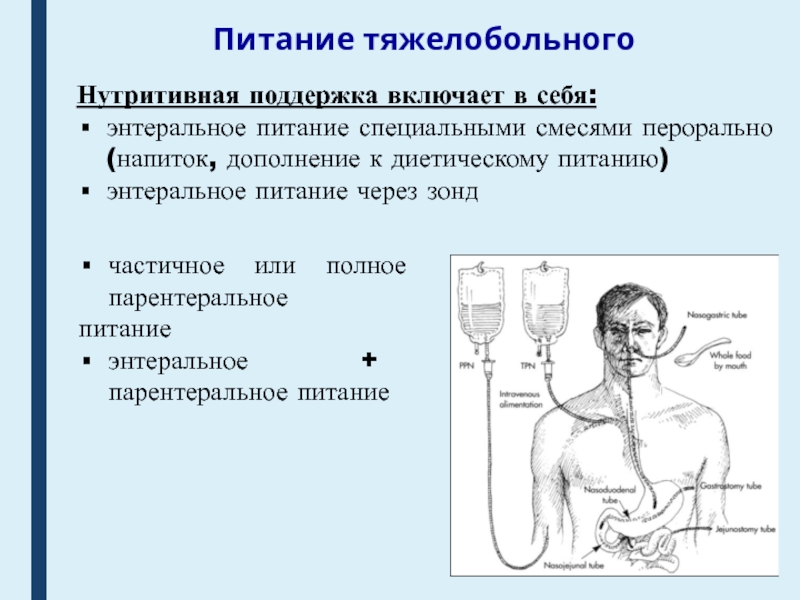
Нутритивная поддержка включает в себя:
энтеральное питание специальными смесями перорально
(напиток, дополнение к диетическому питанию)
энтеральное питание через зонд
частичное или полное
парентеральноепитание
энтеральное + парентеральное питание
Слайд 68Питание тяжелобольного
Выбор формы питания должен определяться:
степенью тяжести состояния пациента
наличием или
отсутствием сознания
возможностью глотать
выраженностью токсикоза, сопровождающегося рвотой, диареей
тяжестью и объёмом оперативного
вмешательствасостоянием желудочно-кишечного тракта - оперативное вмешательство, стресс нарушают моторику желудочно-кишечного тракта, структуру и целостность эпителия, снижают секреторную активность, всё вместе это приводит к мальабсорбции, что ещё больше усугубляет дефицит нутриентов
Чем тяжелее состояние, тем более щадящий метод коррекции нутритивного статуса применяется.
Слайд 69Питание тяжелобольного
На начальном этапе предпочтение отдаётся парентеральному питанию, так как
только таким способом можно обеспечить адекватное поступление необходимых пластических и
энергетических материалов в условиях выраженного гиперкатаболизма.Слайд 70Питание тяжелобольного
Тем не менее, проведение парентерального питания более 3 дней
чревато серьёзными осложнениями, в отсутствии стимулирующего воздействия пищи может отмечаться:
неконтролируемый
рост и изменение состава кишечной микрофлорыатрофия слизистой тонкой и толстой кишки
нарушение функции лимфоидной ткани кишечника и развитие иммуносупрессии
Слайд 71Питание тяжелобольного
Парентеральное питание
— способ введения питательных веществ в организм путём
внутривенной инфузии в обход желудочно-кишечного тракта.
Слайд 72Парентеральное питание
Парентеральное питание — неотъемлемая часть комплексной терапии пациента в
нескольких случаях:
когда он не может принимать и/или усваивать пищу
через рот (травмы и операции в области лица и черепа, на пищеварительном тракте), либо когда имеется опасность ухудшения болезни при питании через рот (обострение панкреатита, синдром короткого кишечника), а также если питание через рот недостаточно и требуется дополнительная пищевая поддержка.
Слайд 73Парентеральное питание
Основная цель парентерального питания — обеспечение поступления смеси ингредиентов
(нутриентов) в количестве, соответствующем потребностям пациента, так чтобы это было
безопасно и не вызывало каких либо осложнений.Слайд 74Виды парентерального питания
В настоящее время применяют следующие виды парентерального питания:
Тотальное (или
полное), при котором в сосудистое русло больного внутривенно вводят полный
комплекс нутриентов, обеспечивающих жизнедеятельность организма, представленных средствами энергетического обеспечения, микроэлементами, водой, пластическими материалами, витаминами, электролитами, веществами, стимулирующими усвоение инфузионных растворов. Поскольку вода входит в состав инфузионного раствора, у больного, находящегося на полном парентеральном питании, отпадает надобность в питье.Слайд 75Виды парентерального питания
Частичное (или неполное), предусматривающее внутривенное введение лишь определенных питательных
веществ (например, углеводов и белков).
Дополнительное (или вспомогательное), характеризующееся сочетанием парентерального питания
с зондовым или пероральным. Этот вид нутритивной поддержки организма применяют в случаях, когда поступление питательных веществ через рот оказывается недостаточным.Смешанное, предусматривающее сочетание двух видов клинического питания: парентерального + энтерального.
Слайд 76Питание тяжелобольного
Главные цели парентерального питания состоят:
В обеспечении организма пациента энергией
и комплексом нутриентов (представленных, в первую очередь, углеводами, белками и
жирами).В предотвращении распада белка и в поддержании его количества в организме больного в пределах определенных значений.
В восстановлении ресурсов организма, утраченных в течение болезни.
Слайд 77Показания и противопоказания
Основанием для назначения полного парентерального питания является наличие:
серьезных
травм и заболеваний пищеводной трубки, желудка, кишечника;
острой непроходимости некоторых отделов желудочно-кишечного
тракта, тяжелых ожогов (в течение и пред-, и послеоперационного периода);психической анорексии (тяжелого психического заболевания, заставляющего пациента отказываться от еды и провоцирующего сильное истощение организма);
острого панкреатита и гнойно-септических осложнений болезней органов желудочно-кишечного тракта.
Слайд 78Питание тяжелобольного
Частичное парентеральное питание может быть назначено больным при:
сепсисе (тяжелейшем инфекционном
состоянии, спровоцированном попаданием в кровоток патогенных микроорганизмов и продуктов их
жизнедеятельности);гнойно-септических осложнениях травм, сопровождаемых нагноением ран и проникновением патогенной микрофлоры в кровяное русло;
болезнях, характеризующихся белковой недостаточностью, возникающей вследствие нарушений, связанных с перевариванием и всасыванием пищи;
Слайд 79Питание тяжелобольного
Частичное парентеральное питание может быть назначено больным при:
онкологических заболеваниях;
лучевой
болезни;
тяжелых патологиях крови (например, при лейкозе – онкологическом заболевании, характеризующемся перерождением лейкоцитов
в злокачественные клетки);коматозных состояниях, сопровождающихся потерей сознания, нарушением работы жизненно важных органов и угнетением деятельности ЦНС (центральной нервной системы).
Слайд 80Питание тяжелобольного
Парентеральное питание противопоказано больным:
имеющим аллергию на отдельные компоненты применяемых
инфузионных растворов;
способным принимать пищу физиологически адекватным путем;
в период гиповолемии (патологии,
характеризующейся уменьшением объема крови, циркулирующей по сосудам), электролитных расстройств или шоковых состояний;страдающим патологиями, при которых применение этого вида нутритивной поддержки организма не в силах улучшить прогноз болезни.
Слайд 81Питание тяжелобольного
В условиях современных клиник могут применяться такие варианты доступов
для парентерального питания:
Для обеспечения кратковременного (на протяжении суток) парентерального питания
инфузионный раствор вводят через канюлю или катетер в периферическую вену руки.Для осуществления более продолжительного – свыше четырех недель – парентерального питания инфузионные растворы вводят через одну из центральных вен (полую, подключичную или яремную) при помощи мягких катетеров системы Бровиака, Хикмана и Грошонга.
К использованию альтернативных внесосудистых и сосудистых доступов (через перитонеальную полость) прибегают значительно реже.
Слайд 82Питание тяжелобольного
Парентеральное питание может осуществляться в режиме:
круглосуточного введения;
циклического введения (в
течение 8-12 часов);
продленного введения (в течение 18-20 часов).
Слайд 83Питание тяжелобольного
Поскольку протеины усваиваются в расщепленном виде, основным источником белка
при ПП служат аминокислоты гидролизатов белка: Полиамин, Левамин-70, Вамин.
Жировые эмульсии:
Интралипид, Липофундин, Липозин.Углеводы: глюкоза — с концентрацией растворов 5–50%;
фруктоза (10 и 20%);
Основными препаратами для парентерального питания являются:
гидролизаты белка, аминокислотные растворы;
растворы углеводов;
жировые эмульсии;
электролиты;
витамины.
Слайд 84Питание тяжелобольного
Энтеральное питание, ЭП (от др.-греч. ἔντερον — «кишечник») — тип лечебного или дополнительного
питания специальными смесями, при котором всасывание пищи (при её поступлении
через рот, через зонд в желудке или кишечнике) осуществляется физиологически адекватным путём, то есть через слизистую оболочку желудочно-кишечного тракта.Слайд 85Питание тяжелобольного
Цель энтерального питания – обеспечить полноценное получение всех нутриентов
плюс минералов и витаминов, даже если больной пребывает в бессознательном
состоянии.Слайд 86Питание тяжелобольного
Энтеральное питание для ослабленных больных разработано для того, чтобы пациент
получал полноценную норму сбалансированного питания, которое способно заменить обычную еду.
В сущности, это смеси, поступающие в желудок или кишечник либо через назогастральный зонд, либо через стому.
Кормить пациента таким образом можно и в больнице, и дома.
Слайд 87Питание тяжелобольного
ПРИЧИНЫ ДЛЯ НАЗНАЧЕНИЯ ЭНТЕРАЛЬНОГО ПИТАНИЯ
Есть 4 группы причин, по
которым назначается клиническое энтеральное питание:
Неспособность принимать пищу самостоятельно (кома, серьезные
нарушения глотательной функции, переломы лицевых костей черепа, последствия инсульта, черепно-мозговых травм и т.д.).Невозможность употреблять обычную еду после или во время лучевой и химиотерапии при онкозаболеваниях, до и после операций, проведенных на желудочно-кишечном тракте (ЖКТ) либо иных органах.
Слайд 88Питание тяжелобольного
ПРИЧИНЫ ДЛЯ НАЗНАЧЕНИЯ ЭНТЕРАЛЬНОГО ПИТАНИЯ
Невозможность нормально питаться из-за патологий
(например, в желчных путях и почках) или болезней (панкреатит, диабет,
язвенный колит, болезни Паркинсона, Крона и т.д.).Отказ принимать пищу по психологическим или психиатрическим причинам (нервная анорексия, шизофрения, депрессия и т.д).
Благодаря принудительному питанию с помощью зонда, введенного через нос, слизистая оболочка ЖКТ не атрофируется, а бактерии не проникают в стенки кишечника.
Слайд 89Питание тяжелобольного
ВИДЫ ЭНТЕРАЛЬНОГО ПИТАНИЯ
Не смотря на то, что лечебное питание
делится на два типа - сухое и жидкое, на практике
удобней применять уже готовое энтеральное питание в жидком виде, так как с ним не нужно проводить дополнительных манипуляций – вскрыли упаковку, подключили к системе введения или назогастральному зонду и все.Слайд 90Питание тяжелобольного
Жидкие смеси для энтерального питания по составу разделяются на
4 категорий:
Стандартные или полимерные (нутриенты, аминокислоты, витамины и микроэлементы) - они
полностью соответствуют по составу здоровому, правильному питанию. Такие смеси используются при нормально работающей пищеварительной системе и отсутствии травм слизистых в ЖКТ.
Слайд 91Питание тяжелобольного
2. Полуэлементные – их компоненты частично гидролизованы и предназначены для
пациентов, страдающих от диареи, панкреатита, прочих нарушений пищеварения либо всасывания
пищи.Слайд 92Питание тяжелобольного
3. Модульные (только один компонент) – врач выбирает смесь в
соответствии с диагнозом – например, питание с легкоусвояемыми ненасыщенными жирными
кислотами используются для кормления пациентов, у которых диагностирована дисфункция поджелудочной железы, муковисцидоз, ожоги и т.д. Картининовые смеси - основа энтерального питания для истощенных больных, а также их рекомендуют спортсменам и вегетарианцам.4. Направленного действия – используются для кормления при нарушении работы конкретных органов (например, почек или печени), при сахарном диабете или проблемах с иммунитетом.
Слайд 93Питание тяжелобольного
Способы введения энтерального питания довольно разнообразны, и определение вида,
объема, режима и скорости подачи смеси проводится в соответствии с
состоянием пациента.3 типа питания:
1. Сипинговое питание – человек сам пьет смесь маленькими глотками.
Слайд 94Питание тяжелобольного
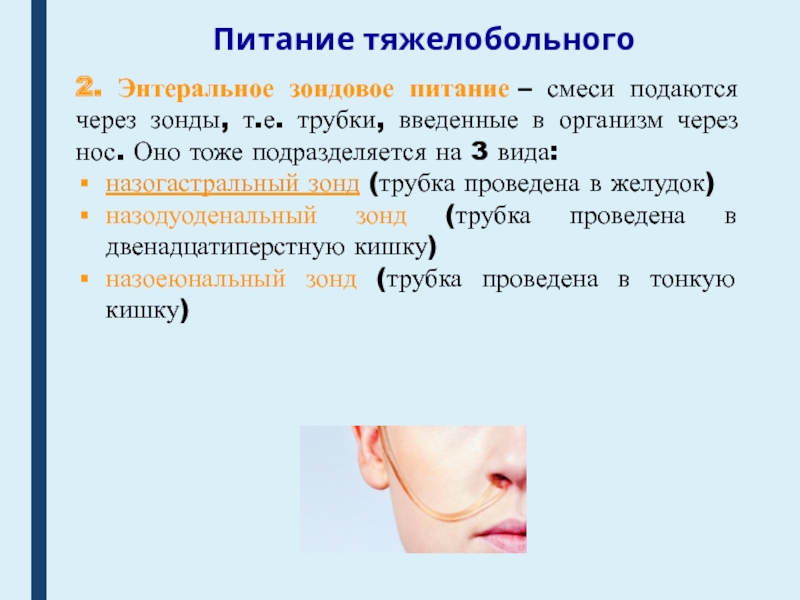
2. Энтеральное зондовое питание – смеси подаются через зонды, т.е.
трубки, введенные в организм через нос. Оно тоже подразделяется на
3 вида:назогастральный зонд (трубка проведена в желудок)
назодуоденальный зонд (трубка проведена в двенадцатиперстную кишку)
назоеюнальный зонд (трубка проведена в тонкую кишку)
Слайд 95Питание тяжелобольного
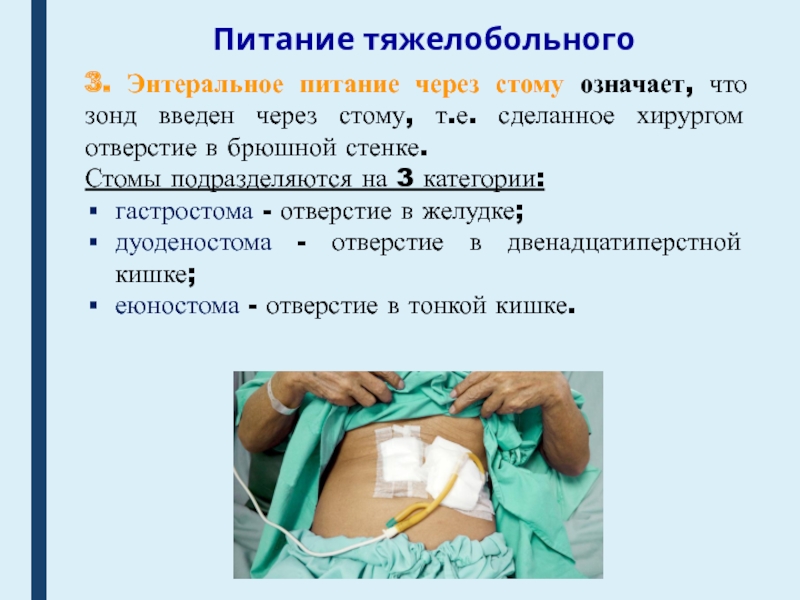
3. Энтеральное питание через стому означает, что зонд введен
через стому, т.е. сделанное хирургом отверстие в брюшной стенке.
Стомы
подразделяются на 3 категории:гастростома - отверстие в желудке;
дуоденостома - отверстие в двенадцатиперстной кишке;
еюностома - отверстие в тонкой кишке.
Слайд 96Питание тяжелобольного
ПОДАЧА ЭНТЕРАЛЬНОГО ПИТАНИЯ
Режим подачи смесей подбирается индивидуально.
Есть 4
метода введения питания пациенту:
Круглосуточно и с постоянной скоростью – для
начала скорость подачи питания невысока, около 60 мл/час. Если у больного нет рвоты, диареи, судорог, то скорость плавно увеличивают на 25 мл/час за 8-12 часов. Слайд 97Питание тяжелобольного
ПОДАЧА ЭНТЕРАЛЬНОГО ПИТАНИЯ
Капельно в течение дня, но с перерывом
в ночное время – чаще всего используется при питании через
гастростому.Периодами по 4-6 часов, что хорошо подходит для больных после операций на ЖКТ или страдающих диареей.
Слайд 98Питание тяжелобольного
ПОДАЧА ЭНТЕРАЛЬНОГО ПИТАНИЯ
Болюсно, т.е. небольшими порциями, практически так же,
как при обычном питании. Это стимулирует естественное функционирование ЖКТ. Кормление
проходит 3-5 раз в день, порциями не более 240 мл в 30 минут, хотя первая порция смеси не должна превышать 100 мл. Ее постепенно увеличивают.Слайд 99ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
ВО ВРЕМЯ ЭНТЕРАЛЬНОГО ПИТАНИЯ
Самое тяжелое осложнение – это аспирация
рвотных масс, т.е. ее подъем в легкие. Для предотвращения такого
развития событий следует тщательно подбирать режим питания, устанавливать не желудочный, а кишечный зонд, а во время кормления - приподнимать голову пациента.Есть еще 2 группы осложнений: нарушение работы ЖКТ (понос, рвота, диарея, вздутие живота) и нарушение общего метаболизма (кислотно-щелочной баланс, соотношение микроэлементов в крови и т.п.). Потому необходимо раз в неделю проводить лабораторное биохимическое исследование крови для определения кислотно-щелочного баланса и числа электролитов.
Если же во время питания у пациента появляется тошнота, рвота, диарея или судороги, то следует снизить или концентрацию смеси, или скорость ее введения.