Слайд 1Реанимация и интенсивная терапия коматозных состояний
Доцент Бычков А.А.
Слайд 2Виды нарушения сознания
Ясное сознание – полная ориентировка больного в окружающем
и в себе; адекватные реакции, сохранность произвольной спонтанной деятельности.
Оглушение (ступор,
сомноленция) – угнетение сознания с сохранением ограниченного словесного контакта на фоне повышения порога восприятия внешних раздражителей и снижения собственной психической активности.
Сопор – глубокое угнетение сознания с сохранением координированных защитных реакций и открывания глаз в ответ на болевые, звуковые и другие раздражители. Возможно выведение больного из этого состояния на короткое время.
Кома – состояние «неразбудимости», внешние признаки и реакции, характеризующие психическую деятельность, отсутствуют; больной лежит с закрытыми глазами.
Слайд 3Виды ком
Кома 1 (умеренная). Реакции больного на болевые раздражители сохранены,
не координированы. Даже на сильное болевое воздействие больной не открывает
глаз. Фотореакция зрачков и роговичные рефлексы обычно сохранены, брюшные – угнетены, сухожильные – вариабельны. Повышены рефлексы орального автоматизма, выражены патологические стопные знаки.
Кома 2 (глубокая). Тотальная ареактивность, разнообразные изменения мышечного тонуса (от нормотонии до диффузной гипотонии), снижение или отсутствие глазных рефлексов без двустороннего мидриаза, выраженные нарушения дыхания и кровообращения.
Кома 3 (атоническая). Двусторонний фиксированный мидриаз. Характерны диффузная мышечная атония, выраженные нарушения витальных функций: апноэ, глубокая артериальная гипотензия.
Слайд 4Этиопатогенетическая классификация ком
Комы центрального генеза (эпилептические, травматические, апоплексические).
Комы при нарушении
функций внутренних органов и эндокринных желез (диабетическая, гипогликемическая, тиреотоксическая, микседематозная,
гипопитуитарная, гипокортикоидная, печеночная, уремическая, хлорпеническая, анемическая, алиментарно-дистрофическая).
Комы инфекционного генеза (при пневмониях, малярийные, нейроинфекционные и др.).
Комы при острых отравлениях (алкоголем и его суррогатами, медикаментами, угарным газом и др.).
Комы, которые возникают под действием физических факторов (тепловая, холодовая, лучевая, действие электрического тока).
Слайд 5
Основные клинические симптомокомплексы
при комах
Потеря сознания, отсутствие рефлексов;
Дыхательная и сердечно-сосудистая
недостаточность центрального происхождения;
Гипертермия центрального происхождения;
Повторное возбуждение и судороги;
Отек головного мозга,
повышение внутричерепного давления;
Циркуляторные осложнения (остановка дыхания, сердечной деятельности).
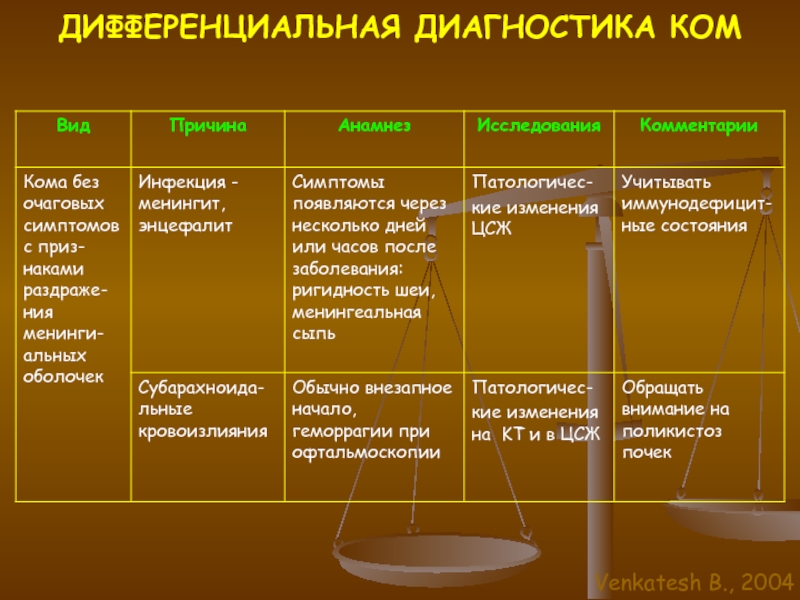
Слайд 6ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА КОМ
Комы, проявляющиеся очаговыми и латерализованными симптомами
Комы без очаговых
и латерализованных симптомов, но с признаками раздражения менингеальных оболочек
Комы без
очаговых и менингеальных симптомов.
Venkatesh B., 2004
Слайд 7ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОСТИКА КОМ
Слайд 8ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА КОМ
Venkatesh B., 2004
Слайд 9ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА КОМ
Слайд 10ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА КОМ
Слайд 11Уровень сознания: ШКАЛА КОМ ГЛАЗГО
15 баллов – ясное
сознание
14-13 баллов – оглушение
12-9 баллов – сопор
8-4 баллов
– кома
3 балла – смерть мозга
Teasdale J., 1974
Слайд 12Проводится после восстановления (насколько это возможно) витальных функций
Одновременно фиксируются: АД,
РаО2, РаСО2, Т тела, вводимые анестетики
Перед осмотром желательно выждать
период действия седативных препаратов
Словесная стимуляция должна предшествовать болевой
Болевое раздражение наносят с двух сторон: супраорбитальная область, грудино-реберные сочленения или ногтевые ложа
Учитывать возможное повреждение спинного мозга, периферических нервов и скелета конечностей
При гемипарезе оценивается двигательная реакция с лучшей стороны
Journal of neurosurgical sciences 2000
Уровень сознания: ШКАЛА КОМ ГЛАЗГО
Правила оценки по Шкале Ком Глазго
Слайд 14Первично церебральная, или неврологическая (мозговая) кома – группа коматозных состояний,
в основе которых лежит угнетение функций ЦНС в связи с
первичным поражением головного мозга,
К этой группе относят :
апоплектическую кому
эпилептическую кому
травматическую кому
комы при энцефалите, менингите, опухолях головного мозга и его оболочек
Слайд 15Апоплексическая кома
Причины:
• Кровоизлияние в мозг.
• Острая локальная ишемия мозга с
исходом в инфаркт (при тромбозе или эмболии крупной артерии мозга).
Факторы риска:
Артериальная гипертензия (особенно периоды гипертонических кризов).
Атеросклеротические изменения стенок сосудов мозга.
Наиболее подвержены люди в возрасте 45 – 60 лет
Слайд 16Ведущими патогенетическими факторами апоплексической комы являются:
ишемия и гипоксия мозга (в результате локального
или обширного расстройства кровообращения в нём);
значительное повышение проницаемости стенок микрососудов;
быстро
нарастающий отёк вещества мозга.
для инсульта характерны вторичные расстройства кровообращения вокруг зоны ишемии мозга с быстро нарастающими признаками потери чувствительности и движений.
Слайд 17Проявления апоплексической комы
- пациент внезапно теряет сознание;
- лицо
его (в типичных случаях) багровое;
- видимые сосуды расширены и заметно
пульсируют;
- зрачки не реагируют на свет;
- сухожильные рефлексы снижены или отсутствуют (гипорефлексия), наблюдаются патологические рефлексы (Бабинского и др.);
- в связи с повреждением и раздражением вещества мозга интенсивно нарастают расстройства дыхания (оно шумное, хриплое);
- нарушено глотание;
- отмечаются гипертензивные реакции и брадикардия.
Слайд 18Эпилептическая кома
Обычно развивается у больных генуинной и симптоматической эпилепсией при
эпилептическом статусе. В патогенезе комы важнейшую роль играют гемодинамические, ликвородинамические
и метаболические нарушения в головном мозге.
Проявления:
Начало обычно внезапное
В межприступный период сознание не восстанавливается
Температура тела повышается до 39 градусов
Слайд 19Нарушаются ритм дыхания и сердечная деятельность, появляется рвота цвета кофейной
гущи
Нарастает мышечная гипотония, уменьшаются выраженность и длительность судорог, дыхание становится
поверхностным, а затем периодическим по типу Чейна-Стокса
Судороги прекращаются, наблюдается мышечная атония, нарастают ацидоз, отек мозга
Наступают остановка дыхания и смерть.
Слайд 20Травматическая кома
(при ЧМТ)
Причины:
сотрясение мозга
ушиб мозга
сдавление мозга на фоне его ушиба
и сдавление мозга без сопутствующего ушиба
закрытые и открытые ЧМТ
Слайд 21 клинические проявления:
резкое замедление или резкое учащение сердечных сокращений,
значительное
повышение артериального давления,
выраженные нарушения ритма и частоты дыхания,
нередко
отмечается двигательное возбуждение,
значительно повышена температура тела,
отмечаются плавающие движения глазных яблок, двустороннее расширение или сужение зрачков,
расстройства глотания, изменение мышечного тонуса, угнетение сухожильных рефлексов. Могут выявляться параличи, реже наблюдаются судорожные припадки. Как правило, имеют место переломы свода и основания черепа и массивные кровоизлияния под оболочку мозга.
Слайд 22Интенсивная терапия:
1. Обязательная немедленная госпитализация в реанимационное отделение, а при черепно-мозговой
травме или субарахноидальном кровоизлиянии - в нейрохирургическое отделение.
2. Восстановление (или поддержание)
адекватного состояния жизненно важных функций:
а) дыхания
б) кровообращения
3. Иммобилизация шейного отдела позвоночника при любом подозрении на травму.
4. Обеспечение необходимых условий для проведения лечения и контроля. (“Правило трех катетеров” и пр.)
Слайд 235. Борьба с внутричерепной гипертензией, отеком и набуханием мозга и
мозговых оболочек:
а) ИВЛ в режиме гипервентиляции;
б) при отсутствии высокой осмолярности
крови (имеющейся, например, при гипергликемии или гипертермии) и при отсутствии угрозы развития или усиления кровотечения (наблюдающейся, например, при травме, невозможности исключения геморрагического характера инсульта) – маннитол 500 мл 20% раствора в течение 10-20 минут (1-2 г/кг);
NB! синдром “рикошета” - после маннитола вводится
до 40 мг фуросемида;
в) применение глюкокортикоидных гормонов
Слайд 246. Симптоматическая терапия:
а) нормализация температуры тела
б) купирование судорог
- введение диазепама в
дозе 10 мг;
в) купирование рвоты
- введение метоклопрамида в дозе 10 мг
7. При
всех комах обязательна регистрация ЭКГ.
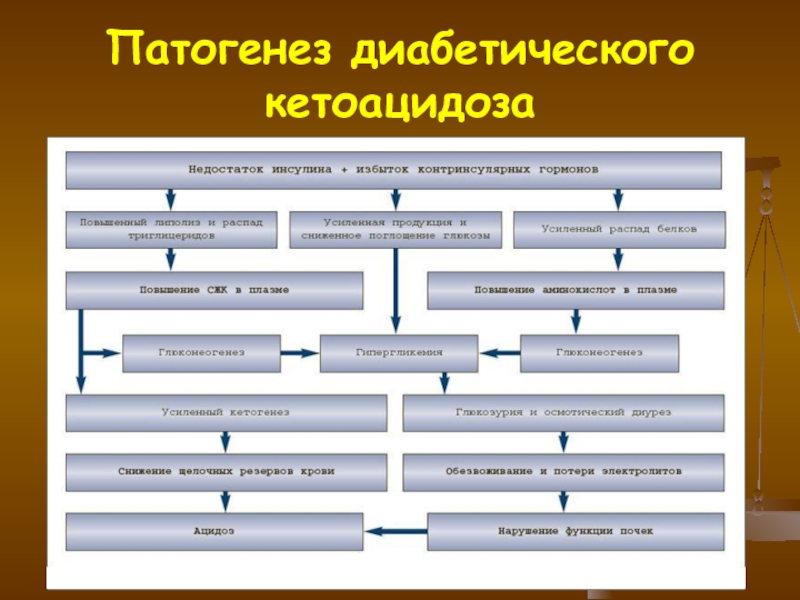
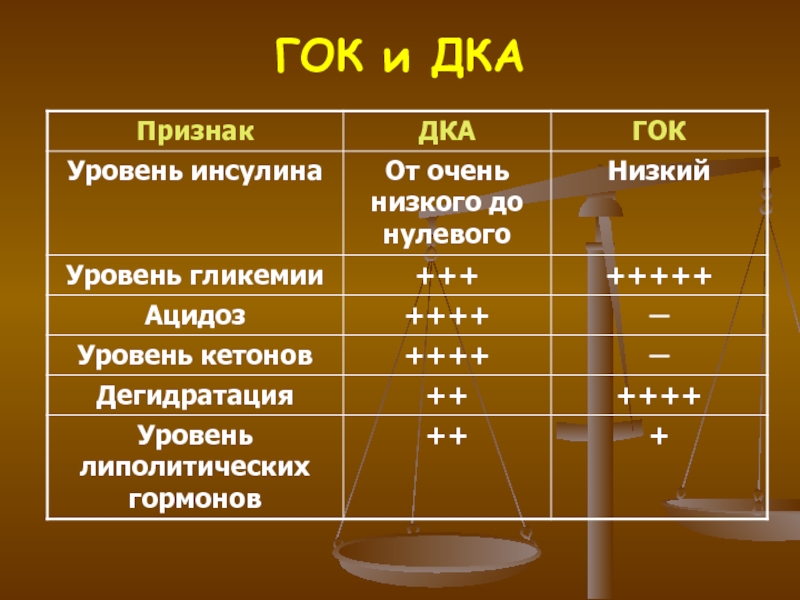
Слайд 26ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ
Диабетический кетоацидоз –
клинико-биохимический синдром, проявляющийся высокой гипергликемией
(> 14 ммоль/л), гиперкетонемией, системным ацидозом, резко выраженными нарушениями водного
и электролитного обменов.
Слайд 27Патогенез диабетического кетоацидоза
Слайд 28ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ
ЭТИОЛОГИЯ
Манифестация СД I типа в виде ДКА
Прекращение инсулинотерапии при
наличии СД I типа
Нарушение режима введения инсулина
Стресс, инфекция, хирургические вмешательства,
острые соматические заболевания
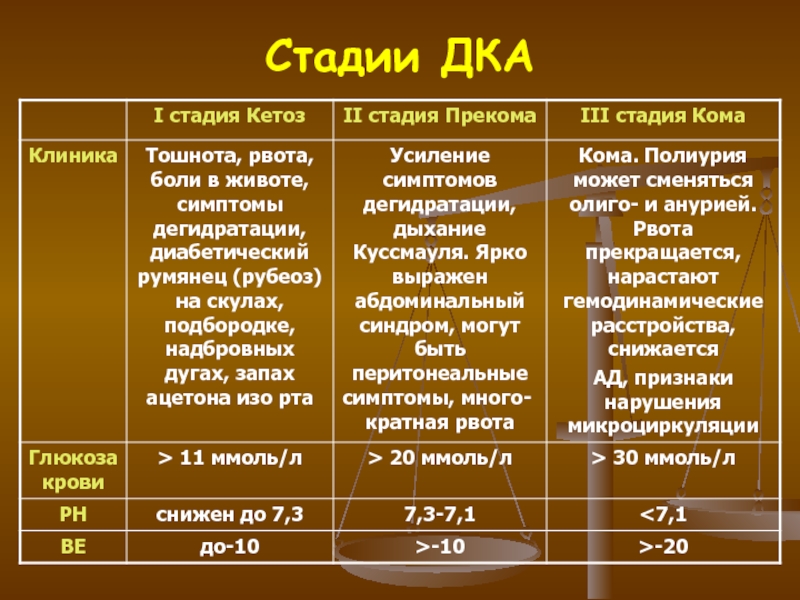
Слайд 29КЛИНИКА ДКА
Симптомы дегидратации
Симптомы метаболического ацидоза
Синдром недостаточности кровообращения
Желудочно-кишечный синдром
Гипергликемия
Гиперкетонемия, кетонурия
Слайд 31Классификация ДКА
(принятая в зарубежной практике)
Слайд 32Диагностические критерии ДКА
Концентрация глюкозы крови 20 ммоль/л и выше.
рН крови
ниже, чем 7.30, при тяжелом диабетическом кетоацидозе pH меньше 7,0.
Концентрация
бикарбоната (НСОЗ) менее 15 ммоль/л.
повышение анионного промежутка,
положительные кетоны сыворотки в разведении 1:2 и больше при реакции с нитропруссидом.
Слайд 33ПРИНЦИПЫ ИНТЕНСИВНОЙ ТЕРАПИИ ДКА
Регидратация, нормализация ОЦК
Коррекция электролитных нарушений
Коррекция метаболического ацидоза
Коррекция
гипергликемии
Слайд 34ИНФУЗИОННАЯ ТЕРАПИЯ
ПРИ ДКА
ОБЪЕМ
ЖИДКОСТИ
на
СУТКИ
ФИЗИОЛОГИЧЕСКАЯ
ПОТРЕБНОСТЬ
ДЕФИЦИТ ЖИДКОСТИ
ПАТОЛОГИЧЕСКИЕ
ПОТЕРИ
Слайд 36ИНФУЗИОННАЯ ТЕРАПИЯ
ПРИ ДКА
Патологические потери определяются в зависимости от наличия
рвоты, осмотического диуреза, одышки и т.д.
Слайд 37Основные принципы
инфузионной терапии
Дефицит жидкости замещается постепенно в течение
24 часов:
В первые 5 часов вводится 60% дефицита:
20%
в первый час и 10%/час в течение от 2 до 5 часов
В течение последующих 19 часов вводятся оставшиеся 40%.
Слайд 38Основные принципы
инфузионной терапии
Стартовый раствор:
Концентрация Na+ < 150 ммоль/л
– Solutio Natrii chloridi 0,9%
Концентрация Na+ > 150 ммоль/л –
Solutio Natrii chloridi 0,45%
Слайд 39Основные принципы
инфузионной терапии
При снижении концентрации глюкозы крови до 12-15
ммоль/л (на фоне инсулинотерапии 0,1 ЕД/кг/час) показано назначение 5-10% растворов
глюкозы под контролем уровня глюкозы крови каждый час!
Слайд 40Основные принципы
инфузионной терапии
Слайд 41Основные принципы
инфузионной терапии
Если концентрация К+ в плазме крови
< 5 ммоль/л необходимо проведение корригирующей терапии:
20-30 ммоль К+ (20-30
мл 7,5% KCL) на каждый литр жидкости.
Слайд 42ПРИНЦИПЫ ТЕРАПИИ
МЕТАБОЛИЧЕСКОГО АЦИДОЗА
Проведение адекватной инфузионной терапии
Постоянное введение инсулина в
дозе 0,1 ЕД/кг/час до ликвидации кетоацидоза
ЕДИНСТВЕННЫМ показанием для назначения Solutio
Natrii bicarbonatis является ацидоз при рН < 7,0
Слайд 43ПРИНЦИПЫ ТЕРАПИИ
МЕТАБОЛИЧЕСКОГО АЦИДОЗА
Если рН < 7,0, то показано введение
Solutio
Natrii bicarbonatis
Доза Solutio Natrii bicarbonatis (ммоль) =
(BE x 0,3 x
масса тела) / 2
NB! 1 ммоль = 1 мл Solutio Natrii bicarbonatis 8,4%
Если рН > 7,2 то введение Solutio Natrii bicarbonatis не показано!
Слайд 44ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ
При наличии кетоацидоза инсулинотерапия показана во всех случаях, независимо
от уровня гликемии
Показано применение инсулинов только короткого действия (актрапид HM,
хоморап, хумулин R)
Оптимальным способом введения инсулина является постоянная инфузия при помощи перфузоров
Слайд 45ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ
Скорость введения инсулина составляет 0,1 ЕД/кг/час до ликвидации кетоацидоза
независимо от уровня гликемии
Скорость снижения уровня гликемии не должна превышать
5 ммоль/час!
Слайд 46ПРИНЦИПЫ ИНСУЛИНОТЕРАПИИ
При снижении концентрации глюкозы более 5 ммоль/час показано уменьшение
дозы инсулина
При снижении уровня гликемии до 4 ммоль/л необходимо уменьшить
дозу инсулина в ДВА раза!
Оптимальный уровень гликемии у пациентов с СД I типа составляет 8-10 ммоль/л
Слайд 47СИМПТОМАТИЧЕСКАЯ ТЕРАПИЯ
Антиоксидантная терапия
(витамин B12)
Промывание желудка
Очистительная клизма
Обильное щелочное питье
Слайд 48Мониторинг эффективности терапии
Контроль уровня гликемии каждый час
Контроль концентрации электролитов каждые
4-6 часов
Контроль уровня кетонурии каждые 6-12 часов
Постоянный мониторинг витальных функций
Оценка
неврологического статуса пациента каждые 1-2 часа
Слайд 49ГИПЕРГЛИКЕМИЧЕСКАЯ
НЕКЕТОАЦИДОТИЧЕСКАЯ КОМА
ОСНОВНЫЕ ПРИЗНАКИ:
Резко выраженная гипергликемия
Гиперосмолярность плазмы крови
Резко выраженная дегидратация
Характерно только
для СД II типа
Слайд 50ГИПЕРГЛИКЕМИЧЕСКАЯ
НЕКЕТОАЦИДОТИЧЕСКАЯ КОМА
ЭТИОЛОГИЯ:
Разрегулированный СД II типа
Недиагностированный диабет II типа
Предрасполагающие факторы:
Инфекции
Сопутствующая соматическая
патология
Прием тиазидовых диуретиков
Слайд 51ПАТОГЕНЕЗ
ГИПЕРОСМОЛЯРНОЙ КОМЫ
Избыток
контринсулярных
гормонов
Относительная
Недостаточность инсулина
( его достаточно
для ингибирования
липолиза!)
ГИПЕРГЛЮКОНЕОГЕНЕЗ
Резкое снижение
утилизации глюкозы тканями
ГИПЕРГЛИКЕМИЯ, гиперосмолярность плазмы,
гиповолемия, клеточная
дегидратация
Слайд 52ДИАГНОСТИКА
ГИПЕРОСМОЛЯРНОЙ КОМЫ
Наличие сахарного диабета II типа
Высокий уровень гипергликемии
Гиперосмолярность плазмы
крови > 320 мосм/кг
Выраженная дегидратация
Слайд 54ПРИНЦИПЫ ТЕРАПИИ
ГИПЕРОСМОЛЯРНОЙ КОМЫ
Регидратация, нормализация ОЦК
Коррекция водно-электролитных нарушений
Коррекция гипергликемии
Терапия сопутствующей соматической
патологии (инфаркт миокарда, панкреатит, сепсис)
Слайд 55ПРИНЦИПЫ ИНФУЗИОННОЙ ТЕРАПИИ при ГОК
Общий дефицит свободной воды (л) =
[(Осмоляльность
плазмы ─ 295) / 295] x 0,6 x массу тела
Дефицит
жидкости устраняется постепенно – половина объема вводится в первые 12 часов, полностью дефицит жидкости ликвидируется через 24-36 часов
Слайд 56ПРИНЦИПЫ ИНФУЗИОННОЙ ТЕРАПИИ при ГОК
Стартовый раствор для инфузии –
Solutio
Natrii chloridi 0,45-0,9%
При снижении уровня глюкозы в плазме до 14-16
ммоль/л начинают инфузию 5 или 10% растворов глюкозы на фоне постоянной инфузии физиологического раствора
Слайд 57ИНСУЛИНОТЕРАПИЯ при ГОК
Применяется только инсулин короткого действия (актрапид и др.)
Инсулинотерапию
начинают только после ликвидации выраженных нарушений водного обмена
Стартовая доза инсулина
= 10-20 ЕД, в/в, струйно, в дальнейшем инсулин вводят со скоростью 0,1 ЕД/кг/час (5-6 ЕД/час)
Постоянный контроль уровня гликемии
Слайд 58ИНСУЛИНОТЕРАПИЯ при ГОК
При снижении концентрации глюкозы крови до 14-16 ммоль/л
дозу инсулина уменьшают до 2 ЕД/час и начинают введение 10%
раствора глюкозы в/в капельно на физиологическом растворе 250-300 мл/час
При улучшении состояния пациента (может самостоятельно пить и есть) переходят на подкожное введение инсулина короткого действия перед каждым приемом пищи. Доза инсулина = 6-8 ЕД/введение.
Слайд 59ИНСУЛИНОТЕРАПИЯ при ГОК
Если через 2-3 часа после начала терапии концентрация
глюкозы не снижается и остается на прежнем уровне, дозу инсулина
увеличивают в два раза; в/в струйно вводится 20-40 ЕД, а затем продолжают инфузию инсулина со скоростью 10 ЕД/час.
При снижении концентрации глюкозы доза инсулина = 5 ЕД/час, а при концентрации глюкозы = 14-16 ммоль/л доза инсулина должна составлять 2 ЕД/час.
Слайд 60Коррекция электролитных нарушений
Коррекция концентрации Na+ - введение физиологического раствора NaCL
Коррекция
концентрации К+ - введение растворов калия начинают одновременно с инсулинотерапией.
Оптимальный
уровень К+ в плазме крови = 4-5 ммоль/л
Все препараты калия вводятся только внутривенно капельно!
Слайд 61ГЕПАРИНОТЕРАПИЯ
Цель терапии: улучшение реологических свойств крови, профилактика ДВС-синдрома.
Доза гепарина
= 2000 – 5000 ЕД / 2 раза/24 часа
Слайд 62ОСЛОЖНЕНИЯ ТЕРАПИИ
Отек головного мозга
Гипогликемия
Слайд 63ЛАКТАТ-АЦИДОЗ
Основные признаки:
Повышение концентрации лактата в плазме крови
Системный метаболический ацидоз
Слайд 64ЛАКТАТ-АЦИДОЗ
Этиология:
Шок различного генеза
Отравление угарным газом
Почечная и печеночная недостаточность
Отравление бигуанидами
Отравление салицилатами
Сахарный
диабет
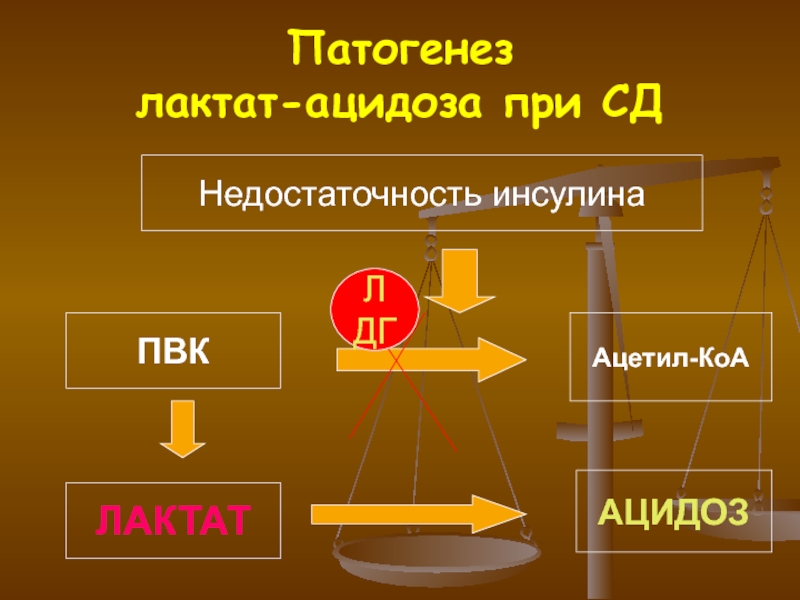
Слайд 65Патогенез
лактат-ацидоза при СД
Недостаточность инсулина
ПВК
Ацетил-КоА
ЛАКТАТ
АЦИДОЗ
ЛДГ
Слайд 66КЛИНИКА
ЛАКТАТ-АЦИДОЗА
Лактацидемическая кома обычно развивается в течение нескольких часов.
В прекоматозном
периоде больного беспокоят мышечная боль, слабость, тошнота, рвота, боли в
животе. Потере сознания иногда предшествуют возбуждение, бред.
Дегидратация не характерна или выражена незначительно.
Дыхание типа Куссмауля, но запах ацетона в выдыхаемом воздухе отсутствует.
Признаки острой недостаточности кровообращения (понижение температуры тела, тахикардия, гипотония, олигоанурия).
Слайд 67ИНТЕНСИВНАЯ ТЕРАПИЯ
ЛАКТАТ-АЦИДОЗА
Внутривенное капельное введение 2,5% раствора бикарбоната натрия в количестве
1-2 л/сут (1 л перфузируется в течение 3 ч) под
контролем рН крови.
Доза бикарбоната натрия рассчитывается по формуле:
К-во 8,4% раствора (мл) = 0,3 • (— BE) • масса тела (кг)
Дефицит НСО3-=0,5 МТ(кг)х(желаемый НСО3- — фактический НСО3-)
При снижении рН крови до 7,0 показано применение перитонеального диализа или гемодиализа с безлактатным диализатом.
Метиленовый синий вводят внутривенно капельно в количестве 50-100 мл в виде 1% раствора.
Слайд 68ИНТЕНСИВНАЯ ТЕРАПИЯ
ЛАКТАТ-АЦИДОЗА
При гипер- и нормогликемии в/в капельно вводят 500 мл
5% раствора глюкозы с 6-8 ЕД простого инсулина.
NB!: Лактат-ацидемический шок
обычно не корригируется до тех пор, пока не будет устранен ацидоз, однако инфузия плазмозамещающих растворов показана. Также могут быть использованы глюкокортикоиды (гидрокортизон 250-500 мг). Прессорные амины неэффективны.
Слайд 69ГИПОГЛИКЕМИЯ
Гипогликемия – снижение глюкозы крови менее 2,75 ммоль/л
Этиология:
Неадекватная инсулинотерапия
Большие физические
нагрузки
Кумуляция ГСП
Нарушение диеты
Слайд 70ПАТОГЕНЕЗ
ГИПОГЛИКЕМИИ
ГИПОГЛИКЕМИЯ
ЭНЕРГЕТИЧЕСКОЕ ГОЛОДАНИЕ
СТРУКТУР ЦНС
ПОРАЖЕНИЕ НЕЙРОНОВ КОРЫ ГОЛОВНОГО МОЗГА
КОМА
Слайд 71КЛИНИКА
ГИПОГЛИКЕМИИ
Острое начало
Ощущение голода
Парестезии лица (онемение губ, языка, подбородка)
Диплопия.
ПРОФУЗНЫЙ
ПОТ
Повышение мышечного тонуса
Судороги
Угнетение сознания
Слайд 72ТЕРАПИЯ
ГИПОГЛИКЕМИЧЕСКОЙ
КОМЫ
Solutio Glucosae 40% - 60-80 ml, внутривенно, струйно
Если отмечается улучшение
состояния больного и восстановление сознания, то введение глюкозы прекращают
Слайд 73ТЕРАПИЯ
ГИПОГЛИКЕМИЧЕСКОЙ
КОМЫ
Если на фоне инфузии глюкозы состояние больного не улучшается, показано
повторное введение Solutio Glucosae 40% - 40-50 ml
Назначение больших объемов
раствора глюкозы при оказании экстренной помощи не показано!
Слайд 74ТЕРАПИЯ
ГИПОГЛИКЕМИЧЕСКОЙ
КОМЫ
При отсутствии сознания на фоне проводимой терапии показано длительное внутривенное
капельное введение 5% раствора глюкозы.
Также в терапию включают 75-100
мг гидрокортизона (или 30-60 мг преднизолона), 100 мг кокарбоксилазы, 4-5 мл 5% раствора аскорбиновой кислоты.
Гликемия должна поддерживаться на уровне 8,32-13,87 ммоль/л. При ее дальнейшем повышении необходимо проведение инсулинотерапии.


















































![Реанимация и интенсивная терапия коматозных состояний ПРИНЦИПЫ ИНФУЗИОННОЙ ТЕРАПИИ при ГОКОбщий дефицит свободной воды (л) =[(Осмоляльность плазмы ПРИНЦИПЫ ИНФУЗИОННОЙ ТЕРАПИИ при ГОКОбщий дефицит свободной воды (л) =[(Осмоляльность плазмы ─ 295) / 295] x 0,6](/img/thumbs/4ca6aaef890755a341db1b4a8d4c1331-800x.jpg)