Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Санкт-Петербургское государственное базовое образовательное учреждение среднего
Содержание
- 1. Санкт-Петербургское государственное базовое образовательное учреждение среднего
- 2. Инфаркт миокарда -Острое заболевание, обусловленное некрозом сердечной мышцы из-за стойкого нарушения коронарного кровообращения.
- 3. Актуальность темы:Более 600000 смертей из-за ИМ в
- 4. Этиология и патогенез ИМ.Стойкое нарушение коронарного кровообращения
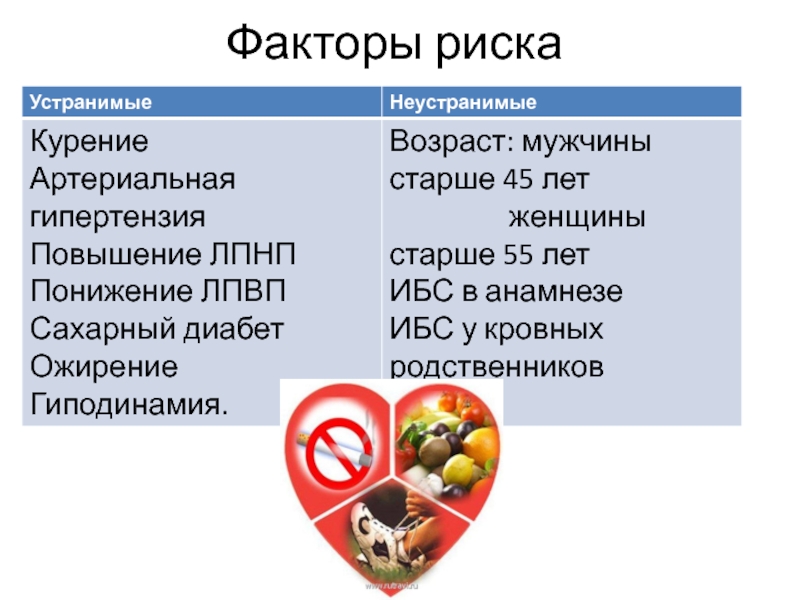
- 5. Факторы риска
- 6. Факторы риска способствуют развитию атеросклероза.
- 7. В зависимости от расположения
- 8. Клиническая картина.Первые описания ИМ принадлежат В.П.Образцову и
- 9. Формы ИМ.Типичная (85% случаев). Болевая (ангинозная) форма.Характеризуется
- 10. Доврачебная помощь при ИМ.1. Информация, позволяющая медсестре
- 11. Тактика медсестры
- 12. Подготовить к приходу доктора:р-р хлорида натрия 0,9%
- 13. Оценка достигнутого:Врачом осмотрен, получает необходимую неотложную помощь.Болевой
- 14. Атипичные формы ИМ – астматическая:Развивается из-за острой
- 15. Абдоминальная форма ИМ:Проявляется болями в животе, тошнотой,
- 16. Церебральная форма ИМ:Проявляется различными степенями нарушения мозгового
- 17. Безболевая форма ИМ:Характеризуется отсутствием типичных болевых симптомов.
- 18. Дополнительные методы обследованияПовышение температуры тела в ближайшие
- 19. Слайд 19
- 20. Осложнения ИМ.Кардиогенный шок.Острая сердечная недостаточностьНарушения ритмаАневризма –
- 21. Кардиогенный шокХарактерно на фоне болевого приступа постепенное
- 22. Доврачебная помощь при кардиогенном шоке.Обеспечить вызов врача.Уложить
- 23. Доврачебная помощь при сердечной астме, отеке легких.Информация,
- 24. Тактика медсестры:
- 25. Приготовить к приходу доктора:р-р хлорида натрия 0,9%
- 26. Оценка достигнутого:Врачами осмотрен, получает адекватное лечениеСамочувствие улучшилосьПриступ
- 27. Сестринская помощь при аритмии:Обеспечить вызов врачаУложить и
- 28. Принципы лечения.Этапы:ДогоспитальныйОтделение интенсивной терапииКардиологические отделенияРеабилитационные отделения кардиологического санаторияПоликлинический.
- 29. Медикаментозная терапия:Для купирования болей при инфаркте используют
- 30. Скачать презентанцию
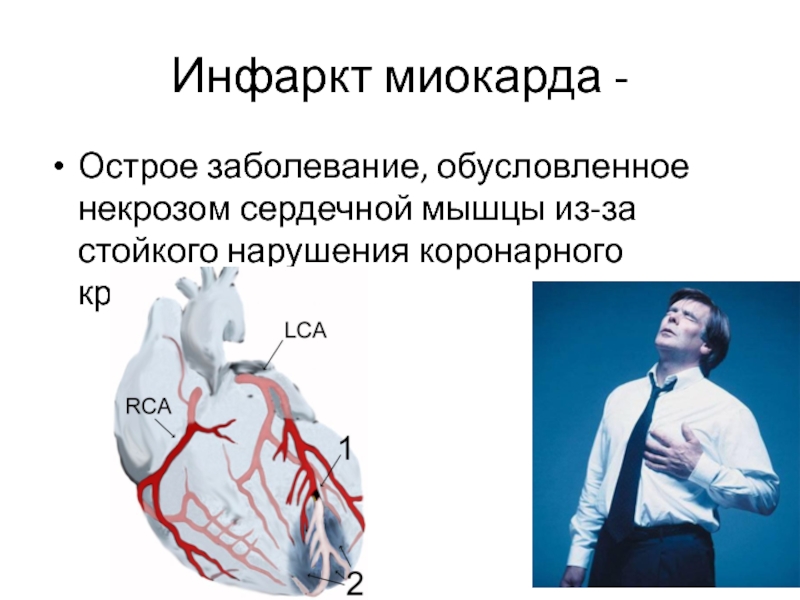
Инфаркт миокарда -Острое заболевание, обусловленное некрозом сердечной мышцы из-за стойкого нарушения коронарного кровообращения.
Слайды и текст этой презентации
Слайд 1Санкт-Петербургское государственное базовое образовательное учреждение
среднего профессионального образования
«Акушерский колледж»
Сестринский процесс при
инфаркте миокарда
Слайд 2Инфаркт миокарда -
Острое заболевание, обусловленное некрозом сердечной мышцы из-за стойкого
нарушения коронарного кровообращения.
Слайд 3Актуальность темы:
Более 600000 смертей из-за ИМ в России в год.
В
Санкт-Петербурге в стационарах летальность от ИМ около 20%.
30-40% смертей приходится
на первый час,70-80% на первые сутки.40% умерших не успевают обратиться к врачу.
Среди больных ИМ соотношение мужчин и женщин в возрасте от 41 до 50 лет – 5:1, а от 51 до 60 лет – 2:1.
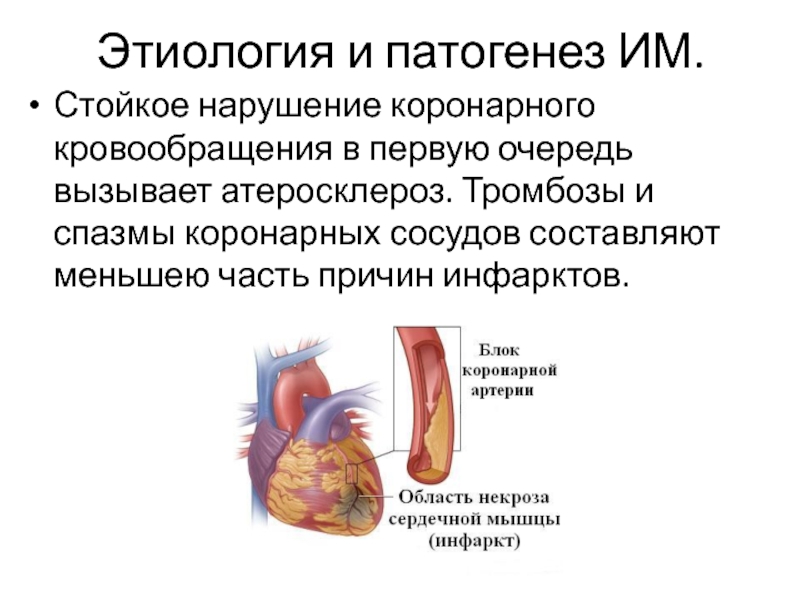
Слайд 4Этиология и патогенез ИМ.
Стойкое нарушение коронарного кровообращения в первую очередь
вызывает атеросклероз. Тромбозы и спазмы коронарных сосудов составляют меньшею часть
причин инфарктов.Слайд 6 Факторы риска способствуют развитию атеросклероза. Из-за атеросклеротической бляшки
или тромба (спазма) просвет коронарного сосуда закрывается, миокард лишается притока
крови. В этом месте возникает ишемия, а потом – некроз. Вокруг некроза развивается зона дистрофии (нарушения питания).Если коллатеральное кровообращение развито хорошо (у больных с хронической коронарной недостаточностью), то эта зона меньше.
Постепенно в зоне дистрофии развиваются новые коллатерали, а в зоне некроза развивается соединительная ткань – формируется рубец.
Слайд 7 В зависимости от расположения некроза ИМ может
быть:
- субэндокардиальным (некроз небольшой части
миокарда под эндокардом)- субэпикардиальным (некроз части миокарда вблизи эпикарда)
- трансмуральным (некроз всех слоев сердца)
Слайд 8Клиническая картина.
Первые описания ИМ принадлежат В.П.Образцову и Н.Д.Стражеско, которые в
1909 году доложили свои наблюдения 10 съезду терапевтов в России.
Слайд 9Формы ИМ.
Типичная (85% случаев). Болевая (ангинозная) форма.
Характеризуется неожиданной, мучительной, сильной,
«жгучей», «раздавливающей» болью сжимающего характера в передней части грудной клетки.
Боль сопровождается страхом смерти.Боль может иррадиировать в руки, шею, нижнюю челюсть. (У части больных боль может возникнуть в зоне иррадиации, постепенно перемещаясь к грудине)
Обычный прием нитратов боль не снимает.
Пациент бледен, выступает холодный пот, конечности холодные. Тоны сердца глухие, тахикардия, могут быть нарушения ритма. АД снижается, пульс слабого наполнения, напряжения.
Слайд 10Доврачебная помощь при ИМ.
1. Информация, позволяющая медсестре заподозрить ИМ:
-пациент страдает
ИБС, сильная загрудинная боль появилась впервые.
Сильная загрудинная боль, страх смерти,
возбуждение, расширенная иррадиация в левое (правое) плечо, предплечье, левую лопатку, шею, нижнюю челюсть, эпигастральную область. Возможны удушье, одышка.- Продолжительность болевого приступа более 30 минут.
Нестабильная гемодинамика, нарушения сердечного ритма.
- Боль не купируется тремя дозами нитроглицерина.
Слайд 12Подготовить к приходу доктора:
р-р хлорида натрия 0,9% во флаконах
р-р нитроглицерина
0,1% - 10 мл (изокет в амп.) в\в капельно.
р-р гепарина
5 мл флакон.р-р лидокаина 2% в\в, 10% - в\м
Наркотические анальгетики по назначению врача.
Дефибрилятор.
Слайд 13Оценка достигнутого:
Врачом осмотрен, получает необходимую неотложную помощь.
Болевой синдром купирован. Самочувствие
улучшилось.
Осуществляется мониторное наблюдение в отделении реанимации или в палате интенсивной
терапии.При наступлении клинической смерти – действия медсестры согласно алгоритму СЛР.
Слайд 14Атипичные формы ИМ – астматическая:
Развивается из-за острой левожелудочковой недостаточности (некроз
миокарда левого желудочка приводит к резкому ослаблению его сократительной способности).
Кровь застаивается в легких, развивается приступ удушья. Появляется одышка, кашель с пенистой мокротой, цианоз. В легких – жесткое дыхание и масса влажных хрипов. Тоны сердца глухие, тахикардия, АД снижается.Слайд 15Абдоминальная форма ИМ:
Проявляется болями в животе, тошнотой, рвотой, задержкой стула.
Живот может быть вздут. Картина пареза кишечника. При пальпации –
живот мягкий, отсутствуют симптомы раздражения брюшины. Эта форма характерна для некроза в задне-нижних отделах левого желудочка.Слайд 16Церебральная форма ИМ:
Проявляется различными степенями нарушения мозгового кровообращения – головокружение,
обмороки, головная боль, рвота, психозы, парезы, параличи. Встречается чаще у
стариков.Слайд 17Безболевая форма ИМ:
Характеризуется отсутствием типичных болевых симптомов. Характерны нарушения ритма
(мерцательная аритмия, пароксизмальная тахикардия, блокады сердца). Встречается часто у стариков.
Слайд 18Дополнительные методы обследования
Повышение температуры тела в ближайшие сутки после первого
болевого приступа (характерна субфебрильная температура). Это реакция организма на зону
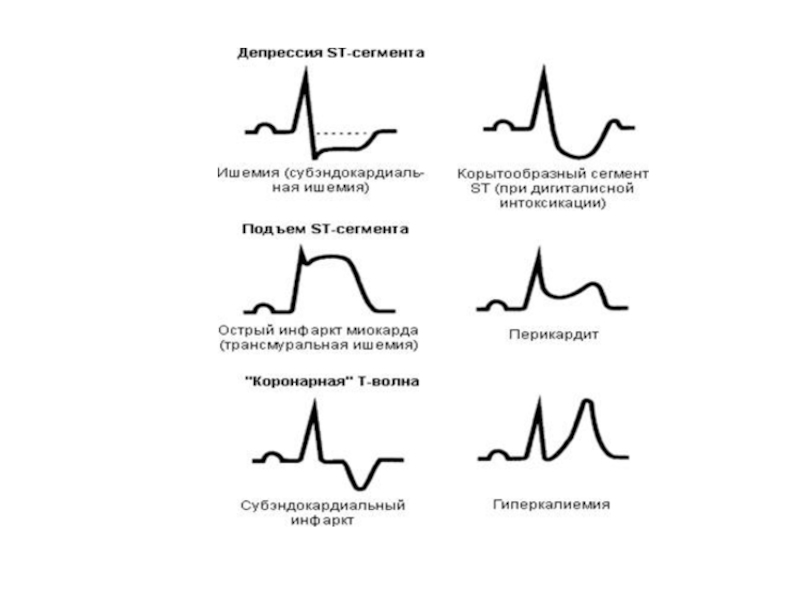
некроза.ЭКГ – в зависимости от локализации ИМ изменения на ЭКГ наблюдаются в разных отведениях.
Анализ крови –из-за повреждения клеток миокарда, разрушения их и выхода ферментов и миоглобина. В первые сутки повышается количество лейкоцитов, в дальнейшем нарастает СОЭ. В биохимическом анализе повышаются ферменты. Количество ферментов пропорционально объему поражения при инфаркте сердечной мышцы.
Слайд 20Осложнения ИМ.
Кардиогенный шок.
Острая сердечная недостаточность
Нарушения ритма
Аневризма – выбухание стенки сердца
в зоне некроза. Развивается остро, в первые дни или постепенно,
в период рубцевания при обширных ИМ.Ранний перикардит
Разрыв межжелудочковой перегородки сердца
Тромбоэмболии
Парез желудка и кишечника. Напоминает картину динамической непроходимости – резкое вздутие живота, отсутствие стула, многократная рвота.
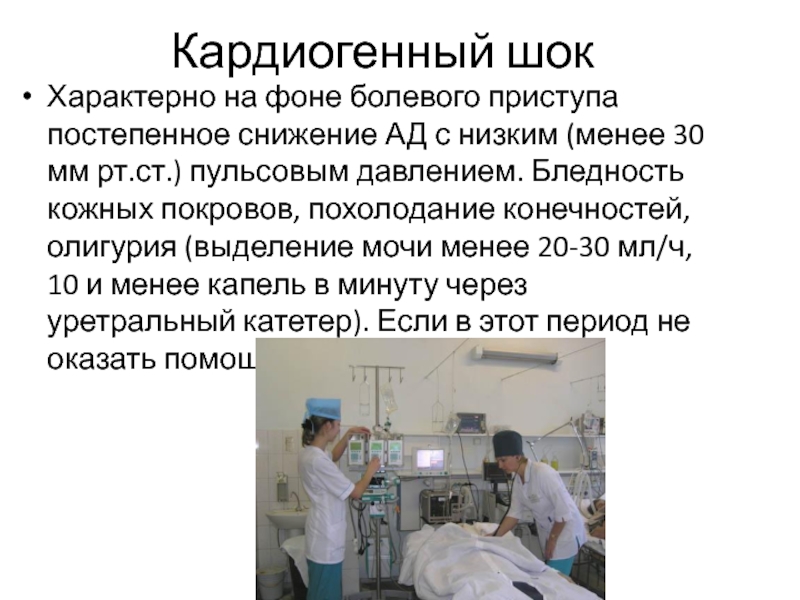
Слайд 21Кардиогенный шок
Характерно на фоне болевого приступа постепенное снижение АД с
низким (менее 30 мм рт.ст.) пульсовым давлением. Бледность кожных покровов,
похолодание конечностей, олигурия (выделение мочи менее 20-30 мл/ч, 10 и менее капель в минуту через уретральный катетер). Если в этот период не оказать помощь, то наступает гибель.Слайд 22Доврачебная помощь при кардиогенном шоке.
Обеспечить вызов врача.
Уложить пациента с приподнятым
ножным концом (на 20 град.), убрать подушку.
Провести сестринское обследование: АД,
пульс, ЧДД.Снять ЭКГ, подключить к кардиомонитору.
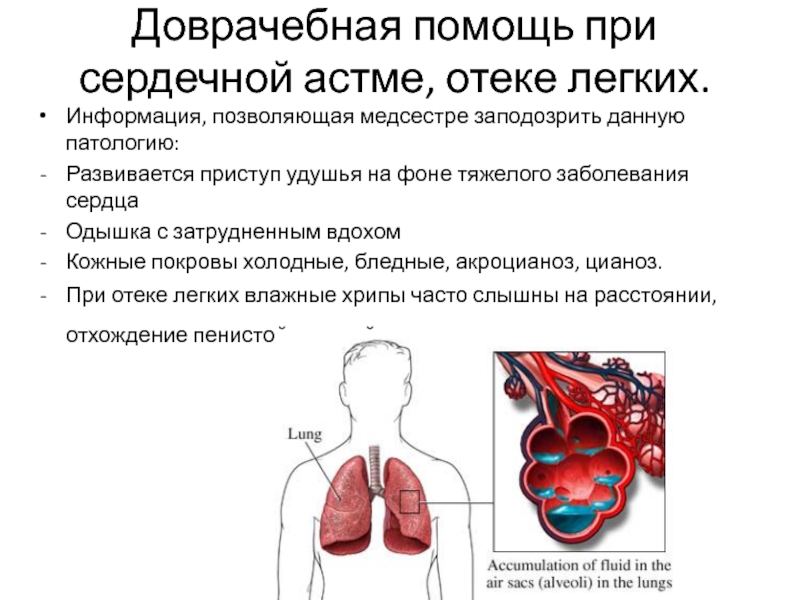
Слайд 23Доврачебная помощь при сердечной астме, отеке легких.
Информация, позволяющая медсестре заподозрить
данную патологию:
Развивается приступ удушья на фоне тяжелого заболевания сердца
Одышка с
затрудненным вдохомКожные покровы холодные, бледные, акроцианоз, цианоз.
При отеке легких влажные хрипы часто слышны на расстоянии, отхождение пенистой розовой мокроты.
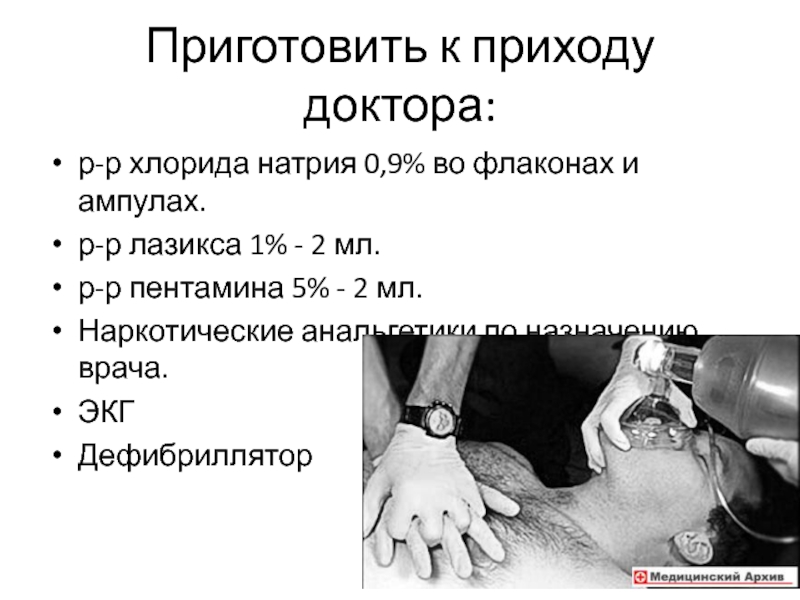
Слайд 25Приготовить к приходу доктора:
р-р хлорида натрия 0,9% во флаконах и
ампулах.
р-р лазикса 1% - 2 мл.
р-р пентамина 5% - 2
мл.Наркотические анальгетики по назначению врача.
ЭКГ
Дефибриллятор
Слайд 26Оценка достигнутого:
Врачами осмотрен, получает адекватное лечение
Самочувствие улучшилось
Приступ удушья купирован, уменьшение
ЧДД, уменьшение или исчезновение влажных хрипов и пенистой розовой мокроты.
Гемодинамика
стабильна.Слайд 27Сестринская помощь при аритмии:
Обеспечить вызов врача
Уложить и успокоить пациента
Провести сестринское
обследование
Зарегистрировать ЭКГ во втором и третьем отведениях, записать около 10
комплексовПодключить к кардиомонитору.
Слайд 28Принципы лечения.
Этапы:
Догоспитальный
Отделение интенсивной терапии
Кардиологические отделения
Реабилитационные отделения кардиологического санатория
Поликлинический.
Слайд 29Медикаментозная терапия:
Для купирования болей при инфаркте используют наркотические анальгетики (морфин,
промедол), их вводят в/в. Также используют нейролептаналгезию – смесь фентанила
с дроперидолом.Тромболитические препараты –стрептаза, урокиназа – в/в капельно. Антикуагулянты – гепарин.
Для уменьшения зоны некроза используют нитраты, бета-блокаторы, антогонисты кальция, кислородотерапию.







































![[ Личный бренд как один из способов продвижения чтения: презентация проекта ]](/img/thumbs/e99feefa36c4c4df7a776e5ba3c5f4f5-800x.jpg)