Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Шок у детей
Содержание
- 1. Шок у детей
- 2. ОпределениеШок – это неадекватная доставка питательных веществ
- 3. Запуск анаэробного метаболизмаНарушение функции ионных насосов, накопление
- 4. Определяющие параметры при развитии шока у детейСердечный
- 5. Доставка кислородаDO2 – количество кислорода, доставленного к тканям за минуту.
- 6. Доставка кислородаDO2 = CaO2 (мл/л крови)x CO
- 7. Сердечный выброс/индекс CO = SV x HR.CI
- 8. Перфузионное давлениеQ = dP / RQ = (МАР – ЦВД)/ОПСС
- 9. Слайд 9
- 10. Са О2СаО2 = Hb x SaO2 x
- 11. Потребление кислородаПотребление кислорода = СI х (SaO2 – SvO2) x CaO2
- 12. Факторы увеличенного риска у младенцевПотребление кислорода
- 13. Дополнительные факторы рискаНизкая анемическая толерантность;Низкая гиповолемическая
- 14. Слайд 14
- 15. Оптимальные величины ?СаО2=1,341,010**=+120 *0,00313,76 млО2/100 мл16,44 млО2/100 мл крови при Нв 12 г/дл
- 16. Оптимальные величины ?DO2=13,76*3,3*10=454,1 млО2/мин/м2
- 17. Оптимальные величины ?Потребление О2=3,3*(1,0 – 0,7)*13,76*10=136,2 мл/мин/м2206,4 мл/мин/м2 при CI = 5,0 л/мин/м2
- 18. Нормальные величиныПотребление кислорода 150 мл/мин/м2;Сердечный индекс 3,3 -6,0 л/мин/м2.SvO2 ≥ 70%
- 19. Улучшение выживаемости Сердечный индекс 3,3-6,0 л/мин/м2;Потребление
- 20. Персистирующая легочная гипертензия (причины)Гипоксия;Гиперкапния;Метаболический ацидоз;Гипотермия.
- 21. Персистирующее фетальное кровообращение
- 22. Сниженные запасы гликогена и мышечной массыБолее внимательный контроль за уровнем глюкозы;
- 23. Низкий уровень эндогенных гормоновНеобходимость терапии гидрокортизоном?Необходимость в назначении тиреоидного гормона и заместительной терапии кальцием?
- 24. Виды шокаГиповолемический Распределительный КардиогенныйОбструктивныйСмешанный
- 25. Определения шока
- 26. Компенсированный шокКомпенсированный шок, при котором артериальное давление
- 27. Декомпенсированный шокДля новорожденных - 60 мм.рт.ст. (для
- 28. ДиагностикаАртериальное давление;Тахикардия???Перфузия кожных покровов!!! Уменьшении диуреза;Ментальный статус.
- 29. Диагностика Кислотно-основной баланс;Общий анализ крови;Биохимический анализ крови;
- 30. Кислотно-основной балансЛактат-ацидоз;Снижение бикарбонатного буфера.
- 31. Общий анализ кровиУровень гемоглобина (кислородная емкость);Уровень лейкоцитов (септический шок);Тромбоцитопения (кровотечение, ДВС – синдром).
- 32. Биохимия кровиГипернатриемия;Повышение уровня мочевины и креатинина;Гипоксически-ишемические изменения в органах и тканях (внутриклеточные ферменты);Натрий-уретический пептид (кардиогенный шок).
- 33. Рентгенография органов грудной клеткиКардиогенный шок;Гиповолемический шок;ОРДС.
- 34. Смешанная венозная сатурацияНорма экстракции 28-33% доставленного кислорода;При
- 35. Сердечный индексЭХО-КГ;PICCO;FATD;Катетер в легочной артерии.
- 36. ПреднагрузкаCVP (ЦВД);GEDI;PCWP (ДЗЛК).
- 37. Газовый состав артериальной и венозной кровиДоставка кислорода;Кислотно-основной
- 38. Новые прикроватные методыИнфракрасная спектроскопия;Ортогональная спектральная поляризация (OPS);Визуализация темного поля в боковом потоке (SDF).
- 39. Инфракрасная спектроскопияДатчик на коже лба, живота, в
- 40. Ортогональная спектральная поляризацияИспользование свойств гемоглобина абсорбировать волну
- 41. Визуализация темного поля в боковом потокеОснована на
- 42. Терапия шока у детейСосудистые доступы;Инфузионная терапия;Мониторинг;Вазопрессоры;Инотропная терапия;Вазодилататоры;
- 43. Терапия шока у детей Контроль глюкозы;Гормональная терапия;Терапия кальцием;Терапия ПЛГ;ЭКМО.
- 44. Сосудистые доступыЦентральный венозный;Артериальный .
- 45. Инфузионная терапияИнфузионная терапия коллоидами и кристаллоидами;Начальный объем
- 46. МониторингОбязательный инвазивный мониторинг у детей с шоком
- 47. ВазопрессорыДопамин – препарат первой линии; Действие допамина
- 48. Инотропная терапияДобутамин и средние дозы допамина –
- 49. ВазодилататорыПоказание: адреналин-резистентная гиподинамия и высокое ОПСС;Препараты: нитровазодилататоры, простациклин, допексамин;
- 50. Контроль за уровнем глюкозыТочный контроль за уровнем
- 51. Препараты кальцияЦель – нормализация уровня ионизированного кальция.
- 52. Терапия гормональными препаратамиПоказания: адреналовая (кортизол 0
- 53. Терапия ПЛГПоддержание респираторного алкалоза (рН 7.45-7.55; раСО2
- 54. Терапия ПЛГГидрокарбонат натрия 0,5-1,0 ммоль/кг/час;Добутамин 10-15 мкг/кг/мин;Сульфат
- 55. Терапия ПЛГОксид азота: OI более 20, раО2
- 56. Алгоритм интенсивной терапии шока у детей
- 57. Алгоритм интенсивной терапии шока у детейРефрактерный
- 58. Алгоритм интенсивной терапии шока у детейКатехоламин –
- 59. Алгоритм интенсивной терапии шока у детейРефрактерный шокРассматривать вопрос об ЭКМО
- 60. Алгоритм интенсивной терапии шока у новорожденныхДиагностирование сниженной
- 61. Алгоритм интенсивной терапии шока у новорожденныхДопамин –
- 62. Алгоритм интенсивной терапии шока у новорожденныхКатехоламин-резистентный шокХолодный
- 63. Алгоритм интенсивной терапии шока у новорожденныхРефрактерный шокЭКМО
- 64. Спасибо за внимание
- 65. Скачать презентанцию
Слайды и текст этой презентации
Слайд 2Определение
Шок – это неадекватная доставка питательных веществ и кислорода, необходимых
для удовлетворения метаболических нужд тканей организма.
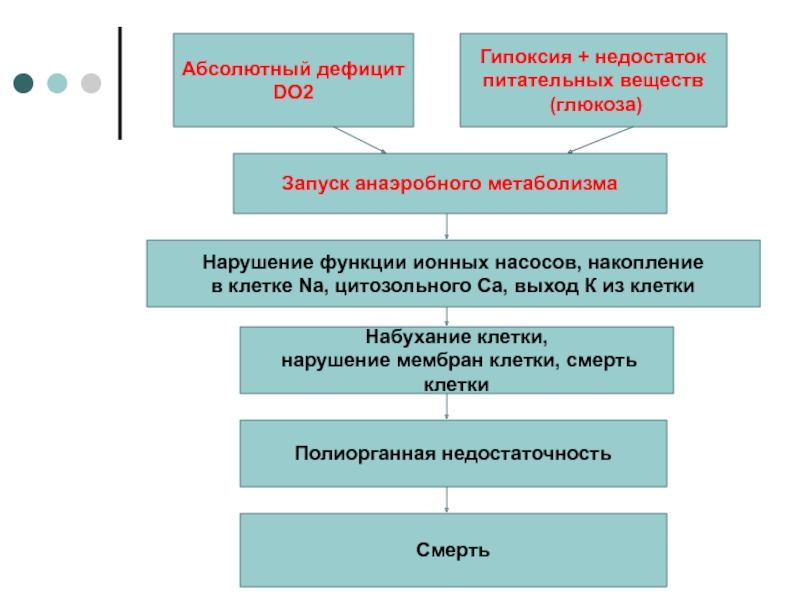
Слайд 3Запуск анаэробного метаболизма
Нарушение функции ионных насосов, накопление
в клетке Na,
цитозольного Са, выход К из клетки
Набухание клетки,
нарушение мембран клетки,
смерть клеткиПолиорганная недостаточность
Смерть
Абсолютный дефицит
DO2
Гипоксия + недостаток
питательных веществ
(глюкоза)
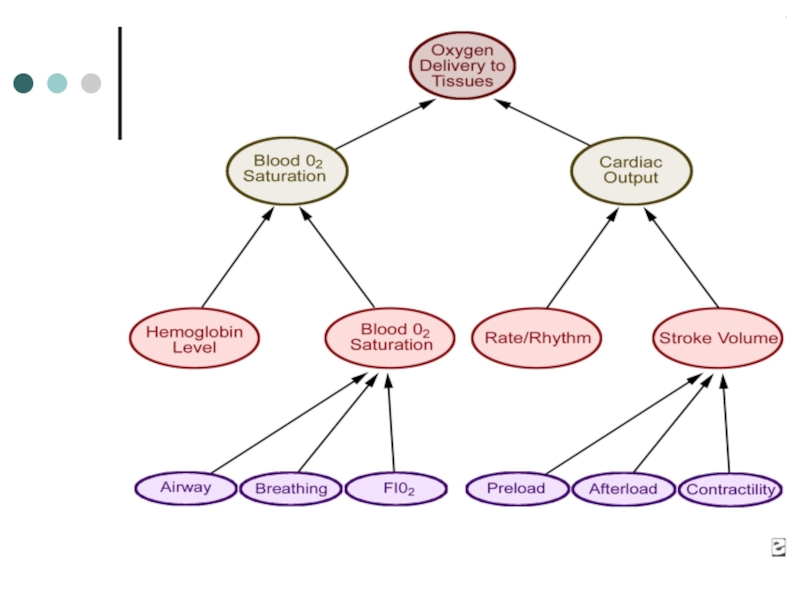
Слайд 4Определяющие параметры при развитии шока у детей
Сердечный выброс, ОПСС;
Доставка кислорода;
Развитие
персистирующей легочной гипертензии;
Незрелые механизмы термогенеза;
Сниженные запасы гликогена и мышечной массы;
Низкий
уровень эндогенных гормонов.Слайд 6Доставка кислорода
DO2 = CaO2 (мл/л крови)x CO (л/мин)
CaO2 – содержание
кислорода в артериальной крови.
СО – сердечный выброс.
Слайд 7Сердечный выброс/индекс
CO = SV x HR.
CI = CO/ S
CO
– сердечный выброс;
CI – сердечный индекс;
SV - ударный объем;
HR
– частота сердечных сокращений;S – площадь поверхности тела.
Слайд 10Са О2
СаО2 = Hb x SaO2 x 1.34 млО2/г
+ +(0.003 x PaO2)
Hb – концентрация гемоглобина г/100 мл
SaO2 –
насыщение крови кислородом Слайд 12 Факторы увеличенного риска у младенцев
Потребление кислорода на массу тела
вдвое больше, чем у взрослого;
Отношение альвеолярной вентиляции к физиологическому мертвому
пространству 5:1;Смещение кривой диссоциации оксигемоглобина влево (циркуляция фетального гемоглобина);
Отсутствует начальная (компенсаторная) тахикардия на гипоксемию – брадикардия.
Слайд 13Дополнительные факторы риска
Низкая анемическая толерантность;
Низкая гиповолемическая толерантность.
Anderson C.
Critical Hemoglobin thresholds in premature infants. Arch Dis Child Fetal
and Neonatal Ed 2001; 84: F146-F148Слайд 15Оптимальные
величины ?
СаО2
=
1,34
1,0
10
*
*
=
+
120 *0,003
13,76 млО2/100 мл
16,44 млО2/100 мл крови при
Нв 12 г/дл
Слайд 17Оптимальные
величины ?
Потребление О2
=
3,3
*
(1,0 – 0,7)
*
13,76
*
10
=
136,2 мл/мин/м2
206,4 мл/мин/м2 при CI
= 5,0 л/мин/м2
Слайд 18Нормальные величины
Потребление кислорода 150 мл/мин/м2;
Сердечный индекс 3,3 -6,0 л/мин/м2.
SvO2 ≥
Слайд 19 Улучшение выживаемости
Сердечный индекс 3,3-6,0 л/мин/м2;
Потребление кислорода более 200
мл/мин/м2.
Joseph A. Carcillo, MD; Alan I. Fields, MD
Critical
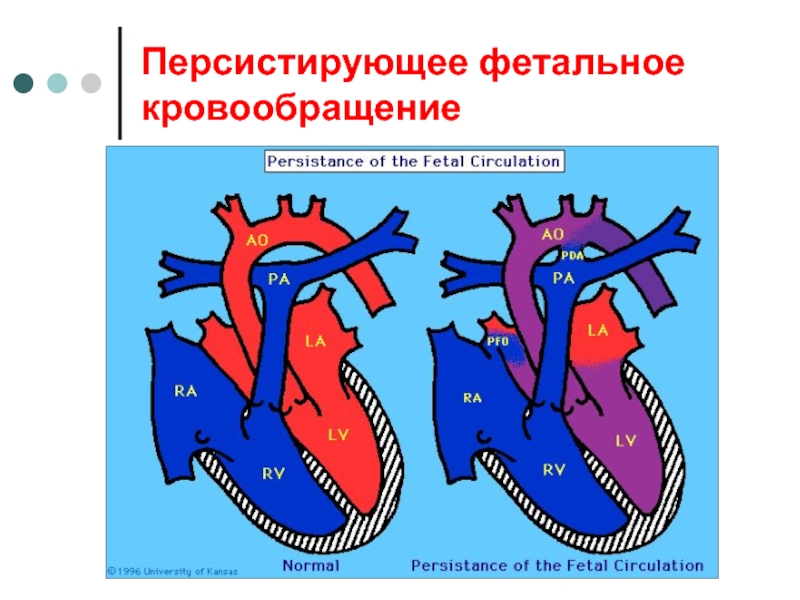
Care Medicine, 2002,#6,vol.30 Слайд 20Персистирующая легочная гипертензия (причины)
Гипоксия;
Гиперкапния;
Метаболический ацидоз;
Гипотермия.
Слайд 23Низкий уровень эндогенных гормонов
Необходимость терапии гидрокортизоном?
Необходимость в назначении тиреоидного гормона
и заместительной терапии кальцием?
Слайд 26Компенсированный шок
Компенсированный шок, при котором артериальное давление еще поддерживается на
уровне, необходимом для конечной перфузии органов и тканей
Слайд 27Декомпенсированный шок
Для новорожденных - 60 мм.рт.ст. (для детей с
массой тела менее 1000г. - 40 мм.рт.ст., первых 12 часов
жизни – 50 мм.рт.ст.);Для детей в возрасте до 1 года – 70 мм.рт.ст.;
Для детей других возрастов – 70 + 2 х (возраст в годах) мм.рт.ст.;
Дети с плохой перфузией и систолическим артериальным давлением ниже, чем приведенные цифры, определяются как дети в состоянии декомпенсированного шока.
Слайд 28Диагностика
Артериальное давление;
Тахикардия???
Перфузия кожных покровов!!!
Уменьшении диуреза;
Ментальный статус.
Слайд 29Диагностика
Кислотно-основной баланс;
Общий анализ крови;
Биохимический анализ крови;
Смешанная венозная сатурация;
Сердечный
индекс;
Центральное венозное давление;
Газовый состав артериальной и венозной крови.
Слайд 31Общий анализ крови
Уровень гемоглобина (кислородная емкость);
Уровень лейкоцитов (септический шок);
Тромбоцитопения (кровотечение,
ДВС – синдром).
Слайд 32Биохимия крови
Гипернатриемия;
Повышение уровня мочевины и креатинина;
Гипоксически-ишемические изменения в органах и
тканях (внутриклеточные ферменты);
Натрий-уретический пептид (кардиогенный шок).
Слайд 34Смешанная венозная сатурация
Норма экстракции 28-33% доставленного кислорода;
При экстракции более 33%
- состояние шока;
При экстракции менее 25% - состояние шунтирования;
Доставка кислорода
является главной определяющей потребления кислорода у детей. Слайд 37Газовый состав артериальной и венозной крови
Доставка кислорода;
Кислотно-основной статус (ответ на
терапию);
Оценка центральной венозной сатурации (SсVO2 более 0,7 – оптимальная доставка
кислорода к тканям, т.е. более 70% гемоглобина остается связанным с кислородом на возврате к сердцу).Слайд 38Новые прикроватные методы
Инфракрасная спектроскопия;
Ортогональная спектральная поляризация (OPS);
Визуализация темного поля в
боковом потоке (SDF).
Слайд 39Инфракрасная спектроскопия
Датчик на коже лба, живота, в проекции почек;
Посылание инфракрасных
сигналов через кожу и получение данных о насыщении кислородом (венозной);
Оценка
адекватности доставки кислорода к тканям.Слайд 40Ортогональная спектральная поляризация
Использование свойств гемоглобина абсорбировать волну света длиной 548
нм (зеленый спектр);
Визуализация в капиллярах движущихся эритроцитов и лейкоцитов.
Слайд 41Визуализация темного поля в боковом потоке
Основана на тех же принципах,
что и OPS, но более качественное разрешение и картинка;
Оценка состояния
микроциркуляторного русла и его базальной мембраны, гомогенности или гетерогенности потока в капиллярах.Слайд 42Терапия шока у детей
Сосудистые доступы;
Инфузионная терапия;
Мониторинг;
Вазопрессоры;
Инотропная терапия;
Вазодилататоры;
Слайд 43Терапия шока у детей
Контроль глюкозы;
Гормональная терапия;
Терапия кальцием;
Терапия ПЛГ;
ЭКМО.
Слайд 45Инфузионная терапия
Инфузионная терапия коллоидами и кристаллоидами;
Начальный объем замещения 40 -60
мл/кг
Трансфузия крови при гемоглобине менее 10 г/дл;
СЗП (не болюс) при
высоком ПТВ и АЧТВ.Слайд 46Мониторинг
Обязательный инвазивный мониторинг у детей с шоком рефрактерным к инфузионной
терапии или допамин-резистентным шоком;
PICCO, FATD при катехоламин-резистентном шоке, катетер в
легочную артерию???Катетер в легочную артерию (при рефрактерном шоке)
Слайд 47Вазопрессоры
Допамин – препарат первой линии;
Действие допамина менее выражено по
сравнению со взрослыми;
При резистентности - норадреналин;
Цель – восстановление перфузионного давления
(САД – ЦВД) и ОППС.Слайд 48Инотропная терапия
Добутамин и средние дозы допамина – препараты первой линии;
При
резистентности – адреналин;
Повреждение ЖКТ при использовании адреналина;
Ингибиторы фосфодиэстеразы III (милринон,
амринон) при сниженном СО и нормотензии.Слайд 49Вазодилататоры
Показание: адреналин-резистентная гиподинамия и высокое ОПСС;
Препараты: нитровазодилататоры, простациклин, допексамин;
Слайд 50Контроль за уровнем глюкозы
Точный контроль за уровнем глюкозы необходим;
Чем выше
уровень глюкозы при поступлении, тем вероятнее летальность;
У септических больных
с гипергликемией летальность выше в 4,3 раза;Стратегии: поддержание глюкозы на уровне 80 -110 мг/дл или 180-200 мг/дл ???
Слайд 52Терапия гормональными препаратами
Показания: адреналовая (кортизол 0 - 18 мг/дл)
и тиреоидная недостаточность;
Препараты: трийодтиронин???, гидрокортизон (метилпреднизолон???);
Стимуляция кортикотропином – лечебный и
прогностический тест.Слайд 53Терапия ПЛГ
Поддержание респираторного алкалоза (рН 7.45-7.55; раСО2 ???мм.рт.ст., рО2 60-70
мм.рт.ст.);
Вентиляция, контролируемая по объему ( до 300 мл/кг/мин), РЕЕР =
2-3 mbar;ВЧОВ;
Поддержание гематокрита на уровне 40%, гемоглобина 120 г/л.
Слайд 54Терапия ПЛГ
Гидрокарбонат натрия 0,5-1,0 ммоль/кг/час;
Добутамин 10-15 мкг/кг/мин;
Сульфат магния 250 мг/кг
8,5% раствор на 5% глюкозе в течение 30 минут;
Простациклины
Слайд 55Терапия ПЛГ
Оксид азота: OI более 20, раО2 менее 100 мм.рт.ст.
при FiO2 1,0 + очевидная персистенция фетального кровообращения;
ЭКМО
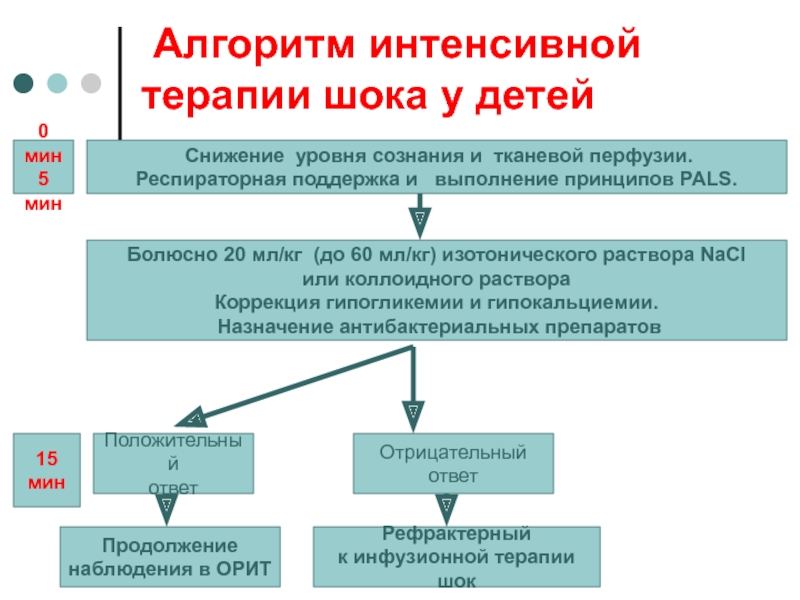
Слайд 56 Алгоритм интенсивной терапии шока у детей
Снижение уровня сознания
и тканевой перфузии.
Респираторная поддержка и выполнение принципов PALS.
0
мин5 мин
Болюсно 20 мл/кг (до 60 мл/кг) изотонического раствора NaCl
или коллоидного раствора
Коррекция гипогликемии и гипокальциемии.
Назначение антибактериальных препаратов
Положительный
ответ
Продолжение
наблюдения в ОРИТ
Отрицательный
ответ
Рефрактерный
к инфузионной терапии шок
15 мин
Слайд 57 Алгоритм интенсивной терапии шока у детей
Рефрактерный к инфузионной терапии
шок
Установление центрального венозного доступа,
начало допамин или добутамин терапии,
проведение
артериального мониторингаДопамин-резистентный шок
Титрование адреналина (холодный шок),
норадреналина (теплый шок) до достижения Scv ≥ 70%
Катехоламин-резистентный шок
Начало введения гидрокортизона
при подозрении на адреналовую недостаточность
60 мин
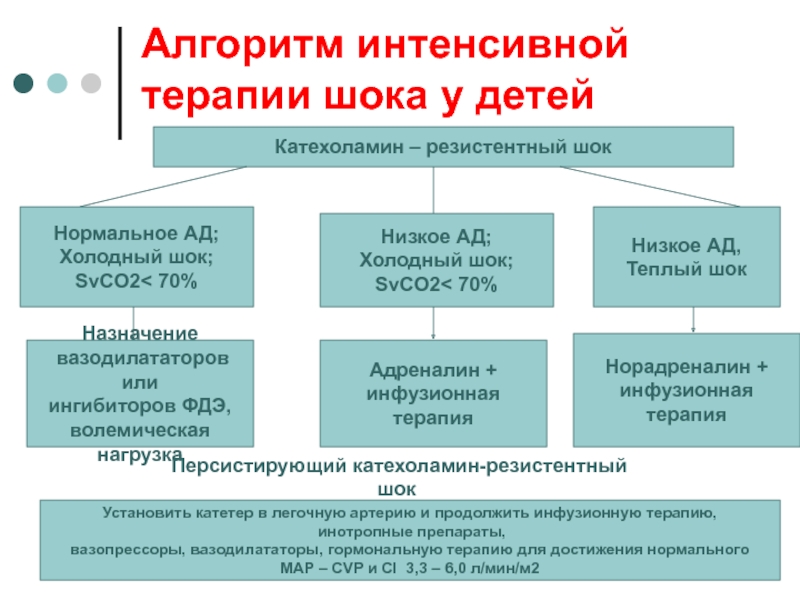
Слайд 58Алгоритм интенсивной терапии шока у детей
Катехоламин – резистентный шок
Нормальное АД;
Холодный
шок;
SvCO2< 70%
Низкое АД;
Холодный шок;
SvCO2< 70%
Низкое АД,
Теплый шок
Назначение
вазодилататоров или
ингибиторов ФДЭ,
волемическая нагрузка
Адреналин +
инфузионная терапия
Норадреналин +
инфузионная терапия
Установить катетер в легочную артерию и продолжить инфузионную терапию,
инотропные препараты,
вазопрессоры, вазодилататоры, гормональную терапию для достижения нормального
МАР – СVP и CI 3,3 – 6,0 л/мин/м2
Персистирующий катехоламин-резистентный шок
Слайд 60Алгоритм интенсивной терапии шока у новорожденных
Диагностирование сниженной перфузии, цианоза, РДС.
0 – 5 мин.
Ввести болюсно от 10 до 60 мл/кг
изотонических кристаллоидов или коллоидов.
Коррекция гипогликемии и гипокальциемии.
Начать инфузию простагландина,
пока не будет исключен дуктус-зависимый порок сердца.
Есть положительный ответ
Рефрактерный к инфузии шок
15 мин
Установка центрального
венозного катетера
и артериального доступа,
титрование допамина и добутамина.
Продолжить наблюдение в
ОРИТ н
Допамин-резистентный шок
Слайд 61Алгоритм интенсивной терапии шока у новорожденных
Допамин – резистентный шок
Титрование адреналина,
системная алкалинизация при ПЛГН и ацидозе
Катехоламин – резистентный шок
Направленная
терапия с артериальными ЦВД мониторингом и использованием эхокардиографии
60 мин.
Слайд 62Алгоритм интенсивной терапии шока у новорожденных
Катехоламин-резистентный шок
Холодный шок,
нормальное АД,
сниженная функция
левого желудочка,
SVO2 менее 70%
Холодный
или теплый шок,
сниженная функция
правого желудочка
(ПЛГН),
SVC sat O2 менее 70%
Теплый шок с
низким
артериальным
давлением.
Титрование
вазодилататоров
или ингибиторов
PDE III типа
с волемической
нагрузкой
Ингаляция
оксида азота
Титрование
адреналина
с волемической
нагрузкой
Рефрактерный шок