Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
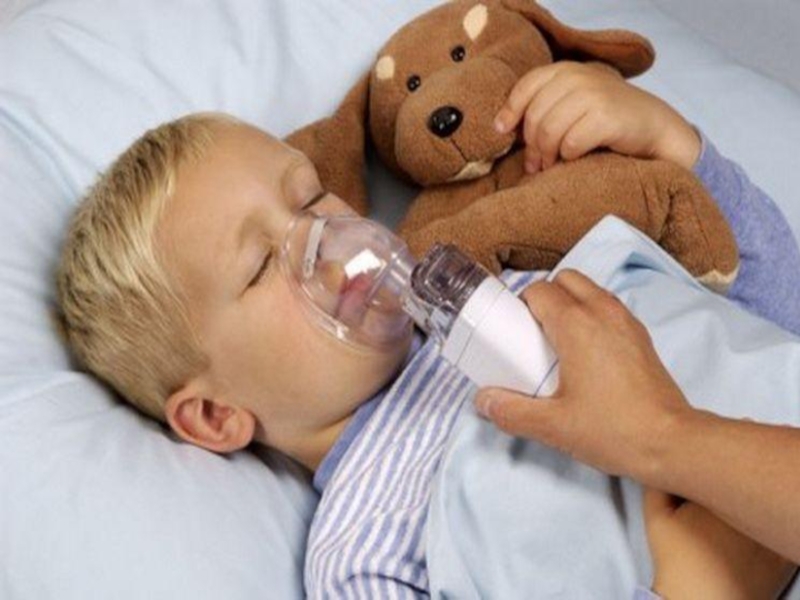
Синдром крупа
Содержание
- 1. Синдром крупа
- 2. Круп — это респираторное заболевание, наиболее распространенное среди детей
- 3. Симптомами крупа являются воспаление гортани и верхних дыхательных путей,
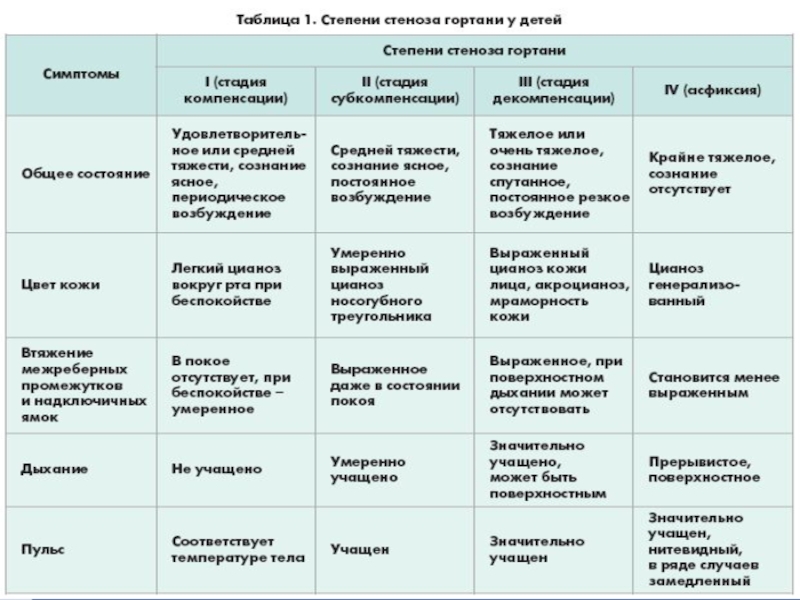
- 4. ПРИЗНАКИ И СИМПТОМЫКруп характеризуется грубым лающим кашлем, тошнотой и
- 5. Слайд 5
- 6. Сигналы ухудшения состояния:непрекращающееся слюноотделениесиневатый цвет кожи (в
- 7. ЛОЖНЫЙ И ИСТИННЫЙ КРУППринято различать истинный и ложный
- 8. ПРИЧИНЫНаиболее частой причиной возникновения крупа является вирус гриппа,
- 9. Затруднённое дыхание является скорее следствием воспаления дыхательных
- 10. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ЛОЖНОМ КРУПЕЛечение больных со стенозом гортани на
- 11. Слайд 11
- 12. Догоспитальная терапия может проводиться в следующем объеме.
- 13. Слайд 13
- 14. Рекомендуйся увлажнить воздух, развесив мокрые простыни, пеленки,
- 15. В районных центрах, небольших и областных городах
- 16. В крупных городах всех детей с острым стенозирующим
- 17. НЕОТЛОЖНАЯ ПОМОЩЬ ПРИ ИСТИННОМ КРУПЕПри развитии острой
- 18. Противодифтерийная сыворотка при условии немедленной госпитализации не
- 19. Противодифтерийную сыворотку нужно вводить после инъекции 120—240
- 20. СПАСИБО ЗА ВНИМАНИЕ!
- 21. Скачать презентанцию
Круп — это респираторное заболевание, наиболее распространенное среди детей дошкольного возраста, чаще всего в возрасте от трёх месяцев до трёх лет.
Слайды и текст этой презентации
Слайд 2Круп — это респираторное заболевание, наиболее распространенное среди детей дошкольного возраста, чаще
всего в возрасте от трёх месяцев до трёх лет.
Слайд 3Симптомами крупа являются воспаление гортани и верхних дыхательных путей, что приводит к
дальнейшему сужению дыхательных путей. К крупу может приводить любое воспалительное
заболевание гортани (катарального, крупозного или дифтеритического (фибринозного)) характера (напр. ларинготрахеобронхит). Под термином вирусный круп понимают острое респираторное заболевание, осложненное воспалением гортани.Слайд 4ПРИЗНАКИ И СИМПТОМЫ
Круп характеризуется грубым лающим кашлем, тошнотой и повышением температуры тела.
Более серьёзные случаи сопровождаются затрудненным дыханием.
Лающий кашель является отличительной чертой
крупа. Хрип при дыхании может быть заметен, когда ребёнок плачет. Если у ребёнка хрип слышен и в спокойном состоянии, это говорит о приближении критического сужения дыхательных путей.При диагностике крупа необходимо рассмотреть и исключить другие возможные причины затруднённого дыхания — такие, например, как застревание инородного тела.