Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
СКАРЛАТИНА У ДЕТЕЙ доцент кафедры детских болезней к.м.н. Н.А.Орлова
Содержание
- 1. СКАРЛАТИНА У ДЕТЕЙ доцент кафедры детских болезней к.м.н. Н.А.Орлова
- 2. Скарлатина – острое инфекционное заболевание, характеризующееся синдромами общей интоксикации, ангины и экзантемы
- 3. Этиология Возбудитель ß-гемолитический стрептококк группы А,
- 4. ЭпидемиологияИсточник инфекции – больные скарлатиной и другими
- 5. ЭпидемиологияЗаболеваемость высокая, характерна очаговость в детских коллективах.Возрастная
- 6. Патогенез Входные ворота – слизистые оболочки
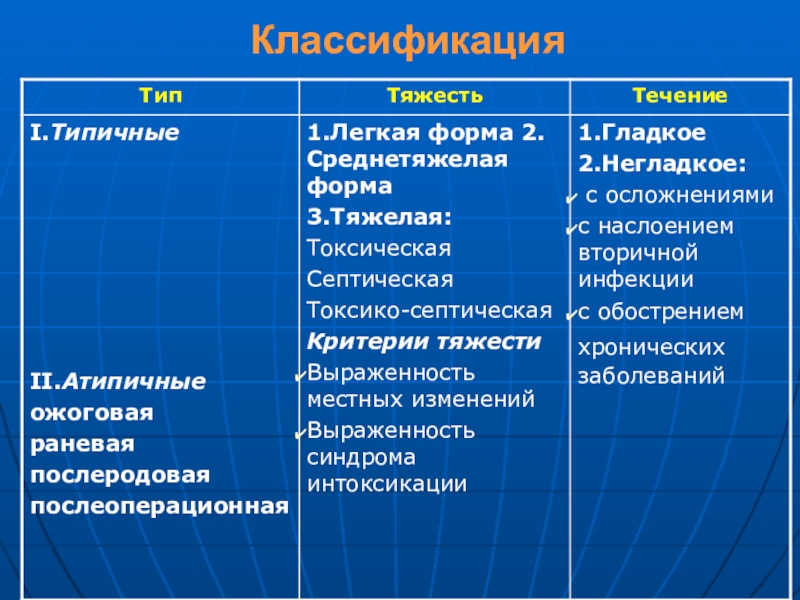
- 7. Классификация
- 8. Клиническая картина, типичная формаИнкубационный период чаще
- 9. Клиническая картина, типичная формаСиндром острого тонзиллита с
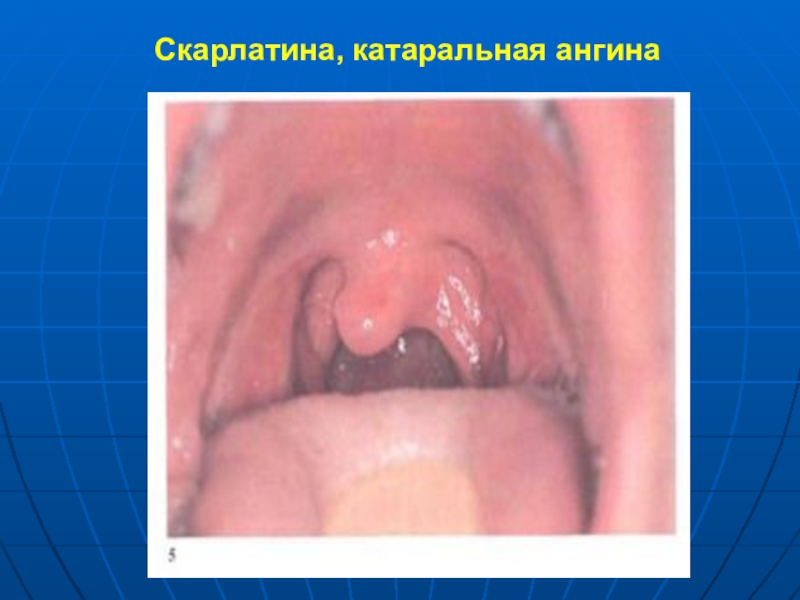
- 10. Скарлатина, катаральная ангина
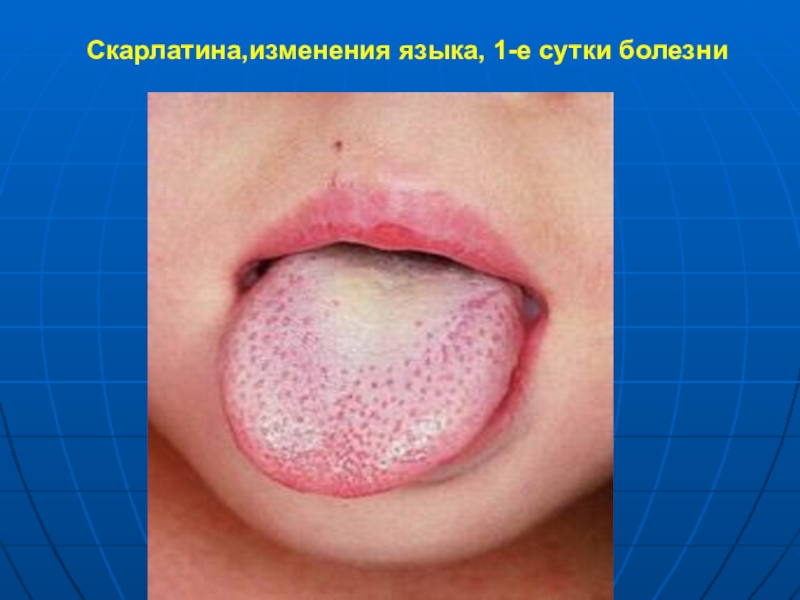
- 11. Скарлатина,изменения языка, 1-е сутки болезни
- 12. Клиническая картина, типичная формаПериод высыпаний характеризуется синдромом
- 13. Клиническая картина, типичная формав результате механической травматизации
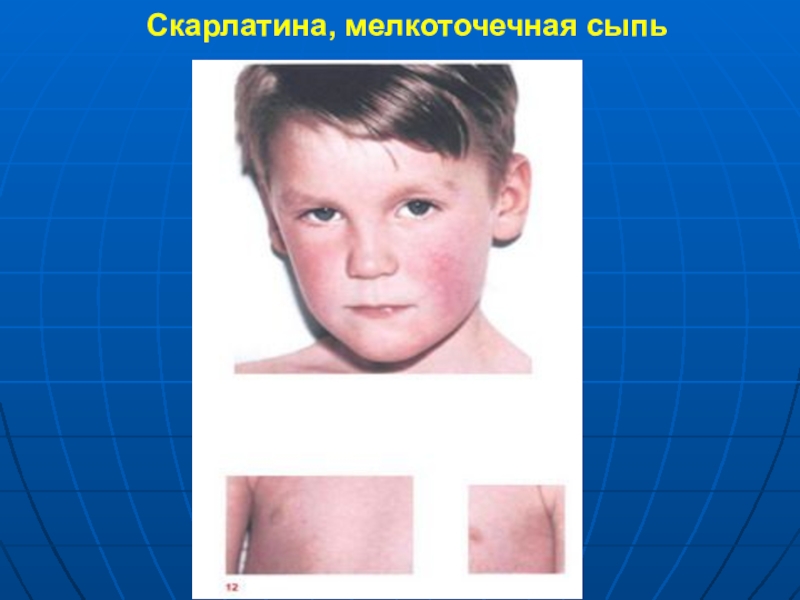
- 14. Скарлатина, мелкоточечная сыпь
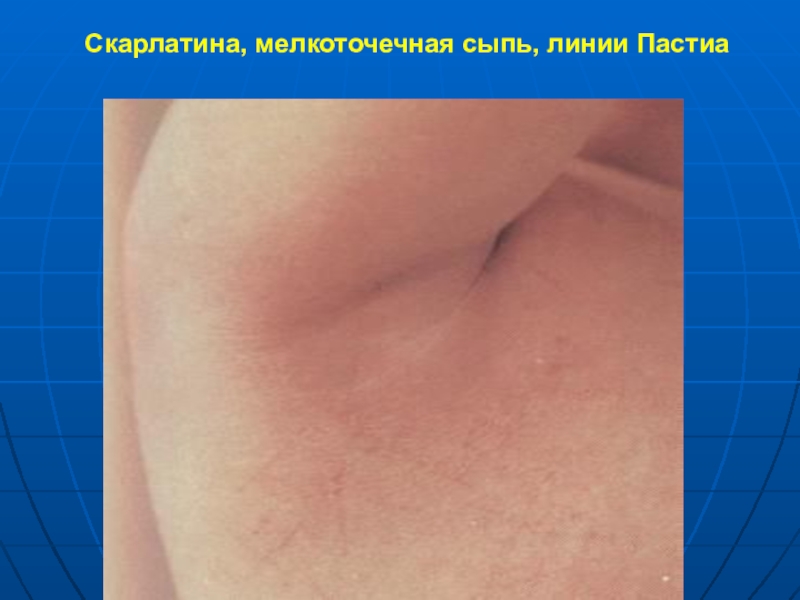
- 15. Скарлатина, мелкоточечная сыпь, линии Пастиа
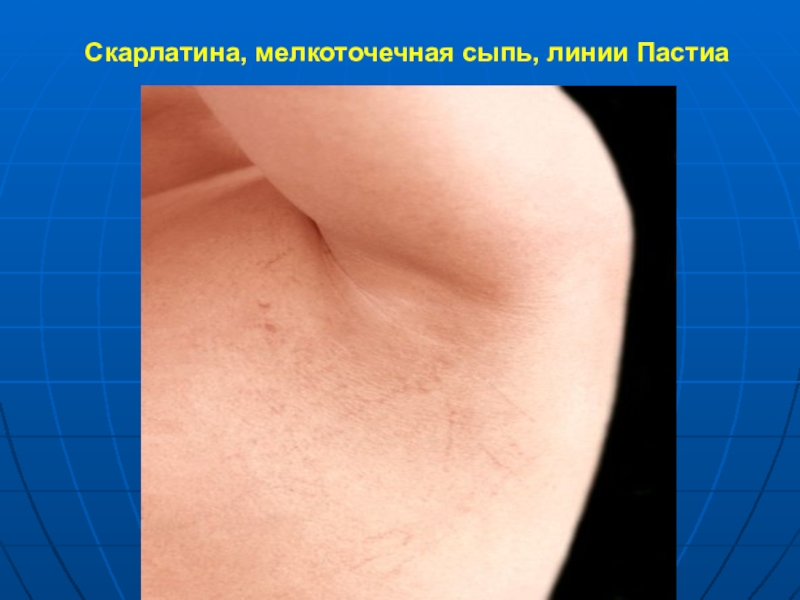
- 16. Скарлатина, мелкоточечная сыпь, линии Пастиа
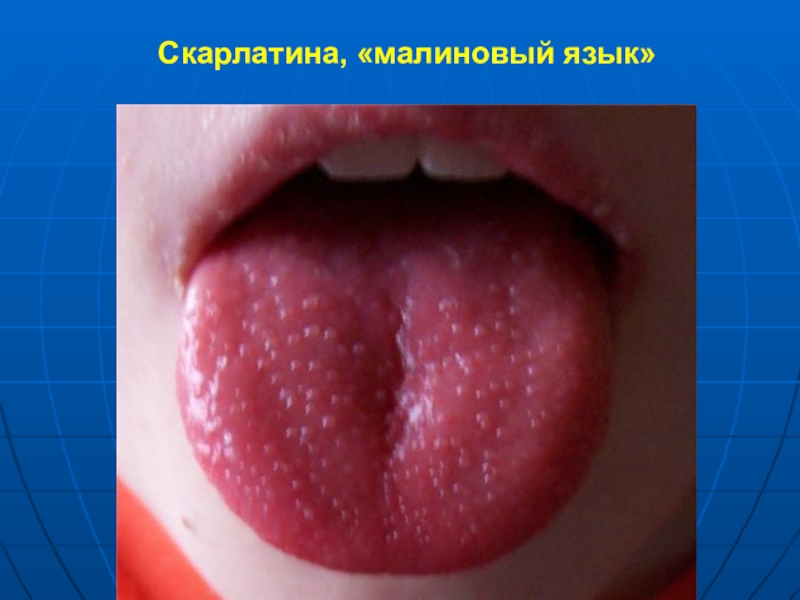
- 17. Скарлатина, «малиновый язык»
- 18. Клиническая картина, типичная форма Симптомы при
- 19. Клиническая картина, типичная формаПериод реконвалесценции начинается со
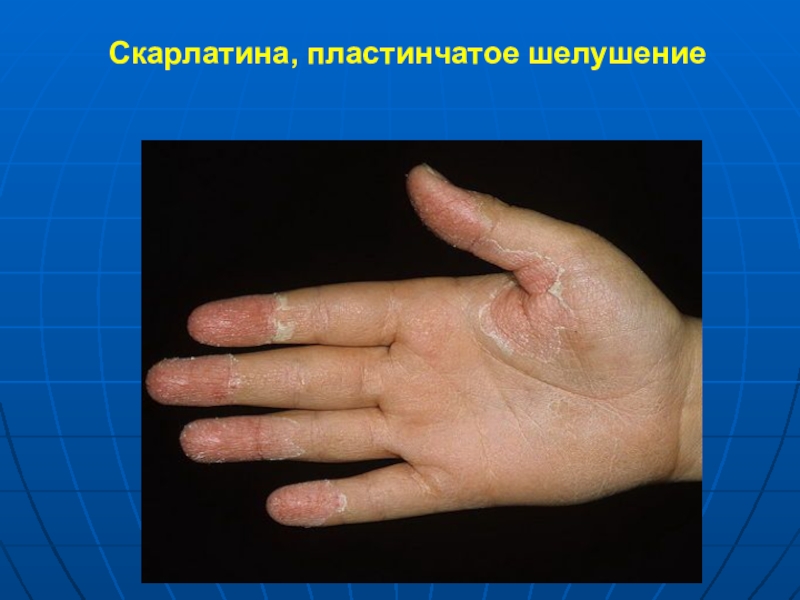
- 20. Скарлатина, пластинчатое шелушение
- 21. ОсложненияТоксическим осложнением является инфекционно-токсический шок (при тяжелой
- 22. Лабораторная диагностикаБактериологический метод (позволяет обнаружить БГСА в
- 23. ЛечениеГоспитализация - по клиническим (тяжелые и среднетяжелые
- 24. Лечение Патогенетическая и симптоматическая терапияДезинтоксикационная терапия
- 25. ПрофилактикаРаннее выявление и изоляция источников инфекции.Заболевшие дети
- 26. Скачать презентанцию
Скарлатина – острое инфекционное заболевание, характеризующееся синдромами общей интоксикации, ангины и экзантемы
Слайды и текст этой презентации
Слайд 2
Скарлатина – острое инфекционное заболевание, характеризующееся
синдромами общей интоксикации, ангины и экзантемы
Слайд 3
Этиология
Возбудитель ß-гемолитический стрептококк группы А, способный продуцировать эритрогенный экзотоксин.
Возбудитель
скарлатины не отличается от стрептококков, вызывающих другие формы стрептококковой инфекции.
Скарлатина возникает только в случае инфицирования высокотоксигенными штаммами БГСА при отсутствии у ребенка антитоксического и антимикробного иммунитета.
Слайд 4Эпидемиология
Источник инфекции – больные скарлатиной и другими формами стрептококковой инфекции,
носители БГСА.
Больной опасен с начала заболевания, длительность заразного периода от
нескольких дней до нескольких недель. При своевременной антибактериальной терапии через 7-10 дней от начала заболевания ребенок не представляет эпидемической опасности.Путь передачи – воздушно-капельный. Возможен контактно-бытовой путь через предметы и вещи больного, пищевой путь (через молоко, молочные продукты).
Слайд 5Эпидемиология
Заболеваемость высокая, характерна очаговость в детских коллективах.
Возрастная структура: максимальная заболеваемость
в возрастной группе от 3 до 8 лет.
Сезонность –повышение заболеваемости
в осенне-зимний период.Антитоксический иммунитет стойкий, не обладающий типовой специфичностью (повторные случаи у 4-6% переболевших детей, обусловлены отсутствием специфических антител).
Бактериальный иммунитет типоспецифический и относительно не стойкий (ребенок, переболевший скарлатиной может заболеть другой стрептококковой инфекцией).
Слайд 6Патогенез
Входные ворота – слизистые оболочки небных миндалин, иногда
поврежденная кожа, слизистые оболочки половых путей.
Патогенетические синдромы
Септический синдром -
воспалительные или некротические изменения в области входных воротТоксический синдром обусловлен экзотоксином, представлен лихорадкой и симптомами интоксикации, мелкоточечной сыпью, изменениями языка, реакцией регионарных лимфатических узлов (в первые 2-3 дня болезни), изменениями сердечно-сосудистой системы.
Аллергический синдром развивается с первых дней, наиболее выражен на 2-3 неделе, определяет риск инфекционно-аллергических осложнений в эти сроки, клинически ничем не проявляется.
Слайд 8Клиническая картина,
типичная форма
Инкубационный период чаще 2-4 суток.
Начальный период –
промежуток времени от первых симптомов до появления сыпи; длительность от
нескольких часов до 1-2 суток.Начало острое.
Синдром лихорадки: температура 38 С и выше.
Синдром интоксикации : вялость, слабость, снижение аппетита, головная боль, нередко тошнота, рвота, тахикардия.
Слайд 9Клиническая картина, типичная форма
Синдром острого тонзиллита с регионарным лимфаденитом (синдром
ангины): боль в горле, яркая ограниченная гиперемия слизистой оболочки ротоглотки
и миндалин («пылающий зев»), иногда мелкоточечная энантема на мягком небе, реакция тонзиллярных лимфоузлов (увеличение размеров, уплотнение, болезненность при пальпации).Тонзиллит чаще катарального характера, но может быть лакунарным или фолликулярным, редко некротический.
Налеты легко снимаются шпателем, поверхность миндалин не кровоточит. Налет растирается между шпателями и не тонет в воде.
Характерны изменения языка – в первые сутки покрыт белым налетом
Слайд 12Клиническая картина, типичная форма
Период высыпаний характеризуется синдромом экзантемы.
Синдром экзантемы
развивается
в первые 1-2 сут заболевания
мелкоточечная сыпь на гиперемированном фоне кожи
сыпь
обильная, локализуется преимущественно на сгибательных поверхностях конечностей, передней и боковой поверхностях шеи, боковых поверхностях груди, на животе, поясничной области, сгущается в местах естественных сгибов – подмышечных, локтевых, паховых, подколенных. на лице сыпь обильна на щеках, носогубный треугольник остается бледным.
Слайд 13Клиническая картина, типичная форма
в результате механической травматизации сосудов кожи могут
появиться мелкие петехии, образующие геморрагические полоски (линии Пастиа)
белый дермографизм
Изменения сердечно-сосудистой
системыв первые 4-5 дней (симпатикус-фаза) – тахикардия, повышение АД
в последующем (вагус-фаза) – брадикардия, снижение АД, небольшое расширение границ относительной тупости сердца, нечистота I тона на верхушке, короткий систолический шум
Изменения сохраняются 2-4 недели
Язык со 2-х по 4-5 сутки постепенно очищается и становится ярким, с выступающими грибовидными сосочками («малиновый язык»)
Слайд 18Клиническая картина, типичная форма
Симптомы при скарлатине развиваются
очень быстро, максимально выражены в первые сутки болезни.
К 3-5 суткам болезни нормализуется температура, ослабевает интоксикация. Сыпь сохраняется в среднем 4 дня, изменения регионарных лимфоузлов исчезают к 4-5 суткам, языка – к концу 2- недели заболевания.
Слайд 19Клиническая картина, типичная форма
Период реконвалесценции
начинается со 2- недели болезни
и продолжается 10-14 суток
крупнопластинчатое шелушение на пальцах рук и
ног мелкое отрубевидное шелушение на коже мочек ушей, шеи, туловища
«малиновый язык»
линии Пастиа.
В этот период сохраняется повышенная чувствительность к стрептококковой суперинфекции и связанная с ней опасность развития инфекционно-аллергических и септических осложнений.
Слайд 21Осложнения
Токсическим осложнением является инфекционно-токсический шок (при тяжелой форме).
Септические осложнения: тонзиллит
(в ранние сроки только некротический, в поздние – любого характера),
лимфаденит (в ранние сроки гнойный, в поздние – любого характера), отит, аденоидит, синусит, паратонзиллярный абсцесс, ларингит, бронхит, сепсис, менингит.Аллергические осложнения: инфекционно-токсический миокардит, гломерулонефрит, ОРЛ, синовит.
Слайд 22Лабораторная диагностика
Бактериологический метод (позволяет обнаружить БГСА в материале из любого
очага поражения)
Экспресс-метод определения БГСА антигена в исследуемом материале в течение
30 минут (основан на реакции коагглютинации)Серологический метод (повышенные титры антистрептококковых антител)
Общий анализ крови – в остром периоде нейтрофильный лейкоцитоз со сдвигом влево, повышенная СОЭ. По мере нормализации температуры возможны эозинофилия и нейтропения.
Слайд 23Лечение
Госпитализация - по клиническим (тяжелые и среднетяжелые формы), возрастным (дети
в возрасте до 3-х лет) и эпидемиологическим (больные из закрытых
коллективов) показаниям.Режим постельный в течение всего острого периода болезни. Диета соответствует возрасту ребенка.
Этиотропная терапия
Антибиотики пенициллинового ряда сроком на 10 дней.
Могут быть использованы цефалоспорины (предпочтительно II поколение)
При непереносимости пенициллинового ряда используют макролиды (азитромицин, рокситромицин, джозамицин).
Слайд 24Лечение
Патогенетическая и симптоматическая терапия
Дезинтоксикационная терапия
Жаропонижающие препараты: парацетамол
(разовая доза 15 мг/кг не более 4 раз в сутки),
ибупрофен (разовая доза 7,5 -10 мг/кг не более 4 раз в сутки).Десенсибилизирующая терапия – проводится по показаниям (детям с аллергической сыпью, аллергодерматозом в стадию обострения).
Слайд 25Профилактика
Раннее выявление и изоляция источников инфекции.
Заболевшие дети изолируются или госпитализируются
в больницу сроком на 10 дней от начала заболевания. В
детское учреждение допускаются через 22 дня от начала заболевания.При контакте для дошкольников и детей первых двух классов устанавливается карантин на 7 дней с момента изоляции больного.