Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Стрептококковая инфекция
Содержание
- 1. Стрептококковая инфекция
- 2. Слайд 2
- 3. 5. не удается контролировать СИ: - отсутствие
- 4. Слайд 4
- 5. Токсины: Эритрогенный: - термолабильная фракция (обладает токсическими
- 6. Ферменты (обеспечивают проникновение стрептококка в ткани): -
- 7. Основные факторы вирулентности: 1. М-протеин: - белок
- 8. По углеводным антигенам – 21 серологическая группа
- 9. Структура заболеваний, вызываемых БГСА
- 10. Формально все клинические формы заболеваний, вызываемых Str.,
- 11. Слайд 11
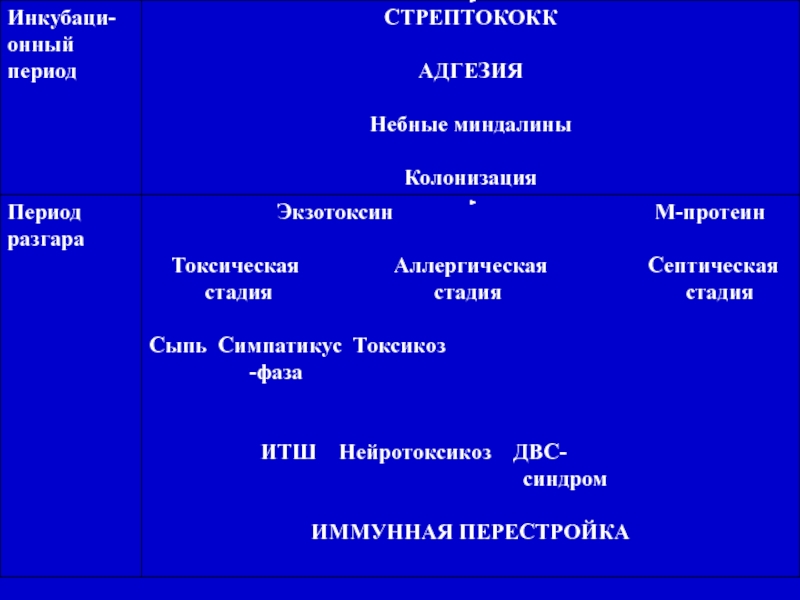
- 12. Патогенез СИ: 3 компонента: 1. инфекционный –
- 13. Слайд 13
- 14. Антимикробный иммунитет – связан с формированием IgМ,
- 15. Скарлатина – острое инфекционное заболевание с симптомами общей интоксикации, ангиной. ! Уникальная инфекция !
- 16. Слайд 16
- 17. Слайд 17
- 18. Возраст: - наиболее восприимчивы дети дошкольного и
- 19. - формирование очагов связано с: 1. широким
- 20. Слайд 20
- 21. Слайд 21
- 22. Слайд 22
- 23. Скарлатина – триада симптомов: -
- 24. Инкубационный период – 2-12 дней. Время
- 25. Характер сыпи: мелко-точечный, симптом Пастиа – темно-красный
- 26. Слайд 26
- 27. Обратное развитие: не оставляет пигментации (исчезает бесследно)
- 28. Слайд 28
- 29. Ангина: - катаральная, фолликулярная, лакунарная; -
- 30. Регионарный лимфаденит: выраженность изменений в ротоглотке
- 31. Язык: - в начале суховат, густо обложен
- 32. Слайд 32
- 33. Слайд 33
- 34. Интоксикация – зависит от тяжести заболевания. Современная
- 35. Изменения сосудистой системы: в начале заболевания
- 36. Классификация скарлатины По типу: 1. Типичные.
- 37. По тяжести: 1. Легкая форма. 2. Среднетяжелая
- 38. По течению (по характеру): 1. Гладкое. 2.
- 39. Слайд 39
- 40. Дифференциальный диагноз: - псевдотуберкулез; - иерсиниоз;
- 41. Слайд 41
- 42. Инфекционно-аллергические осложнения: - нефрит, -
- 43. Слайд 43
- 44. - антибиотикотерапия (пенициллины, макролиды и др. широкого
- 45. Госпитализация: клинические, эпидемиологические показания. Одномоментное заполнение боксов, изоляция на дому с соблюдением санитарно-эпидемиологического режима.
- 46. Антибактериальная терапия: Пенициллин 50-100 тыс./кг –
- 47. Местное лечение: орошение или полоскание ротоглотки (растворы
- 48. Прогноз: благоприятный - при рационально проводимой терапии - ранняя антибактериальная терапия - осложнения редко
- 49. Слайд 49
- 50. Изоляция контактных: Карантин на 7 дней с
- 51. Лабораторное обследование в поликлинике: ОАК на 10-й
- 52. Скачать презентанцию
Актуальность 1. установлена циклическая природа этих заболеваний, появление и исчезновение наиболее тяжелых форм с интервалом 20-40 лет
Слайды и текст этой презентации
Слайд 35. не удается контролировать СИ: - отсутствие данных о частоте СИ; -
высокая частота носительства БГСА; - способность вирулентных штаммов вызывать инфекцию ВДП
со слабо выраженной клинической симптоматикой; - низкая обращаемость, отказ от а/б терапии при слабой выраженности клинических симптомов, что способствует распространению СИ.Слайд 4
Этиология: - Гр (+) бактерии - cпособность лизировать эритроциты
(3 группы): α – зеленящие стрептококки (зона зеленящего пигмента): - ротовая полость; - толстый кишечник – энтерококки; - Str. pneumoniae (исключение). β – лизируют эритроциты, на кровяном агаре полный гемолиз: - патогенные стрептококки Str. pyogenes. γ – негемолитические – облигатная флора, не играют роли в патологии человека.Слайд 5Токсины: Эритрогенный: - термолабильная фракция (обладает токсическими свойствами, обусловливает первичный симптомокомплекс скарлатины); -
термостабильная фракция (стрептококковый аллерген).
Гемолизины 2 видов:
- стрептолизин О;
- стрептолизин S.
Слайд 6Ферменты (обеспечивают проникновение стрептококка в ткани): - стрептокиназа – обладает а/г
активностью (антистрептокиназа); - стрептодорназа – повышенный титр а/т к ДНК; - гиалуронидаза
- после инфекции обнаруживаются специфические а/т; - гиалуроновая кислота – вирулентность, не обладает антигенностью.Слайд 7Основные факторы вирулентности: 1. М-протеин: - белок клеточной стенки (гр. А, Str.
pyogenes); - главный типоспецифический антиген; - препятствует фагоцитозу; - стимулирует выработку антител к
соответствующему типу БГСА; - 90 серотипов БГС внутри группы А - М-антитела типоспецифичны; - стрептококк, выделяемый от больных, содержит М-протеин, а от носителей – нет; 2. Эритрогенный токсин.Слайд 8По углеводным антигенам – 21 серологическая группа стрептококков (А, В,
C, D… U) гр. А – Str. pyogenes – верхние дыхательные
пути. гр. В – Str. agalacticae – дети раннего возраста, – новорожденные. гр. С – Str. equisimilis – тяжелый сепсис, – эндокардит, – менингит, – остеомиелит. гр. D – Str. faecalis – инфекции мочевых путей, – кишечные инфекции. гр. F – глубокие воспалительные процессы ротовой полости и дыхательных путей.Слайд 10Формально все клинические формы заболеваний, вызываемых Str., можно отнести к
инфекционным болезням. Однако при многих клинических вариантах отсутствует важнейший отличительный
признак инфекционной болезни – заразительность (ревматизм, гломеролонефрит, остеомиелит). В группу СИ поэтому относятся те заболевания, которые имеют признаки инфекционной болезни: - заразительность; - инкубационный период; - циклическое развитие; - формирование иммунитета. (скарлатина, ангина, бронхит, фарингит, пневмония, рожа).Слайд 11 Эпидемиология: Источник СИ –
человек, больной любым клиническим вариантом СИ, а также носитель. Путь передачи–
воздушно-капельный, у детей раннего возраста возможен контактно-бытовой. Спорадическая, вспышечная заболеваемость.Слайд 12Патогенез СИ: 3 компонента: 1. инфекционный – воспалительный процесс в месте внедрения; 2.
токсический – действие эритроцитарного экзотоксина (интоксикация, сыпь); 3. иммунно-аллергический – является
причиной сенсибилизации организма: эозинофилия, нефрит, артрит, о. ревматическая лихорадка.Слайд 13 Иммунитет: Антитоксический
иммунитет – обусловлен выработкой антитоксина. Уровень антитоксического иммунитета определяет заболеваемость
СИ: высокий уровень – другие стрептококковые заболевания, кроме скарлатины; при его отсутствии – скарлатина; при наличии антитоксического и антибактериального иммунитета возникает носительство СИ.Слайд 14Антимикробный иммунитет – связан с формированием IgМ, строго специфичен, вырабатывается
только против того типа Str, которым было вызвано данное заболевание.
Сохраняется длительно, его наличие не влияет на уровень заболеваемости из-за существования большого числа штаммов стрептококка.Слайд 15Скарлатина – острое инфекционное заболевание с симптомами общей интоксикации, ангиной.
! Уникальная инфекция !
Слайд 16
Этиология: Str. группы А Продуцируют экзотоксины, но решающая роль принадлежит антитоксическому иммунитету
организма: при заражении и отсутствии антитоксического иммунитета – скарлатина, при наличии антитокс. иммунитета – другие клинические формы (ангина, фарингит, бессимптомная инфекция).Слайд 17 Эпидемиология Антропонозная
инфекция Источник: больной любой формой стрептококковой инфекции, больной скарлатиной, а также
носители β-гемолитического стрептококка гр А. Механизм передачи: воздушно-капельный. Не исключается контактно-бытовой ввиду устойчивости микроорганизма во внешней среде. Распространению способствует скученность детей в помещении.Слайд 18Возраст: - наиболее восприимчивы дети дошкольного и раннего школьного возраста; - дети
1 года жизни болеют крайне редко: 1. наличие трансплацентарного иммунитета. 2. физиологическая
ареактивность грудных детей к воздействию стрептококкового токсина. - болеют преимущественно организованные дети;Слайд 19- формирование очагов связано с: 1. широким распространением носительства Str; 2. большим
числом лиц, восприимчивых к скарлатине; 3. большим количеством лиц с патологией
носоглотки; 4. поздней диагностикой и изоляцией больного. Индекс контагиозности ориентировочно составляет 40%.Слайд 20 Иммунитет:
После перенесенного заболевания формируется антитоксический иммунитет (ко всей группе А
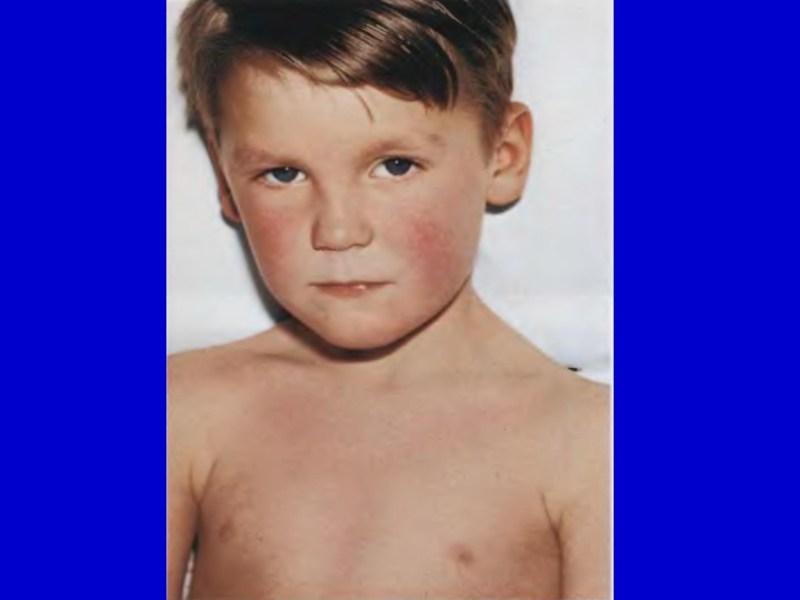
β-гемолитических стрептококков). Антитоксический иммунитет защищает ребенка от заболевания скарлатиной, но не другими клиническими формами стрептококковой инфекции (рожа, ангина).Слайд 24Инкубационный период – 2-12 дней. Время появления экзантемы: 1-2 сутки от
начала заболевания. Локализация: по всему телу, преимущественно сгибательные поверхности конечностей, боковые
поверхности туловища, низ живота, места естественных складок.Слайд 25Характер сыпи: мелко-точечный, симптом Пастиа – темно-красный цвет кожных складок. Размеры
элементов сыпи: до 2 мм. Цвет: ярко-розовая. Фон кожи: гиперемия. Порядок высыпания: одновременно
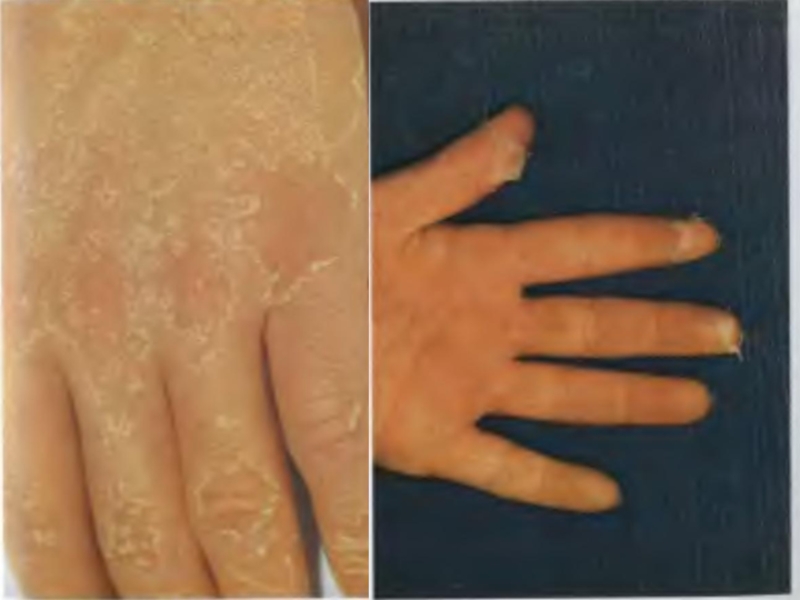
по всему телу. Длительность: 5-7 дней.Слайд 27Обратное развитие: не оставляет пигментации (исчезает бесследно) к концу 1-й
– началу 2-й недели. Шелушение: отрубевидное (нежные чешуйки) на лице, шее,
туловище, ушных раковинах, пластинчатое (типичное) на ладонях и подошвах.Слайд 29Ангина: - катаральная, фолликулярная, лакунарная; - яркий «пылающий» зев; - четко отграниченная
гиперемия.
Нет скарлатины без ангины!
Слайд 30Регионарный лимфаденит: выраженность изменений в ротоглотке соответствует выраженности лимфаденита. Плотные
болезненные лимфоузлы – тонзиллярные, п/шейные.
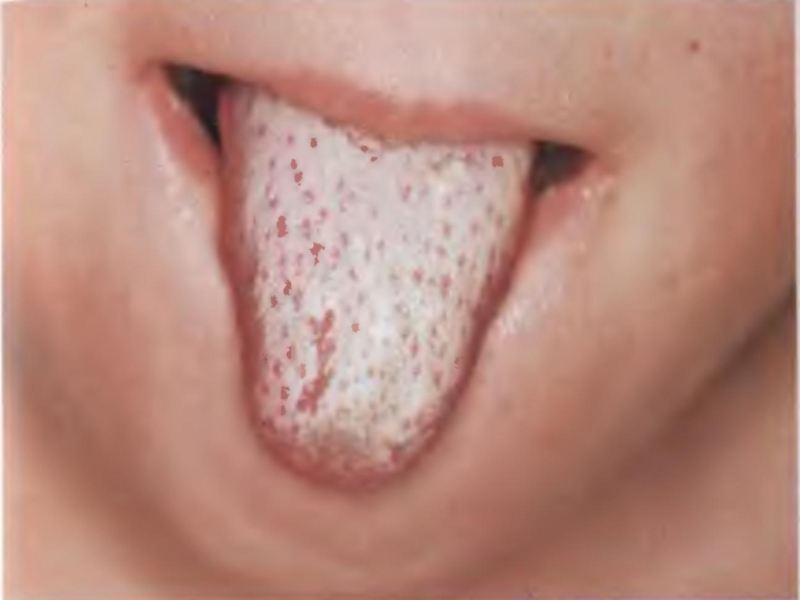
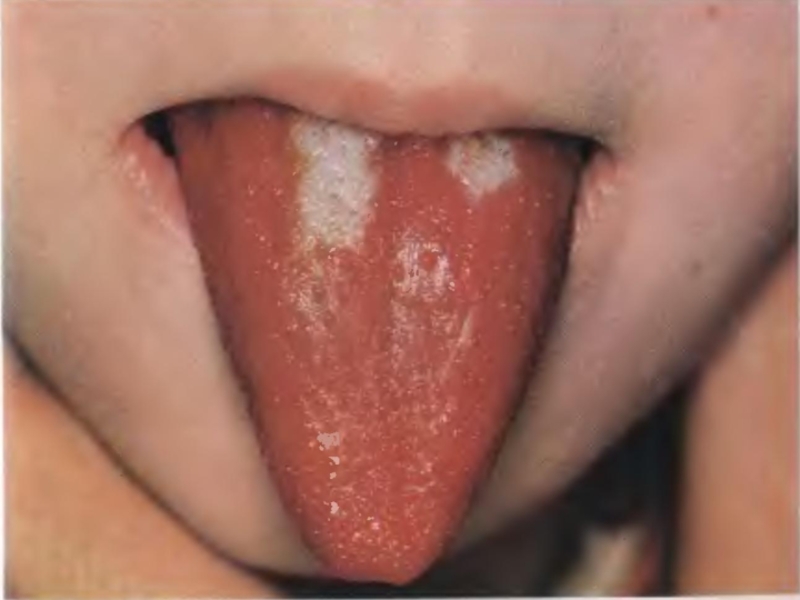
Слайд 31Язык: - в начале суховат, густо обложен серовато-бурым налетом, - со
2-3 дня начинает очищаться с кончика и боков, - становится
ярко-красным с набухшими сосочками («малиновый», «сосочковый», «скарлатинозный»); - увеличенные сосочки сохраняются 2-3 недели.Слайд 34Интоксикация – зависит от тяжести заболевания. Современная скарлатина не сопровождается
интоксикацией, может протекать при нормальной температуре тела.
Слайд 35Изменения сосудистой системы: в начале заболевания – преобладание тонуса симпатической
н.с. (тахикардия, повышенное АД) – симпатикус-фаза. Через 5 дней –
преобладание тонуса парасимпатической н.с. (брадикардия, приглушение тонов, снижение АД) – вагус-фаза.Слайд 36 Классификация скарлатины По типу: 1. Типичные. 2. Атипичные (экстратонзиллярные): - ожоговая; -
раневая;
- послеродовая;
- послеоперационная.
Слайд 37По тяжести: 1. Легкая форма. 2. Среднетяжелая форма. 3. Тяжелая форма: - токсическая;
- септическая; - токсико-септическая. Критерии тяжести: - выраженность синдрома интоксикации; -
выраженность местных изменений.Слайд 38По течению (по характеру): 1. Гладкое. 2. Негладкое: - с осложнениями; -
с наслоением вторичной инфекции;
- с обострением хронических заболеваний.
Слайд 39 Диагностика: - клинические
проявления; - картина ОАК; - эпидемиологические данные; - лабораторное подтверждение – β-гемолитический Str.
гр. А из ротоглотки. 1. бактериологическое исследование; 2. - РЛА определение - р. коагглютинации напряженности - ИФА иммунитета к Str