Слайд 1Убедительная
просьба!
Отключить
мобильные
телефоны!
Слайд 2РАЗВИТИЕ, ФУНКЦИИ ПАРОДОНТА.
ЭПИДЕМИОЛОГИЯ, КЛАССИФИКАЦИИ ЗАБОЛЕВАНИЙ ПАРОДОНТА. ВКЛАД УКРАИНСКИХ УЧЁНЫХ В
СИСТЕМАТИЗАЦИЮ ЗАБОЛЕВАНИЙ ПАРОДОНТА.
МЕТОДЫ ОБСЛЕДОВАНИЯ
БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ПАРОДОНТА, ОСНОВНЫЕ И
ДОПОЛНИТЕЛЬНЫЕ. ГИГИЕНИЧЕСКИЕ И ПАРОДОНТАЛЬНЫЕ ИНДЕКСЫ.
Подготовил доц. Бас А.А.
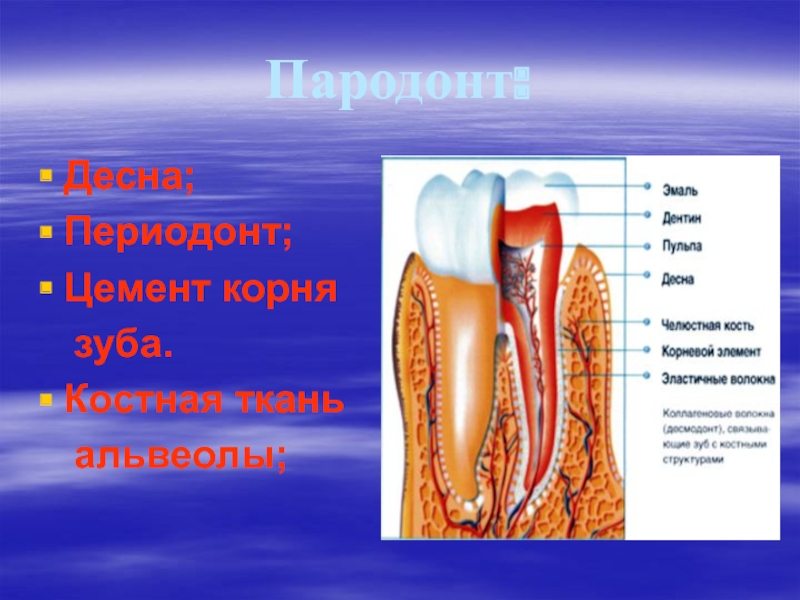
Слайд 3Пародонт:
Десна;
Периодонт;
Цемент корня
зуба.
Костная ткань
альвеолы;
Слайд 4Развитие пародонта
Мешочек зуба
Мезенхима
зубного мешочка
Эктодермальный
эпителий
Цемент (цементобласты, радиальные коллагеновые волокна, затем волокнистый,
бесклеточный, слабо объизвествленный цемент)
Кость альвеолы (остеобласты, островки грубоволокнистой кости, затем
компактная пластинка, питательные каналы, костный мозг. Межальвеолярная перегородка формируется за счет сращения рядом рсположеных зубных мешочков)
Периодонт (три слоя клеток: одни врастают в цемент, другие – образуют костные стенки альвеолы, а средние – образуют волокна)
Десна (эпителий, соединительная ткань)
Слайд 5Структура пародонта
Многослойный плоский эпителий
- роговой слой (безядерный);
- зернистый слой (содержит
кератогиалин);
- шиповатый слой;
- базальный слой);
Собственная пластина
- сосочковый слой (рыхлая СТ,
сосуды, нервы);
- сетчатый (плотная СТ);
Надкостница
Компактная кость
Спонгиозная кость (красный а затем жёлтый костный мозг);
Периодонт (периодонтальная щель 0,25 ÷ 0,12 мм);
Цемент (бесклеточный и клеточный);
Слайд 6Структура пародонта
1 — роговой слой эпителия;
2 — зернистый слой
эпителия;
3 — шиповатый слой эпителия;
4 — базальный слой
эпителия;
5 — собственная пластинка;
6 — надкостница;
7 — компактная кость; 8 — спонгиозная кость.
Слайд 7Волокна пародонта: коллагеновые, аргирофильные, окситалановые, эластические. (Круговая связка).
Клетки
пародонта: фибробласты, плазматические, тучные, гистиоциты, клетки крови, макрофаги, остеобласты, цементобласты,
островки эпителиальных клеток.
Цемент: первичный (бесклеточный) и вторичный (клеточный).
Кровоснабжение: наружная сонная артерия, верхняя челюстная артерия, криловидная артерия (верхняя луночковая), крилонёбная артерия (верхняя передняя).
Нижняя челюсть – нижняя луночковая артерия.
Структурные образования микроциркуляторного русла пародонта: артерии, артериолы, прекапилляры, капилляры, посткапилляры, венулы, вены, артериовенуллярные анастомозы).
Лимфатические сосуды: располагаются в субэпителиальной и соединительнотканной основе, поверхностная и глубокая сеть. Лимфа отводится в подбородочные, подчелюстные лимфоузлы.
Иннервация: зубные сплетения от второй и третей ветвей тройничного нерва
Слайд 8Строение пародонта
Десна – слизистая оболочка, покрывающая альвеолярные отростки,
охватывающая зубы в области шейки. Различают межзубной (десневой) сосочек, краевую
десну (десневой край, свободная десна), альвеолярную десну (прикрепленную), подвижную десну.
Свободная десна плотно прилежит к зубу, прикрепленная плотно срастается с подлежащей надкостницей. Десневая борозда выстлана эпителием, прикрепленным к кутикуле. Он не ороговевает, обладает повышенной проницаемостью, регенераторными свойствами. Миграция лейкоцитов в десневую борозду – защитный механизм.
В области альвеолярных отростков СО подвижная, это переходная складка.
СТ десен на 60% состоит из коллагеновых волокон, эластических и аргирофильных, имеющих различное направление, в области шейки объединенных в круговую связку. Остальное – сосуды, нервы, межклеточное вещество, клетки – фибробласты, гранулоциты, лимфоциты и др.
Кровоснабжение десен происходит за счет субпериостальных веточек подъязычной, подбородочной (ментальной), лицевой, большой небной, подглазничной и задней верхней зубной артерий.
Нервные рецепторы реагируют на боль, давление и обладают тактильной чувствительностью.

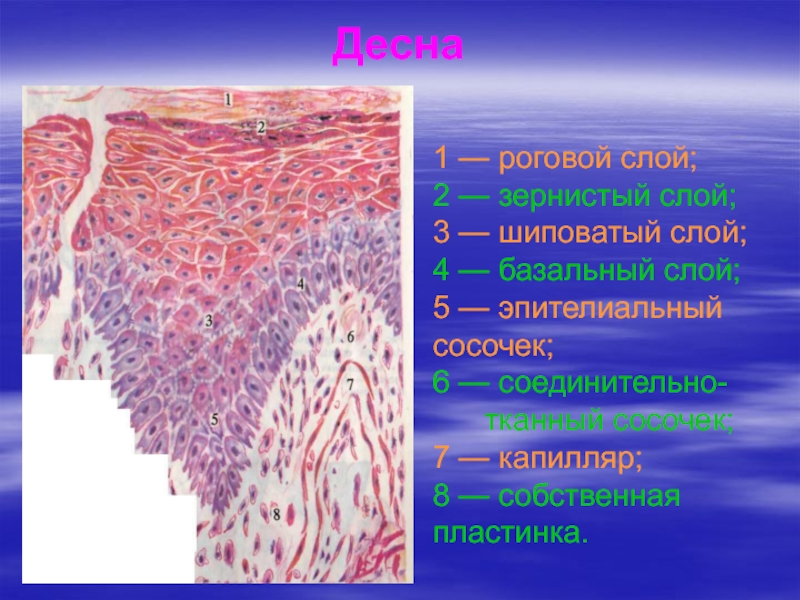
Слайд 9Десна
1 — роговой слой;
2 — зернистый слой;
3 —
шиповатый слой;
4 — базальный слой;
5 — эпителиальный сосочек;
6 — соединительно-
тканный сосочек;
7 — капилляр;
8 — собственная пластинка.
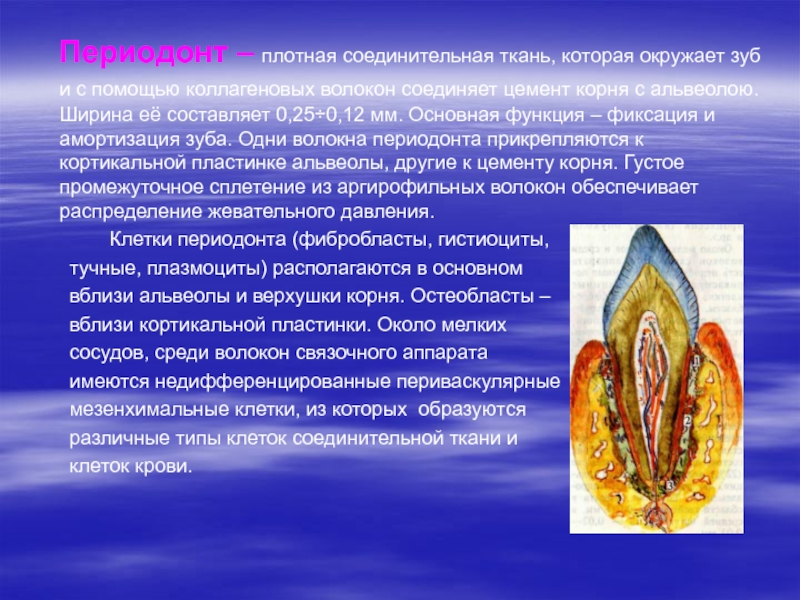
Слайд 10 Периодонт – плотная соединительная ткань, которая окружает зуб
и с помощью коллагеновых волокон соединяет цемент корня с альвеолою.
Ширина её составляет 0,25÷0,12 мм. Основная функция – фиксация и амортизация зуба. Одни волокна периодонта прикрепляются к кортикальной пластинке альвеолы, другие к цементу корня. Густое промежуточное сплетение из аргирофильных волокон обеспечивает распределение жевательного давления.
Клетки периодонта (фибробласты, гистиоциты,
тучные, плазмоциты) располагаются в основном
вблизи альвеолы и верхушки корня. Остеобласты –
вблизи кортикальной пластинки. Около мелких
сосудов, среди волокон связочного аппарата
имеются недифференцированные периваскулярные
мезенхимальные клетки, из которых образуются
различные типы клеток соединительной ткани и
клеток крови.
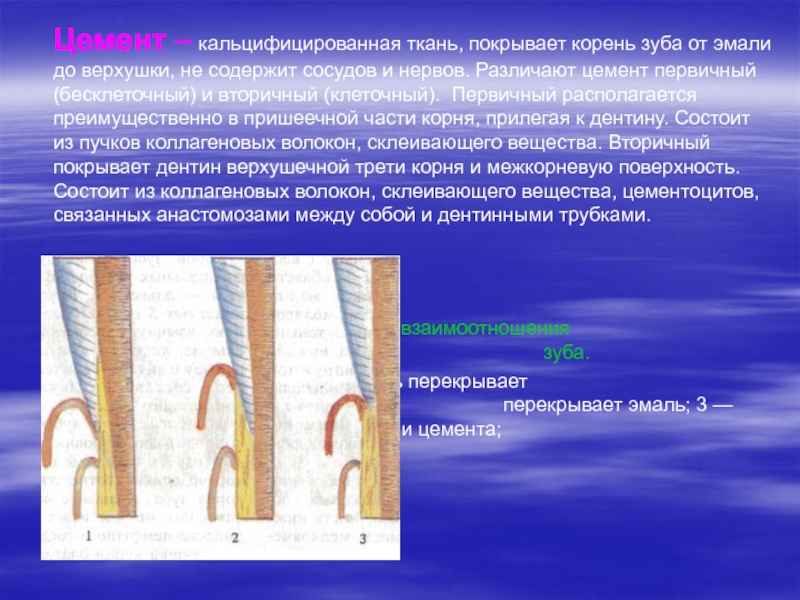
Слайд 11 Цемент – кальцифицированная ткань, покрывает корень зуба от
эмали до верхушки, не содержит сосудов и нервов. Различают цемент
первичный (бесклеточный) и вторичный (клеточный). Первичный располагается преимущественно в пришеечной части корня, прилегая к дентину. Состоит из пучков коллагеновых волокон, склеивающего вещества. Вторичный покрывает дентин верхушечной трети корня и межкорневую поверхность. Состоит из коллагеновых волокон, склеивающего вещества, цементоцитов, связанных анастомозами между собой и дентинными трубками.
Варианты взаимоотношения эмали и цемента у шейки зуба.
1 — эмаль перекрывает цемент; 2 — цемент перекрывает эмаль; 3 — контакт эмали и цемента;
Слайд 12СТРОЕНИЕ ЗУБА И ПАРОДОНТА
1. Участок стираемости.
2. Эмалевые пластинки (ламелы)
- тонкие листовидные участки эмали, содержащие недостаточно минерализованные эмалевые призмы
и межпризменное вещество, богатые органикой. Они
тянутся от дентино-эмалевой границы до поверхности эмали.
3. Пелликула - органическая пленка, покрывающая эмаль зуба, образуется вследствие преципитации белков и гликопротеидов слюны. После механической чистки эмали восстанавливается
4. Кутикула эмали – тонкая оболочка на поверхности эмали, состоящая из двух слоев:
- подповерхностная кутикула (оболочка Насмита) - внутренний тонкий слой (около 1 мкм) гликопротеидов, являющийся последним секреторным продуктом энамелобластов;
- поверхностная кутикула - наружный толстый (около 10 мкм) слой редуцированного эпителия эмалевого органа.
5. Эмалевые пучки - участки эмали с маломинерализованными призмами и межпризменным веществом; имеют небольшую протяженность от дентино-эмалевой границы, по форме сходны,с
пучками травы.
6. Эмалевые веретена – колбообразные утолщения на концах отростков одонтобластов, проникающих в эмаль; чаще встречаются в области жевательных бугорков моляров и премоляров.
7. Перикиматии - валики на поверхности эмали высотой 2-4 мкм и шириной 30-160 мкм, располагающиеся между бороздками эмали. Последние соответствуют местам выхода на поверхность
эмали линий Ретциуса.
8. Фиссура эмали.
9. Полосы Гутнера-Шренгера - темные и светлые полосы, перпендикулярные по верхности эмали шириной около 100 мкм на продольных шлифах эмали. Светлые полосы соответствуют
паразонам, темные - диазонам. Их появление объясняется тем, что пучки эмалевых призм на шлифах рассекаются продоль но (паразоны) или поперечно (диазоны).
10. Линии Ретциуса - границы между возникающими в процессе развития зуба слоями эмали; являются участками с пониженным содержанием минералов - эмалевые полоски - на поперечных
шлифах представляют собой концентрические круги, на продольных шлифах имеют вид дуг, идущих от поверхности эмали к дентино-эмалевой границе; расположены с интервалом около
16 мкм. Их появление связано с периодичностью процессов минерализации эмали.
11. Линии Эбнера - аналогичны линиям Ретциуса в эмали.
12. Капилляры пульпы.
13. Нервное окончание.
14. Минерализованный дентин.
15. Предентин - неминерализованный дентин шириной 10-50 мкм на границе с пульпой зуба. Предентин - зона постоянного образования слоя дентина.
16. Одонтобласты - клетки, специфические для пульпы, образуют дентин и обеспечивают его трофику.
17. Слой, бедный клетками.
18. Субодонтобластическое сплетение капилляров и нервов.
19. Слой, богатый клетками.
20. Десневая борозда (щель) - узкое щелевидное пространство между зубом и десной, располагающееся от края свободной десны до эпителия крепления. Глубина десневой борозды
составляет 0,5-3 мм. При глубине борозды 3 мм ее рассматривают как патологическую и часто называют пародонтальным карманом.
21. Эпителий десны.
22. Клетки соединительной ткани десны.
23. Прикрепленная десна - часть десны, сращенная с надкостницей альвеолярного отростка и поверхностью шейки зуба (неподвижная десна).
24. Коллагеновые волокна пульпы.
25. Интерглобулярный дентин - гипоминерализованный дентин, представленный участками неправильной формы в наружной трети коронки. Здесь находятся необызвествленные коллагеновые
фибриллы по соседству с глобулами минерализованного дентина.
26. Эмалевые жемчужины - мелкие капли эмали, связанные с поверхностью корня или располагающиеся свободно в периодонте.
27. Артериолла пульпы.
28. Дентинные трубочки - канальцы, радиально проходящие в дентине от пульпы до его перифирии. Трубочки обеспечивают трофику и проницаемость дентина. В плащевом дентине концы
трубочек ветвятся и анастомозируют. Диаметр трубочек уменьшается к дентино-эмалевой границе и составляет 0,5-1 мкм. В трубочках находятся отростки одонтобластов, дентинная
жидкость, реже нервные волокна и интратубулярные фибриллы.
29. Эпителий борозды - образует наружную стенку десневой борозды (щели), располагаясь между эпителием десны у верхушки десневого сосочка.
30. Неприкрепленная десна - край десны, прилежащий к поверхности зуба и отдаленный от него десневой бороздой.
31. Эпителий прикрепления - многослойный плоский, выстилает дно десневой борозды и образует вокруг зуба манжетку, прочно связанную с поверхностью эмали, которая покрыта первичной
кутикулой.
32. Цементикли - сферические тельца размером 0,1-0,4 мкм, состоящие из цемента. Они могут лежать в периодонте (свободные цементикли), контактировать с цементом (париетальные
цементикли) и погружаться в цемент (интерстициальные цементикли).
33. Рыхлая соединительная ткань периодонта.
34. Пучки коллагеновых волокон периодонта.
35. Эластические волокна периодонта.
36. Аргирофильные волокна периодонта.
37. Окситалановые (незрелые местами) волокна периодонта.
38. Внедренные цементоцигы.
39. Коллагеновые волокна (безклеточный слой цемента).
40. Клеточный слой цемента.
41. Остеобласты - костеобразующая клетка, вырабатывающая компоненты межклеточного вещества и дифференцирующаяся в остеоцит.
42. Остеоциты - отросчатая клетка костной ткани, расположенная в полостях межклеточного вещества кости.
43. Остеокласты - многоядерная клетка костной ткани, деминирализующая кость и разрушающая ее органический матрикс (костный макрофаг).
44. Нервные волокна пульпы.
45. Зернистость Томпсона (интерглобулярный дентин).
46. Пульпарная вена.
47. Пульпарная артерия.
48. Лимфатический сосуд.
49. Кальцификат - обызвествленные структуры; могут иметь характер диффузных или локальных отложений солей кальция.
50. Надкостница.
51. Эмалевые призмы - структурно-функциональные единицы эмали; собраны в пучки, которые имеют радиальное расположение (перпендикулярно дентино-эмалевой границе); содержат
кристаллы гидрооксиапатита.
52. Дополнительные отверстия (дельтовидные разветвления у апекса).
53. Сосудисто-нервный пучок.
54. Эпителиальные остатки (островки) Малассе в периодонте - остатки гервиговского эпителиального корневого влагалища и эпителия зубной пластинки. Представляют собой небольшие
скопления мелких клеток, окруженные базальной мембраной. Выделяются три типа эпителиальных остатков: покоящиеся, дегенерирующие и пролиферирующие.
55. Свободное нервное окончание.
56. Стенке лунки.
57. Барорецептор.
58. Периодонтальная щель.
59. Микробный налет.
60. Дентикл - локальное обызвествление округлой или неправильной формы, лежащее в пульпе. Дентикли подразделяются по расположению на свободны (окруженные пульпой), пристеночные
(соприкасающиеся с дентином) и интерстициальные (замурованные в дентин).
61. Компактная пластинка альвеолярной кости.
62. Ячейка альвеолярной кости.
63. Сосуды периодонта.
64. Десневой желобок – разделительная линия между свободной и прикрепленной десной; идет параллельно десневому краю на расстоянии 1-1,5 мм. Десневой желобок по локализации
примерно соответствует дну десневой борозды. Наружная мишень интрасептальной инъекции.

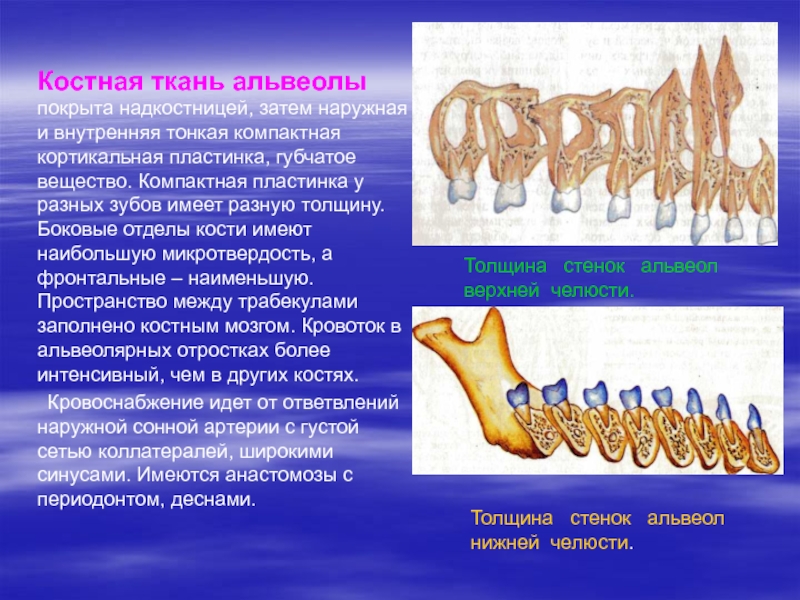
Слайд 13 Костная ткань альвеолы покрыта надкостницей, затем наружная и
внутренняя тонкая компактная кортикальная пластинка, губчатое вещество. Компактная пластинка у
разных зубов имеет разную толщину. Боковые отделы кости имеют наибольшую микротвердость, а фронтальные – наименьшую. Пространство между трабекулами заполнено костным мозгом. Кровоток в альвеолярных отростках более интенсивный, чем в других костях.
Кровоснабжение идет от ответвлений наружной сонной артерии с густой сетью коллатералей, широкими синусами. Имеются анастомозы с периодонтом, деснами.
Толщина стенок альвеол верхней челюсти.
Толщина стенок альвеол нижней челюсти.
Слайд 14Контактный пункт – точки соприкосновения соседних зубов в зубном ряду.
В нормальных условиях в результате микродвижений зубов контактные точки
превращаются в площадки, что ведёт к незначительному уменьшению межзубных промежутков. Сохранность контактных пунктов способствует перераспределению жевательного давления, уменьшая степень упругой деформации кости, повышая устойчивость зубного ряда.
Слайд 15 Заболевания пародонта – одна
из наиболее распространенных и
сложных патологий
челюстно-
лицевой области. По данным ВОЗ, функциональные расстройства
зубочелюстной системы, обусловленные
потерей зубов от заболеваний пародонта, развиваются в 5 раз чаще, чем при осложнениях кариеса.
Распространенность заболеваний пародонта чрезвычайно велика, достигая у взрослого населения 80-90%. Причем она имеет устойчивую тенденцию к повышению, особенно у лиц пожилого возраста. В последнее время отмечен значительный рост заболеваний пародонта у детей и лиц молодого возраста.
У 10–15 % 13–16-летних детей диагностируют генерализованные формы гингивита и пародонтита.
Слайд 16 В прошлом веке широко пользовались классификациями, разработанными А.И.Евдокимовым, И.Г.Лукомским, И.О.Новиком,
Е.Е.Платоновым, Я.С.Пеккером, Г.Д.Овруцким, классификацией ММСИ и др.
Энтин Д.А. (1936),
предложил термин «пародонтопатия». Он различал три формы патологии пародонта - деструктивную, воспалительную и смешанную.
Новик И.О (1958), заболевание тканей пародонта обозначил термином «пародонтоз», и имеет он две формы: дистрофическая и воспалительно-дистрофическая, начальная и развившаяся стадии, что клинически вполне обосновано.
Данилевский Н.Ф. и Вишняк Г.Н. (1977) предложили классификацию болезней пародонта с учетом патогенетических особенностей и связи с причинным фактором.
В 1983 XVI Пленум ВОС утвердил систематику болезней пародонта, в основу которой положен нозологический принцип систематизации болезней, одобренный ВОЗ.
Данилевский Н.Ф. (1994) , предложил свою классификацию заболеваний пародонта, которую Республиканская конференция стоматологов Украины (Одесса, 1998) рекомендовала использовать как рабочую классификацию в учебных и лечебных учреждениях страны. В 1998 рабочую классификацию болезней пародонта предложил И.С.Мащенко, в основу которой положен патогенез — сосудистые поражения тканей пародонта инфекционно-воспалительного генеза.

Слайд 17 К настоящему времени в специальной литературе описано большое количество классификаций,
в которых сделана попытка отразить этиологические, патогенетические или клинические принципы.
Эти классификации отличались терминологией, различием взглядов на происхождение заболеваний.
Первую попытку создания единой классификации в 30-е годы XX в. предприняла Международная организация по изучению болезней пародонта (ARPA). Классификация пародонтопатий (ARPA) была основана на принципе выделения основных характерных патологических процессов - воспалительных, дистрофических и опухолевых и выглядела следующим образом:
I. Воспалительные пародонтопатии:
а) поверхностная воспалительная пародонтопатия (гингивит);
б) глубокая воспалительная пародонтопатия (пародонтит).
ІІ. Дистрофическая пародонтопатия (пародонтоз).
ІІІ. Смешанная пародонтопатия (дистрофический пародонтит, воспалительный пародонтоз).
IV. Идиопатический внутренний пародонтоз (десмодонтоз, юношеский
пародонтоз).
V. Неопластическая пародонтопатия (пародонтома).
Данная классификация правильно объединяла
основные поражения тканей пародонта, однако сам термин
«пародонтопатия» был больше собирательным и не
всегда отображал патогенетическую суть заболеваний.

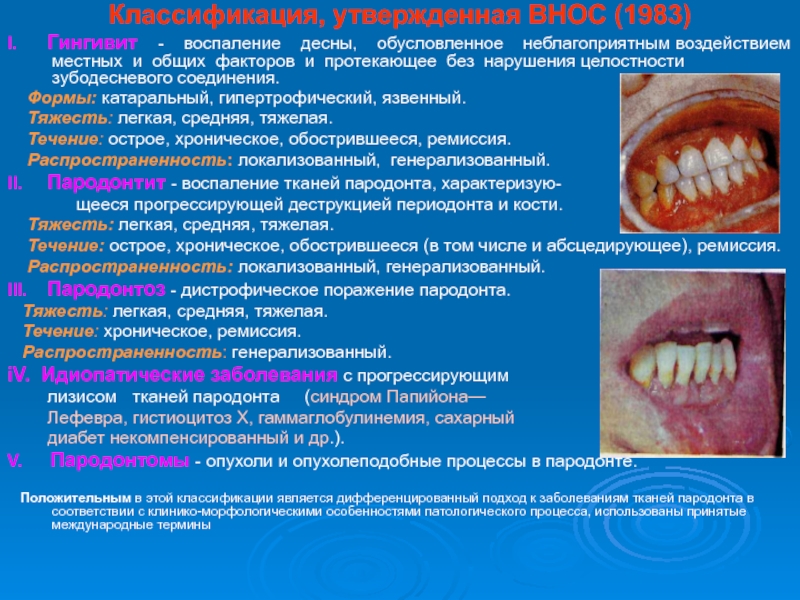
Слайд 18Классификация, утвержденная ВНОС (1983)
I. Гингивит - воспаление десны,
обусловленное неблагоприятным воздействием местных и общих факторов и
протекающее без нарушения целостности зубодесневого соединения.
Формы: катаральный, гипертрофический, язвенный.
Тяжесть: легкая, средняя, тяжелая.
Течение: острое, хроническое, обострившееся, ремиссия.
Распространенность: локализованный, генерализованный.
II. Пародонтит - воспаление тканей пародонта, характеризую-
щееся прогрессирующей деструкцией периодонта и кости.
Тяжесть: легкая, средняя, тяжелая.
Течение: острое, хроническое, обострившееся (в том числе и абсцедирующее), ремиссия.
Распространенность: локализованный, генерализованный.
III. Пародонтоз - дистрофическое поражение пародонта.
Тяжесть: легкая, средняя, тяжелая.
Течение: хроническое, ремиссия.
Распространенность: генерализованный.
iV. Идиопатические заболевания с прогрессирующим
лизисом тканей пародонта (синдром Папийона—
Лефевра, гистиоцитоз X, гаммаглобулинемия, сахарный
диабет некомпенсированный и др.).
V. Пародонтомы - опухоли и опухолеподобные процессы в пародонте.
Положительным в этой классификации является дифференцированный подход к заболеваниям тканей пародонта в соответствии с клинико-морфологическими особенностями патологического процесса, использованы принятые международные термины
Слайд 19
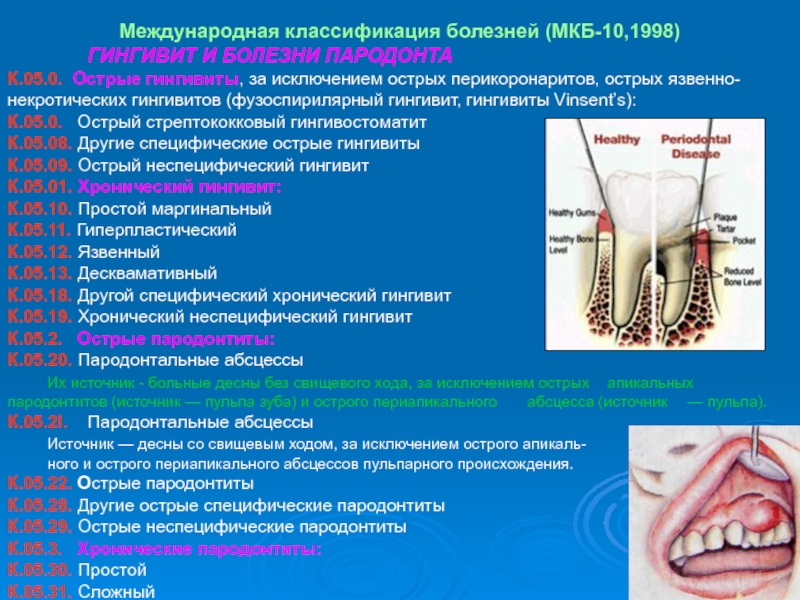
Международная классификация болезней (МКБ-10,1998)
ГИНГИВИТ И БОЛЕЗНИ ПАРОДОНТА
К.05.0. Острые гингивиты, за
исключением острых перикоронаритов, острых язвенно- некротических гингивитов (фузоспирилярный гингивит, гингивиты Vinsent’s):
К.05.0.
Острый стрептококковый гингивостоматит
К.05.08. Другие специфические острые гингивиты
К.05.09. Острый неспецифический гингивит
К.05.01. Хронический гингивит:
К.05.10. Простой маргинальный
К.05.11. Гиперпластический
К.05.12. Язвенный
К.05.13. Десквамативный
К.05.18. Другой специфический хронический гингивит
К.05.19. Хронический неспецифический гингивит
К.05.2. Острые пародонтиты:
К.05.20. Пародонтальные абсцессы
Их источник - больные десны без свищевого хода, за исключением острых апикальных пародонтитов (источник — пульпа зуба) и острого периапикального абсцесса (источник — пульпа).
К.05.2І. Пародонтальные абсцессы
Источник — десны со свищевым ходом, за исключением острого апикаль-
ного и острого периапикального абсцессов пульпарного происхождения.
К.05.22. Острые пародонтиты
К.05.28. Другие острые специфические пародонтиты
К.05.29. Острые неспецифические пародонтиты
К.05.3. Хронические пародонтиты:
К.05.30. Простой
К.05.31. Сложный
Слайд 20
К.05.32. Хронические перикоронариты
К.05.33. Гипертрофия сосочка
К.05.38. Другие хронические пародонтиты
К.05.39. Хронические неспецифические
пародонтиты
К.05.4. Пародонтозы (повышенный периодонтит)
К.05.5. Другие пародонтальные болезни
К.05.6.
Болезнь пародонта, неуточненная. Другие поражения
десен и беззубого альвеолярного края
К.06.0. Оседание десен:
Оседание десен (генерализованное) (локальное)
(постинфекционное) (послеоперационное)
К.06.1. Гипертрофия десен
Фиброматоз десен
К.06.2. Повреждение десен и беззубого альвеолярного края, связанные с травмой
Гиперплазия в результате раздражения беззубого альвеолярного края [гиперплазия в результате зубного протезирования]
При необходимости идентифицировать причину используют дополнительный код внешней причины (класс XX).
К.06.8. Другие уточненные поражения десен и беззубого альвеолярного края
Фиброзный эпулис
Атрофия беззубого альвеолярного края
Гигантоклеточный эпулис
Периферийная гигантоклеточная гранулёма
Пиогенная гранулёма десен
К.06.9. Поражение десен и беззубого альвеолярного края,
неуточненные.
Слайд 21Н.Ф.Данилевский усовершенствовал классификацию болезней тканей пародонта, и в 1994 году
она была утверждена на Пленуме АСУ в г. Киев. Всеукраинская
конференция стоматологов (г. Одесса, 1998) рекомендовала использовать ее как рабочую классификацию в лечебных и учебных заведениях Украины.
При составлении данной классификации Н.Ф. Данилевский учел ряд недостатков, которые встречались в предыдущих классификациях. В развитии патологического процесса автор выделяет начальный, І, II, III степени.
Под локализованным пародонтитом
автор имеет в виду заболевания
пародонта воспалительного генеза,
которые первично возникли в
околозубных тканях под влиянием
локально действующих вредных
факторов.
Слайд 22Классификация болезней пародонта Н. Ф. Данилевского (1994)
I. ВОСПАЛИТЕЛЬНЫЕ
Папиллит, гингивит (papillit, gingivitis)
Формы: катаральный, гипертрофический, язвенный, атрофический.
Течение: острый, хронический.
Глубина
поражения: мягкие ткани, остеопороз межальвеолярных перегородок.
Распространенность: очаговый, диффузный.
Локализованный пародонтит (parodontitis localis)
Формы: катаральный, гипертрофический, язвенный, атрофический.
Течение: острый, хронический.
Глубина поражения: мягкие ткани, альвеолярная кость.
Распространенность: очаговый.
II. ДИСТРОФИЧЕСКИ - ВОСПАЛИТЕЛЬНЫЕ
Генерализованный пародонтит (parodontitis gепеrаlіsаtа)
Течение: хронический, обострившийся, стабилизация.
Степени развития: начальная степень, I степень, II степень, III степень.
Распространенность: диффузный.
Пародонтоз (parodontosis)
Течение: хронический.
Степени развития: начальная степень, I степень, II степень, III степень.
Распространенность: диффузный.
Слайд 23 ІІІ. ПРОГРЕССИРУЮЩИЕ ИДИОПАТИЧЕСКИЕ БОЛЕЗНИ
Болезни,
которые сопровождают заболевания крови (лейкоз, циклическая нейтропения, агранулоцитоз).
Гистиоцитоз X (болезнь Леттерера-Зиве, болезнь Хенда-Шиллера-Крисчена, эозинофильная гранулёма).
Болезни, которые сопровождают нарушение обмена веществ (болезнь Ниммана-Пика, болезнь Гоше, синдром Папийона-Лефевра).
При наследственных болезнях (болезнь Дауна, акантоплазия, десмодонтоз).
IV. ПРОДУКТИВНЫЕ ПРОЦЕССЫ
Пародонтоми (parodontoma): доброкачественные, злокачественные.
Слайд 24Рабочая классификация болезней пародонта И. С. Мащенко (1998)
I. ВОСПАЛИТЕЛЬНЫЕ БОЛЕЗНИ
ПАРОДОНТА
1. Гингивит
В основе патогенеза - сосудистые повреждения тканей пародонта инфекционно- воспалительного
генеза.
Формы: катаральный, гипертрофический, язвенный, атрофический.
Течение: хронический, обострившийся.
Распространенность: генерализованный, локализованный.
2. Пародонтит
Особенность патогенеза - сосудистые поражения типа аллергической реакции III класса (инфекционно-аллергического генеза).
Формы симптоматического гингивита: катаральный, гипертрофический, язвенный, атрофический.
Течение: хронический, обострившийся, ремиссия.
Степени тяжести: начальная, I степень, II степень, III степень.
Распространенность: генерализованный, локализованный.
Слайд 25
ДИСТРОФИЧНЫЕ БОЛЕЗНИ ПАРОДОНТА
Пародонтоз
Особенность патогенеза - сосудистые поражения склеротического генеза.
Течение:
хронический, ремиссия.
Степени тяжести: начальная, I степень, II степень, III степень.
Распространенность: генерализованный.
Симптоматический пародонтит (дистрофически-воспалительная
форма пародонтоза).
Особенность патогенеза - сосудистые поражения склеротического и
инфекционно- воспалительного генеза.
Формы симптоматического гингивита: катаральный, гипертрофический,
язвенный, атрофический.
Течение: хронический, обострившийся, ремиссия.
Степени тяжести: начальная, I степень, II степень, III степень.
Распространенность: генерализованный.
Слайд 26
ИДИОПАТИЧЕСКИЕ (СИНДРОМНЫЕ) БОЛЕЗНИ ПАРОДОНТА
Болезнь Леттерера-Зиве, болезнь Хенда-Шиллера-Крисчена,
болезнь Таратинова, болезнь
Дауна, десмодонтоз, акантоплазия.
ОПУХОЛЕВИДНЫЕ БОЛЕЗНИ ПАРОДОНТА
Доброкачественные,
злокачественные.
Гингивит
Пародонтит
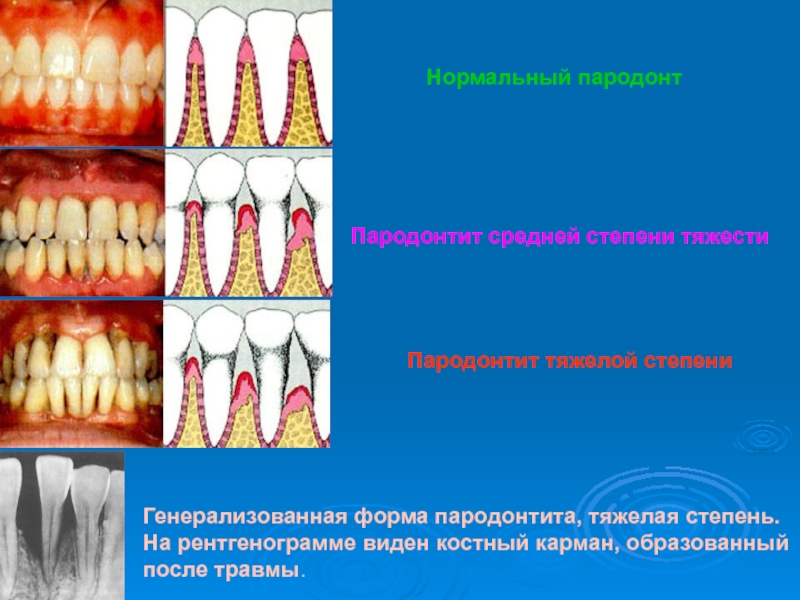
Слайд 27Нормальный пародонт
Пародонтит средней степени тяжести
Пародонтит тяжелой степени
Генерализованная
форма пародонтита, тяжелая степень.
На рентгенограмме виден костный карман, образованный после
травмы.
Слайд 28Обследование пациента –
это комплекс исследований, для выявления его состояния.
Цель клинического обследования - правильная постановка диагноза, что необходимо для
успешного лечения.
Жалобы
Расспрос
Анамнез заболевания
Общий анамнез (анамнез жизни)
Общий статус (осмотр органов и систем)
Стоматологический статус (состояние лица, зубы, прикус, состояние гигиены полости рта. Состояние пародонта: Десны: цвет (красный, бледный, сероватый налет), пигментация, рыхлость отечность, индексы гигиены. Язык: Зев.
Локальный статус наличие и глубина пародонтальных карманов, характер эксудата, кровоточивость, стойкость капилляров, наличие гликогена в десне, пергидролевая проба, степень подвижности зубов, кровоточивость из десневого кармана, термометрия десен, формалиновая проба (наличие изъязвлений), бензидиновая (гноетечение), и т.д., пародонтальные индексы: ПМА, ПИ, СРITN.
Слайд 29Индексная оценка состояния пародонта
Индексы гигиены полости рта (оценка зубного
налета и зубного камня)
Индексы воспаления (оценка гингивита,
пародонтита, пародонтоза)
Индексы деструкции костной ткани
пародонта
Комбинированные индексы
Слайд 31ИНДЕКС ФЕДОРОВА – ВОЛОДКИНОЙ
Индекс Федорова –Володкиной качественно – количественный.
Проводят окраску губной поверхности 6 нижних фронтальных зубов йод-йодисто–калиевым раствором.
Количественную
оценку производят по пятибалльной системе:
Окрашивание всей поверхности коронки зуба – 5 баллов;
Окрашивание ¾ поверхности коронки зуба – 4 балла;
Окрашивание ½ поверхности коронки зуба- 3 балла;
Окрашивание ¼ поверхности коронки зуба- 2 балла;
Отсутствие окрашивания коронки зуба – 1 балл.
Индекс гигиены: отношение суммы оценок каждого зуба к числу обследованных зубов.
Слайд 33ИНТЕРПРЕТАЦИЯ ИНДЕКСА ФЕДОРОВА – ВОЛОДКИНОЙ
Качество гигиены полости
рта определяется:
1,1 – 1,5 балла – хороший уровень гигиены;
1,6- 2,0
балла – удовлетворительный;
2,1 – 2,5 балла – неудовлетворительный;
2,6- 4,0 балла – плохой;
3,5 – 5,0 баллов – очень плохой уровень гигиены
Йод- йодисто - калиевый раствор (Шиллера – Писарева):
Калия йодид – 2,0;
Йод кристаллический – 1,0;
Вода дистиллированная – 40,0.
Слайд 34Индекс Kotzschke. Определяет степень тяжести воспалительно-дистрофических изменений пародонта. Для расчетов
используется индекс PMA, йодистый индекс, индекс десневого кармана, индекс ретракции
десны.
Индекс деструкции костной ткани пародонта. Используется измерение толщины десны у 6 поверхностей, величина оседания десны, глубина десневого кармана. Индекс деструкции определяется суммированием величин в каждой точке. Для исследования берется наибольшая величина.
Гингиво-пародонтальный индекс GPI. Это комбинированный индекс. Исследование проводится в 6 сегментах полости рта. В каждом сегменте отмечается наибольший балл у какого-либо зуба. Суммарный индекс определяется сложением полученных наивысших баллов. Результат делится на 6 (определяется среднее значение).
Комбинированный пародонтальный индекс (КПИ). Обследуется и оценивается каждый зуб. Вычисляется среднее арифметическое значение по показателям воспаления и деструкции с нахождением суммы: КПИ = В + Д.
Диагностический пародонтальный индекс. Для расчета используют оценку воспаления и деструкции, подставляя их в формулу: ДПИ = В : (В+Д). При гингивите ДПИ = 1, при пародонтите - всегда меньше 1.
Индекс пародонтальных резервов. Вычисляется по формуле ИПР = 100 – (КПИ : 11)х100%

Слайд 35Проба Шиллера-Писарева. Обработать десну раствором Шиллера-Писарева (1 г кристаллического йода,
2 г йодида калия, 40 мл дистиллированной воды):
- соломенно-желтое окрашивание
– отрицательная;
- светло-коричневое окрашивание – слабоположительная;
- коричневое окрашивание – положительная;
- темно-бурая окраска – резко положительная.
Пергидролевая проба. Выявление воспалительной реакции. Тампоном, смоченным пергидролем, смазывают слизистую десны. При воспалении десна белеет вследствие скопления в ней пузырьков кислорода. Без воспаления этого не происходит.
Индекс гингивита (ИГ) Silness - Loe (1964) визуальная оценка состояния десен в области 11, 16, 24, 31, 36, 44 зубов.
Критерии оценки ИГ:
0 балов – воспаление отсутствует;
1 балл – легкое воспаление (незначительное изменение окраски);
2 балла – умеренное воспаление (отек, гиперемия, возможна гипертрофия);
3 балла – тяжелое воспаление (выраженная гиперемия, отёк, наличие серозно-гнойного экссудата).
Слайд 36Пародонтальный индекс РМА (1948), в модификации Parma ( 1960), обратимый.
визуально
определить наличие воспалительного процесса десны возле каждого отдельного зуба:
1 балл – воспаление сосочка (Р);
2 балла – воспаление десневого края (М);
3 балла – воспаление альвеолярной части десны (А).
Индекс вычислить по формуле:
РМА = Сумма баллов х 100 = Х%
3 х N
N в 6-11 лет = 24;
N в 12- 14 лет = 28;
N с 15 лет = 30.
3 - максимальное количество баллов у одного зуба.
Сумму баллов получаем при складывании высших оценок состояния десны возле всех обследованных зубов.
Критерии оценки результатов исследования:
До 25% - гингивит легкой степени;
25-50% - гингивит средней степени;
Больше 51% - гингивит тяжелой степени;
Слайд 37
Пародонтальный ндекс Russela (ПИ) (1956). Визуально и инструментально оценивают выраженность
воспалительно-деструктивных процессов в пародонте.
0 – нет признаков воспаления;
1 – легкий
гингивит: воспаление охватывает не весь зуб, рентгенограмма без изменений;
2 – гингивит: воспаление вокруг шейки зуба, циркулярная связка не повреждена, рентгенограмма без изменений;
4 – гингивит: воспаление вокруг зуба, циркулярная связка не повреждена, на рентгенограмме начальная степень резорбции вершин межзубных перегородок;
6 – гингивит с образованием пародонтального кармана, повреждение эпителия в з/д кармане, нарушение жевательной функции зуба нет, зуб неподвижен, резорбция межзубной перегородки на 1/2 длины корня зуба;
8 – выраженная деструкция пародонта с потерей жевательной функции, зуб подвижен, смещен, резорбция межзубной перегородки более 1/2 длины корня зуба, костные карманы.
Полученные значения для каждого зуба складываются, и сумма делится на количество зубов.
Критерии оценки результатов ПИ:
0 – 0,1 балла – интактный пародонт;
0,1-1,0 балл – начальная степень пародонтита;
1,0-2,0 балла – пародонтит І степени (легкая степень);
2,0-4,0 балла – пародонтит ІІ степени (средняя степень);
4,0 – 8,0 балла – пародонтит ІІІ степени (тяжелая степень).

Слайд 38Пародонтальный индекс ВОЗ (CPITN). Индекс распространенности и интенсивности заболеваний пародонта,
нуждаемости в лечении. Учитывается наличие воспаления, кровоточивость, зубные отложения, глубина
зубодесневого кармана с помощью пародонтального зонда. Обследуют пародонт у 10 зубов: 17, 16, 11, 26, 27, 31, 36, 37, 46, 47. В каждом секстанте (фронтальном или боковом) регистрируют состояние тканей пародонта только у одного зуба – у которого наиболее тяжелое клиническое состояние.
Критерии оценки индекса CPITN.
0 баллов – интактный пародонт;
1 балла – кровоточивость десен после зондирования;
2 балла – над- и поддесневой зубной камень, патологический з/д карман до 3,5 мм;
3 балла – - « - , патологический з/д карман до 4-5 мм;
4 балла – - « - , патологический з/д карман более 6 мм;
Нуждаемость в лечении для одного обследуемого оценивается следующим образом:
0 баллов - лечение не нужно;
1 балл – беседа об уходе за полостью рта, контролируемая чистка зубов;
2-3 балла – профессиональная гигиена, обучение гигиеническому уходу за полостью рта;
4 балла – комплексное лечение заболеваний пародонта.

Слайд 39Комплексный пародонтальный индекс (КПИ), (1987). Состояние пародонта определяют визуально, при
помощи обычного стоматологического инструментария.
Критерии оценки КПИ:
0 баллов – здоровый
пародонт;
1 балл – наличие зубного налёта;
3 балла – наличие поддесневых зубных отложений;
4 балла – наличие пародонтального кармана;
5 баллов – патологическая подвижность зуба ІІ-ІІІ степени.
Методика расчета КПИ:
КПИ = _________Сумма баллов__________
n (количество обследованных зубов)
Критерии оценки результатов КПИ:
0,1 – 1,0 балла – риск заболевания;
1,1 – 2,0 балла пародонтит І степени
(легкая степень);
2,1 – 3,5 балла – пародонтит ІІ степени
(средняя степень);
3,6 – 5,0 баллов – пародонтит ІІІ степени (тяжелая степень).
Слайд 40Проба Роттера (насыщенность СОПР аскорбиновой кислотой). Проводят языковую пробу (модификация
Н.М.Яковца, 1963). На высушенную средину спинки языка с помощью иньекционной
иглы диаметром 0,2 мм наносят 1 каплю (0,007 мл) краски Тильманса (0,06% раствор натриевой соли 2,6 – дихлорфенолиндофенола), которая восстанавливается аскорбиновой кислотой. Время обесцвечивания пятна больше чем за 20 сек свидетельствует о дефиците аскорбиновой кислоты.
Бензидиновая проба (наличие гноя в з/д кармане). На стеклышке 1 каплю реактива (бензидина 0,5 г; полиэтиленгликоля 10 г; раствор уксусной кислоты 1: 1000 15 мл) смешать с 1 каплей перекиси водорода. Полученный раствор на ватной турунде ввести в зубодесневой карман на несколько секунд. При наличии гноя турунда окрашивается в зелено-голубой цвет.
Вакуумная проба В.И.Кулаженко. Определение скорости образования гематом на СОПР под воздействием отрицательного давления (720-740 мм рт. ст.), создаваемого вакуумным аппаратом (например, АЛП-02). Стерильную вакуумную кювету накладывают на неподвижную часть десны возле зуба. Определяют время появления первых единичных экстравазатов (петехий) на десне (в секундах). У практически здоровых людей во фронтальном участке стойкость капилляров составляет 50-60 сек, в боковых участках – 70-80 сек. При пародонтите время образования гематом уменьшается в 3-5 раз, в зависимости от тяжести и течения заболевания.

Слайд 41Проба Олдрича. Характеризует гидрофильность тканей, применяется для выявления скрытого отека
тканей. 0,2 мл физиологического раствора тонкой иглой вводят под эпителий
слизистой оболочки нижней губы, десны или щеки. Образующийся прозрачный волдырь в норме рассасывается через 40-60 мин. Ускоренное рассасывание волдыря свидетельствует о повышенной гидрофильности тканей.
Степень кровоточивости десен. Осторожно провести зондирование зубодесневого кармана и определить время появления кровотечения из десен. Оценить степень кровоточивости:
0 баллов – кровоточивость отсутствует;
1 балл – кровоточивость возникает через 30 секунд и больше после зондирования;
2 балла – кровоточивость возникает раньше 30 секунд после зондирования;
3 балла – кровоточивость спонтанная.
Слайд 42Формалиновая проба (нарушение целостности эпителия з/д кармана). Ватную турунду смочить
в растворе формалина (1,5 мл 4% раствора формалина, 20 мл
глицерина, дистиллированная вода до 100 мл.) и зондом внести в пародонтальный карман. Наличие болевого синдрома свидетельствует о нарушении целостности эпителия зубодесневого кармана, наличии язв.
Исследование десневой жидкости (количественное и качественное). Оценивается степень воспалительного процесса в пародонте, влияние факторов местного иммунитета. Используют стандартную полоску фильтровальной бумаги (4 мм х 15 мм). Исследуемую область изолируют от слюны, осторожно снимают зубные отложения, высушивают зуб. Бумажную полоску вводят на 3 мин. с вестибулярной стороны в десневую борозду или пародонтальный карман. Количество десневой жидкости подсчитывают путем измерения площади влажной части полоски или методом взвешивания бумажных полосок до и после исследования. В норме площадь пропитывания фильтровальной бумаги 0-0,5 мм2 , масса при взвешивании 0-0,1 мг. При хроническом катаральном гингивите соответственно 0,5-1,0 мм2 и 0,1-0,3 мг, при пародонтите -1 мм2 и более 0,1 мг. Полоску, пропитанную десневой жидкостью, направляют в лабораторию для биохимических, иммунологических и др. исследований., так как при патологии меняется не только её количество, но и состав.

Слайд 43стоматологический пародонтальный зонд
зонд для обследования методом CPITN
шариковый кончик
рабочей части улучшает тактильное восприятие
позволяет выявить шероховатости корня зуба, такие
как излишек пломбировочного материала или зубной камень
по положению шкалы можно определить глубину кармана
4мм и глубже
6мм и глубже
9мм и глубже
12мм и глубже
ДИАГНОСТИКА МЕТОДОМ CPITN
0 = здоровые ткани
1 = кровоточивость при зондировании
2 = над/поддесневой зубной камень, нависающая
пломба или коронка
3 = глубина кармана более 5мм
4 = глубина кармана более 6мм
Слайд 44Методика чтения внутриротовых рентгенограмм
I Оценка качества рентгенограммы: контрасность, резкость, проекционные
искажения - удлинение, укорочение зуба, полнота охвата исследуемой области.
II Определение
объема исследования: какая челюсть, группа зубов.
III Анализ тени зуба:
1. Состояние коронки (наличие кариозной полости, пломбы, дефекта пломбы, соотношение дна кариозной полости к полости зуба);
2. Характеристика полости зуба (наличие пломбировочного материала, дентиклей);
3. Состояние корней (количество, форма, величина, контуры);
4. Характеристика корневых каналов (ширина, напрваление, степень пломбирования);
5. Оценка периодонтальной щели (равномерность, ширина), состояние компактной пластинки лунки (сохранена, разрушена, истончена, утолщена).
IV Оценка окружающей костной ткани:
1. Состояние межзубных перегородок (форма, высота, состояние замыкательной компактной пластинки);
2. Наличие перестройки внутрикостной структуры, анализ патологической тени (участка деструкции или остеосклероза), включает в себя определение локализации, формы, размеров, характера контуров, интенсивности, структуры.
Рентгенологические методы позволяют быстро и довольно точно поставить диагноз.
Применяются такие методики, как панорамная рентгенография, ортопантоморафия, прицельная
внутриротовая рентгенография, визиография.
На ранних стадиях воспалительно-дистрофичесих процессов пародонта обнаруживается изменение
строения кортикальной пластинки межальвеолярных перегородок, появление очагов остеопороза.
Затем появляется нарушение целостности кортикальной пластинки зубных лунок, рассасывание
межальвеолярных пластинок, истончение костных балок, расширение периодонтальной щели.

Слайд 45Рентгенологическое признаки поражения пародонта
1. Косвенные признаки, которые позволяют предположить
возможность развития патологии пародонта:
отложения на зубах (минерализованные, неминерализованные), наличие наддесневого
камня;
расширение периодонтальной щели у шейки зуба;
остеопороз альвеолярного края и петлистая структура кости;
появление интерсептальных щелей.
К этим признакам следует относиться критически, учитывая возраст пациента, особенности строения альвеолярного отростка, сопоставлять рентгенологическую картину с клиническими признаками, которые не всегда совпадают.
2. Непосредственные (прямые) признаки поражения пародонта патологическим процессом:
поддесневой зубной камень;
остеопороз компактной пластинки альвеолярного края;
деструкция верхушек межзубных перегородок;
резорбция альвеолярного отростка, снижение его высоты;
костные карманы в пришеечной области.
Слайд 46 Исследование гемодинамики пародонта:
Фотоплятизмография. Определение кровенаполнения тканей пародонта при прохождении
через него луча света.
Лазерная доплерфлуометрия. Кровонаполнение капилляров тканей пародонта.
Пульсоксиметрия. Определение пульса и содержания кислорода в артериальном гемоглобине.
Полярография. Определения концентрации (напряженности) кислорода в тканях пародонта.
Биомикроскопия капилляров пародонта. Позволяет регистрировать и фотографировать капилляры пародонта с помощью контактного микроскопа.
Функциональные пробы:
Волдырная проба. Определение гидрофильности тканей и скрытого отечного состояния слизистой оболочки рта.
Гистаминовая проба. Определение чувствительности к гистамину, роль которого важна в аллергических реакциях.
Проба Шиллера - Писарева. Определение интенсивности воспаления тканей десны.
Проба Ясиновского. Оценка эмиграции лейкоцитов и количества слущенного эпителия.
Проба Кавецкого. Оценка фагоцитарной активности и регенеративной способности тканей.
Проба Роттера и языковая проба в модификации Яковца. Определение насыщенности организма аскорбиновой кислотой. (или СОПР).
Определение количества и свойств десневой жидкости (ДЖ).
Эхоостеометрия. Ультразвуковой метод определения плотности твердых тканей.

Слайд 47ЛАБОРАТОРНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
Цитологический метод. Изучении структурных особенностей клеточных элементов и
их конгломератов. Мазок-отпечаток, мазок-соскоб пародонтальных карманов.
Бактериологическое исследование. Бактериоскопию материала
с зубодесневого кармана, идентификация микрофлоры, определение чувствительности к медикаментам.
Серологическое исследование. Определенных антител или антигенов в сыворотке крови больного, выявлении антингенов-микроорганизмов или тканей с целью их идентификации.
Диагностика лекарственной аллергии. Проведение лабораторных исследований, в том числе постановка неспецифических и специфических тестов. Постановка кожных, слизистых и провокационных проб с лекарственными веществами или сывороточными препаратами. Используют серологические (иммунологические) и клеточные реакции. Для выявления специфических антител применяют реакции микропреципитации по Уанье, преципитации в геле, агглютинации и непрямой гемагглютинации, связывания комплемента.
Общий клинический анализ крови. Определение количества гемоглобина, числа эритроцитов и лейкоцитов, цветного показателя, подсчет лейкоцитарной формулы. Клинический анализ крови является важным дополнительным методом и должен выполняться у каждого больного.
Биохимическое исследование крови, мочи и др. Исследование на содержание глюкозы при подозрении на сахарный диабет (сухость во рту, хронический рецидивирующий кандидоз, болезни пародонта и др.). Нередко возникает необходимость в проведении исследования желудочного сока и др.