Слайд 1Виды реконструктивных вмешательств на челюстных костях и техника их проведения.
Синус-лифтинг и варианты субантральной имплантации. Винирная пластика и межкортикальная остеотомия.
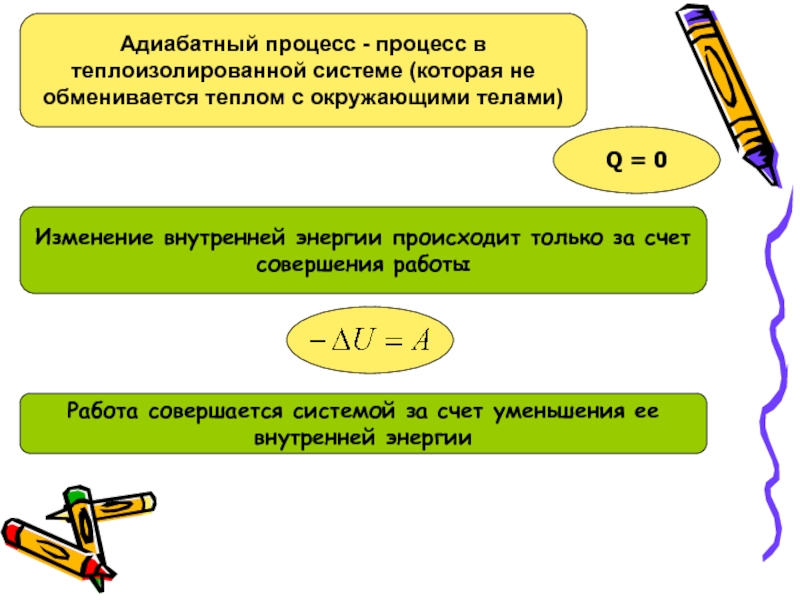
Основные методики направленной тканевой регенерации. Использование мембранной техники и титановых каркасов
Выполнил: ст.гр.15ВЛС5
Мокеева Людмила Анатольевна
Слайд 2Микрогения
Представляет собой аномалию развития нижней челюсти.
Причинами появления аномалии могут являеться
нарушение роста и развития нижней челюсти в эмбриональный период, родовая
травма, а, также, воспалительный процесс, перенесенный в детском возрасте. Различают одностороннюю и двустороннюю микрогению. При односторонней микрогении верхняя челюсть выступает вперед, лицо выглядит асимметрично за счет укорочения ветви и горизонтальной части тела челюсти. Патология сопровождается смещением подбородочного отдела сзади.
Деформация нижней челюсти может проявляться как в виде небольшой асимметрии или уплощении подбородочного отдела с умеренным нарушением прикуса, так и в виде тяжелых деформаций, радикально портящих внешность. Зачастую микрогения проявляется вместе с анкилозом височно-нижнечелюстного сустава. В особо тяжелых случаях нарушение прикуса сочетается с отвисанием нижней губы и затрудняет прием пищи.
На данный момент существуют две группы методик хирургического устранений микрогении:
- Костно-пластические операции удлинения нижней челюсти. Операции по типу ступенеобразной остеотомии в области горизонтальной части тела или ветвей с дальнейшим передвижением челюсти вперед и наложением костного шва. Для костно-пластического удлинения нижней челюсти после вертикальной остеотомии применяют свободно пересаженные костные аутотрансплантаты, с помощью которых компенсируют образовавшийся костный дефект.
В качестве пластического материала применяют гребень подвздошной кости, реберные трансплантаты, обладающие значительной пластичностью и способностью хорошо приживаться, полностью выполняя функцию утраченного участка нижней челюсти. Следствием удлинения нижней челюсти становится восстановление пропорций лица.
- Корригирующая контурная пластика. Данное вмешательство используют для лечения легких форм микрогении, когда укорочение челюсти незначительное, не более 10—15 мм, подбородок мало смещается в сторону либо вовсе не смещается, а верхние зубы правильно контактируют с нижними. Операцию выполняют исключительно по косметическим показаниям. Восстановление контуров лица осуществляется через подсадку опорного материала.

Слайд 3Прогнатия нижней челюсти
Прогнатия нижней челюсти - одна из самых сложных и
часто встречающихся деформаций. Деформация характеризуется передним выдвиганием нижней челюсти, сопровождается
функциональными и косметическими нарушениями, появлением дефектов речи, шепелявостью.
Лечение прогнатии осуществляют через хирургические вмешательства на ветвях нижней челюсти, в области ее углов и суставных отростков. Данные вмешательства называются полулунная остеотомия и клиновидная остэктомия. Они дают возможность сохранить зубы и улучшить форму нижнечелюстных углов. Наибольшую популярность при устранении прогнатии нижней челюсти в настоящее время получили вертикальная и косая скользящие остеотомии ветвей нижней челюсти.
Слайд 4Недоразвитие верхней челюсти (микрогнатия)
Довольно редкий и трудноизлечиваемый вид деформации. Недоразвитие
верхней челюсти вызывается эндогенными и экзогенными факторами, нарушением функции эндокринной
системы или врожденными несращениями верхней губы, альвеолярного отростка и неба, осложнениями после воспалительных заболеваний, часто развивается после ранней уранопластики. Визуально недоразвитие верхней челюсти проявляется западением верхней губы и резким выстоянием вперед носа. Производится визуальное впечатление гипертрофии нижней губы и носа.
Употреблять пищу практически невозможно, так как нижние зубы, не находя себе антагонистов, смещаются кпереди и кверху вместе с альвеолярным отростком. Речь при этом нарушена. Наиболее распространенной операцией в настоящее время является перемещение вперед всего альвеолярного отростка и зубов в верхней челюсти. При незначительной деформации для получения видимого косметического эффекта производят подсадку имплантатов, как при деформации средней части лица.
Слайд 5Синус-лифтинг
Суть синус-лифтинга заключается в приподнимании дна гайморовой пазухи, в результате
чего образуется свободное пространство. Это пространство заполняется искусственной костью или
костным материалом, взятым у пациента. При этом объем гайморовой пазухи сокращается незначительно, и впоследствии у пациента не возникает никаких проблем – ни с носовым дыханием, ни с самой гайморовой пазухой. Операция длится недолго, проводится под местной анестезией. В ряде случаев возможна установка имплантов сразу же, одновременно с синус-лифтингом.
Синус-лифтинг может проводиться открытым и закрытым методом.
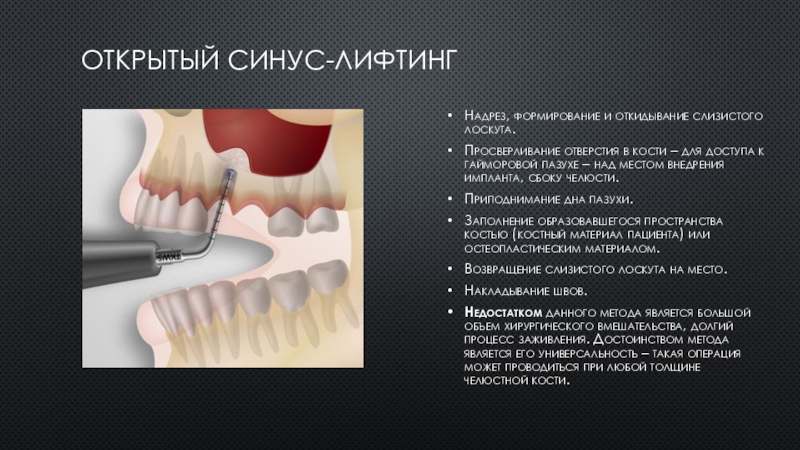
Слайд 6Открытый синус-лифтинг
Надрез, формирование и откидывание слизистого лоскута.
Просверливание отверстия в кости
– для доступа к гайморовой пазухе – над местом внедрения
импланта, сбоку челюсти.
Приподнимание дна пазухи.
Заполнение образовавшегося пространства костью (костный материал пациента) или остеопластическим материалом.
Возвращение слизистого лоскута на место.
Накладывание швов.
Недостатком данного метода является большой объем хирургического вмешательства, долгий процесс заживления. Достоинством метода является его универсальность – такая операция может проводиться при любой толщине челюстной кости.
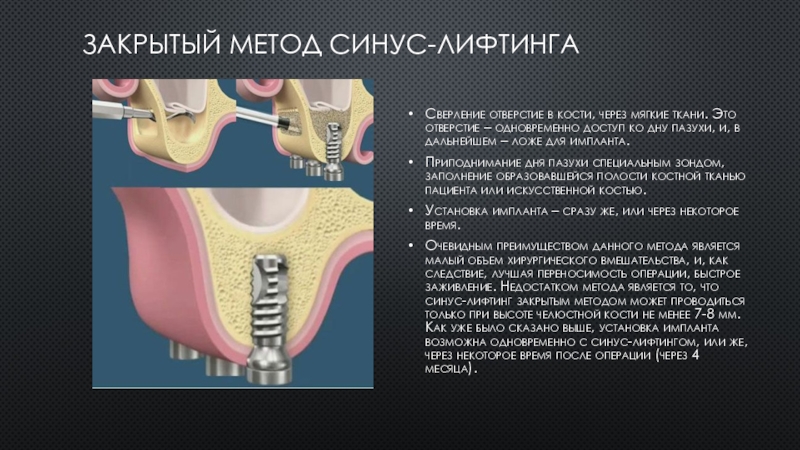
Слайд 7Закрытый метод синус-лифтинга
Сверление отверстие в кости, через мягкие ткани. Это
отверстие – одновременно доступ ко дну пазухи, и, в дальнейшем
– ложе для импланта.
Приподнимание дня пазухи специальным зондом, заполнение образовавшейся полости костной тканью пациента или искусственной костью.
Установка импланта – сразу же, или через некоторое время.
Очевидным преимуществом данного метода является малый объем хирургического вмешательства, и, как следствие, лучшая переносимость операции, быстрое заживление. Недостатком метода является то, что синус-лифтинг закрытым методом может проводиться только при высоте челюстной кости не менее 7-8 мм.
Как уже было сказано выше, установка импланта возможна одновременно с синус-лифтингом, или же, через некоторое время после операции (через 4 месяца).
Слайд 8Условия для одновременной имплантации
Толщина кости не менее 3-4 мм.
Нет патологических
очагов в области вмешательства.
Операция прошла без осложнений.
Одновременная имплантация – только
двухэтапная.
Слайд 9Показания и противопоказания для синус-лифтинга
Очевидно, что показанием для синус-лифтинга является
недостаточная для дентальной имплантации высота верхнечелюстной кости – если необходима
установка имплантов в боковом ее отделе.
Стоит отметить, что возможно проведение альтернативной имплантации (например, базальной), при которой отпадает необходимость в синус-лифтинге. Однако решение о проведении операции, в каждом конкретном случае, принимает врач.
Что касается противопоказаний к синус-лифтингу, то это общие противопоказания к стоматологическим хирургическим операциям, а так же, острый и хронический гайморит, синусит, полипы в носу. Противопоказанием являются множественные перегородки в носу, операции на гайморовой пазухе в анамнезе. Противопоказанием является и неудовлетворительное состояние кости верхней челюсти.
Слайд 10Винирная пластика
Большим спросом среди пациентов и специалистов пользуется винирная техника
направленной тканевой регенерации. Она представляет собой процедуру, подразумевающую хирургическое вмешательство.
Ее суть заключается в пересадке кости пациента в накладку пластинами. Во время проведения винирной пластики врач прикрепляет аутотрансплантат (костную ткань человека) к костному гребню при помощи специальных винтов. Буквально за 6-8 месяцев в нем происходит прорастание сосудов, благодаря которым образовывается собственная костная ткань. Винирная техника направленной тканевой регенерации, как правило, предполагает появление кости первого типа. Она представляет собой довольно плотную ткань, состоящую из небольшого количества кровеносных сосудов.
В большинстве случаев винирная пластика с применением костных блоков проводится в 2 или 3 этапа. Сначала осуществляется только их подсадка, а спустя 5-8 месяцев — установка импланта. Через 3 месяца пациенту необходимо повторно посетить специалиста, ведь в этот период он должен провести пластику десны.
Слайд 111.Восстановление костной ткани с исполь-зованием резорбируемых мембран.
Основными плюсами резорбируемых мембран
является то, что они не требуют удаления, позволяют достичь скорого
заживления мягких тканей над инородными структурами (имплантаты, микровинты, титановые сетки и т.д.), а так же над неровными контурами костной ткани, например при пересадке костных блоков. Мембраны данного типа просты в применении и неприхотливы. При увлажнении они хорошо слипаются с поверхностью, что облегчает их фиксацию. В случае экспозиции резорбируемой мембраны происходит рассасывание оголенного участка без провокации воспаления. Однако недостатком является отсутствие возможности поддержки объема для получения значительного прироста костной ткани (более 2 мм.), что сильно ограничивает их остеорегенераторные возможности. Резорбируемые мембраны слипаются с поверхностью и не предотвращают компрессионное воздействие мягких тканей на зону регенерации, что приводит к формированию меньшего объема костной ткани, а так же отсутствию возможности создания сглаженных переходов от горизонтальной поверхности альвеолярного гребня к вертикальной (рис.1).

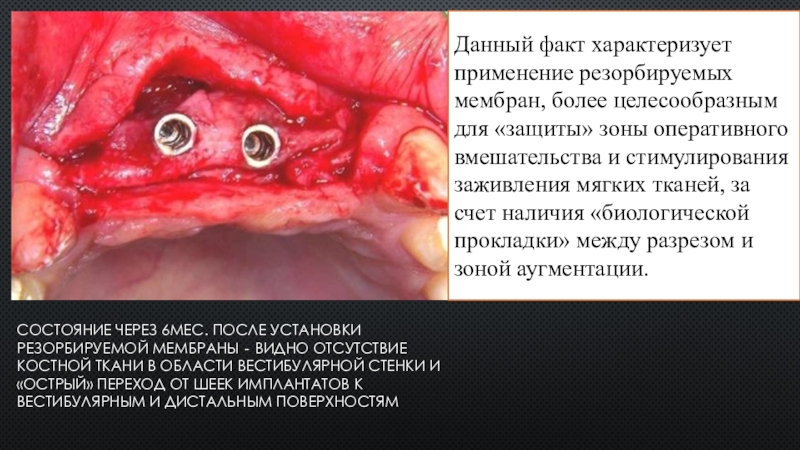
Слайд 12состояние через 6мес. после установки резорбируемой мембраны ‐ видно отсутствие
костной ткани в области вестибулярной стенки и «острый» переход от
шеек имплантатов к вестибулярным и дистальным поверхностям
Данный факт характеризует применение резорбируемых мембран, более целесообразным для «защиты» зоны оперативного вмешательства и стимулирования заживления мягких тканей, за счет наличия «биологической прокладки» между разрезом и зоной аугментации.
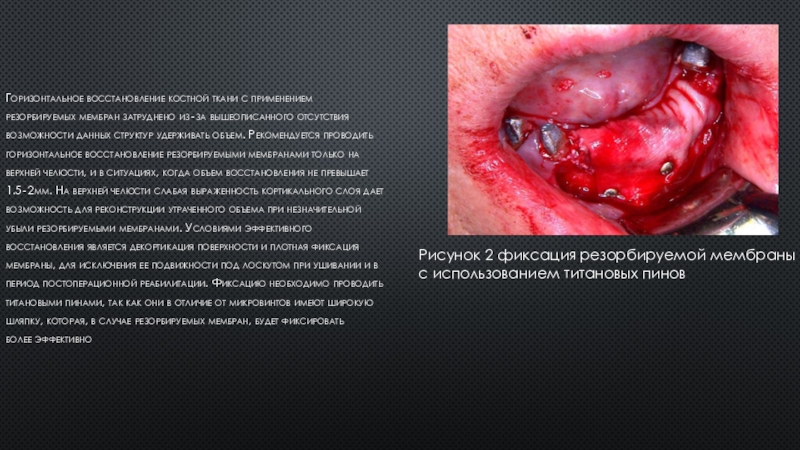
Слайд 13Горизонтальное восстановление костной ткани с применением
резорбируемых мембран затруднено из‐за вышеописанного
отсутствия
возможности данных структур удерживать объем. Рекомендуется проводить
горизонтальное восстановление резорбируемыми мембранами
только на
верхней челюсти, и в ситуациях, когда объем восстановления не превышает
1.5‐2мм. На верхней челюсти слабая выраженность кортикального слоя дает
возможность для реконструкции утраченного объема при незначительной
убыли резорбируемыми мембранами. Условиями эффективного
восстановления является декортикация поверхности и плотная фиксация
мембраны, для исключения ее подвижности под лоскутом при ушивании и в
период постоперационной реабилитации. Фиксацию необходимо проводить
титановыми пинами, так как они в отличие от микровинтов имеют широкую
шляпку, которая, в случае резорбируемых мембран, будет фиксировать
более эффективно
Рисунок 2 фиксация резорбируемой мембраны с использованием титановых пинов
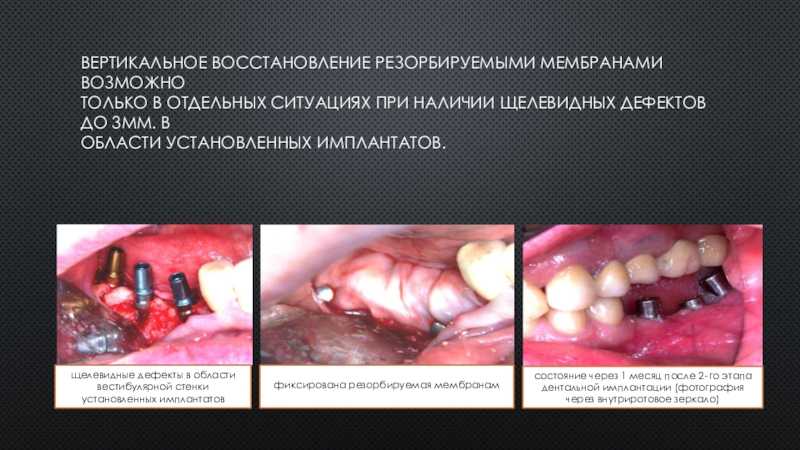
Слайд 14Вертикальное восстановление резорбируемыми мембранами возможно
только в отдельных ситуациях при наличии
щелевидных дефектов до 3мм. в
области установленных имплантатов.
щелевидные дефекты в области
вестибулярной стенки установленных имплантатов
фиксирована резорбируемая мембранам
состояние через 1 месяц после 2‐го этапа дентальной имплантации (фотография через внутриротовое зеркало)
Слайд 152. Восстановление костной ткани при помощи нерезорбиремых мембран
Нерезорбируемые мембраны
являются наиболее совершенным средством НТР. Данный вид мембран позволяет восстанавливать
костную ткань в строго заданном объеме и траектории. Нерезорбируемые мембраны бывают бескаркасные и с титановым каркасом, который помогает создать твердый контур фиксации мембраны, для предотвращения ее коллапса. Применение каркасных мембран рекомендуемо в условиях восстановления костной ткани и по вертикали и по горизонтали одновременно, в больших объемах ( от 3мм.).
Горизонтальное восстановление костной ткани с примением нерезорбиремых мембран является сравнительно простым вариантом реконструкции альвеолярного гребня. Для этого возможно применение искусственных костных материалов, однако при возможности забора аутокости, и аугментации ее в измельченном виде, результат вмешательства будет более предсказуемым. При необходимости восстановления костной ткани более чем на 4 мм. нужно использовать нерезорбируемую мембрану с титановым каркасом, а при восстановлении менее чем на 4 мм. возможна установка бескаркасной нерезорбируемой мембраны, так как в этой ситуации объем костного материала будет удерживать мембрану на необходимом уровне.

Слайд 16Этапы фиксации нерезорбируемых мембран при горизонтальном восстановлении костной ткани:
1.
Откидывание слизисто‐надкостничного лоскута.
При проведении разреза в начале операции необходимо
обратить внимание на его пришеечное моделирование в зоне краевых зубов. Мембрана никогда не должна фиксироваться в контакте с корнем зуба, так как в этой ситуации не произойдет заживления мягких тканей и сначала подмембранное пространство начнет контактировать со слюной, затем инфицируется, а далее начнется экспозиция со значительной рецессией десны и убылью пришеечной костной ткани. По данной причине край мембраны должен быть на расстоянии от края разреза на 1.5‐2мм., а сам разрез необходимо проводить не в контакте с корнем, а на расстоянии так же 1.5‐2мм. Это необходимо делать потому, что заживление разреза пройдет намного быстрее по сравнению с регенерацией вторичного прикрепления в зоне соприкосновения слизистой оболочки с поверхностью зуба, в случае откидывания лоскута от зубодесневой борозды. Таким образом, суммарная дистанция от края мембраны до корня получится приблизительно 4мм., следовательно, зона восстановления костной ткани будет начинаться на расстоянии 4мм. от крайнего зуба. Это означает, что в клинических ситуациях, когда атрофия костной ткани критическая уже у самого начала зоны адентии, НТР является не самым подходящим методом восстановления костной ткани, и необходимо рассмотреть альтернативные варианты, такие как пересадка костного блока или в некоторых ситуациях расщепление. При моделировании Г‐образного или трапециевидного лоскута в области угла разреза две линии, первая по вершине гребня, вторая под тупым углом по вестибулярной стенке, должны соединяться на расстоянии 1‐1.5мм. от шейки краевого зуба и после этого вестибулярный разрез необходимо продолжить на оральную сторону, и ввести его в зубодесневую борозду. Именно таким образом будет возможно отслоить лоскут без затрагивания краевой десны (см. следующий слайд)).

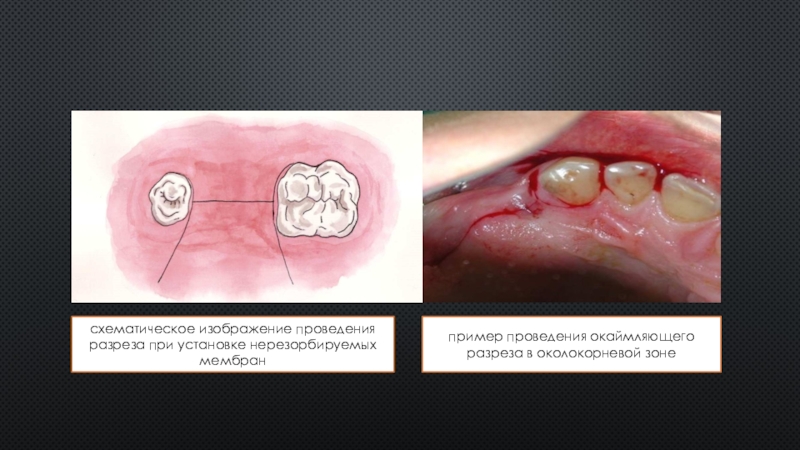
Слайд 17схематическое изображение проведения разреза при установке нерезорбируемых мембран
пример проведения
окаймляющего разреза в околокорневой зоне
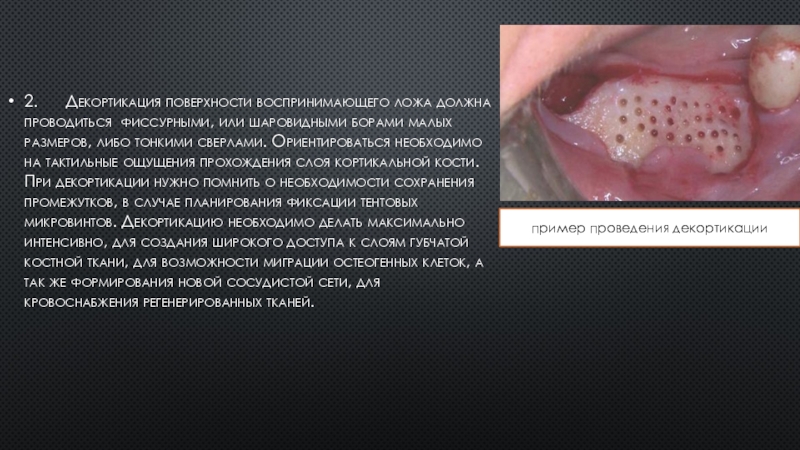
Слайд 182. Декортикация поверхности воспринимающего ложа должна проводиться фиссурными, или шаровидными борами
малых размеров, либо тонкими сверлами. Ориентироваться необходимо на тактильные ощущения
прохождения слоя кортикальной кости. При декортикации нужно помнить о необходимости сохранения промежутков, в случае планирования фиксации тентовых микровинтов. Декортикацию необходимо делать максимально интенсивно, для создания широкого доступа к слоям губчатой костной ткани, для возможности миграции остеогенных клеток, а так же формирования новой сосудистой сети, для кровоснабжения регенерированных тканей.
пример проведения декортикации
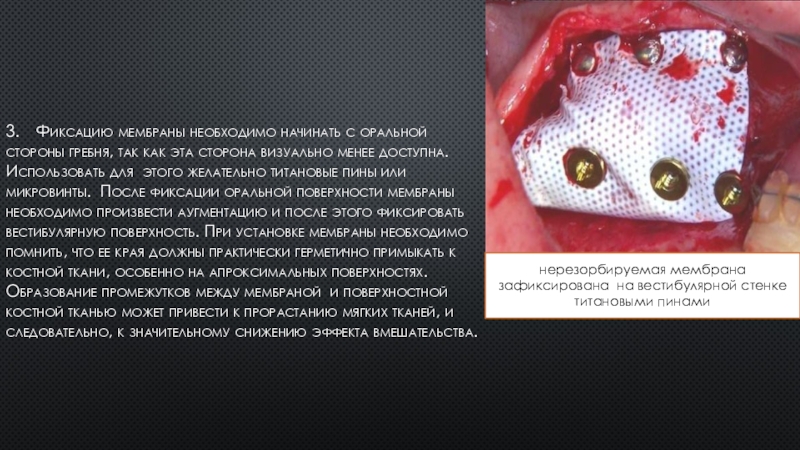
Слайд 193. Фиксацию мембраны необходимо начинать с оральной стороны гребня, так как
эта сторона визуально менее доступна. Использовать для этого желательно титановые
пины или микровинты. После фиксации оральной поверхности мембраны необходимо произвести аугментацию и после этого фиксировать вестибулярную поверхность. При установке мембраны необходимо помнить, что ее края должны практически герметично примыкать к костной ткани, особенно на апроксимальных поверхностях. Образование промежутков между мембраной и поверхностной костной тканью может привести к прорастанию мягких тканей, и следовательно, к значительному снижению эффекта вмешательства.
нерезорбируемая мембрана зафиксирована на вестибулярной стенке титановыми пинами
Слайд 204. Ушивание мягких тканей над мембраной требует максимального сопоставления краев раны
и использование минимальных диаметров шовного материала (рис.10).
состояние через 10
дней после фиксации нерезорбируемой мембраны с титановым каркасом
( использован шовный материал Vicryl 6.0)
Слайд 21Постоперационные рекомендации
Постоперационные рекомендации заключаются в назначении остеокумулятивных антибиотиков, противовоспалительных,
антигистаминовых, обезболивающих препаратов и ротовых полосканий антисептическими растворами.
Слайд 22Используемые источники
http://www.kerch.com.ru/articleview.aspx?id=69376
http://www.doctorchekanov.ru/sinus-lifting-ili-subantralnaya-augmentatsiya/
http://vrachotboga.ru/mediczinskaya-biblioteka/stomatologiya/metodika-napravlennoj-regeneraczii-tkanej-parodonta
Методика направленной регенерации тканей. Подсадочные материалы. - М.:
ООО "Медицинское информационное агентство", 2007. - 64 с.
ChenS.Реконструкция альвеолярного гребня
при имплантологическом лечении. Поэтапный подход. ITI International Team for Implantology./ Chen S., Buser D., Wismeijer D.ITI Treatment Guide Volume 7, Cordaro L., Terheyden H. переводчики Вельт В., Клещельская А., «Квинтэссенция», 2015. – С. 70–71,75–76.