Слайд 1ВИРАЗКОВА ХВОРОБА ШЛУНКА
І ДВАНАДЦЯТИПАЛОЇ КИШКИ – ПЕПТИЧНА ВИРАЗКА
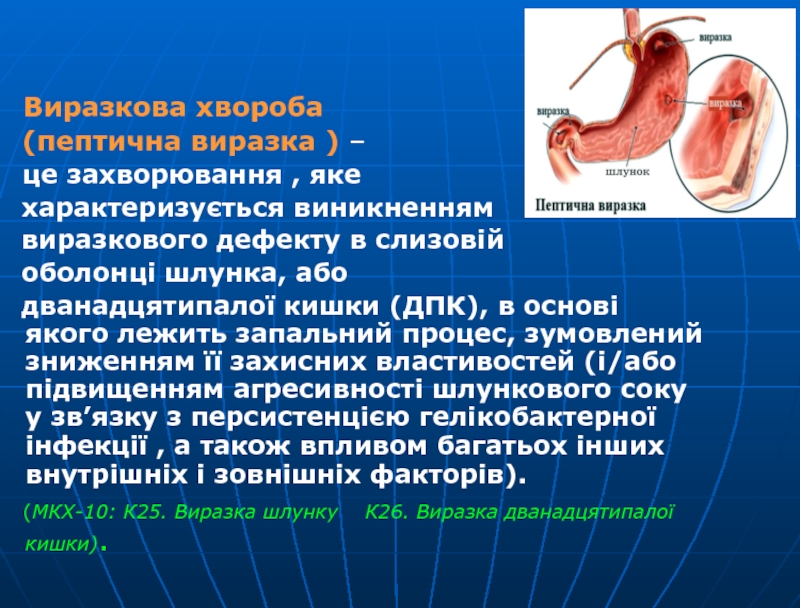
Слайд 2 Виразкова хвороба
(пептична виразка ) –
це захворювання , яке
характеризується виникненням
виразкового дефекту в слизовій
оболонці шлунка, або
дванадцятипалої кишки (ДПК), в основі якого лежить запальний процес, зумовлений зниженням її захисних властивостей (і/або підвищенням агресивності шлункового соку у зв’язку з персистенцією гелікобактерної інфекції , а також впливом багатьох інших внутрішніх і зовнішніх факторів).
(МКХ-10: К25. Виразка шлунку К26. Виразка дванадцятипалої кишки).
Слайд 3Історичні аспекти
Вперше неускладнену і ускладнену виразку шлунка описав у
1817 році наш Федір Уден. За кордоном запотчаткував вивчення виразки
шлунка Крувельє, який у 1856 році узагальнив результати своєї тридцятирічної роботи над цим захворюванням.
З цього часу симптоматики та морфологічні ознаки виразкової хвороби (ВХ) змінювали десятки теорій по черзі одна одну – судинна, травматична, запально-гастритична, ацидопептична та інші. В середині ХХ століття М.М.Губергріц називав ВХ „таємничою незнайомкою”.
Новий етап у розвитку вчення ВХ розпочався у вісімдесятих роках минулого століття, коли австралійські дослідники Маршал та Варрен виділили із слизової оболонки антрального відділу шлунка у хворих на хронічний гастрит, а потім і у хворих ВХ спіралеподібні мікроорганізми, які назвали Campylobacter pylori , з 1994 р. – Helicobacter pylori.
Слайд 4Етіологія
За данними В.І.Маколкіна (1987) до основних факторів
ризику виникнення виразкової
хвороби відносяться:
гелікобактерна контамінація слизової шлунку;
нервово-психічні перенапруження, гострі й хронічні психічні
травми, баротравми, закриті черепно-мозкові пошкодження, розлади діяльності ендокринних залоз;
хронічні захворювання шлунка і дванадцятипалої кишки, зокрема гастрити, гастродуоденіти, бульбіти, дуоденіти, які перебігають з ушкодженням слизової оболонки і порушеннями шлункової секреції і моторики;
порушення ритму й характеру харчування.
Слайд 5Етіологія
До факторів, які сприяють розвитку виразкової хвороби
відносяться такі, як:
конституційні й спадкові особливості, в тому числі
збільшення кількості обкладальних клітин (тих, що виробляють соляну кислоту), група крові ( ті, що мають 0 (І) групу крові хворіють частіше, ніж інші);
вплив зовнішнього середовища (ритмічні зміни вологості, атмосферного тиску, температура);
зловживанням курінням та алкоголем;
супутні захворювання (гепатити, цирози печінки).
Слайд 6Патогенез
Провідною ланкою в патогенезі ВХ є дисбаланс між факторами
агресії та захисту слизової оболонки.
Фактори агресії:
пепсин
і соляна кислота;
порушення моторно-евакуторної функції гастодуоденальної зони;
Нelicobacter pylori;
екзогенні агресори: відносять нікотин, алкоголь, лікарські препарати.
Захисні механізми:
слизово-бікарбонатний бар’єр шлунка та ДПК;
активну фізіологічну регенерацію поверхневого епітелію;
достатній кровоплин;
простагландини та місцеві імунні механізми.
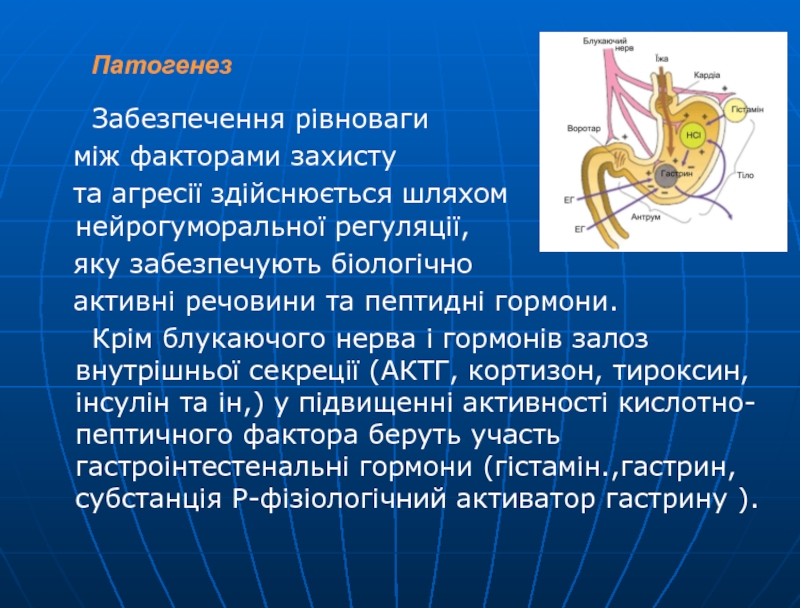
Слайд 7Патогенез
Забезпечення рівноваги
між факторами захисту
та агресії здійснюється шляхом нейрогуморальної регуляції,
яку
забезпечують біологічно
активні речовини та пептидні гормони.
Крім блукаючого нерва і гормонів залоз внутрішньої секреції (АКТГ, кортизон, тироксин, інсулін та ін,) у підвищенні активності кислотно-пептичного фактора беруть участь гастроінтестенальні гормони (гістамін.,гастрин, субстанція Р-фізіологічний активатор гастрину ).
Слайд 8Патогенез
Helicobacter pylori (Hp)
НР бере участь в
патогенезі виразки,
впливаючи на фактори як „захисту”,
так і „агресії”. Насамперед, Нр
безпосередньо пошкоджує епітелій
СОШ. Окрім вакуолізуючого цитотоксину Нр виробляє уреазу, оксидазу, каталазу, лужну фосфатазу, глюкофосфатазу, протеазу, фосфоліпазу, білок-інгібітор секреції НСl, супероксиддисмутазу та чимало інших речовин, деструктивно діючих на тканини шлунка й ДПК. Нр сприяє виділенню великої кількості прозапальних цитокінів, які ініціюють та підтримують процеси ушкодження СО шлунка.
Слайд 9Патогенез
Helicobacter pylori (Hp)
Вплив Нр
розповсюджується і на фактори агресії.
Бактерія порушує систему міжклітинних взаємовідносин, що
регулюють секрецію гастрину.За рахунок потужної уреазної активності бактерії утворюють навколо себе „лужну хмарку „ з іонів амонію (уреаза Нр розчиняє сечовину до аміаку та вуглекислого газу ).Таким чином,
знімається існуюче у
нормі гальмування в
кислому середовищі
секреції гастрину
G-клітинами.
Гіпергастринемія
викликає зростання маси
парієтальних клітин і
підвищення кислотної продукції.
Слайд 10Класифікація
Класифікація виразкової хвороби (пептичної виразки ) шлунка та дванадцятипалої
кишки (Івашкін В. Т.(2003), з доповн.)
За наявністю Нр:
Нр-позитивна
Нр-негативна
За нозологічною самостійністю:
виразкова хвороба;
симптоматичні дуоденальні виразки.
Слайд 11Класифікація
За локалізацією:
виразка шлунка (кардіального та субкардіального відділів,тіла
шлунка, антрального відділу, пілоричного каналу);
виразка ДПК (цибулини, постбульбарного відділу );
поєднані
виразки шлунка і ДПК;
виразки можуть розташовуватись на малій та великій кривизні, передній та задній стінках шлунка та ДПК.
Слайд 12Класифікація
За розмірами виразкового дефекту:
мала виразка (до 0,5 см);
середніх
розмірів (0,6-1,9 см );
велика (понад 2,0-3,0см )
гігінтська (більше 3,0см );
За
стадією:
загострення;
рубцювання (стадія „червоного „ та „білого „ рубця”);
ремісії;
рубцево-виразкова деформація шлунка та ДПК.
Слайд 13Класифікація
За перебігом:
вперше виявлена;
легкий (частота рецидивів – один раз
на рік і рідше);
середньої важкості ( частота рецидивів
два рази на рік );
важкий ( частота рецидивів – більше двох разів на рік або наявність ускладнень).
За ускладненнями:
стеноз вихідного відділу шлунка;
пенетрація;
перфорація;
кровотеча;
перигастрит та перидуоденіт.
Слайд 14 Класифікація
Клінічна класифікація стадій виразкової хвороби гастродуоденальної зони ( Абрагамович
О.О., Павловський М. П., Абрагамович Є. (О.) С. та інші
(1994) )
Класифікація ВХ ГДЗ передбачає виділення трьох стадій з двома підстадіями у кожній.
1- стадія не ускладненої ВХ ГДЗ:
1А- стадія ерозивно-геморагічна.
1Б- стадія виразки.
2- стадія ускладненої ВХ ГДЗ:
2А- стадія помірного ускладнення ВХ, що не потребує оперативного втручання.
2Б- стадія вираженого ускладнення, що потребує оперативного втучання.
3- післяопераційна стадія ВХ ГДЗ:
3А- стадія рецидивної післяопераційної виразки, яка не потребує повторного оперативного втручання.
3Б- стадія рецидивної післяопераційної виразки, що потребує повторної реконструктивної операції.
Слайд 15 Класифікація
Симптоматичні виразки – це неоднорідна за патогенезом група,
об’єднана однією ознакою: утворенням дефекту слизової оболонки шлунка та \або
у відповідь на дію різноманітніх ульцерогенних факторів. До симптоматичних виразок належать :
стресові виразки;
виразки, які виникають при низці захворювань внутрішніх органів;
лікарські виразки;
ендокринні виразки .
Слайд 16Клініка
Виразкова хвороба шлунка
Скарги:
Біль (при виразці кардіального
відділу або ж задньої стінки шлунка локалізується за грудиною й
іррадіює в ліве плече, нагадуючи стенокардію. Біль при виразці пілородуоденальної зони іррадіює в спину, праве підребер'я, під праву лопатку. Біль при виразці тіла шлунка локалізується в епігастрії зліва біля мечовидного паростка й нікуди не іррадіює. Для виразки шлунка характерний так званий ранній біль- через 15-20 хвилин після їди. Якщо ж виразка локалізується в кардіальній частині або на задній стінці шлунка, то біль з'являється відразу ж після їди. На виразку антрального /препілоричного/ відділу шлунка вказує "голодний" біль, який виникає через 2-3 години після їди або ж пізно вночі. Біль продовжується доти поки не настане спорожнення шлунка. Вираженість болю залежить й від кількості їжі: чим більше хворий з'їдає тим сильнішим і тривалішим є біль, що обумовлено сповільненням евакуації харчових мас з шлунка).
Печія;
Нудота, відрижка кислим, надмірне слиновиділення;
Закрепи.
Слайд 17 Клініка
Виразкова хвороба ДПК
Скарги:
Біль (надчерев'ї
через 1,5-3 години після їди. Це так званий пізній, "голодний"
або "нічний" біль, який минає після прийому їжі або лугів. Формула Мойнігена для виразки дванадцятипалої кишки є така: їжа- спокій- біль або точніше: біль- їжа- спокій. Біль локалізується в правому верхньому квадранті живота).
Блювання - друга важлива ознака виразки дванадцятипалої кишки. Блювання настає, як правило, на висоті болю і приносить хворому явне поліпшення.
Печія - третя характерна ознака виразки дванадцятипалої кишки. Печія може бути еквівалентом болю, виникати, які і біль, через 2-3 години після їди, посилюватись при зміні положення тіла, поворотах тулуба, нахиленнях донизу.
Нудота, відрижка кислим, здуття живота, вперті закрепи.
Слайд 18Клініка
Клінічні особливості перебігу різних варіантів виразкової хвороби.
Виразкова хвороба в юнацькому
віці:
схильність до частих рецидивів;
більш різка вираженість і постійність больового синдрому,
що зумовлено ранньою й глибокою пенетрацєю виразки в сусідні органи;
вираженість блювання, яке виникає відразу після їди, інколи під час їди та вранці натще;
високий рівень соляної кислоти та гіперсекреція натще;
зовнішній вигляд хворих : інфальтильність або виглядають старшими свого віку.
Слайд 19Клініка
Клінічні особливості перебігу різних варіантів виразкової хвороби.
Виразкова хвороба похилого й
старечого віку (вперше виникла після 50 років ):
переважна локалізація
виразки шлунка ( тіло, субкардіальний відділ );
нерідко гігантські виразки;
незначна вираженість больового синдрому та відсутність його періодичності і сезонності;
значна вираженість диспепсичного синдрому;
у період загострення хвороби при пальпації живота визначається болючість в епігастральній ділянці без м’язевої напруги ;
переважають випадки зі зниженою кислотопродукуючою функцією шлунка;
схильність до ускладнень (кровотеча, перфорація, пенетраця, утворення кальозних виразок, рубцьової деформації шлунка та ДПК, перивісцерити).
Слайд 20Клініка
Клінічні особливості перебігу різних варіантів виразкової хвороби.
Виразкова хвороба у жінок
:
зустрічається значно рідше, ніж у чоловіків;
рідко ускладнюється перфорацією виразки
та кровотечею;
загострення частіше наступає в перед- і менструальний періоди;
у випадках, коли вагітність у хворих на виразкову хворобу закінчується нормальними пологами, у післяродовому періоді наступає тривала ремісія (від 6 місяців до 8 років );
у разі виникнення чи загострення захворювання в клімактеричний період відбувається важчий перебіг (больовий синдром різко виражений, періоди загострення подовжені ,а ремісії скорочені, лікування малоефективне).
Слайд 21Клініка
Клінічні особливості перебігу різних варіантів виразкової хвороби.
Виразка воротаря:
характеризується атипічним
синдромом: приступами нудоти, швидкою втратою у вазі.
незвичним для виразкової
хвороби болем в черевній порожнині. Біль втрачає періодичність, носить постійний характер, є ниючим, посилюється безпосередньо після їди.
хворого мучать нудота, поклики до блювання й саме блювання, яке виникає рефлекторно.
характерними є кровотечі (іноді це перша ознака хвороби!).
показники шлункової секреції залишаються нормальними. Діагноз підтверджують шляхом рентгенологічного дослідження (виразкові дефекти розміром 0,5х1,5 ом по малій кривизні частіше на задній стінці воротаря) і фіброезофагогастродуоденоскопії.
Слайд 22Клініка
Клінічні особливості перебігу різних варіантів виразкової хвороби.
Постбульбарна виразка :
відсутність
типової для ВХ періодичності болів ;
локалізація болю у верхньому квадранті
передньої черевної стінки праворуч або в спині ;
виникнення болів у кінці дня, значні труднощі зв’язані з їх усуненням ;
рефлекторний пілороспазм , який супроводжується переміжними ознаками стенозу воротаря зі стійкими болями та блюванням ;
жовтяниця, виникнення якої найчастіше пов’язане зі спазмом сфінктера Одді або набряком тканин навколо виразкового дефекту;
середній вік хворих на 10 років перевищує аналогічний показник при дуодентальній локалізації виразки;
найчастіші ускладнення постбульбарної виразки;
схильність до повторних та відносно частих кровотеч, яка пояснюється особливостями васкуляризації ретробульбарного відділу ДПК;
портальна гіпертензія, пов’язана з ураженням ворітної вени під час рубцювання виразкового дефекту.
Слайд 23Клініка
Клінічні особливості перебігу різних варіантів виразкової хвороби.
Велетенська (гігантська ) виразка
:
до цієї категорії належать виразки, діаметр яких перевищує 3 см
у разі виразки шлунка і 2 см при дуодентальній локалізації виразкового дефекту;
серед хворих з гігантськими виразками значна кількість – люди похилого та старечого віку;
найбільш поширена локалізація – велика та мала кривизна шлунка, цибулина ДПК;
болі бувають інтенсивними, гострими, розповсюджуються на епігастральну ділянку та правий верхній квадрант передньої черевної стінки, що пояснюється частим ураженням підшлункової залози, жовчовивідних шляхів;
гігантські виразки часто супроводжуються блюванням та значною втратою ваги тіла;
їх відрізняє стійкість симптоматики, низька ефективність комплексного сучасного терапевтичного лікування , що досить часто потребує хірургічного втручання;
найчастіше ускладнення велетенської виразки – малігнізація;
ця форма ВХ незалежно від віку хворого і локалізації виразки потребує ретельної диференціації з неопластичним процесом.
Слайд 24Клініка
Дані фізикального дослідження:
локальна болючість і напруження м’язів в
епігастрії і пілородуоденальній зоні;
позитивний симптом Менделя;
посилена перистальтика шлунка і спастичний
стан товстої кишки;
синдром вегетативної дисфункції (підвищене потіння, червоний і білий дермографізм).
Слайд 25Діагностика
Фіброгастродуоденоскопія;
Дослідження на наявність бактерій Неlісоbасtеr руlori;
Рентгенологічне дослідження шлунка і
ДПК;
рН-метрія(дозволяє уточнити характер секреції, наявність рефлюксної хвороби);
Електрогастрограма (дослідження моторної
функції шлунка).
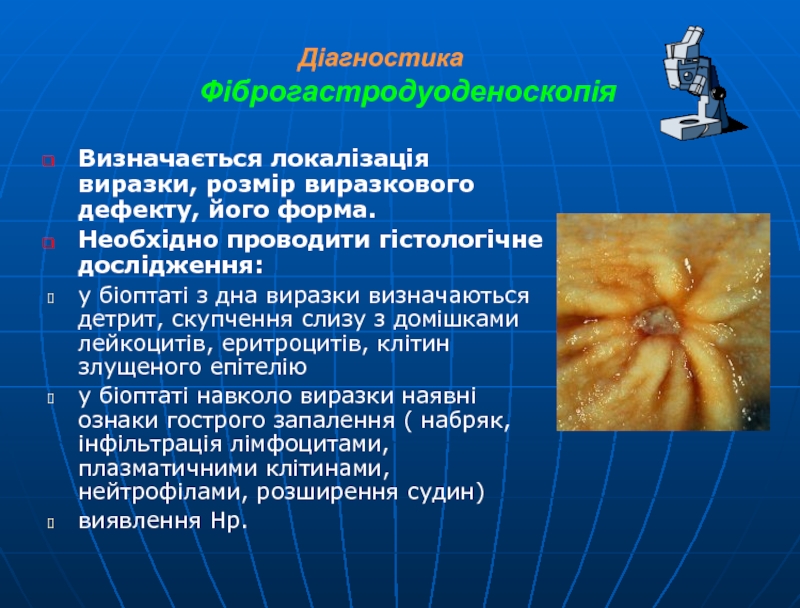
Слайд 26 Діагностика
Фіброгастродуоденоскопія
Визначається локалізація виразки,
розмір виразкового дефекту, його форма.
Необхідно проводити гістологічне дослідження:
у біоптаті з
дна виразки визначаються детрит, скупчення слизу з домішками лейкоцитів, еритроцитів, клітин злущеного епітелію
у біоптаті навколо виразки наявні ознаки гострого запалення ( набряк, інфільтрація лімфоцитами, плазматичними клітинами, нейтрофілами, розширення судин)
виявлення Нр.
Слайд 27Діагностика
Дослідження на наявність бактерій
НеІісоbасtеr руlori
Інвазивні
методи:
морфологічний – визначення мікроорганізмів у препараті слизової оболонки при
спеціальному забарвленні ( за Гімзою );
мікробіологічний (бактеріологічний) – визначення штаму мікроорганізму, виявлення його чутливості до препаратів, які застосовуються;
біохімічний (швидкий уреазний тест);
виявлення Нр у слизовій оболонці
шлунка та ДПК методом полімеразної
ланцюгової реакції.
Слайд 28Діагностика
Дослідження на наявність бактерій
НеІісоbасtеr руlori
Неінвазивні методи:
серологічний
– виявлення антитіл до Нр (частіше застосовується метод імуноферментного аналізу
);
дихальний тест з реєстрацією продуктів життєдіяльності Нр (вуглекислий газ, аміак) у видихуваному повітрі; (за часом зміни забарвлення можна опосередковано судити про ступінь гелікобактерної контамінації:
потягом перших 20 хв. – висока
через 1 год. – помірна
через з год. – низька
через 24 год. – сумнівний.
визначення антигену Нр у калі.
Слайд 29Діагностика
Рентгенологічне дослідження
Прямі ознаки:
Симптом „ніші”;
Виразковий
вал;
Рубцьово-виразкова деформація стінок шлунка і ДПК.
конвергенція складок слизової оболонки;
зірчастий рубець;
двопорожниний шлунок у вигляді пісочного годинника.
Слайд 30Діагностика
Рентгенологічне дослідження
Непрямі ознаки:
гіперсекреція;
симптом Де Кервена;
симптом вказівного пальця (втягування слизової оболонки з протилежного від виразки
боку);
відсутність фази формування бульби;
наявність у шлунку середнього шару (газ, рідина, барій );
гіперперистальтика;
пілороспазм;
перигастрит,перидуоденіт;
Слайд 31Діагностика
Внутрішньошлункова рН-метрія
Відмічено, що у хворих на виразкову хворобу:
інтермедіарна зона зміщується ближче до виходу в шлунок (на 5-6й
см та вище);
зростає протяжність зони максимальної кислотності (> 25 см);
втрачається типовий для здорових “двогорбий” рН-профіль (рН-крива набуває вигляду похилої площини з неухильним зниженням рН в напрямку до антрального відділу або прямої з невеликим розмахом низьких рН-значень).
Слайд 32Лікування
В лікуванні хворих на виразкову хворобу (ВХ) виділяють
два завдання:
лікування активної фази захворювання (вперше діагностованої ВХ або
ж її загострення);
попередження рецидивів (профілактичне лікування).
Слайд 33Лікування
Лікування в активній фазі захворювання
(тобто в активній фазі захворювання)
включає наступні
основні напрямки:
Лікувальний режим.
Лікувальне харчування.
Етіологічне лікування (ерадикація бактерії).
Медикаментозне лікування.
Фізіотерапевтиче лікування.
Слайд 34Лікування
Лікувальний режим:
Перший етап противиразкового
лікування, особливо вперше виявленої
виразки, треба проводити в
стаціонарі.
Хворому слід забезпечити фізичний та
психічний спокій, нестрогий ліжковий
режим (7-10 днів).
Тривалий спокій від’ємно
впливає на функціональний стан організма,
тому після стихання гострих проявів
хвороби пацієнту рекомендують ЛФК.
Слайд 35Лікування
Лікувальне харчування:
Дієта №1а і
№1б призначається при загостренні на 2-3 дні, після чого хворого
переводять на дієту №1. Ця дієта стимулює процеси репарації ураженої слизової оболонки, попереджує розвиток закрепів, відновлює апетит. Їжу дають у вареному, але не протертому вигляді.
В раціон включають білий черствий хліб, супи з крупів, овочів, добре розварені каші, картопляне пюре, пташине м’ясо, рибу, дозрілі фрукти, домашній сир, молоко, омлети. Їжу слід приймати 5-6 разів в день. Не рекомендуються гострі страви, мариновані та копчені продукти. В період ремісії обмежень в харчуванні немає, однак рекомендується частий прийом їжі (володіє буферною дією і попереджує дуоденальний рефлюкс). У фазі рубцювання хворий може перейти на загальнораціональне харчування.
Слайд 36Лікування
Ерадикація Неlісоbасtеr руlori
Згідно з консенсусом Маастрихт -2 в якості схем
ерадикації
першої лінії застосовують :
ІПП у стандартній дозі 2 рази
на день;
кларитроміцин 500 мг 2 рази на день;
амоксицилін 1000 мг (або метронідазол 500 мг ) 2 рази на день.
протягом 7 днів.
Слайд 37Лікування
Ерадикація Неlісоbасtеr руlori
В якості терапії другої лінії застосовується
квадротерапія:
ІПП у стандартній дозі 2 рази на день;
вісмуту
субцитрат 120 мг 4 рази на день;
тетрациклін 500 мг 4 рази на день;
метронідазол 500 мг 3 рази на день.
протягом 14 днів.
Слайд 38Лікування
Ерадикація Неlісоbасtеr руlori
Маастрахський консенсус -3 (2005р, Флоренція)
вніс такі зміни в
лікуванні гелікобактерної інфекції:
терапія першої лінії може застосовуватись, якщо первинна резистентність
до кларитроміцину в даному регіоні нижча, ніж 15-20%;
схема ІПП –амоксицилін – метронідазол може застосовуватись, якщо резистентність до метронідазолу в регіоні менша, ніж 40%;
14–денне призначення ерадикаційної терапії збільшує частоту ерадикації на 12% порівняно з 7-денним;
квадротерапію з колоїдним вісмутом можна застосовувати як альтернативу терапії першої лінії;
в якості схеми ерадикації другої лінії зберегла своє значення квадротерапія на основі вісмуту як найбільш оптимальна.
Слайд 39Лікування
Ерадикація Неlісоbасtеr руlori
У випадку неефективності схем ерадикації першої
та другої лінії
допускається:
призначення амоксициліну у високих дозах (0,75 г 3 рази
на добу протягом 14 днів ) в комбінації з високими (4 –кратними дозами блокаторів протонної помпи).
іншим варіантом може бути заміна метронідазолу в схемі квадротерапії фуразолідоном (100-200 мг 2 рази на добу ).
альтернативою є застосування комбінації блокаторів протонної помпи з амоксициліном та рифабутином (300 мг на добу ) або левофлоксацином (500 мг на добу ).
оптимальним шляхом подолання резистентності залишається підбір антибіотиків з урахуванням індивідуальної чутливості даного штаму Нр.
Слайд 40Лікування
Медикаментозне лікування:
Антисекреторна терапія:
Блокатори Н+-К+- АТФ-ази (ІПП).
Омепразол
(лосек, тимопразол, омес)- випускається в таблетках по 0,02 г.
Антагоністи
гастринових рецепторів.
Проглумід (мімід)- таблетки по 0,2-0,4 г.
Неселективні М1 і М2 холінолітики.
Атропін- застосовується у вигляді 0,1% п/ш по 0,5-1,0 мл за хв до їди і на ніч.
Селективні М1- холінолітики.
Гастроцепін (пирензепін)- таблетки по 0,025 і 0,05 , ампули по 2 мл.
Блокатори H2- гістамінових рецепторів.
Циметидин (гістодил, беломет, тагамет, ацилок)- випускаються в таблетках по 0,2 г і ампулах по 2 мл 10% р-ну.
Слайд 41Лікування
Медикаментозне лікування
Антациди і адсорбенти:
Альмагель А по 1-2 ч.л. 4
рази в день. За 30 хвилин до їди (або через
1-1,5 год. після їди) і на ніч перед сном,
Курс лікування 3-4 тижні.
Маалокс (маалоксан) 3 рази в день через 1 годину після їди і безпосередньо перед сном.
Де-нол (трибінол, ульцерон) по 0,12- 0,24 г до їди 3 рази в день і перед сном, курс лікування 4-8 тижнів.
Гастроцитопротектори:
Мізопростол (цитотек, сайтотек)- синтетичний аналог простагландину Е1, випускається в таблетках по 0,2 і 0,4 мг.
Слайд 42Лікування
Профілактичне лікування:
Профілактична терапія "за
вимогою", яка передбачає при появі симптомів, характерних для загострення виразкової
хвороби, прийом одного із антисекреторних препаратів у повній добовій дозі протягом 2-3-х днів, а далі у половинній – протягом 2-х тижнів. Показання до проведення даної терапії – поява симптомів виразкової хвороби після успішної ерадикації Helicobacter pylori.
Якщо після такої терапії повністю зникають симптоми загострення, то терапію слід припинити. Якщо симптоми не зникають або рецидивують, то необхідно провести езофагогастродуоденоскопію та інші дослідження, як це передбачено при загостренні.
Слайд 43Лікування
Таким чином, при лікуванні ВХ слід
дотримуватись таких положень :
проведення
ерадикаційної терапії згідно останніх рекомендацій міжнародних консенсусів;
пригнічення секреції кислоти
за допомогою потужних антисекреторних засобів;
забезпечення якісного загоєння виразки за допомогою цитопротекторних препаратів.
Завдяки успішному, своєчасному антигелікобактерному лікуванні скорочується число загострень, які у середньому спостерігаються у 5% хворих замість
50-90% без проведення ерадикації.