Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Внезапная сердечная смерть ассистент кафедры кардиологии ФПК и ППС ФГБОУ ВПО
Содержание
- 1. Внезапная сердечная смерть ассистент кафедры кардиологии ФПК и ППС ФГБОУ ВПО
- 2. Внезапная сердечная смерть (ВСС) – неожидаемая смерть
- 3. Причины ВССИБС 80-85% и половина из них
- 4. В РФ частота ВСС - 200-250 тысяч
- 5. Механизм ВССЖелудочковая тахикардия и фибрилляция желудочков -
- 6. Дефибрилляторы в местах общественного доступаРекомендуется размещение дефибрилляторов
- 7. Слайд 7
- 8. КЛИНИЧЕСКАЯ СМЕРТЬ
- 9. РЕКОМЕНДАЦИИ ПО ПРОВЕДЕНИЮ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ ЕВРОПЕЙСКОГО СОВЕТА
- 10. Слайд 10
- 11. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 12. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 13. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 14. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 15. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 16. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 17. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
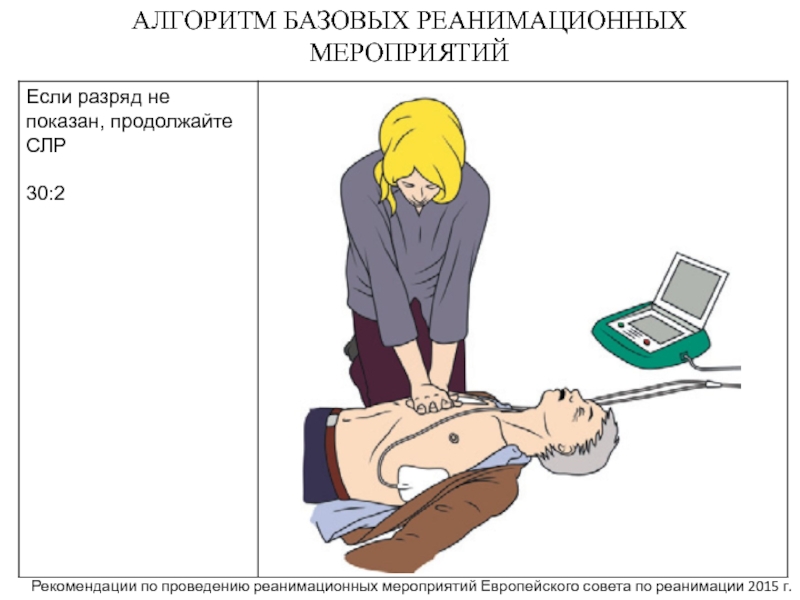
- 18. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ30:2Рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 19. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
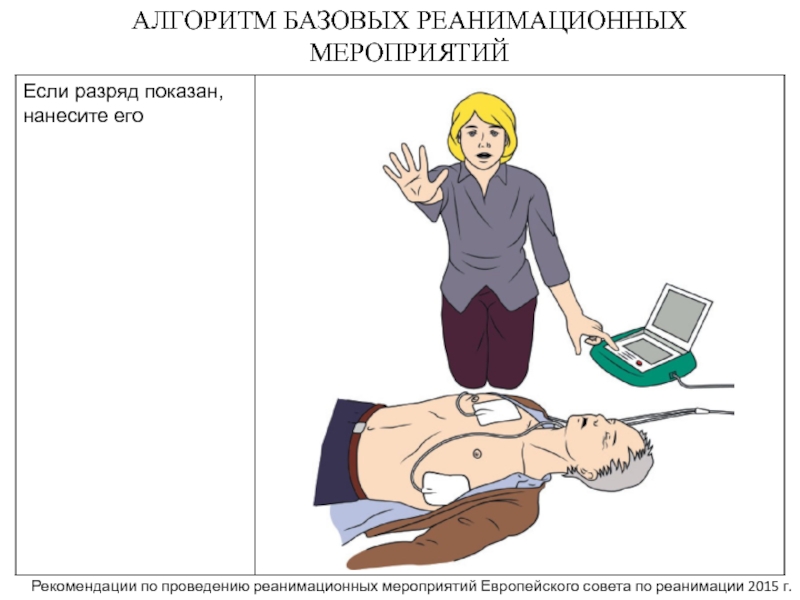
- 20. Электрическая дефибрилляцияНанесение электрического разряда при помощи дефибриллятора
- 21. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 22. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 23. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 24. АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙРекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
- 25. Слайд 25
- 26. Диагностика вариантов остановки кровообращения Дефибриллируемые нарушения ритма Недефибриллируемые нарушения ритма
- 27. Дефибриллируемые нарушения ритмаФибрилляция желудочковПароксизмальная желудочковая тахикардия без пульса
- 28. Недефибриллируемые нарушения ритмаЭлектрическая активность без пульса(электромеханическая диссоциация)Асистолия
- 29. Потенциально обратимые причиныАлгоритм «четыре Г – четыре
- 30. Расширенные реанимационные мероприятия Поддержание просвета дыхательных путей
- 31. Парентеральный доступВнутривенныйВнутрикостный
- 32. Использование лекарственных средствЭпинефрин (адреналин) – при всех
- 33. Алгоритм расширенной СЛР при дефибриллируемых нарушениях ритмаСЛР2
- 34. Алгоритм расширенной СЛР при недефибриллируемых нарушениях ритмаСЛР2
- 35. Оценка эффективности реанимации1. Улучшение цвета кожи (больной
- 36. Реанимация прекращается: При констатации смерти человека на
- 37. Реанимационные мероприятия не проводятся: Признаки биологической смерти
- 38. Признаки, позволяющие констатировать биологическую семрть1. Отсутствие сердечной
- 39. Достоверные признаки биологической смерти1. Снижение температуры тела
- 40. Слайд 40
- 41. Слайд 41
- 42. Профилактика ВСС
- 43. Риск ВСС выше общепопуляционного уровня АГ
- 44. Предварительная оценка риска по шкале SCORE (Риск сердечно-сосудистой смерти в ближайшие 10 лет)
- 45. Профилактика ВСС в общей популяции Контроль
- 46. Основные факторы риска ВСС 1. Эпизод остановки
- 47. Основные факторы риска ВСС
- 48. Боль за грудиной - смерть при остром
- 49. Анамнез Случаи ВСС в семье Использование лекарственных
- 50. Обследование при подозрении на желудочковые нарушения ритмаЭКГ
- 51. Обследование при подозрении на желудочковые нарушения ритмаКАГ
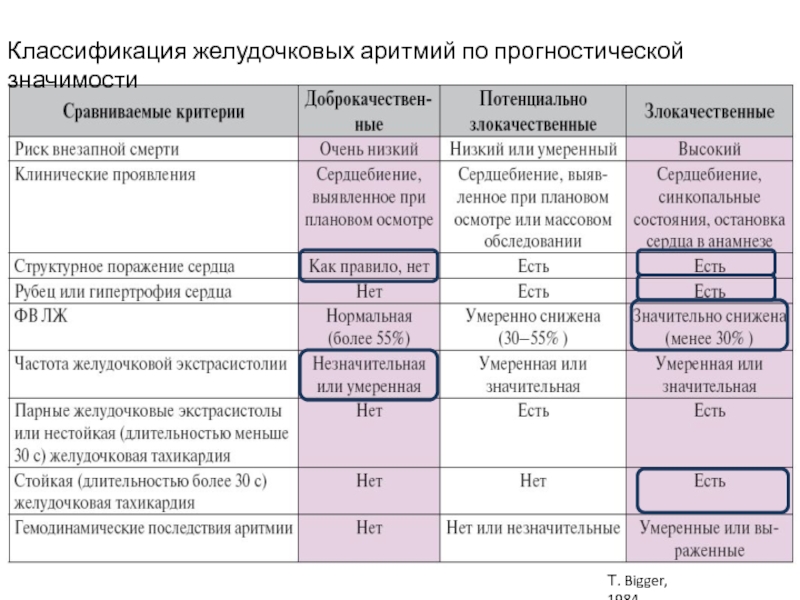
- 52. Классификация желудочковых аритмий по прогностической значимостиТ. Bigger, 1984
- 53. Слайд 53
- 54. Лечение основного заболевания!β-блокаторы у всех больных, имеющих
- 55. Лечение ХСН с низкой ФВ
- 56. Амиодарон и соталол - эффективные средства при
- 57. Симптомная ЖЭ и неустойчивая ЖТ у пациентов
- 58. Устойчивая ЖТ у пациентов со структурной патологией
- 59. Катетерная абляция ЖТ (у пациентов со структурной
- 60. Катетерная аблацияВторичная дилатация полостей сердца - если
- 61. Катетерная абляция не показана:• Подвижный тромб в
- 62. Вторичная профилактика ВСС Имплантация кардиовертера-дефибриллятора Пациентам, перенесшим
- 63. Первичная профилактика ВСС Имплантация кардиовертера-дефибриллятора ХСН II-III
- 64. Первичная профилактика ВСС Имплантация кардиовертера-дефибриллятора Устойчивая ЖТ
- 65. Амиодарон - ЖТ и ХСН, если
- 66. Диспансерное наблюдение пациентов с нарушениями ритмаС впервые
- 67. Скачать презентанцию
Слайды и текст этой презентации
Слайд 1 Внезапная сердечная смерть ассистент кафедры кардиологии ФПК и ППС ФГБОУ ВПО
«Казанский государственный медицинский университет»
Л.В.Балеева
Слайд 2
Внезапная сердечная смерть (ВСС) –
неожидаемая смерть от сердечных причин,
произошедшая в течение 1 ч
от появления симптомов у пациента
с известной сердечной болезнью или без нее.
Код по МКБ-10
■ I46.1 Внезапная сердечная смерть, так описанная.
В.В. РУКСИН. КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ (ПРОТОКОЛ) ОКАЗАНИЯ СКОРОЙ
МЕДИЦИНСКОЙ ПОМОЩИ ПРИ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ, 2015 г.
Слайд 3Причины ВСС
ИБС 80-85% и половина из них связана с ОКС
ДКМП,
ГКМП
Пороки сердца
Миокардит
Синдром WPW
Синдром удлиненного интервала QT
Аритмогенная
дисплазия ПЖ Синдром Бругада
Катехоламинчувствительная полиморфная ЖТ
Синдром короткого интервала QT
Лекарственная проаритмия
Кокаиновая интоксикация
Аномалии развития коронарных артерий
Саркоидоз
Амилоидоз
Опухоли сердца
Выраженный электролитный дисбаланс
адаптировано из J. Ruskin, 1998
Слайд 4В РФ частота ВСС - 200-250 тысяч человек в год,
с преобладанием мужчин (85%), над женщинами (15%)
80% - смерть наступает
в домашних условиях;15% - на улице или в публичном месте;
5% в мед. учреждениях.
Выживает не более 1% внезапно умерших лиц
Эпидемиология ВСС
БОЙЦОВ С.А.КЛИНИЧЕСКАЯ ПРАКТИКА №4, 2014
Слайд 5Механизм ВСС
Желудочковая тахикардия и фибрилляция желудочков - 85%
Электрическая активность без
пульса (ЭАБП) и асистолия - 15%
НАЦИОНАЛЬНЫЕ РЕКОМЕНДАЦИИ ПО ОПРЕДЕЛЕНИЮ РИСКА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ,2012Слайд 6Дефибрилляторы в местах общественного доступа
Рекомендуется размещение дефибрилляторов для общественного использования
в школах, на спортивных стадионах и крупных станциях, в поездах,
на борту самолетов I ВРЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
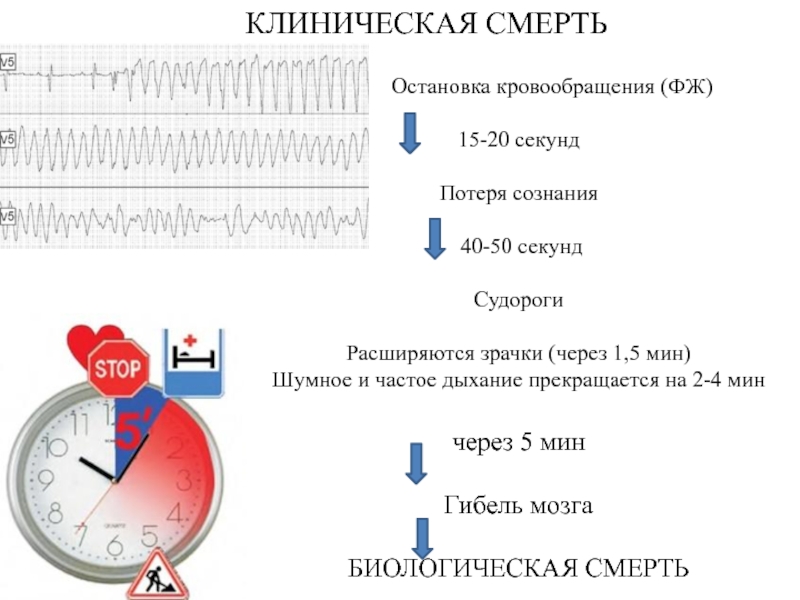
Слайд 8КЛИНИЧЕСКАЯ СМЕРТЬ
Остановка кровообращения (ФЖ)
15-20
секунд
Потеря сознания
40-50 секунд
Судороги
Расширяются зрачки (через 1,5 мин)
Шумное и
частое дыхание прекращается на 2-4 мин через 5 мин
Гибель мозга
БИОЛОГИЧЕСКАЯ СМЕРТЬ
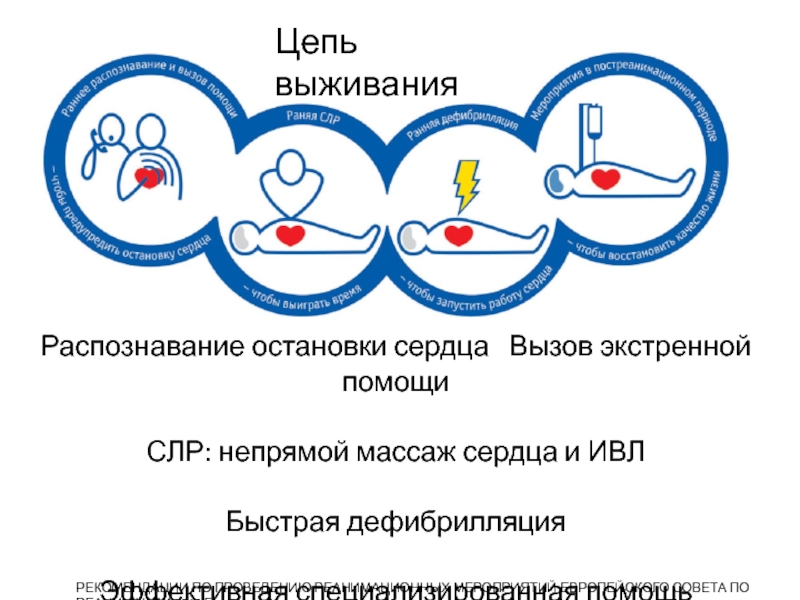
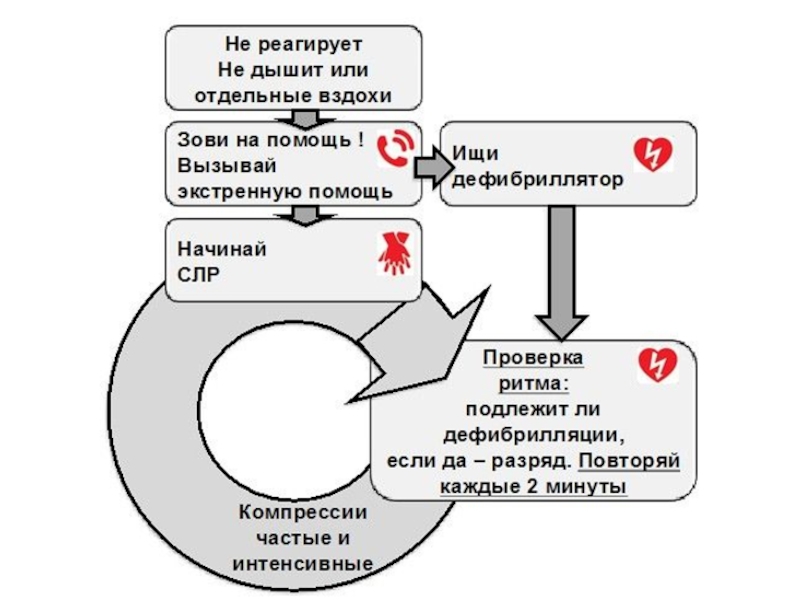
Слайд 9РЕКОМЕНДАЦИИ ПО ПРОВЕДЕНИЮ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ ЕВРОПЕЙСКОГО СОВЕТА ПО РЕАНИМАЦИИ 2015
Г.
Цепь выживания
Распознавание остановки сердца Вызов экстренной помощи
СЛР: непрямой массаж
сердца и ИВЛБыстрая дефибрилляция
Эффективная специализированная помощь
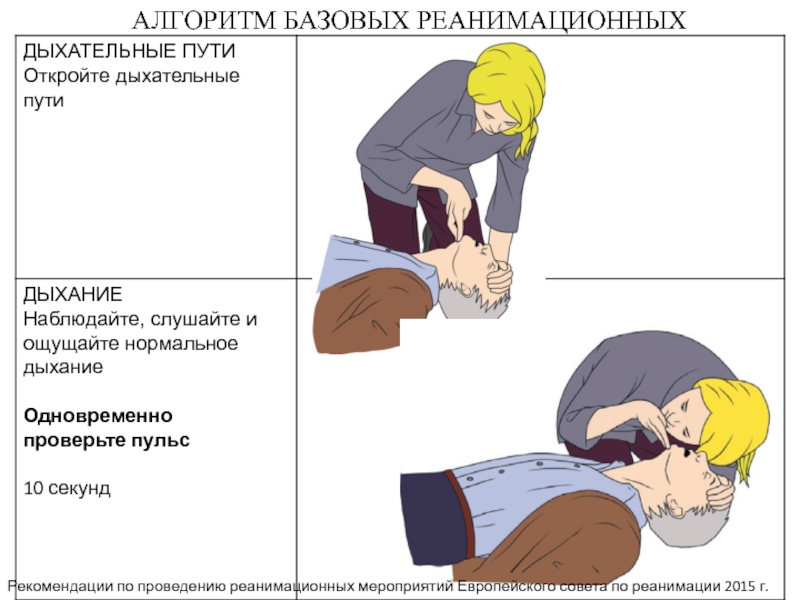
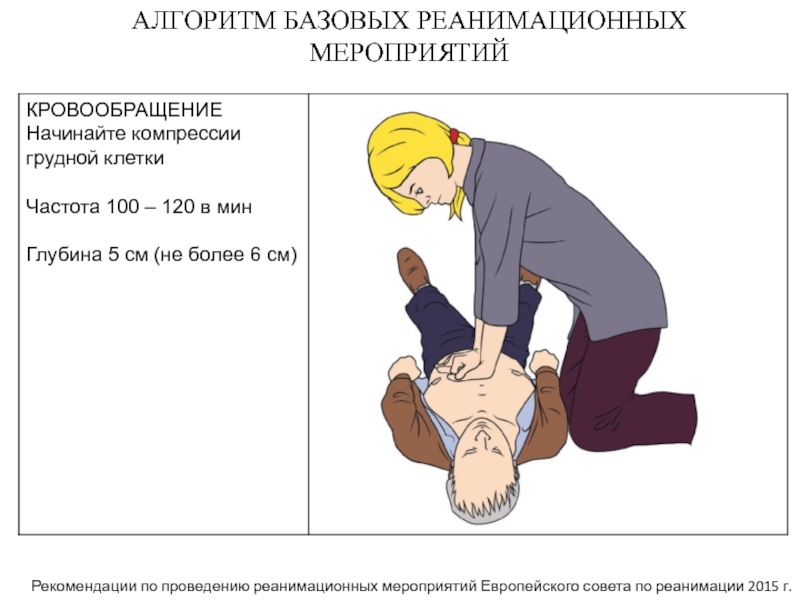
Слайд 11АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
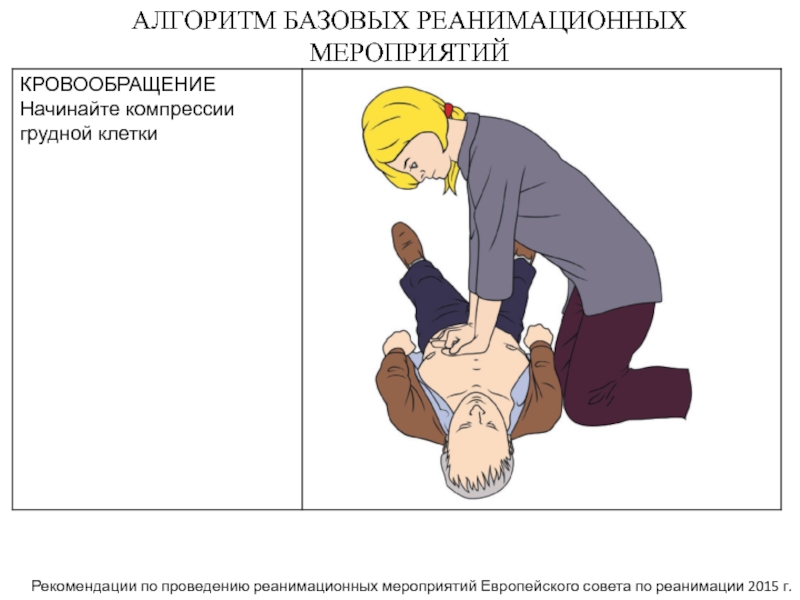
Слайд 12АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 13АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 14АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 15АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 16АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 17АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
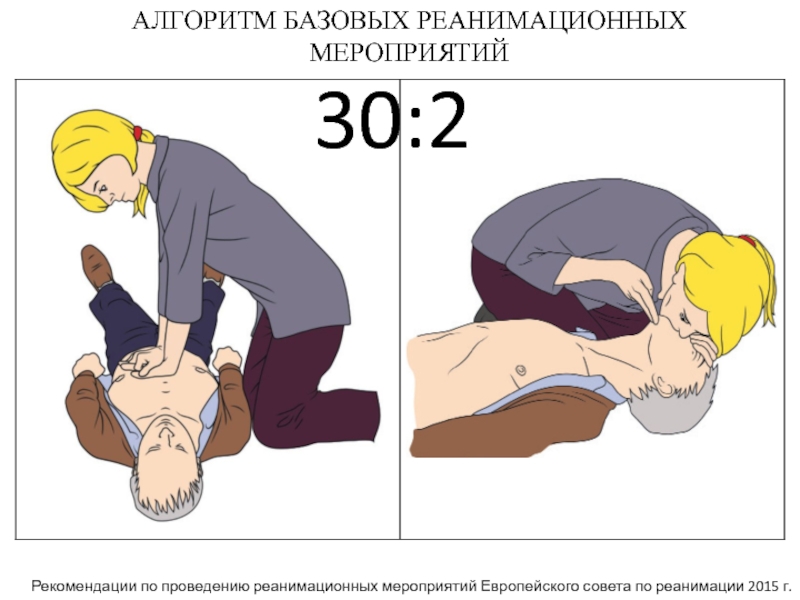
Слайд 18АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
30:2
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 19АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
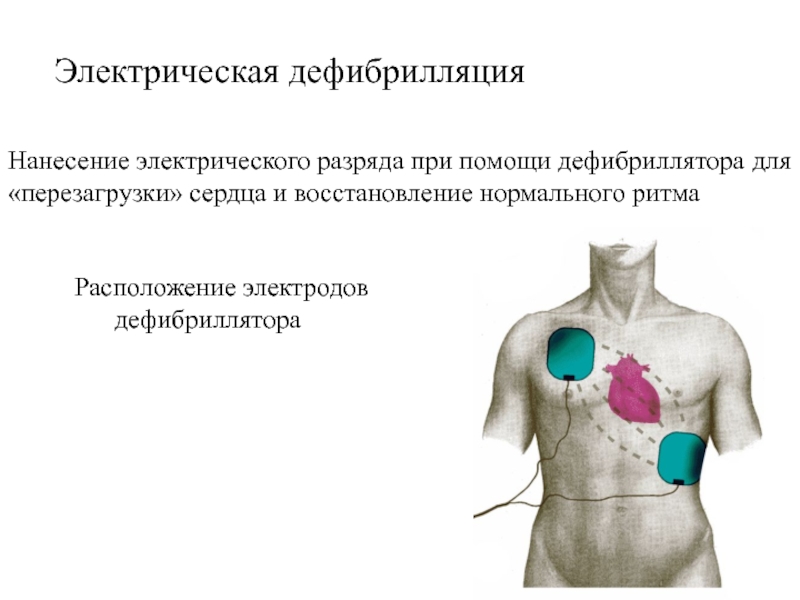
Слайд 20
Электрическая дефибрилляция
Нанесение электрического разряда при помощи дефибриллятора для «перезагрузки» сердца
и восстановление нормального ритма
Расположение электродов
дефибриллятора
Слайд 21АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 22АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 23АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 24АЛГОРИТМ БАЗОВЫХ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ
Рекомендации по проведению реанимационных мероприятий Европейского совета
по реанимации 2015 г.
Слайд 26Диагностика вариантов остановки кровообращения
Дефибриллируемые нарушения ритма
Недефибриллируемые нарушения ритма
Слайд 27
Дефибриллируемые нарушения ритма
Фибрилляция
желудочков
Пароксизмальная желудочковая
тахикардия без пульса
Слайд 28
Недефибриллируемые нарушения ритма
Электрическая
активность без пульса
(электромеханическая диссоциация)
Асистолия
Слайд 29Потенциально обратимые причины
Алгоритм «четыре Г – четыре Т»
Гипоксия
Tension (напряженный пневмоторакс)
Гиповолемия Тампонада сердца
Гипер/гипокалиемия Тромбоз (коронарный или легочной)
Гипо/гипертермия Токсическая передозировка
Слайд 30Расширенные реанимационные мероприятия
Поддержание просвета дыхательных путей + ИВЛ
Парентеральный
доступ + введение лекарственных веществ
Важно:
Ранняя дефибрилляция и
качественная компрессия
грудной клетки!Слайд 32Использование лекарственных средств
Эпинефрин (адреналин) – при всех вариантах остановки кровообращения
Амиодарон
(кордарон) – при фибрилляции желудочков, устойчивой к электрической дефибрилляции
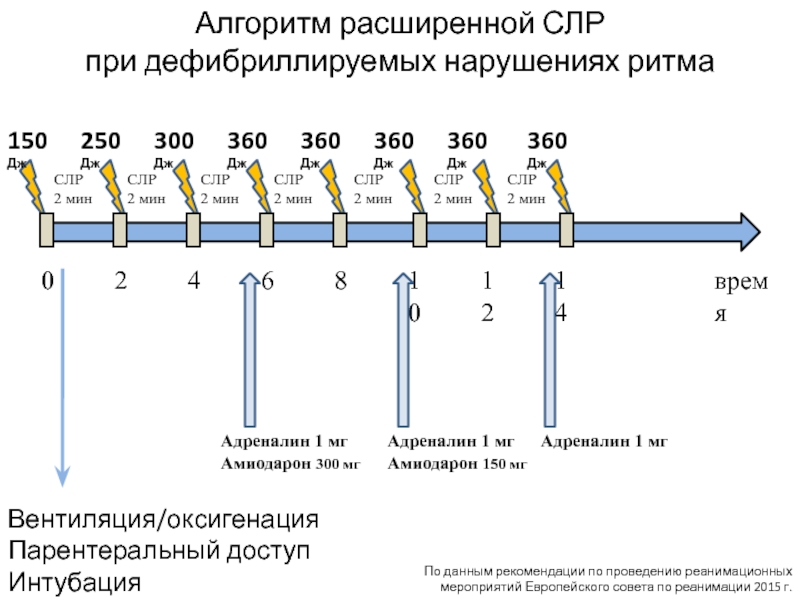
Слайд 33Алгоритм расширенной СЛР
при дефибриллируемых нарушениях ритма
СЛР
2 мин
150 Дж
время
0
2
4
6
8
10
12
СЛР
2 мин
СЛР
2
мин
СЛР
2 мин
СЛР
2 мин
СЛР
2 мин
250 Дж
300 Дж
360 Дж
360 Дж
360 Дж
360 Дж
360
ДжСЛР
2 мин
14
Адреналин 1 мг
Амиодарон 300 мг
Адреналин 1 мг
Амиодарон 150 мг
Адреналин 1 мг
Вентиляция/оксигенация
Парентеральный доступ
Интубация
По данным рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
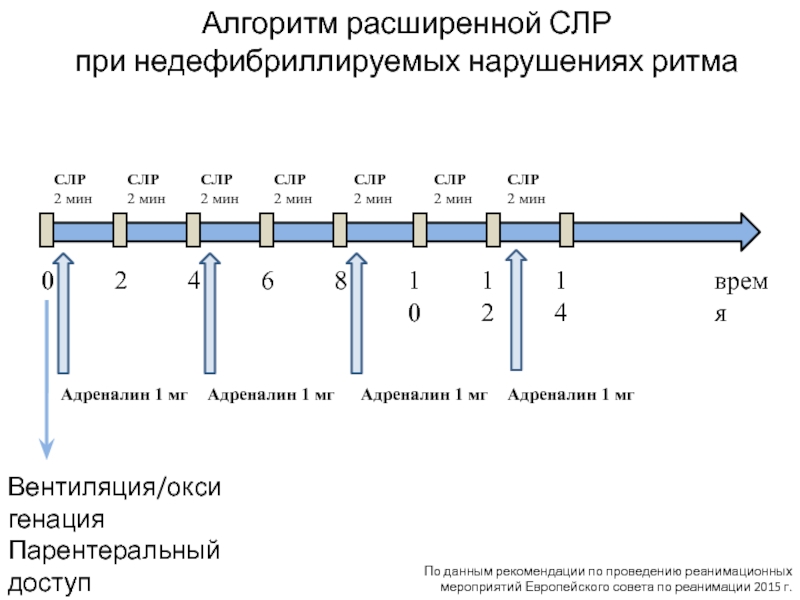
Слайд 34Алгоритм расширенной СЛР
при недефибриллируемых нарушениях ритма
СЛР
2 мин
время
0
2
4
6
8
10
12
СЛР
2 мин
СЛР
2 мин
СЛР
2
мин
СЛР
2 мин
СЛР
2 мин
СЛР
2 мин
14
Адреналин 1 мг
Адреналин 1 мг
Адреналин 1 мг
Вентиляция/оксигенация
Парентеральный
доступИнтубация
Адреналин 1 мг
По данным рекомендации по проведению реанимационных мероприятий Европейского совета по реанимации 2015 г.
Слайд 35Оценка эффективности реанимации
1. Улучшение цвета кожи (больной розовеет) и слизистых
оболочек
2. Сужение зрачков и появление их реакции на свет
3. Возобновление
самостоятельного дыхания4. Появление пульса на сонной артерии
5. Появление артериального давления
Слайд 36Реанимация прекращается:
При констатации смерти человека на основании смерти головного
мозга
При неэффективности реанимационных мероприятий,
направленных на восстановление жизненно важных
функций, в течение 30 минутПостановление Правительства РФ от 20 сентября 2012 г. N 950
Слайд 37Реанимационные мероприятия не проводятся:
Признаки биологической смерти
При клинической смерти
на фоне прогрессирования неизлечимых заболеваний или неизлечимых последствий острой травмы,
несовместимых с жизньюПостановление Правительства РФ от 20 сентября 2012 г. N 950
Слайд 38Признаки, позволяющие констатировать биологическую семрть
1. Отсутствие сердечной деятельности, кровообращения и
дыхания в течение 30 и более минут в условиях нормальной
температуры окружающей среды.2. Двусторонний мидриаз (расширение зрачков) с отсутствием реакции на свет, помутнение роговицы и зрачка.
3. Отсутствие тонуса мышц (мышечная атония) и отсутствие всех рефлексов.
4. Симптом «кошачьего глаза» появляется через 10—15 мин после смерти (при давлении на глазное яблоко зрачок трансформируется в вертикальную веретенообразную щель).
5. Наличие посмертного гипостаза (сине-багровые пятна на нижележащих частях тела), развивается через 1—2 ч после смерти.
Слайд 39Достоверные признаки биологической смерти
1. Снижение температуры тела (один градус через
каждый час после наступления смерти) становится достоверным через 2—4 ч
и позже.2. Трупные пятна начинают формироваться через 2—4 ч после остановки сердца и кровообращения.
3. Трупное окоченение (посмертное сокращение скелетных мышц «сверху вниз») появляется через 2—4 ч после остановки кровообращения, достигает максимума к концу первых суток и самопроизвольно проходит на 3—4 сутки.
Слайд 43Риск ВСС выше общепопуляционного уровня
АГ и ГЛЖ
Высокий
уровень холестерина
Интенсивная физическая нагрузка у нетренированных лиц
Отсутствие физической активности
Избыточное
употребление крепких алкогольных напитков Высокая ЧСС
Курение
РЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
Слайд 44Предварительная оценка риска по шкале SCORE (Риск сердечно-сосудистой смерти в
ближайшие 10 лет)
Слайд 45Профилактика ВСС в общей популяции
Контроль факторов риска:
холестерин
глюкоза
АД IAкурение
индекс массы тела
Умеренная физическая активность (150 мин/нед) или
интенсивные регулярные тренировки (75 мин/нед)
риск ↓в 3-4 раза
Снижение заболеваемости ИБС
Снижение ВСС на 40%
РЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
Слайд 46Основные факторы риска ВСС
1. Эпизод остановки сердца вследствие ЖТ/ФЖ
или
Устойчивая ЖТ (> 30 сек)
с выраженными гемодинамическими проявлениями
2. Перенесенный ИМ -
риск ВСС в течение года 5%,
в течение 2 лет – 9%
3. ФВ ЛЖ ˂ 40%
4. Синкопальные состояния
5. Неустойчивая ЖТ и частая ЖЭ
(у пациентов с перенесенным ИМ)
НАЦИОНАЛЬНЫЕ РЕКОМЕНДАЦИИ ПО ОПРЕДЕЛЕНИЮ РИСКА И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ,2012
Слайд 47Основные факторы риска ВСС
ИМ +
ФВ ЛЖ ˂ 40% + ЖЭ
риск ВСС в течение года 15%ЖТ + минимальные клинические проявления
риск ВСС в течение года 20-30%
ЖТ + синкопе
риск ВСС в течение года 30-50%
НАЦИОНАЛЬНЫЕ РЕКОМЕНДАЦИИ ПО ОПРЕДЕЛЕНИЮ РИСКА И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ,2012
Слайд 48Боль за грудиной - смерть при остром ИМ наступает в
первые часы от начала симптомов
Обмороки/предобмороки
во время интенсивных физических нагрузок, (в положении сидя или лежа на спине)
Сердцебиение внезапно начинается и прекращается
Внезапный коллапс с потерей сознания без каких-либо предвестников
Одышка или быстрая утомляемость
Жалобы
Слайд 49Анамнез
Случаи ВСС в семье
Использование лекарственных препаратов, дозы:
сердечные
гликозиды, антиаритмические препараты: соталол, амиодарон
Нарушения электролитного баланса
(гипокалиемия, гипомагниемия)РЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
Слайд 50Обследование при подозрении на желудочковые нарушения ритма
ЭКГ в 12-ти отведениях
I А
Амбулаторное мониторирование ЭКГ
нарушение ритма, QT интервал, динамика ST I А
ЭхоКГ
функция ЛЖ и структурная патология (ДКМП, ГКМП и т.д.)
с желудочковыми НР I В
Нагрузочный стресс-тест
с целью провокации ишемических изменений или ЖА
I В
РЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
Слайд 51Обследование при подозрении на желудочковые нарушения ритма
КАГ
стенозы коронарных артерий с жизнеугрожающими ЖА
или переживших ВСС с вероятной ИБС
IIА С
ЭФИ
у пациентов с ИБС после ИМ, с симптомами ЖТ
(сердцебиение, пресинкопальные состояния и синкопе)
МРТ , биопсия
подозрение на миокардит
РЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
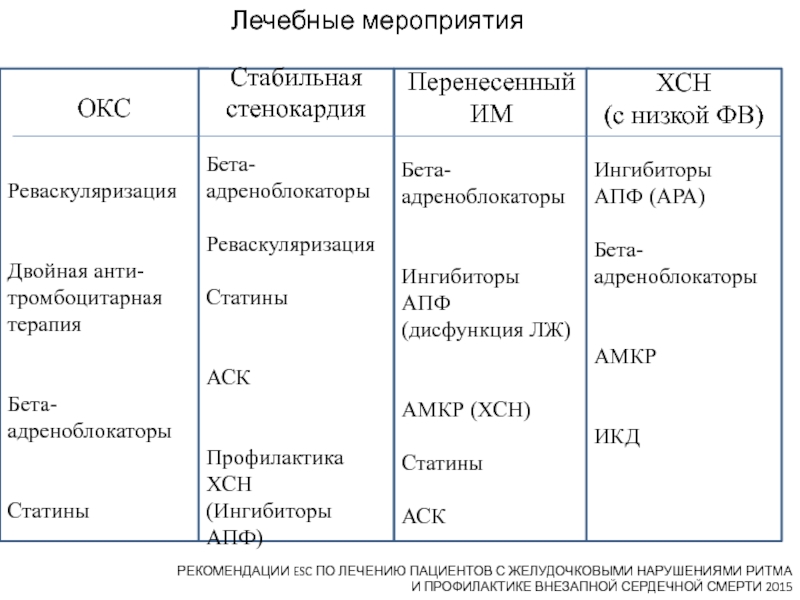
Слайд 53
Лечебные
мероприятияРЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
Перенесенный ИМ
Бета-адреноблокаторы
Ингибиторы
АПФ
(дисфункция ЛЖ)
АМКР (ХСН)
Статины
АСК
ОКС
Реваскуляризация
Двойная анти-
тромбоцитарная терапия
Бета-адреноблокаторы
Статины
Стабильная
стенокардия
Бета-адреноблокаторы
Реваскуляризация
Статины
АСК
Профилактика ХСН
(Ингибиторы
АПФ)
ХСН
(с низкой ФВ)
Ингибиторы
АПФ (АРА)
Бета-
адреноблокаторы
АМКР
ИКД
Слайд 54Лечение основного заболевания!
β-блокаторы у всех больных, имеющих повышенный риск внезапной
смерти и нуждающихся в ее
первичной или вторичной профилактике
I AСлайд 55Лечение ХСН с низкой ФВ
Тройная нейрогормональная блокада
Ингибиторы АПФ (АРА)
+
Бета-адреноблокаторы
+
Антагонисты минералокортикоидных рецепторов
Суммарно на 45% снижает смертность
IА2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure
Слайд 56
Амиодарон и соталол - эффективные средства при лечении желудочковых нарушениях
ритма
Их назначение приводит к удлинению
интервала QT и может
оказывать проаритмическое действие !!! Соталол по эффективности уступает амиодарону, а проаритмические эффекты возникают гораздо чаще.
РЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
Слайд 57Симптомная ЖЭ и неустойчивая ЖТ у пациентов со структурной патологией
сердца/дисфункцией ЛЖ
Амиодарон
IIА Катетерная абляция IIa B
Слайд 58Устойчивая ЖТ у пациентов со структурной патологией сердца/дисфункцией ЛЖ
Оптимизация
медикаментозной терапии
ХСН I C
Рассмотреть назначение
амиодарона у
всех пациентов независимоот наличия или отсутствия ИКД с целью
профилактики ЖТ IIa C
Слайд 59Катетерная абляция ЖТ
(у пациентов со структурной патологией сердца).
• Симптоматичные,
устойчивые, мономорфные ЖТ, включая ЖТ, купированные автоматическим ИКД, которые рецидивируют,
несмотря на ААТ.• ЖТ устойчивые к ААТ.
• Нежелание пациента принимать ААТ.
• Пациенты с частыми ЖЭ, неустойчивыми ЖТ, которые могут послужить причиной развития желудочковой дисфункции.
Слайд 60
Катетерная аблация
Вторичная дилатация полостей сердца - если бремя ЖЭ превышает
25% и продолжительность эктопических комплексов QRS 150 мс и более
Слайд 61
Катетерная абляция не показана:
• Подвижный тромб в желудочке (может быть
применена эпикардиальная абляция).
• Для бессимптомных форм ЖЭ и/или неустойчивых ЖТ,
которые не предполагают развитие или усугубление желудочковой дисфункции.• Для ЖТ, вызванной транзиторными и обратимыми причинами, такими как острая ишемия, гиперкалиемия или torsade de pointes, индуцированная ЛС.
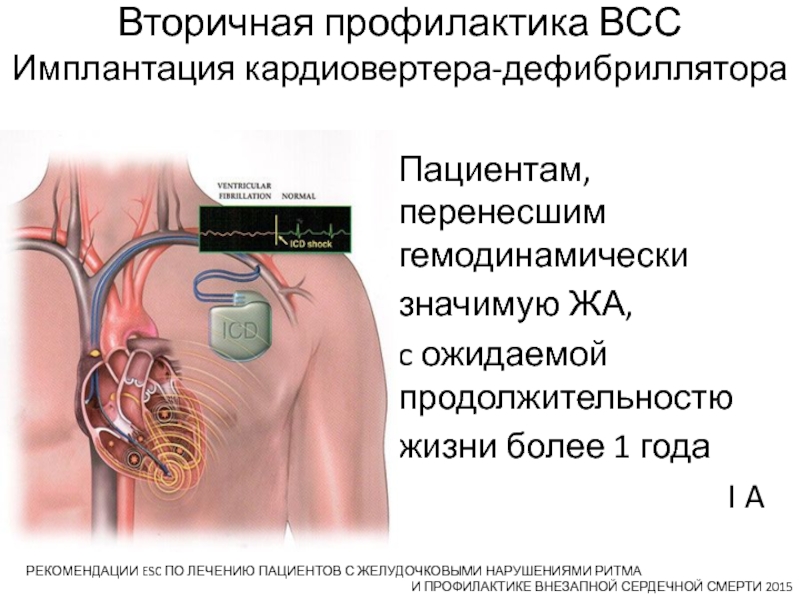
Слайд 62Вторичная профилактика ВСС
Имплантация кардиовертера-дефибриллятора
Пациентам, перенесшим гемодинамически
значимую ЖА,
c ожидаемой продолжительностю
жизни
более 1 года
I AРЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
Слайд 63Первичная профилактика ВСС
Имплантация кардиовертера-дефибриллятора
ХСН II-III ФК, при ФВ ЛЖ
≤ 35 % с
ИБС (за исключением ИМ менее 40 дней)
I A
ХСН II-III ФК, при ФВ ЛЖ ≤ 35 % с
ДКМП
I В
РЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
Слайд 64Первичная профилактика ВСС
Имплантация кардиовертера-дефибриллятора
Устойчивая ЖТ и структурная патология сердца
Обмороки, вероятно связанные с ЖТ или ФЖ (индуцированные во время ЭФИ) I В
Неустойчивая ЖТ после ИМ с ФВ ЛЖ <40% (при ЭФИ индуцируется устойчивая ЖТ или ФЖ )
I В
РЕКОМЕНДАЦИИ ESC ПО ЛЕЧЕНИЮ ПАЦИЕНТОВ С ЖЕЛУДОЧКОВЫМИ НАРУШЕНИЯМИ РИТМА
И ПРОФИЛАКТИКЕ ВНЕЗАПНОЙ СЕРДЕЧНОЙ СМЕРТИ 2015
Слайд 65 Амиодарон - ЖТ и ХСН, если пациент отказывается от
имплантации ИКД или эта операция не может быть выполнена
Амиодарон
+ бета-блокаторы - вторичная профилактика ВСС у больных со злокачественными желудочковыми аритмиями, являются единственной лекарственной альтернативой ИКД, способной не только предупреждать рецидивы ЖТ, но и увеличивать продолжительность жизни этих пациентов. Слайд 66Диспансерное наблюдение пациентов с нарушениями ритма
С впервые выявленным нарушением ритма
сердца без выраженных нарушений гемодинамики - консультация врача-кардиолога.
При выраженных нарушениях
гемодинамики – экстренная госпитализация.После успешного купирования нарушения ритма, назначается профилактическое лечение.
Перевод на диспансерное наблюдение участкового врача с конкретными рекомендациями.
При нестабильной гемодинамике, жизнеугрожающими нарушениями ритма и проводимости, с ЭКС, с ИКД – диспансерное наблюдение врача-кардиолога.
Диспансерное наблюдение больных с ХНЗ и пациентов с высоким риском их развития, 2014 г.