Слайд 1ЯЗВЕННАЯ БОЛЕЗНЬ ЖЕЛУДКА И ДВЕНAДЦАТИПЕРСТНОЙ КИШКИ
(ОСЛОЖНЕНИЯ)
чрезвычайно распространённое заболевание,
до 25% больных нуждаются в хирургическом лечении,
результаты лечения зависят от
своевременности оперативного вмешательства,
каждый врач должен знать, когда и кого из боль-ных язвенной болезнью необходимо оперировать,
какие хирургические вмешательства применяются сегодня в клинике.
Слайд 2ЯЗВЕННАЯ БОЛЕЗНЬ
– это заболевание, в основе которого лежит образование
и длительное течение язвенного дефекта на слизистой оболочке с поражением
различных слоёв стенки желудка и двенадца-типерстной кишки.
.
Слайд 3Статистика:
Язвенная болезнь составляет 2-4% от всех заболеваний пищеварительного тракта.
Отмечается повсеместный рост частоты этого заболевания.
Язвенной болезнью страдает до 5%
взрослого населения.
Мужчины болеют чаще женщин приблизительно в 10 раз.
Развивается преимущественно в возрасте 30-40 лет.
Слайд 4РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
Общая летальность: на 100000 населения 3-4 человека умирает в
год от язвенной болезни.
Примерно 15-20% нуждаются в операции.
10%
оперированных чувствуют себя неудовлетворительно.
Слайд 5Почему язвенная болезнь требует хирургического лечения?
1) при ней развивается
ряд смертельных осложнений (кровотечения из язвы, перфорация стенки желудка или
12ПК и др.);
2) противоязвенная терапия у значи-тельной группы больных неэффективна.
Слайд 6К компетенции хирурга относятся:
прободение стенки желудка (или 12ПК),
кровотечение из гастродуоденальной
язвы,
стенозирование выходного отдела из желудка в результате рубцевания язвы,
пенетрация язвы
в близлежащие окружающие органы,
малигнизация или превращение язвы в рак,
развитие каллезой язвы желудка,
неподдающаяся терапевтическому лечению язва с длительным и упорным течением,
осложнения и патологические синдромы после выполненных по поводу язвенной болезни операций .
Слайд 7История хирургии язвенной болезни - вторая половина XIX века
(Бильрот,
Пеан, Ридигер и другие исследователи).
Доказано:
частичное удаление желудка не угрожает
жизни больного,
края разреза на месте бывшей язвы желудка могут заживать,
переваривания слизистой оболочки в области шва не наблюдается.
Слайд 8Пеан (1879г.) – первая резекция желудка (смерть)
Ридигер (1880г.) – операция
Пеана (смерть)
Бильрот (1881г.) – первая успешная резекция желудка.
В России первую
резекцию желудка выполнил в 1881г. М.Е. Китаевский.
Н.А.Богораз (1923) - холецистогастростомия,
И.И. Грекова (1928) - пилоропластика,
С.С.Юдин (1955) – резекция и прошивание краёв язвы 12ПК.
В Белоруссии этой проблемой занимались Петров Н.Н., Стельмашонок И.М., Маслов П.Н., Филипович Н.Е.
Слайд 9Этиология
Язвенная болезнь - полиэтиологическое заболевание.
Причины возникновения:
- социальные факторы (табакокурение, неправильное
питание, злоупотребление алкоголем, плохие условия и нерациональный режим жизни и
др.);
- генетические факторы (у ближайших родственников риск возникновения язвенной болезни выше в 10 раз);
- психосоматические факторы (чаще болеют типы личностей, у которых наблюдается постоянная внутренняя напряжённость, склонность к депрессии);
- этиологическая роль Helicobacter pylori – грам-отрицательный микроб располагаясь внутриклеточно, разрушает слизистую (однако есть группа больных с хронической язвой, у которых данный микроб в слизистой оболочке отсутствует);
физиологические факторы – повышенная желудочная секреция, гиперацидность, снижение защитных свойств и воспаление слизистой, местные нарушения микроциркуляции.
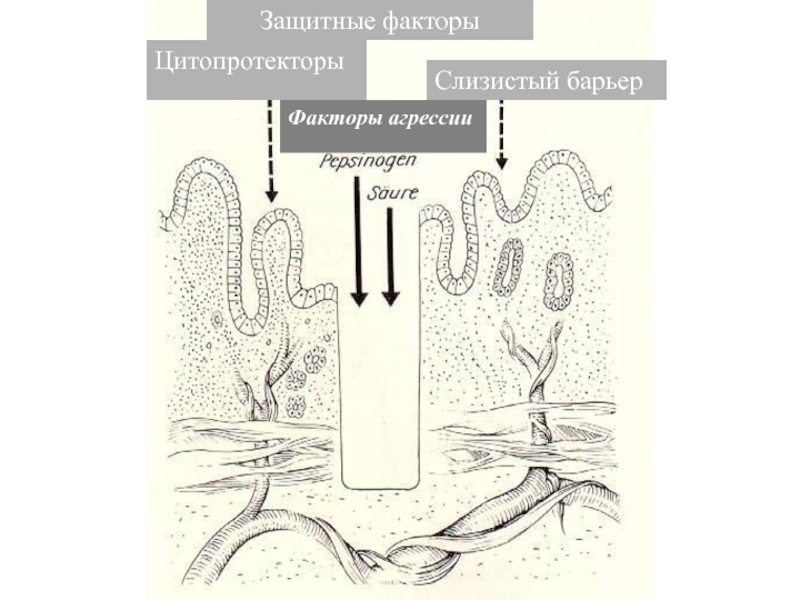
Слайд 10Цитопротекторы
Защитные факторы
Факторы агрессии
Слизистый барьер
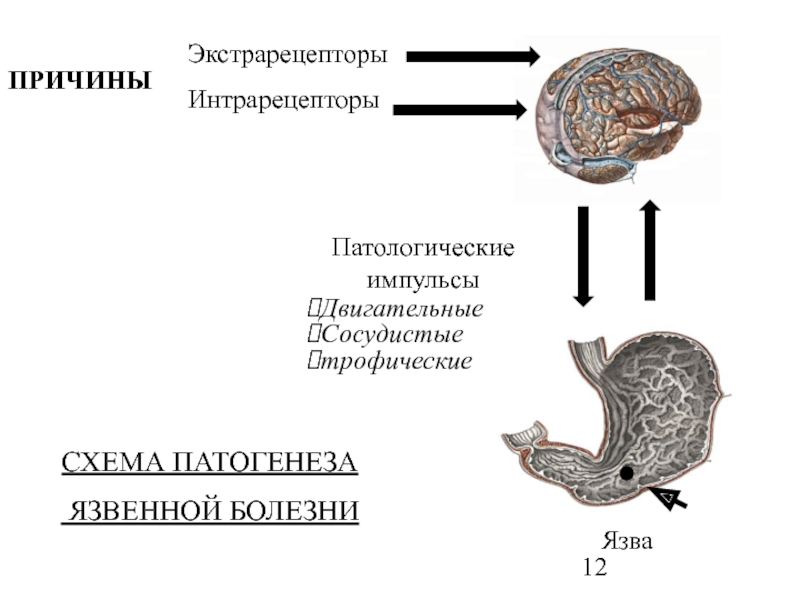
Слайд 12ПРИЧИНЫ
Экстрарецепторы
Интрарецепторы
Патологические импульсы
Двигательные
Сосудистые
трофические
Язва
СХЕМА ПАТОГЕНЕЗА
ЯЗВЕННОЙ БОЛЕЗНИ
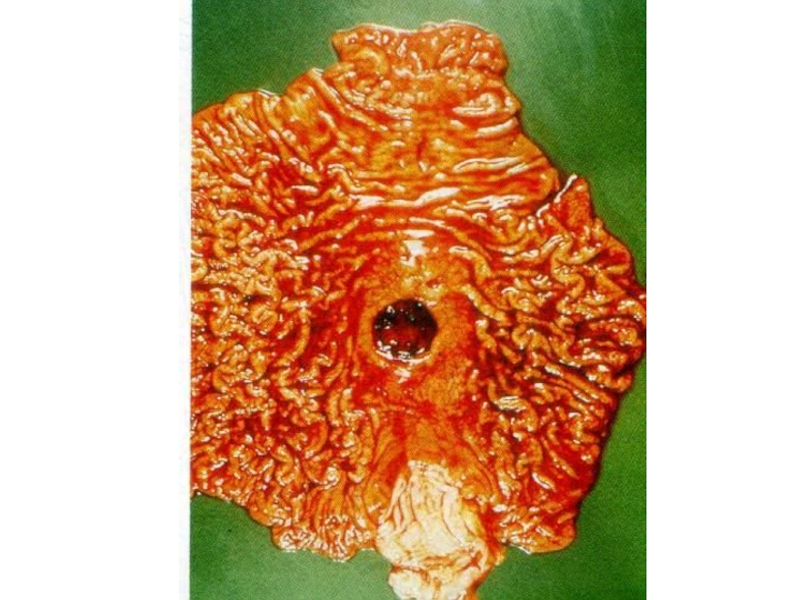
Слайд 13Патанатомия
при острых язвах процесс распространяется не глубже подслизистого слоя;
при хронической
язве дефект слизистой оболочки, подслизистого слоя, в большинстве случаев и
мышечной оболочки,
воспалительная инфильтрация краёв и дна язвы.
При прогрессировании пролиферативно-склеротических процессов дно и края язвы становятся омозолелыми (каллёзные язвы).
Слайд 15В отдельных случаях дегенеративные и дистрофические процессы в области язвенного
кратера прогрессируют быстро:
некроз тканей распространяется в глубину,
нарастает деструкция язвенного дна,
измененные
ткани подвергается переваривающему действию желудочного сока,
процесс доходит до наружной серозной оболочки, и разрушает её,
возникает прободение язвы,
через возникший дефект желудочное содержимое с высокой концентрацией соляной кислоты изливается в свободную брюшную полость.
Слайд 17ПРОБОДЕНИЕ (ИЛИ ПЕРФОРАЦИЯ):
это наиболее тяжёлое, бурно развивающееся и абсолютно
смертельное осложнение язвенной болезни.
спасти больного можно только с помощью экстренного
хирургического вмешательства,
чем меньше срок с момента прободения до операции, тем больше шансов больному выжить.
Слайд 18Частота:
перфорация развивается в 4-10% случаев у больных язвенной болезнью;
по
поводу прободных язв в Беларуси - 1,2-2 тысячи операций ежегодно;
3-е
место по частоте среди всех экстренных вмешательств;
чаще язвы осложняются прободением у людей молодого возраста (20-50 лет),
перфорируют чаще язвы, локализующиеся в пилородуоденальной зоне;
Слайд 19Патогенез прободной язвы
1. поступление содержимого желудка в свободную брюшную полость;
2.
химически агрессивное желудочное содержимое раздражает огромное рецепторное поле брюшины;
3. возникает и неуклонно прогрессирует перитонит;
4. вначале асептический, затем неминуемо перитонит становиться микробным (гнойный);
5. в результате нарастает интоксикация, которую усиливает тяжёлая паралитическая кишечная непроходимость;
6. интоксикация нарушает обмены всех видов и угнетает клеточные функции различных органов;
7. это приводит к нарастающей полиорганной недостаточности;
8. она становиться непосредственной причиной смерти.
Слайд 20Периоды или стадии прободной язвы (перитонита)
I стадия болевого шока или
раздражения (4-6 часов) - нервно-рефлекторные изменения, клинически проявляется сильнейшими болями
в животе;
II стадия экссудации (6-12 часов) в основе лежит воспаление, клинически проявляется «мнимым благополучием» (некоторое уменьшение болей связано с частичной гибелью нервных окончаний, покрытием брюшины пленками фибрина, экссудат в животе уменьшает трение листков брюшины);
III стадия интоксикации – (12 часов – 3е суток) - нарастет интоксикация, клинически проявляется тяжелым разлитым гнойным перитонитом;
IV стадия (более 3 суток с момента перфорации) – терминальный период, клинически проявляется полиорганной недостаточностью.
Слайд 21Клиника
Классическая картина перфорации наблюдается в 90-95% случаев:
внезапно возникшая
сильнейшая “кинжальная” боль в эпигастральной области,
боль быстро распространяется по всему
животу,
состояние резко ухудшается,
боли сильные и больной иногда впадает в состояние шока,
больные жалуются на жажду и сухость во рту,
больной хватается руками за живот, ложится и застывает в вынужденной позе,
малейшее движение вызывает усиление болей в животе,
Слайд 22АНАМНЕЗ
перфорация обычно наступает на фоне длительного течения язвенной болезни,
перфорации
часто предшествует кратковременное обострение язвенной болезни,
у некоторых больных прободение язвы
возникает без язвенного анамнеза (примерно 12%),
это бывает при «немых» язвах.
Слайд 23Что мы вкладываем в понятие “язвенный анамнез”?
1) наличие в прошлом
болевых ощущений в эпигастрии в связи с употреблением определённой пищи;
2)
появление болей в эпигастрии наблюдалось через определённое время после приёма пищи (при язве желудочной локализации – через примерно 1 час; при язве двенадцатиперстной кишки – натощак, сразу после приёма пищи боли возникают при гастрите);
3) в прошлом ( наряду с болями в эпигастрии) проявления диспептического синдрома: изжога, тошнота, рвота;
4) обострения имеют сезонность (чаще всего весной и осенью, реже зимой и летом).
5) периодичность или волнообразность течения (нельзя путать с сезонностью) – обострения язвенной болезни могут быть ежегодно в течение 5-6 лет, а затем исчезают на много лет и возникают снова.
Слайд 24Данные осмотра и объективного исследования:
больные лежат и стараются не делать
никаких движений,
лицо землисто-серое, черты заострены, взгляд страдальческий, покрыт холодным потом,
губы и язык суховаты,
артериальное давление несколько снижено, а пульс замедлен,
главный симптом - напряжение мышц передней брюшной стенки, живот “доскообразный”, не участвует в дыхании, (у худощавых людей вырисовываются сегменты прямых линий живота и отмечаются поперечные складки кожи на уровне пупка -симптом Дзбановского),
пальпация живота сопровождается резкой болезненностью, усилением болей в животе, больше в эпигастральной области, правом подреберье, затем болезненность становится разлитой,
резко положительный симптом Щеткина-Блюмберга - вначале в эпигастральной области, а затем и по всему животу.
Слайд 25
ПЕРКУССИЯ ЖИВОТА
уменьшение или полное исчезновение печёночной тупости (за счёт попавшего
из желудка в брюшную полость воздуха, который скапливается над печенью),
по
правому боковому каналу и в правой подвздошной ямке отмечается притупление (симптом Кервена).
АУСКУЛЬТАЦИЯ
снижение перистальтики кишечника или “гробовая тишина”,
иногда - шум трения брюшины (симптом Бруннера),
металлический звон, образующийся при выхождении пузырьков воздуха из отверстия желудка и лопающихся над жидкостью (симптом Мондора).
РЕКТАЛЬНОЕ ИССЛЕДОВАНИЕ
отмечается нависание и резкая болезненность передней стенки прямой кишки (симптом Куленкампфа).
Описаны и другие симптомы, однако они носят вспомогательный характер.
Слайд 26Классическая клиническая картина изменяется в зависимости от стадии:
через 4-6 часов
от момента перфорации часто отмечается улучшение самочувствия,
уменьшаются боли в животе,
приближается
к норме пульс, АД и частота дыхательных движений,
живот становится более мягким, симптомы прободения сглаживаются (стадия “мнимого благополучия”, которая длиться 6-8 часов и может стать причиной врачебной ошибки, отсрочки операции).
Слайд 27По мере развития разлитого перитонита состояние больного снова ухудшается:
1.боли в
животе постепенно нарастают,
2. боли носят разлитой, общий характер,
3. развивается
парез кишечника,
4. появляется вздутие живота,
5.учащается пульс, повышается темпе-ратура, нарастает интоксикация.
Слайд 28К атипичным формам перфорации относятся случаи:
1) внебрюшинной перфорации язвы,
2) прикрытые
перфорации.
при перфорации язв задней стенки 12ПК или кардиального отдела желудка
содержимое желудка (или 12ПК) попадает в забрюшинную клетчатку.
не бывает резко очерченной клинической картины.
превалируют признаки нарастающей флегмоны забрюшинной клетчатки.
Слайд 29ПРИКРЫТАЯ ПЕРФОРАЦИЯ
(наблюдается в 2-8% случаев)
при небольших размерах отверстия в
стенке желудка,
количество попавшего в брюшную полость содержимого желудка мало,
прободное отверстие
незначительного диаметра быстро закрывается кусочком пищи или прилегающим органом, фибрином.
симптомы, характерные для перфорации, бывают выражены менее чётко,
после прикрытия прободного отверстия клинические проявления идут на убыль,
прикрытые перфорации трудны для распознавания.
В диагностике помогает пневмогастрография.
Слайд 30Диагностика прободной язвы
основывается на строго специфическом острейшем начале, характерных жалобах
больных, наличии язвенного анамнеза, классической клинической картине и специальных методах
исследования.
К ним относят:
1) Анализы крови - быстро нарастающий лейкоцитоз со сдвигом формулы влево.
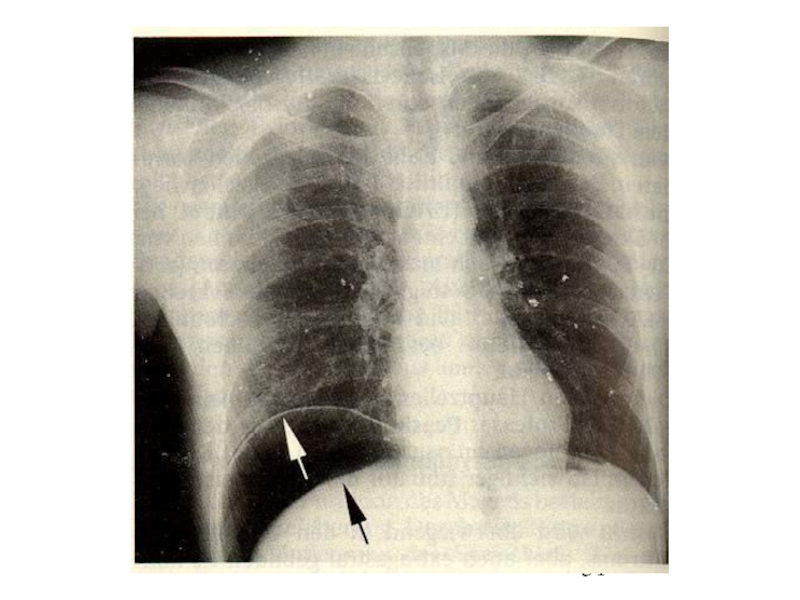
2) Рентгенологически характерным признаком перфорации полого органа является пневмоперитонеум (в положении “стоя” выполнить R-графию органов брюшной полости с захватом куполов диафрагмы). Пневмоперитонеум обнаруживается в виде серпа газа под куполом диафрагмы.
Это – 100%-ный объективный признак прободения, после которого диагноз считается доказанным.
Слайд 32Пневмоперитонеум, однако выявляется лишь у 76% больных с прободной язвой.
В
сомнительных случаях для верификации прободения используют пневмогастрографию:
через зонд в желудок
вводится 2-3 литра воздуха,
после этого даже при прикрытой перфорации появляется газ в свободной брюшной полости,
несколько усиливаются боли, исчезает печёночная тупость,
под куполом диафрагмы на повторной R-графии выявляется газ.
Слайд 33Фиброгастродуоденоскопия
может помочь в диагностике, но она при подозрении на
перфорацию не имеет такого решающего значения, как R-логическое исследование.
Лапароскопия
использование
целесообразно в сложных случаях для дифференциации прободной язвы от заболеваний, не требующих оперативного лечения (отёчный панкреатит, пищевая токсикоинфекция и др.)
Слайд 34Дифференциальная диагностика
с обострением язвенной болезни, пенетрацией язвы.
2) с острым
аппендицитом, особенно если больного осматривают через 6-7 часов после перфорации,
когда желудочное содержимое скапливается в правой подвздошной ямке, и вызывает симптомы, характерные для аппендицита.
3) с острым панкреатитом, острым холециститом, кишечной непроходимостью, ущемлённой диафрагмальной грыжей.
4) с перфорацией опухоли желудка, перитонитом другой этиологии.
5) с острым инфарктом миокарда.
Слайд 35Хирургическая тактика при прободной язве
Все больные с прободной язвой
и даже при подозрении на перфорацию должны быть безотлагательно направлены
и доставлены в хирургический стационар.
Прободная язва является абсо-лютным показанием к экстренной операции.
Слайд 36ЛЕЧЕНИЕ – оперативное
Лучшее обезболивание – интубационный наркоз с мышечными релаксантами,
искусственной вентиляцией лёгких.
Хирургический доступ – верхне-срединная лапаротомия.
После удаления жидкости из
верхнего этажа брюшной полости, отыскивается перфорационное отверстие.
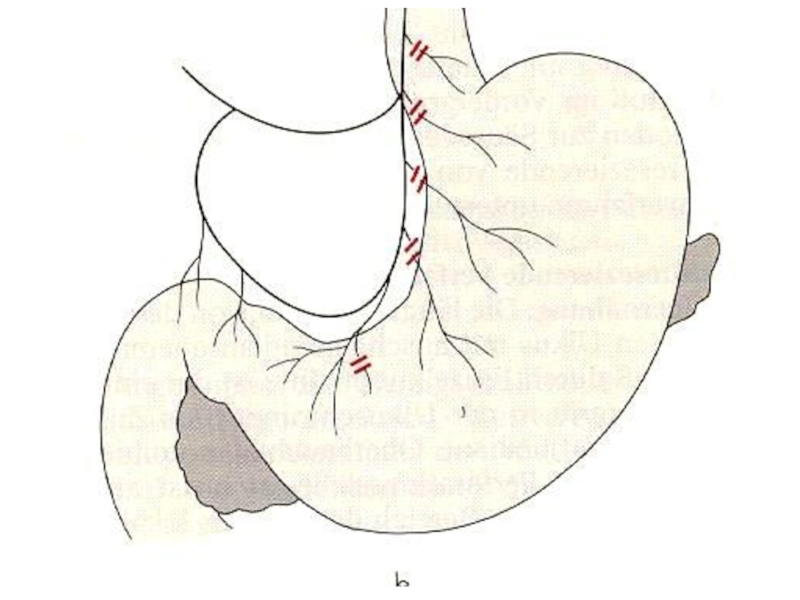
(Надо помнить об одновременной перфорации двух язв и перфорации язвы задней стенки, поэтому ревизия гастродуоденальной зоны должна быть методичной и тщательной, осмотр задней стенки желудка обязателен.
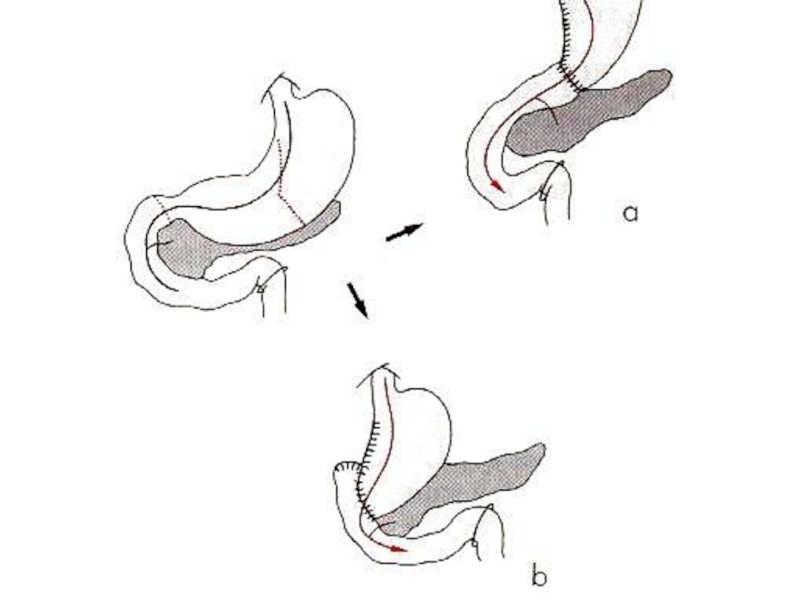
Слайд 37Выбор метода операции:
Основным методом является ушивание прободной язвы с последующей
адекватной противоязвенной терапией. Особенно это относится к больным с перитонитом
и высокой степенью операционного риска из-за тяжёлых сопутствующих заболеваний.
Ваготомия с иссечением прободной дуоденальной язвы и пилоропластикой показаны больным молодого и среднего возраста без сопутствующих заболеваний и доставленных в стационар через несколько часов, до развития распространенного перитонита.
Резекция желудка показана при перфорации хронической желудочной язвы больным с малой степенью операционного риска и при отсутствии запущенного перитонита.
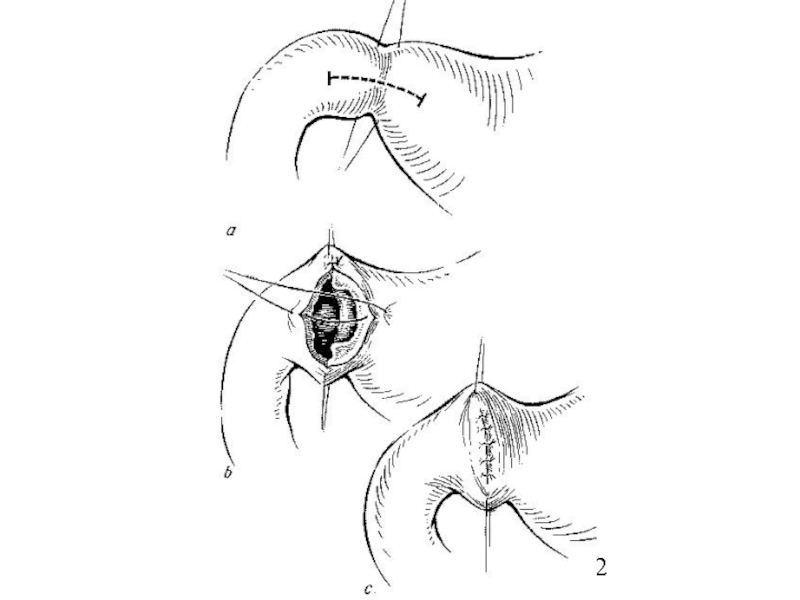
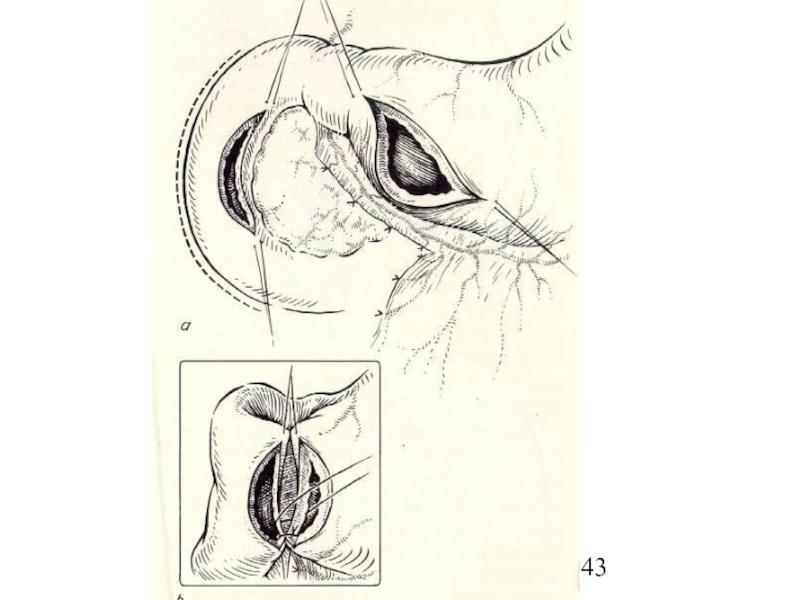
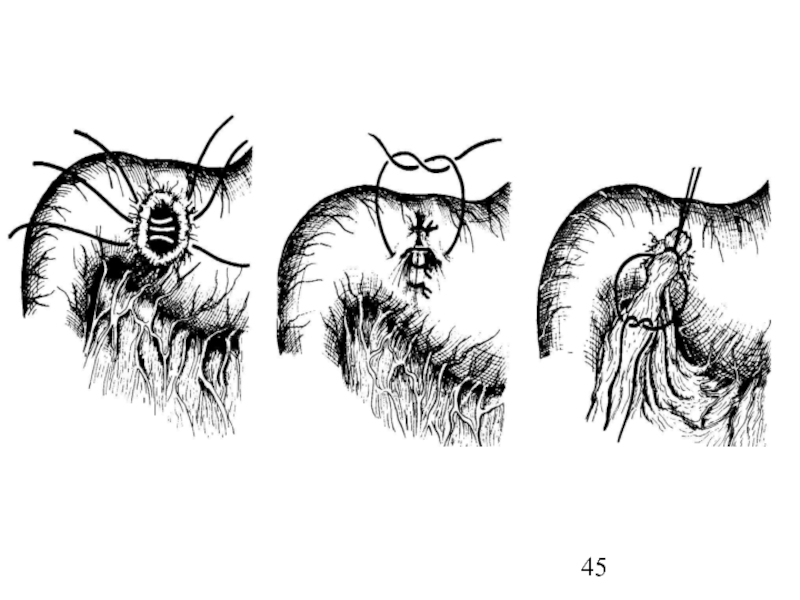
Слайд 44Техника ушивания перфоративного отверстия
Заключается в наложении двухрядного шва в поперечном
направлении,
Возможно пластическое закрытие прободного отверстия прядью большого сальника на
ножке по Оппелю-Поликарпову.
Затем проводится промывание брюшной полости растворами антисептиков, санация, осушивание (не забыть осушить Дугласово пространство).
Заканчивают операцию дренированием брюшной полости для введения в послеоперационном периоде антибиотиков и других средств борьбы с перитонитом.
Слайд 46 РЕЗУЛЬТАТЫ ЛЕЧЕНИЯ
летальность в среднем составляет 2-7%,
она зависит от
своевременности выполнения операции:
при I стадии перитонита – 0
при
II стадии перитонита – 2-5%
при III стадии перитонита 10-20%
при IV стадии перитонита – 90%.
Прогноз зависит от сроков операции, наличия сопутствующей патологии и тяжести перитонита.
Отдалённые результаты зависят от условий жизни и качества противоязвенной терапии. В 93% случаев при соблюдении рекомендаций по режиму отдалённые результаты хорошие.
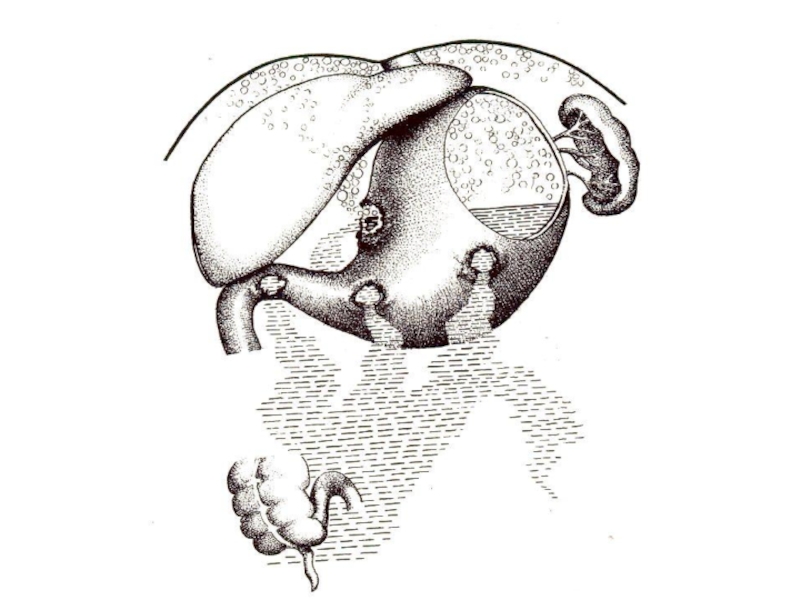
Слайд 47Пенетрация
это самостоятельное осложнение язвенной болезни, при котором язвенный процесс проходит
все слои стенки желудка (или двенадцатиперстной кишки) и проникает в
близлежащие органы, ткани которого затем образуют дно язвенного кратера.
Частота: данное осложнение наблюдается в среднем у 10-17% больных язвенной болезнью.
Слайд 48Патогенез и патанатомия:
при длительном существовании язвенной болезни наблюдается образование
хронической язвы,
деструктивный процесс в язвенном кратере идёт медленно,
постепенно разрушаются один
за другим все слои желудочной стенки,
воспаление тканей в области дна язвы приближается в серозному покрову и распространяется на него,
на серозе вызывается реакция с локальным отложением фибрина,
фибрин приклеивает и спаивает дно язвы с прилегающим органом,
после разрушения серозной оболочки, дном язвы становятся ткани прилежащего органа,
участок стенки желудка вокруг благодаря спаечному процессу оказывается плотно сращенным с близлежащим органом.(Это предотвращает перфорацию в свободную брюшную полость),
в воспаление вовлекается тот орган, в который пенетрировала язва.
Слайд 50Клиническая картина
более постоянный характер болей,
иррадиация болей, зависящая от
места пенетрации (Например, постоянная боль в эпигастрии с иррадиацией в
спину – признак пенетрации язвы в поджелудочную железу),
боли теряют связь с сезонностью,
не зависят от приёма пищи (они после приема пищи могут даже усиливаться),
больные обычно боятся есть из-за усиления болей и часто худеют,
к типичным признакам язвенной болезни присоединяются симптомы поражения органа, в который проникает язва (панкреатита, гепатита и др.)
Слайд 51Диагностика
Основывается на характерной клинической картине.
Лабораторные исследования, направ-ленные на распознавание функцио-нального
состояния органа, вовлечённого в процесс.
Рентгеноскопия желудка с контрастным веществом.
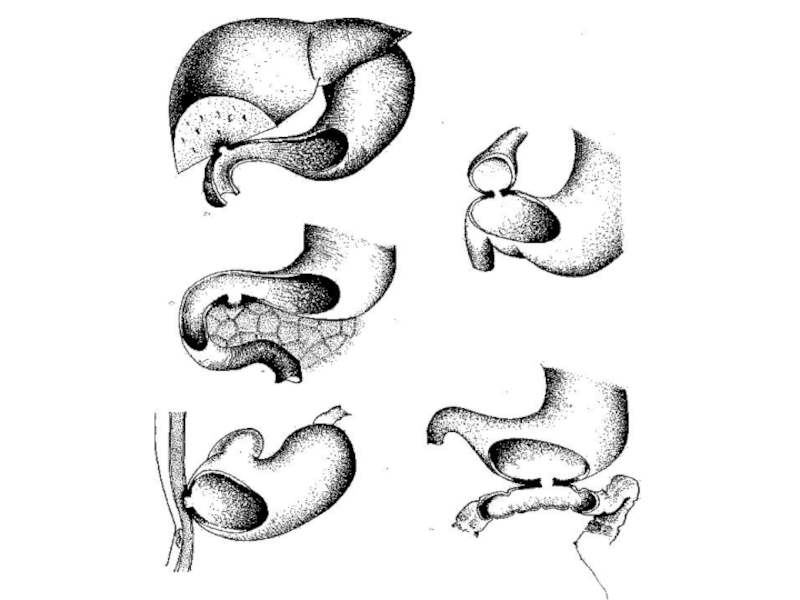
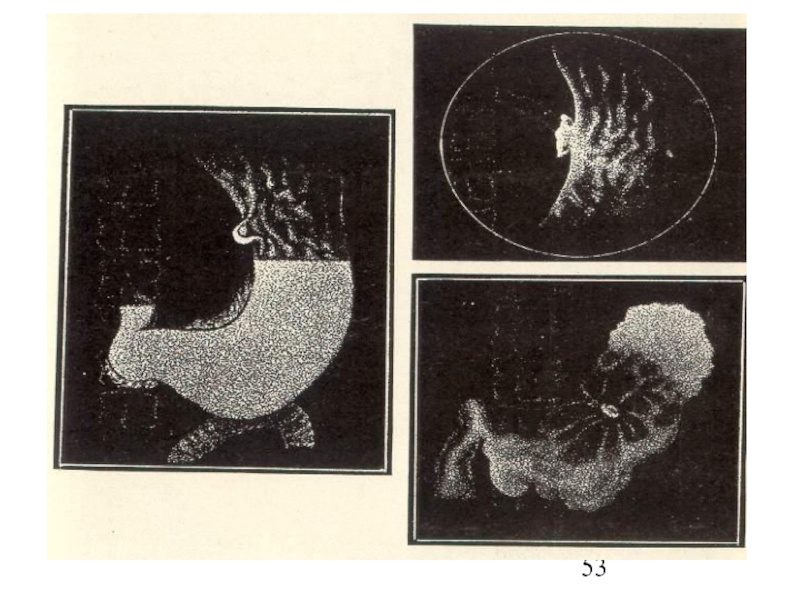
Слайд 52Рентгенологические признаки пенетрации:
симптом глубокой язвенной “ниши”;
2)конвергенция складок слизистой к язве;
3)ограничение
подвижности и деформация желудка;
4)симптом “указующего перста” со стойким депо бария
в язвенном кратере;
5)пальцевое определение болевой точки, которое совпадает с глубокой язвенной “нишей”.
(уточнению диагноза способствует фиброгастроскопия)
Слайд 54Лечение
при пенетрирующей язве показана операция,
высокая эффективность оперативного лечения сегодня
считается доказанной,
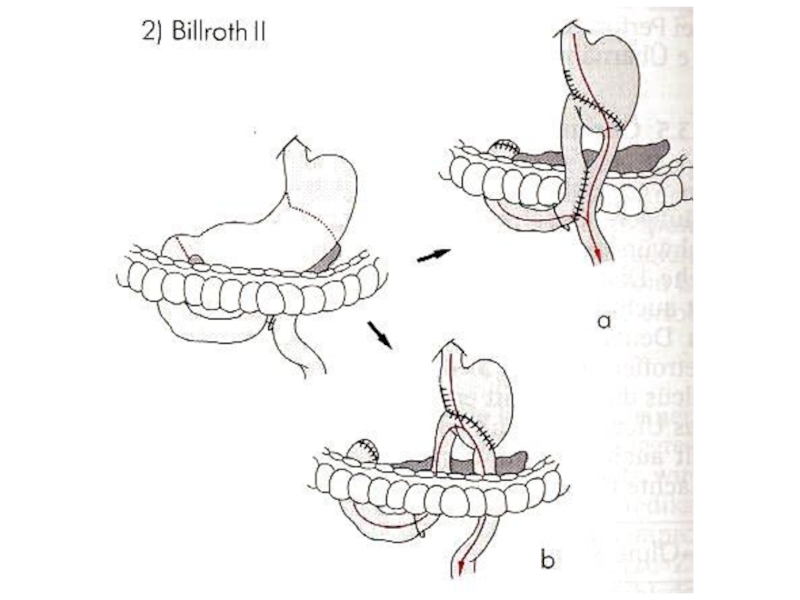
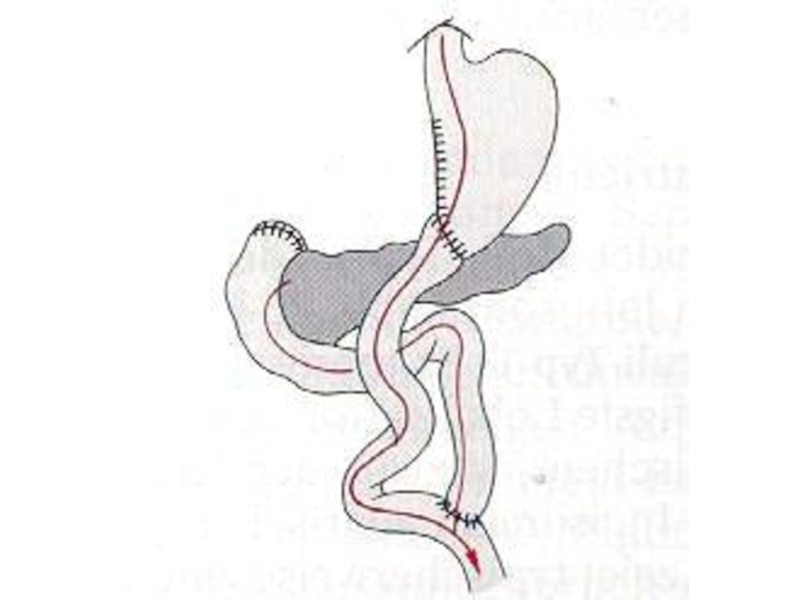
методом выбора в настоящее время является резекция желудка,
чаще применяется
резекция по Бильрот-II в модификации Гофмейстера-Финстерера.
Результаты: в ближайшем послеоперационном периоде осложнения могут развиться в 5-17% случаев. Средняя летальность 2-5 %.


























































![Автоматизация звука
[ Р ] в слогах, словах, фразе,
предложениях, тексте у детей](/img/tmb/6/577954/93493577f437aaf90501124d2c9eb7d6-800x.jpg)