Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Заболевания прямой кишки
Содержание
- 1. Заболевания прямой кишки
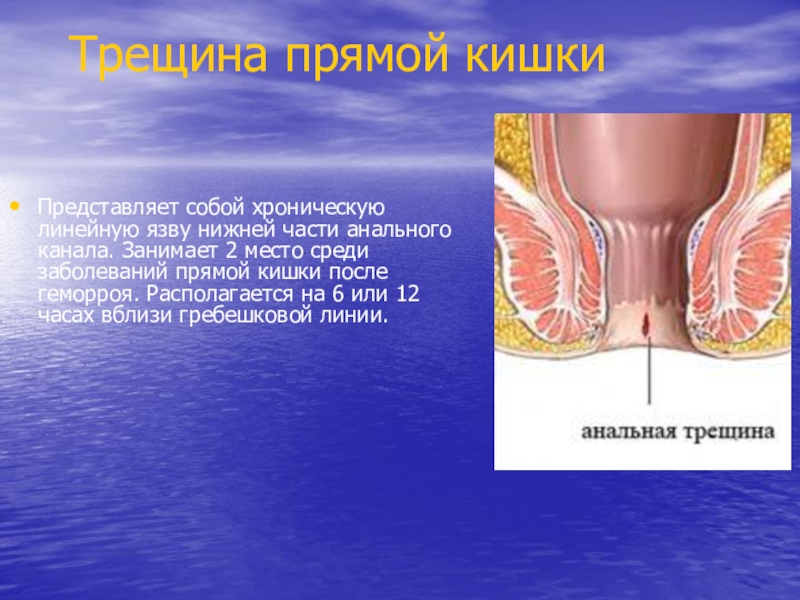
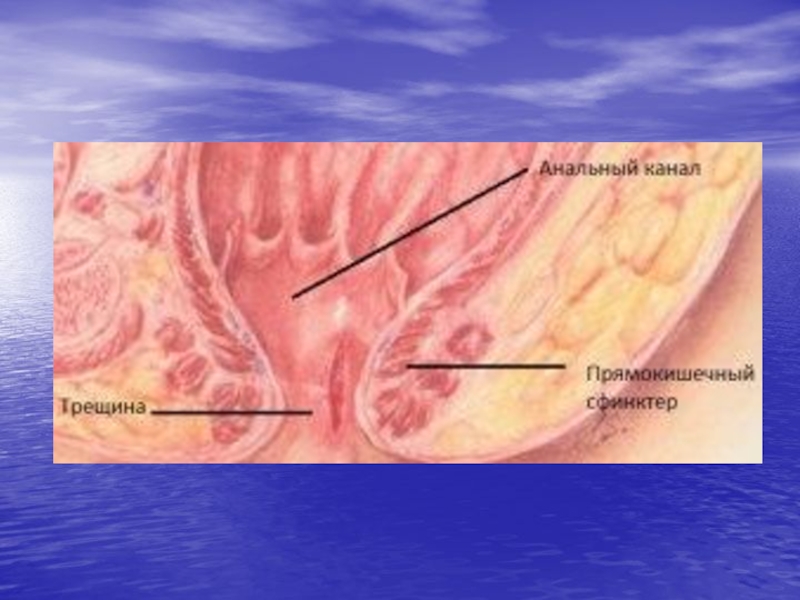
- 2. Трещина прямой кишкиПредставляет собой хроническую линейную язву
- 3. Факторы возникновения трещины:механические - повреждение слизистой твёрдым
- 4. Слайд 4
- 5. Клинические проявления: Острая боль в заднем проходе
- 6. Лечение:Консервативное – диета для нормализации стула (свекла,
- 7. При травмах прямой кишки обязательно проводят наложение
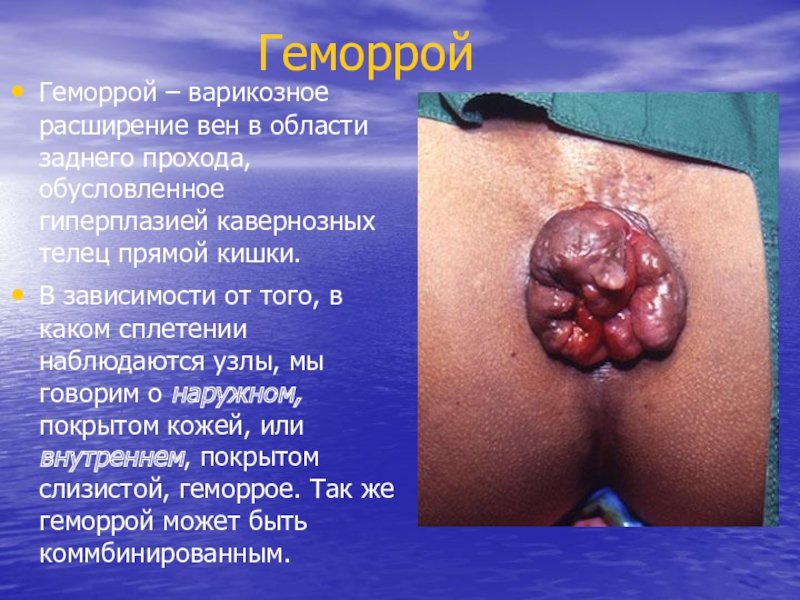
- 8. ГеморройГеморрой – варикозное расширение вен в области
- 9. Слайд 9
- 10. Причины геморроя: наследственность; запоры, двухмоментный акт
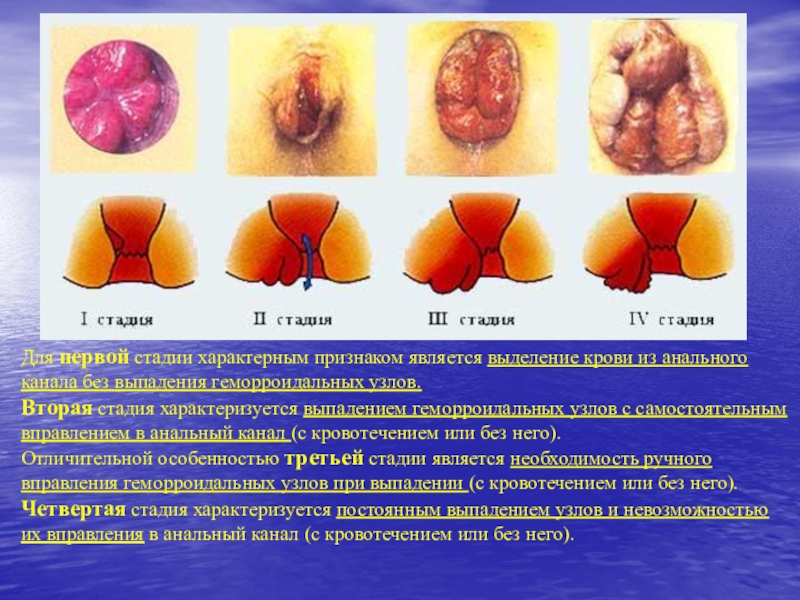
- 11. Для первой стадии характерным признаком является выделение
- 12. Клинические проявленияПростое увеличение геморроидальных узлов может не
- 13. Лечение геморрояКонсервативное: необходимо проанализировать образ жизни –
- 14. Оперативное лечение – при частых обострениях –
- 15. После выписки даются рекомендации по питанию, в
- 16. Современные методы леченияОдно из ведущих мест в
- 17. «Гинкор Форт»Универсальный препарат, облегчающий состояние на любой
- 18. СклеротерапияЭто современный метод лечения геморроя, при котором
- 19. Фокусная инфракрасная коагуляция и криодеструкция Эти малоинвазивные
- 20. Выпадение прямой кишки -это состояние, при котором
- 21. Выпадение прямой кишки
- 22. Факторы способствующие выпадению прямой кишки: врождённая дряблость
- 23. Производящие факторы выпадения прямой кишки:поднятие тяжестей, воспалительные
- 24. Формы заболевания: выпадение слизистой оболочки заднего прохода;выпадение
- 25. Стадии функциональных нарушений: Выпадение прямой кишки возникаетI.
- 26. Клинические проявления:ощущение инородного тела в заднем проходе,
- 27. Осложнения выпадения прямой кишки:ущемления,разрывы,опухоли,воспаление,непроходимость кишечника.
- 28. Лечение выпадения прямой кишки.У детей только консервативное:ликвидация
- 29. У взрослых только оперативное лечение:Скрепление кишки с
- 30. Парапроктит – воспаление клетчатки, окружающей прямую кишку.
- 31. Причины парапроктита:воспаление анальных желёз, трещина слизистой заднего
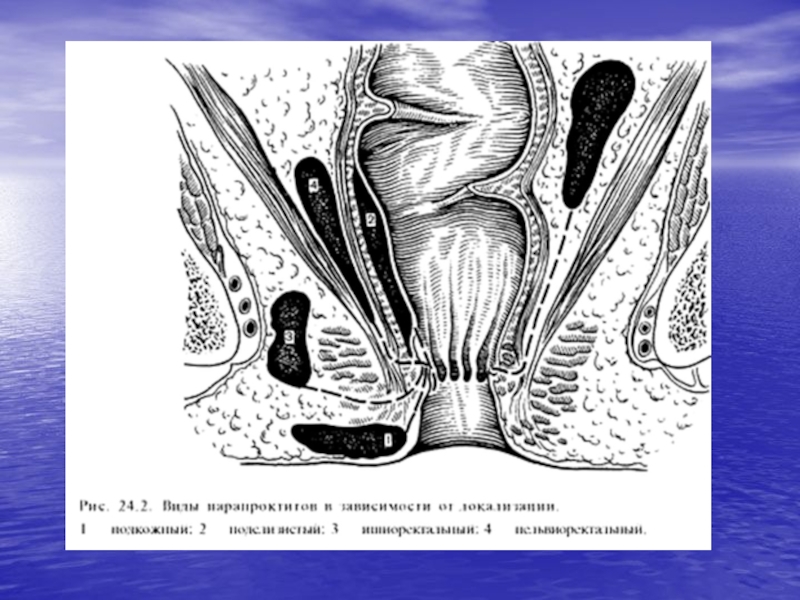
- 32. Классификация по анатомо-топографическому расположению: подкожный, подслизистый, ишиоректальный
- 33. Слайд 33
- 34. Подкожный парапроктит Процесс развивается остро. Пациента беспокоит:боль
- 35. Местные проявления - в подкожной клетчатке появляетсярезко
- 36. Подслизистый парапроктит встречается реже, пациента беспокоит:боль в
- 37. Ишиоректальный парапроктит(седалищно-прямокишечный) развивается постепенно.Пациента беспокоит:боль и тяжесть
- 38. Пельвеоректальный парапроктит (тазово-прямокишечный) протекает тяжело. Боли возникают
- 39. Ретроректальный парапроктит (позади прямокишечный) встречается крайнередко. Пациента
- 40. Лечение только оперативное.Вскрытие и дренирование гнойной полости
- 41. Послеоперационный период.Антибактериальная и дезинтоксикационная терапия.В течение 2
- 42. Осложнения парапроктита. В 95-98% случаев
- 43. Скачать презентанцию
Слайды и текст этой презентации
Слайд 3Факторы возникновения трещины:
механические - повреждение слизистой твёрдым калом или инородным
телом;
инфекционные - это воспаление анальных желёз;
нервно-рефлекторные - неврит нервных
волокон стенки анального канала;сосудистый спазм - спазм мелких артерий.
Слайд 5Клинические проявления:
Острая боль в заднем проходе во время и
после акта дефекации, от несколько минут вплоть до следующего акта
дефекации.Из-за боли больной умышленно задерживает стул.
В последующем отмечается примесь крови полоской по калу или несколько капель.
Слайд 6Лечение:
Консервативное – диета для нормализации стула (свекла, кисло-мол. продукты ,
ревень, чернослив. Острую пищу нельзя!!! - слабительные, ванночки, восходящий душ.
Местно : мази - левомиколь , метилурацил , обезболивающие свечи - ихтиоловые, либо с облепихой.Активно-не оперативное – инъекции маслянно-анестезирующих растворов – смесь Шнее(совкаин 0,1г, фенол 0,2, спирт 70* 2 мл, миндальное масло 7,7 г) и вводят в трещину.
Так же назначают клизмы, сидячие ванночки, спиртовые новокаиновые блокады под основание трещины,
Оперативное лечение – иссечение трещины.
Слайд 7При травмах прямой кишки обязательно проводят наложение сигмастомы, во время
операции кишку промывают раствором антисептика и после операции – противовосполительная
терапия, уход за стомой, борьба с интоксикацией, правильное питаниеСлайд 8Геморрой
Геморрой – варикозное расширение вен в области заднего прохода, обусловленное
гиперплазией кавернозных телец прямой кишки.
В зависимости от того, в каком
сплетении наблюдаются узлы, мы говорим о наружном, покрытом кожей, или внутреннем, покрытом слизистой, геморрое. Так же геморрой может быть коммбинированным.Слайд 10
Причины геморроя:
наследственность;
запоры, двухмоментный акт дефекации;
тяжелый труд и длительное пребывание
во время работы в положении сидя или стоя;
беременности и
роды; хронические заболевания женской половой сферы;
опухоли малого таза;
аденома предстательной железы;
гипертоническая болезнь;
бронхиальная астма;
злоупотребление алкоголем;
неумеренный приём острой и солёной пищи.
Слайд 11
Для первой стадии характерным признаком является выделение крови из анального
канала без выпадения геморроидальных узлов. Вторая стадия характеризуется выпадением геморроидальных узлов
с самостоятельным вправлением в анальный канал (с кровотечением или без него). Отличительной особенностью третьей стадии является необходимость ручного вправления геморроидальных узлов при выпадении (с кровотечением или без него). Четвертая стадия характеризуется постоянным выпадением узлов и невозможностью их вправления в анальный канал (с кровотечением или без него).Слайд 12Клинические проявления
Простое увеличение геморроидальных узлов может не вызывать болей.
Узлы
набухают при натуживании, акте дефекации, а затем спадаются.
Постепенно развивается
недостаточность сфинктера. Появляются выделения из прямой кишки, что приводит к загрязнению белья.
Беспокоит зуд в области анального отверстия, мацерация кожи и боли.
В конце акта дефекации периодически небольшое кровотечение.
Слайд 13Лечение геморроя
Консервативное: необходимо проанализировать образ жизни – условия работы, питание,
занятие спортом, выполнение гигиенических правил.
При обострение необходим постельный режим –
ректальные свечи, можно применять мази с проктосидилом, показан восходящий душ, сидячие ванночки с ромашкой или марганцем темпер.39* длит-ю 10 мин. 3-4 раза в течении недели. Хорошее действие оказывают охлаждающие ванночки с риванолом или свинцовой водой. Применение антисептиков с обезболивающим и противовоспалительным действием.Восходящий душ
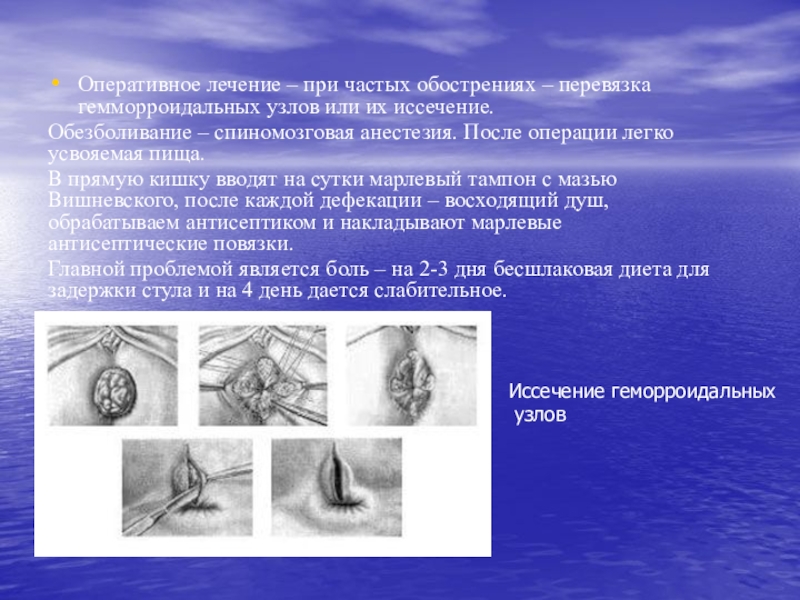
Слайд 14Оперативное лечение – при частых обострениях – перевязка гемморроидальных узлов
или их иссечение.
Обезболивание – спиномозговая анестезия. После операции легко
усвояемая пища.В прямую кишку вводят на сутки марлевый тампон с мазью Вишневского, после каждой дефекации – восходящий душ, обрабатываем антисептиком и накладывают марлевые антисептические повязки.
Главной проблемой является боль – на 2-3 дня бесшлаковая диета для задержки стула и на 4 день дается слабительное.
Иссечение геморроидальных
узлов
Слайд 15После выписки даются рекомендации по питанию, в диету обязательно включают
овсянку с медом, фруктами, рекомендуется употреблять утром. Яблоки и груши
не рекомендуется чистить. Из овощей - зеленый горошек, фасоль, кукуруза. Жиры и мясо есть меньше, а жидкости не меньше 2 литров в сутки.Слайд 16Современные методы лечения
Одно из ведущих мест в современной медикаментозной терапии
геморроя занимают препараты, содержащие флавоноиды. Такие как диосмин и гесперидин,
использование которых уже является традиционным, а с помощью современных биотехнологий был получен микроионизированный препарат детралекс, являющийся более биодоступным. В результате эффективность лечения флавоноидами увеличилась примерно на 30%.К настоящему времени разработан препарат флебодиа 600, активным веществом которого является тот же диосмин, но обладающий пролонгированным действием, что позволяет его принимать только один раз в сутки
Слайд 17«Гинкор Форт»
Универсальный препарат, облегчающий состояние на любой стадии геморроя. Таблетки
хорошо действуют на иммунитет пациента, способствуют нормализации кровообращения в области
малого таза и предотвращают развитие геморроидальных шишек.«Релиф», «Релиф Ультра», «Релиф Адванс»
Основной компонент данной линейки препаратов – печень акулы. Она способствует повышению сворачиваемости крови, повышает работу иммунной системы, заживляет трещинки и ранки ректальной зоны. Убирает боль, жжение и дискомфорт в прямой кишке
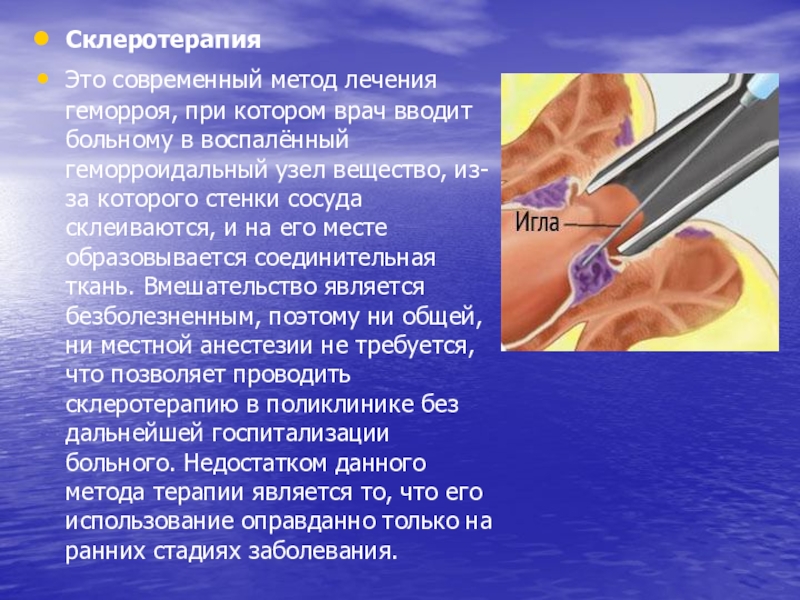
Слайд 18Склеротерапия
Это современный метод лечения геморроя, при котором врач вводит больному
в воспалённый геморроидальный узел вещество, из-за которого стенки сосуда склеиваются,
и на его месте образовывается соединительная ткань. Вмешательство является безболезненным, поэтому ни общей, ни местной анестезии не требуется, что позволяет проводить склеротерапию в поликлинике без дальнейшей госпитализации больного. Недостатком данного метода терапии является то, что его использование оправданно только на ранних стадиях заболевания.Слайд 19Фокусная инфракрасная коагуляция и криодеструкция
Эти малоинвазивные методы лечения геморроя основываются
на применении сверхвысокой и сверхнизкой температуры. Под воздействием экстремальных температур
воспалённый геморроидальный узел постепенно отмирает (некроз тканей). При узлах больших объёмов больным рекомендуют проводить не одну, а несколько операций. Воздействие экстремальных температур оправданно на средней и начальной стадии развития заболевания.Криодеструкция геморроидальных узлов.
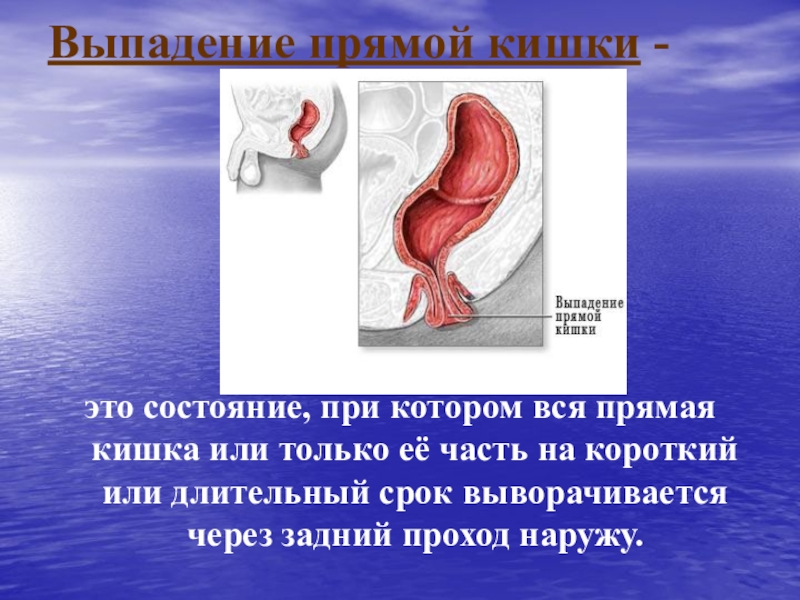
Слайд 20Выпадение прямой кишки -
это состояние, при котором вся прямая кишка
или только её часть на короткий или длительный срок выворачивается
через задний проход наружу.Слайд 22Факторы способствующие выпадению прямой кишки:
врождённая дряблость промежности;
слабая фиксация
прямой кишки вследствие атрофии жировой клетчатки;
рахит, гипотрофия у детей;
дизентерия;
запоры;
чрезмерно долгое пребывание на горшке;
анатомические особенности прямой кишки у детей,
как осложнение геморроя с наклонностью выпадения узлов наружу.
Слайд 23Производящие факторы
выпадения прямой кишки:
поднятие тяжестей,
воспалительные заболевания прямой кишки,
разрывы промежности после родов,
истощение,
прыжки,
полипы,
двухмоментная дефекация.
Слайд 24Формы заболевания:
выпадение слизистой оболочки заднего прохода;
выпадение заднего прохода;
выпадение прямой
кишки при невыпадающем заднем проходе;
выпадение заднего прохода и прямой
кишки.Слайд 25Стадии функциональных нарушений:
Выпадение прямой кишки возникает
I. лишь при дефекации,
вправляется самостоятельно, тонус сфинктера сохранён или незначительно ослаблен;
II. при физических
напряжениях, тонус сфинктера значительно снижен, недержание газов, каломазание, вправление кишки ручное;III. при самом незначительном напряжении брюшного пресса, постоянное недержание газов и кала;
IV. вправленная кишка тотчас выпадает вновь при вставании, кал и газы не удерживаются.
Слайд 26Клинические проявления:
ощущение инородного тела в заднем проходе,
боль,
выделение слизи
и крови в результате раздражения и травмы слизистой оболочки,
недержание
газов и кала. Слайд 27Осложнения выпадения прямой кишки:
ущемления,
разрывы,
опухоли,
воспаление,
непроходимость кишечника.
Слайд 28Лечение выпадения прямой кишки.
У детей только консервативное:
ликвидация запоров,
диетотерапия, с
достаточным содержанием клетчатки,
запрещают высаживать ребёнка на горшок
(испражняться в лежачем положении на боку или на спине),4. контроль за тем, чтобы кишка не выпадала, а при выпадении быстро вправлять её.
5. гигиенический уход за анальной областью,
6. Массаж прямой кишки, лечебная гимнастика, укрепляющая мышцы таза
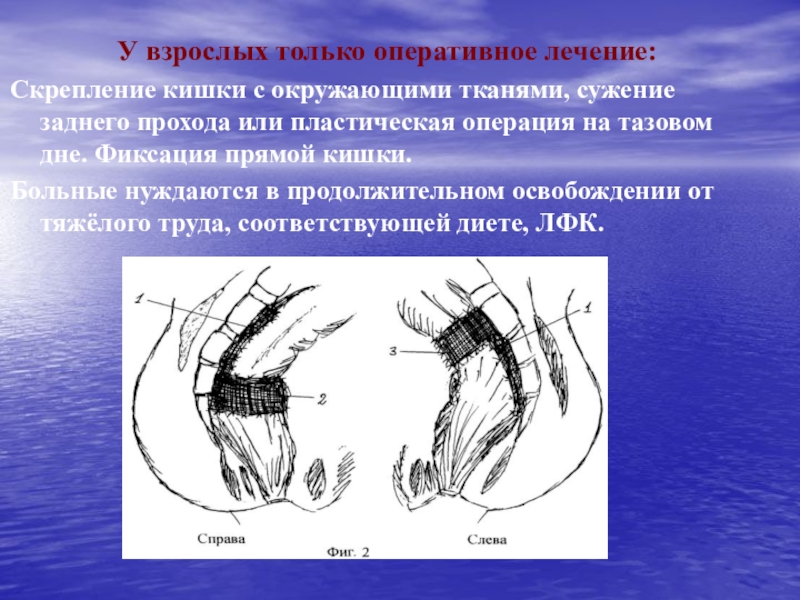
Слайд 29У взрослых только оперативное лечение:
Скрепление кишки с окружающими тканями, сужение
заднего прохода или пластическая операция на тазовом дне. Фиксация прямой
кишки.Больные нуждаются в продолжительном освобождении от тяжёлого труда, соответствующей диете, ЛФК.
Слайд 31Причины парапроктита:
воспаление анальных желёз,
трещина слизистой заднего прохода,
геморрой,
микротравмы
при расчёсах покровов заднего прохода,
воспалительные заболевания прямой кишки и
соседних органов, инфекция, проникающая лимфогенным путём,Способствуют - сидячий образ жизни,
длительная и частая езда в автомобиле,
злоупотребление спиртными напитками.
Слайд 32Классификация по анатомо-топографическому расположению:
подкожный,
подслизистый,
ишиоректальный (седалищно-
прямокишечный),
пельвиоректальный (тазово-
прямокишечный),
ретроректальный (позади
прямокишечный)
Слайд 34Подкожный парапроктит
Процесс развивается остро. Пациента беспокоит:
боль в области заднего
прохода, которая усиливается при дефекации, движениях, кашле, чихании и становится
пульсирующей;больные стараются сидеть на здоровой ягодице, при ходьбе отставляют зад («поза павиана»);
задерживается стул из-за болезненной дефекации;
при формировании гнойника спереди от заднего прохода присоединяются дизурические расстройства;
в первые сутки заболевания повышается t - 38-39, снижается работоспособность, появляется головная боль, нарушение сна, аппетита, озноб.
Слайд 35Местные проявления -
в подкожной клетчатке появляется
резко болезненный инфильтрат;
кожа над
ним шаровидно приподнята, гиперемирована, напряжена, складчатость сглажена;
деформируется форма заднего
прохода;иногда отмечается недержание газов, подтекание слизи.
Слайд 36Подслизистый парапроктит
встречается реже, пациента беспокоит:
боль в прямой кишке, которая
усиливается при дефекации;
чувство переполнения кишки, тяжести в ней,
субфебрильная температура,
снижение работоспособности.Гнойник может вскрыться в просвет кишки.
Слайд 37Ишиоректальный парапроктит
(седалищно-прямокишечный) развивается постепенно.
Пациента беспокоит:
боль и тяжесть в глубине промежности,
усиливающаяся при дефекации. Через 5-7 дней боли становятся пульсирующие, особенно
при движении.Симптомы интоксикации постепенно нарастают, и к 5-7 дню резко ухудшается состояние.
На соответствующей стороне может появиться инфильтрация тканей, лёгкая гиперемия кожи.
Воспалительный процесс может переходить в противоположную седалищно-прямокишечную ямку и тогда формируется “подковообразный” парапроктит.
Слайд 38Пельвеоректальный парапроктит
(тазово-прямокишечный) протекает тяжело.
Боли возникают при дефекации, иногда
они иррадиируют в матку, мочевой пузырь.
Появляется чувство тяжести в тазу,
давление “на низ”. Постепенно ухудшается общее состояние.
При ректороманоскопии определяются изменения слизистой оболочки кишки в зоне инфильтрата.
Слайд 39Ретроректальный парапроктит
(позади прямокишечный) встречается крайне
редко. Пациента беспокоит:
Тяжесть, боли в
прямой кишке, крестце, копчике, усиливающиеся в положении сидя и при
дефекации.Пальпация выявляет резкую болезненность при давлении на область копчика.
Слайд 40Лечение
только оперативное.
Вскрытие и дренирование гнойной полости через рану промежности
с одновременной ликвидацией внутреннего отверстия свища.
Слайд 41Послеоперационный период.
Антибактериальная и дезинтоксикационная терапия.
В течение 2 дней приём жидкости
до 800мл.
С 3 дня назначают бедную шлаками диету: бульон, мясо
в виде пюре, отварную рыбу, творог, сухарики, кашу манную, рисовую.Постепенно больного переводят на менее щадящую диету, которая способствует отправлению кишечника.
Первую перевязку делают на следующий день после операции.
Тампон удаляют из полости гнойника, назначают ванночку с раствором перманганата калия (1:1000).
В дальнейшем ежедневно после дефекации делают сидячие ванночки.
После появления здоровых грануляций в полость гнойника вводят тампон с мазями содержащие антибиотики или бальзам Вишневского.
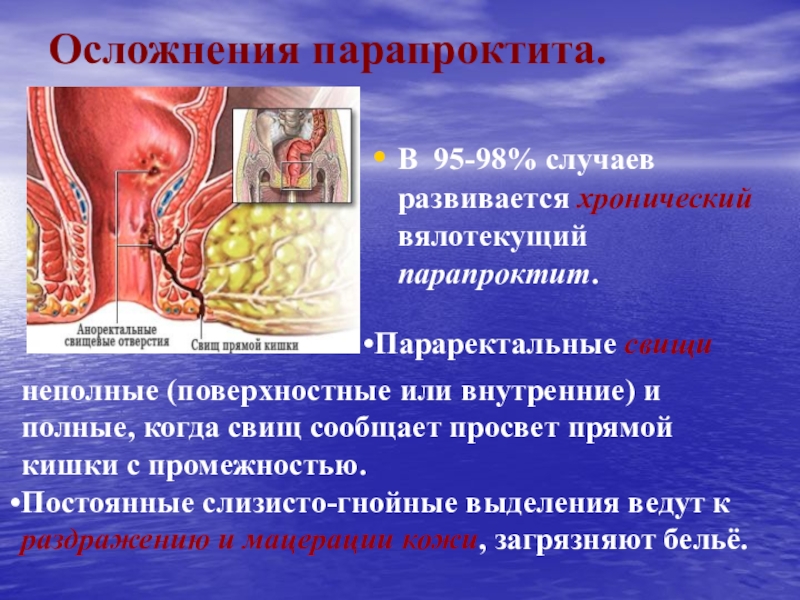
Слайд 42Осложнения парапроктита.
В 95-98% случаев развивается хронический вялотекущий парапроктит.
неполные (поверхностные или внутренние) и полные, когда свищ сообщает просвет
прямой кишки с промежностью. Постоянные слизисто-гнойные выделения ведут к раздражению и мацерации кожи, загрязняют бельё.
Параректальные свищи