Слайд 1Дифтерия
Коклюш
Выполнила
Городнянская Ксения Юрьевна
http://prezentacija.biz/
Слайд 2Дифтерия
Дифтерия (от греч. diphtheria – кожа, пленка) – острое инфекционное
заболевание, характеризующееся токсическим поражением сердечно-сосудистой и нервной систем, а также
специфическим фибринозным (дифтеритическим) воспалением в месте входных ворот.
Антропонозное заболевание с аэрозольным, фекально-оральным и контактным механизмами передачи
СП 3.1.2.1108-02
Слайд 3История
Возбудитель дифтерии был открыт в 1883 г. Э. Клебсом в
срезах дифтерийных пленок.
В 1884 г. Ф. Леффлер выделил его
в чистой культуре.
В 1888 г. Э. Ру и А. Йерсен получили дифтерийный токсин
1895 г. Э. Беринг и Э. Ру независимо друг от друга получили противодифтерийную сыворотку, которую впервые для лечения дифтерии применил в 1897 г. П. Эрлих
В России Г.Н. Габричевский применил противодифтерийную сыворотку с лечебной целью и организовал ее производство
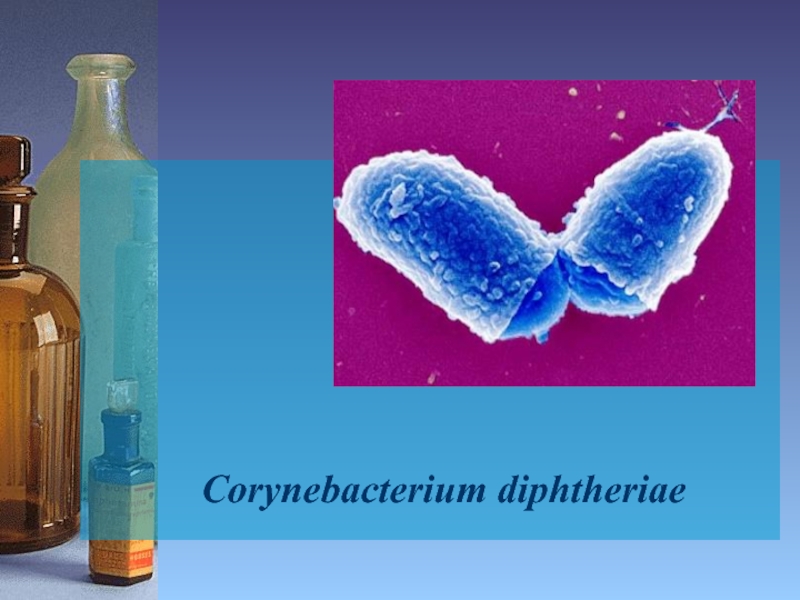
Слайд 4Возбудитель
Семейство – Corynebacteriaceae
Род – Corynebacterium
Виды – C. diphtheriae
C. pseudodiphthericum
(палочка Хофманна)
С. Хerosis
C. ulcerans (общее название дифтероиды=ложные дифтерийные палочки).
Для
дифтерийных палочек характерна значительная устойчивость во внешней среде Хорошо сохраняется в высохших пленках– 3-4 месяца, на мягких игрушках – 3 месяца, в пыли – до 5 месяцев, в воде и молоке – 20 дней, на предметах обихода и одежде – до 15 дней. Под действием прямого солнечного света палочки выживают несколько часов. Чувствительны к повышенной температуре (при нагревании до 600С погибают за 10 минут, при кипячении наступает мгновенная гибель), дезсредствам в рабочих концентрациях (5% раствор карболовой кислоты обеспечивает инактивацию через 1 минуту, Н2О2 – 10 минут), пенициллину, тетрациклину, эритромицину.
Слайд 6Антропоноз.
Источник инфекции – больной человек или бактерионоситель токсигенных C. diphtheriae.
Механизмы
передачи инфекции:
Аэрозольный (пути – воздушно-капельный и воздушно-пылевой);
Контактный (путь – непрямой
контактный);
Фекально-оральный (путь – алиментарный – чаще через молочные продукты).
Входные ворота: слизистые оболочки носа, зева, гортани, трахеи, бронхов, наружных половых органов, раневая поверхность.
Инкубационный период – 2-10 дней.
Иммунитет.
Приобретенный иммунитет – стойкий напряженный антитоксический.
Слайд 7На основании комплекса культуральных, биохимических и патогенетических свойств вид C.
diphtheriae разделяется на 4 биовара: mitis, belfanti, gravis, intermedius.
Биовар mitis
(легкий) характеризуется свойствами:
Не ферментирует крахмал, гликоген и декстрин;
Восстанавливает нитраты в нитриты;
На средах с теллуритом образует мелкие (1-2 мм) гладкие блестящие полупрозрачные черные колонии с ровным краем;
На жидкой среде дает равномерное помутнение и порошкообразный осадок;
На кровяных средах дает зону гемолиза;
Малотоксичен;
Вызывает легкую спородическую заболеваемость.
Слайд 8Бровар belfanti: Сходен с биоваром mitis, но не восстанавливает нитраты.
Биохимический
тест восстановления нитратов в нитриты позволил обнаружить 5,2% штаммов биовара
belfanti среди 135 штаммов C.diphtheriae, первоначально причислявшихся в биовару mitis. Из 7 выявленных штаммов C.diphtheriae belfanti 2 токсигенных были выделены из множественных очагов дифтерии. По результатам ПЦР, из 5 нетоксигенных штаммов 1 имел tox-ген. На этапе угасания эпидемии дифтерии необходима идентификация штаммов биовара belfanti на практике, т.к. повышенная адгезия наряду с токсигенными свойствами, возможно, позволят бактериям этого биовара занять ведущую роль в период спорадической заболеваемости. (Демиховская Е.В. «Журнал микробиологии, эпидемиологии и иммунобиологии»)
Слайд 9Биовар gravis (грубый) характеризуется следующими свойствами:
Ферментирует крахмал, гликоген и декстрин;
Восстанавливает
нитраты в нитриты;
На средах с теллуритом формирует крупные (2-3 мм)
сухие матовые плоские серо-черные колонии, приподнятые в центре, с радиальной исчерченностью и неровным краем (напоминают маргаритку);
На жидкой среде образуется пленка и крупнозернистый осадок (надосадочная жидкость прозрачная);
На кровяных средах не дает гемолиз;
Обладает выраженными токсигенными свойствами;
Выделяется от больных с тяжелой формой дифтерии, вызывает групповые вспышки.
Слайд 10Биовар intermedius трудноотличим от gravis, т.к. по биохимическим и культуральным
свойствам сходен с биоваром gravis:
Не ферментирует крахмал (поэтому некоторые считают
больше похожим на биовар mitis);
Расщепляет гликоген и декстрин;
На средах с теллуритом образует мелкие (< 1 мм) сухие матовые серо-черные колонии с неровным краем;
На жидкой среде дает помутнение с последующим образованием мелкозернистого осадка;
Гемолиз на кровяных средах отсутствует.
Слайд 11Возбудители адсорбируются на чувствительных клетках, колонизируют эпителий и секретируют дифтерийный
экзотоксин, который инициирует развитие фибринозного воспаления: некроз эпителия, расширение сосудов
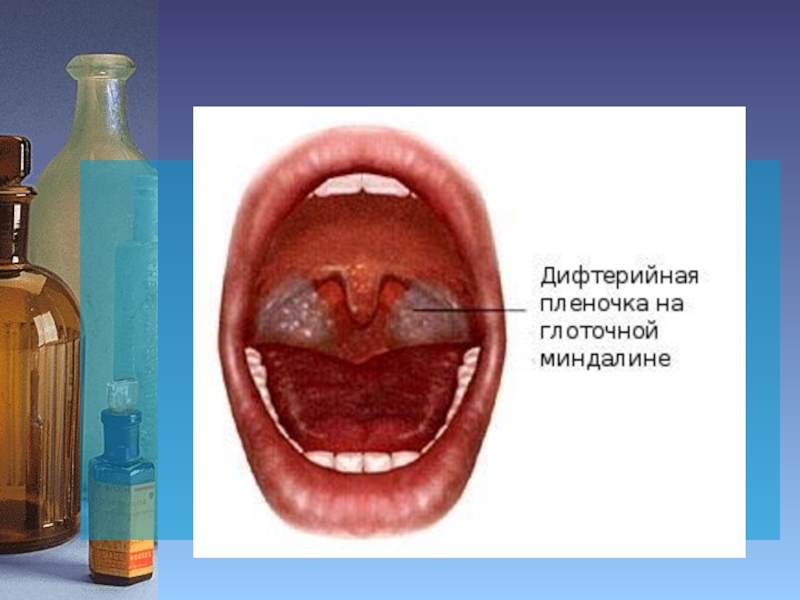
с нарушением их проницаемости, отек тканей и выход фибриногена из сосудов. Фибриноген под влиянием тканевого тромбопластина, некротизированных тканей и атмосферного кислорода свертывается. На поверхности образуется фибринозная пленка. На многослойном плоском эпителии (слизистая зева, небных дужек, язычка, твердого и мягкого неба, миндалин) – плотная белая или серовато-белая, спаянная с подлежащими тканями, трудно снимается, обнажая кровоточащую поверхность. Процесс сопровождается регионарными лимфаденитами и повышением температуры до 38-400С. Системное действие токсина приводит к развитию токсический миокардита, поражению канальцевого аппарата почек, в нервной системе – цитолиз нервных клеток с развитием параличей (мягкого неба, диафрагмы, сердца, блуждающего нерва). Смерть при дифтерии может наступить от раннего или позднего паралича сердца и диафрагмы, а также в результате истинного крупа (закупорка дыхательных путей оторвавшимися пленками).

Слайд 13Микробиологическая диагностика.
Исследуемый материал – слизь из зева и носа, пленки
с миндалин, раневое отделяемое, кровь.
Бактериоскопический метод.
Бактериологический метод (основной).
Определение токсигенности C.
diphtheriae:
биологическая проба на животных – при внутрикожном введение морским свинкам культуры дифтерийной палочки – некроз в месте введения, последующая гибель животного;
заражение куриных эмбрионов (наблюдается гибель под действием токсина);
Серодиагностика – РПГА, ИФА, РИА, реакция ко-агглютинации, проба Шика.
Экспресс-диагностика – РИФ, ИФА, РПГА, реакция ко-агглютинации.
Молекулярно-биологический метод – ПЦР (обнаружение tox-гена).
Проба Шика – внутрикожное введение микродоз дифтерийного токсина (1/40 Dlm 0,2 мл). Через 48 часов появляется покраснение и инфильтрат, что свидетельствует об отсутствии антитоксических антител, при их наличии реакция не возникает.
Слайд 14Специфическая профилактика.
Проводится плановая вакцинация в соответствии с национальным календарем прививок
вакцинами АКДС и анатоксинами АДС, АДС-М.
Вакцинация проводится АКДС трехкратно в
возрасте 3-4,5-6 месяцев.
Первая ревакцинация поводится АКДС в 18 месяцев.
Вторая ревакцинация – в 7 лет АДС, АДС-М.
Третья – в 14 лет АДС, АДС-М.
Последующие ревакцинации АДС, АДС-М – каждые 10 лет до 56-летнего возраста.
Экстренная профилактика – введение АД или АД-М одновременно с противодифтерийной антитоксической сывороткой.
Слайд 15Специфическое лечение.
Внутримышечное введение противодифтерийной антитоксической сыворотки или Ig, содержащих не
менее 2000 МЕ в 1 мл, в дозе 10000-40000 МЕ
в зависимости от тяжести заболевания. При применении лошадиной сыворотки обязательно предварительное проведение кожной пробы и последующее введение противодифтерийной сыворотки по Безредке.
(В Нью-Йорке стоит памятник собаке Балто, которая за 6 дней при 400С морозе преодолела расстояние в 700 миль и доставила сыворотку больным дифтерией детям).
Слайд 16Выписка реконвалесцентов осуществляется после полного клинического выздоровления и получения двух
отрицательных результатов бактериологического обследования, проводимого с интервалом в 1 сутки
и не ранее, чем через 3 дня после отмены антибиотиков.
Слайд 17Коклюш
Коклюш (от франц. coqueluche – петушиный крик, от лат. pertussis
– сильный кашель) – это острое антропонозное инфекционное заболевание, характеризующееся
катаральным воспалением верхних дыхательных путей и приступами спазматического кашля.
Антропонозное заболевание с аэрозольным и контактным механизмами передачи
СП 3.1.2.1320-03
Слайд 18История
Возбудитель коклюша впервые выделили из мокроты больного ребенка бельгийский бактериолог
Ж. Борде и французский ученый О. Жангу в 1900 г.,
в 1906 г. была получена чистая культура.
1911 г. Н. Ферри открыла В. bronchiseptica.
В 1937 г. Эльдеринг и П. Кендрик и независимо от них У. Брэнфорд и Б. Славин выделили и изучили В. parapertussis.
Слайд 19Семейство – Alcaligenaceae
Род – Bordetella
Виды – B. рertussis (возбудитель коклюша)
B.
рarapertussis (возбудитель паракоклюша)
B. bronchiseptica (возбудитель бронхосептикоза у молодняка собак, кошек,
кроликов, редко ОРЗ у человека)
B. avium (вызывает заболевания только у животных)
B. hinzii, B. holmesii (могут вызывать заболевания у больных СПИДом)
B. petrii
B. thrematum
Слайд 21Малоустойчивы во внешней среде, чувствителен к высушиванию, погибает при действии
солнечного света в течение – 1 часа, при температуре 560С
– через 10-30 мин, в 3% растворе фенола и лизола – через несколько минут. При высыхании мокроты гибнет в течении нескольких часов. Чувствителен к антибиотикам – тетрациклину, стрептомицину, левомицетину.
Слайд 22Антропоноз.
Источник инфекции – больные люди, реже бактерионосители (больные наиболее опасны
в начальный период заболевания – заразный период при коклюше составляет
4 недели, при паракоклюше – 2 недели).
Механизмы передачи:
аэрозольным (путь – воздушно-капельный);
контактный (путь – непрямой контактный/контактно-бытовой).
Высокий индекс контагиозности – 75-90%, восприимчивы люди любого возраста, но чаще болеют дети от 1 года до 5 лет.
Слайд 23Инкубационный период: 3-14 дней.
Микроорганизм внедряется на слизистые респираторного тракта, размножается,
бронхогенным путем распространяется в бронхиолы и альвеолы. Возникает катаральное воспаление.
Возбудитель выделяет токсины, под их действием эпителий некротизируется. Раздражаются рецепторы кашлевой рефлексогенной зоны «невроз респираторного тракта», в ЦНС (кашлевой центр продолговатого мозга) формируется доминантный очаг возбуждения, что вызывает приступообразный кашель. Судорожные приступы кащля могут провоцироваться неспецифическими раздражителями (звук, пыль). Бактериемии, как правило, не бывает.
Слайд 24Различают клинические периоды:
катаральный (2 недели) – гриппоподобный, характеризуется сухим кашлем,
чиханием, незначительным повышением температуры тела, состояние постепенно ухудшается;
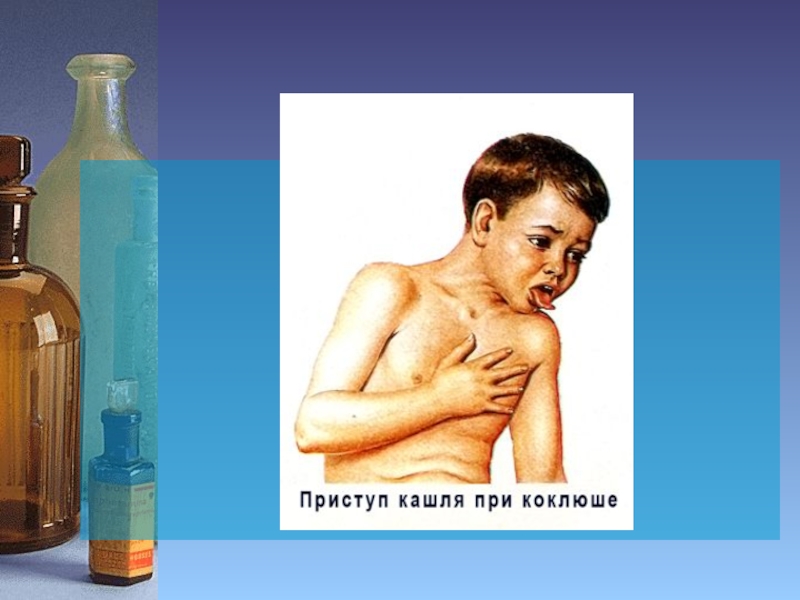
конвульсивный (судорожный=параксизмальный) (4-6
недель) – отмечаются приступы спастического кашля (до 20-30 раз в сутки), во время приступа ребенок не может вдохнуть воздух, наблюдается серия из 5-10-15 кашлевых толчков (выдохов), после чего следует свистящий вдох (реприз, или «пение петуха»), типичны разрывы и язвочки на уздечке языка;
период угасания (2-4 недели) – приступы наблюдаются все реже, происходит отторжение некротизированных участков слизистой оболочки верхних дыхательных путей в виде слепков.
Смерть может наступить в результате асфиксии, пневмонии, в редкий случаях – от спонтанного пневмоторакса.
Слайд 27Иммунитет
После перенесенного коклюша формируется стойкий напряженный типоспецифический антимикробный клеточный и
гуморальный иммунитет. У новорожденных имеются материнские Ig G и А.
Перекрестного иммунитета между B. pertussis, B. parapertussis и B. bronchiseptica не наблюдается.
Слайд 28Микробиологическая диагностика.
Исследуемый материал – мокрота (забор методом «кашлевых пластинок», на
ватных тампонах погибают), слизистое отделяемое носоглотки, задней стенки глотки, кровь.
Бактериоскопический
метод.
Бактериологический метод (основной).
Серологический метод: РСК, РА, РПГА (с 3-й недели).
Экспресс-метод: РИФ, ИФА.
Молекулярно-биологический метод – ПЦР.
Слайд 29Специфическая профилактика
Плановая вакцинация в соответствии с национальным календарем прививок вакциной
АКДС в 3-4,5-6 месяцев; ревакцинация осуществляется в 18 месяцев. Существует
еще ряд вакцин– «Тетракок» (коклюш, дифтерия, столбняк и полиомиелит), «Д.Т.Вакс» и «ДТ-адюльт» (АДС), «Бубо-Кок» (АКДС+гепатит В), «Тританрикс НВ», «Пентавак», «Гексавак», «Триацелювакс», «АаКДС».
Для экстренной профилактики контактным детям, не болевшим коклюшем, вводится иммуноглобулин человеческий нормальный (в дозе 3 мл, 2-х кратно с интервалом 24 часа) с последующим наблюдением (карантин) в течение 14 дней.
Слайд 30Лечение
1. Этиотропная терапия направлена на уничтожение возбудителя. При этом
заболевании назначаются антибиотики, направленные против конкретного возбудителя коклюша (сумамед), но
до получения бактериологических результатов, возможно назначение широкоспекторных препаратов, со сменой их в дальнейшем на необходимый. Этиотропная терапия назначается на всём протяжении катарального периода, в среднем 2 недели.
2. Патогенетическая и симптоматическая:
- для купирования брнхоспазма и бронхообструкции, назначают эуфиллин, а также ингаляции с беродуалом и беротеком
- средства, угнетающие кашлевой рефлекс (детям до 3 лет – неокодион, кодипронт; стурше 3 лет – стоптуссин, синекод, тусупрекс)
- муколитические средства, улучшающие отхождения мокроты – ингаляция с препаратами амброксол и бромгексин
Слайд 31Лечение.
Специфическое – противококлюшный иммуноглобулин человеческий.
Неспецифическое – назначаются антибиотики только
в тяжелых случаях и детям до 1 года (эритромицин, стрептомицин,
ампициллин, левомицетин, тетрациклин), применяется симптоматическая терапия (антигистаминные, противосудорожные препараты и средства, стимулирующие работу сердца, кислородотерапия, психотерапия).