Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Лабораторные, инструментальные и функциональные методы исследования системы органов дыхания.ppt
Содержание
- 1. Лабораторные, инструментальные и функциональные методы исследования системы органов дыхания.ppt
- 2. РентгенографияРентгеноскопия легкихТомогрофия легких ( рентгенологическая, компьютерная)Сцинтиграфия легкихБронхоскопия, бронхография легкихАнализ мокротыАнализ плевральной жидкостиСпирографияПикфлоуметрияПневмотахометрияТоракоскопия
- 3. Анализ мокротыМАКРОСКОПИЧЕСКОЕ ИЗУЧЕНИЕ:Характер мокротыКоличествоЦветЗапахКонсистенциюСлоистостьНаличие различных включений.
- 4. Мокрота – патологическое отделяемое органов дыхания: легких,
- 5. Характер мокротыГнойно-слизистая — содержит гной и слизь,
- 6. Характер мокротыСлизисто-кровянистая — состоит в основном из
- 7. Характер мокротыКровавое отделяемое (кровохарканье) —наблюдается при легочных
- 8. КонсистенцияКонсистенция тесно связана с характером мокроты и
- 9. КоличествоСкудное количество мокроты, выделяется при
- 10. Деление на слоиПри отстаивании значительного количества гнойной
- 11. Цвет и прозрачностьЦвет и прозрачность зависят от
- 12. Цвет и прозрачностьслизисто-гнойно-кровянистая —стекловидная с желтыми комочками,
- 13. Цвет и прозрачностьМокрота с инородными примесями имеет
- 14. ЗапахЗапах появляется при длительном стоянии, а также
- 15. ЗапахНеприятный запах мокрота может иметь при хронических
- 16. Наличие различных включений. спирали Куршмана —беловатые, прозрачные,
- 17. Наличие различных включений. чечевицы, или рисовидные тельца
- 18. Наличие различных включений. дифтеритические пленки из зева
- 19. Наличие различных включений.пузыри эхинококка —образования
- 20. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ Клеточные элементы. Плоский эпителий —это
- 21. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕМакрофаги- встречаются при различных воспалительных процессах
- 22. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕОпухолевые клетки чаще представлены в виде
- 23. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕЭритроциты единичные эритроциты могут встречаться в
- 24. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕФибринозные волокна —встречаются при фибринозном бронхите,
- 25. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕКристаллы Шарко — Лейдена встречаются в
- 26. МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕКристаллы холестерина, жирных кислот —образуются при
- 27. Бактериологическое исследованиеБактериологическое исследование: пневмококки или диплококки Френкеля, стрептококки, стафилококки, микобактерии туберкулеза и др.
- 28. Слайд 28
- 29. Слайд 29
- 30. Плевральная жидкостьПо характеру полостные жидкости делят на
- 31. Плевральная жидкостьХарактер экссудата:1. Серозный2. Серозно-фибринозный3. Серозно-гнойный4. Гнойный5. Гнилостный6. Геморрагический7. Хилезный8. Псевдохилезный
- 32. Характер экссудатасерозные и серозно-фибринозные (при экссудативных плевритах
- 33. Характер экссудатахилезные (при затруднении лимфооттока через грудной
- 34. Характер экссудатаГнилостные при присоединении гнилостной флоры.Холестериновые при застарелых осумкованных плевритах.
- 35. Слайд 35
- 36. Слайд 36
- 37. Основные параметры спирограммыДыхательный объем (ДО) — объем
- 38. Основные параметры спирограммыЖизненная емкость легких (ЖЕЛ), равная
- 39. Рестриктивный синдром характеризуется снижением ОЕЛ и примерно
- 40. Основными патофизиологическими механизмами бронхиальной обструкции
- 41. Рестриктивную вентиляционную недостаточность могут вызывать
- 42. Рестриктивная вентиляционная недостаточность2) внелегочные нарушения:а) изменения грудной
- 43. Слайд 43
- 44. Слайд 44
- 45. Слайд 45
- 46. Слайд 46
- 47. Слайд 47
- 48. Слайд 48
- 49. Скачать презентанцию
РентгенографияРентгеноскопия легкихТомогрофия легких ( рентгенологическая, компьютерная)Сцинтиграфия легкихБронхоскопия, бронхография легкихАнализ мокротыАнализ плевральной жидкостиСпирографияПикфлоуметрияПневмотахометрияТоракоскопия
Слайды и текст этой презентации
Слайд 2Рентгенография
Рентгеноскопия легких
Томогрофия легких ( рентгенологическая, компьютерная)
Сцинтиграфия легких
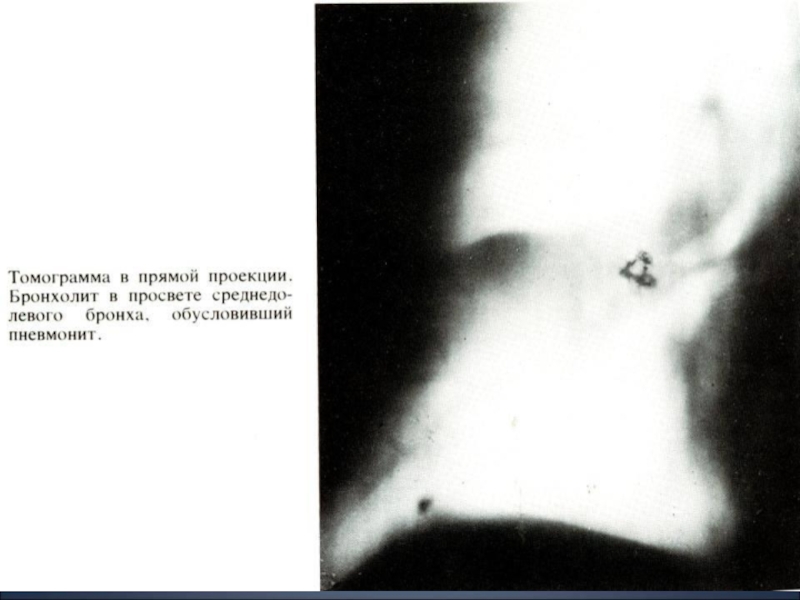
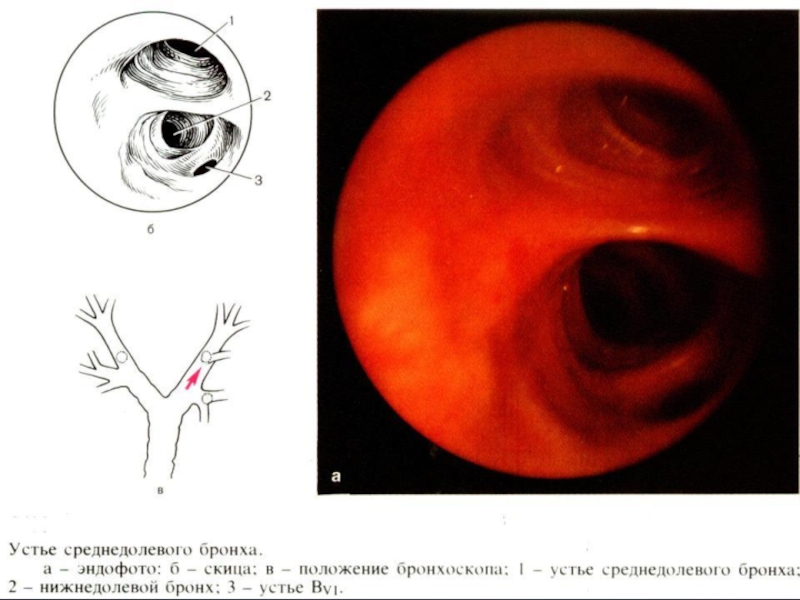
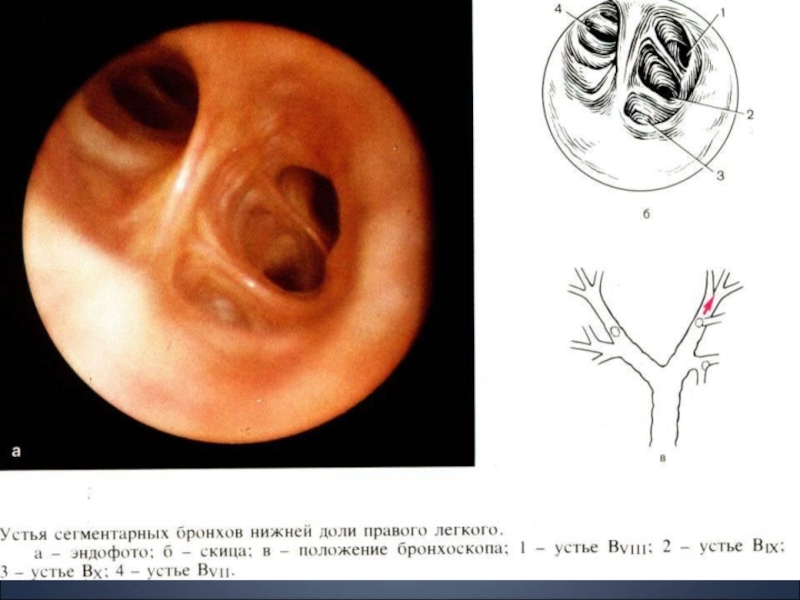
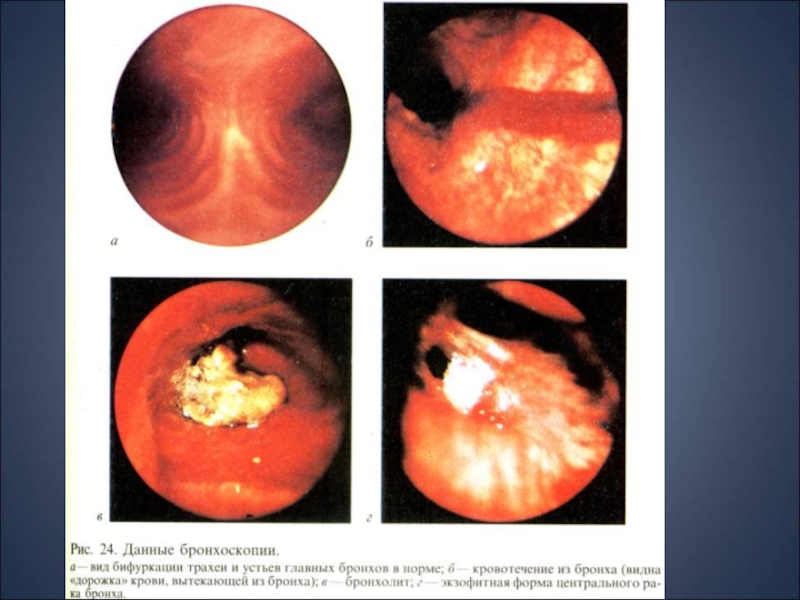
Бронхоскопия, бронхография легких
Анализ мокроты
Анализ
плевральной жидкости
Слайд 3Анализ мокроты
МАКРОСКОПИЧЕСКОЕ ИЗУЧЕНИЕ:
Характер мокроты
Количество
Цвет
Запах
Консистенцию
Слоистость
Наличие различных включений.
Слайд 4Мокрота – патологическое отделяемое органов дыхания: легких, бронхов, трахеи, выделяемое
при кашле или отхаркивании
Характер мокроты
Слизистая состоит из слизи — продукта
слизистых желез дыхательных путей. Выделяется при острых бронхитах, катарах верхних дыхательных путей, разрешении приступа бронхиальной астмы (стекловидная мокрота).Слизисто-гнойная представляет смесь слизи и гноя, причем слизь преобладает, а гной включен в виде комочков или прожилок. Наблюдается при хронических бронхитах, бронхопневмониях.
Слайд 5Характер мокроты
Гнойно-слизистая — содержит гной и слизь, с преобладанием гноя;
слизь имеет вид тяжей. Появляется при хронических бронхитах, бронхоэктазах, абсцедирующей
пневмонииГнойная —не имеет примеси слизи и появляется в случае открытого в бронх абсцесса легкого, при прорыве эмпиемы плевры в полость бронха.
Слайд 6Характер мокроты
Слизисто-кровянистая — состоит в основном из слизи с прожилками
крови или кровяного пигмента. Отмечается при катарах верхних дыхательных путей,
пневмониях, бронхогенном раке.Слизисто-гнойно-кровянистая — содержит слизь, кровь, гной, чаще равномерно перемешанные между собой. Появляется при бронхоэктазах, туберкулезе, актиномикозе легких, бронхогенном раке.
Слайд 7Характер мокроты
Кровавое отделяемое (кровохарканье) —наблюдается при легочных кровотечениях (туберкулез, ранение
легкого, опухоли легкого и бронхов, актиномикоз).
Серозное отделяемое —характерно для отека
легких (левожелудочковая недостаточность, митральный стеноз, представляет собой пропотевшую в полость бронхов плазму крови.Слайд 8Консистенция
Консистенция тесно связана с характером мокроты и может быть вязкой,
густой, жидкой.
Установлено, что повышение в мокроте уровня патогенных микробов, протеолитические
ферменты которых активно расщепляют мукополисахариды, ведет к снижению вязкости. Величина вязкости расценивается как один из показателей активности легочного воспалительного процесса: при усилении бактериального воспаления наблюдается разжижение мокроты, в процессе успешной антибактериальной терапии вязкость мокроты повышается, а ее суточный объем уменьшается.
Слайд 9Количество
Скудное количество мокроты, выделяется при воспалении
дыхательных путей (ларингит, трахеит, острый бронхит в начальной стадии, бронхиальная
астма вне приступа, бронхопневмония)Обильное количество мокроты (от 0,5 до 2 л) выделяется обычно из полостей в легочной ткани, бронхов (бронхоэктатическая болезнь, абсцесс легкого, прорыв эмпиемы, при кровенаполнении легких и пропотевании в бронхи большого количества плазмы крови (отек легких).
Слайд 10Деление на слои
При отстаивании значительного количества гнойной мокроты можно обнаружить
два слоя (гной и плазма) или три (гной, плазма и
комочки слизи на поверхности).Двухслойная мокрота характерна для абсцесса легкого, трехслойная —для бронхоэктатической болезни, туберкулеза легких (при наличии каверн).
Слайд 11Цвет и прозрачность
Цвет и прозрачность зависят от характера мокроты, так
как преобладание одного из субстратов (слизь, гной) придает мокроте соответствующий
оттенок, а также от состава вдыхаемых частиц.Слизистая мокрота стекловидная, прозрачная.
слизисто-гнойная — стекловидная с желтым оттенком.
гнойно-слизистая — желто-зеленоватая.
гнойная — желто-зеленая.
слизисто-кровянистая — стекловидная с розоватым или ржавым оттенком,
Слайд 12Цвет и прозрачность
слизисто-гнойно-кровянистая —стекловидная с желтыми комочками, прожилками красного цвета
или ржавым оттенком
при отеке легких — жидкое, прозрачно-желтое, с опалесценцией,
пенистое и клейкое из-за присутствия белков плазмы, при легочном кровотечении, жидкое, красного цвета, пенистое (за счет содержания пузырьков воздуха).
при злокачественных новообразованиях (распаде опухоли) изредка может наблюдаться мокрота в виде «малинового желе».
Слайд 13Цвет и прозрачность
Мокрота с инородными примесями имеет цвет этих примесей:
белая у мукомолов
черная у шахтеров
синяя при вдыхании метиленового синего, ультрамариновой
краски и т.д.Слайд 14Запах
Запах появляется при длительном стоянии, а также при задержке мокроты
в бронхах или полостях в легких (обусловливается деятельностью анаэробов, вызывающих
гнилостный распад белков до индола, скатола и сероводорода)Свежевыделенная мокрота обычно не имеет запаха
Слайд 15Запах
Неприятный запах мокрота может иметь при хронических бронхитах с плохим
дренированием бронхов.
Резкий неприятный запах — при бронхоэктатической болезни, абсцессе легкого,
иногда туберкулезе, злокачественных новообразованиях с некрозом Зловонный (гнилостный) запах отмечается при гангрене легкого
Слайд 16Наличие различных включений.
спирали Куршмана —беловатые, прозрачные, штопорообразно извитые трубчатые тела,
резко отграниченные от остальной бесформенной массы мокроты, имеющие диагностическое значение
при бронхиальной астмефибринозные свертки —древовидно разветвленные образования беловатого или слегка красноватого цвета длиной до 10—12 (и даже 18) см, эластичной консистенции, состоящие из слизи и фибрина, имеющие значение при фибринозном бронхите, реже при крупозной пневмонии;
Слайд 17Наличие различных включений.
чечевицы, или рисовидные тельца (линзы Коха) —зеленовато-желтоватые, довольно
плотные образования творожистой консистенции величиной от булавочной головки до небольшой горошины,
состоящие из детрита, туберкулезных палочек и эластических волокон; обнаруживаются при кавернозном туберкулезе легких;гнойные пробки (пробки Дитриха) —комочки беловатого или желтовато-сероватого цвета величиной с булавочную головку со зловонным запахом, состоящие из детрита, бактерий, кристаллов жирных кислот; встречаются при бронхоэктазах, гангрене легкого.
Слайд 18Наличие различных включений.
дифтеритические пленки из зева и носоглотки —сероватые обрывки,
местами окрашенные кровью, состоящие из фибрина и некротизированных клеток.
некротизированные кусочки
легкого —черноватые образования разной величины, содержащие эластические волокна и зернистый черный пигмент, иногда пронизанные соединительной тканью, кровеносными сосудами, лейкоцитами и эритроцитами; встречаются при абсцессе и гангрене легкого; Слайд 19Наличие различных включений.
пузыри эхинококка —образования разной величины
—от маленькой горошины до грецкого ореха и больше, серовато- белого
или желтого цвета, иногда пропитанные кровью или известью; встречаются в случае свежего разрыва эхинококковой кисты легкого и выкашливания обильного количества бесцветной прозрачной жидкости;инородные тела, случайно попавшие из полости рта: вишневые косточки, семена подсолнечника, ореховая скорлупа и т. д.
Слайд 20МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Клеточные элементы.
Плоский эпителий —это слущенный эпителий слизистой
оболочки ротовой полости, носоглотки, надгортанника и голосовых связок, Одиночные клетки
плоского эпителия встречаются всегда: в большом количестве — при примеси слюны или воспалительных явлениях в ротовой полостиЦилиндрический эпителий- эпителий слизистой оболочки бронхов и трахеи. Встречается в больших количествах при остром приступе бронхиальной астмы, остром бронхите, острых катаральных поражениях верхних дыхательных путей.
Слайд 21МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Макрофаги- встречаются при различных воспалительных процессах в бронхах и
легочной ткани
Сидерофаги встречаются в мокроте у больных с застойными явлениями
в малом круге кровообращения, при инфаркте легкого, синдроме Гудпасчера, идиопа-тическом легочном гемосидерозе.Слайд 22МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Опухолевые клетки чаще представлены в виде клеток плоскоклеточного (с
ороговением или без него), железистого рака или аденокарциномы.
Лейкоциты встречаются почти
в каждой мокроте; в слизистой —единичные, а в гнойной сплошь покрывают все поле зрения (иногда среди лейкоцитов можно выделить эозинофилы — крупные лейкоциты с отчетливой и темной зернистостью). Слайд 23МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Эритроциты единичные эритроциты могут встречаться в любой мокроте; в
большом количестве обнаруживаются в мокроте, окрашенной кровью (легочное кровотечение, инфаркт
легкого, застойные явления в легких и др.).Эластические волокна- указывают на распад легочной ткани и обнаруживаются при туберкулезе, абсцессе, новообразованиях легких.
Слайд 24МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Фибринозные волокна —встречаются при фибринозном бронхите, туберкулезе, актиномикозе, крупозной
пневмонии.
Спирали Куршмана—уплотненные закрученные в спираль образования из слизи, наблюдаются при
легочной патологии, сопровождающейся бронхоспазмом (бронхиальная астма).Слайд 25МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Кристаллы Шарко — Лейдена встречаются в мокроте вместе с
эозинофилами. Образование кристаллов Шарко —Лейдена связывают с распадом эозинофилов, считают
их продуктом кристаллизации белков. Характерно присутствие этих кристаллов в мокроте при бронхиальной астме, кроме этого, они встречаются при глистных поражениях легких.Слайд 26МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ
Кристаллы холестерина, жирных кислот —образуются при застое мокроты в
полостях (абцесс, бронхоэктазы).
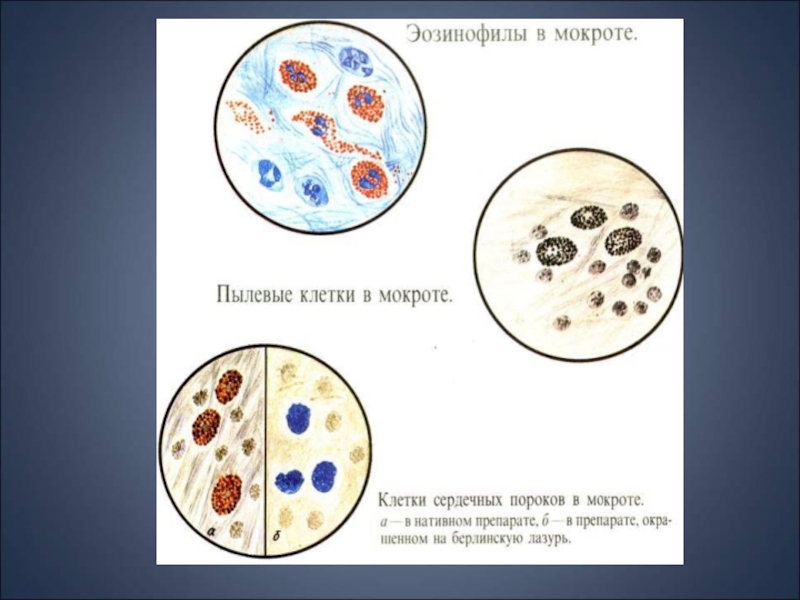
Эозинофилы в мокроте Их обнаружение рассматривается как один
из важных диагностических признаков бронхиальной астмы, астматического бронхита. Однако эозинофилия мокроты свойственна также лекарственным и эозинофильным пневмониям, синдрому Леффлера. Слайд 27Бактериологическое исследование
Бактериологическое исследование: пневмококки или диплококки Френкеля, стрептококки, стафилококки, микобактерии
туберкулеза и др.
Слайд 30Плевральная жидкость
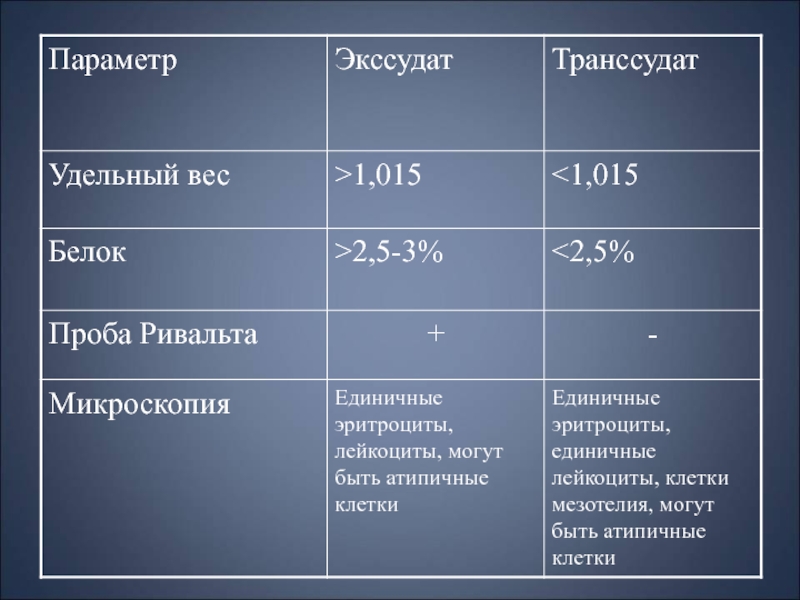
По характеру полостные жидкости делят на две большие группы—транссудаты
и экссудаты.
Транссудаты (невоспалительные жидкости) образуются при повышении венозного давления
(правожелудочковая недостаточность сердца, портальная гипертония снижении онкотического давления в сосудах (заболевания, протекающие с гипопротеинемией: нефротический синдром различной этиологии, тяжелые поражения печени, кахексия),
нарушении обмена электролитов, главным образом повышении концентрации натрия
увеличении продукции альдостерона и некоторых других состояниях.
Слайд 31Плевральная жидкость
Характер экссудата:
1. Серозный
2. Серозно-фибринозный
3. Серозно-гнойный
4. Гнойный
5. Гнилостный
6. Геморрагический
7. Хилезный
8.
Псевдохилезный
Слайд 32Характер экссудата
серозные и серозно-фибринозные (при экссудативных плевритах туберкулезной этиологии, ревматических
плевритах).
геморрагические (чаще всего при злокачественных новообразованиях и травматических поражениях плевры,
реже при инфаркте легкого, остром панкреатите, геморрагических диатезах). Слайд 33Характер экссудата
хилезные (при затруднении лимфооттока через грудной проток вследствие сдавления
опухолью, увеличенными лимфатическими узлами, а также при разрыве, обусловленном травмой
или опухолью)псевдохилезные ( молочный вид этих экссудатов обусловлен не увеличенным содержанием жира, а своеобразным изменением белка , наблюдается иногда при липоидной дистрофии почек.
Слайд 34Характер экссудата
Гнилостные при присоединении гнилостной флоры.
Холестериновые при застарелых осумкованных плевритах.
Слайд 37Основные параметры спирограммы
Дыхательный объем (ДО) — объем воздуха, вдыхаемого и
выдыхаемого при нормальном дыхании, равный в среднем 500 мл (с
колебаниями от 300, 900 мл).Резервный объем выдоха (РОвыд) — объем воздуха, равный 1500—2000 мл, который человек может выдохнуть, если после нормального выдоха сделал максимальный выдох.
Резервный объем вдоха (РОвд) — объем воздуха, равный 1500--2000 мл, который человек может вдохнуть, если после обычного вдоха сделает максимальный вдох.
Слайд 38Основные параметры спирограммы
Жизненная емкость легких (ЖЕЛ), равная сумме резервных объемов
вдоха и выдоха и дыхательного объема (в среднем 3700 мл),
составляет тот объем воздуха, который человек в состоянии выдохнуть при самом глубоком выдохе после максимального вдоха.Остаточный объем (00), равный 1000—1500 мл, объем воздуха, остающегося в легких после максимального выдоха.
Общая (максимальная) емкость легких (ОЕЛ) является суммой дыхательного, резервных (вдох и выдох) и остаточного объемов и составляет 5000—6000 мл
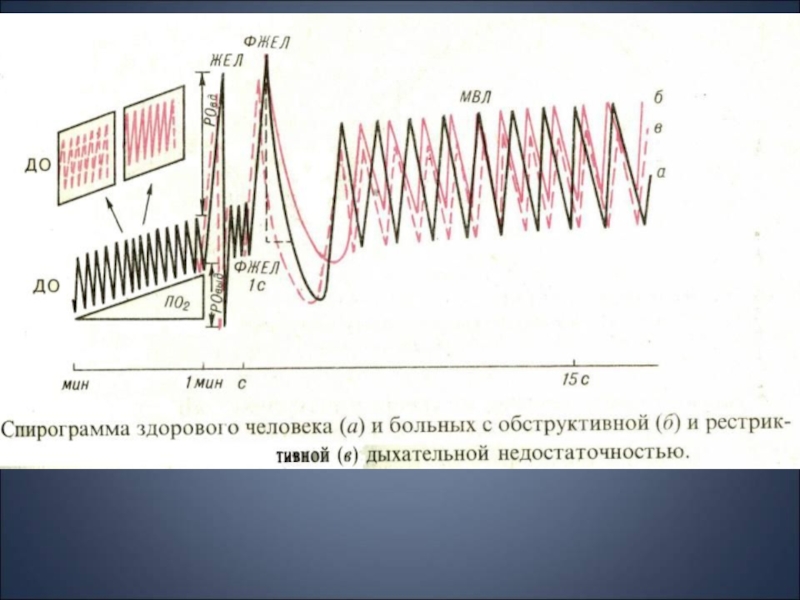
Слайд 39Рестриктивный синдром характеризуется снижением ОЕЛ и примерно пропорциональном уменьшении всех
составляющих ее объемов. Поэтому обычно при спирографии, если не определен
ООЛ, о рестриктивном синдроме можно судить по уменьшению ЖЕЛ и пропорциональном уменьшении ее составляющих: РОвд, РОвыд, Евд.Обструктивный синдром характеризуется затруднением выдоха, когда просвет воздухопроводящих путей на выдохе меньше, чем на вдохе. Создаются условия для экспираторного сужения мелких бронхов, вплоть до их коллапса, что особенно ярко выражено при эмфиземе легких. Это приводит к уменьшению РОвыд, увеличению ООЛ, ФОЕ. При этом ОЕЛ может не измениться (соответственно увеличению ООЛ уменьшается РОвыд и ЖЕЛ) или увеличиться за счет ООЛ и увеличения соотношения ООЛ/ОЕЛ и ФОЕ/ОЕЛ.
Слайд 40 Основными патофизиологическими механизмами бронхиальной обструкции могут быть следующие
процессы:
1) спазм гладкой мускулатуры бронхов;
2) воспалительная инфильтрация и отек слизистой
бронхов;3) увеличение количества вязкого секрета в бронхах;
4) деформация бронхов;
5) опухоли бронха, инородные тела и др.;
6) экспираторный коллапс мелких бронхов (менее 2 мм в диаметре, не имеющих хрящевого скелета), лишенных «эластической поддержки» легочной ткани. Этот процесс наиболее выражен при эмфиземе легких.
Слайд 41 Рестриктивную вентиляционную недостаточность могут вызывать следующие нарушения:
1) собственно
заболевания органов дыхания (воздухопроводящих путей и легочной паренхимы):
а) инфильтративные изменения
легочной ткани;б) пневмосклероз;
в) уменьшение объема функционирующей паренхимы легкого — резекция легкого, ателектаз, врожденная гипоплазия легкого;
г) заболевания плевры, ограничивающие экскурсию легкого;
Слайд 42Рестриктивная вентиляционная недостаточность
2) внелегочные нарушения:
а) изменения грудной клетки (кифосколиоз, деформация
позвоночника и грудной клетки и т.д.);
б) нарушения деятельности дыхательной мускулатуры;
в)
левожелудочковая недостаточность (венозная гиперемия легкого);г) увеличение объема брюшной полости (асцит, метеоризм, беременность), болевой синдром, что приводит к ограничению подвижности диафрагмы.