Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Органы грудной клетки в КТ изображении
Содержание
- 1. Органы грудной клетки в КТ изображении
- 2. Слайд 2
- 3. Слайд 3
- 4. Слайд 4
- 5. Слайд 5
- 6. 1 - гортанный выступ (кадык); 2
- 7. Слайд 7
- 8. Необходимо хорошо знать магистральные сосуды, берущие начало
- 9. Слайд 9
- 10. ПлевраВисцеральная и париетальнаяМежду листками – плевральная полость30-40
- 11. ДиафрагмаГрудинно-реберный треугольник – треугольник Ларрэ, щель Морганьи, пояснично-реберный треугольник - щель Бохдалека
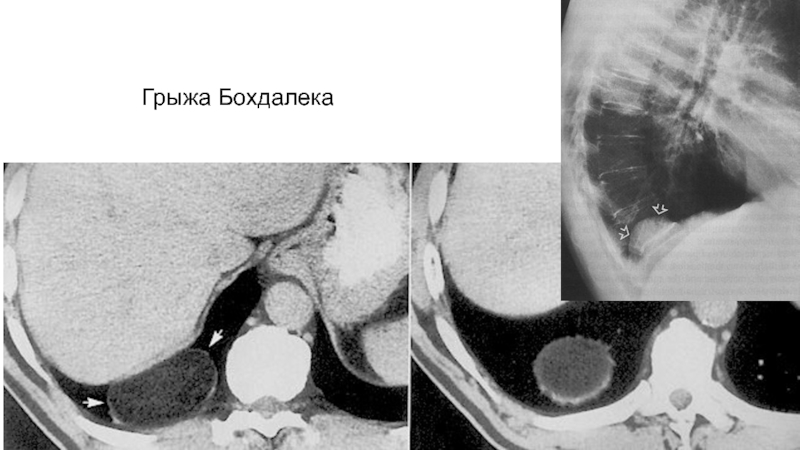
- 12. Грыжа Бохдалека
- 13. МЕТОДЫ ВИЗУАЛИЗАЦИИ ЛЕГКИХОсновные: рентгенография, флюорография.Дополнительные: рентгеноскопия, линейная томография, УЗИ, КТ. Специальные:
- 14. Компьютерная рентгеновская томография имеет более высокую разрешающую
- 15. Изображение при КТ лишено суммационного эффекта. На
- 16. Достоинства и недостатки КТ:Достоинства: - быстрота получения
- 17. МСКТ грудной клетки Терновой, С.К. Лучевая диагностика
- 18. - детализация структуры легочной паренхимы при диффузных,
- 19. - травма диафрагмы, грудной клетки и/или органов
- 20. Подготовка больного: Необходимо раздеться до пояса
- 21. Перед проведением исследования с контрастированием (определение распространенности
- 22. Фаза дыхания: - Стандарт: задержка дыхания на
- 23. Параметры томографии: - Коллимация: : 0,5 -
- 24. Топограмма для планирования срезовАксиальная томограмма легких
- 25. Возможности спиральной КТПозволяет избежать пропуска участков легочной
- 26. СРАВНЕНИЕ СКТ и МСКТ
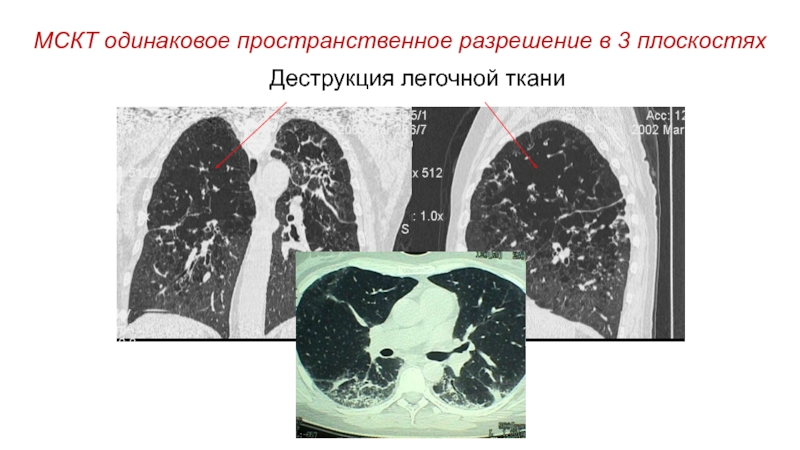
- 27. МСКТ одинаковое пространственное разрешение в 3 плоскостяхДеструкция легочной ткани
- 28. Для сканирования выбирается минимально возможное время оборота
- 29. Перед внутривенным КУ всем больным проводят нативное
- 30. Наконец, бесконтрастное исследование помогает выбрать оптимальное положение
- 31. При исследовании взрослых пациентов контрастное вещество вводится
- 32. Если во время сканирования в подключичной вене
- 33. Морозов С.П., Насникова И.Ю., Терновой С.К. МУЛЬТИСПИРАЛЬНАЯ
- 34. Реконструкция: Стандартная реконструкция (для печати на пленке)
- 35. Реконструкция: - МИП с толщиной среза 3-5
- 36. Реконструкция: Волюметрическая оценка узловых образований легких с
- 37. Различные уровни «окна»Костный режим W=2000 HЛегочный режим
- 38. Последовательность анализа КТ-изображений грудной клеткиНачинающие врачи часто
- 39. Асимметрия диаметра яремных вен встречается достаточно часто
- 40. Выше дуги аорты расположено верхнее средостение, где
- 41. Типичные места локализации увеличенных ЛУ ниже дуги
- 42. Исследование в мягкотканном окне считается полным, когда
- 43. Мягкотканное окно: • мягкие ткани, обратить особенное
- 44. четыре типичных места расположения ЛУ: • спереди
- 45. Слайд 45
- 46. Слайд 46
- 47. Слайд 47
- 48. Слайд 48
- 49. 2. Легочное окно:• Легочная ткань: размеры сосудов
- 50. При исследовании сосудов легких следует обратить внимание
- 51. • Плевра: плевральные наложения, спайки, обызвествления, гидроторакс,
- 52. Из-за значительной ширины плеврального окна, кроме легочной
- 53. Слайд 53
- 54. Слайд 54
- 55. Слайд 55
- 56. Слайд 56
- 57. Слайд 57
- 58. Слайд 58
- 59. Слайд 59
- 60. Слайд 60
- 61. Слайд 61
- 62. Слайд 62
- 63. Слайд 63
- 64. Слайд 64
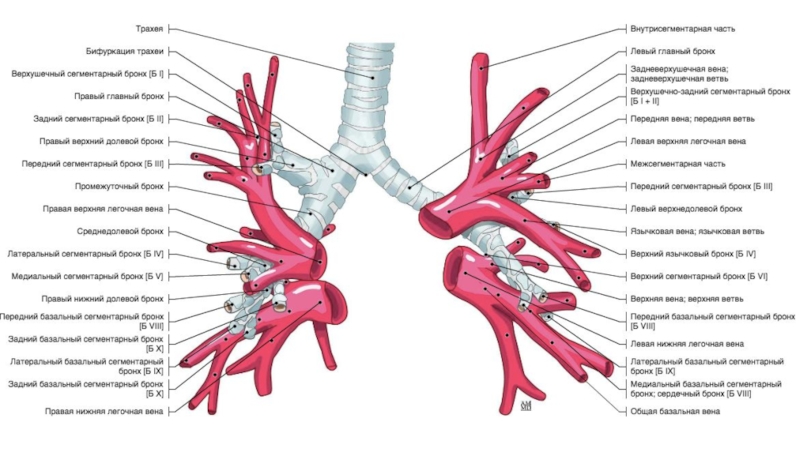
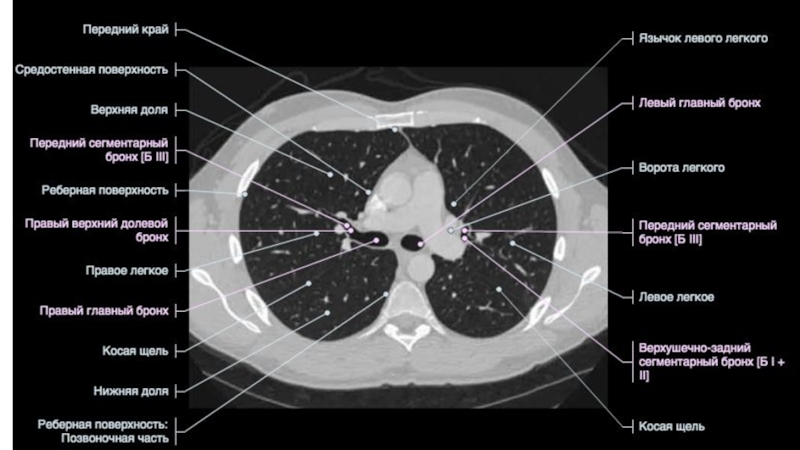
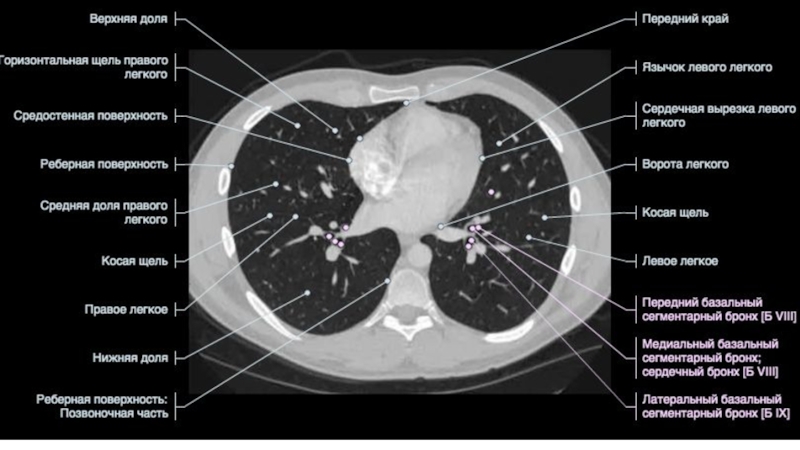
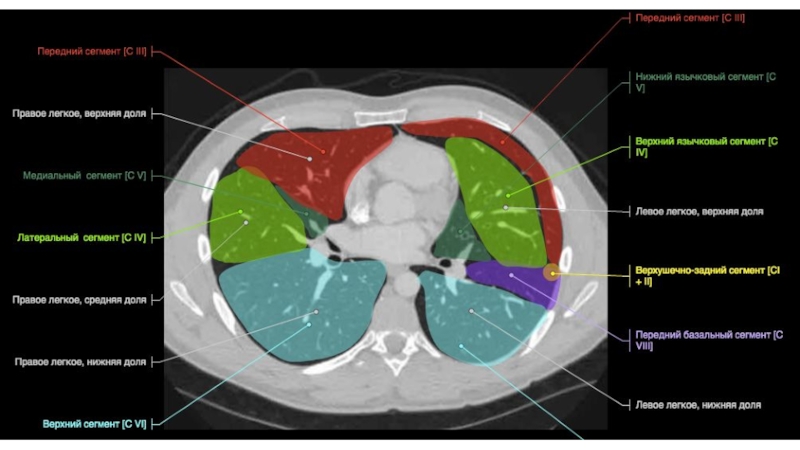
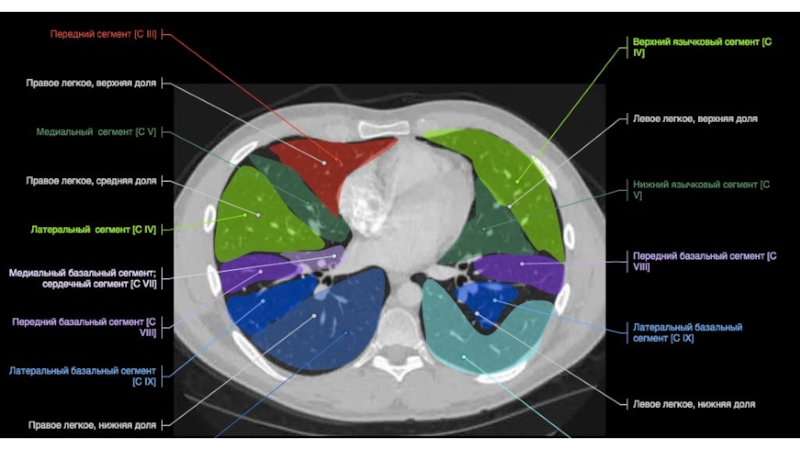
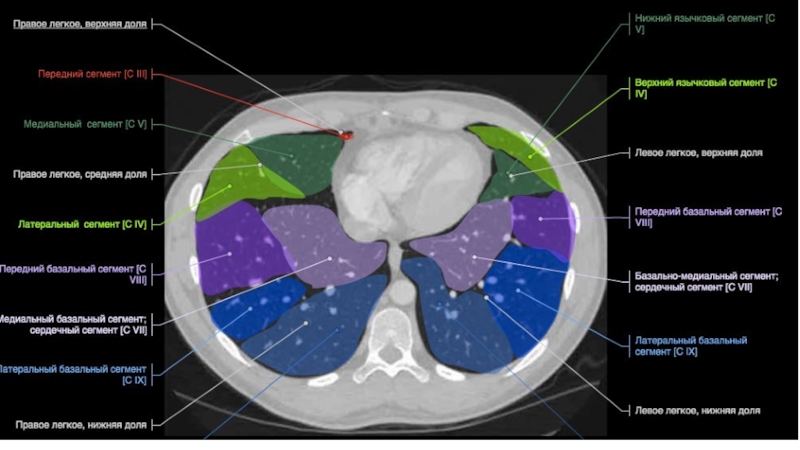
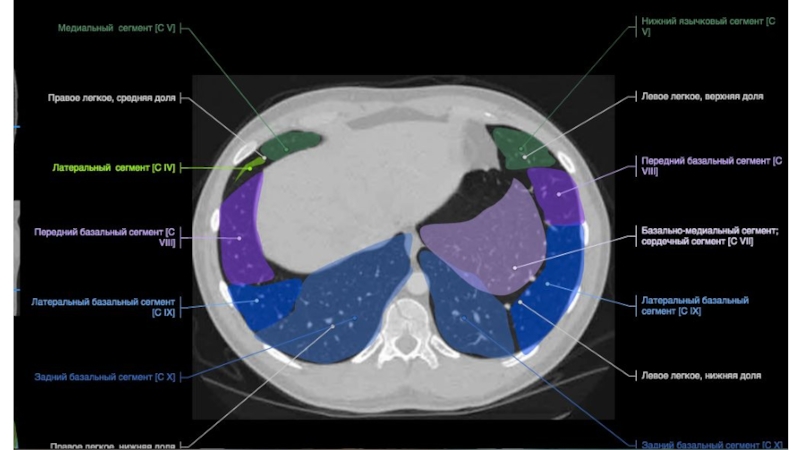
- 65. Трахея 16 лет66 летТрахея дыхательное горло, является
- 66. БронхиПравый главный бронх отходя от трахеи ,
- 67. Строение бронхиального дереваПравый верхнедолевой бронхВерхушечный (В1)Задний (В2)
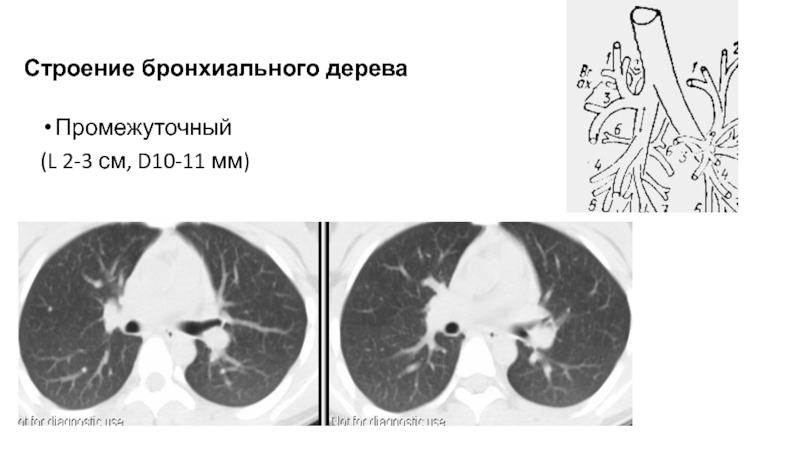
- 68. Промежуточный(L 2-3 см, D10-11 мм)Строение бронхиального дерева
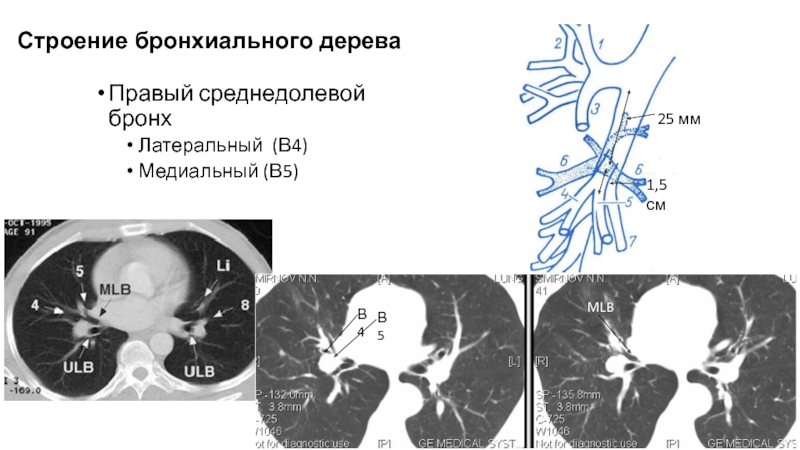
- 69. Правый среднедолевой бронхЛатеральный (В4)Медиальный (В5)В5В4MLB1,5смСтроение бронхиального дерева25 мм
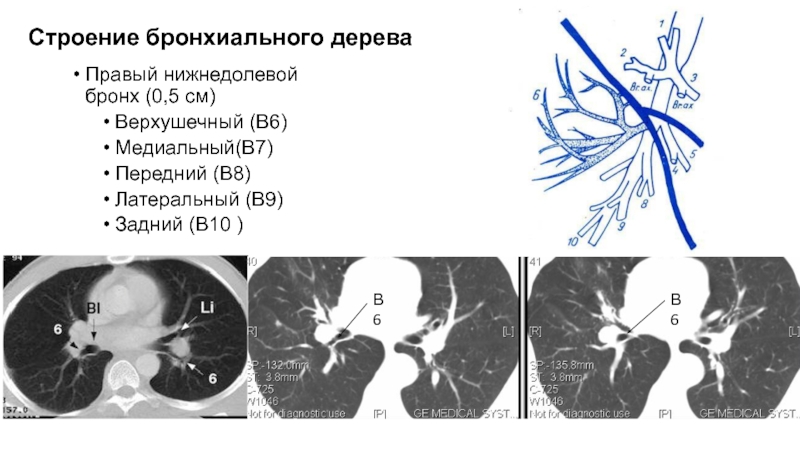
- 70. Правый нижнедолевой бронх (0,5 см)Верхушечный (В6)Медиальный(В7)Передний (В8)Латеральный (В9)Задний (В10 )Строение бронхиального дереваВ6В6
- 71. Строение бронхиального дереваВ7В8В8В8В9В10
- 72. Левый верхнедолевой бронхВерхушечный (В1) (обычно начинается вместе с В2)Задний (В2)Передний(В3)Язычковые (В4-5)Строение бронхиального дерева1-2 см
- 73. Строение бронхиального дереваВ1+2В4+5В 3В4+5
- 74. Левый нижнедолевой бронхВерхушечный (В6)Передний (В8)Латеральный (В9)Задний (В10 )Строение бронхиального дерева0,5-1,0 см1 см
- 75. UBLВ6В8В9В10В8В9В10Строение бронхиального дерева
- 76. Слайд 76
- 77. Слайд 77
- 78. Слайд 78
- 79. Слайд 79
- 80. Слайд 80
- 81. Слайд 81
- 82. Слайд 82
- 83. Слайд 83
- 84. Слайд 84
- 85. Слайд 85
- 86. Слайд 86
- 87. Легочный интерстицийЦентральный – связан с корнем легкого
- 88. Структурные элементы вторичной легочной дольки 1. междольковая
- 89. Корень – включает в себя артерию ,
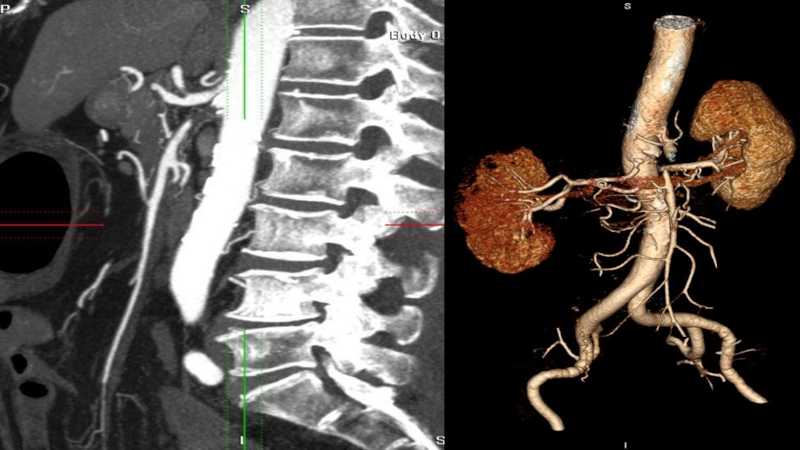
- 90. 1 — дольковая бронхиола 2 — терминальные
- 91. Принципы КТ высокого разрешения (BPKT) Для построения
- 92. Показания к применению ВРКТ. Одно из важных
- 93. МСКТ высокого разрешенияНативное изображениеАлгоритм высокого разрешениядля оценки паренхимы легких при интерстициальных заболеванияхГрибковое поражение легких
- 94. Корень правого легкогоЛегочная венаЛегочная артерияВерхнедолевой бронхЛегочная артерияПромежуточный бронхВерхнедолевая артерияПромежуточная артерия
- 95. Корень левого легкогоНижнедолевая легочная артерияВерхняя левая легочная венаЛевая легочная артерияАртерия шестого сегмента
- 96. Слайд 96
- 97. Слайд 97
- 98. Слайд 98
- 99. Слайд 99
- 100. Слайд 100
- 101. Слайд 101
- 102. Слайд 102
- 103. Слайд 103
- 104. Слайд 104
- 105. ТРОМБОЭМБОЛИЯ ВЕТВЕЙ ЛЕГОЧНОЙ АРТЕРИИ ТЭЛА является состоянием,
- 106. Показания к МСКТ-АГ легочных артерийПодозрение на ТЭЛА,
- 107. Подготовка• установить периферический венозный катетер (18-20 G);•
- 108. Фаза дыхания:• задержка дыхания на вдохе (после
- 109. Диаметр легочных артерийобщий легочный ствол: 2,4+0,2смПравая проксимальная
- 110. Слайд 110
- 111. МСКТ-КОРОНАРОГРАФИЯМСКТ-коронарография является неинвазивной методикой оценки состояния коронарных
- 112. Показания• исключение значимых стенозов коронарных артерий у
- 113. Противопоказания• постоянная форма мерцательной аритмии, частые экстрасистолы;•
- 114. ПодготовкаУ пациентов с противопоказаниями для внутривенного введения
- 115. Слайд 115
- 116. Слайд 116
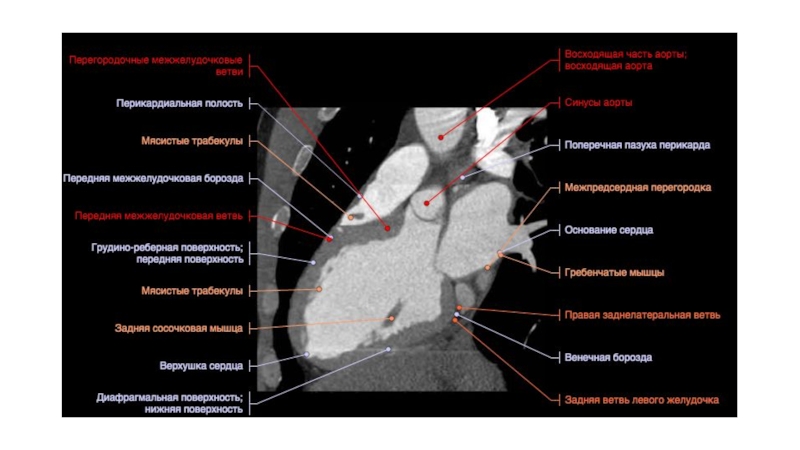
- 117. Левое предсердие:А. Максимальный переднезадний размер: 4- 5см-
- 118. Правое предсердие:Максимальный поперечный размер: 4,4см- на уровне
- 119. Слайд 119
- 120. Слайд 120
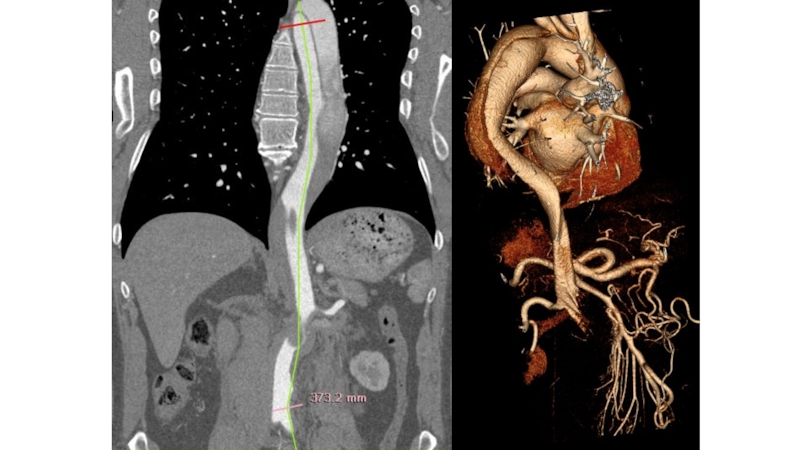
- 121. В норме диаметр аорты: < 4 см
- 122. МСКТ-АНГИОГРАФИЯ АОРТЫПоказанияАОРТА: аномалии дуги, коарктация, аневризмы, расслоение,
- 123. МЕЗЕНТЕРИАЛЬНЫЕ СОСУДЫ: хроническая, острая ишемия, аневризмы.ПОЧЕЧНЫЕ АРТЕРИИ:
- 124. ПротивопоказанияОбщие относительные противопоказания для внутривенного введения йодсодержащих
- 125. ПодготовкаУ пациентов с противопоказаниями для внутривенного введения
- 126. Проведение исследованияУкладка:• лежа на спине с поднятыми
- 127. Слайд 127
- 128. Слайд 128
- 129. Слайд 129
- 130. Слайд 130
- 131. Слайд 131
- 132. Скачать презентанцию
Слайды и текст этой презентации
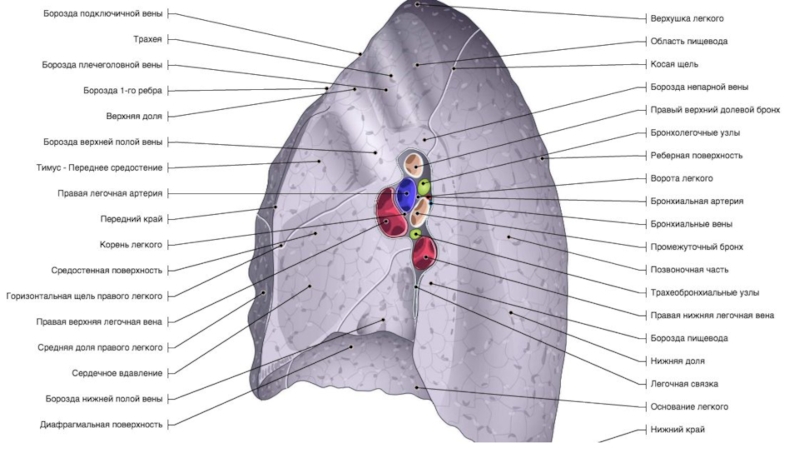
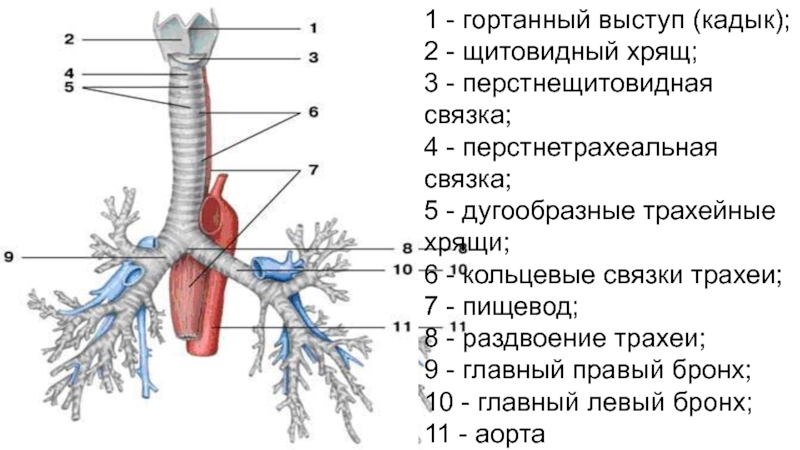
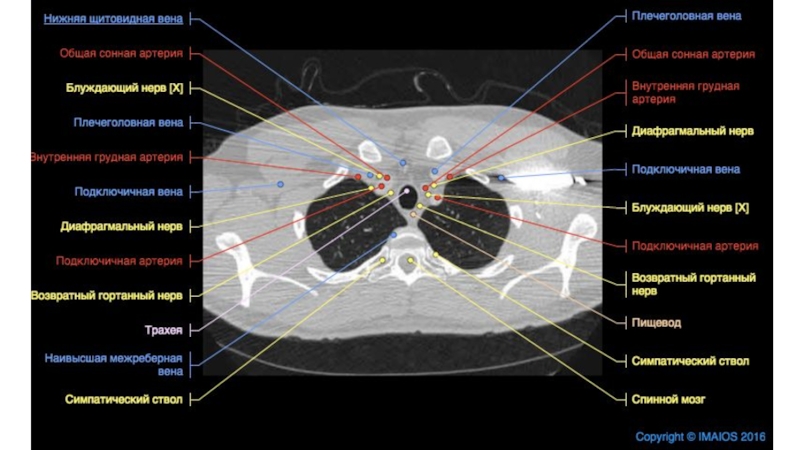
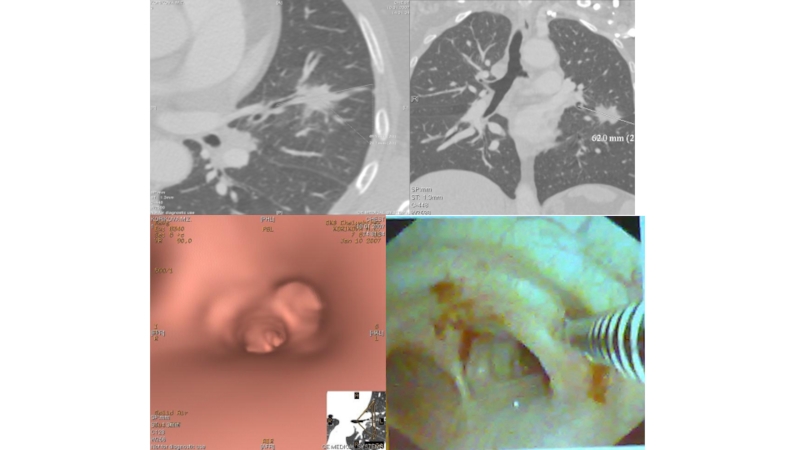
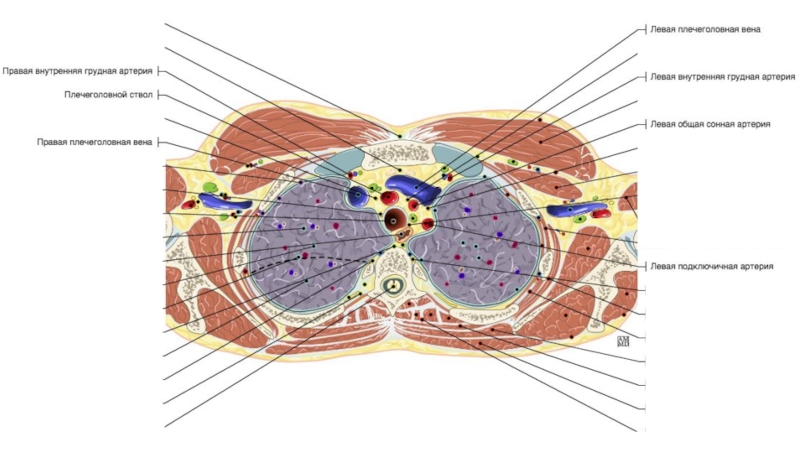
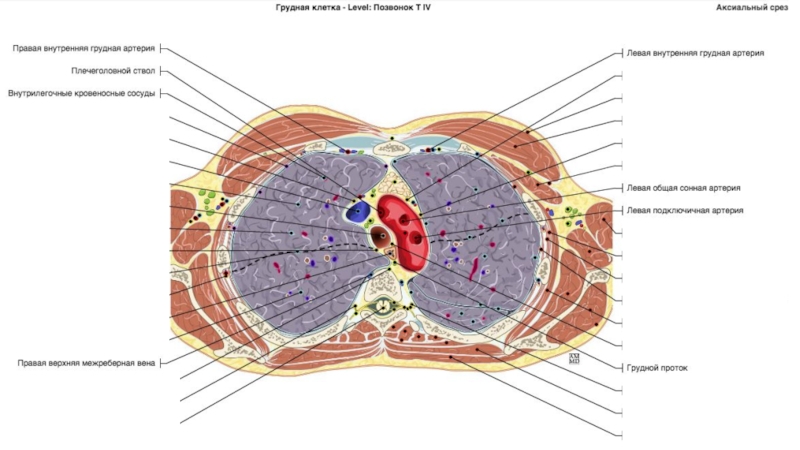
Слайд 61 - гортанный выступ (кадык); 2 - щитовидный хрящ; 3
- перстнещитовидная связка; 4 - перстнетрахеальная связка; 5 - дугообразные
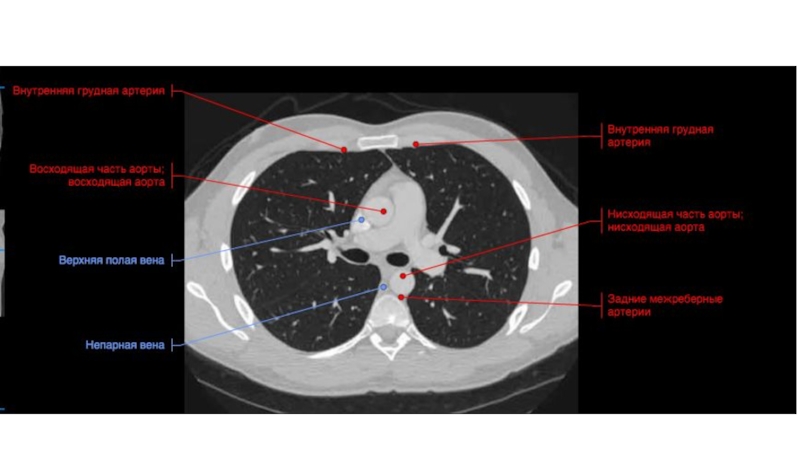
трахейные хрящи; 6 - кольцевые связки трахеи; 7 - пищевод; 8 - раздвоение трахеи; 9 - главный правый бронх; 10 - главный левый бронх; 11 - аортаСлайд 8Необходимо хорошо знать магистральные сосуды, берущие начало от дуги аорты
.
Левая подключичная артерия выявляется позади других и может быть
прослежена в краниальном направлении. Спереди к подключичной артерии прилежат левая общая сонная артерия и плечеголовной ствол .
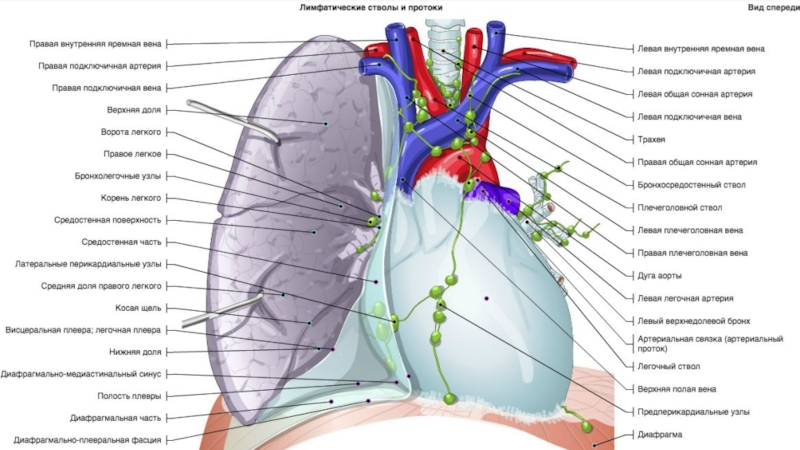
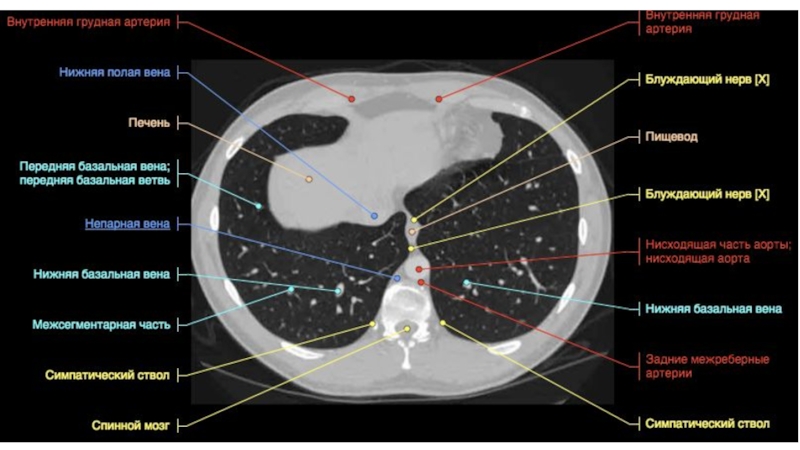
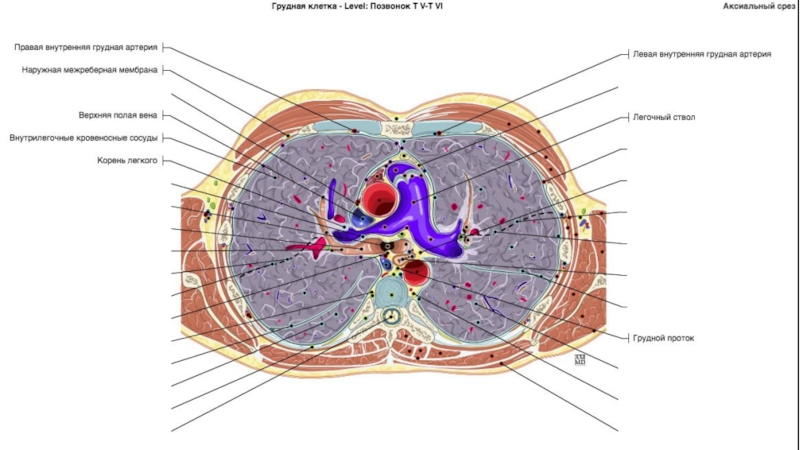
Еще правее и кпереди видны плечеголовные вены , которые после слияния формируют верхнюю полую вену . В подмышечной клетчатке часто можно узнать нормальные ЛУ по их характерной форме с воротами жировой плотности. В зависимости от угла сечения ЛУ на срезе, ворота пониженной плотности визуализируются в центре или по краю. Нормальные ЛУ подмышечной области четко отграничены от окружающих тканей и не превышают 1 см в диаметре
Позади трахеи рядом с пищеводом визуализируется непарная вена. Образуя дугу над правым главным бронхом, она проходит вперед и впадает в верхнюю полую вену . Осматривая околопозвоночное пространство, не следует путать непарную вену , полунепарную вену или добавочную полунепарную вену с парааортальными ЛУ .
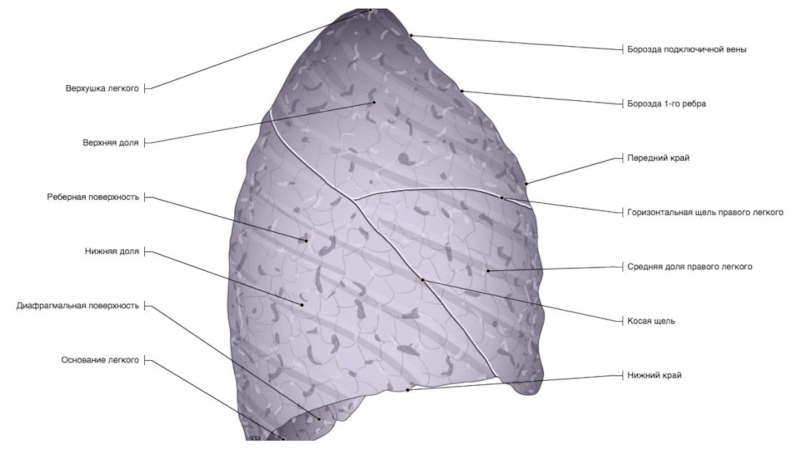
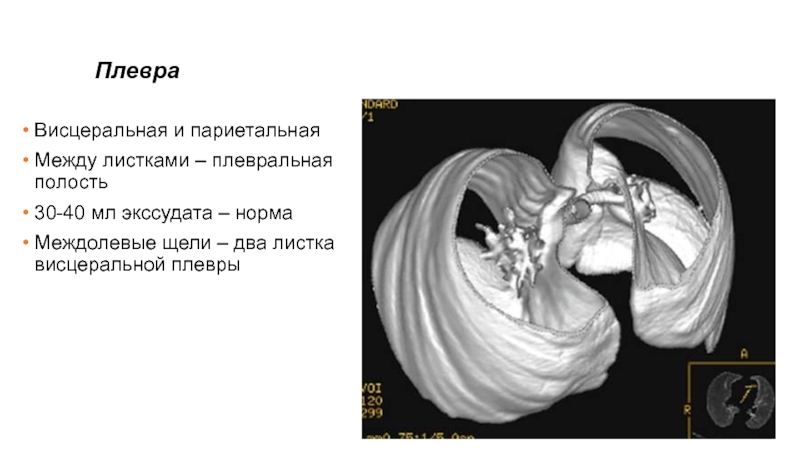
Слайд 10Плевра
Висцеральная и париетальная
Между листками – плевральная полость
30-40 мл экссудата –
норма
Междолевые щели – два листка висцеральной плевры
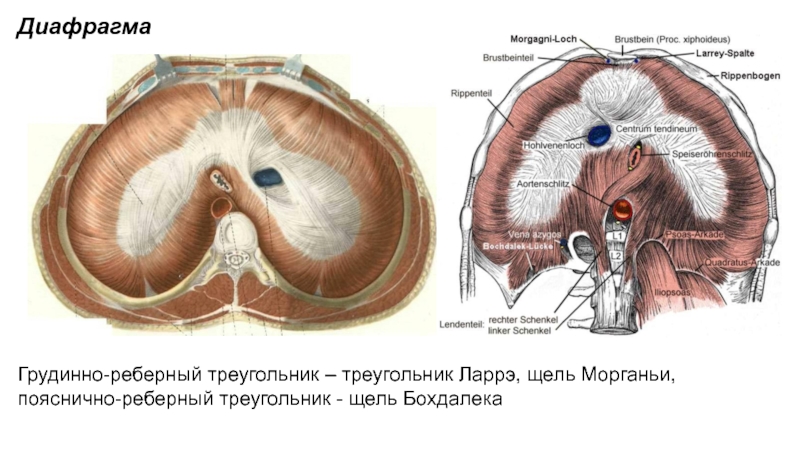
Слайд 11Диафрагма
Грудинно-реберный треугольник – треугольник Ларрэ, щель Морганьи, пояснично-реберный треугольник -
щель Бохдалека
Слайд 13МЕТОДЫ ВИЗУАЛИЗАЦИИ ЛЕГКИХ
Основные: рентгенография, флюорография.
Дополнительные: рентгеноскопия, линейная томография, УЗИ, КТ.
Специальные:
Слайд 14Компьютерная рентгеновская томография имеет более высокую разрешающую способность по контрастности,
чем другие методики, и позволяет четко выявить органные структуры средостения.
Измерение величин ослабления иногда дает возможность оценить характер тканей (жировая ткань, жидкость без взвеси и т.д.).
Часто необходимо визуализировать сосудистые структуры в средостении. При этом сканы КТ выполняются непосредственно после инъекции контрастного вещества в локтевую вену.
Слайд 15Изображение при КТ лишено суммационного эффекта.
На его формирование не
оказывают влияния число, форма и взаимное расположение тканей, через которые
проходят рентгеновские лучи. Это существенно увеличивает объем информации, содержащейся в каждой компьютерной томограмме по сравнению рентгенограммой или линейной томограммой (например, при выявлении изменений в грудной стенке).Возможность обнаружения небольших округлых теней в легких увеличивается за счет хорошей разрешающей способности по контрастности.
Слайд 16Достоинства и недостатки КТ:
Достоинства:
- быстрота получения изображения,
- послойный
характер изображений,
- высокое пространственное разрешение.
Недостатки:
- относительно высокая (
по сравнению с рентгенографией) лучевая нагрузка,- появление артефактов от плотных структур, движений.
Слайд 17МСКТ грудной клетки
Терновой, С.К. Лучевая диагностика и терапия :
учебник / С.К. Терновой, В.Е. Синицын. – М. : ГЭОТАР-Медиа,
2010.Показания
- выявление изменений в легких, не отображающихся на рентгенограммах: первичные опухоли, метастазы диаметром от 1 мм, скрытые воспалительные поражения, бронхоэктазы, эмфизема легких;
- осложнения пневмонии, в т.ч. подозрение на абсцесс легкого, эмпиему плевры;
- атипично протекающие очаговые и инфильтративные изменения в легких (дифференциальный диагноз с туберкулезным и опухолевым процессом);
Слайд 18- детализация структуры легочной паренхимы при диффузных, интерстициальных поражениях легких;
- выявление и оценка лимфаденопатии (средостение, корни легких, подмышечные области,
шея) - мониторинг пациентов с лимфопролиферативными заболеваниями, пациентов с раком легкого после хирургических вмешательств, лучевой/химиотерапии;
- определение стадии локальной и регионарной распространенности опухолей легких, средостения, плевры (состояние лимфоузлов, серозных полостей, наличие костной деструкции);
Слайд 19- травма диафрагмы, грудной клетки и/или органов грудной полости;
-
уточнение локализации патологических изменений легких и состояния окружающих структур перед
биопсией, бронхоскопией;- медиастинит, синдром верхней полой вены, подозрение на опухоль средостения;
- опухоли пищевода, трахео-пищеводные и бронхо-пищеводные фистулы.
- подозрение на расслоение и разрыв аневризмы аорты, эмболию, мальформации ветвей легочной артерии, хроническую тромбоэмболическую легочную гипертензию;
Слайд 20 Подготовка больного:
Необходимо раздеться до пояса (больные, находящиеся в
тяжелом состоянии, могут оставаться в нательном белье), снять цепочки, медальоны
и другие украшения.Во избежание образования дополнительных теней, проецирующихся на верхушки легких, женщинам следует приподнять длинные волосы и зафиксировать на голове с помощью шпилек или косынки.
Слайд 21Перед проведением исследования с контрастированием (определение распространенности опухолей, ТЭЛА) уточнить
наличие противопоказаний для внутривенного введения йодсодержащих препаратов, при необходимости провести
гидратацию, премедикацию, установить периферический венозный катетер (18-20G).Укладка:
- на спине с поднятыми руками;
- редко - на животе с поднятыми руками (дифференциальная диагностика застойных явлений в субплевральных отделах и фиброза, инфильтративных изменений и позиционного дистелектаза).
Слайд 22Фаза дыхания:
- Стандарт: задержка дыхания на вдохе (после гипервентиляции
несколькими циклами вдох-выдох), у пациентов с одышкой - при поверхностном
дыхании.- Задержка дыхания на выдохе необходима для выявления признаков обструкции бронхиол (симптом «воздушной ловушки») и дифференциации их c уплотнениями по типу «матовых стекол».
Диапазон томографии:
- Стандарт - от верхней апертуры грудной клетки до синусов.
- При раке легкого - от входа в грудную клетку до нижнего края печени.
Слайд 23Параметры томографии:
- Коллимация: : 0,5 - 0,625 мм
-
Реконструкция с кернелем высокого разрешения.
- Напряжение на трубке 120
кВ, 100-750 мА (автоматическая регулировка) - При повторных исследованиях может использоваться низкодозовое томография (20-40 мАс) с уменьшением лучевой нагрузки в 5-10 раз по сравнению со стандартной КТ.
Слайд 25Возможности спиральной КТ
Позволяет избежать пропуска участков легочной ткани при исследовании
из-за разной глубины задержки дыхания пациентом.
Сократилось время исследования.
Позволяет получить новую
диагностическую информацию без повторного исследования.Слайд 28Для сканирования выбирается минимально возможное время оборота трубки, максимально возможная
величина смещения стола за один оборот трубки и минимально возможная
величина коллимации.Протяженность зоны сканирования выбирается с учетом физиологических возможностей пациента задерживать дыхание и находиться в вынужденном положении на спине с заведенными за голову руками.
Слайд 29Перед внутривенным КУ всем больным проводят нативное исследование всей анатомической
области. Оно необходимо для первичного анализа патологических изменений в легочной
ткани, плевре и средостении.Нативное исследование позволяет выявить обызвествления в лимфатических узлах, стенках сосудов, внутрисосудистых тромбах, а также рентгеноконтрастные инородные тела, которые могут быть пропущены после введения контрастного вещества.
Слайд 30Наконец, бесконтрастное исследование помогает выбрать оптимальное положение и протяженность зоны
сканирования.
При нативном КТ-исследовании достаточно отчетливо видны лишь внешние контуры
сосудов в грудной полости, причем только в тех случаях, если они окружены жировой или легочной тканью. Внутривенное болюсное введение неионного КВ должно осуществляться через гибкий внутривенный катетер, который устанавливается в вену конечности, предпочтительно в вену локтевого сгиба.
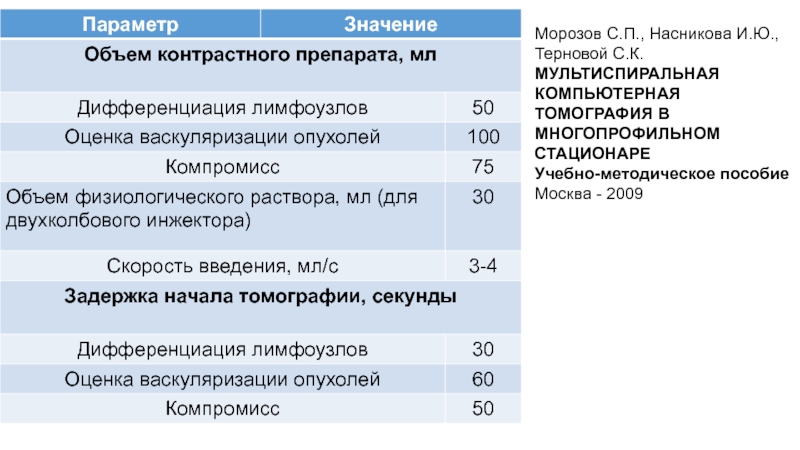
Слайд 31При исследовании взрослых пациентов контрастное вещество вводится в объеме 80–100
мл (2 мл/кг) при концентрации йода 240–350 мг/мл со скоростью
2–4 мл/с.После введения болюса контрастного вещества осуществляется введение солевого болюса (физ. раствора) в объеме до 50 мл.
Следует помнить, что объем вводимого КВ зависит от веса пациента и должен увеличиваться при исследованиях пациентов с избыточным весом или при использовании КВ с низкой концентрацией йода
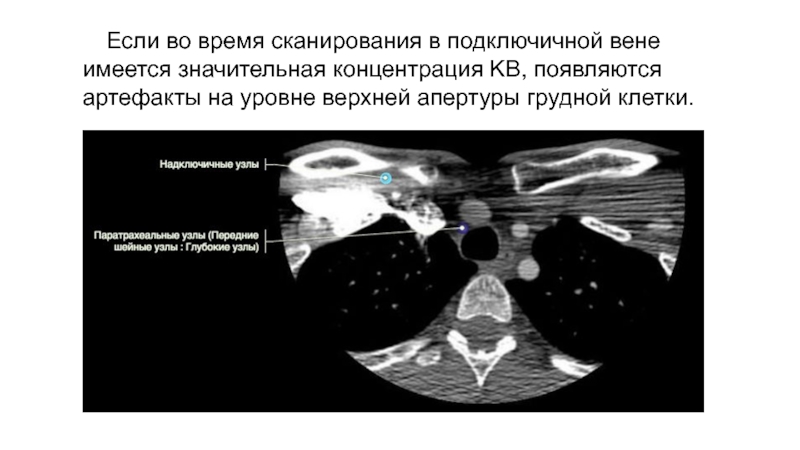
Слайд 32Если во время сканирования в подключичной вене имеется значительная концентрация
KB, появляются артефакты на уровне верхней апертуры грудной клетки.
Слайд 33Морозов С.П., Насникова И.Ю., Терновой С.К. МУЛЬТИСПИРАЛЬНАЯ КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ В
МНОГОПРОФИЛЬНОМ СТАЦИОНАРЕ
Учебно-методическое пособие Москва - 2009
Слайд 34Реконструкция:
Стандартная реконструкция (для печати на пленке) – аксиальные срезы
по 5 мм с ядром реконструкции высокого разрешения для легких
и стандартным ядром реконструкции для средостенияМногоплоскостные реконструкции во фронтальной и сагиттальной плоскостях
У пациентов с избыточной массой тела рекомендуется проведение томографии с более высокими значениями напряжения на рентгеновской трубке (120-140 кВ) и реконструкция томограмм с толщиной среза 1,0-1,5 мм
Слайд 35Реконструкция:
- МИП с толщиной среза 3-5 мм для поиска
мелких узелков в паренхиме легких и их дифференциации от сосудистых
структур. МИП для выявления дефектов наполнения (эмболов) в ветвях легочной артерии.МинИП для оценки бронхиального дерева, при эмфиземе
3D объемный рендеринг – предоперационное планирование, сосудистые мальформации
Слайд 36Реконструкция:
Волюметрическая оценка узловых образований легких с расчетом времени удвоения
объема очага применяется для дифференциальной диагностики доброкачественных и злокачественных поражений
- Оценка степени накопления контрастного препарата узловыми образованиями легких (повышение плотности узла более 15 HU подозрительно в отношении злокачественного характера)
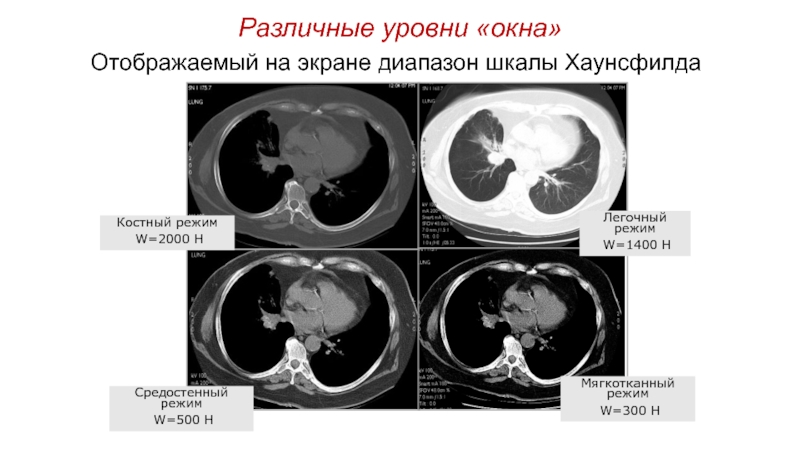
Слайд 37Различные уровни «окна»
Костный режим
W=2000 H
Легочный режим
W=1400 H
Средостенный
режим
W=500 H
Мягкотканный режим
W=300 H
Отображаемый на экране диапазон шкалы
ХаунсфилдаСлайд 38Последовательность анализа КТ-изображений грудной клетки
Начинающие врачи часто игнорируют осмотр мягких
тканей грудной стенки. Но их необходимо оценить в первую очередь.
Патологические изменения обычно локализуются в молочной железе и подмышечной жировой клетчатке.Паренхима щитовидной железы должна иметь однородную структуру и быть четко отграниченной от окружающей клетчатки.
Матиас Хофер Компьютерная томография. Базовое руководство.— М.: Мед.лит., 2008.
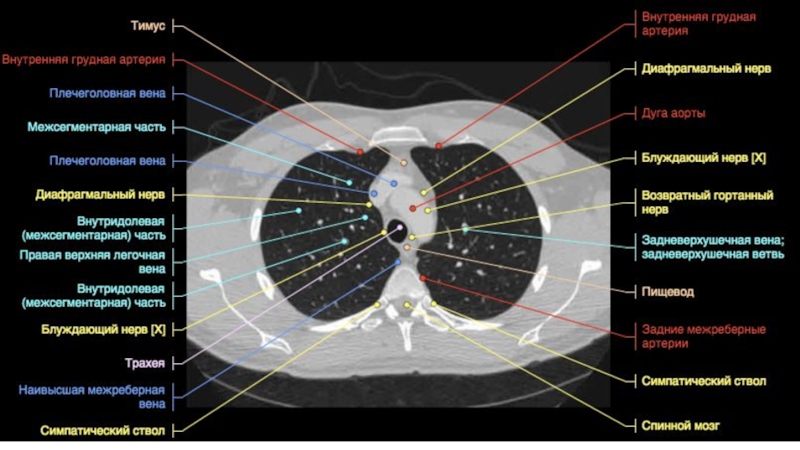
Слайд 39Асимметрия диаметра яремных вен встречается достаточно часто и патологией не
является.
От подмышечных ЛУ следует отличать поперечные сечения ветвей подмышечных
и наружных грудных сосудов. Затем, используя установленное мягкотканное окно, переходят к поиску патологических образований средостения. Дуга аорты поможет вам ориентироваться в расположенных здесь структурах
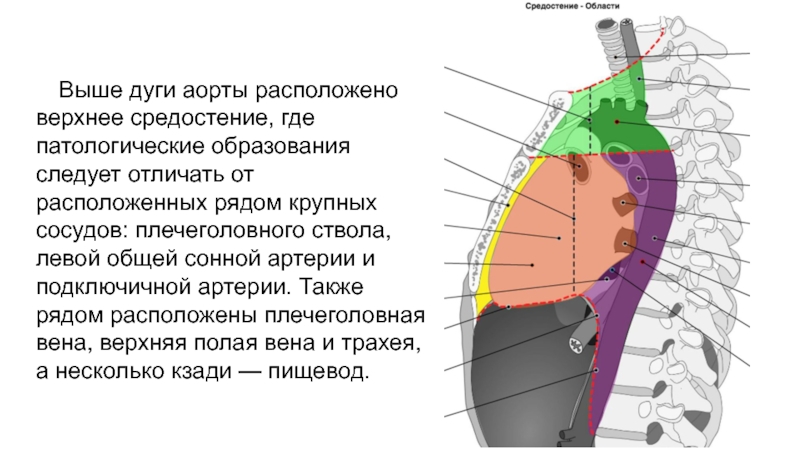
Слайд 40Выше дуги аорты расположено верхнее средостение, где патологические образования следует
отличать от расположенных рядом крупных сосудов: плечеголовного ствола, левой общей
сонной артерии и подключичной артерии. Также рядом расположены плечеголовная вена, верхняя полая вена и трахея, а несколько кзади — пищевод.Слайд 41Типичные места локализации увеличенных ЛУ ниже дуги аорты: аортопульмональное окно,
прямо под бифуркацией трахеи, в области корней легких и рядом
с нисходящей аортой позади ножек диафрагмы (ретрокрурально).В норме в аортопульмональном окне допускается обнаружение нескольких ЛУ диаметром до 1,5 см.
ЛУ нормальных размеров, лежащие кпереди от дуги аорты редко видны на КТ.
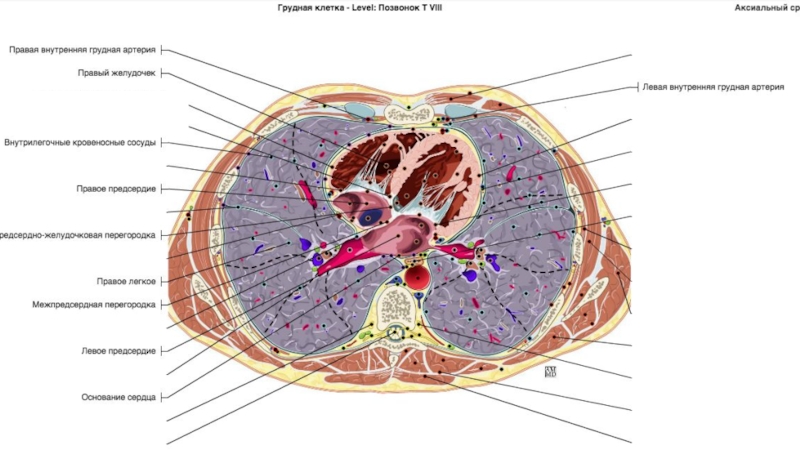
Слайд 42Исследование в мягкотканном окне считается полным, когда изучены сердце (наличие
коронаросклероза, расширение полостей) и корни легких (четко различимы сосуды и
нет расширения или деформации).Только после всего этого рентгенолог переходит к легочному или плевральному окну.
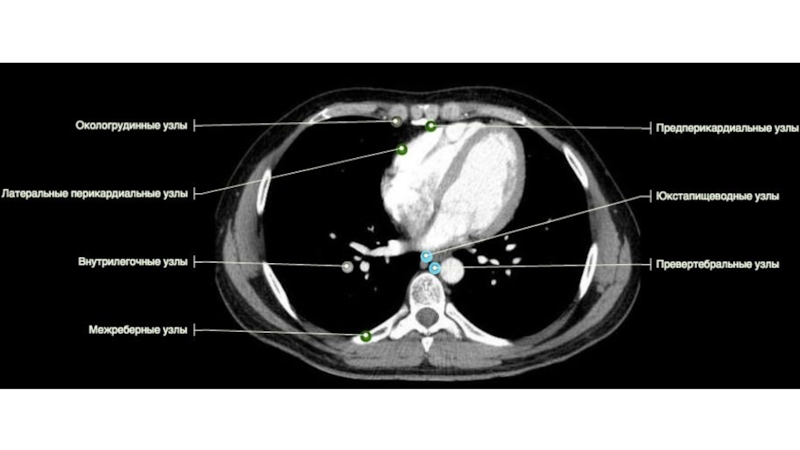
Слайд 43Мягкотканное окно:
• мягкие ткани, обратить особенное внимание на:
подмышечные
ЛУ,
- молочные железы (злокачественные новообразования?)
• четыре отдела средостения:
выше дуги аорты (ЛУ, тимома / зоб?)
- корни легких (размер и конфигурация сосудов, расширение и деформации?)
- сердце и коронарные артерии (склероз?)
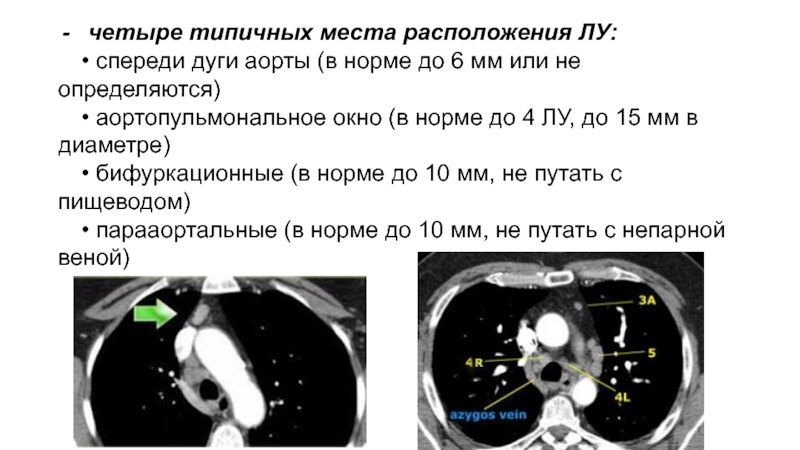
Слайд 44четыре типичных места расположения ЛУ:
• спереди дуги аорты (в
норме до 6 мм или не определяются)
• аортопульмональное окно
(в норме до 4 ЛУ, до 15 мм в диаметре) • бифуркационные (в норме до 10 мм, не путать с пищеводом)
• парааортальные (в норме до 10 мм, не путать с непарной веной)
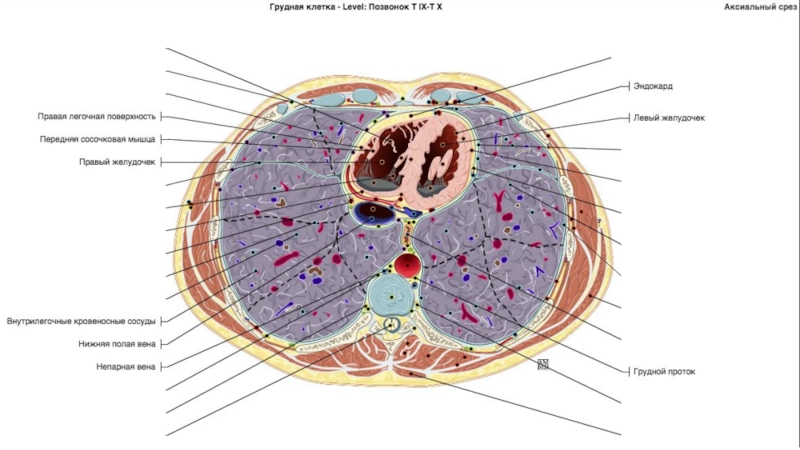
Слайд 492. Легочное окно:
• Легочная ткань:
размеры сосудов (нормальные, расширение, деформация?)
обеднение сосудистого рисунка (только вдоль междолевых щелей? в буллах?)
-
очаговые образования, воспалительная инфильтрацияСлайд 50При исследовании сосудов легких следует обратить внимание на их ширину,
которая в норме постепенно уменьшается от корней к периферии. Обеднение
сосудистого рисунка в норме определяется только вдоль границ долей и на периферии.Чтобы отличать объемные образования от поперечных сечений сосудов, необходимо сопоставить соседние срезы.
Более-менее округлые объемные образования могут быть метастазами в легкие.
Слайд 51• Плевра:
плевральные наложения, спайки, обызвествления, гидроторакс, гемоторакс, пневмоторакс?
•
Кости (позвоночник, ребра, лопатки, грудина) - структура костного мозга? -
признаки дегенеративного поражения (остеофиты)? - очаги остеолиза или остеосклероза? - сужение спинномозгового канала?Слайд 52Из-за значительной ширины плеврального окна, кроме легочной ткани хорошо визуализируется
костный мозг в телах позвонков.
Печать снимков в режиме наложенных
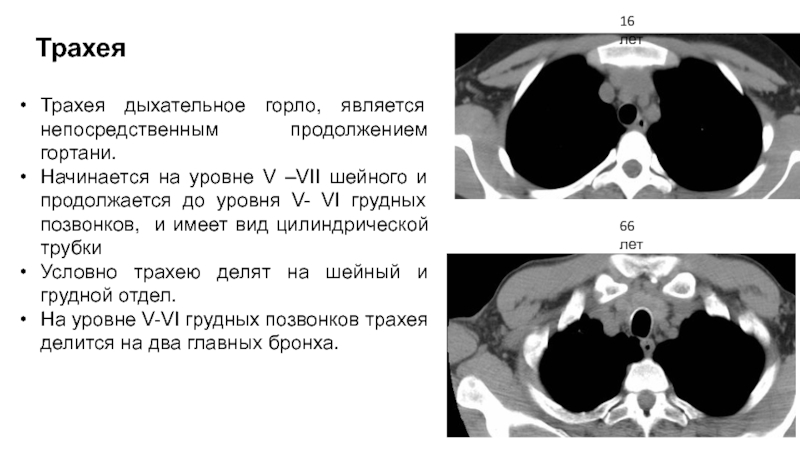
друг на друга окон (легочного и мягкотканного) не обоснована, потому что не будут видны патологические образования уровня плотности между этими окнами. Слайд 65Трахея
16 лет
66 лет
Трахея дыхательное горло, является непосредственным продолжением гортани.
Начинается
на уровне V –VII шейного и продолжается до уровня V-
VI грудных позвонков, и имеет вид цилиндрической трубкиУсловно трахею делят на шейный и грудной отдел.
На уровне V-VI грудных позвонков трахея делится на два главных бронха.
Слайд 66Бронхи
Правый главный бронх отходя от трахеи , образует со срединной
плоскостью угол в 12- 40 градусов. Длина его от 10
до 40 мм Ширина составляет 12-16 мм.Левый главный бронх образует со срединной плоскостью угол 23-60 градусов.
Левый бронх отойдя от трахеи умеренно дугообразно отклоняется книзу и кзади . Длина его составляет 50-70 мм, ширина 11- 14 мм.
Оба главных бронха делятся на долевые бронхи.
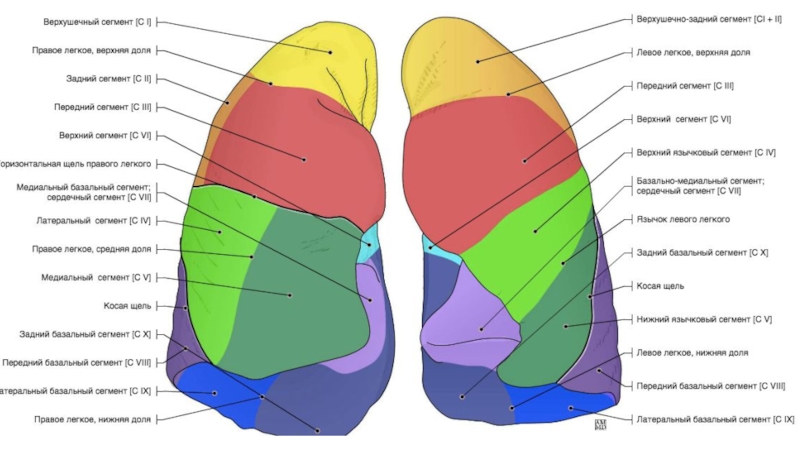
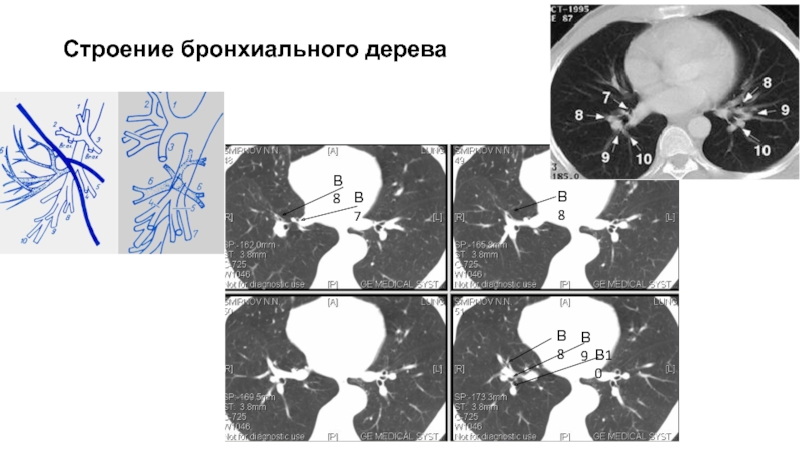
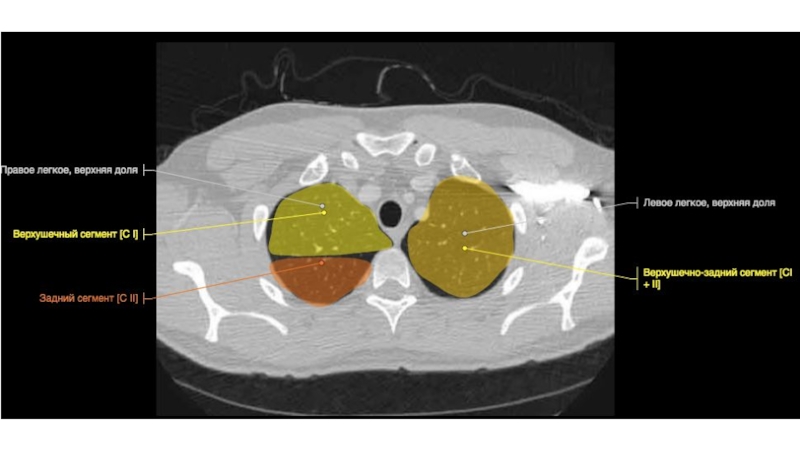
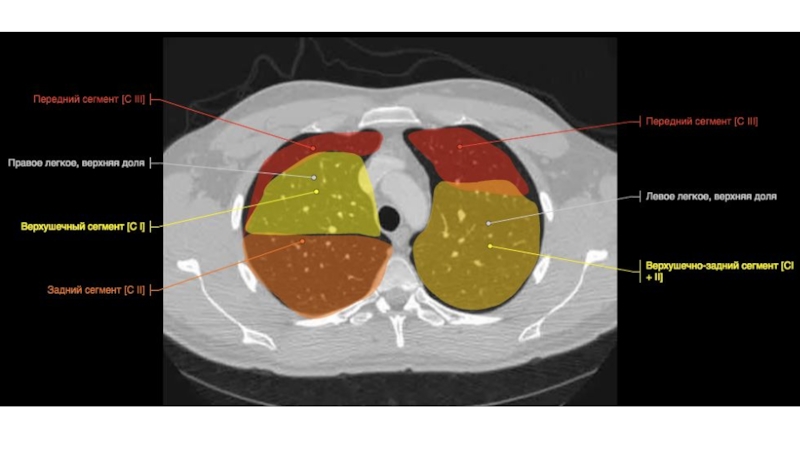
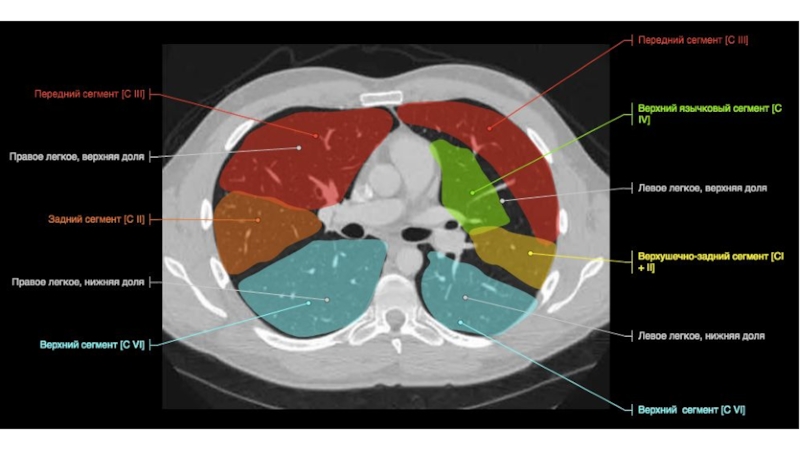
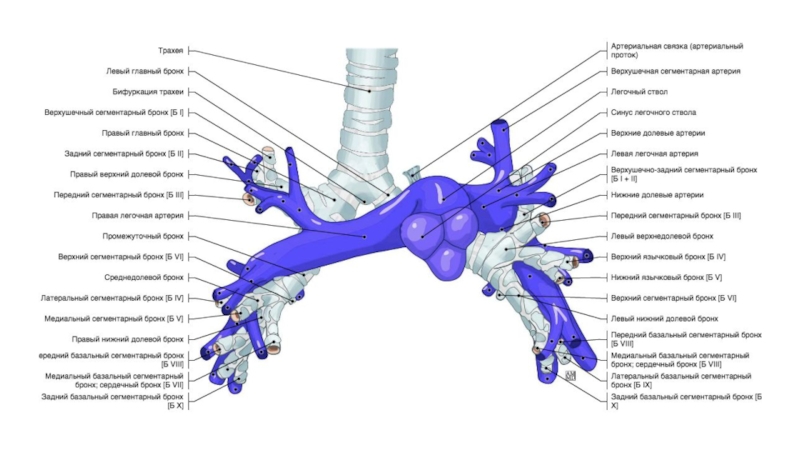
Слайд 67Строение бронхиального дерева
Правый верхнедолевой бронх
Верхушечный (В1)
Задний (В2) (может начинаться вместе
с В1 или В3)
Передний (В3)
1-2 см
8-10 мм
Слайд 69Правый среднедолевой бронх
Латеральный (В4)
Медиальный (В5)
В5
В4
MLB
1,5см
Строение бронхиального дерева
25 мм
Слайд 70Правый нижнедолевой бронх (0,5 см)
Верхушечный (В6)
Медиальный(В7)
Передний (В8)
Латеральный (В9)
Задний (В10 )
Строение
бронхиального дерева
В6
В6
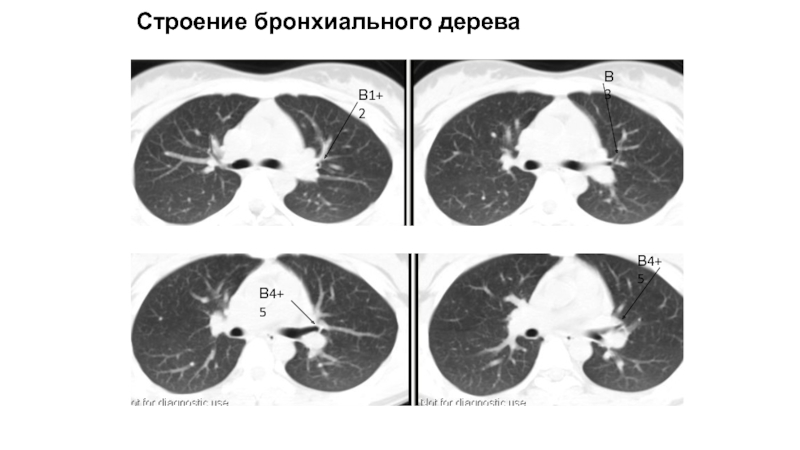
Слайд 72Левый верхнедолевой бронх
Верхушечный (В1) (обычно начинается вместе с В2)
Задний (В2)
Передний(В3)
Язычковые
(В4-5)
Строение бронхиального дерева
1-2 см
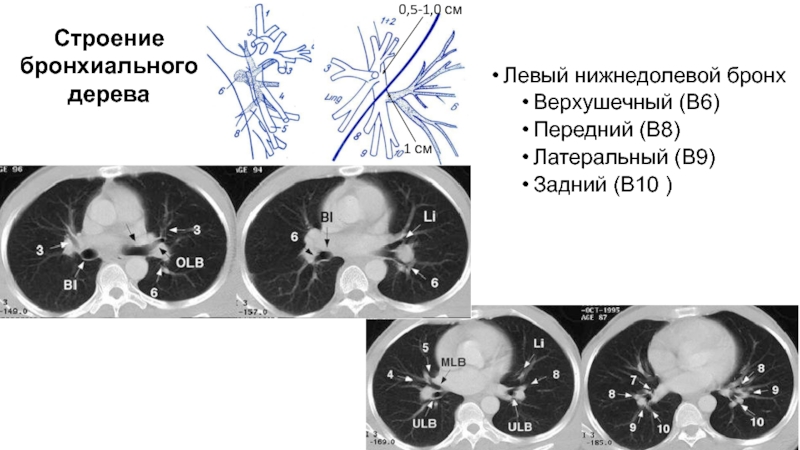
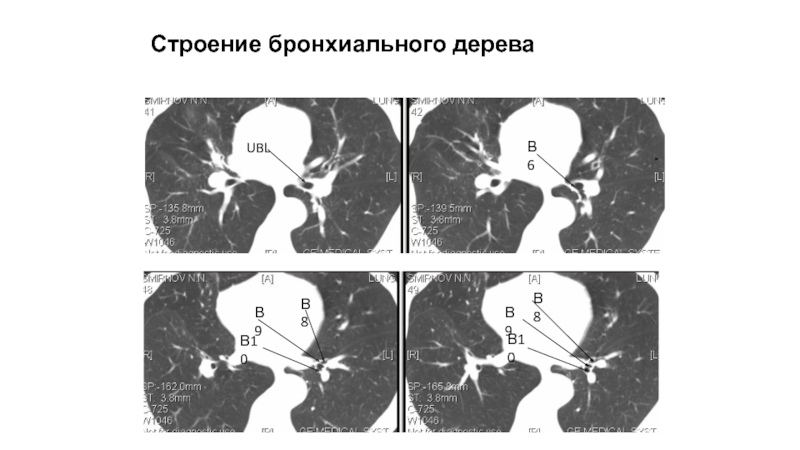
Слайд 74Левый нижнедолевой бронх
Верхушечный (В6)
Передний (В8)
Латеральный (В9)
Задний (В10 )
Строение бронхиального дерева
0,5-1,0
см
1 см
Слайд 87Легочный интерстиций
Центральный – связан с корнем легкого и средостением и
продолжается до мельчайших генераций артерий и бронхов
Периферический – непосредственое продолжение
волокон висцеральной плевры. В них заложены вены и лимфатические сосуды.Септальный- образует перегородки между ацинусами и вторичными легочными дольками
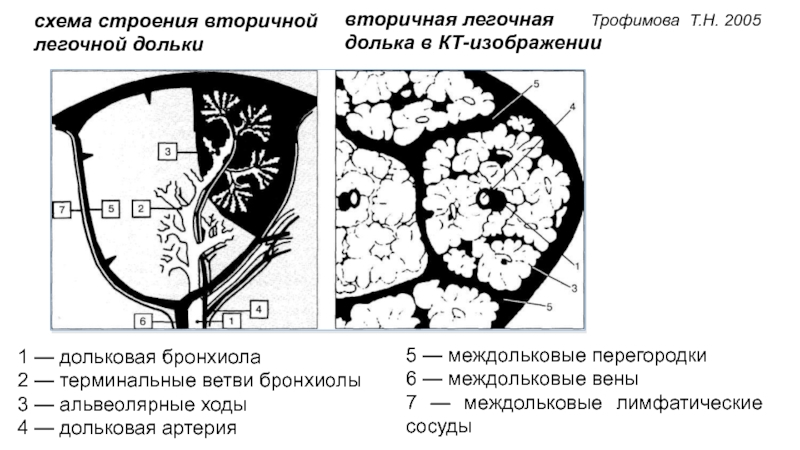
Слайд 88Структурные элементы вторичной легочной дольки
1. междольковая перегородка - интерстициальная строма,
исходящая из висцеральной плевры, внутри которой проходят междольковые вены и
периферическая лимфатическая сеть.Слайд 89Корень – включает в себя артерию , бронхиолу (не визуализируется),
лимфатический сосуд (не визуализируется), периваскулярное и перибронхиальное интерстициальное пространства
Паренхима -
ацинусы, разделенные септальным интерстицием. Ацинус — часть легочной паренхимы, окружающая респираторную бронхиолу. Его размеры до 6-10 мм. Количество ацинусов в дольке обычно не превышает 8-10. Внутриацинарные сосуды имеют диаметр 0,5 мм. Слайд 901 — дольковая бронхиола
2 — терминальные ветви бронхиолы
3
— альвеолярные ходы
4 — дольковая артерия
схема строения вторичной легочной дольки
вторичная легочная
долька в КТ-изображении
Трофимова Т.Н. 2005
5 — междольковые перегородки
6 — междольковые вены
7 — междольковые лимфатические сосуды
Слайд 91Принципы КТ высокого разрешения (BPKT)
Для построения изображения ВРКТ используют
тонкие срезы и алгоритм восстановления срезов с высокой пространственной разрешающей
способностью.Традиционные КТ-сканеры также способны выполнять более тонкие срезы, чем стандартные 5-8 мм. Если это необходимо, изменяют параметры формирования изображения, установив на рабочей консоли толщину срезов 1-2 мм.
Слайд 92Показания к применению ВРКТ.
Одно из важных преимуществ ВРКТ —
возможность отличить старые рубцовые изменения тканей от острого воспаления.
Рубцовые
изменения всегда имеют четкие границы, тогда как острый воспалительный процесс окружен зоной отека. ВРКТ часто является единственным методом, с помощью которого определяют возможность продолжения химиотерапии у пациентов с лимфомой в апластической фазе (при развитии грибковой пневмонии химиотерапию прекращают).
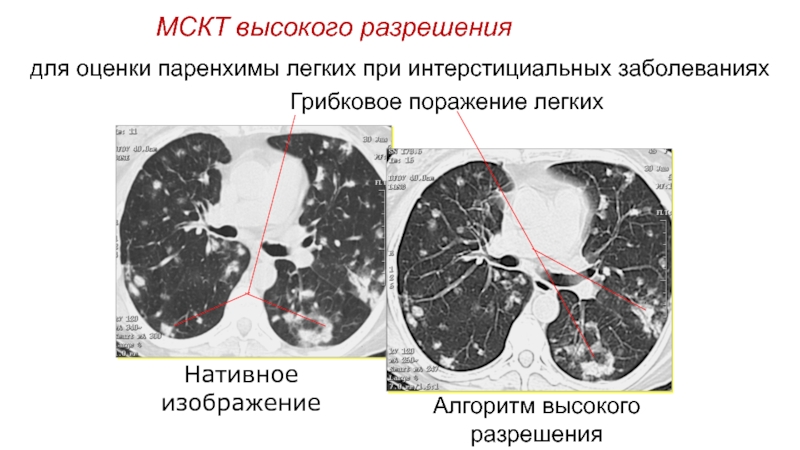
Слайд 93МСКТ высокого разрешения
Нативное изображение
Алгоритм высокого разрешения
для оценки паренхимы легких при
интерстициальных заболеваниях
Грибковое поражение легких
Слайд 94Корень правого легкого
Легочная вена
Легочная артерия
Верхнедолевой бронх
Легочная артерия
Промежуточный бронх
Верхнедолевая артерия
Промежуточная артерия
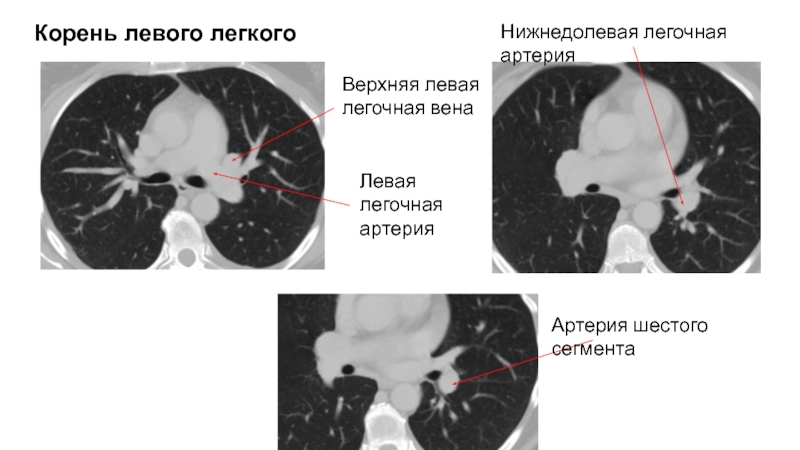
Слайд 95Корень левого легкого
Нижнедолевая легочная артерия
Верхняя левая легочная вена
Левая легочная артерия
Артерия
шестого сегмента
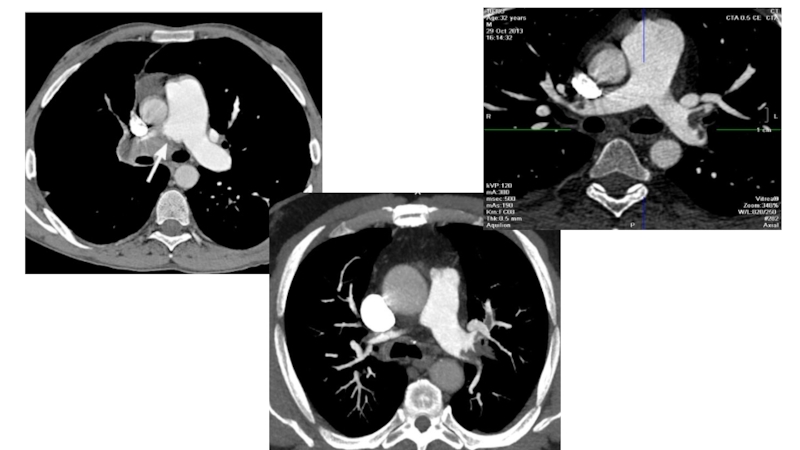
Слайд 105ТРОМБОЭМБОЛИЯ ВЕТВЕЙ ЛЕГОЧНОЙ АРТЕРИИ
ТЭЛА является состоянием, требующим особого внимания
и настороженности со стороны терапевтов, хирургов и акушеров-гинекологов, так как
сопровождается высокой летальностью, но зачастую имеет нетипичные клинические проявления. ТЭЛА часто не распознается при жизни пациента.Рентгенография имеет низкую чувствительность в выявлении ТЭЛА, обычно позволяя поставить диагноз уже при состоявшемся инфаркте легкого.
Сцинтиграфия обычно проводится без оценки легочной вентиляции (только перфузионная методика) и имеет зачастую неопределенные результаты.
Ангиопульмонография, считавшаяся в недавние времена ≪золотым стандартом≫ диагностики, является инвазивным исследованием и не всегда выполнима.
Слайд 106Показания к МСКТ-АГ легочных артерий
Подозрение на ТЭЛА, в том числе:
•
атипичная боль в грудной клетке, кровохарканье;
• одышка неясной этиологии;
• обследование
пациентов с тромбозом глубоких вен нижних конечностей и таза, с наличием отека одной ноги;• повышенный уровень D-димера (≥ 0,2 мг/л);
• сомнительный результат вентиляционно-перфузионной сцинтиграфии или невозможность её проведения.
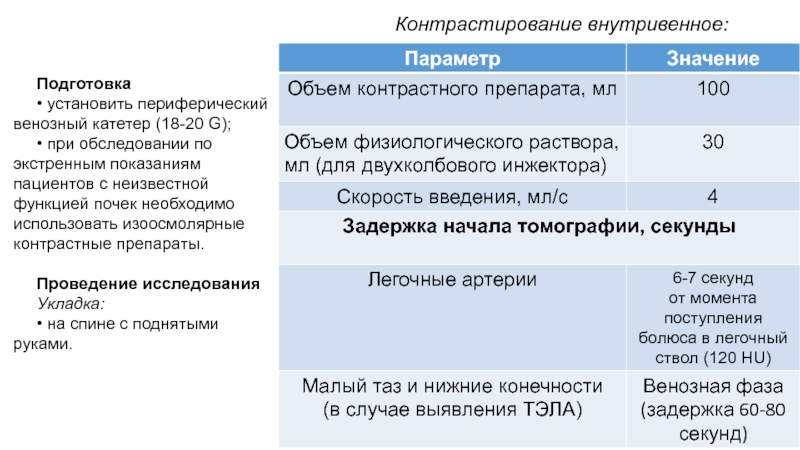
Слайд 107Подготовка
• установить периферический венозный катетер (18-20 G);
• при обследовании по
экстренным показаниям пациентов с неизвестной функцией почек необходимо использовать изоосмолярные
контрастные препараты.Проведение исследования
Укладка:
• на спине с поднятыми руками.
Контрастирование внутривенное:
Слайд 108Фаза дыхания:
• задержка дыхания на вдохе (после гипервентиляции посредством нескольких
циклов вдох-выдох) или при поверхностном дыхании.
Диапазон томографии:
• от верхней апертуры
грудной клетки до синусов.Параметры томографии:
• коллимация: 0,5-0,625 мм;
• напряжение на трубке 120 кВ, 100-750 мА (автоматическая регулировка);
• в случае выявления ТЭЛА производится томография области малого таза и нижних конечностей в отсроченную фазу контрастирования с целью выявления тромбоза глубоких вен.
Реконструкция:
• МИП во фронтальной плоскости для выявления дефектов наполнения (эмболов) в ветвях легочной артерии.
Слайд 109Диаметр легочных артерий
общий легочный ствол: 2,4+0,2см
Правая проксимальная легочная артерия: 1,9+0,3см
правая
дистальная легочная артерия: 1,5+0,3см
левая легочная артерия: 2,1=0,4см
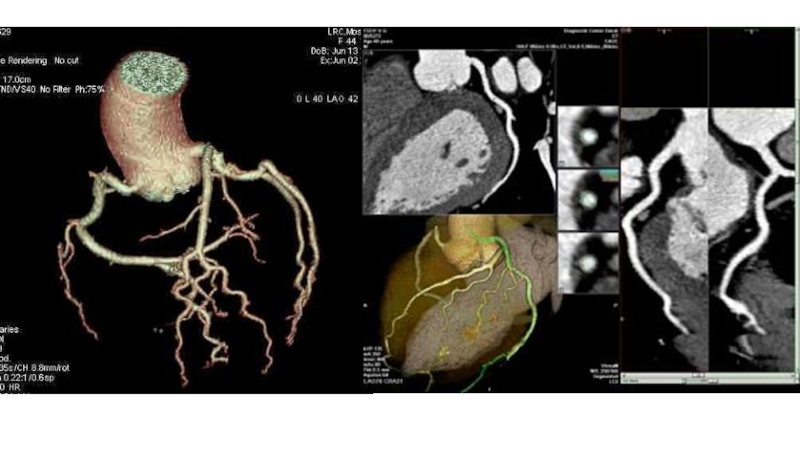
Слайд 111МСКТ-КОРОНАРОГРАФИЯ
МСКТ-коронарография является неинвазивной методикой оценки состояния коронарных артерий, позволяющей выявить
их патологические изменения и уточнить показания для выбора метода профилактики
или лечения ишемической болезни сердца.Преимуществами метода являются неинвазивность, быстрота исследования (10-15 минут с укладкой пациента), возможность выполнения в амбулаторных условиях без применения седативных препаратов, высокая информативность с возможностью построения 3-мерных реконструкций и виртуальных проекций.
Исследование проводится с кардиосинхронизацией после введения йодсодержащего контрастного препарата в локтевую вену.
Слайд 112Показания
• исключение значимых стенозов коронарных артерий у пациентов с низкой/средней
вероятностью наличия ишемической болезни сердца;
• боль за грудиной неясной этиологии,
эпизоды аритмии;• оценка состояния коронарных стентов, аорто- и маммарокоронарных шунтов;
• аномалии развития коронарных артерий;
• неоднозначные результаты коронарографии или нагрузочного теста;
• исключение значимых стенозов коронарных артерий перед хирургическими некоронарными вмешательствами
• выявление тромбоза полостей сердца (при невозможности вы-
полнения Эхо-КГ или МРТ).
Слайд 113Противопоказания
• постоянная форма мерцательной аритмии, частые экстрасистолы;
• общие относительные противопоказания
для внутривенного введения йодсодержащих контрастных препаратов: креатинин сыворотки > 1,5
мг/дл (>130 мкМ/л); тяжелые реакции на йодсодержащие контрастные препараты в анамнезе (шок, остановка дыхания или сердечной деятельности, судороги); бронхиальная астма тяжелого течения; гипертиреоз.Слайд 114Подготовка
У пациентов с противопоказаниями для внутривенного введения йодсодержащих КВ необходимо
провести премедикацию, гидратацию и использовать изоосмолярные или низкоосмолярные КВ.
• исследование
проводится натощак (спустя как минимум 3 часа после еды);• установить периферический венозный катетер (18-20 G);
• в день исследования не следует принимать препараты, увеличивающие ЧСС (кофеин, атропин, теофиллин в/в);
• требуемая ЧСС < 65 уд/мин1: при ЧСС в покое > 65-70 уд/мин в ряде случаев необходимо использовать бета-блокаторы (50-100 мг метопролола за 30-60 минут до исследования) при отсутствии противопоказаний (синусовая брадикардия, атриовентрикулярная блокада, сердечная недостаточность, бронхиальная астма);
• для обеспечения максимальной сопоставимости результатов КТ-КГ и КАГ желательно дать пациенту 1 дозу нитроглицерина (при отсутствии противопоказаний) непосредственно перед началом исследования.
Слайд 117Левое предсердие:
А. Максимальный переднезадний размер: 4- 5см
- на уровне корня
аорты: 4,5+2,4см
- на уровне митрального клапана: 4,9+2,9см
Б. Максимальный поперечный размер:
9см- на уровне корня аорты: 8,4+5,5см
- на уровне митрального клапана: 9,1+4,9с
Размеры камер сердца и крупных сосудов
Толщина межжелудочковой перегородки: около 5-10мм
Толщина стенки перикарда: 1-2мм
Толщина миокарда стенки левого желудочка: 10-12мм
Слайд 118Правое предсердие:
Максимальный поперечный размер: 4,4см
- на уровне корня аорты: 1,9+0,8см
-
на уровне митрального клапана: 3,2+1,2см
- на уровне центральной части желудочков:
2,8+0,4смДиаметр верхней полой вены:
на уровне дуги аорты: 1,4+0,4см,
на уровне бифуркации общего легочного ствола: 2+0,4см.
Нижняя полая вена:
поперечный размер до 2,5см
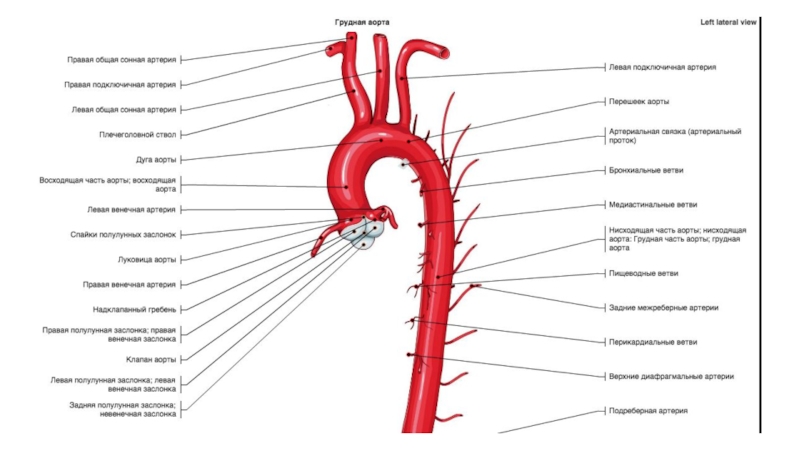
Слайд 121В норме диаметр аорты: < 4 см
- на уровне
корня: 3,7+0,3 см
- восходящий отдел аорты: на уровне бифуркации
легочного артериального ствола: 3,2 +0,5 см - дуга аорты: 1,5+1,2 см
- нисходящий отдел аорты: 2,5+0,4 см
Брюшной отдел аорты: 1,8 - 3,0 см
Отношение диаметра восходящей аорты
к диаметру нисходящей – 1,5 : 1
Слайд 122МСКТ-АНГИОГРАФИЯ АОРТЫ
Показания
АОРТА: аномалии дуги, коарктация, аневризмы, расслоение, стеноз, окклюзия, артериит,
травматические разрывы, послеоперационные исследования (искусственные клапаны, протезирование аорты).
СОННЫЕ АРТЕРИИ: стеноз,
аневризма, расслоение, извитой ход, петлеобразование.ЧРЕВНЫЙ СТВОЛ: стеноз, синдром срединной дугообразной связки .
ПЕЧЕНОЧНАЯ АРТЕРИЯ: уточнения анатомии перед операцией, выявление стенозов или окклюзии после трансплантации печени.
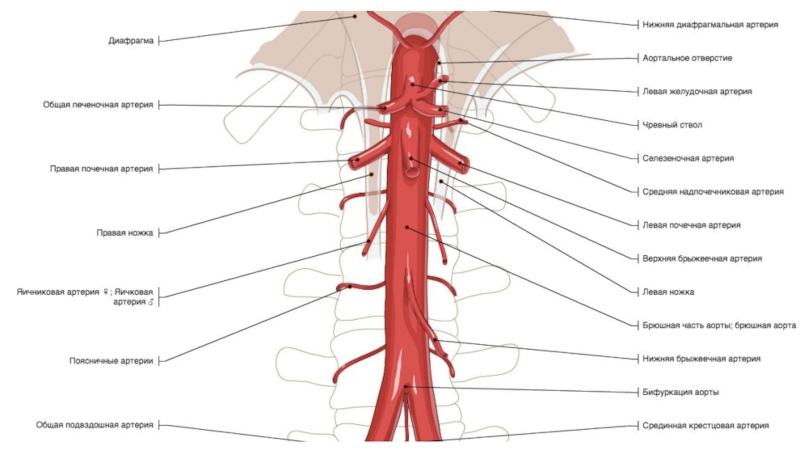
Слайд 123МЕЗЕНТЕРИАЛЬНЫЕ СОСУДЫ: хроническая, острая ишемия, аневризмы.
ПОЧЕЧНЫЕ АРТЕРИИ: стеноз, аномалии развития,
фибромускулярная дисплазия.
АРТЕРИИ ВЕРХНИХ И НИЖНИХ КОНЕЧНОСТЕЙ: окклюзионная болезнь, аневризмы, постуральная
компрессия подключичной артерии, синдром обкрадывания.ПОСЛЕОПЕРАЦИОННЫЕ ОСЛОЖНЕНИЯ: кровотечения, инфекции, тромбоз шунтов, аневризмы анастомозов.
Слайд 124Противопоказания
Общие относительные противопоказания для внутривенного введения йодсодержащих контрастных препаратов:
• креатинин
сыворотки > 1,5 мг/дл (>130 мкМ/л);
• тяжелые реакции на йодсодержащие
контрастные препараты в анамнезе (шок, остановка дыхания или сердечной деятельности, судороги);• бронхиальная астма тяжелого течения;
• гипертиреоз.
Слайд 125Подготовка
У пациентов с противопоказаниями для внутривенного введения йодсодержащих контрастных препаратов
необходимо провести премедикацию, гидратацию и использовать изоосмолярные или низкоосмолярные контрастные
препараты.• исследование проводится натощак (спустя как минимум 3 часа после еды);
• установить периферический венозный катетер (18-20 G).
Слайд 126Проведение исследования
Укладка:
• лежа на спине с поднятыми руками;
• руки вдоль
туловища при исследовании сосудов шеи;
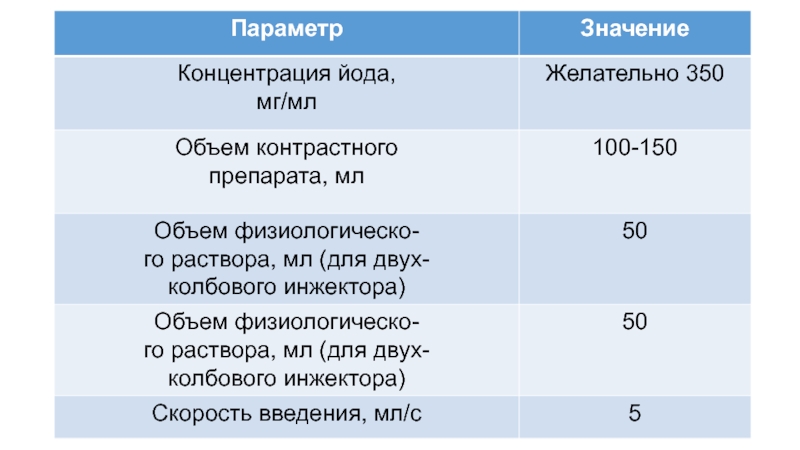
• при МСКТ-ангиографии грудного отдела аорты
требуется синхронизация с ЭКГ (ретроспективная или проспективная).Для оптимального контрастирования сосудов желательно использовать контрастный препарат с концентрацией йода не менее 350 мг/мл.