Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Острая сердечная недостаточность
Содержание
- 1. Острая сердечная недостаточность
- 2. СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ неспособность сердечно-сосудистой системы
- 3. КЛАССИФИКАЦИЯ СНпо быстроте развития симптомовОстраяХроническая
- 4. КЛАССИФИКАЦИЯ СН T. Killip Классификация основана на учёте
- 5. КЛАССИФИКАЦИЯ СН J.S. Forrester основана на учёте клинических
- 6. КЛАССИФИКАЦИЯ СН по клинической тяжестиКласс I —
- 7. Этиология острой СНИнфаркт миокардаДекомпенсация ХСНАритмииПороки сердца (стенозы
- 8. КЛИНИЧЕСКИЕ ВАРИАНТЫ ОСН 1.Острая декомпенсированная СН (впервые
- 9. Патогенез ОСН Возникновение ОСН связано с острым
- 10. Слайд 10
- 11. Слайд 11
- 12. Слайд 12
- 13. Слайд 13
- 14. ЗАБОЛЕВАНИЯ СЕРДЦА ПРИ ОСН, НУЖДАЮЩИЕСЯ В ХИРУРГИЧЕСКОЙ
- 15. (продолжение)Острая митральная регургитация при дисфункции или разрыве
- 16. : ИТОГОВЫЕ РЕКОМЕНДАЦИИ Первоначальная диагностическая оценка включает
- 17. ИТОГОВЫЕ РЕКОМЕНДАЦИИ После первоначальной оценки необходимо установить
- 18. ИТОГОВЫЕ РЕКОМЕНДАЦИИ оксигенотерапию через маску или дыхание
- 19. Скачать презентанцию
СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ неспособность сердечно-сосудистой системы адекватно обеспечить органы и ткани организма кровью и кислородом в количестве, необходимом для их метаболических потребностей
Слайды и текст этой презентации
Слайд 1
ОСТРАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
ХГУ им. Н.Ф. Катанова
кафедра внутренних болезней
д.м.н., проф.
Слайд 2СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ
неспособность сердечно-сосудистой системы адекватно обеспечить органы
и ткани организма кровью и кислородом в количестве, необходимом для
их метаболических потребностейСлайд 3КЛАССИФИКАЦИЯ СН
по быстроте развития симптомов
Острая
Хроническая
в зависимости от поражения отделов сердца
Левожелудочковая
правожелудочковая
Слайд 4КЛАССИФИКАЦИЯ СН T. Killip
Классификация основана на учёте клинических признаков и
результатов рентгенографии грудной клетки.
Стадия I — нет признаков СН.
Стадия
II — СН (влажные хрипы в нижней половине лёгочных полей, III тон, признаки венозной гипертензии в лёгких).Стадия III — тяжёлая СН (явный отёк лёгких; влажные хрипы распространяются более чем на нижнюю половину лёгочных полей).
Стадия IV — кардиогенный шок (САД 90 мм рт.ст. с признаками периферической вазоконстрикции: олигурия, цианоз, потливость).
Слайд 5КЛАССИФИКАЦИЯ СН J.S. Forrester
основана на учёте клинических признаков, характеризующих выраженность
периферической гипоперфузии, наличия застоя в лёгких, сниженного СИ ≤ 2,2 л/(мин·м2) и
повышенного ДЗЛА >18 мм рт.ст.Выделяют норму (группа I), отёк лёгких (группа II), гиповолемический и кардиогенный шок (группы III и IV соответственно).
Слайд 6КЛАССИФИКАЦИЯ СН по клинической тяжести
Класс I — нет признаков периферической
гипоперфузии и застоя в лёгких («тёплые и сухие»).
Класс II —
нет признаков периферической гипоперфузии с застоем в лёгких («тёплые и влажные»).Класс III — признаки периферической гипоперфузии без застоя в лёгких («холодные и сухие»).
Класс IV — признаки периферической гипоперфузии с застоем в лёгких («холодные и влажные»).
Широкое внедрение в практику этой классификации требует повсеместного накопления клинического опыта.
Слайд 7Этиология острой СН
Инфаркт миокарда
Декомпенсация ХСН
Аритмии
Пороки сердца (стенозы и недостаточность)
Миокардит
ТЭЛА
Гипертонический криз
Тампонада сердца
Травма
Анемия
тиреотоксикоз
Слайд 8КЛИНИЧЕСКИЕ ВАРИАНТЫ ОСН
1.Острая декомпенсированная СН (впервые возникшая, декомпенсация ХСН) — маловыраженные
симптомы ОСН, не соответствующие критериям кардиогенного шока, отёка лёгких или
ГК.2.Гипертензивная ОСН — симптомы ОСН у больных с относительно сохранной функцией ЛЖ в сочетании с высоким АД и рентгенологической картиной венозного застоя в лёгких или отёка лёгких.
3.Отёк лёгких (подтверждённый при рентгенографии грудной клетки) — тяжёлый респираторный дистресс с влажными хрипами в лёгких, ортопноэ и, как правило, с насыщением артериальной крови кислородом меньше 90% при дыхании комнатным воздухом до начала лечения.
4.Кардиогенный шок — клинический синдром, характеризующийся гипоперфузией тканей из-за СН, которая сохраняется после коррекции преднагрузки.
5.СН с высоким сердечным выбросом — симптомы ОСН у больных с высоким СВ, обычно в сочетании с тахикардией, тёплыми кожными покровами и конечностями, застоем в лёгких и иногда низким АД (септический шок).
6.Недостаточность ПЖ — синдром низкого СВ в сочетании с повышенным давлением в ярёмных венах, с увеличением печени и артериальной гипотонией.
Слайд 9Патогенез ОСН
Возникновение ОСН связано с острым нарушением функции
миокарда ЛЖ,
что в итоге приводит к его неспособности поддерживать
СВ, достаточный для обеспечения потребностей периферической циркуляции. При этом независимо от причины ОСН запускается порочный круг, который при отсутствии надлежащего лечения ведёт к смерти.
Слайд 14ЗАБОЛЕВАНИЯ СЕРДЦА ПРИ ОСН, НУЖДАЮЩИЕСЯ В ХИРУРГИЧЕСКОЙ КОРРЕКЦИИ
Кардиогенный шок при
ОИМ у больных с многососудистой ИБС.
Дефект межжелудочковой перегородки после ИМ.
Разрыв
свободной стенки ЛЖ.Острая декомпенсация клапанного порока сердца.
Несостоятельность и тромбоз искусственного клапана сердца.
Аневризма аорты или её расслоение и разрыв в полость перикарда.
Слайд 15(продолжение)
Острая митральная регургитация при дисфункции или разрыве папиллярной мышцы из-за
ишемии, при разрыве миксоматозной хорды, эндокардите, травме.
Острая аортальная регургитация при
эндокардите, расслоении аорты, закрытой травме грудной клетки.Разрыв аневризмы синуса Вальсальвы.
Острая декомпенсация хронической кардиомиопатии, требующая использования механических способов поддержки кровообращения
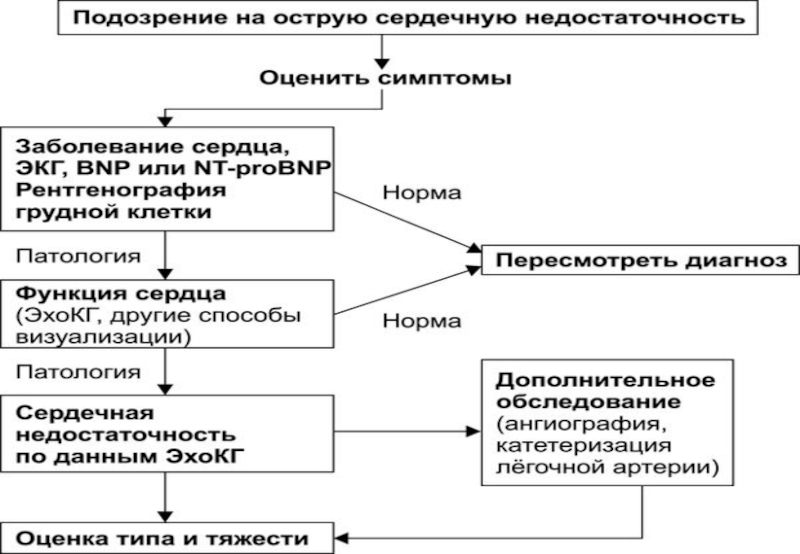
Слайд 16: ИТОГОВЫЕ РЕКОМЕНДАЦИИ
Первоначальная диагностическая оценка включает анамнез, физикальное обследование,
ЭКГ, рентгенографию грудной клетки, определение BNP или NT-proBNP в плазме
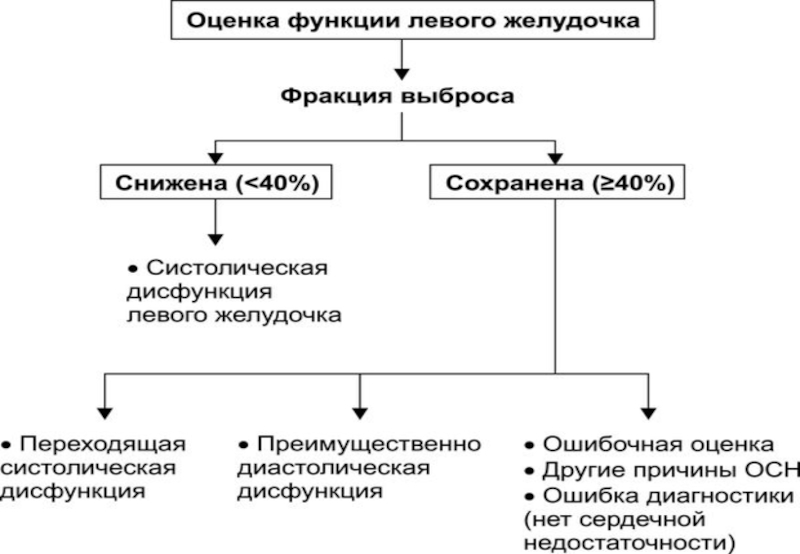
крови, а также другие лабораторные тесты. Всем больным как можно быстрее следует выполнить ЭхоКГ. Необходимо оценить пред- и постнагрузку, наличие митральной регургитации и других состояний, отягощающих течение заболевания: патологии клапанов сердца, аритмии, инфекции, СД, заболевания лёгких, почек. При обострении ИБС целесообразна КАГ.Слайд 17ИТОГОВЫЕ РЕКОМЕНДАЦИИ
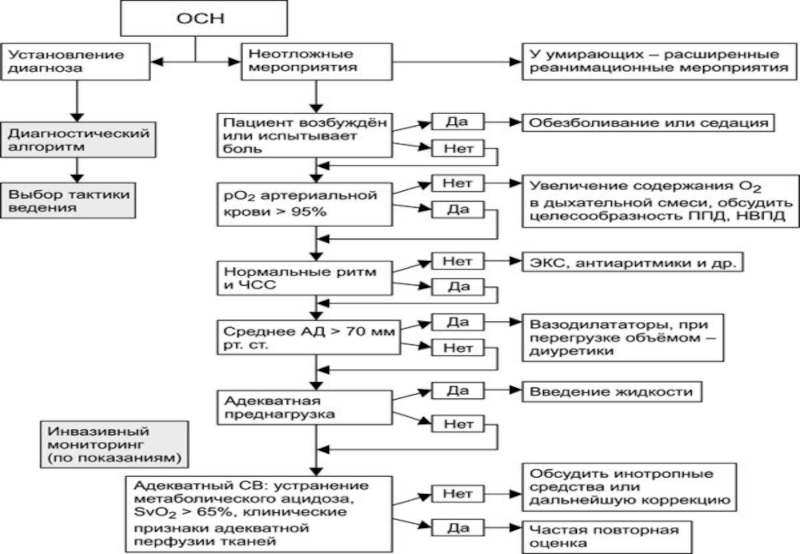
После первоначальной оценки необходимо установить венозный катетер и
начать мониторирование физических симптомов, ЭКГ и рO2 артериальной крови. При необходимости
устанавливают артериальный катетер.Цель лечения состоит в устранении гипоксемии, повышении СВ, перфузии почек, увеличении количества отделяемой мочи.
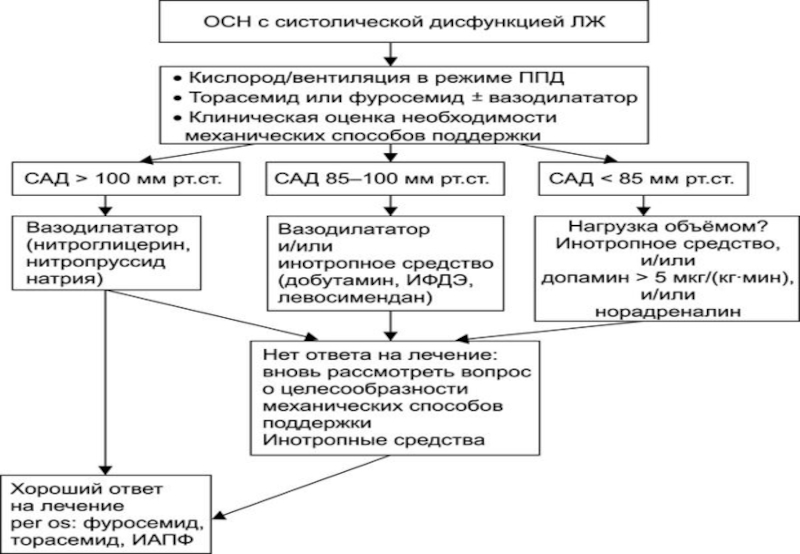
Слайд 18ИТОГОВЫЕ РЕКОМЕНДАЦИИ
оксигенотерапию через маску или дыхание ППД — целевое
рO2 артериальной крови 94–96%;
вазодилатацию с помощью нитроглицерина или нитропруссида, если
нет выраженной артериальной гипотонии;стимуляцию диуреза с помощью торасемида, фуросемида или других петлевых диуретиков — в/в болюс, при необходимости инфузию;
морфин для уменьшения физического и психологического стресса и улучшения параметров гемодинамики;
в/в введение жидкости, если симптомы связаны с неадекватным давлением заполнения желудочков сердца; в неясных случаях возможно предварительное пробное введение некоторого количества жидкости;
устранение других нарушений, способствующих возникновению ОСН или отягощающих её течение;
катетеризацию сердца с последующим инвазивным вмешательством у больных с ОКС и рядом других ССЗ;
назначение ИАПФ, β-адреноблокаторов и других лекарственных средств для предотвращения повторных эпизодов ОСН.