Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
ВОЗДУШНО-КАПЕЛЬНЫЕ ИНФЕКЦИИ
Содержание
- 1. ВОЗДУШНО-КАПЕЛЬНЫЕ ИНФЕКЦИИ
- 2. Этиологическая структура бактериальных воздушно-капельных инфекцийBordetella pertussisNeisseria meningitidisStreptococcus
- 3. Цель работы микробиологической лабораторииИнформация о наличии или
- 4. Принципы микробиологической диагностики инфекционных заболеваний1 этап -
- 5. Коклюш Коклюш – это острое респираторное
- 6. Коклюш Эпидемиология Это высоко контагиозное заболевание, к
- 7. Возбудитель коклюша – Bordetella pertussis ЭтиологияБордетеллы выделены
- 8. Факторы патогенности B.pertussis - факторы адгезии и
- 9. Факторы патогенности B.pertussis Токсические веществаЭндотоксин (ЛПС)- системное
- 10. Слайд 10
- 11. Факторы патогенности (продолжение)Аденилатциклаза – фермент (белок) –местное
- 12. Аденилатциклаза – фактор патогенности - усиливает действие коклюшного токсин
- 13. Адгезия B.pertussis на клетках реснитчатого эпителия с участием филаментного гемагглютинина, коклюшного токсина
- 14. Синергизм филаментного гемагглютинина и коклюшного токсина в процессе адгезии на клетках реснитчатого эпителия (цилиарный стаз)
- 15. Лабораторная диагностика коклюшаОсновные методы лабораторной диагностики коклюша бактериологическийи серологический
- 16. 1этап микробиологической диагностики
- 17. Взятие мазка
- 18. Цель бактериологического исследования:Идентификация возбудителя коклюшаДифференциальный анализ культуральных
- 19. Рост B.pertussis на кровяном агаре Борде-Жангу
- 20. Морфологический метод грамотрицательные палочки B.pertussis
- 21. Дифференциальные характеристики возбудителей коклюша и паракоклюша
- 22. Определение чувствительности к антибиотикам
- 23. Серологический метод диагностики коклюша (идентификация антигенов)Используют образцы
- 24. 3 этап микробиологической диагностики Клиническая интерпретация результатов
- 25. Патогенез коклюша контакт, внедрение, распространение. Заболевания - энцефалопатия, ринорея, пароксизмальный кашель, лимфоцитоз, бронхопневмония
- 26. Профилактика коклюшаКомбинированная вакцина АКДС (адсорбированная коклюшно
- 27. Инфекции, вызванные менингококками
- 28. Neisseria meningitidis – возбудитель менингококковой инфекции ЭтиологияСем.NeisseriaceaeРод NeisseriaВид N. meningitidis Это грамотрицательные диплококки
- 29. Neisseria meningitidisМенингококки часто присутствуют в носоглотке, не
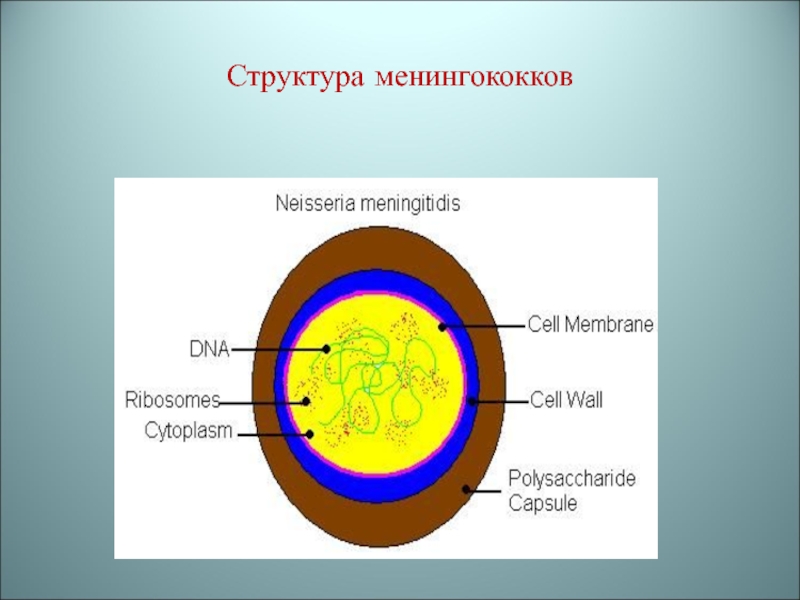
- 30. Структура менингококков
- 31. ЭтиологияNeisseria meningitidis – этиологический агент эпидемического цереброспинального
- 32. ЭтиологияМенингококковые инфекции – это острые респираторные заболевания:
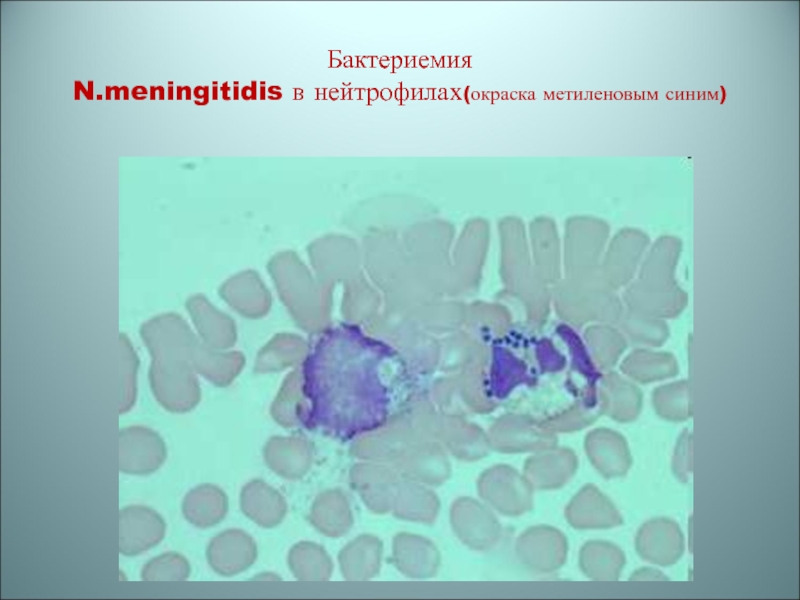
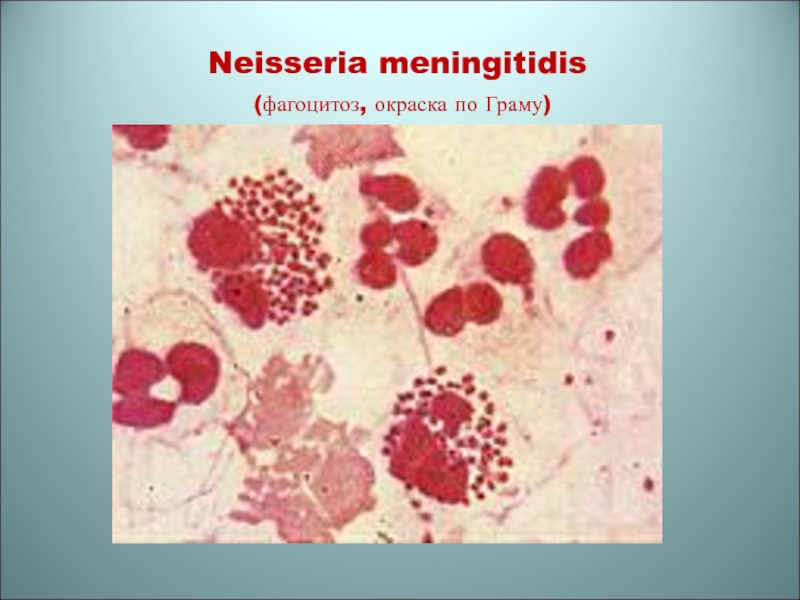
- 33. Бактериемия N.meningitidis в нейтрофилах(окраска метиленовым синим)
- 34. Neisseria meningitidis (фагоцитоз, окраска по Граму)
- 35. Факторы патогенностиАдгезины –пили, белки наружной мембраны клеточной
- 36. Патогенез менингококковой инфекции Входные ворота – слизистая
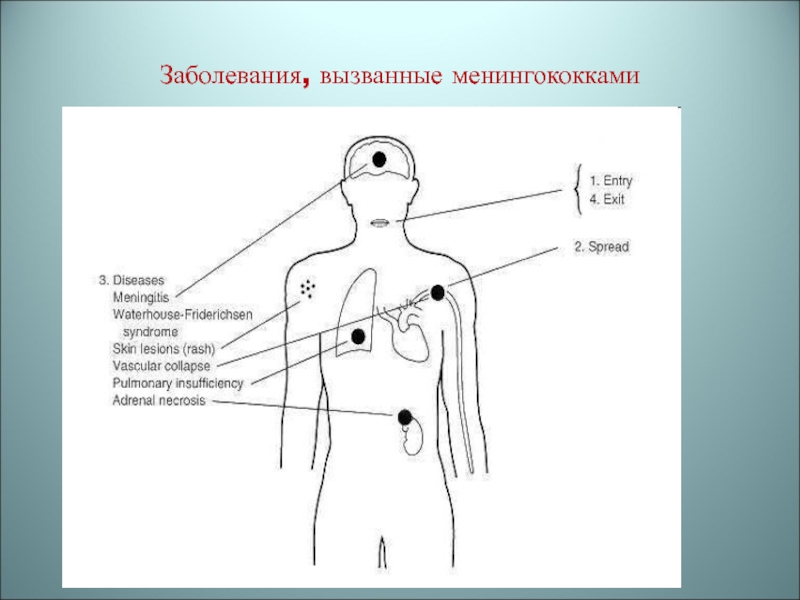
- 37. Заболевания, вызванные менингококками
- 38. ПатогенезПроникая через гемато-энцефалический барьер менингококки внедряются в
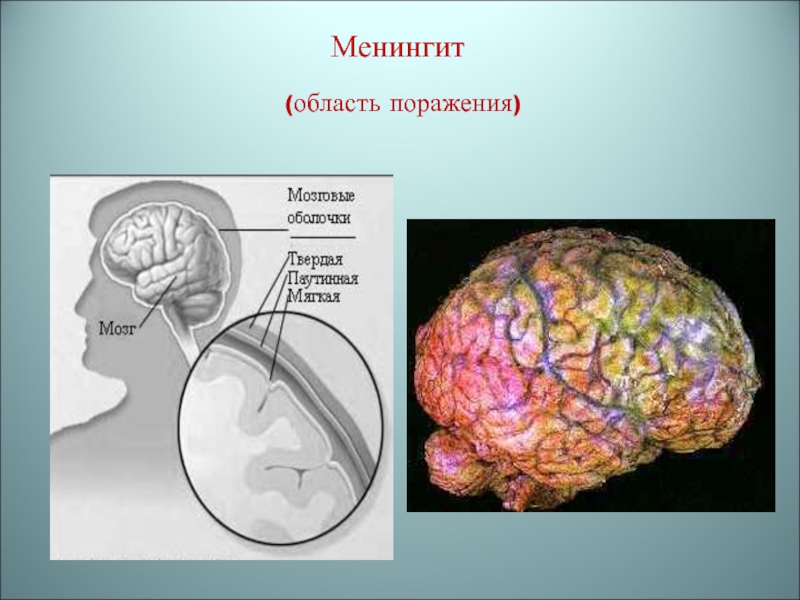
- 39. Менингит (область поражения)
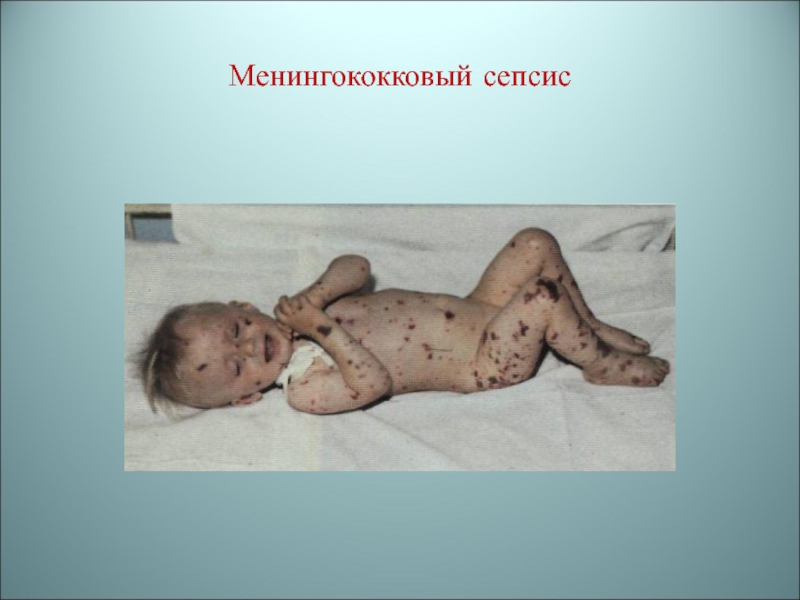
- 40. Менингококковый сепсис
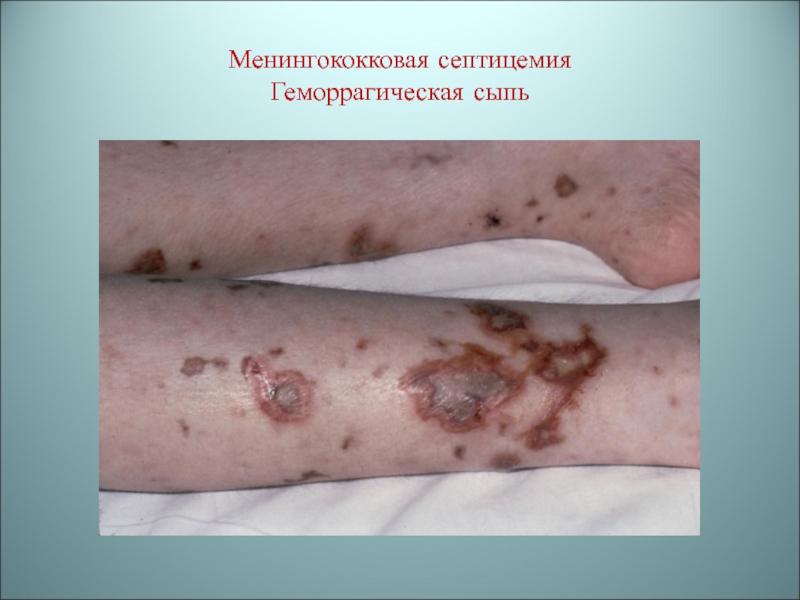
- 41. Менингококковая септицемия Геморрагическая сыпь
- 42. Микробиологическая диагностика менингококковой инфекции Материал для
- 43. Цель бактериологического метода диагностики – выделение и
- 44. При бактериологическом исследовании проводили выделение и идентификацию
- 45. Рост N.meningitidis на кровяном агаре
- 46. Идентификация менингококков Серологический методИдентифицируют антигены
- 47. Профилактика и терапияДля профилактики применяют инактивированную химическую
- 48. 3 этап микробиологической диагностикиКлиническая интерпретация полученных результатов:
- 49. Пневмококки этиологияСем. StreptococcaceaeРод StreptococcusВид S. pneumoniae
- 50. Streptococcus pneumoniae – возбудитель острой пневмонииПневмококки
- 51. S.pneumoniae (окраска по Граму)
- 52. Пневмококк электронная микроскопия
- 53. Факторы патогенностиВирулентные штаммы S.pneumoniae имеют полисахаридную капсулу
- 54. Факторы патогенности Пневмолизин (Ply) – образует поры,
- 55. Пневмония
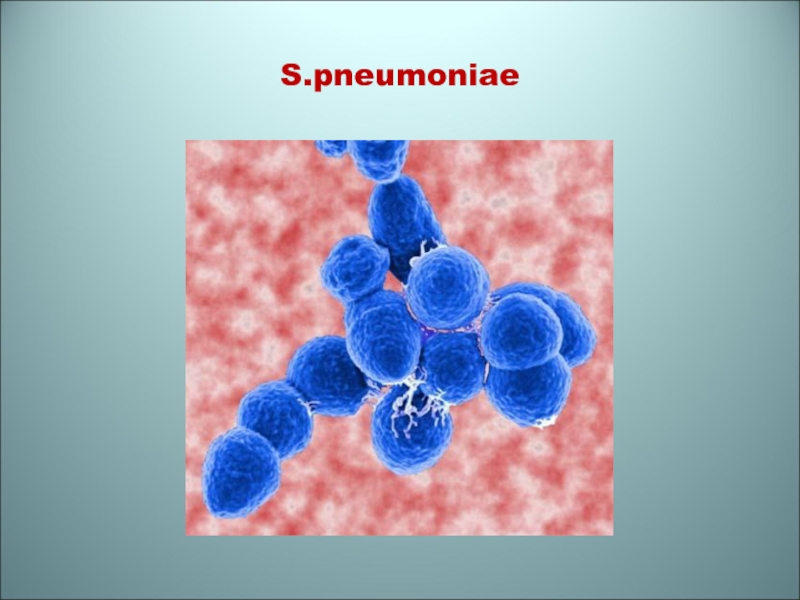
- 56. S.pneumoniae
- 57. Патогенез пневмококковой пневмонииВходные ворота –слизистая оболочка носоглотки,
- 58. ПатогенезНа второй стадии процесса происходит инфильтрация
- 59. Гнойный плеврит
- 60. ПатогенезНа третьей стадии процесса легочные альвеолы наполнены
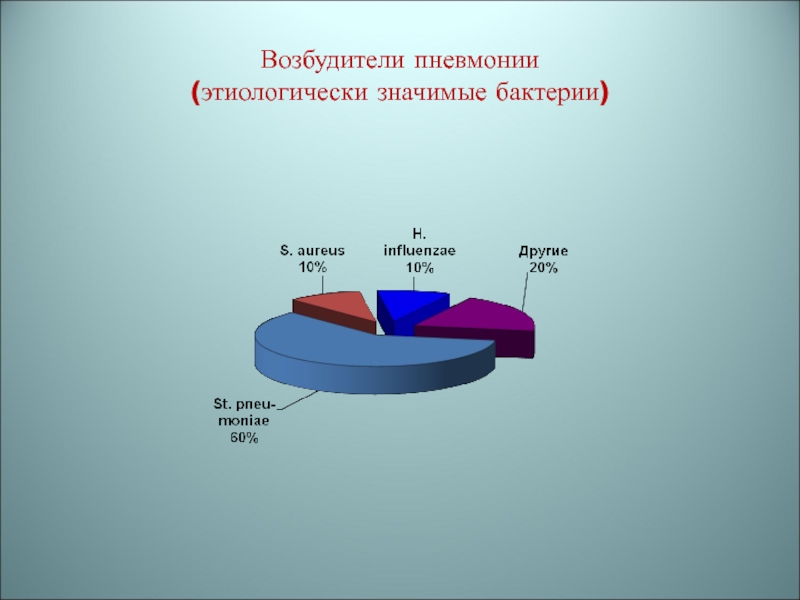
- 61. Возбудители пневмонии (этиологически значимые бактерии)
- 62. Микробиологическая диагностика пневмококковой пневмонии
- 63. 1 этап микробиологической диагностики Взятие мокротыИсследуют
- 64. 2 этап микробиологической диагностики пневмококковой пневмонии Бактериоскопический
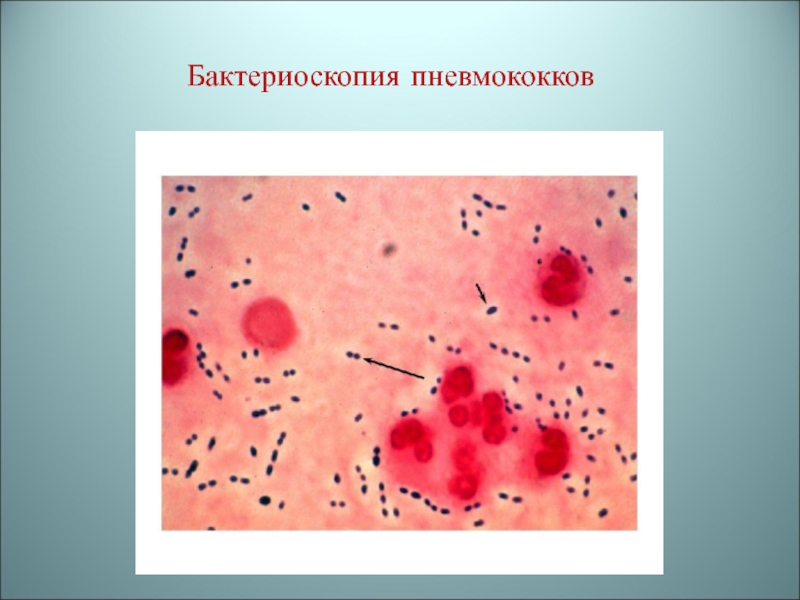
- 65. Бактериоскопия пневмококков
- 66. 2 этап микробиологической диагностики Бактериологический методПосев
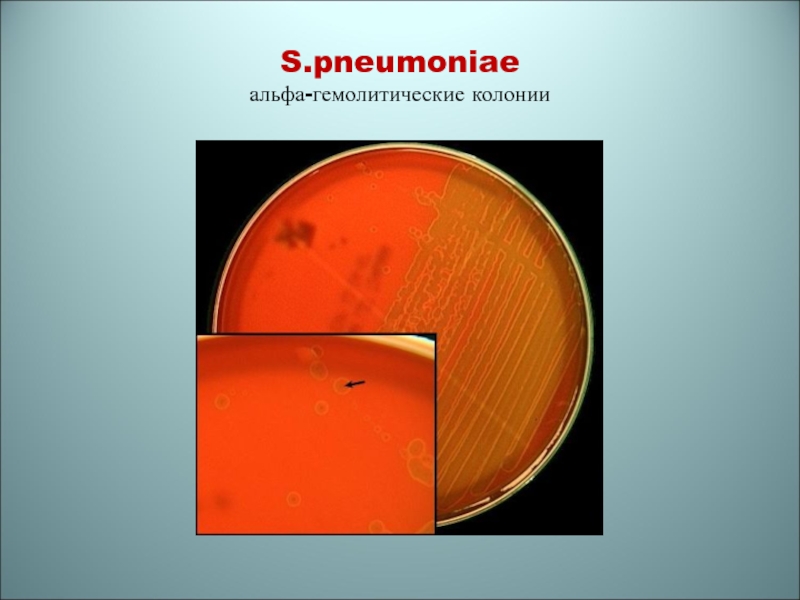
- 67. S.pneumoniae альфа-гемолитические колонии
- 68. Определение чувствительности к антибиотикам
- 69. Методы дифференциальной диагностикиАльфа-гемолитические стрептококки, к которым относятся
- 70. 2 этап микробиологической диагностики Серологический методОбнаружение
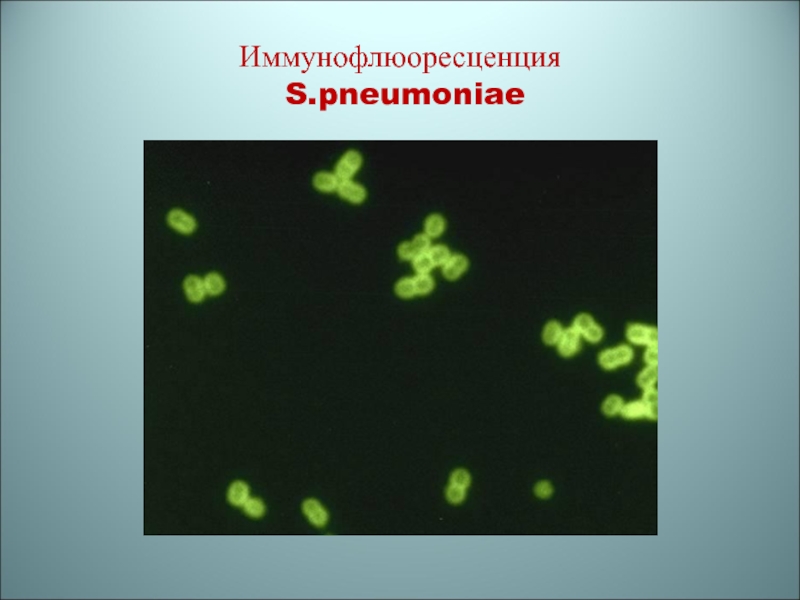
- 71. Иммунофлюоресценция S.pneumoniae
- 72. 3 этап микробиологической диагностикиС помощью методов микробиологической
- 73. Профилактика и терапияДля профилактики разработана поливалентная вакцина,
- 74. Микоплазмы
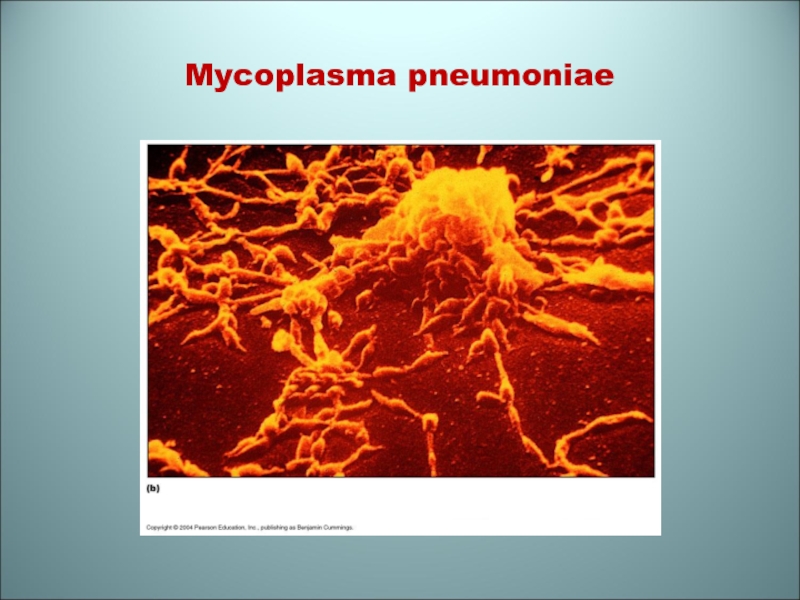
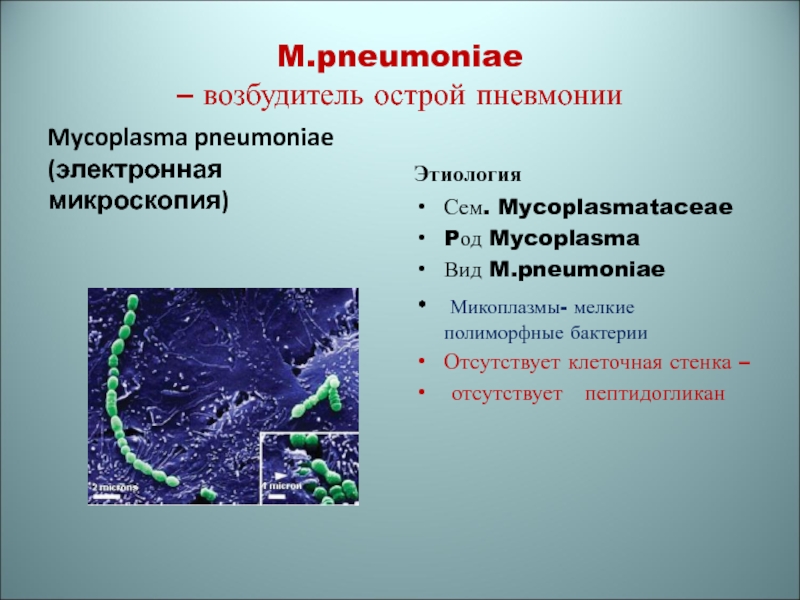
- 75. Mycoplasma pneumoniae
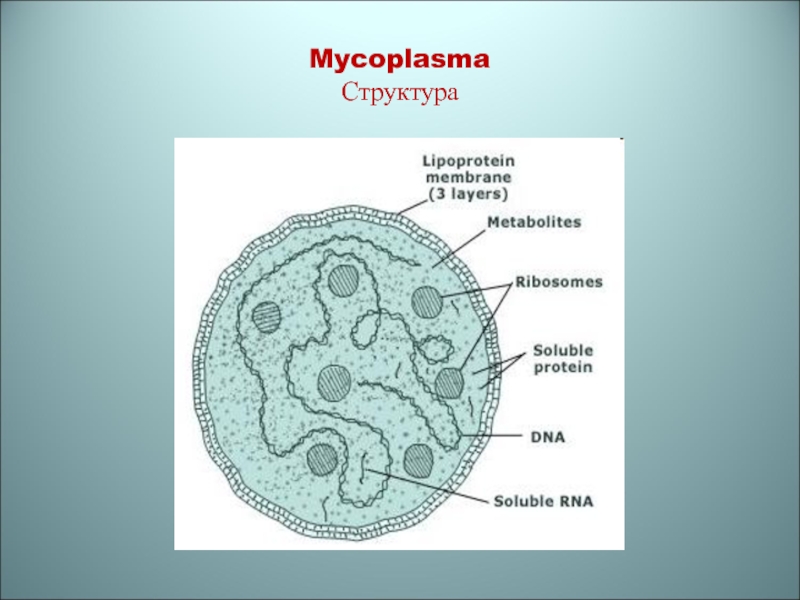
- 76. Mycoplasma Структура
- 77. M.pneumoniae – возбудитель острой пневмонииMycoplasma pneumoniae
- 78. Факторы патогенностиФакторы адгезии и колонизации – адгезины
- 79. Патогенез микоплазменной пневмонииМикоплазмы – это «мембранные паразиты»:
- 80. ПатогенезИнтерстициальная пневмония – поражение легких при участии
- 81. Микробиологическая диагностика микоплазменной пневмонии 1 этап
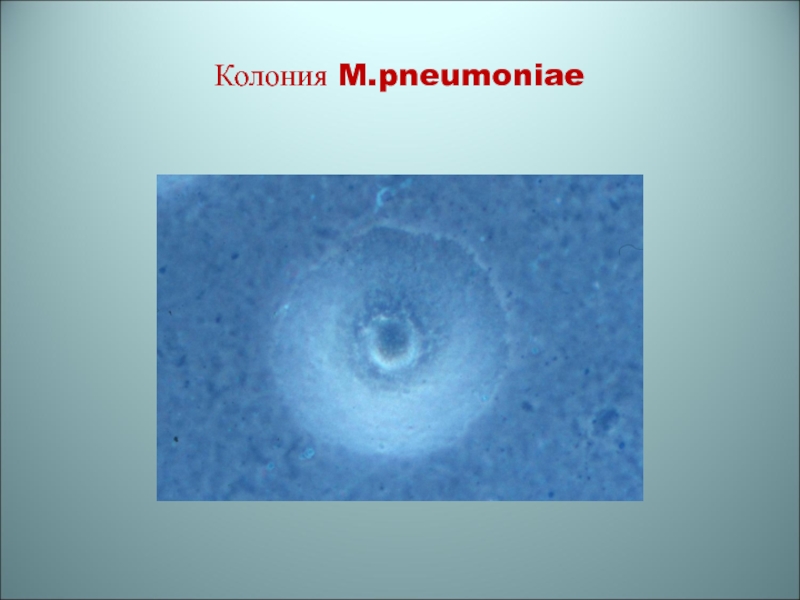
- 82. 2 этап микробиологической диагностики Колонии
- 83. Колония M.pneumoniae
- 84. Колонии микоплазм
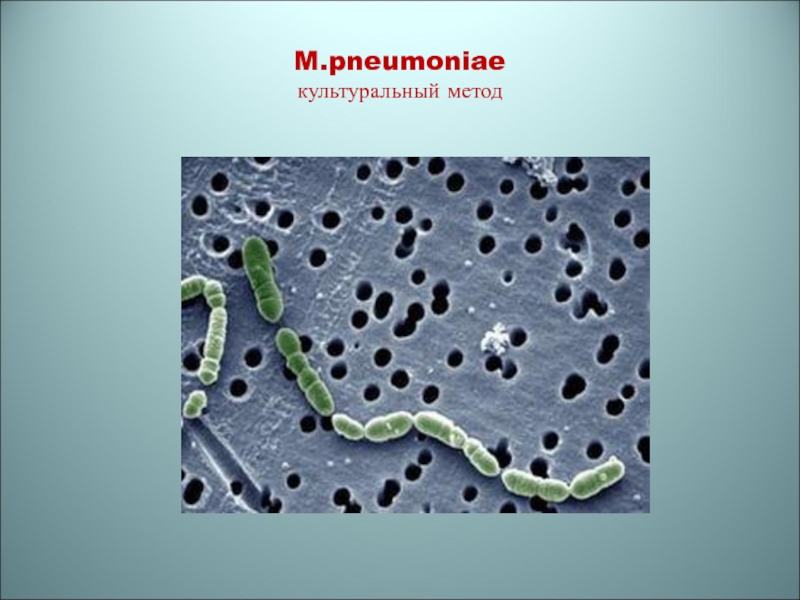
- 85. M.pneumoniae культуральный метод
- 86. 2 этап микробиологической диагностики
- 87. ПрофилактикаМеры специфической профилактики микоплазменных респираторных инфекций не разработаны
- 88. Слайд 88
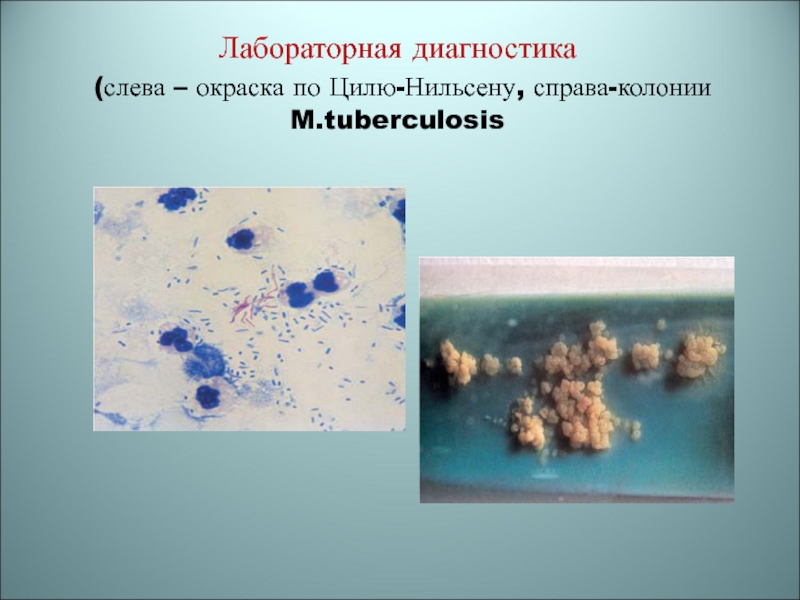
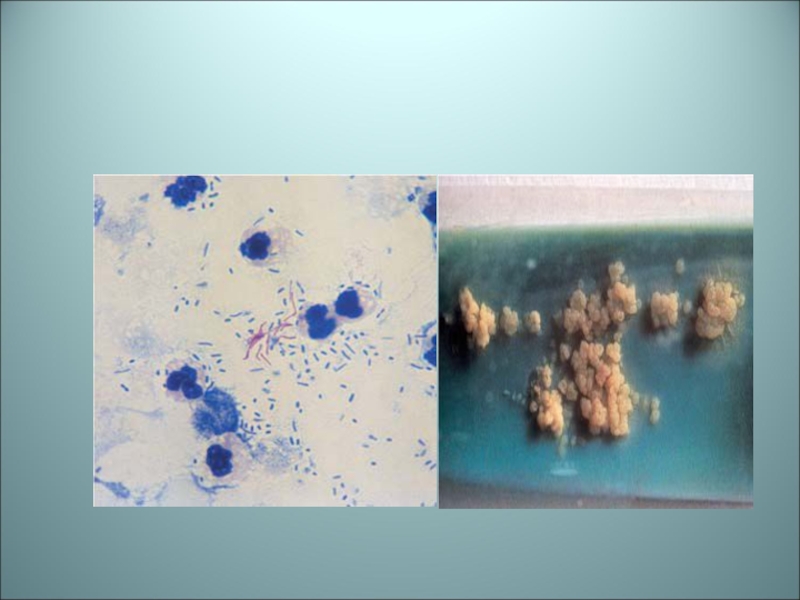
- 89. Лабораторная диагностика (слева – окраска по Цилю-Нильсену, справа-колонии M.tuberculosis
- 90. Слайд 90
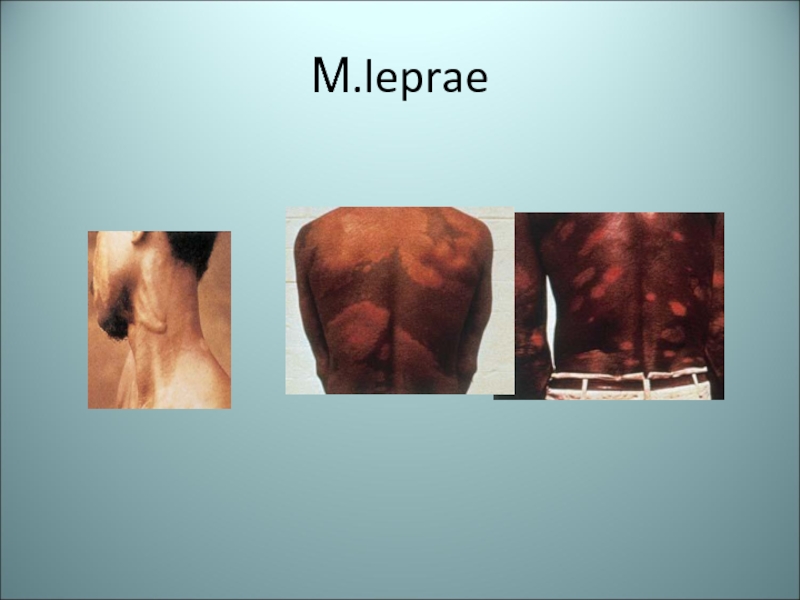
- 91. М.leprae
- 92. Скачать презентанцию
Этиологическая структура бактериальных воздушно-капельных инфекцийBordetella pertussisNeisseria meningitidisStreptococcus pyogenesStreptococcus pneumoniaeMycoplasma pneumoniaeЛабораторная диагностика коклюша и ВКИ, вызываемых менингококками, стрептококками, пневмококками, микоплазмами
Слайды и текст этой презентации
Слайд 2Этиологическая структура бактериальных воздушно-капельных инфекций
Bordetella pertussis
Neisseria meningitidis
Streptococcus pyogenes
Streptococcus pneumoniae
Mycoplasma pneumoniae
Лабораторная
диагностика коклюша и ВКИ, вызываемых менингококками, стрептококками, пневмококками, микоплазмами
Слайд 3Цель работы микробиологической лаборатории
Информация о наличии или отсутствии предполагаемого возбудителя
инфекционного заболевания в клиническом материале
Определение чувствительности микроорганизма к различным антибактериальным
препаратамСлайд 4Принципы микробиологической диагностики инфекционных заболеваний
1 этап - взятие материала для
исследования. Выбор определяется патогенезом и клинической картиной заболевания
Материалом для исследования служат различные биологические жидкости организма, соскобы и другой патологический материал. Взятие материала проводят в стерильных условиях2этап – использование современных методов исследования, включая микроскопический, культуральный, серологический, биологический, а также аллергические пробы и молекулярно-генетические методы
3 этап - клиническая интерпретация результатов лабораторных исследований
Слайд 5 Коклюш
Коклюш – это острое респираторное инфекционное заболевание, которое
характеризуется
Затяжным течением
Наличием судорожного приступообразного кашля
Слайд 6Коклюш
Эпидемиология
Это высоко контагиозное заболевание, к которому очень восприимчивы дети, но
иногда болеют взрослые
У детей до 3-х лет коклюш может протекать
в очень тяжелой формеИсточник инфекции – больной (заразен до 25-30дн) или бактерионоситель
Периоды заболевания:
инкубационный(5-8дн, до14)
катаральный (5-14дней)
судорожный (2-8 недель)
период разрешения (2-4 недели)
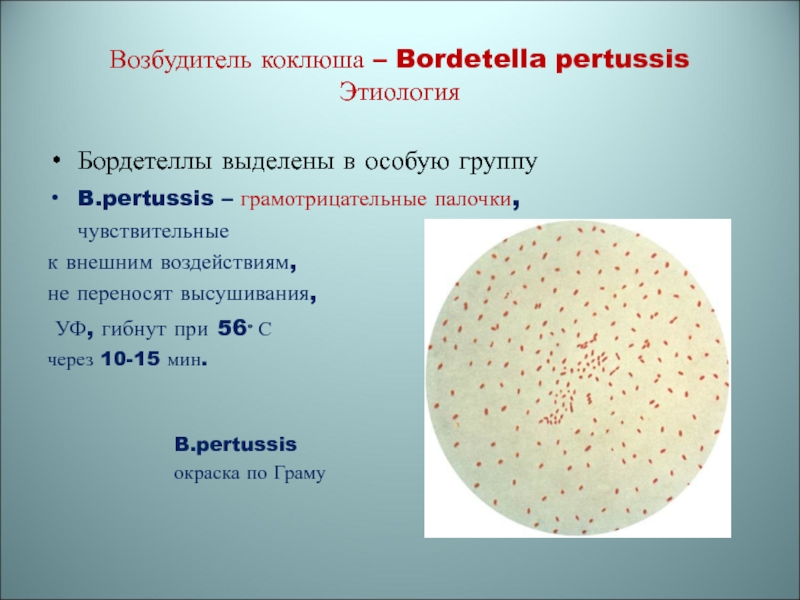
Слайд 7Возбудитель коклюша – Bordetella pertussis Этиология
Бордетеллы выделены в особую группу
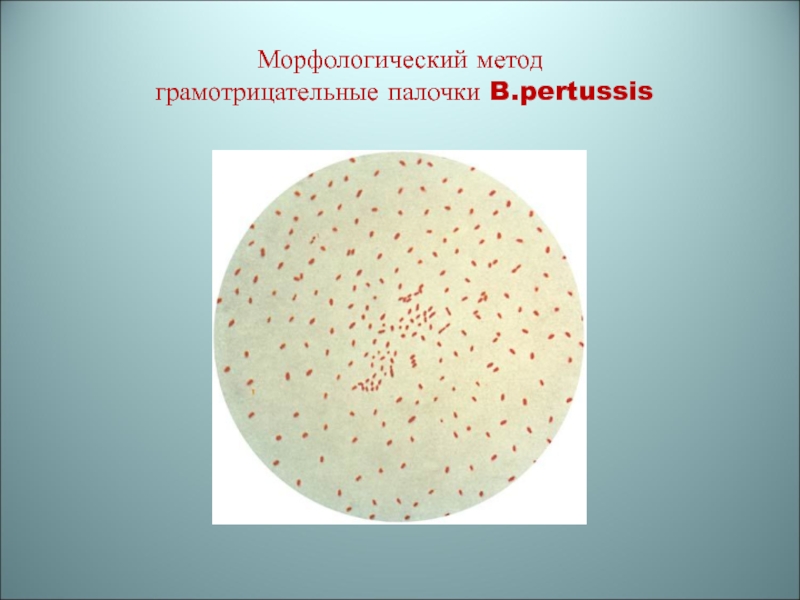
B.pertussis
– грамотрицательные палочки,
чувствительные
к внешним воздействиям,
не
переносят высушивания,УФ, гибнут при 56° С
через 10-15 мин.
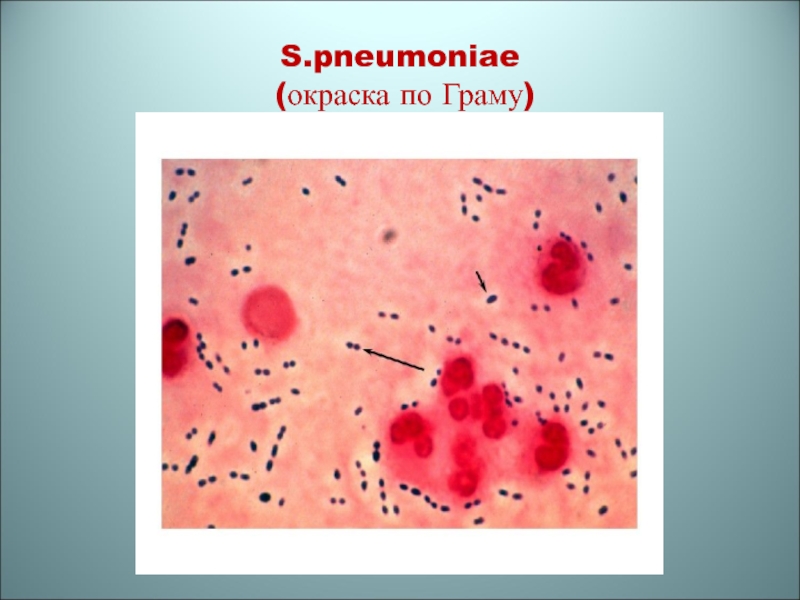
B.pertussis
окраска по Граму
Слайд 8Факторы патогенности B.pertussis
- факторы адгезии и колонизации
Пили содержат
филаментный гемагглютинин - белок, который связывает бактерии с ресничками эпителия
Капсула
- антифагоцитарный фактор Слайд 9Факторы патогенности B.pertussis
Токсические вещества
Эндотоксин (ЛПС)- системное воздействие(лихорадка)
Трахеальный цитотоксин ( муреин)
- деструктирует клетки реснитчатого эпителия
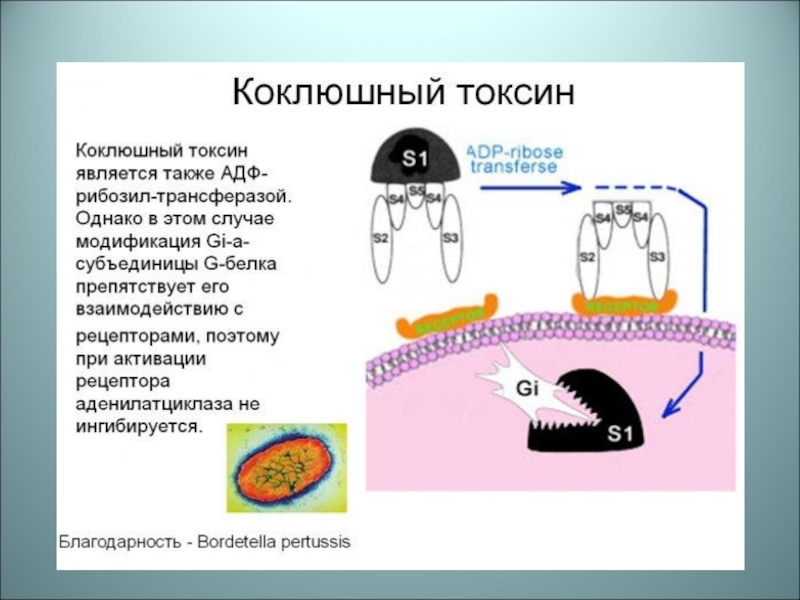
Коклюшный токсин –
термостабильный, системное и местное воздействие, биохимическая активность -ADP-рибозилирующий белок, нарушающий хемотаксис нейтрофилов, процесс фагоцитоза
Механизм действия: воздействуя на G-белок клеточной мембраны, способствует повышению внутриклеточного синтеза цАМФ и выделению слизи из клеток эпителия в виде вязкой мокроты
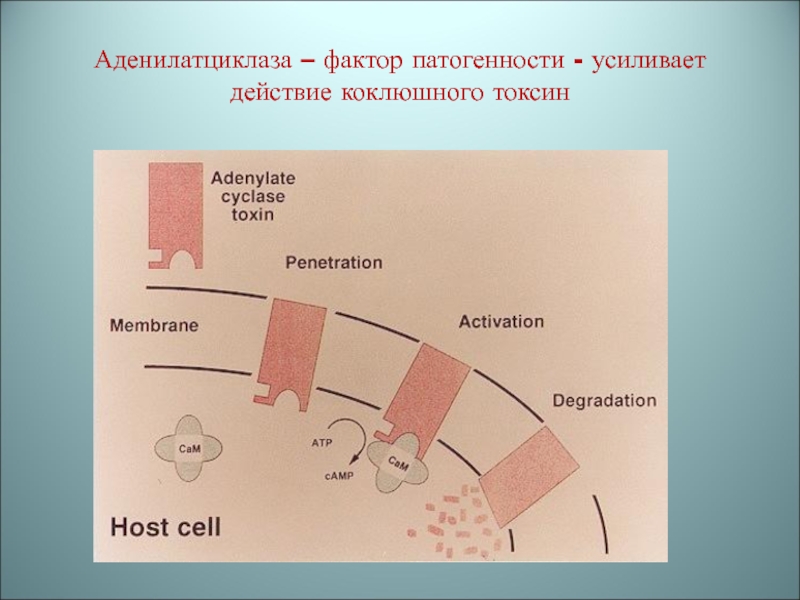
Слайд 11Факторы патогенности (продолжение)
Аденилатциклаза – фермент (белок) –местное воздействие: превращает АТФ
в цАМФ,
усиливает действие коклюшного токсина,
повышает проницаемость капилляров,что
приводит к отеку, обладает антифагоцитарной активностью
Термолабильный токсин – белок, связанный с цитоплазмой, прямое действие на клетки реснитчатого эпителия
Гемолизин – местное воздействие на эпителий
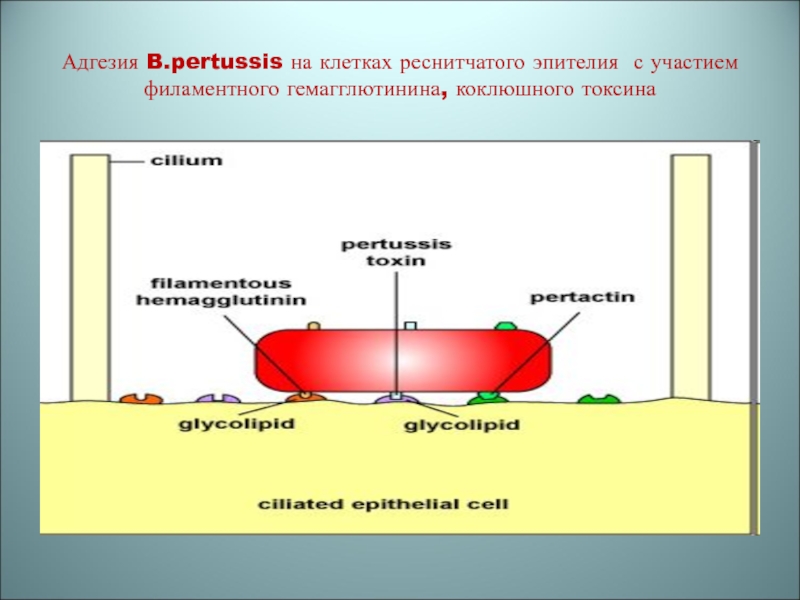
Слайд 13Адгезия B.pertussis на клетках реснитчатого эпителия с участием филаментного гемагглютинина,
коклюшного токсина
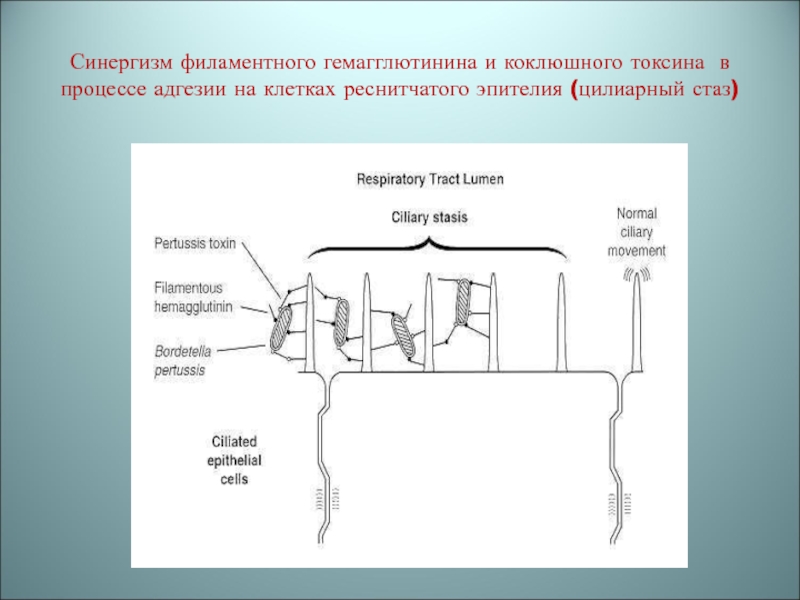
Слайд 14Синергизм филаментного гемагглютинина и коклюшного токсина в процессе адгезии на
клетках реснитчатого эпителия (цилиарный стаз)
Слайд 15Лабораторная диагностика коклюша
Основные методы лабораторной диагностики коклюша
бактериологический
и серологический
Слайд 16
1этап микробиологической диагностики
Клинический материал собирают
сухим
тампоном с задней стенки глотки и делают посев на
питательные средыМатериал целесообразно получать до начала антимикробной терапии
Необходимо соблюдение асептики,
не следует допускать контаминации посторонней микрофлорой
Слайд 18Цель бактериологического исследования:
Идентификация возбудителя коклюша
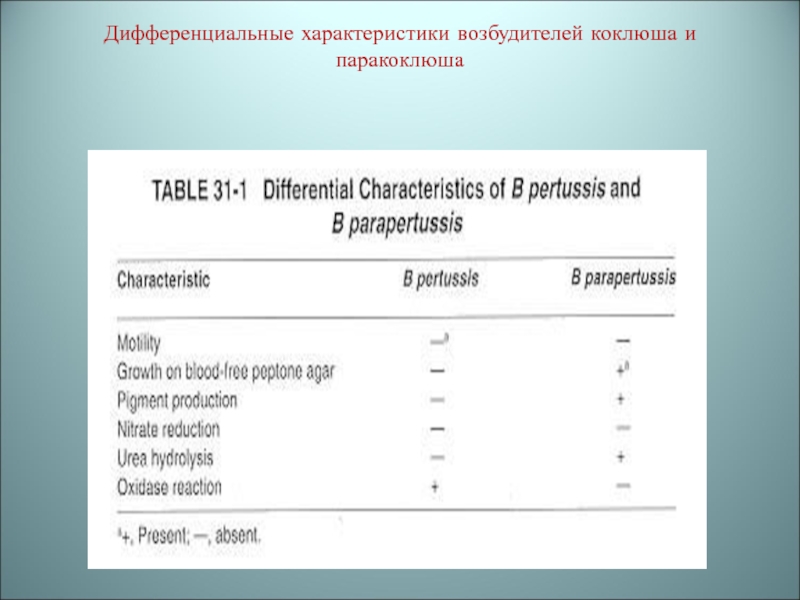
Дифференциальный анализ культуральных свойств возбудителей коклюша
(B.pertussis) и паракоклюша (B.parapertussis)
Используют следующие питательные среды:
картофельно-глицериновый агар Борде
казеиновый-угольный агар, кровяной агар
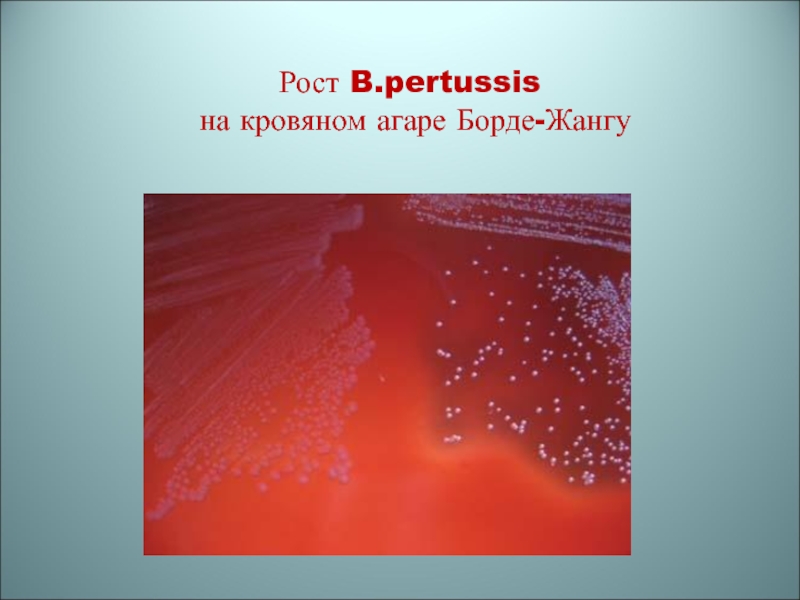
Результаты культурального метода:
Палочки коклюша через 48-72ч роста образуют мелкие блестящие колонии серого цвета
Паракоклюшные палочки через 24-48ч роста образуют колонии несколько крупнее
2 этап -аналитический
Бактериологический метод
Слайд 23Серологический метод диагностики коклюша (идентификация антигенов)
Используют образцы антигенов - с
1 по 14
Антиген 7 определяет род Bordetella,
Антиген 1 определяет Bordetella
pertussis,Антиген 14 – B.parapertussis
ИФА используют для определения sIgA в носоглоточной слизи, начиная с 2-3 недели заболевания
РПГА используют при анализе сывороток через 10-14 дней, диагностический титр 1:80, у здоровых детей 1:20
Слайд 243 этап микробиологической диагностики
Клиническая интерпретация результатов лабораторной диагностики коклюша
Для
специфических инфекций, таких как коклюш, менингит, дифтерия, в норме результат
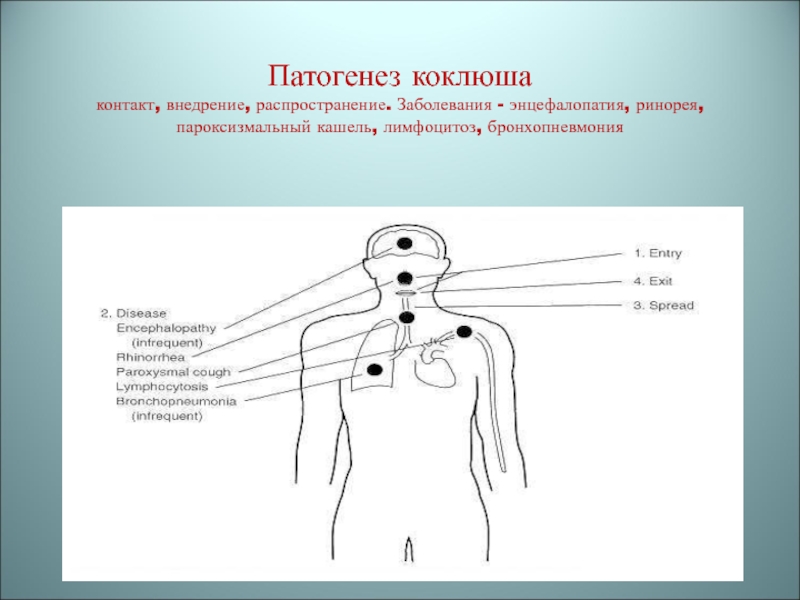
отрицательныйСлайд 25Патогенез коклюша контакт, внедрение, распространение. Заболевания - энцефалопатия, ринорея, пароксизмальный
кашель, лимфоцитоз, бронхопневмония
Слайд 26 Профилактика коклюша
Комбинированная вакцина АКДС (адсорбированная коклюшно –дифтерийно – столбнячная
вакцина) включает
дифтерийный и столбнячный анатоксины, а также убитые
цельные микроорганизмы - возбудители коклюшаСовременная вакцина АКаДС включает неклеточный коклюшный компонент
Среди новых разработок – комбинированная вакцина против дифтерии, коклюша, столбняка и полиомиелита
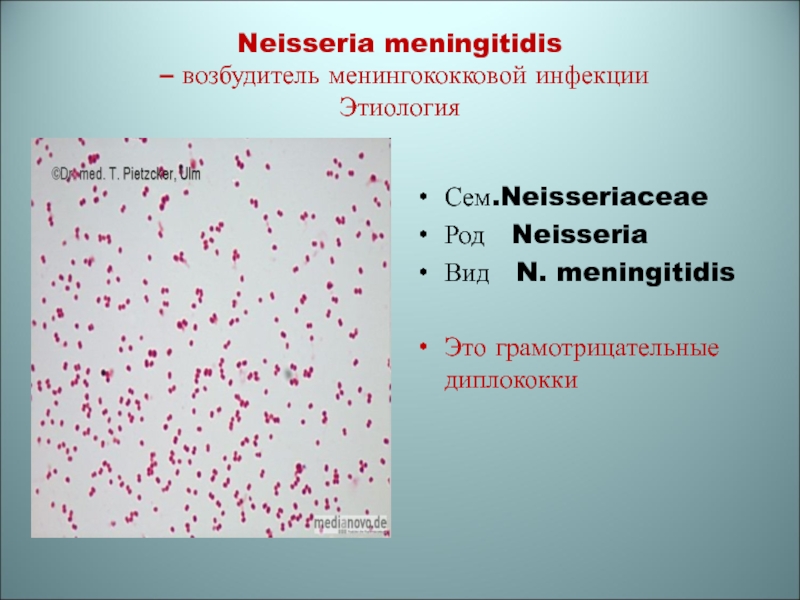
Слайд 28Neisseria meningitidis
– возбудитель менингококковой инфекции
Этиология
Сем.Neisseriaceae
Род Neisseria
Вид N.
meningitidis
Это грамотрицательные диплококки
Слайд 29Neisseria meningitidis
Менингококки часто присутствуют в носоглотке, не вызывая патологических явлений,
но могут стать причиной развития воспалительных процессов
Это аэробные диплококки,
но могут развиваться анаэробноСлайд 31Этиология
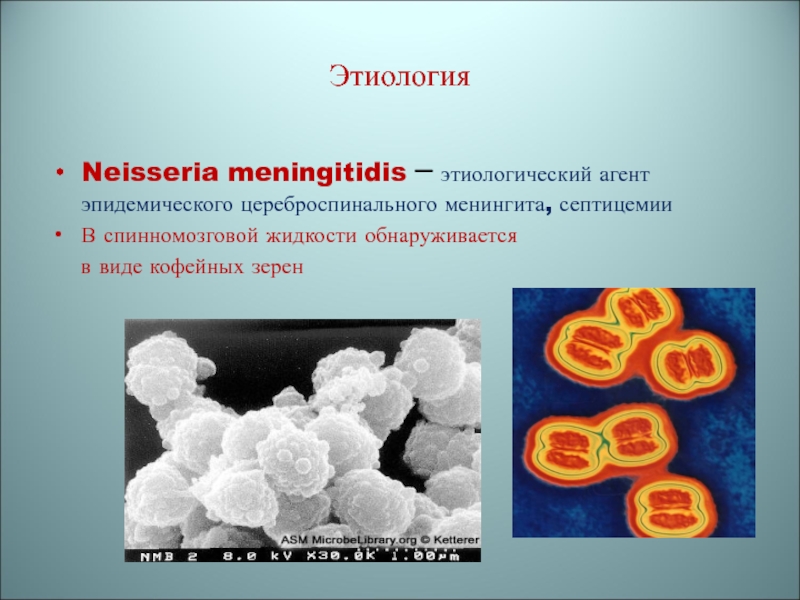
Neisseria meningitidis – этиологический агент эпидемического цереброспинального менингита, септицемии
В
спинномозговой жидкости обнаруживается
в виде кофейных зерен
Слайд 32Этиология
Менингококковые инфекции – это острые респираторные заболевания: фарингит, менингит,
менингококковый сепсис
Инфекция может протекать бессимптомно
Источник инфекции – человек (чаще болеют
дети и люди молодого возраста)Среди известных 13 серогрупп (отличие по антигенным свойствам) наиболее часто вызывают менингококковую инфекцию представители серогрупп А, В, С, Х, Y и W-135
Слайд 35Факторы патогенности
Адгезины –пили, белки наружной мембраны клеточной стенки
Антифагоцитарные факторы –
полисахаридная капсула, а также фермент плазмокоагулаза
Ферменты инвазии: гиалуронидаза, протеазы (инактивируют
sIgA – фактор местного иммунитета), нейраминидаза, фибринолизинОсновной токсин - эндотоксин(пирогенный, некротический эффекты)
Слайд 36Патогенез
менингококковой инфекции
Входные ворота – слизистая оболочка заднего отдела носоглотки.
Возбудитель проникает в лимфу, затем – в кровь (бактериемия)
При гибели
бактерий высвобождается эндотоксин, который поражает эндотелий кровеносных сосудов.В результате - кровоизлияния, геморрагическая сыпь, может развиться инфекционно-аллергический шок. Среди клинических проявлений – тромбозы, внутрисосудистая коагуляция крови
Многообразие клинических форм обусловлено, вероятно, степенью вирулентности штаммов N.meningitidis
Слайд 38Патогенез
Проникая через гемато-энцефалический барьер менингококки внедряются в субарахноидальное пространство, вызывая
серозно-гнойное (или гнойное) воспаление мягких оболочек мозга – менингит
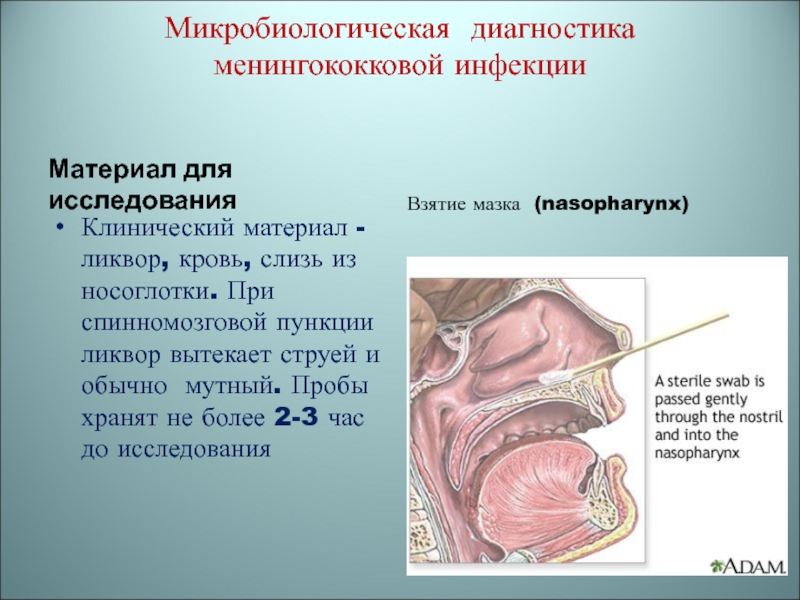
Слайд 42Микробиологическая диагностика менингококковой инфекции
Материал для исследования
Клинический материал - ликвор,
кровь, слизь из носоглотки. При спинномозговой пункции ликвор вытекает струей
и обычно мутный. Пробы хранят не более 2-3 час до исследованияВзятие мазка (nasopharynx)
Слайд 43Цель бактериологического метода диагностики – выделение и идентификация возбудителя из
слизи носоглотки, ликвора, крови (при необходимости пробы центрифугируют)
Для выделения
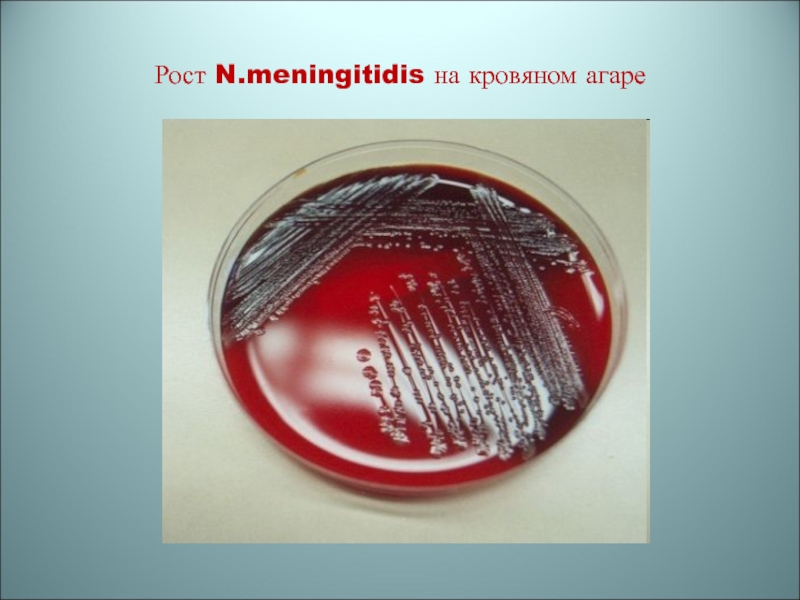
чистой культуры менингококков используют кровяной агар, сывороточные среды (Бейли, Левенталя, формолсывороточный агар)Результаты культурального метода
После суточной инкубации образуются голубоватые колонии с ровными краями и гладкой поверхностью
2 этап микробиологической диагностики –
бактериологическое исследование
Слайд 44При бактериологическом исследовании проводили выделение и идентификацию чистой культуры микроорганизмов
Выделение и идентификация чистой культуры по методу Дригальского.
1-этап
– посев исследуемого материала на плотные питательные среды для получения изолированных колоний2-этап- изучение выросших колоний (макроскопическое и микроскопическое) и пересев на скошенный агар для получения чистой накопительной культуры
3-этап-идентификация возбудителя
Слайд 46
Идентификация менингококков
Серологический метод
Идентифицируют антигены возбудителя с помощью иммунных сывороток
или выявляют антитела в сыворотке пациента, применяя реакцию иммунофлюоресценции (ИФ),
иммуноферментный анализ (ИФА)Встречный иммуноэлектрофорез и иммунодиффузию в агаре используют для выявления менингококка в ликворе
Биохимическое типирование
Менингококки ферментируют мальтозу, глюкозу
(не ферментируют сахарозу и левулезу)
Слайд 47Профилактика и терапия
Для профилактики применяют инактивированную химическую вакцину
Вакцина содержит
высокоочищенные капсульные полисахариды распространенных серогрупп А, С,Y, W-135, каждый из
которых формирует характерный групповой иммунитетДля лечения применяют сульфаниламиды и антибиотики. При генерализованных формах менингококковой инфекции назначают в крупных дозах препараты группы пенициллина
Слайд 483 этап микробиологической диагностики
Клиническая интерпретация полученных результатов:
В носоглоточной слизи
идентифицированы
N.meningitidis,
чувствительные
к препаратам
группы пенициллинапосле курса терапии
получен положительный
клинический эффект
Слайд 50Streptococcus pneumoniae –
возбудитель острой пневмонии
Пневмококки – возбудители острой бактериальной
пневмонии
Для крупозной формы пневмонии характерны высокая температура и воспалительное поражение
одной или нескольких долей легкихДля очаговой пневмонии характерно воспаление с вовлечением отдельных сегментов или участков легочной ткани, а также бронхов (бронхопневмония)
Возбудитель относят к группе альфа-гемолитических стрептококков
Это грамположительные диплококки
Слайд 53Факторы патогенности
Вирулентные штаммы S.pneumoniae имеют полисахаридную капсулу (на основе антигенных
вариантов капсульных полисахаридов выделено 84 серотипа)
М-белок (над клеточной стенкой) способствует
адгезии и препятствует фагоцитозуС-структура (холинсодержащая тейхоевая кислота) – взаимодействует с С-реактивным белком (острофазный белок), способствует активации системы комплемента и секреции медиаторов воспаления, подавляет комплемент-опосредованную опсонизацию пневмококков
Ферменты инвазии – гиалуронидаза и пептидаза
Токсины: гемолизин, лейкоцидин
Слайд 54Факторы патогенности
Пневмолизин (Ply) – образует поры, может стать причиной
цитолиза и
активации комплемента
Перекись водорода - вызывает гибель нейронов
при менингите ипроявляет бактерицидность относительно сопутствующей микрофлоры
Слайд 57Патогенез пневмококковой пневмонии
Входные ворота –слизистая оболочка носоглотки, (М-белок и капсула
обеспечивают адгезию и устойчивость к фагоцитозу)
Решающий признак развития инфекции –
закупорка бронхов слизистым респираторным секретом (мокрота)На первой стадии процесса пневмококки инфициру- ют альвеолы, которые переполняются серозной жидкостью, что приводит к нарушению газообмена и способствует распространению процесса
При размножении пневмококки выделяют ферменты: пептидаза – лизирует sIgA (фактор местного иммунитета), гиалуронидаза способствует распространению инфеции
Слайд 58 Патогенез
На второй стадии процесса происходит инфильтрация легочной ткани нейтрофилами,
а затем эритроцитами (наблюдается выпадение фибрина)
Пораженные доли легкого приобретают консистенцию
печени, имеют серый или темно-красный цвет (стадия серой или красной гепатизации). Происходит выделение «ржавой» мокротыВоспалительный процесс поддерживается путем секреции провоспалительных цитокинов
Слайд 60Патогенез
На третьей стадии процесса легочные альвеолы наполнены нейтрофилами и остаточными
пневмококками, возможно поражение соседних участков легких, что проявляется как уплотнение,
или фиброз легкихНа четвертой стадии - нейтрофилы замещаются макрофагами, выпот рассасывается и восстанавливается структура легочной ткани.
Если инфекция прогрессирует, пневмококки могут попасть в кровь. Бактериемия может стать причиной развития менингита, эндокардита, артрита, а также отита и конъюнктивита
Слайд 63 1 этап микробиологической диагностики
Взятие мокроты
Исследуют утреннюю порцию свободно
откашливаемой мокроты, натощак. Перед откашливанием необходимо почистить зубы, десны, язык,
слизистую щек и прополоскать рот кипяченой водой.Мокроту собирают в стерильный контейнер с завинчивающейся крышкой. Сроки доставки в лабораторию – не более 1,5-2 часов от момента ее получения
Слайд 642 этап микробиологической диагностики пневмококковой пневмонии
Бактериоскопический метод
Микроскопия мазков мокроты
(окраска по Граму): обнаруживают Грам+ ланцетовидные диплококки и лейкоциты (не
менее 10 стрептококков/поле зренияВажно выявить наличие капсул (окраска по Бурри- Гинсу)
Применяют также метод набухания капсул по Нейфельду: на предметное стекло наносят каплю мокроты и каплю антикапсульной пневмококковой сыворотки, подкрашивают метиленовым синим и накрывают покровным стеклом.
Положительный результат – капсулы значительно увеличиваются в размере
Слайд 662 этап микробиологической диагностики
Бактериологический метод
Посев материала на чашки Петри
с кровяным агаром (приготовлен на сердечно-мозговом бульоне)
Инкубация при 370 С
(с повышенным содержанием СО2) в течение 18-24 часВыявляют характерные колонии – мелкие, плоские, с зоной альфа-гемолиза (неполный гемолиз с зеленоватым оттенком – гемоглобин превращается в метгемоглобин)
Капсульные штаммы образуют гладкие, блестящие колонии, бескапсульные - шероховатые
Слайд 69Методы дифференциальной диагностики
Альфа-гемолитические стрептококки, к которым относятся S.pneumoniae,
не обладают следующими свойствами:
Лизис при добавлении капель желчи или желчнокислых
солейФерментация инулина
Чувствительность к оптохину (5мкг/мл)
Слайд 702 этап микробиологической диагностики
Серологический метод
Обнаружение пневмококковых полисахаридных антигенов
Для этого
проводят идентификацию выделенной культуры пневмококка с помощью антикапсульных сывороток –
поливалентных и типовых (наиболее часто выделяют серовары 1 и 2)Выявляют антигены в клиническом материале (мокрота, ликвор, сыворотка крови) с помощью ИФА, ИФ, встречного иммуноэлектрофореза
Серологической исследование парных сывороток (рестроспективная диагностика) – в качестве антигена используют аутоштамм пневмококка (от того же больного) или лабораторные штаммы) - повышение уровня антител не менее чем в 4 раза
Слайд 723 этап микробиологической диагностики
С помощью методов микробиологической диагностики были выделены
и идентифицированы пневмококки серотипа 1
Бактериологический метод подтвердил обнаружение альфа-гемолитического стрептококка
(включая отсутствие лизиса в тесте с желчью и отсутствие чувствительности к оптохину)Серологический анализ установил вариант полисахаридного антигена, а также уровень антител в сыворотке пациента к аутоштамму пневмококка
Ретроспективная диагностика с парными сыворотками указала на повышение уровня антител после проведенной терапии
Терапия ампициллином обусловила положительный клинический эффект
Слайд 73Профилактика и терапия
Для профилактики разработана поливалентная вакцина, включающая капсульные полисахаридные
антигены (наиболее значимых 23 сероваров)
Вакцина показана группам риска
Лечение проводят
антибиотиками группы пенициллинаНеобходимо пери одически проверять выделенные пневмококки на чувствительность к препаратам выбора
Слайд 77M.pneumoniae
– возбудитель острой пневмонии
Mycoplasma pneumoniae (электронная микроскопия)
Этиология
Сем. Mycoplasmataceae
Pод Mycoplasma
Вид M.pneumoniae
Микоплазмы- мелкие полиморфные бактерии
Отсутствует клеточная стенка –
отсутствует
пептидогликанСлайд 78Факторы патогенности
Факторы адгезии и колонизации – адгезины – на концах
присутствует белок Р1 и другие белки мембраны
Ферменты инвазии: нейраминидаза, протеазы,
нуклеазаТоксические вещества: перекись водорода – повреждает эпителиоциты слизистого эпителия респираторного тракта
Гемолизин способствует выработке холодовых антител (IgM), которые вызывают гемолиз и могут привести к гемолитической анемии
Слайд 79Патогенез микоплазменной пневмонии
Микоплазмы – это «мембранные паразиты»: прикрепляясь к мембране
клеток, усваивают из клеточной мембраны метаболиты, в частности, стеролы, необходимые
для их размножения.Эпителиоциты повреждаются, а после продукции токсических веществ – их деструкция усиливается
Реснички поврежденных клеток утрачивают подвижность и выведение слизи нарушается
Обычно микоплазмы не проникают в глубокие ткани и в кровь
Слайд 80Патогенез
Интерстициальная пневмония – поражение легких при участии иммунных механизмов (наподобие
–ГЗТ –гиперчувствительности замедленного типа)
Сначала формируются небольшие инфильтраты (мелкоочаговая пневмония), которые
могут сливаться в более крупные очаги, что характерно для микст-инфекции (микоплазмы и другие виды бактерий)Нарушение иммунных механизмов проявляется в аутоиммунном процессе - выработке аутоиммунных холодовых антител класса IgM, которые вызывают гемолиз у пациента при низкой температуре (доставку клинического материала – периферической крови – не следует проводить при низкой температуре окружающей среды)
Слайд 81Микробиологическая диагностика микоплазменной пневмонии
1 этап
Взятие клинического материала
Исследуют утреннюю
порцию свободно откашливаемой мокроты, слизь из носоглотки, пробы периферической крови
Идентификацию
микоплазм осуществляют методом ПЦР (молекулярно-генетический анализ)Бактериологическое исследование проводят сравнительно редко, с учетом его сложности
Основной метод диагностики – серологический –
Слайд 82
2 этап микробиологической диагностики
Колонии микоплазм
Бактериологический метод
Для культурального метода используют среды,
содержащие стерол
Колонии микоплазм напоминают вид «яичница-глазунья»
Слайд 86
2 этап микробиологической диагностики
– серологический метод
В начале болезни выявляют
антигены в слизи из носоглотки, в мокроте или бронхоальвеолярной жидкости
с помощью ИФА или прямой ИФВ острый период инфекции выявляют антитела в сыворотке крови. Это антитела класса IgM
В поздние сроки заболевания исследуют парные сыворотки, взятые до 6 дня болезни и спустя 10-14 дней для определения уровня антител к микоплазменному антигену с помощью ИФА, РПГА, непрямой ИФ. Положительный результат: 4-кратное повышение титра специфических антител