Разделы презентаций
- Разное
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Гемолитическая болезнь новорожденных
Содержание
- 1. Гемолитическая болезнь новорожденных
- 2. Гемолитическая болезнь новорождённых (ГБН) –
- 3. Классификация ( по Н. П. Шабалову) Вид
- 4. 2. Формы:- Внутриутробная смерть плода с мацерацией плодаОтёчная СмешаннаяЖелтушнаяАнемическая
- 5. 3. Степень тяжести:ЛёгкаяСредней степени тяжестиТяжёлая
- 6. 4. Сроки развития клинического синдрома:ВнутриутробноВнеутробно
- 7. 5. Периоды: Острый ( неонатальный)Хронический ( период последствий)
- 8. 6. Поражение органов:Нарушение функции и структуры гепатоцитаПоражение
- 9. 7. Сопутствующий неблагоприятный фон:Морфо-функциональная незрелостьНедоношенностьПороки развитияВнутриутробная инфекцияДругие моменты
- 10. Патологическая гипербилирубинемия Любые отклонения от «нормального
- 11. бледность и зеленоватый оттенок кожных покровов,
- 12. Гемолитическая болезнь новорождённого Желтуха появляется в первые
- 13. Общее состояние ребёнка зависит от степени
- 14. Концентрация билирубина и гемоглобина пуповинной крови зависит
- 15. Почасовой прирост билирубина в первые сутки
- 16. Физиологическая желтуха Появляется спустя 24-36 часов после
- 17. Физиологическая желтухаКонцентрация гемоглобина в пуповинной крови соответствует
- 18. Общий билирубин в крови повышается за
- 19. Механические желтухи Желушное окрашивание кожи с зеленоватым
- 20. Печёночные желтухи Раннее появление желтухи и её
- 21. Тактика ведения новорождённых с ГБН Роддом Рождение
- 22. Слайд 22
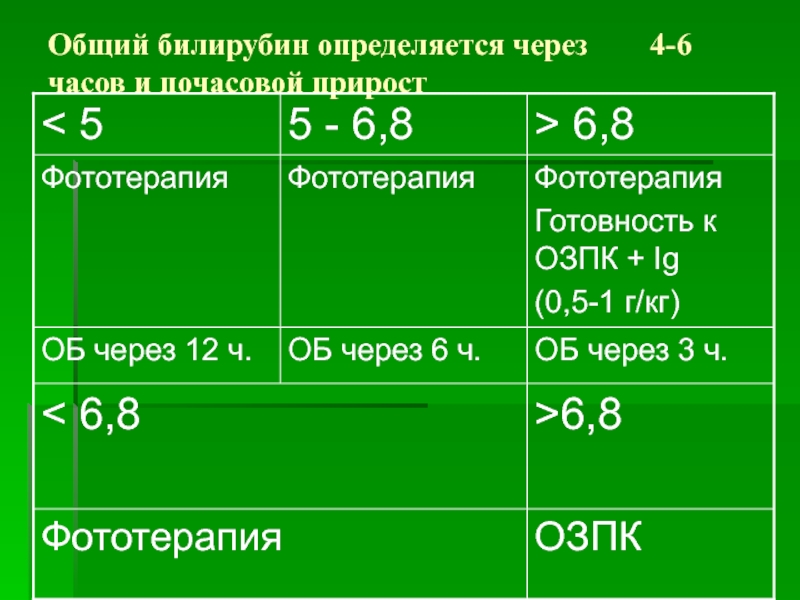
- 23. Общий билирубин определяется через 4-6 часов и почасовой прирост
- 24. Диагноз ГБН по Rh-фактору устанавливается на основании:Анамнеза
- 25. Ранние клинические признаки ГБН по Rh-фактору:БледностьПастозность или
- 26. Ранние лабораторные признаки:Положительная прямая проба КумбсаСнижение концентрации
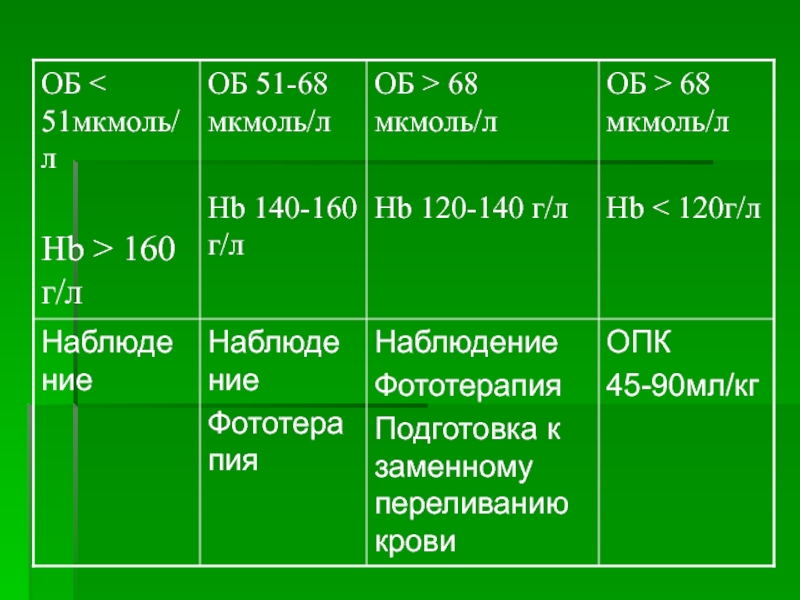
- 27. Показания к фототерапии и ЗПК у новорождённых
- 28. Минимальные значения билирубина являются показанием к началу
- 29. Факторы, повышающие риск билирубиновой энцефалопатииГемолитическая анемияОценка по
- 30. Техника операции заменного преливания крови.160-180 мл/кгДля ЗПК
- 31. При несовместимости и по Rh и по
- 32. У детей с конъюгационной гипербилирубинемией операция ЗПК
- 33. Операцию ЗПК выполняет врач и ассистент. Перед
- 34. После введения каждых 100мл донорской крови для
- 35. В самом конце операции в пупочный кататер
- 36. Скачать презентанцию
Гемолитическая болезнь новорождённых (ГБН) – иммунологический конфликт перинатального периода, обусловленный различием в антигенной структуре матери и плода.
Слайды и текст этой презентации
Слайд 1Гемолитическая болезнь новорождённых.
Кафедра факультетской педиатрии с курсом детских
болезней лечебного факультета.
Слайд 2 Гемолитическая болезнь новорождённых (ГБН) – иммунологический конфликт перинатального
периода, обусловленный различием в антигенной структуре матери и плода.
Слайд 3Классификация ( по Н. П. Шабалову)
Вид серологического конфликта:
- RH
- ABO
- другие антигенные факторы
Слайд 4 2. Формы:
- Внутриутробная смерть плода с мацерацией плода
Отёчная
Смешанная
Желтушная
Анемическая
Слайд 86. Поражение органов:
Нарушение функции и структуры гепатоцита
Поражение миокарда и проводящей
системы сердца
Снижение функциональной активности коры надпочечников
Нарушение гемостаза
Функциональное поражение ЦНС
Органическое поражение
ЦНССлайд 97. Сопутствующий неблагоприятный фон:
Морфо-функциональная незрелость
Недоношенность
Пороки развития
Внутриутробная инфекция
Другие моменты
Слайд 10 Патологическая гипербилирубинемия
Любые отклонения от «нормального течения» физиологической желтухи
(более раннее до 24ч) появление
или более позднее (после 3-4
сут), нарастание, длительное сохранение (более 3 нед), волнообразное течение , Слайд 11 бледность и зеленоватый оттенок кожных покровов, ухудшение общего состояния
на фоне прогрессирующего нарастания желтухи, тёмный цвет мочи или обесцвеченный
стул, увеличение концентрации общего билирубина в крови >256мкмоль/л у доношенныхи >171мкмоль/л у недоношенных, относительное увеличение прямой фракции ДОЛЖНЫ РАССМАТРИВАТЬСЯ КАК ПРИЗНАКИ ПАТОЛОГИИ.
Слайд 12Гемолитическая болезнь новорождённого
Желтуха появляется в первые 24 часа после
рождения (обычно первые 12 часов)
Нарастает в течение первых 3-5
днейНачинает угасать с конца первой начала второй недели жизни
Кожные покровы при АВО-конфликте ярко-жёлтые, при Rh-конфликте возможен лимонный оттенок (желтуха на бледном фоне)
Слайд 13 Общее состояние ребёнка зависит от степени гемолиза и гипербилирубинемии
Характерно увеличение размеров печени и селезёнки
Нормальная окраска кала
и мочи (на фоне фототерапии может быть зелёная окраска стула и тёмная моча)Слайд 14Концентрация билирубина и гемоглобина пуповинной крови зависит от тяжести конфликта
– при лёгких формах конфликта по Rh-фактору и во всех
случаях по АВО несовместимости не выше 51мкмоль/л, при тяжёлых формах иммунологического конфликта по Rh-фактору выше51мкмоль\л
Слайд 15 Почасовой прирост билирубина в первые сутки жизни >5,1мкмоль/л/час, в
тяжёлых случаях >6,8мкмоль/л/час
Общий билирубин крови повышается преимущественно за счёт
непрямой фракцииОтносительная доля прямой фракции составляет >20%
Слайд 16Физиологическая желтуха
Появляется спустя 24-36 часов после рождения
Нарастает в
течение первых 3-4 дней жизни
Исчезает на 2-3 неделе жизни
Кожные покровы оранжевого оттенкаОбщее состояние удовлетворительное
Размеры печени и селезёнки не увеличены
Окраска кала и мочи не изменена
Концентрация билирубина в пуповинной крови < 51мкмоль/л
Слайд 17Физиологическая желтуха
Концентрация гемоглобина в пуповинной крови соответствует норме
Почасовой прирост билирубина
в первые сутки жизни < 5,1 мкмоль/л/час
Максимальная концентрация общего билирубина
на 3-4 сутки в периферической или венозной крови у доношенных не более 256мкмоль/л, у недоношенных не более 171 мкмоль/л Слайд 18 Общий билирубин в крови повышается за счёт непрямой фракции
Относительная доля прямой фракции составляет < 10%
Нормальные значения гемоглобина,
эритроцитов и ретикулоцитов в клинических анализах кровиСлайд 19Механические желтухи
Желушное окрашивание кожи с зеленоватым оттенком
Увеличение и
уплотнение печени, реже селезёнки
Тёмная моча, обесцвеченный стул
Высокий уровень
прямого билирубина, ГГТ, Хс и других маркёров холестазаОтсроченное умеренное повышение АЛТ, АСТ
Отсутствие нарушений синтетической функции печени ( в сыворотке крови нормальные уровни альбумина, фибриногена, ПТИ > 80%
Слайд 20Печёночные желтухи
Раннее появление желтухи и её волнообразный характер
Увеличение
печени и селезёнки
Раннее появление геморрагического синдрома
Непостоянный характер ахолии
стула, тёмно-жёлтая мочаБиохимический синдром холестаза
Выраженное повышение АЛТ, АСТ
Нарушение синтетической функции печени (снижение альбумина, фибриногена)
Изменение желчного пузыря на УЗИ
Слайд 21Тактика ведения новорождённых с ГБН
Роддом
Рождение ребёнка с возможным
иммунобиологическим конфликтом
Необходимо взять пуповинную кровь на определение группы крови,
Rh, билирубина, гемоглобина, пробу КумбсаСлайд 24Диагноз ГБН по Rh-фактору устанавливается на основании:
Анамнеза (во время беременности
прирост титра анти-D антител у Rh-женщин, УЗ-признаки водянки плода и
др.)Клинических и лабораторных данных ребёнка уже в первые часы жизни
Слайд 25Ранние клинические признаки ГБН по
Rh-фактору:
Бледность
Пастозность или отёчность
Увеличение размеров печени
и селезёнки
При тяжёлой форме – желтушное прокрашивание кожи живота и
пуповиныСлайд 26Ранние лабораторные признаки:
Положительная прямая проба Кумбса
Снижение концентрации гемоглобина в пуповинной
крови < 160г/л
Повышение концентрации общего билирубина пуповинной крови > 51
мкмоль/л Слайд 27Показания к фототерапии и ЗПК у новорождённых детей 24-168 часов
жизни в зависимости от массы тела при рождении
Слайд 28Минимальные значения билирубина являются показанием к началу соответствующего лечения в
случаях, когда на организм ребёнка действуют патологические факторы, повышающие риск
билирубиновой энцефалопатии.Слайд 29Факторы, повышающие риск билирубиновой энцефалопатии
Гемолитическая анемия
Оценка по Апгар на 5
минуте < 4 баллов
Pa O2 < 40 мм.рт.ст. (Рк О2
< 35 мм.рт.ст.) длительностью более 1 часарН арт.кр. < 7,15 (рН кап.кр. < 7,1) длительностью более 1 часа
Ректальная температура < или = 350С
Концентрация сывороточного альбумина < или = 25г/л
Ухудшение неврологического статуса на фоне гипребилирубинемии
Генерализованное инфекционное заболевание или менингит
Слайд 30Техника операции заменного преливания крови.
160-180 мл/кг
Для ЗПК при Rh-конфликтах используется
комбинация одногрупной Rh-отрицательной эритромассы с одногрупной плазмой в соотношении 2:1
При
несовместимости по групповым факторам используется комбинация эритромассы 0 (1) группы соответственно Rh-принадлежности ребёнка и плазмы IV группы в соотношении 2:1 Слайд 31При несовместимости и по Rh и по группе крови используется
комбинация эритромассы 0 (1) группы Rh-отрицательную и плазмы IV групп
в соотношении 2:1При несовместимости крови матери и крови плода по редким факторам, ребёнку необходимо переливать кровь от индивидуально подобранного донора.
Детям с ГБН используется только свежеприготовленная эритромасса (срок хранения не более 72 часов)
Слайд 32У детей с конъюгационной гипербилирубинемией операция ЗПК выполняется свежеприготовленной донорской
эритромассой той же группы и Rh, что и группа крови
и Rh ребёнка, и одногрупной донорской плазмой.Необходимо провести ЗПК в объёме 160-180 мл/кг. При этом эритромасса, как правило, составляет 2/3 от общего объёма гемотрансфузии, 1/3 объёма составляет плазма.
Слайд 33Операцию ЗПК выполняет врач и ассистент. Перед началом ЗПК проводят
предоперационную обработку рук, одевают стерильные халаты и перчатки.
ЗПК проводят через
полиэтиленовый кататер №6,8,10, введённый в вену пуповиныДробными порциями по 10-20мл (у глубоконедоношенных и тяжелобольных по 5-10мл) медленно выводят кровь ребёнка и замещают её попеременно эритромассой и плазмой донора в эквивалентном количестве.
Техника операции ЗПК (по Даймонду)
Слайд 34После введения каждых 100мл донорской крови для профилактики гипокальциемии вводят
1-2мл 10% раствора глюконата кальция, разведённого в 5-10мл 10% раствора
глюкозы.После замены 2 объёмов циркулирующей крови ребёнка операцию заканчивают. Средняя продолжительность операции 1,5-2,5часа.
Перед окончанием операции повторно забор крови в сухую пробирку для контрольного определения уровня билирубина
Слайд 35В самом конце операции в пупочный кататер вводят антибиотик широкого
спектра действия ( половина суточной дозы)
О безусловной эффективности проведённой ЗПК
свидетельствует более чем 2-х кратное снижение концентрации билирубина к концу операцииВ послеоперационном периоде – мониторинг жизненноважных функций организма, проведение поддерживающей, посиндромной и фототерапии.